Профилактика
Глава 4. Реабилитация
Лечебная физкультура (ЛФК)
В зависимости от характера перелома костей конечностей и этапа стационарного лечения больных, весь курс ЛФК условно разделяется на 3 периода: иммобилизационный, постиммобилиза-ционный и восстановительный.
Период иммобилизации соответствует костному сращению отломков, которое наступает через 30–90 дней после травмы. Окончание этой стадии консолидации является показанием к прекращению иммобилизации. Лечебную гимнастику назначают с первых дней поступления больного в стационар.
Противопоказания к ЛФК: общее тяжелое состояние больного, обусловленное кровопотерей, шоком, инфекцией, сопутствующими заболеваниями, повышение температуры тела (свыше 37,5 °C), стойкий болевой синдром, наличие инородных тел в тканях, расположенных в непосредственной близости от крупных сосудов, нервов, жизненно важных органов, опасность появления или возобновления кровотечения в связи с движениями.
Задачи ЛФК: повышение жизненного тонуса больного, улучшение функции сердечно-сосудистой, дыхательной систем, желудочно-кишечного тракта, обменных процессов, трофики иммо-билизированной конечности, лимфо– и кровообращения в зоне повреждения (операции) с целью стимуляции регенеративных процессов, предупреждения гипотрофии мышц и ригидности суставов.
Общеразвивающие упражнения позволяют реализовать большинство этих задач. Упражнения подбираются с учетом облегчения их выполнения (исходное положение, скользящие плоскости и т. д.); локализации повреждения (для дистальных или проксимальных сегментов конечностей, различных отделов позвоночника); простоты или сложности движений (элементарные, содружественные, противосодружественные, на координацию и др.); степени активности (пассивные, активные); использования снарядов общефизиологического влияния; развития жизненно необходимых навыков.
При лечебной гимнастике необходимо исключить возможность появления или усиления боли, так как боль, приводя к рефлекторному напряжению мышц, затрудняет выполнение физических упражнений. В занятия включают статические и динамические дыхательные упражнения, общеразвивающие упражнения, охватывающие все мышечные группы. По мере адаптации больного к физической нагрузке занятия дополняются упражнениями на координацию, равновесие (профилактика вестибулярных нарушений), с сопротивлением и отягощением, с предметами. Улучшению трофики иммобилизированной конечности способствуют упражнения для симметричной конечности. Улучшение кровообращения, активизация репаративных процессов в зоне повреждения (операции) отмечаются при выполнении упражнений для свободных от иммобилизации суставов иммобилизированной конечности. При иммобилизации сустава уже в ранних стадиях возникают нарушения координационных взаимоотношений мышц-антагонистов и другие рефлекторные изменения, в частности, мышечный гипертонус, являющийся первой стадией развития контрактур. Фактор времени усугубляет этот процесс. В связи с этим, начиная с первых дней периода иммобилизации, больным следует выполнять идеомоторные движения в суставе. Последовательное возбуждение мышц-сгибателей при идеомоторном сгибании и мышц-разгибателей при идеомоторном разгибании способствует сохранению двигательного динамического стереотипа процессов возбуждения и торможения в центральной нервной системе, которые имеют место при реальном воспроизведении данного движения.
Изометрические напряжения мышц способствуют профилактике мышечных атрофий и лучшей компрессии отломков кости, восстановлению мышечного чувства и другим показателям функции нервно-мышечного аппарата. Изометрические напряжения мышц используют в виде ритмических (выполнение напряжений в ритме 30–50 в мин) и длительных (напряжение мышц удерживается в течение 3 с и более) напряжений.
Ритмические напряжения мышц назначают со 2–3 дня после травмы. Вначале больные выполняют упражнения как самостоятельный методический прием, а в дальнейшем рекомендуется включать их в занятия. Оптимальным считают 10–12 напряжений в течение одного занятия.
Длительные изометрические напряжения мышц назначают с 3–4 дня после травмы, продолжительностью 2–3 с, а в дальнейшем увеличивая ее до 5–7 с. При выполнении длительных изометрических напряжений мышц и идеомоторных упражнений необходимо следить за тем, чтобы больные не задерживали дыхание.
При переломах нижних конечностей в занятия включаются статическое удержание конечности (неповрежденной, поврежденной, иммобилизированной гипсовой повязкой); упражнения, направленные на восстановление опорной функции неповрежденной конечности (захватывание пальцами стопы различных мелких предметов, имитация ходьбы, основное давление на подстопник и т. д.); упражнения, направленные на тренировку периферического кровообращения (опускание с последующим приданием возвышенного положения поврежденной конечности, иммобилизированной гипсовой повязкой и т. д.); дозированное сопротивление (с помощью инструктора) в попытке отведения и приведения поврежденной конечности, находящейся на вытяжении; изометрические напряжения мышц бедра и голени, идеомоторные упражнения.
Перечисленные физические упражнения применяются комплексно в виде лечебной гимнастики, утренней гигиенической гимнастики и самостоятельных занятий.
Массаж назначают со 2-й недели один раз в день. Больные должны заниматься лечебной гимнастикой 2–3 раза в течение дня. В этом периоде больные овладевают простейшими навыками самообслуживания. При поврежденной верхней конечности больным предлагаются трудовые операции облегченного характера, вовлекающие в движение суставы пальцев руки. Облегченные нагрузки обеспечиваются не только подбором трудовых операций (плетение, вязание и т. д.), но и сочетанием работы поврежденной и здоровой руки. Постиммобилизационный период начинается после снятия гипсовой повязки или скелетного вытяжения. Клинически и рентгенологически в эти сроки отмечается консолидация области перелома (первичная костная мозоль). Вместе с тем у больных определяется снижение силы и выносливости мышц и амплитуды движений в суставах иммобилизированной конечности.
Общие задачи ЛФК в этом периоде: подготовка больного к вставанию (при условии постельного режима), тренировка вестибулярного аппарата, обучение навыкам передвижения на костылях и подготовка опороспособности здоровой конечности (при повреждении нижних конечностей).
Частные задачи данного периода: восстановление функции поврежденной конечности (нормализация трофики, увеличение амплитуды движений в суставах, укрепление мышц), нормализация правильной осанки, восстановление двигательных навыков. В этом периоде возрастает физическая нагрузка за счет увеличения числа упражнений и их дозировки. В занятиях используют дыхательные, корригирующие упражнения, упражнения в равновесии, статические упражнения и упражнения в расслаблении мышц, упражнения с предметами.
На фоне общеразвивающих упражнений проводят специальные: активные движения во всех суставах конечности, напряжения мышц продолжительностью 5–7 с, статическое удержание конечности, тренировка осевой функции и др. Вначале упражнения выполняются из облегченных исходных положений (сидя, лежа), с подведением под конечность скользящих плоскостей, уменьшающих силу трения, используя роликовые тележки, блоковые установки, упражнения в воде. Движения, направленные на восстановление подвижности в суставах, чередуют с упражнениями, способствующими укреплению мышц, и упражнениями на расслабление мышц. Занятия дополняют упражнениями у гимнастической стенки. При выраженной слабости мышц, гипертонусе мышц, нарушениях трофики рекомендуется массаж (10–15 процедур).
По окончании иммобилизации (при повреждении верхней конечности) используют элементарные трудовые процессы, выполняемые больным стоя, при частичной опоре поврежденной руки о поверхность стола (с целью расслабления мышц и уменьшения болезненности в зоне повреждения). Больные могут изготовлять конверты, несложные изделия, полировать и шлифовать поверхности и др. В дальнейшем с целью повышения выносливости и силы мышц поврежденной конечности больным предлагают трудовые операции, в процессе выполнения которых требуется некоторое время удержать рукой инструмент над поверхностью стола. При функциональных нарушениях в суставе (например, плечевом) больным рекомендуются трудовые операции, связанные с активными движениями рук не только на горизонтальной поверхности, но и с движениями рук в вертикальной поверхности (работа на бытовых стендах, малярные работы и др.). В эти сроки можно разрешить больным трудовые операции, требующие значительного мышечного напряжения.
В восстановительном периоде у больных возможны остаточные явления в виде ограничения амплитуды движений в суставах, снижения силы и выносливости мышц поврежденной конечности, препятствующие восстановлению трудоспособности. Общую физическую нагрузку во время занятий увеличивают за счет продолжительности и плотности процедуры, числа упражнений и их повторяемости, различных исходных положений (лежа, сидя и стоя). Общеразвивающие упражнения дополняют дозированной ходьбой, лечебным плаванием, прикладными упражнениями. Широко используется в этот период и трудотерапия. Если профессия больного требует полной амплитуды движений в локтевом, плечевом суставах (при повреждении верхней конечности), то с лечебной целью назначают дозированные по нагрузке трудовые операции профессиональной направленности. Больным, профессия которых не связана со сборкой мелких деталей, предлагают трудовые операции в столярных и слесарных мастерских, в кабинетах машинописи и т. д. Одним из критериев восстановления трудоспособности больного служат удовлетворительная амплитуда и координация движений в суставах при положительной характеристике мускулатуры поврежденной конечности. При оценке функции последней учитывается также качество выполнения элементарных бытовых и трудовых операций.
Оценка эффективности лечения. Простейшие методы исследования функций конечностей и позвоночника позволяют не только дать объективные заключения при диагностике повреждений опорно-двигательного аппарата, но и оценить роль физических упражнений, методы трудо– и механотерапии в реабилитации ор-топедотравматологических больных. Под восстановлением нормальной функции конечности понимаются выполнение больным полного объема движений в суставах, восстановление мышечной силы, скорости и координации движений. Угловые измерения амплитуды движения в суставах проводят при помощи угломеров. Объем движений или амплитуды активного и пассивного движения, т. е. предел, при котором движения прекращаются активно или пассивно, определяют в градусах по шкале угломера. Кроме того, необходимо представление о средних величинах размаха движений в исследуемых суставах. Амплитуда движения рассматривается как разница между максимально возможным разгибанием и сгибанием в суставе. С помощью гониометрии можно измерять кривизну и движения позвоночника, углы наклона таза. С этой целью используют гониометр Гамбурцева, маятникообразный дистанционный электрогониометр и другие приборы. Линейные измерения проводят сантиметровой лентой, определяют длину и окружность как поврежденной, так и здоровой конечности. При сравнении этих данных получают представление о степени анатомических и функциональных нарушений. Опознавательными точками при сравнительном измерении конечности являются костные выступы.
Опознавательные точки измерения длины конечности приведены ниже.
Таблица 2. Опознавательные точки измерения длины конечности

Окружность конечности (больной и здоровой) измеряют в симметричных местах на определенном расстоянии от костных опознавательных точек. Например, если окружность правого бедра измеряют на 10 см ниже большого вертела, то на таком же расстоянии следует измерить окружность левого бедра. Оценку мышечной силы проводят по пятибалльной шкале. Пятибалльная система оценки основана на факторах облегчения двигательной функции: на движениях в горизонтальной плоскости для снятия массы нижележащего сегмента конечности, на снятии силы трения с помощью подвесов, на сближении точек прикрепления мышц-антагонистов с целью устранения противодействия этих мышц.
Таблица 3 Оценка функциональных особенностей мышц

Определение объема мышечной силы и амплитуды движений
Различают пассивное и активное исследования. Пассивное исследование применяют для выявления контрактур и тугоподвиж-ностей в исследуемых суставах. Пользуясь общеизвестными таблицами нормальных амплитуд движений в различных суставах, легко определить полный (100%) объем движений, частично нарушенный (75%, 50%), грубо нарушенный (25% и менее). Активное исследование, т. е. движение самого больного, также проводят с ориентировкой на указанные таблицы, но при этом учитывают два основных фактора, препятствующих нормальной амплитуде активного движения: тоническое (спастическое) напряжение мышц и их слабость (парез). Сложность исследования заключается в том, что спастичность, существенно уменьшая амплитуду движения, маскирует истинную степень пареза (чаще в сторону преувеличения), дезориентируя врача и больного. Для уменьшения спастич-ности пользуются двумя основными приемами – многократным пассивным движением, совершаемым в исследуемом суставе строго в одной плоскости, а также искусственным увеличением напряжения в мышцах-антагонистах спастичным мышцам. Амплитуду движения определяют в градусах (угломером или специальной градуированной сеткой) или в процентах по отношению к максимальному объему движений и нормальной силе мышц (100, 75, 50, 25%). Оценка бытовой двигательной активности определяется по различным таблицам, в которых обязательно присутствуют разделы:
1) движения в постели;
2) переходы в положение сидя и стоя;
3) способность осуществлять туалет;
4) возможность одевания;
5) возможность еды, манипулируя столовыми приборами;
6) способность к различным видам передвижения;
7) возможность коммуникаций (пользование телефоном, написание письма и др.).
Качество движений при этом различается по способности самостоятельно выполнять действия или с помощью, степень которой существенна.
Мышечную силу можно определять также с помощью динамометрии. Выносливость, т. е. способность к продолжительному сохранению работоспособности и повышенной сопротивляемости к утомлению при различных нагрузках, улучшается под влиянием физической нагрузки. О выносливости нервно-мышечного аппарата можно судить по длительности удержания мышечного напряжения или выполнению какой-либо динамической работы с определенным мышечным усилием. Вначале определяют максимальную силу исследуемой мышцы, а затем предлагают удержать 50–75% максимально возможного усилия до наступления утомления. У здоровых лиц длительность удержания обратно пропорциональна величине мышечного усилия.
Выносливость к динамической работе определяют при помощи эргографа. Движения определенного сегмента конечности отягощают грузом определенной величины, ритм движения задают при помощи метронома и по эргограмме судят о наступлении утомления. Если движения выполняются без отягощения, то по эргограмме можно оценить частоту или скорость произвольного движения. В течение определенного времени совершают максимальное число движений сегментом конечности, а затем сравнивают с данными исследования здоровой конечности.
О тонусе мышц судят по резистентности (упругости) методом пальпации, с помощью метрономов различных конструкций. На основании разности показателей между «тонусом покоя» и «тонусом напряжения» делают вывод о сократительной способности мышц. Не менее важно выявить прикладные целенаправленные движения, стимулируя которые можно получить отчетливое представление о функциональных возможностях каждого больного. Оценка способности к самообслуживанию и передвижению должна охватывать перемену положения в постели, возможность совершать туалет, одевание и раздевание, возможность двигательной активности в пределах палаты и отделения, бытовые манипуляции в различных исходных положениях, пользование ортопедическими изделиями, ходьбу в облегченных и усложненных условиях, возможность помогать другим больным.
Повреждения плечевого пояса и верхних конечностей
Перелом ключицы. Лечебную гимнастику назначают на 2–3 день после репозиции отломков и наложения фиксирующей повязки. В период иммобилизации (3–4 недели) общеразвивающие, дыхательные упражнения чередуются со специальными (активные движения пальцами кисти, в лучезапястном и локтевом суставах и др.).
На 4–5 день после травмы в лечебную гимнастику включают изометрические напряжения мышц предплечья и плеча (2–3 с). Все упражнения выполняют в среднем темпе, повторяя каждое упражнение 8-10 раз. Занятия проводят 3–4 раза в день. После снятия фиксирующей повязки лечебная гимнастика дополняется маховыми и качательными движениями поврежденной конечности (выше горизонтального уровня), упражнениями с гимнастическими предметами (булавы, мячи и палки) и у гимнастической стенки.
Широко применяются упражнения с дозированным сопротивлением, легким отягощением и изометрическим сопротивлением, легким отягощением и изометрическим напряжением мышц плечевого пояса и верхних конечностей. Специальные упражнения сочетают с общеразвивающими и дыхательными упражнениями. Проводится тренировка навыков бытового самообслуживания (на специальных горизонтальных и вертикальных бытовых стендах).
Вывих акромиального конца ключицы. При неполном вывихе конечность укладывают на отводящую шину сроком 2–3 недели. Со 2-го дня после травмы назначают лечебную гимнастику, включающую в период иммобилизации общеразвивающие, дыхательные и специальные упражнения, активные движения пальцами кисти, в лучезапястном и локтевом суставах, изометрическое напряжение мышц кисти, предплечья и плеча (вначале с малой экспозицией), идеомоторные упражнения. Методика лечебной гимнастики в последующих периодах лечения аналогична методике, применяемой при лечении повреждений ключицы. При полном вывихе ключицы производится хирургическое вмешательство. После операции конечность укладывают на 4 недели на отводящую шину. Лечебную гимнастику назначают на 2-й день после операции.
Вывих грудинного конца ключицы. После операции конечность укладывают на отводящую шину. Активные движения пальцами кисти и в лучезапястном суставе начинают со 2-го дня после операции, в локтевом суставе – с 4-5-го дня, в плечевом суставе – с 12-15-го дня. Все движения целесообразно выполнять содружественно со здоровой рукой. Специальные упражнения чередуют с общеразвивающими и дыхательными.
Перелом лопатки. При переломах без смещения лечебную гимнастику назначают со 2-го дня после травмы. Общеразвивающие и дыхательные упражнения чередуют со специальными (активные движения пальцами кисти и в лучезапястном суставе, идеомотор-ные упражнения, изометрические напряжения мышц кисти, предплечья и плеча). Через 10 дней после травмы в занятия лечебной гимнастикой включают упражнения для локтевого (сгибание и разгибание) и плечевого суставов (качательные движения вперед и в сторону), ротирующие и маховые движения конечностью и др. При переломах со смещением отломков накладывают отводящую шину на 3–4 недели. С первых дней назначают активные движения пальцами кисти, в лучезапястном и локтевом суставах, а через 12–18 дней – в плечевом суставе. После снятия отводящей шины в занятиях используют более активные движения в плечевом суставе, несколько ограничивая лишь ротирующие движения еще в течение недели. В дальнейшем проводят упражнения с гимнастическими предметами, сопротивлением и отягощением, у гимнастической стенки, в бассейне.
Переломы проксимального сегмента плечевой кости. При вколоченных и абдукционных переломах назначают лечебную гимнастику на 2–3 день после травмы, при тяжелых ушибах мягких тканей – на 4–5 день. В первом периоде (2 недели) больному рекомендуется вынимать поврежденную руку из повязки (с поддержкой здоровой рукой), опускать ее при легком наклоне туловища в сторону травмированной руки. Это положение способствует уменьшению болезненности в области перелома и лучшему расслаблению мышц верхней конечности. В эти сроки показаны специальные упражнения: покачивание всей руки вперед-назад, сжимание и разжимание пальцев кисти, сгибание в локтевом суставе (с поддержкой здоровой рукой), поднимание плеч, покачивание в плечевом суставе путем отведения и приведения локтя, придерживая пальцами повязку.
Помимо упражнений для поврежденной конечности, используют общеразвивающие и дыхательные упражнения. В конце периода больным чаще разрешается вынимать руку из повязки, опускать ее вниз. С 10-15-го дня добавляют упражнения, способствующие активизации верхней конечности: маховые движения конечностью в переднезаднем направлении (до горизонтального уровня) при наклоне туловища вперед. Все упражнения выполняют в исходном положении стоя или сидя с легким наклоном туловища в сторону поврежденной руки.
Противопоказаны упражнения, направленные на укрепление мышц плечевого пояса и верхних конечностей.
Трудотерапия в эти сроки обычно имеет психотерапевтическую направленность. Во втором периоде (3-4-я неделя) на время занятий лечебной гимнастикой руку освобождают от повязки. Общеразвивающие упражнения чередуют со специальными: качание руки вперед, в сторону, до горизонтального уровня, заведение руки за спину, вращение прямой опущенной руки, отведение согнутой руки в сторону (с поддержкой здоровой рукой), медленное поднимание рук при скольжении ладоней по туловищу, разведение рук и другие упражнения, связанные с одновременными движениями обеих рук и необходимые для увеличения амплитуды движения в плечевом суставе. Упражнения выполняют в положении легкого сгибания туловища. Значительное внимание уделяют изометрическим напряжениям мышц плечевого пояса, необходимым для укрепления мускулатуры этой области, что создает реальную возможность увеличения амплитуды движений. Если больной может активно поднять руку до горизонтального уровня и удержать ее в этом положении в течение нескольких секунд, можно переходить к выполнению упражнений третьего периода. У лиц пожилого возраста в эти сроки применяется в основном бытовая трудотерапия (пользование посудой, предметами личной гигиены, умение одеться, причесаться и т. д.).
Третий период (конец 4-й – начало 5-й недели до полного восстановления функции конечности) характеризуется широким применением гимнастических упражнений без предметов и с предметами. Больные выполняют активные движения поврежденной рукой выше горизонтального уровня из исходного положения, сидя на стуле с опорой руки на поверхность стола, стоя у гимнастической стенки. Рекомендуют занятия в лечебном бассейне. Большинству больных в конце периода показаны прогулки, ходьба на лыжах, пеший туризм и т. д. При аддукционно-экстензионных переломах поврежденную руку укладывают на отводящую шину. Учитывая отрицательное влияние шины на экскурсию грудной клетки, в занятиях используют дыхательные упражнения (статического и динамического характера), наклоны и повороты туловища, активные движения здоровой рукой, выполняемые в исходном положении лежа на спине, сидя и стоя. Для улучшения кровообращения в области повреждения, профилактики мышечной атрофии и ригидности в суставах включаются активные движения пальцами кисти, движения в лучезапястном суставе, давление каждым пальцем на шину (2–3 сутки), изометрическое напряжение мышц плеча и предплечья (2–3 сутки), идеомоторные упражнения. Рекомендуется ходьба в пределах палаты и отделения. Через 4–6 недель после травмы шину снимают и выполняют описанные выше упражнения. При значительном смещении отломков применяют хирургическое лечение. После операции конечность укладывают на отводящую шину на 3–4 недели. Методика ЛФК в послеоперационном периоде та же, что при диафизарных переломах плечевой кости.
Вывихи головки плечевой кости. Лечебную гимнастику назначают на 2-й день после вправления вывиха. В периоде иммобилизации (3–4 недели) больные на фоне общеразвивающих упражнений выполняют и специальные: активные движения пальцами кисти, в лучезапястном суставе, изометрические напряжения мышц кисти, предплечья и плеча (2–3 сутки) и идеомоторные упражнения. Все упражнения следует проводить содружественно со здоровой рукой. В этом периоде больных обучают навыкам бытового самообслуживания. После перевода руки на косыночную повязку (постиммобилизационный период) проводят движения в плечевом суставе. В течение 10–14 дней нельзя включать в занятия кача-тельные и маховые движения рукой, так как при этом происходит перерастяжение капсулы сустава и мышечно-связочного аппарата. Последнее может привести в дальнейшем к нестабильности сустава и рецидиву вывиха. Все упражнения в плечевом суставе в первые дни выполняют с помощью здоровой руки в медленном темпе, с небольшим числом повторений каждого упражнения.
Примерный комплекс специальных физических упражнений. В первые 10–14 дней постиммобилизационного периода. Исходное положение (и. п.) – сидя на стуле, рука в косыночной повязке.
1. Сгибание и разгибание пальцев кисти (10–12 раз).
2. Сгибание и разгибание руки в локтевом суставе (с помощью здоровой руки, 5–6 раз).
3. Поднимание руки вперед (с помощью здоровой руки, 3–4 раза).
4. Поочередное давление каждым пальцем кисти на поверхность стола (2–3 с).
5. Отведение руки в сторону (с помощью здоровой руки, 3–4 раза).
6. Изометрическое напряжение мышц плеча (2–3 с) с последующим их расслаблением (4–5 раз).
7. Сгибание и разгибание, отведение и приведение, ротирующие движения в лучезапястном суставе (6–8 раз).
Через 10–14 дней в и. п. – сидя на стуле, руки на коленях (на время занятий косынка снимается), в занятия включают дополнительно следующие упражнения.
1. Поднимание прямой руки вперед – вверх (с помощью здоровой руки).
2. Отведение согнутых в локтевых суставах рук в стороны.
3. Попеременное или одновременное поднимание и опускание плеч.
4. Отведение прямых рук в стороны.
5. Заведение руки за спину.
6. Изометрическое напряжение мышц предплечья (2–3 с).
И. п. – сидя на стуле, рука опущена вниз.
1. Сгибание и разгибание руки в локтевом суставе.
2. Вращательные движения рукой.
3. Качательные движения вперед-назад рукой.
Все упражнения повторяют 8-12 раз в среднем темпе с паузами для отдыха.
Для лучшего расслабления мышц руки при выполнении этих упражнений слегка наклоняют туловище в сторону поврежденной конечности. В занятия можно включать упражнения с гимнастическими предметами, с легким отягощением и сопротивлением. Лечебную гимнастику сочетают с занятиями в лечебном бассейне.
Диафизарные переломы плечевой кости. В периоде иммобилизации (5-12 недель) на фоне общеразвивающих и дыхательных, статических и динамических упражнений проводят специальные упражнения: изометрические напряжения мышц предплечья и плеча (2–3 с), идеомоторные упражнения, способствующие профилактике мышечных атрофий и тугоподвижности в суставах. Для улучшения кровообращения в области повреждения используют активные движения пальцами кисти и в лучезапястном суставе.
Примерный комплекс физических упражнений
И. п. – лежа на спине.
1. Поднимание (при помощи здоровой руки) руки вверх – вдох, возвращение в и. п. – выдох.
2. Сжимание и разжимание пальцев кисти.
3. Попеременное тыльное и подошвенное сгибание стоп.
4. Попеременное и одновременное сгибание ног в коленных суставах.
5. Диафрагмальное дыхание.
6. Сгибание и разгибание здоровой руки в локтевом суставе.
7. Сгибание и разгибание, круговые движения в лучезапястных суставах.
8. Давление каждым пальцем кисти на поверхность стола (шины).
9. Поднять прямую правую (левую) ногу, удержать ее в течение 2–3 с, вернуться в и. п.
И. п. – сидя на стуле, здоровая рука к плечу.
1. Круговые движения в плечевом суставе.
2. Изометрическое напряжение мышц предплечья (2–3 с) с последующим их расслаблением.
3. Наклоны туловища в стороны.
4. Наклоны туловища вперед, касаясь здоровой рукой стопы.
5. Диафрагмальное дыхание.
И. п. – сидя на стуле, здоровая рука на поясе.
1. Попеременное сгибание ног в коленных суставах.
2. Изометрическое напряжение мышц плеча (2–3 с) с последующим их расслаблением.
3. Отведение здоровой руки в сторону – вдох, возвращение в и. п. – выдох.
Упражнения выполняют в спокойном темпе, повторяя каждое 6–8 раз; занятия проводят 3–4 раза в течение дня.
Больному рекомендуют передвигаться по палате и отделению, заниматься в трудотерапевтических мастерских, овладевать навыками самообслуживания (причесывание, пользование столовыми приборами, скатывание марлевых салфеток, бинтов, лепка из пластилина и др.).
В постиммобилизационном периоде все упражнения больной выполняет в исходном положении – сидя на стуле, поврежденная рука находится на поверхности стола. Для уменьшения силы трения под руку подводят скользящую плоскость или кисть укладывают на роликовую тележку.
На фоне общеразвивающих упражнений проводят и специальные: активные движения пальцами кисти (сгибание и разгибание, разведение и сведение и т. д.), в лучезапястном суставе (сгибание и разгибание, отведение и приведение, круговые движения), скольжение по плоскости всей конечностью, сгибание и разгибание в локтевом суставе, пронация и супинация предплечья.
В исходном положении стоя, с небольшим наклоном в сторону поврежденной конечности, можно использовать маховые движения конечностью, ротационные движения, отведение и приведение плеча, сгибание и разгибание плеча и в локтевом суставе.
Для закрепления достигнутых результатов лечения (в частности, амплитуды движений в локтевом суставе) конечность укладывают в положении максимально достигнутой коррекции (лечение положением) длительностью 15–30 мин. Показаны активные упражнения в лечебном бассейне. Для облегчения движений в воде используют специальные пенопластовые поплавки. В дальнейшем занятия дополняют изометрическим напряжением (5–7 с) мышц плечевого пояса, плеча, предплечья и туловища. При этом чередуют статические упражнения с динамическими, с упражнениями на расслабление, на координацию, дыхательными. По мере адаптации больного к физической нагрузке последняя увеличивается за счет продолжительности занятия, числа повторений упражнений, введения упражнений с дозированными сопротивлением и легким отягощением. Используют массаж мышц плечевого пояса и верхних конечностей. В этом периоде больные осваивают навыки бытового самообслуживания, допускается работа в слесарных и столярных мастерских.
В восстановительном периоде используют упражнения без снарядов, со снарядами и на снарядах. Продолжают занятия в лечебном бассейне. Маховые упражнения сочетаются с упражнениями, направленными на восстановление координации движений, функции локтевого и плечевого суставов, укрепление мышц. Большое внимание уделяют упражнениям, необходимым для профессиональной реабилитации больного. При клинических признаках интерпозиции между отломками, а также невозможности репозиции отломков, показан металлоостеосинтез. После операции накладывают гипсовую повязку, и лечебную гимнастику проводят по аналогичной методике.
Повреждения области локтевого сустава. Сложность лечения при повреждениях области локтевого сустава заключается в том, что для консолидации перелома необходима иммобилизация конечности. Вместе с тем для профилактики тугоподвижно-сти в этой области нужны ранние движения в локтевом суставе. В связи с этим выделяют период абсолютной иммобилизации (физиологический покой фиксированных сегментов травмированной конечности не нарушается) и период относительной иммобилизации (конечность временно освобождается от гипсовой повязки для проведения занятий ЛФК). Длительность периодов абсолютной и относительной иммобилизации обусловливается методом лечения, характером повреждения и его локализацией.
Лечебную гимнастику назначают со 2–3 дня после наложения гипсовой повязки. На фоне общеразвивающих и дыхательных упражнений используют активные движения в свободных от иммобилизации суставах (плечевом, пястно-фаланговых и межфалан-говых), идеомоторные упражнения и изометрические напряжения мышц плеча и предплечья. Поскольку при травмах области локтевого сустава наиболее подвержены атрофии мышцы плеча, следует в первую очередь обучить больных ритмическому напряжению и расслаблению именно этих мышц. Ритмические напряжения мышц предплечья осуществляются за счет сгибательно-разгиба-тельных движений в пальцах кисти.
Длительные изометрические напряжения мышц (5–7 с) назначают с 3–4 дня иммобилизации. Длительность напряжения мышц в первые 2–3 дня после травмы составляет 2–3 с, в дальнейшем (к концу недели) – 5–7 с. Применение ряда упражнений в этом периоде требует учета локализации повреждения. Так, сгибание пальцев в кулак должно назначаться с большой осторожностью больным при консервативном лечении переломов внутреннего надмыщел-ка и внутренней части мыщелка плечевой кости, так как напряжение мышц, прикрепляющихся к данным образованиям, может привести к вторичному смещению отломков кости. Рекомендуется придавать в течение дня возвышенное положение поврежденной конечности, так как подобное положение, особенно на ранних стадиях травматической болезни, способствует уменьшению отека, боли и профилактике тугоподвижности в плечевом суставе. Занятия проводят 2–3 раза в день. Продолжительность занятий в первые 2–3 дня составляет 10–15 мин, в дальнейшем – 20–30 мин.
В период относительной иммобилизации основная задача ЛФК – постепенное восстановление подвижности сустава и нормализация функции мышечного аппарата конечности. Большую часть дня поврежденная конечность остается в гипсовой повязке, поэтому больной продолжает выполнять физические упражнения, рекомендованные в периоде абсолютной иммобилизации.
Поскольку процессы консолидации в этом периоде еще не завершены, лечебную гимнастику проводят с соблюдением ряда условий:
1) все упражнения выполняются из облегченных исходных положений: с опорой руки о поверхность стола или при погружении руки в воду;
2) движения должны быть только активными;
3) амплитуда движений должна быть в переделах, необходимых для легкого и безболезненного растяжения напряжения мышц;
4) пассивные движения, отягощения, массаж сустава и энергетич-ные тепловые процедуры исключаются.
Движения в локтевом суставе поврежденной конечности чередуют с упражнениями, выполняемыми кистью, в плечевом суставе здоровой конечности, а также с дыхательными и общеразвиваю-щими упражнениями. При этом характер упражнений зависит от вида, локализации повреждения, метода лечения. Так, при переломах локтевого отростка основное внимание уделяют разгибанию предплечья, а при переломах венечного отростка – его сгибанию.
В связи с тем, что частым осложнением переломов локтевого сустава является пронационная контрактура, во всех случаях, кроме переломов головки и шейки лучевой кости, с 3-5-го дня назначают упражнения в супинации предплечья. Ряд упражнений в этом периоде выполняют с помощью здоровой руки. После активных движений в локтевом суставе занятия заканчивают облегченным положением. Широко используют бытовые манипуляции поврежденной конечностью (личная гигиена, возможность пользования столовыми приборами, вязание и т. д.).
Примерный комплекс специальных физических упражнений
1. И. п. – сидя на стуле, руки на столе. Сгибание и разгибание пальцев кисти (8-12 раз). Дыхание произвольное.
2. И. п. – то же (под предплечье подведена скользящая плоскость). Сгибание и разгибание в локтевом суставе, скользя предплечьем по полированной плоскости (5–6 раз).
3. И. п. – то же. Одновременное сгибание и разгибание в лу-чезапястных суставах (8-10 раз).
4. И. п. – то же, плечо на столе, предплечье направлено вертикально вверх. Сгибание и разгибание в локтевом суставе, кистью здоровой руки поддерживают предплечье поврежденной (6–8 раз).
5. И. п. – то же, руки на столе. Супинация и пронация предплечья (8-10 раз).
6. И. п. – то же, пальцы в «замок». Сгибание и разгибание в локтевых суставах, не отрывая кистей от стола (6–8 раз).
7. И. п. – сидя на стуле, руки на столе. Попеременное давление каждым пальцем кисти на поверхность стола (2–3 с). Упражнение повторяют 4–5 раз.
8. И. п. – то же, плечи на поверхности стола, предплечья направлены вертикально вверх. Вращательные движения в лучеза-пястных суставах по и против часовой стрелки (по 5–6 раз в каждую сторону).
9. И. п. – сидя поперек стула, плечо поврежденной руки на спинке стула, предплечье свисает вниз. Качательные маятникооб-разные движения со сгибанием и разгибанием в локтевом суставе (10–12 раз).
10. И. п. – то же. Супинация и пронация предплечья (10–12 раз).
11. И. п. – сидя на стуле, руки на столе. Сжать пальцы кисти в кулак (2–3 с) с последующим расслаблением мышц конечности (3–4 раза).
12. И. п. – то же. Разведение и сведение пальцев кисти (6–8 раз).
Занятия заканчивают коррекцией положения (10–15 мин). При проведении лечебной гимнастики необходимо помнить следующее:
1) при лечении повреждений локтевого отростка не следует усиленно развивать функцию сгибания предплечья, так как это может привести к смещению костного фрагмента;
2) при лечении переломов венечного отростка желательно использовать упражнения в сгибании предплечья, что способствует лучшей адаптации отломков;
3) при разработке локтевого сустава, независимо от сроков лечения, не следует применять форсированных и отягощающих упражнений, упражнений в висе, не рекомендуется ношение груза и т. д. Подобные упражнения усиливают отек и боль в суставе, что влечет за собой рефлекторное сокращение мышц, и в дальнейшем – еще большее ограничение движения. Основная задача постиммобилизационного периода – полное восстановление функции поврежденной конечности и трудоспособности больного. В этот период, кроме вышеперечисленных методических рекомендаций, широко используют физические упражнения без предметов и с предметами, упражнения в лечебном бассейне, у гимнастической стенки. При стойкой тугоподвижно-сти или контрактуре в локтевом суставе назначают механотерапию (не ранее 1,5–2 месяца после травмы). На этом этапе лечения продолжительность занятий лечебной гимнастикой, как в зале, так и в лечебном бассейне, достигает 25–45 мин. При выраженной атрофии мышц плеча и предплечья, расстройствах трофики, гипертонусе рекомендуется массаж области плеча и предплечья, не захватывая локтевой сустав (10–15 процедур на курс).
Травмы диафиза костей предплечья. В период иммобилизации восстановительное лечение повреждений костей диафиза предплечья аналогично лечению переломов плеча. В постиммобилиза-ционном периоде лечебная гимнастика направлена на увеличение амплитуды движений в локтевом и лучезапястном суставах, укрепление мышц плеча и предплечья. В первые 2–3 дня после снятия гипсовой повязки все упражнения проводят в облегченных условиях, с поддержкой конечности. Активные движения в локтевом суставе выполняют на скользящей плоскости или с использованием роликовых тележек. Включают активные движения во всех суставах пальцев кисти, в плечевом и лучезапястном суставах, изометрическое напряжение мышц плеча и предплечья. В дальнейшем для улучшения движений в суставах и укрепления мышц в занятия вводят упражнения с гимнастическими предметами, с сопротивлением, у гимнастической стенки, в лечебном бассейне. Занятия заканчивают коррекцией положения (фиксация локтевого сустава мешочками с песком в положении максимального сгибания или разгибания). Специальные упражнения выполняют на фоне дыхательных и общеразвивающих упражнений. Примерный комплекс специальных физических упражнений И. п. – сидя на стуле, поврежденная рука на поверхности стола. Под руку подведена скользящая плоскость.
1. Сжимание и разжимание пальцев кисти.
2. Давление каждым пальцем кисти на плоскость стола (5–7 с).
3. Сгибание и разгибание в локтевом суставе (рука скользит по плоскости).
4. Сгибание и разгибание в лучезапястном суставе.
5. Изометрическое напряжение мышц предплечья (5–7 с).
6. Отведение и приведение кисти.
7. Круговые движения кистью.
8. Изометрическое напряжение мышц плеча (5–7 с).
9. Сгибание и разгибание руки в локтевом суставе (с помощью здоровой руки).
10. Отведение и приведение плеча.
11. И. п. – то же, рука опущена. Ротационные движения прямой рукой.
12. И. п. – то же. Маховые движения прямой рукой (вперед-назад).
13. И. п. – то же. Сгибание и разгибание в локтевом суставе (с помощью здоровой руки).
14. И. п. – то же, рука на поверхности стола, согнута в локтевом суставе. Пронация и супинация предплечья.
15. И. п. – стоя, руки к плечам. Круговые движения рук вперед-назад.
16. И. п. – то же, руки опущены. Содружественное и попеременное сгибание рук в локтевых суставах.
Упражнения выполняют в спокойном темпе, повторяя каждое 10–12 раз. Занятия проводят 3–4 раза в течение дня.
Трудотерапия предусматривает шитье на ручной швейной машине, вязание, работу со слесарным и столярным инструментами, лепку из глины, пластилина. Рекомендуется массаж мышц плечевого пояса, плеча и предплечья (обходя область локтевого сустава).
Повреждения дистального сегмента лучевой кости. Лечебную гимнастику назначают на 2-й день после травмы. В период иммобилизации (4–6 недели) на фоне общеразвивающих и дыхательных упражнений используют активные движения во всех суставах, свободных от иммобилизации поврежденной конечности. Рекомендуются упражнения в расслаблении мышц надплечья (типа легкого покачивания руки). Движения в плечевом суставе выполняют с максимально возможной амплитудой, с помощью и без помощи здоровой руки, с включением посильных отягощений. Особое внимание уделяют упражнениям в сгибании и разгибании пальцев кисти, так как при этом переломе почти полностью выключаются функции пальцев кисти в связи с тем, что сухожилия сгибателей отдавливаются концом проксимального отломка. Они как бы перегибаются через него. Используют изометрические напряжения мышц плеча и предплечья с последующим их расслаблением. В эти сроки больной обучается движениям поврежденной конечностью при самообслуживании и посильной домашней работе.
После прекращения иммобилизации, для восстановления полного объема движений в лучезапястном суставе, упражнения выполняют вначале в облегченных условиях с малой амплитудой, по мере нарастания объема движений – с максимально возможной. Показаны упражнения в теплой воде и бытовые нагрузки (стирка, уборка помещений, приготовление пищи и др.), массаж (10–12 процедур).
Примерный комплекс физических упражнений
И. п. – сидя на стуле, рука на столе.
1. Разведение и сведение пальцев кисти.
2. Сгибание пальцев без поднимания всей руки.
3. Легкое приподнимание кисти от поверхности стола.
4. Супинация без поднимания кисти от поверхности стола.
5. Отведение и приведение большого пальца кисти.
6. Сгибание и разгибание в лучезапястном суставе.
7. Пронация и супинация предплечья.
8. Отведение и приведение кисти.
9. Поднимание кисти от поверхности стола.
10. Поднимание каждого пальца.
11. Поднимание локтя от поверхности стола с опорой о кисть.
12. И. п. – то же, руки поставлены на локти на расстоянии плеч; сгибание и разгибание пальцев кисти.
13. И. п. – то же. Круговые движения в лучезапястных суставах.
14. И. п. – то же. Пальцы кисти сжать в кулак, удержать это положение в течение 2–3 с.
Каждое упражнение повторяют 6–8 раз. Занятия проводят 3–4 раза в течение дня.
Повреждения кисти. Лечебную гимнастику назначают с первых дней после наложения гипсовой повязки. В периоде иммобилизации (от 10–14 дней до 3 недель) лечебная гимнастика направлена на стимуляцию процессов рассасывания продуктов воспаления, улучшение трофики травмированных пальцев и предупреждение атрофии мышц, ригидности мышечно-связочного аппарата. Применяют общеукрепляющие и специальные упражнения. Кроме движений всеми пальцами, необходимы изолированные движения каждым пальцем во всех суставах, а также активные движения в локтевом и плечевом суставах содружественно с движениями здоровой руки. Обязательны упражнения на расслабление мышц верхней конечности и посылка импульсов к сгибанию и разгибанию в иммобилизированных суставах.
Особенности лечебной гимнастики, связанные с локализацией и характером повреждения
При переломах фаланг одного пальца со смещением движения для здоровых пальцев начинают с 1-го дня посылку импульсов к движению в поврежденном пальце, и лучезапястном суставе – с 3-го дня. При переломах фаланг III пальца активные движения проводят только I и II пальцами, сгибание и разгибание в межфа-ланговых суставах IV и V пальцев производят только пассивно. Сведение и разведение пальцев активное. Начиная с 7–8 дня, включают активное сгибание и разгибание в межфаланговых суставах IV и V пальцев. При переломах фаланг IV пальца межфаланговые суставы III и V пальцев сгибают и разгибают в первые 7 дней пассивно. При переломах фаланг V пальца в межфаланговых суставах III и IV пальцев возможно выполнение пассивного сгибания и разгибания. При внутрисуставных переломах фаланг пальцев из средств ЛФК исключается массаж в связи с возможностью образования избыточной костной мозоли, резко ухудшающей восстановление функции. При повреждении сухожилий сгибателей пальцев делаются попытки к активным движениям в виде сгибания в оперированном пальце, слегка надавливая им на гипсовую повязку, и в виде разгибания травмированного пальца при повреждении сухожилий разгибателей пальцев. В первые 5 дней иммобилизационного периода, кроме занятий лечебной гимнастикой с инструктором, проводят занятия 2 раза в день самостоятельно, а в последующие дни 4–5 раз в день. При реплантации пальцев для верхней конечности проводят вышеописанные упражнения, упражнения для неповрежденных пальцев зависят от того, какой палец реплантируется. Используются также упражнения в посылке импульсов к сокращению мышц реплантированного пальца. Эти упражнения тренируют сократительную способность мышц.
В постиммобилизационном периоде (длительность его составляет 2–2,5 месяца) задачи лечебной гимнастики решаются в 2 этапа. На первом этапе – восстановление подвижности в освобожденных от иммобилизации суставах, борьба с тугоподвижностью и контрактурами, укрепление атрофичных мышечных групп. На втором этапе – восстановление функции кисти и пальцев. В пост-иммобилизационном периоде при реплантации пальцев на первом этапе преобладают пассивные движения с умеренной амплитудой, чтобы не вызвать «разболтанности» суставов. Эти упражнения сочетаются с посылкой нервных импульсов к их выполнению, что способствует восстановлению иннервации. В дальнейшем используют именно те движения, которые осуществляются мышцами, иннервируемыми поврежденным нервом. Идеомоторные упражнения можно выполнять изолированно и одновременно с пассивными движениями и активным сокращением симметрично расположенных мышц.
Лечебную гимнастику сочетают с электрогимнастикой, во время которой синхронно с раздражением мышц больной должен посылать импульсы к их сокращению. При появлении первых активных сокращений мышц выполняют упражнения, используя облегченные исходные положения. По мере восстановления активных движений облегченные исходные положения сменяются обычными при небольшом числе повторений упражнений. Упражнения начинают с проксимальных отделов верхней конечности, переходя затем к дистальным отделам. Это обеспечивает улучшение крово– и лимфообращения по ходу всего нервного ствола.
На первом этапе постиммобилизационного периода рекомендуется выполнять следующие специальные упражнения.
1. Руки на скользящей плоскости стола. Активные сгибания и разгибания пальцев, движения всеми пальцами вместе и каждым пальцем в отдельности.
2. Руки упираются на стол. Фиксация проксимально расположенной фаланги при помощи здоровой руки или карандашом, активное сгибание и разгибание последовательно в межфаланговых суставах.
3. Локти опираются на стол, кисти вместе, вертикально вниз. Сведение и разведение пальцев с помощью здоровой руки.
4. Сгибание и разгибание пальцев с помощью здоровой руки.
5. Доставание кончиками пальцев различных участков ладони.
6. Кисть свисает за край стола, ладонной стороной. Обхватывание края стола пальцами.
7. Рука на поверхности стола. Захватывание пальцами различных по величине и форме предметов, вращение цилиндров от себя и к себе.
Упражнения выполняют в медленном темпе, повторяя их 5–6 раз. При повреждении сухожилий сгибателей делается акцент на упражнения в сгибании пальцев, при повреждении сухожилий разгибателей пальцев – на разгибание пальцев. Разработку движений в межфаланговых суставах пальцев не следует форсировать, так как попытки в короткий срок ликвидировать тугоподвижность в суставах могут повести к разрыву сшитого сухожилия. Только после восстановления достаточного объема движений в суставах следует тренировать хватательную функцию кисти. При появлении у больного минимальных движений в поврежденных пальцах в занятия включают лечебную гимнастику в теплой воде (в воду должна быть погружена не только кисть, но и все предплечье).
На втором этапе используют упражнения для укрепления силы пальцев и кисти, восстановления тонких движений кисти и общей координации движений пальцами. Рекомендуют следующие упражнения:
1) удары кончиками пальцев (щелчки) по висячим предметам различной массы (ватный шарик, пробки, деревянный шарик);
2) растягивание пальцами резины на специальной подставке;
3) поднимание различных по массе предметов (деревянные, металлические цилиндры);
4) разбирание и собирание детских пирамидок;
5) упражнения с волчком;
6) ловля на лету маленького шарика;
7) подбрасывание, перебрасывание и ловля различными способами больших и малых мячей.
В восстановительном периоде, помимо выполнения специальных упражнений, показаны облегченные трудовые процессы, не требующие значительного мышечного напряжения, с включением в трудовые операции поврежденных пальцев.
При стойкой контрактуре пальцев применяют механотерапию на маятниковом аппарате. Положительные результаты закрепляют лечением положением (бинтование пальцев на ночь в положении сгибания на мягком валике или давление мешочка с песком на кисть с разогнутыми пальцами). Проведенное лечение оценивают по восстановлению основной функции руки – хватательной:
1) изменение объема движений в межфаланговых суставах (угло-метрия);
2) возможность захвата цилиндров различного диаметра (1-10 см);
3) определение степени противопоставления (оппозиции) большого пальца остальным:
а) невозможность соединить концы II–V пальцев с ногтевой
фалангой I пальца (нулевая степень);
б) при активном усилии удается их соединить (первая степень);
в) возможность коснуться бороздки между основной и ногтевой фалангой I пальца (вторая степень);
г) возможность коснуться основной фаланги (третья степень).
В норме пальцы обладают способностью противопоставления трех степеней за исключением V пальца, для которого возможна оппозиция первой и второй степени.
Травмы позвоночника
Травмы позвоночника относятся к наиболее тяжелым повреждениям опорно-двигательного аппарата. Задачи и последовательность лечебных мероприятий определяются давностью, степенью, характером повреждения и неврологических расстройств. В остром периоде лечение складывается из устранения смещения позвонков, компрессии оболочек спинного мозга и его корешков, создания наиболее благоприятных условий для восстановления анатомических взаимоотношений, предупреждения рецидивов и вторичных повреждений нервных элементов, после чего основные усилия должны быть направлены на повышение силы и выносливости мышц туловища и шеи, а в дальнейшем и на увеличение мобильности позвоночника.
Повреждения шейного отдела позвоночника
Консервативное лечение. Чаще всего травме подвержены наиболее мобильные позвонки – С5-С8. При сгибательном переломе тел шейных позвонков больного укладывают на жесткую постель, под плечи подкладывают небольшую подушку, накладывают вытяжение за теменные бугры. Головной конец кровати поднимают на 50 см. Подобное вытяжение тяжестью тела больного с запрокинутой кзади головой обеспечивает, прежде всего, расправление угла, открытого кпереди. При разгибательном переломе необходимо подложить под голову больного небольшую подушку, наложить вытяжение с помощью петли Глиссона. Такое вытяжение в положении больного с согнутой кпереди головой обеспечивает расправление угла, открытого кзади.
Лечебную гимнастику назначают на 2–3 день после травмы с целью профилактики возможных осложнений, связанных с длительной иммобилизацией. В занятия включают элементарные общеобразовательные упражнения для дистальных отделов конечностей и дыхательные упражнения (статические и динамические) в соотношении в первые дни 1: 2, в последующем – 3: 1 и 4: 1. Движения ногами выполняют только в облегченных условиях, так как поднятие прямой ноги может вызвать болевой синдром в связи с натяжением длинных мышц спины.
Примерный комплекс физических упражнений в период вытяжения
И. п. – лежа на спине, руки вдоль туловища.
1. Диафрагмальное дыхание (4–5 раз).
2. Тыльное и подошвенное сгибание стоп.
3. Сжимание и разжимание пальцев кисти.
4. Круговые движения стопами.
5. Сгибание и разгибание рук в локтевых суставах.
6. Попеременное сгибание ног в коленных суставах, скользя стопой по плоскости постели.
7. Диафрагмальное дыхание.
8. Сгибание и разгибание в лучезапястных суставах.
9. Попеременное отведение и приведение ног, не отрывая их от плоскости постели.
10. Круговые движения в лучезапястных суставах.
11. Диафрагмальное дыхание.
Упражнения выполняют в спокойном темпе с паузами для отдыха. Каждое движение повторяют не более 4–6 раз. Занятия проводят 2–3 раза в течение дня. Показаны трудовые операции: скатывание и раскатывание бинтов и марлевых салфеток, лепка из пластилина, вязание и т. д.
Через 15–30 дней после травмы вытяжение заменяют гипсовым полукорсетом с ошейником. Гипсовый полукорсет носят 8– 10 недель. С этого времени объем занятий и продолжительность их увеличиваются, расширяется двигательный режим больного. Ему разрешают сидеть на кровати, спустив ноги на низенькую скамейку, передвигаться вначале в пределах палаты, затем по отделению. Лечебная гимнастика направлена на улучшение кровообращения в области повреждения с целью стимуляции процессов регенерации, предупреждения атрофии мышц шеи, плечевого пояса и верхних конечностей, укрепления мышц туловища, восстановления правильной осанки и навыков ходьбы. В занятия включают общеукрепляющие упражнения, охватывающие все группы мышц, выполняемые в исходном положении лежа, сидя и стоя (с опорой о спинку стула, кровати). Используют упражнения с небольшим отягощением, легким сопротивлением. Для укрепления мышц шеи и плечевого пояса рекомендуются изометрические напряжения мышц продолжительностью вначале 2–3 с, затем – 5–7 с. Процедуру выполняют 3–4 раза в течение дня. Продолжительность занятия составляет 15–20 мин. Противопоказаны движения туловища вперед.
Через 8-10 недель снимают фиксирующую гипсовую повязку. Лечебная гимнастика в этот период направлена на укрепление мышц шеи, плечевого пояса и верхних конечностей, восстановление движений в шейном отделе позвоночника. В первые дни после прекращения иммобилизации для устранения дополнительной вертикальной нагрузки на шейный отдел позвоночника занятия проводят только в исходном положении лежа, затем сидя и стоя. Используют изометрические напряжения мышц шеи, плечевого пояса и верхних конечностей, статическое удержание конечностей (5–7 с), активные динамические упражнения для всех суставов и мышечных групп. Назначают массаж воротниковой зоны мышц спины и верхних конечностей. В дальнейшем в занятия включают упражнения, направленные на увеличение мобильности позвоночника (наклоны, повороты головы и туловища), выполняемые больным в исходном положении лежа и сидя. Широко используют упражнения на координацию движений, на выработку чувства равновесия, нормализацию осанки и походки. Проводят занятия в бассейне и трудовых мастерских.
Хирургическое лечение. После операции больного укладывают на функциональную кровать в положении лежа на спине. Голову и шею фиксируют с обеих сторон мешочками с песком. В первые 2 дня в занятия включают общетонизирующие и дыхательные упражнения. Упражнения для нижних конечностей выполняют в облегченных условиях с передвижением ног по плоскости постели (сгибание и разгибание в коленных суставах, отведение и приведение, тыльное и подошвенное сгибание стоп и т. д.). Рекомендуются упражнения для дистальных отделов верхних конечностей, приподнимание таза с опорой на лопатки и стопы. Противопоказаны движения в проксимальных отделах верхних конечностей, плечевого пояса и шеи. На 3-4-й день выполняют те же упражнения с большей амплитудой и числом повторений. Движения ногами проводят попеременно, без облегчения. В занятия включают изометрические напряжения мышц туловища, тазового пояса, бедра и голени. Статические дыхательные упражнения чередуют с динамическими. На 5-7-й день при удовлетворительном состоянии после лечебной гимнастики больному накладывают фиксирующий воротник типа Шанца и несколько раз в течение дня «присаживают» в кровати. С 7-10-го дня лечебная гимнастика направлена на улучшение деятельности сердечно-сосудистой и дыхательной систем, укрепление мышц туловища, плечевого пояса и конечностей, ускорение регенерации в области операции. На 7– 8-й день после операции больного переводят в вертикальное положение, занятия дополняют упражнениями, которые выполняют в исходном положении стоя у кровати (отведение и приведение ноги, полуприседания, наклоны в сторону и назад, ротационные движения туловищем и т. д.).
В раннем послеоперационном периоде противопоказаны движения головой, изометрические напряжения мышц шеи и плечевого пояса. После подъема больного с постели разрешается дозированная ходьба в пределах палаты, а затем и отделения. С 10-го дня до выписки из стационара лечебная гимнастика способствует дальнейшей тренировке мышц верхних конечностей и туловища, восстановлению трудоспособности больного. Занятия проводят в гимнастическом зале групповым методом в исходном положении лежа на спине, сидя и стоя. В процедуру включают упражнения с легким отягощением, гимнастическими снарядами, у гимнастической стенки.
На 14-16-й день при отсутствии противопоказаний больного выписывают из стационара, предварительно наложив ему кранио-торакальную гипсовую повязку. Больному рекомендуются физические упражнения, тренирующие сердечно-сосудистую и дыхательную системы, укрепляющие все группы мышц, дозированная ходьба. Изометрические напряжения мышц шеи и плечевого пояса включают в занятия не ранее чем через 4–5 недель после операции. Методика занятия в постиммобилизационном периоде аналогична описанной выше.
Повреждения тел грудных и поясничных позвонков
Консервативное лечение. Чаще встречается компрессионный перелом тела позвонка. При небольшой компрессии (не более 1β высоты тела позвонка) показан функциональный метод лечения. Больного укладывают на жесткую постель, головной конец которой приподнят на 40–60 см. Для осевой разгрузки позвоночника применяют продольное вытяжение за подмышечные впадины, под область физиологических лордозов подкладывают ватно-мар-левые валики, чтобы обеспечить максимальную разгрузку позвоночника. Расправление компремированного позвонка осуществляется путем подкладывания валиков под область повреждения. Это способствует растяжению передней продольной связки и веерообразному расхождению тел позвонков, уменьшению компрессии.
Ортопедические мероприятия (коррекция положением) улучшают анатомо-физиологические взаимоотношения тел позвонков. Занятия лечебной гимнастикой делят на 4 периода.
В первом периоде (первые 7-10 дней) лечебная гимнастика направлена на повышение жизненного тонуса больного, улучшение деятельности сердечно-сосудистой системы, органов дыхания и желудочно-кишечного тракта, предупреждение снижения силы и выносливости мышц. Используют дыхательные (статические и динамические), общеразвивающие упражнения для мелких и средних мышечных групп и суставов. Активные движения ногами выполняют только в облегченных условиях (например, скользя стопой по плоскости постели) и попеременно, так как поднятие прямой ноги может вызвать болевой синдром в связи с натяжением и напряжением длинных мышц спины, а при подъеме прямых ног до прямого угла происходит сглаживание поясничного лордоза, в связи с чем увеличивается нагрузка на передние отделы тел компремированных позвонков. Больным рекомендуется приподнимать таз с опорой на лопатки и стопы. Лечебную гимнастику проводят в форме индивидуальных занятий продолжительностью 10–15 мин. Исходное положение для выполнения физических упражнений – только лежа на спине.
Во втором периоде (до 30-го дня после травмы) лечебная гимнастика направлена на нормализацию деятельности внутренних органов, улучшение кровообращения в зоне повреждения с целью стимуляции процессов регенерации, укрепление мышц туловища, плечевого и тазового пояса. Основная задача – выработка «мышечного корсета» и подготовка организма к дальнейшему расширению двигательного режима. Общая нагрузка возрастет за счет подбора упражнений, увеличения числа их повторений и продолжительности занятия (до 20 мин). Через 2,5 недели после травмы больному разрешают поворачиваться на живот. В этом положении, с целью разгрузки передних отделов тел поврежденных позвонков, под грудь больного подкладывают ватно-марлевый валик (гиперэкстензионная поза). Включают упражнения для верхних конечностей (статического и динамического характера), для мышц спины и брюшного пресса. Для обеспечения наилучших условий реклинации поврежденного тела позвонка и укрепления длинных мышц спины рекомендуется выполнять экстензионные упражнения (например, прогибание в грудном отделе). Все движения эк-стензионного характера для мышц туловища облегчаются наклонным положением кровати, так как тяжесть поднимаемого туловища частично передается на часть тела, находящуюся на плоскости кровати и служащую упором. Экстензионные упражнения должны сочетаться с изометрическим напряжением мышц спины и брюшного пресса, последующим их расслаблением. Активные движения ногами выполняют только попеременно и с отрывом от плоскости постели.
В третьем периоде (до 45-60-го дня после травмы) занятия предусматривают укрепление мышц туловища, мышц тазового дна, конечностей, улучшение координации движений и мобильности позвоночника. В этом периоде возрастает общая физическая нагрузка за счет увеличения продолжительности и плотности занятия, включения физических упражнений с сопротивлением и отягощением, изометрических напряжений мышц с большей продолжительностью. Для постепенного перехода к осевой нагрузке на позвоночник в занятия вводят исходные положения: стоя на четвереньках и стоя на коленях. В положении стоя на четвереньках происходит разгрузка позвоночника, увеличивается лордоз в шейном и поясничном отделах позвоночника. Исходное положение стоя на коленях с опорой о спинку кровати рекомендуется вначале, для адаптации больного к вертикальному положению. Туловище больного должно быть несколько отклонено назад, так как центр тяжести при этом проходит в области задних отделов тел позвонков. В этих исходных положениях выполняют упражнения для мышц туловища (легкие наклоны в стороны, назад, упражнения на координацию движений, передвижение на коленях и на четвереньках вперед и назад, в сторону). Активные движения ногами проводят не только попеременно, но и одновременно с отрывом от плоскости кровати. Общеразвивающие и специальные упражнения выполняют на горизонтально опущенной кровати. При выполнении упражнений в исходном положении лежа на животе осуществляют коррекцию положением (гиперэкстензионная поза).
Для суждения об укреплении мышц спины определяют время удержания туловища в позе «ласточка» (лежа на животе отвести руки назад, поднять голову, плечи с одновременным подниманием прямых ног). Проба считается удовлетворительной, если больной может удержать это положение в течение 2–3 мин. Для оценки выносливости мышц брюшного пресса учитывается время удержания в положении лежа на спине поднятых под углом в 45° прямых ног. Проба считается положительной, если больной может удержать прямые ноги в течение 2–3 мин.
Примерный комплекс физических упражнений во втором периоде лечения
И. п. – лежа на спине, руки вдоль туловища.
1. Развести руки в стороны – вдох, руки вперед и вниз – выдох (3–4 раза).
2. Медленно, с напряжением сгибать руки в локтевых суставах, приводя кисти к плечам (4–6 раз).
3. Тыльное и подошвенное сгибание стоп (6–8 раз).
4. Отведение руки в сторону с одновременным поворотом головы в ту же сторону. Поднять руки – вдох, опустить – выдох (4–6 раз).
5. Согнуть ногу в коленном суставе, вытянуть ее вверх и опустить (4–5 раз).
6. Приседание с отведенной прямой ногой (4–6 раз).
7. Прямые руки разведены в стороны на уровне плеч и слегка отведены назад. Небольшие круговые движения руками с некоторым напряжением мышц спины и лопаток (6–8 раз).
8. Руки согнуты в локтях, локти опираются на постель. Прогибание в грудном отделе с опорой на локти и плечи (4–5 раз).
9. Руки на бедрах. Имитация езды на велосипеде (движения ногами только попеременно). Повторяют 6–8 раз.
10. Диафрагмальное дыхание.
11. Изометрическое напряжение мышц бедра (5–7 с).
12. Сжимание и разжимание пальцев кисти (8-12 раз).
13. Поднять прямую ногу (на 45 градусов), удержать в течение 5–7 с, опустить (4–5 раз).
14. Диафрагмальное дыхание.
15. Изометрическое напряжение мышц голени (5–7 с).
16. Поднять руки через стороны вверх – вдох, вернуться в и. п. – выдох (4–5 раз).
И. п. – лежа на животе.
1. Руки согнуты в локтевых суставах, предплечья лежат на плоскости постели. Прогибание туловища (6–8 раз).
2. Поднимание головы и плеч (6–8 раз).
3. Попеременное отведение назад прямой ноги (6–8 раз).
4. Изометрическое напряжение мышц спины (5–7 с).
5. Пассивный отдых.
В четвертом периоде (с момента подъема больного с постели до выписки его из стационара) лечебная гимнастика направлена на дальнейшее укрепление мышц туловища, увеличение мобильности позвоночника, восстановление правильной осанки и навыка ходьбы. Особенностью периода лечения является переход к полной осевой нагрузке на позвоночник. Вставать больному обычно разрешается через 45–60 дней после травмы. При подъеме с постели больной не должен садиться. В положении лежа на животе он передвигается на край постели, опускает ногу, которая лежит на краю, и ставит ее на пол; опираясь на руки, выпрямляется и опускает другую ногу. По мере адаптации к вертикальному положению в занятия включают физические упражнения, выполняемые в исходном положении стоя (наклоны туловища назад, попеременное отведение и приведение ног, полуприседания с прямой спиной, перекаты с пятки на носок, активные движения в голеностопном суставе и др.). Используют упражнения, способствующие восстановлению двигательных навыков, закреплению правильной осанки и восстановлению рисунка ходьбы. Проводят упражнения с гимнастическими предметами, у гимнастической стенки. К концу 3-го месяца после травмы больной должен ходить в течение 1,5–2 ч, не испытывая при этом боли или дискомфорта в области повреждения. При отсутствии их ему разрешается сидеть на стуле. Под поясницу подкладывают ватно-марлевый валик.
Функциональное состояние позвоночника необходимо проверить через 4 месяца после травмы. При положительных результатах и рентгенологического исследования больному предлагают выполнить ряд упражнений в исходном положении стоя:
1) руки поднять вверх, прогнуться назад;
2) наклонить туловище в стороны;
3) руки вытянуть вперед – сгибать туловище с прямой спиной;
4) наклониться вперед, достать ладонями пол. Консолидация области повреждения протекает замедленно, так как тело позвонка лишено надкостницы, поэтому мозолеобразо-вание протекает по так называемому эндостальному типу, с восстановлением структуры кости. В связи с этим более ранняя нагрузка на передние отделы тел позвонков в виде наклонов и ротационных движений может привести к дальнейшей деформации области повреждения.
При лечении переломов со значительной передней компрессией в случае одномоментной репозиции расправляют поврежденный позвонок с форсированным разгибанием позвоночника, с последующим наложением экстензионного гипсового корсета на 4–6 мес. Лечебную гимнастику назначают с первых дней после травмы. Больной после наложения гипсового корсета находится на постельном режиме в течение 3–4 недель. Физические упражнения выполняют в исходном положении лежа на спине, на животе, а через 3–4 недели – стоя у кровати.
Для укрепления мышц туловища рекомендуют 3 группы упражнений:
1) напряжение мышц, окружающих позвоночник, путем движения туловищем, ногами;
2) движения ногами при фиксированном туловище;
3) движения туловищем при фиксированных ногах.
Кроме того, в занятиях используют общеразвивающие и дыхательные упражнения. После снятия корсета (через 4–6 мес.) лечебная гимнастика направлена на дальнейшее укрепление мышц туловища, конечностей, физические упражнения вначале выполняют лежа на спине, на животе, затем – стоя. В занятиях используют общеразвивающие упражнения, охватывающие все мышечные группы, изометрические напряжения мышц, упражнения с гимнастическими предметами, у гимнастической стенки. Рекомендуют массаж, занятия в бассейне. Постепенная репозиция проводится на кровати со щитом под матрацем, с помощью специальных конструкций, обеспечивающих постепенное разгибание позвоночника в течение 1–2 недель. Этот способ обычно не вызывает пареза кишечника, который нередко наблюдается после форсированного переразгибания позвоночника. Лечебную гимнастику назначают с первых дней после травмы и первые 2 недели проводят по методике, рекомендуемой при функциональном методе лечения больных. После наложения гипсового корсета (на 3–4 недели) в занятиях используют упражнения, аналогичные упражнениям, применяемым при одномоментной репозиции.
Хирургическое лечение. В последние годы при значительных передних компрессиях тела грудных позвонков после этапной рек-линации в течение 7-15 дней проводят хирургическое вмешательство. После стабилизации поврежденного отдела позвоночника с помощью фиксатора – «стяжки» – больного укладывают на функциональную кровать. Больной выполняет общеразвивающие упражнения для мелких и средних мышечных групп и суставов в сочетании со статическими и динамическими дыхательными упражнениями в исходном положении лежа на спине.
Со 2-го дня после операции рекомендуется поворачивать больного на бок. Поворачиваться на живот разрешается только во время перевязок. С 3-4-го дня занятия дополняются упражнениями, направленными на укрепление мышц спины и нижних конечностей. Противопоказаны сгибание и наклоны туловища в стороны. На 6-7-й день после операции больной выполняет упражнения в исходном положении лежа на спине и на животе. Проводится коррекция положением (гиперэкстензионная поза). Общеразви-вающие упражнения сочетают с дыхательными. На 14-16-й день, после проведения простейших функциональных проб для определения силы и выносливости мышц туловища, больному разрешают вставать с кровати, и занятия проводят в исходном положении лежа и стоя. При этом увеличивают продолжительность (до 30–40 мин) и плотность занятия, вводят большое число статических упражнений, увеличивают повторения каждого упражнения.
После задней фиксации позвоночника лавсаном без повреждения мышц спины восстановительное лечение проводится аналогично описанному выше, но с некоторой коррекцией сроков двигательной активности больного: исходное положение лежа на спине используют в 1-й день после операции, лежа на животе – в 1-2-й, стоя на четвереньках – на 3-4-й, стоя – на 7-10-й день, сидя – через 1–1,5 месяца.
В течение 1,5–2 месяцев после операции исключают сгиба-тельные положения туловищем из-за возможности прорезания остистых отростков фиксаторами. Кроме того, эти движения увеличивают нагрузку на межпозвоночные диски, травма которых часто сопутствует переломам тел позвонков. Это восстановительное лечение применяется только при хирургическом лечении неослож-ненных стабильных переломов нижнегрудных и поясничных позвонков. При оперативном лечении неосложненных нестабильных переломов нижнегрудных и поясничных позвонков используют внутреннюю фиксацию позвоночника металлическими пластинками и передний спондилодез. После внутренней фиксации позвоночника металлическими пластинками больного укладывают на функциональную кровать на спину. В занятия лечебной гимнастикой включают элементарные общеразвивающие упражнения, охватывающие мелкие и средние мышечные группы, и дыхательные упражнения (статические и динамические). Движения ногами выполняют в облегченных условиях.
Примерный комплекс физических упражнений (2-й день после внутренней фиксации позвоночника)
И. п. – лежа на спине, руки вытянуты вдоль туловища.
1. Развести руки в стороны – вдох, вернуться в и. п. – выдох.
2. Тыльное и подошвенное сгибание стоп.
3. Диафрагмальное дыхание.
4. Круговые движения в лучезапястных суставах.
5. Сгибание и разгибание ног в коленных суставах, скользя стопой по плоскости постели.
6. Сгибание и разгибание рук в локтевых суставах.
7. Диафрагмальное дыхание.
8. Круговые движения в голеностопных суставах.
9. Поднять руки вперед – вдох, вернуться в и. п. – выдох.
10. Сжать и разжать пальцы кисти.
Упражнения выполняют в среднем темпе, повторяя каждое 4–6 раз. Занятия проводят 2–3 раза в день. Изометрическое напряжение мышц туловища и конечностей рекомендуется включать в занятие на 3-4-й день после операции.
Через 5–7 дней после операции лечебная гимнастика дополняется попеременными движениями ногами (с отрывом от постели), статическим удерживанием их (2–3 с), разгибанием в грудном отделе позвоночника, упражнениями с легким отягощением и сопротивлением. Упражнения выполняют лежа на спине, на животе и стоя на четвереньках.
На 14-21-й день после операции накладывают гипсовый корсет на 3–4 месяца, и больного переводят в вертикальное положение. В занятия включают физические упражнения, выполняемые в исходном положении лежа, стоя. Используют упражнения с гимнастическими предметами, с сопротивлением и отягощением, у гимнастической стенки. Рекомендуется дозированная ходьба. В дальнейшем лечебная гимнастика аналогична занятиям, проводимым в период иммобилизации гипсовым корсетом.
После стабилизирующей операции по Цивьяну больного укладывают на спину на функциональной кровати. В занятия включают общеукрепляющие упражнения, охватывающие мелкие и средние мышечные группы, и дыхательные упражнения. Через 2 недели после операции больному накладывают гипсовый корсет и занятия дополняют изометрическим напряжением мышц спины, голени и бедра. Рекомендуются активные движения ногами (вначале только попеременно) с отрывом их от плоскости постели.
Через 4 недели после операции больной выполняет упражнения, имитирующие езду на велосипеде, упражняется в статическом удержании нижних конечностей. В занятия включают упражнения с отягощением и сопротивлением. Каждое упражнение повторяют 20–25 раз. Занятия проводят 2–3 раза в течение дня. После наложения гипсового корсета (на 4–5 месяцев) лечебная гимнастика направлена на укрепление мышц туловища. Упражнения выполняют в исходном положении лежа, сидя и стоя. Занятия проводят в палате, в гимнастическом зале.
Примерный комплекс физических упражнений после наложения гипсового корсета
И. п. – лежа на спине.
1. Попеременное поднимание прямых рук вверх.
2. Попеременное или одновременное тыльное и подошвенное сгибание стоп.
3. Поднять прямую ногу, удержать в течение 5–7 с, вернуться в и. п.
И. п. – лежа на животе.
1. Попеременное отведение и приведение прямой ноги.
2. Движения руками, как при плавании стилем брасс. И. п. – сидя на стуле, руки к плечам.
1. Поднимание руки вверх, прогнуться в грудном отделе позвоночника.
2. Вращение рук в плечевых суставах.
И. п. – сидя на стуле, ноги на медицинболе.
1. Катание медицинбола вперед-назад.
2. Катание медицинбола в стороны.
И. п. – стоя, держась руками за спинку стула.
1. Полуприседания.
2. Попеременное отведение и приведение ног.
3. Попеременное отведение ног назад.
4. Перекаты с пятки на носок.
5. Поднять руки вверх – вдох, вернуться в и. п. – выдох.
Каждое упражнение повторяют 20–25 раз с паузами для отдыха. Занятия проводят 2–3 раза в течение дня.
После прекращения иммобилизации лечебная гимнастика направлена на укрепление мышц туловища и конечностей, выработку правильной осанки. С этой целью, помимо общеразвивающих упражнений (с гимнастическими предметами и без них), выполняемых в гимнастическом зале, больному показаны занятия в бассейне, пешие прогулки и через год после операции – элементы спортивных игр.
Повреждения костей таза
При отсутствии противопоказаний с первых дней после травмы назначают лечебную гимнастику, которая подразделяется на 3 периода. Длительность каждого лечебного периода определяется локализацией и характером перелома, состоянием больного, методом лечения и динамикой восстановительного процесса.
Разрывы лонного сочленения и переломы переднего полукольца таза. При разрыве лонного сочленения, сочетающегося с разрывом крестцово-подвздошного сочленения, под влиянием сокращения подвздошно-поясничной, квадратной мышцы и косых мышц живота происходит смещение половины таза кверху. С целью коррекции больному накладывают скелетное вытяжение за мыщелки бедра (груз 6–8 кг), конечности укладывают на стандартные шины, под область таза подводят гамак.
В первом периоде (8-10 недель) общими задачами лечебной гимнастики являются: повышение жизненного тонуса больного, профилактика осложнений со стороны сердечно-сосудистой системы, органов дыхания и желудочно-кишечного тракта, улучшение обменных процессов. К частным задачам относятся: улучшение кровообращения в области повреждения для активизации процессов регенерации, предупреждение снижения силы и выносливости мышц тазового пояса и конечностей, ригидности в суставах.
В ранние сроки травмы больные должны овладеть грудным типом дыхания. Это обусловлено тем, что при этом повреждении, нередко осложненном забрюшинной гематомой, активизация экскурсии диафрагмы ведет к повышению внутрибрюшного давления, а это, в свою очередь, может сопровождаться усилением боли, возникновением кровотечения. Только в начале 2-й недели после травмы допустимо полное как грудное, так и диафрагмаль-ное дыхание. Кроме общеразвивающих (для мышц плечевого пояса и верхних конечностей) и дыхательных упражнений, используют активные движения ногой, свободной от иммобилизации. Сокращение мышц здоровой ноги положительно влияет на улучшение трофических процессов в тканях симметричной конечности. Для восстановления опороспособности, в частности, рессорной функции этой конечности, включаются активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, осевое давление на подстопник, захватывание пальцами стопы мелких предметов и их удержание (в первые дни 2–3 с), имитация ходьбы по плоскости постели, изометрическое напряжение мышц бедра и голени (2–3 с).
Показаны упражнения, способствующие репозиции смещенной половины таза. Для этого обучают больного «тянуться» нижней конечностью на стороне смещения к ножному концу кровати. В занятия включают также упражнения, направленные на сближение лонных костей (сведение, скрещивание: здоровая нога заводится над иммобилизированной ногой, внутренняя ротация и т. д.), упражнения, способствующие укреплению мышц живота. Поскольку при повреждении снижается тонус ягодичных мышц, мышц бедра и голени на стороне поражения, назначают ритмические и длительные изометрические напряжения этих мышц.
Первые 3 недели после травмы исключают упражнения, способные увеличить расхождение лонного сочленения (отведение ноги в сторону, ротация кнаружи, круговые движения ноги кнаружи и т. д.). При отсутствии противопоказаний (забрюшинная гематома) для улучшения периферического кровотока, профилактики тромбозов с 3-4-го дня после травмы назначают массаж. Массируют обе нижние конечности, однако, в течение 7-10 дней массаж иммобилизированной ноги проводят с ограничением приемов растирания, разминания и вибрации. В дальнейшем массируют различные мышечные группы нижних конечностей и тазового пояса, чтобы предупредить снижение силы и выносливости этих мышц. Курс лечения – 15–20 процедур.
Второй период продолжается 1–1,5 недели и характеризуется прекращением иммобилизации.
Частные задачи ЛФК: укрепление мышц туловища, конечностей и тазового пояса, увеличение движений в суставах, тренировка опорной функции нижних конечностей. Физическая нагрузка увеличивается за счет выполнения более сложных упражнений обеими ногами (сгибание и разгибание, попеременное и одновременное поднимание ног, их разведение, имитация езды на велосипеде и т. д.), изометрических напряжений мышц конечностей, тазового пояса и туловища (интенсивность их должна достигать субмаксимальных величин), увеличения числа упражнений и их повторяемости. За несколько дней до подъема с постели больных обучают повороту на живот и добавляют ряд упражнений в этом положении (попеременное, а затем одновременное разгибание ног в тазобедренных суставах, разведение прямых ног, приподнимание таза и т. д.). Для подготовки больных к ходьбе с помощью костылей (особенно для лиц пожилого возраста) назначают массаж мышц плечевого пояса и верхних конечностей. Курс лечения 15–20 процедур.
В третьем периоде больные выполняют упражнения, лежа на спине, на боку, на животе и стоя.
Общие задачи: восстановление функции нижних конечностей, навыка ходьбы, осанки, трудоспособности больных. Частные задачи: укрепление мышц туловища, тазового пояса, конечностей, восстановление опорной функции нижних конечностей, увеличение амплитуды движений в суставах (особенно, в тазобедренном). В занятия включают общеукрепляющие упражнения для всех групп мышц и суставов с гимнастическими предметами и без предметов, с легким отягощением и сопротивлением и у гимнастической стенки. Занятия дополняют полуприседаниями, разнообразными движениями ног, наклонами туловища (опираясь на спинку стула). Больной обучается передвижению (вначале при помощи костылей) в пределах палаты, а затем и отделения. При недостаточном внимании к восстановлению навыка ходьбы возможно формирование побочных компенсаций (раскачивание в стороны, прихрамывание при ходьбе, семенящая походка и т. д.). Если у больных при ходьбе появляются боль, дискомфорт в области повреждения, то осевую нагрузку уменьшают. Больному разрешают сидеть (вначале непродолжительное время) при условии, если он в течение 1,5–2 ч непрерывный ходьбы не испытывает неприятных ощущений в области повреждения.
При разрывах лонного сочленения с расхождением лонных костей более чем на 2,5–3 см показано оперативное лечение. После операции больного укладывают на спину, под колени подклады-вают ватно-марлевый валик или помещают больного в гамак на 4–6 недель.
Лечебную гимнастику в первом периоде (4–6 недель) проводят с целью профилактики ранних послеоперационных осложнений, улучшения кровообращения в области операции, для предупреждения спаечного процесса, снижения силы и выносливости мышц, ригидности в суставах, подготовки больного к ходьбе. В первые 7-10 дней после операции в занятия включают дыхательные и общеукрепляющие упражнения. Специальные упражнения (активные движения пальцами стоп, тыльное и подошвенное сгибание стоп, круговые движения стопами, попеременное сгибание и разгибание ног в коленных суставах, изометрическое напряжение мышц голени) больные выполняют в облегченных условиях (скользя стопой по плоскости постели, не отрывая бедер от валика). До снятия швов не следует нагружать мышцы брюшного пресса.
Примерный комплекс физических упражнений в первые дни после операции
И. п. – лежа на спине, руки вдоль туловища.
1. Развести руки в стороны – вдох, вернуться в и. п. – выдох (5–6 раз).
2. Тыльное и подошвенное сгибание стоп (6–8 раз).
3. Правая рука вытянута вдоль туловища, левая поднята вверх – смена рук, дыхание произвольное (6–8 раз).
4. Руки вытянуты вдоль туловища – попеременное сгибание ног в коленных суставах (стопа скользит по плоскости постели), бедра не отрывают от валика (6–8 раз).
5. Ротационные движения стопами (8-10 раз).
6. Сжимание и разжимание пальцев рук (10–12 раз).
7. Изометрическое напряжение мышц голени (2–3 с).
8. Попеременное или одновременное сгибание и разгибание пальцев стоп (10–15 раз).
9. Наклоны, повороты головы. Дыхание произвольное.
10. Поднять руки вверх – вдох, вернуться в и. п. – выдох (6–8 раз).
С 10-го дня после операции занятия дополняют упражнениями: попеременное отведение и приведение ног (скользя бедрами по валику), изометрическое напряжение мышц бедра (2–3 с), легкая ротация ног, наклоны туловища в стороны. Допускается приподнимание таза с опорой на стопы и лопатки.
На 14-й день после операции валик убирают. Больным рекомендуют попеременно поднимать прямую ногу, отводить и приводить ноги, статическое удержание конечности (вначале 2–3 с, затем 5–7 с), сгибание и разгибание ног в коленных суставах, движения ногами, имитирующие плавание стилем брасс (с опорой на плоскость постели), имитацию ходьбы попеременно каждой ногой и др. В занятия включают упражнения, вовлекающие мышцы верхних конечностей и плечевого пояса, туловища и тазового пояса.
С 21-го дня после операции общеразвивающие упражнения чередуют с активными движениями ногами уже без опоры о плоскость постели (попеременно и одновременно), обучают больного повороту на живот. В дальнейшем больные выполняют упражнения в исходном положении лежа на спине, на животе, стоя на четвереньках.
На 3-4-й день после операции назначают массаж нижних конечностей для уменьшения отека, улучшения кровообращения, профилактики тромбозов.
Через 4–6 недель после операции (с момента подъема больного с постели до выписки его из стационара) занятия проводят по второму периоду восстановительного лечения.
Лечебная гимнастика предусматривает укрепление мышц плечевого пояса, верхних конечностей, туловища, восстановление опо-роспособности нижних конечностей, овладение навыком передвижения. Больному рекомендуют выполнять те же упражнения, что и в первом периоде, но с большим числом повторений каждого и изменением исходного положения (лежа и стоя). В занятия включают упражнения с сопротивлением, отягощением, у гимнастической стенки, с гимнастическими предметами. Разрешается лечебное плавание. В течение еще 1–2 недель при ходьбе следует пользоваться костылями.
Переломы дна и края вертлужной впадины, в том числе осложненные центральным вывихом бедра. Переломы без смещения и переломы, не сопровождающиеся вывихом, подлежат консервативному лечению. Больного укладывают на функциональную кровать, накладывают скелетное вытяжение за надмыщелки бедра с грузом 10 кг.
В первом периоде (от 5–8 до 10–12 недель) методика лечебной гимнастики аналогична методике, используемой при диафи-зарных переломах бедра. Вместе с тем следует учитывать ряд обстоятельств: во-первых, при данной патологии чаще всего подвергается атрофии группа ягодичных мышц. Поэтому включение в занятия изометрических напряжений этих мышц будет способствовать не только профилактике мышечных атрофий, но и улучшению сократительной функции и тонуса мышц. Во-вторых, учитывая необходимость создания диастаза между головкой бедра и суставной впадиной после устранения центрального вывиха головки бедра, нецелесообразно выполнение изометрических напряжений мышц, перекидывающихся с таза на бедро (например, прямой мышцы бедра), так как это может привести к повышению их тонуса.
Во втором периоде (1–2 недели) с целью профилактики и ликвидации часто развивающейся приводящей и разгибательной контрактур физические упражнения рекомендуется выполнять в исходном положении лежа на спине, на животе, на здоровом боку. Вытяжение снимают, и больные на фоне общеразвивающих упражнений, охватывающих все группы мышц, производят попеременно и одновременно активные движения в тазобедренных суставах (скользя по плоскости постели), изометрическое напряжение мышц тазового пояса, мышц бедра и голени (5–7 с). Тренируется опорная функция нижней конечности, которая была свободна от иммобилизации. Исключают выполнение физических упражнений в исходном положении стоя на четвереньках и на коленях, в связи с возможностью смещения головки бедра у больных с переломом дна вертлужной впадины, осложненным центральным вывихом бедра. Поднимают больного с постели из положения сидя со спущенными ногами и переносом центра тяжести на здоровую половину таза.
В третьем периоде допускаются свободные маховые движения поврежденной ногой в тазобедренном суставе в исходном положении стоя (с поддержкой за спинку стула). Ходьба с помощью костылей разрешается через 2,5–3 месяца после травмы. Постепенный переход к дозированной осевой нагрузке возможен не ранее 5–6 месяцев с момента травмы.
Травмы грудной клетки
Методика восстановительного лечения больных с различными повреждениями грудной клетки средствами ЛФК имеет особенности, обусловленные спецификой повреждения и методом лечения.
Непроникающие ранения грудной клетки (без повреждения внутренних органов). Лечебную гимнастику назначают с первых дней поступления пострадавшего в стационар. Она направлена на профилактику возможных осложнений, уменьшение болевых ощущений, повышение психоэмоционального тонуса.
На 2-7-й день после травмы в занятиях преобладают дыхательные упражнения (статические и динамические). Уделяют внимание диафрагмальному дыханию, которое улучшает вентиляцию нижних отделов легких, и умению больных производить кашле-вые движения для выведения содержимого трахеобронхиального дерева. Используют также общеразвивающие упражнения для мелких и средних мышечных групп, которые больной выполняет в исходном положении лежа на спине, на здоровом боку и сидя на кровати. Занятия продолжают не более 10 мин и повторяют 2–3 раза в течение дня.
Примерный комплекс физических упражнений в первые 3–4 дня после травмы груди
Упражнения выполняют в медленном темпе.
1. И. п. – лежа на спине, кисти рук на животе. Надавливание руками на область живота во время продолжительного выдоха, возвращение в и. п. – вдох (4–5 раз).
2. И. п. – лежа на спине, руки вдоль туловища, ноги вместе. Попеременное или одновременное тыльное и подошвенное сгибание стоп (10–12 раз). Дыхание произвольное.
3. И. п. – то же. Толчкообразный выдох, откашливание мокроты.
4. И. п. – то же. Сжимание и разжимание пальцев рук (8-10 раз). Дыхание произвольное.
5. И. п. – то же. Попеременное или одновременное сгибание рук в локтевых суставах (4–6 раз). Дыхание произвольное.
6. И. п. – то же. Глубокое диафрагмальное дыхание. При выдохе руки инструктора надавливают на верхний квадрант живота.
7. И. п. – то же. Попеременное или одновременное сгибание ног в коленных суставах, скользя стопой по плоскости постели (6–8 раз). Дыхание произвольное.
8. И. п. – лежа на здоровом боку. Поднять руки вверх – вдох, вернуться в и. п. – выдох (4–6 раз).
9. И. п. – то же. Прижать левый (правый) локоть к грудной клетке во время глубокого (продолжительного) выдоха (4–6 раз).
10. И. п. – то же, одна рука под головой, другая вытянута, ноги полусогнуты. Поднять к животу вышележащую ногу – выдох, вернуться в и. п. – вдох (4–6 раз).
11. И. п. – лежа на спине, ноги согнуты в коленных суставах, стопы опираются на кровать, руки вдоль туловища. Приподнять таз – выдох, вернуться в и. п. – вдох (4–5 раз).
12. И. п. – лежа на спине, руки вдоль туловища, ноги слегка разведены. Глубокое диафрагмальное дыхание. При выдохе руки инструктора слегка надавливают на верхний квадрант живота.
13. И. п. – то же. Круговые движения стопами (10–12 раз). Дыхание произвольное.
14. И. п. – то же. На верхний квадрант живота положен мешочек с песком (0,5 кг). Глубокое диафрагмальное дыхание.
Для стимуляции экстракардиальных факторов кровообращения назначают массаж мышц конечностей ежедневно по 5-10 мин в течение 7-10 дней.
При улучшении общего состояния больным разрешают продолжительное время сидеть не только на кровати, но и на стуле, передвигаться вначале в пределах палаты, а затем и отделения.
Лечебная гимнастика (с 3–6 дня после травмы) направлена на улучшение функции сердечно-сосудистой системы, органов дыхания, стимуляцию процессов регенерации в поврежденных тканях, адаптацию организма к постепенно возрастающей нагрузке, коррекцию осанки. В процедуру включают упражнения для крупных мышечных групп и суставов (динамического и статического характера), дыхательные и корригирующие упражнения, выполняемые больным в исходном положении сидя и стоя. Упражнения выполняют в спокойном темпе, без резких, рывковых движений, предоставляя паузы для отдыха. Каждое упражнение повторяют не более 8-12 раз. Занятия продолжаются по 12–15 мин 2–3 раза в день.
Функция внешнего дыхания и кровообращения относительно нормализуется к 3-й неделе после травмы, что служит основанием к переводу больного на поликлинический этап восстановительного лечения. Лечебная гимнастика в этом периоде направлена на тренировку функций сердечно-сосудистой и дыхательной систем, укрепление мышц и подвижности в суставах, реадаптацию к бытовым и профессиональным нагрузкам. Используются физические упражнения, охватывающие все мышечные группы и способствующие укреплению межреберных мышц и мышц передней стенки живота. Проводят наклоны и повороты туловища, прогибания в грудном и поясничном отделах позвоночника, в том числе упражнения на гимнастической скамейке и у гимнастической стенки, с гимнастическими предметами. В занятия включают корригирующие упражнения, упражнения на координацию движений, на скорость и выносливость. Тренируются в удлиненном выдохе. При выполнении статических дыхательных упражнений для контроля за типом дыхания и амплитудой дыхательных движений больным рекомендуют положить одну руку на грудь, другую – на живот. Физическая нагрузка увеличивается постепенно. Применяют игровые элементы, способствующие повышению эмоционального тонуса больных, дозированные прогулки и при определенных показаниях – лечебное плавание, физические упражнения в воде, лыжи и т. д. Показан массаж мышц грудной клетки (10–12 процедур).
Большинство больных с повреждением ребер не нуждаются в профессиональной и бытовой трудотерапии и после консолидации в области травмы и восстановления функций внешнего дыхания и кровообращения возвращаются к прежней трудовой деятельности.
Проникающие ранения грудной клетки (без повреждения внутренних органов). Лечебную гимнастику назначают в день операции или в первые сутки после нее. Используют статические дыхательные упражнения, диафрагмальное дыхание, откашливание, небольшие по амплитуде движения конечностями. Движения в плечевом суставе на стороне операции (отведение руки, согнутой в локтевом суставе, в сторону, вперед и назад) показаны на 2-3-й день. Эти движения выполняют вначале с помощью инструктора, с самопомощью, а затем и самостоятельно. Поскольку при этом виде повреждения легочная ткань не травмирована, необходимо со 2-3-го дня после операции для расправления паренхимы легкого, профилактики ателектаза или пневмонии использовать в занятиях физические упражнения, повышающие внутрилегочное давление (глубокое дыхание, упражнения с преобладанием сопротивления при вдохе, например, выдох через сомкнутые губы, выдох в сосуд с водой через трубочку, надувание резиновых игрушек различной упругости и т. д.).
Характер повреждения и хирургического вмешательства позволяет укладывать больного в послеоперационном периоде не только на спину, но и на здоровый бок. Последнее обстоятельство используется для проведения ряда физических упражнений в этом исходном положении, что способствует большей активизации легкого на поврежденной стороне. Переход в ортостатическое положение вызывает значительные гемодинамические сдвиги, поэтому не следует разрешать вставать и ходить, не подготовив к этому больного предшествующими занятиями. С этой целью используют активные движения головой (наклоны и повороты в сторону, ротационные движения), попеременные, а затем и одновременные движения ногами (выполняемые вначале в облегченных условиях), имитацию ходьбы по плоскости постели, захватывание пальцами стоп мелких предметов, изометрическое напряжение мышц голени и бедра, присаживание больного (с 3-4-го дня после травмы).
Примерный комплекс физических упражнений на 3-4-й день после операции
И. п. – лежа на спине, руки вдоль туловища, ноги вместе, упражнения выполняют в медленном темпе.
1. Диафрагмальное дыхание (с удлиненным выдохом).
2. Сгибание руки в локтевом суставе (на оперированной стороне) – вдох, возвращение в и. п. – выдох (5–4 раз).
3. Попеременное тыльное и подошвенное сгибание стоп (6–8 раз). Дыхание произвольное.
4. Изометрическое напряжение мышц бедра (2–3 с). Выполнить 3–4 раза с последующим расслаблением мышц. Дыхание произвольное.
5. Поднимание вверх руки на стороне операции – вдох, возвращение в и. п. – выдох (4–5 раз).
6. Круговые движения стопами. Дыхание произвольное. Упражнение выполняется попеременно или одновременно обеими стопами.
7. Диафрагмальное дыхание. На верхний квадрант живота положен мешочек с песком (0,5 кг).
8. Изометрическое напряжение мышц голени (2–3 с). Выполнить 3–4 раза с последующим расслаблением мышц. Дыхание произвольное.
9. Сжимание и разжимание пальцев кисти (8-10 раз). Дыхание произвольное.
10. Попеременное сгибание ног в коленных суставах, скользя стопой по плоскости постели (по 4–6 раз каждой ногой). Дыхание произвольное.
11. Надувание резиновых игрушек различной упругости.
12. Наклоны головы вправо и влево (по 4–5 раз в каждую сторону). Дыхание произвольное.
13. Имитация ходьбы по плоскости постели. Дыхание произвольное.
14. Переход из положения лежа в положение сидя (с помощью инструктора). Поглаживание и поколачивание спины. Откашливание в положении сидя с фиксацией области операции руками инструктора.
15. Диафрагмальное дыхание.
16. Круговые движения в лучезапястных суставах (по 6–8 раз в каждую сторону). Дыхание произвольное.
17. Сгибание и разгибание пальцев стоп. Дыхание произвольное.
На 3-5-й день после операции больной с помощью инструктора может вставать и передвигаться в пределах палаты. Физические упражнения выполняют в исходном положении лежа на спине, на здоровом боку и сидя на стуле. В исходном положении сидя больной наклоняет туловище вперед, назад и в стороны, выполняет активные движения рукой (на стороне операции) вперед, назад, в стороны, круговые движения в плечевом суставе.
К 6–8 дню после операции двигательная активность больного возрастает. В течение дня ему рекомендуется не только сидеть, но и больше передвигаться в пределах палаты. С этого времени занятия проводят преимущественно из исходного положения сидя и стоя. Включают физические упражнения, вовлекающие в движения большие группы мышц и суставы, увеличивается амплитуда движений. Значительное место отводится дыхательным упражнениям.
После снятия швов лечебная гимнастика направлена на восстановление функции внешнего дыхания, дальнейшее увеличение экскурсий грудной клетки, укрепление межреберной мускулатуры, восстановление амплитуды движений в плечевом суставе на стороне операции, профилактику спаечного процесса, коррекцию осанки. В процедурах, наряду с физическими упражнениями без предметов, используют упражнения с гимнастическими предметами, у гимнастической стенки (приседания, наклоны, повороты туловища и др.) и на гимнастической скамейке. Включают упражнения на координацию движений и корригирующие упражнения. Постепенно увеличивается физическая нагрузка.
Перед выпиской из стационара широко применяют игровые элементы, способствующие повышению эмоционального тонуса больного. Занятия проводят групповым методом. После выписки из стационара рекомендуют, кроме продолжения занятий гимнастикой, утреннюю гигиеническую гимнастику, дозированные прогулки и, при соответствующих показаниях, некоторые спортивные игры, физические упражнения в воде, лечебное плавание, ходьбу на лыжах, катание на коньках.
Проникающие ранения с повреждением легкого. После хирургического вмешательства, с целью улучшения функции дыхания и кровообращения, больного укладывают на функциональную кровать с приподнятым головным концом.
Лечебная гимнастика в раннем послеоперационном периоде направлена на предупреждение послеоперационных осложнений (пневмония, парез или атония кишечника, мочевого пузыря и др.), восстановление бронхиальной проходимости, улучшение функции сердечно-сосудистой системы, профилактику тугоподвижно-сти в плечевом суставе (на стороне операции) и деформации грудной клетки. Противопоказания: общее тяжелое состояние больного, осложненное послеоперационным шоком, остановкой сердечной деятельности, воздушной эмболией, внутренним кровотечением, значительным кровохарканьем; острая сердечная недостаточность; быстро нарастающая подкожная эмфизема; высокая температура (38–39 °C).
В первые 2–3 дня после операции назначают лишь перемену положения больного в постели и дыхательные упражнения (статические и динамические) с акцентом на удлиненный выдох; упражнения для дистальных отделов конечностей, обеспечивающие улучшение периферического кровообращения.
С целью профилактики деформаций грудной клетки на 4-5-й день рекомендуются осторожные движения в плечевом суставе (вначале в облегченных условиях, с помощью инструктора, с самопомощью) для восстановления подвижности в руке (на стороне операции) и коррекция положением. При развитии парадоксального движения диафрагмы и флотации средостения необходимо в течение дня проводить тренировку диафрагмального дыхания. По мере нормализации общего состояния больного общая физическая нагрузка в процедурах постепенно увеличивается за счет включения общеразвивающих упражнений, охватывающих средние и крупные мышечные группы, изометрических напряжений мышц бедра и голени (2–3 с) и дыхательных упражнений.
В позднем послеоперационном периоде лечебная гимнастика направлена на профилактику осложнений, улучшение функционального состояния сердечно-сосудистой системы и органов дыхания, восстановление правильной осанки, полного объема движений в плечевом суставе (на стороне операции), укрепление мышц плечевого пояса, конечностей, туловища, тренировку навыка самостоятельного передвижения, адаптацию к бытовым и трудовым нагрузкам. В первую неделю после подъема больного с постели до 50% всех упражнений следует выполнять в исходном положении лежа и сидя. Физическая нагрузка постепенно увеличивается за счет продолжительности занятия и включения в тренировку больших групп мышц, нарастания амплитуды движения, включения упражнений с гимнастическими предметами и у гимнастической стенки. Занятия дополняют дозированной ходьбой.
Через 3 недели после операции для восстановления силы и выносливости мышц в занятия включают упражнения с сопротивлением и отягощением, используя упражнения статического и динамического характера для укрепления мышц спины (в исходном положении лежа на животе, на спине), упражнения на растягивание мышц туловища.
При выписке из стационара рекомендуются дыхательные и корригирующие упражнения, упражнения, улучшающие функциональное состояние сердечно-сосудистой системы и общую тренировку организма. Показаны дозированные прогулки, физические упражнения в воде, лечебное плавание, а также трудотерапия с подбором трудовых операций, способствующих развитию функции внешнего дыхания и увеличению экскурсий грудной клетки (работа в столярной и слесарной мастерской и т. д.). Рекомендуется массаж (10–12 процедур).
Закрытые повреждения сердца. При ушибах отмечается локальное, при сотрясениях – диффузное повреждение мышц сердца.
ЛФК применяют дифференцированно с первых дней поступления больного в стационар. Режим двигательной активности больного обусловлен особенностями клиники, характером и степенью повреждения грудной клетки и сердца, осложнениями. Примерные сроки последовательной активизации больных с тяжелой травмой груди, сопровождающейся ушибом сердца: активный поворот на бок – 2-3-й день, присаживание – 3-7-й день, перевод в вертикальное положение – 14-21-й день, дозированная ходьба – 15-21-й день, ходьба по лестнице – 20-23-й день, дозированные прогулки – 25-40-й день. Больного укладывают на функциональную кровать с приподнятым ножным концом.
Для предупреждения ателектазов, пневмонии используют дыхательные упражнения в сочетании с движениями для мелких суставов и мышечных групп в соотношении 2: 1 (3: 1). Упражнения выполняют в медленном темпе, чередуя их с паузами для отдыха. Занятия проводят индивидуально 2 раза в день по 10–12 мин. Рекомендуется массаж ног (10–12 процедур) для улучшения периферического кровообращения.
По мере улучшения общего состояния больного физическая нагрузка в процедурах постепенно увеличивается за счет общеукрепляющих упражнений (с гимнастическими предметами и без предметов), упражнений, улучшающих легочную вентиляцию, которые больной выполняет в исходных положениях лежа, сидя и стоя.
Большое значение имеют занятия в трудотерапевтических мастерских. Функции сердечно-сосудистой и дыхательной систем нормализуются в среднем к 30–40 дню после травмы. Далее больного переводят на долечивание в поликлинику для реадаптации его к бытовым и профессиональным нагрузкам. Лечебную гимнастику проводят групповым методом в зале.
По мере стабилизации основных функциональных систем организма больного используют лечебное плавание, физические упражнения в воде, катание на коньках, ходьбу на лыжах, элементы подвижных игр, занятия в трудотерапевтических мастерских с более сложным подбором трудовых операций.
Повреждения нижних конечностей
Переломы шейки бедра. При медиальных переломах лечебную гимнастику назначают на 2-3-й день после операции. В занятия включают статические и динамические дыхательные и общераз-вивающие упражнения, охватывающие все мышечные группы. Для восстановления опороспособности неповрежденной ноги широко используют активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, сгибание и разгибание в коленном суставе, отведение и приведение ноги, сгибание и разгибание в тазобедренном суставе, изометрическое напряжение мышц бедра и голени, статическое удержание конечности в течение нескольких секунд, имитацию ходьбы по плоскости постели, осевое давление стопой о подстопник различной плотности, захватывание и удержание пальцами стопы различных легких предметов и т. д. Занятия дополняют специальными упражнениями, способствующими укреплению мышц бедра и голени, увеличению амплитуды движений в суставах, укреплению свода стопы поврежденной конечности (активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, изометрическое напряжение мышц бедра и голени, идеомоторные упражнения). С 4-5-го дня после операции больным разрешается активно сгибать и разгибать оперированную ногу в коленном суставе, скользя стопой по плоскости постели. Для уменьшения силы трения под ногу следует подвести полированную плоскость или стопу зафиксировать на роликовой тележке. На время выполнения этих движений стандартная шина удаляется.
Примерный комплекс физических упражнений И. п. – лежа на спине, руки вдоль туловища.
1. Поднять руки вверх – вдох, вернуться в и. п. – выдох.
2. Тыльное и подошвенное сгибание стоп.
3. Попеременное и одновременное сгибание ног в коленных суставах (стопы скользят по плоскости постели).
4. Наклоны туловища вправо и влево, руки скользят по туловищу.
5. Повороты головы вправо и влево.
6. Изометрическое напряжение мышц бедра (5–7 с).
7. Диафрагмальное дыхание.
8. Сгибание и разгибание рук в локтевых суставах.
9. И. п. – то же, держась руками за балканскую раму. Подтягивание туловища.
10. И. п. – то же. Приподнимание таза.
11. Диафрагмальное дыхание.
12. И. п. – лежа на спине, руки перед грудью. Поворот головы вправо с одновременным выпрямлением рук вперед. То же – в другую сторону.
13. И. п. – лежа на животе. Попеременное сгибание и разгибание ног в коленных суставах.
14. И. п. – то же, руки перед грудью ладонями вниз. Опираясь на руки, медленно разогнуть туловище, затем возвратиться в и. п.
15. И. п. – лежа на спине, руки вдоль туловища. Сжимать и разжимать пальцы рук.
16. И. п. – лежа на спине, руки согнуты в локтевых суставах. Прогнуться в грудном отделе позвоночника.
17. И. п. – лежа на спине, руки вдоль туловища. Развести руки в стороны – вдох, вернуться в и. п. – выдох.
Упражнение выполняют в спокойном темпе, каждое упражнение повторяется 8-12 раз (дыхание не задерживать). Занятия проводят 3–4 раза в течение дня.
К концу 3-4-й недели после операции при удовлетворительном состоянии больному разрешают вставать и передвигаться при помощи костылей вначале в пределах палаты, а затем и отделения. Через 5–6 месяцев после операции возможна дозированная нагрузка на оперированную ногу. Сращение внесуставных латеральных переломов происходит гораздо быстрее, чем медиальных (через 2,5–3 месяца), поэтому основной метод лечения меж– и чрез-вертельных переломов – консервативный (скелетное вытяжение).
С первых дней больные выполняют дыхательные упражнения в сочетании с наклонами, поворотами головы и туловища, активными движениями в суставах здоровых конечностей, активным приса-живанием в постели с поддержкой за балканскую раму. Для иммо-билизированной ноги в эти дни рекомендуются активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, изометрическое напряжение мышц бедра и голени (2–3 с), идеомоторные упражнения. Особое внимание уделяют изометрическому напряжению мышц, отводящих бедро и ротирующих его внутрь, так как поддерживание нормального тонуса этих мышечных групп способствует восстановлению функции поврежденной конечности.
Через 2–2,5 недели после травмы (если скелетное вытяжение наложено за бугристость большеберцовой кости) приступают к активным движениям в коленном суставе иммобилизированной конечности с целью профилактики тугоподвижности. Для этого га-мачок стандартной шины заменяют съемным, уменьшают тягу вытяжения, и больной может проводить сгибательно-разгибательные движения в коленном суставе вначале с помощью инструктора, а затем с помощью шнура, перекинутого через блок шины и прикрепленного к стопе. При улучшении общего состояния больного в занятия включают упражнения, направленные на укрепление мышц плечевого пояса и верхних конечностей (динамические и с незначительным мышечным напряжением).
Для поддержания нормального тонуса мышц здоровой ноги занятия дополняют упражнениями с сопротивлением, отягощением (в виде манжеток с грузом, фиксированных в области голеностопного сустава). Для воспроизведения осевой нагрузки на конечность и восстановления рессорной функции стопы больной давит стопой на подстопник, имитирует ходьбу по плоскости постели, захватывает и удерживает пальцами стопы мелкие предметы, перекатывает стопой теннисный мячик и т. д.
В постиммобилизационном периоде, после снятия скелетного вытяжения, в ряде случаев у больных отмечаются ограничение объема движений, боль в суставах поврежденной ноги, снижение силы и выносливости мышц (особенно ослаблена четырехглавая мышца бедра), головокружение и общая слабость.
Основные задачи ЛФК на этом этапе – повышение общего тонуса больного, восстановление функции поврежденной конечности, укрепление мышц плечевого пояса, верхних конечностей и туловища, тренировка опорной функции здоровой ноги, обучение больных передвижению при помощи костылей. После прекращения вытяжения ногу укладывают на плоскость постели. Для уменьшения боли и расслабления мышц под коленный сустав подклады-вают ватно-марлевый валик, величину которого следует варьировать в течение дня. Чередование пассивного сгибания с последующим разгибанием (при удалении валика) в коленном суставе улучшает движения в нем. В течение нескольких дней не рекомендуются активные движения, связанные с отрывом ноги от постели, так как это может отрицательно действовать на недостаточно еще сформированную костную мозоль. В занятия включают активные движения пальцами стоп, в голеностопном, коленном суставе, скользя стопой по плоскости постели, отведение и приведение поврежденной ноги, осторожные ротационные движения ногой, используя скользящую плоскость, роликовые тележки, блоковые установки и т. д. Дальнейшая разработка движений в коленном суставе проводится изолированно от тазобедренного сустава, при опущенной с кровати голени. В этом положении движения в коленном суставе восстанавливаются в благоприятных условиях: во-первых, при полной разгрузке бедра, во-вторых, тяжесть голени помогает сгибанию сустава. Для улучшения периферического кровообращения поврежденную ногу периодически в течение дня опускают с кровати, придав ей затем возвышенное положение.
Через 5–6 дней больному разрешают сидеть на кровати с опущенными ногами (под стопами скамейка) и занятия проводят в исходном положении лежа и сидя. Вводят упражнения с гимнастическими предметами, с сопротивлением и легким отягощением. В этом периоде противопоказаны специальные упражнения, направленные на увеличение подвижности в тазобедренном суставе. Специальные упражнения чередуют с дыхательными и об-щеразвивающими упражнениями, охватывающими все группы мышц. Если больной может самостоятельно сидеть на кровати продолжительное время, его можно переводить в вертикальное положение. Вначале ему следует постоять у кровати, держась за ее спинку, затем его обучают передвижению при помощи костылей. Масса тела при опоре на костыли должна приходиться на кисти рук, а не на подмышечную впадину. В противном случае может произойти сдавление сосудисто-нервных образований, что приводит к развитию так называемого костыльного пареза.
В восстановительном периоде при достаточной консолидации перелома задачи ЛФК сводятся к полному восстановлению функции поврежденной ноги, овладению навыком самостоятельной ходьбы. В занятиях используют общеразвивающие упражнения с гимнастическими предметами и без предметов, упражнения, направленные на формирование правильной осанки, прикладные упражнения и упражнения у гимнастической стенки, различные виды ходьбы (ритмичная ходьба, ходьба с высоким подниманием колен, с перешагиванием препятствий, ходьба по дорожке с различным покрытием и т. д.). Нагрузка на поврежденную ногу допускается через 3 месяца после травмы.
При труднорепонируемых поперечных и косопоперечных переломах проксимального отдела бедра проводят металлоостео-синтез. После операции конечность укладывают на стандартную шину. В занятия включают общеразвивающие и дыхательные упражнения. Со 2-го дня после операции рекомендуются специальные упражнения (активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, ротационные движения в голеностопном суставе, изометрическое напряжение мышц бедра и голени). Упражнения выполняют в исходном положении лежа на спине.
Через 5–7 дней гамак стандартной шины заменяют съемным гамачком или под оперированную ногу подводят ватно-марлевый валик, обеспечивающий расслабление мышц, и осторожно выполняют активные движения в коленном суставе. После снятия швов разрешается увеличить амплитуду движений в коленном суставе, поднимать и отводить прямую ногу.
К 7-14 дню после операции при общем удовлетворительном состоянии больного занятия дополняют упражнениями с гимнастическими снарядами, с сопротивлением и отягощением. Изометрическое напряжение мышц бедра и голени увеличивают до 5–7 с.
Широко используют специальные упражнения, аналогичные рекомендуемым больным при операциях по поводу медиального перелома шейки бедра. Под контролем рентгенограммы и при удовлетворительном состоянии больного переводят в вертикальное положение и обучают передвижению с помощью костылей. Дозированная нагрузка на ногу разрешается через 2–2,5 месяца после операции.
Повреждения диафиза бедренной кости. Методика лечебной гимнастики аналогична описанной выше. Вместе с тем имеется ряд отличий.
1. Скелетное вытяжение, проведенное за бугристость больше-берцовой кости, оставляют до образования костного сращения (до 1,5–2,5 месяца).
2. Учитывая локализацию перелома и участие определенных мышечных групп в смещении костных отломков, в первые 10–14 дней не рекомендуется проводить изометрическое напряжение мышц бедра. Лечебные мероприятия в это время направлены на расслабление мышц и репозицию отломков. В связи с этим кратковременное изометрическое напряжение мышц бедра (2–3 с) для улучшения кровообращения применяют лишь после сопоставления отломков. В дальнейшем (3-5-я неделя после травмы) изометрическое напряжение должно быть более интенсивным и продолжительным (5–7 с). Мышечное напряжение при этом способствует не только улучшению кровообращения в области перелома, но и направлено на компрессию отломков, что также ускоряет процессы консолидации.
3. К концу 4-й недели в периаритикулярных тканях коленного сустава еще не успевают развиться вторичные реактивные изменения, поэтому при осторожном выполнении упражнений опасность смещения отломков меньше, чем в более поздние сроки при возникшей уже тугоподвижности. Чтобы больной мог проводить активные движения в коленном суставе, груз с голени и стандартный гамачок или бинт на шине, соответственно ложу голени, временно снимают. Это позволяет больному касаться пяткой постели и полностью выпрямлять ногу в коленном суставе. В дальнейшем для увеличения объема движений под коленный сустав подставляют лесенку со снимающейся перекладиной. Это упражнение больной должен выполнять в течение дня 5–6 раз. После окончания занятия шину бинтуют и к голени подвешивают груз.
4. Через 2,5–3 месяца после травмы больному разрешают ходить при помощи костылей, вначале без нагрузки на ногу, а через 3 месяца с нагрузкой.
5. При недостаточно сформированной костной мозоли (через 1–2,5 месяца) вытяжение снимают и накладывают полную или короткую тазобедренную гипсовую повязку на 1–3 месяца. В этом случае в занятиях применяют динамические и статические упражнения для верхних конечностей и плечевого пояса: статические упражнения для мышц туловища; динамические и статические упражнения для неповрежденной конечности; изометрическое напряжение мышц бедра и голени, активные движения пальцами стопы, идеомоторные упражнения для поврежденной конечности.
Повреждения коленного сустава (растяжение, разрывы боковых связок, крестообразных связок, повреждения менисков, переломы мыщелков бедренной и большеберцовой костей, межмыщелко-вого возвышения и надколенника). Лечебную гимнастику назначают на 2-3-й день после травмы.
В периоде иммобилизации (гипсовая повязка) основные задачи лечебной гимнастики: повышение общего тонуса больного, предупреждение внутрисуставных спаек, профилактика снижения силы и выносливости мышц, ригидности сустава, улучшение крово– и лимфообращения для стимуляции регенеративных процессов. В занятия включают общеразвивающие упражнения, охватывающие все мышечные группы, активные движения здоровой ногой, специальные упражнения (движения в суставах, свободных от иммобилизации, изометрическое напряжение мышц бедра, идеомоторные упражнения). Для улучшения периферического кровообращения следует опускать поврежденную ногу (при иммобилизации гипсовой повязкой) на непродолжительное время с кровати, придавая затем ей возвышенное положение. В этом периоде при иммобилизации ноги гипсовой повязкой больным разрешают передвигаться на костылях через 1–2 недели без нагрузки.
В постиммобилизационном периоде лечебная гимнастика направлена на укрепление мышц конечности, увеличение амплитуды движений в суставах, овладение навыком передвижения с помощью костылей. Общеразвивающие упражнения чередуются со специальными (активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, изометрическое напряжение мышц бедра и голени, активные движения в коленном и тазобедренном суставах). В первые дни движения в коленном суставе выполняют в облегченных условиях (под ногу подводят скользящую плоскость или фиксируют стопу на роликовой тележке), с помощью инструктора, лямок и т. д. Средние сроки активизации движений в коленном суставе приведены в таблице 4.
Таблица 4
Средние сроки активизации движений после повреждений и травм в коленном суставе
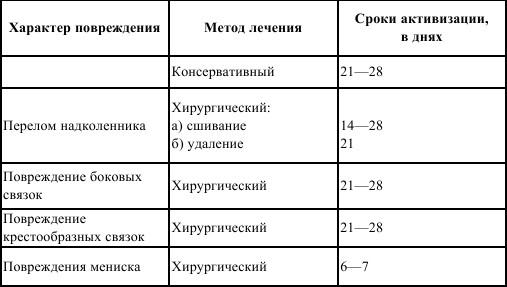
Занятия проводят в исходном положении лежа на спине, на животе, на боку и сидя. Противопоказаны упражнения, растягивающие связочный аппарат сустава (маховые движения, приседания и др.). Больные передвигаются с помощью костылей не только в пределах палаты и отделения, им разрешают спускаться и подниматься по лестнице, гулять по территории больницы. Показаны физические упражнения в воде.
В постииммобилизационном периоде еще нельзя осуществлять осевую нагрузку на поврежденную конечность.
Примерный комплекс специальных физических упражнений в постиммобилизационном периоде
И. п. – лежа на спине, руки вдоль туловища.
1. Тыльное и подошвенное сгибание стоп (6–8 раз).
2. Изометрическое напряжение мышц бедра продолжительностью 5–7 с (4–5 раз).
3. Попеременное сгибание и разгибание ног в коленном суставе, скользя стопой по постели (6–8 раз).
4. Попеременное отведение и приведение ноги, скользя ею по постели (6–8 раз).
5. Круговые движения стопами (8-12 раз).
6. Имитация ходьбы по постели (10–14 раз).
7. Захватывание пальцами стопы мелких предметов. Удерживание предмета в течение 5–7 с (по 4–5 раз).
И. п. – лежа на животе.
1. Попеременное сгибание и разгибание ноги в коленном суставе (6–8 раз).
2. Попеременное отведение прямой ноги назад (4–5 раз).
3. Попеременное отведение прямой ноги в сторону (4–5 раз).
И. п. – лежа на боку.
1. Сгибание ноги с помощью здоровой (4–5 раз).
2. Отведение прямой ноги в сторону, удерживание положения в течение 5–7 с. Возвращение в и. п.
И. п. – сидя.
1. Сгибание и разгибание пальцев стоп (10–15 раз).
2. Стопы на медицинболе. Катание медицинбола вперед-назад.
3. Движения прямыми ногами как при плавании стилем кроль (6–8 раз).
4. Перекатывание с пятки на носок (8-10 раз).
5. Сгибание ноги в коленном суставе с помощью здоровой (6–8 раз).
В этом периоде рекомендуется увеличить продолжительность ходьбы с помощью костылей (при полной разгрузке оперированной конечности).
В восстановительном периоде лечебная гимнастика направлена на восстановление функции коленного сустава, укрепление мышц и опороспособности конечности. Упражнения выполняют из исходного положения лежа, сидя и стоя. Занятия проводят в палате, в гимнастическом зале, бассейне. Число упражнений может оставаться тем же, но количество повторений каждого из них увеличивается, темп выполнения движений спокойный. Ходьбу с частичной нагрузкой на оперированную конечность полезно проводить в бассейне. Нагружать конечность можно через 3–4 месяца после повреждения одного мыщелка и через 4–5 месяцев при повреждении обоих мыщелков, так как ранняя осевая нагрузка может привести к развитию деформирующего артроза. Массаж конечности рекомендуется проводить только при полном завершении процесса консолидации.
Лечебную гимнастику при менискэктомии назначают на 2-й день после операции с целью улучшения кровообращения в области операции, профилактики спаечного процесса, укрепления мышц бедра и голени, улучшения опороспособности конечности.
В течение первых 4-х дней после операции больной выполняет общеукрепляющие и специальные упражнения (активные движения пальцами стопы, в голеностопном суставе, ритмичные сокращения четырехглавой мышцы бедра, идеомоторные упражнения и др.) в исходном положении лежа на спине. Оперированная конечность уложена на шину Белера. Можно подложить под колено оперированной ноги ватно-марлевый валик с целью расслабления мышц бедра и голени.
Примерный комплекс физических упражнений (4-й день после менискэктомии)
И. п. – лежа на спине.
1. Поднять руки вверх – вдох, вернуться в и. п. – выдох (4–5 раз).
2. Тыльное и подошвенное сгибание стоп (4–5 раз).
3. Сгибание и разгибание рук в локтевых суставах (6–8 раз).
4. Ритмичное сокращение мышц бедра (4–5 раз).
5. Руки к плечам. Повороты туловища вправо и влево (4–5 раз).
6. Сгибание и разгибание здоровой ноги в коленном суставе (6–8 раз).
7. Сгибание и разгибание пальцев стоп (8-10 раз).
8. Поднять прямую здоровую ногу и удерживать в течение 5–7 с (5–6 раз). Держась за балканскую раму, сесть на постели, вернуться в и. п. (4–5 раз).
9. Отведение и приведение здоровой ноги (5–6 раз).
10. С помощью инструктора поднять оперированную ногу, отвести в сторону, вернуться в и. п. (4–5 раз).
11. Имитация ходьбы здоровой ногой по постели (8-10 раз).
12. Руки перед грудью. Развести руки в стороны – вдох, вернуться в и. п. – выдох (4–5 раз).
С 5-го дня после менискэктомии оперированную конечность укладывают на постели без шины. В занятия включают ряд специальных движений (отведение и приведение конечности, ротация конечности, изометрическое напряжение мышц бедра и голени).
С 6-7-го дня после операции рекомендуются осторожные движения в коленном суставе (под конечность подводят скользящую плоскость), которые больные проводят в исходном положении лежа на спине, на боку.
С 8-9-го дня больным разрешается ходить с помощью костылей. Процедура лечебной гимнастики дополняется движениями, направленными на увеличение амплитуды движений в коленном суставе. С этой целью сгибают и разгибают ногу в коленном суставе с помощью роликовой тележки, блоковых установок, скользящей плоскости, с помощью здоровой ноги, рук больного и инструктора, лямок и т. д. Все упражнения выполняют в исходном положении лежа на спине, животе, на боку, сидя и стоя на четвереньках.
С 14-го дня после операции в процедуру включают маховые движения конечностью, упражнения с сопротивлением и отягощением. Больной с этого дня может при ходьбе частично нагружать оперированную ногу.
Через 3 недели после операции показаны занятия в гимнастическом зале (у гимнастической стенки, с гимнастическими снарядами) и в бассейне. Больной может передвигаться уже самостоятельно. Массаж показан при атрофии мышц бедра, отечности в области коленного сустава, контрактуре в коленном суставе. Массаж не показан в раннем послеоперационном периоде.
Повреждение голени. В периоде иммобилизации задачи лечебной гимнастики те же, что и при других переломах костей. Дыхательные и общеразвивающие упражнения чередуют со специальными: активные движения пальцами стопы и в тазобедренном суставе (сгибание и разгибание, отведение и приведение, ротационные движения), изометрическое напряжение мышц бедра и голени (вначале не более 2–3 с), статическое удержание конечности и идео-моторные упражнения.
В постиммобилизационном периоде лечебная гимнастика направлена на восстановление функции поврежденной конечности и навыка передвижения. В первые дни после окончания иммобилизации все специальные упражнения выполняют в облегченных условиях (под ноги подводят скользящую плоскость, используют роликовые тележки, блоковые установки), упражнения, связанные с мышечным напряжением, чередуют с расслаблением мышц и дыхательными упражнениями. Упражнения выполняют в исходных положениях лежа на спине, на животе, на боку, стоя на четвереньках и сидя. Затем в занятия включают маховые движения конечностью, упражнения с отягощением и сопротивлением, у гимнастической стенки, с гимнастическими предметами. Рекомендуются занятия в бассейне и в трудовых мастерских (работа на ножной швейной машине, на ткацком станке, столярные работы и т. д.), массаж (10–12 процедур). Постепенно в занятия вводят исходные положения стоя на коленях и стоя.
Примерный комплекс специальных физических упражнений
И. п. – лежа на спине.
1. Сгибание и разгибание пальцев стоп.
2. Тыльное и подошвенное сгибание стопы.
3. Попеременное и одновременное сгибание и разгибание ног в коленных суставах.
4. Попеременное отведение и приведение прямой ноги, скользя ею по плоскости постели.
5. Изометрическое напряжение мышц бедра (2–3 с).
6. Имитация езды на велосипеде (попеременно здоровой и больной ногой).
7. Круговые движения стопами.
8. Наружная и внутренняя ротация ноги.
И. п. – лежа на животе.
1. Попеременное сгибание ног в коленных суставах.
2. Попеременное отведение и приведение ноги.
3. Движения ногами как при плавании стилем брасс.
И. п. – сидя на стуле.
1. Попеременное и одновременное сгибание и разгибание ног в коленных суставах.
2. Захватывание и удержание некоторое время пальцами стопы мелких предметов в течение 3–5 с.
3. Стопы на медицинболе. Перекатывание стопами медицин-бола вперед-назад. Упражнения выполняют в спокойном темпе, повторяя каждое 6–8 раз, дыхание произвольное.
При внеочаговом компрессионном остеосинтезе устойчивая фиксация отломков позволяет применять раннее функциональное лечение и оптимальную нагрузку на поврежденную ногу.
На 2-3-й день после операции больной выполняет упражнения из исходного положения лежа на спине. В занятия входят динамические и статические дыхательные упражнения, упражнения для плечевого пояса и верхних конечностей, наклоны и повороты туловища, напряжения мышц тазового дна.
Для восстановления опороспособности неповрежденной ноги в занятия включают активные движения пальцами стопы, круговые движения стопой, тыльное и подошвенное сгибание стопы, активные движения в коленном и тазобедренном суставах, изометрическое напряжение мышц бедра и голени.
Для укрепления свода стопы показаны осевое давление на под-стопник различной плотности (ватно-марлевый, деревянный, пружинный и т. д.), имитация ходьбы по плоскости постели и т. д. Общеразвивающие упражнения чередуют со специальными (активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, движения в коленном суставе). Последнее упражнение следует выполнять на скользящей плоскости при помощи здоровой ноги, лямок, самостоятельно.
В первые дни после операции, когда костные отломки еще не пришли в оптимальное сопоставление, рекомендуется с целью улучшения кровообращения в области оперативного вмешательства проводить кратковременное изометрическое напряжение мышц бедра и голени. По мере адаптации отломков изометрическое напряжение мышц должно быть более продолжительным (5–7 с) и способствовать лучшей компрессии отломков.
Для активной тренировки периферических сосудов пациентам необходимо 3–4 раза в течение дня опускать ногу с кровати (вначале на 2–5 мин), придавая ей затем возвышенное положение.
Через 4–5 дней после операции больным разрешают вставать с кровати, и физические упражнения они могут выполнять в исходном положении сидя и стоя у кровати, с разгрузкой оперированной конечности. В это время лечебная гимнастика направлена на укрепление бедренных и голеностопных мышц, улучшение кровообращения в области оперативного вмешательства с целью активизации регенеративных процессов, овладение навыком передвижения при помощи костылей.
На фоне общеразвивающих и дыхательных упражнений больной выполняет специальные упражнения: активные движения пальцами, стопой, изометрическое напряжение мышц бедра и голени (5–7 с), статическое удержание конечности (вначале с помощью и самопомощью), активные движения в коленном суставе, скользя стопой по плоскости постели, движения в тазобедренном суставе. Дозированная нагрузка на оперированную ногу возможна лишь при полной адаптации отломков (при клиническом и рентгенологическом контроле).
При одномоментной репозиции рекомендуется нагружать ногу на 7-10-й день, при постепенной репозиции – через 3 недели после операции. В эти сроки разрешена ходьба в пределах палаты и отделения. В занятиях используют упражнения у гимнастической стенки, с сопротивлением и отягощением, на координацию движений, на равновесие. После снятия аппарата больной выполняет физические упражнения, способствующие полному восстановлению функции оперированной ноги. Занятия проводят в гимнастическом зале, а также в лечебном бассейне.
Если имеются тугоподвижности в коленном и тазобедренном суставах, рекомендуются занятия на механотерапевтических аппаратах, в трудовых мастерских (работа на ножной швейной машине, на ткацком станке, столярные работы и т. д.), массаж (10–12 процедур). Постепенно в занятия вводят исходные положения стоя на коленях и стоя.
Примерный комплекс специальных физических упражнений
И. п. – лежа на спине.
1. Сгибание и разгибание пальцев стоп.
2. Тыльное и подошвенное сгибание стопы.
3. Попеременное и одновременное сгибание и разгибание ног в коленных суставах.
4. Попеременное отведение и приведение прямой ноги, скользя ею по плоскости постели.
5. Изометрическое напряжение мышц бедра (2–3 с).
6. Имитация езды на велосипеде (попеременно здоровой и боль-
ной ногой).
7. Круговые движения стопами.
8. Наружная и внутренняя ротация ноги.
И. п. – лежа на животе.
1. Попеременное сгибание ног в коленных суставах.
2. Попеременное отведение и приведение ноги.
3. Движения ногами как при плавании стилем брасс. И. п. – сидя на стуле.
1. Попеременное и одновременное сгибание и разгибание ног в коленных суставах.
2. Захватывание и удержание пальцами стопы мелких предметов в течение 3–5 с.
3. Стопы на медицинболе. Перекатывание стопами медицин-бола вперед-назад.
Упражнения выполняют в спокойном темпе, повторяя каждое 6–8 раз, дыхание произвольное.
При внеочаговом компрессионном остеосинтезе устойчивая фиксация отломков позволяет применять раннее функциональное лечение и полноценную нагрузку на поврежденную ногу.
На 2-3-й день после операции больной выполняет упражнения из исходного положения лежа на спине. В занятия включают статические и динамические дыхательные упражнения, упражнения для плечевого пояса и верхних конечностей, наклоны и повороты туловища, напряжения мышц тазового дна.
Для восстановления опороспособности неповрежденной ноги в занятия вводят активные движения пальцами стопы, круговые движения стопой, тыльное и подошвенное сгибание стопы, активные движения в коленном и тазобедренном суставах, изометрическое напряжение мышц бедра и голени.
Для укрепления свода стопы показаны осевое давление на под-стопник различной плотности (ватно-марлевый, деревянный, пружинный и т. д.), имитация ходьбы по плоскости постели и т. д. Об-щеразвивающие упражнения чередуют со специальными (активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, движения в коленном суставе). Последнее упражнение следует выполнять на скользящей плоскости с помощью здоровой ноги, лямок, самостоятельно. В первые дни после операции, когда костные отломки еще не достигли оптимального сопоставления, рекомендуется, с целью улучшения кровообращения в области операции, проводить кратковременное изометрическое напряжение мышц бедра и голени. По мере адаптации отломков изометрическое напряжение мышц должно быть более продолжительным (5–7 с) и способствовать лучшей компрессии отломков.
Для активной тренировки периферических сосудов больным необходимо 3–4 раза в течение дня спускать ногу с кровати (вначале на 2–5 мин), придавая ей затем возвышенное положение.
Через 4–5 дней после операции больным разрешают подниматься с кровати, и физические упражнения они могут выполнять в исходном положении сидя и стоя у кровати с разгрузкой оперированной конечности. В это время лечебная гимнастика направлена на укрепление мышц бедра и голени, улучшение кровообращения в области операции с целью активизации регенеративных процессов, овладение навыком передвижения при помощи костылей.
На фоне общеразвивающих и дыхательных упражнений больной выполняет специальные упражнения: активные движения пальцами, стопой, изометрическое напряжение мышц бедра и голени (5–7 с), статическое удержание конечности (вначале с помощью и самопомощью), активные движения в коленном суставе, скользя стопой по плоскости постели, движения в тазобедренном суставе. Дозированная нагрузка на оперированную ногу возможна лишь при полной адаптации отломков (при клиническом и рентгенологическом контроле).
При одномоментной репозиции рекомендуется нагружать ногу через 7-10 дней, при постепенной репозиции – через 3 недели после операции. В эти сроки допустима ходьба в пределах палаты и отделения. В занятия включают упражнения у гимнастической стенки, с сопротивлением и отягощением, на координацию движений, на равновесие.
После снятия аппарата больной выполняет физические упражнения, способствующие полному восстановлению функции оперированной ноги. Занятия проводят в гимнастическом зале и в лечебном бассейне. При тугоподвижности в коленном и тазобедренном суставах рекомендуются занятия на механотерапевтических аппаратах, в трудовых мастерских.
Повреждения голеностопного сустава. При повреждении пяточного (ахиллова) сухожилия проводят хирургическое лечение. После операции конечность фиксируется гипсовой повязкой до тазобедренного сустава.
Методика лечебной гимнастики предусматривает проведение в течение 3 недель общеразвивающих упражнений, охватывающих все мышечные группы, и специальных (активные движения пальцами стопы, напряжение трехглавой мышцы голени, идеомо-торные упражнения, активные движения в тазобедренном суставе и статическое удержание конечности). Напряжение мышц чередуется с дыхательными упражнениями и упражнениями на расслабление. Через 3 недели гипсовую повязку укорачивают до коленного сустава и в занятия включают активные сгибания и разгибания ноги в коленном суставе, изометрическое напряжение мышц бедра и голени. Упражнения выполняют в исходном положении лежа и сидя.
Через 6 недель после снятия гипсовой повязки рекомендуется на протяжении ближайших 2 недель проводить движения стопой в теплой воде (с помощью лямок, с самопомощью и самостоятельно). В дальнейшем в занятия включают активные движения стопой (тыльное и подошвенное сгибание, круговые движения), которые больной выполняет в исходном положении лежа и сидя (с опорой на пяточную область стопы). При ограничении движений занятия дополняют следующими упражнениями: покачивание качалки двумя ногами, перекатывание стопами мяча и гимнастической палки и др. Назначают массаж конечностей.
В конце 2-го месяца после операции лечебная гимнастика направлена на восстановление функции трехглавой мышцы голени и повышение ее тонуса. С этой целью используют упражнения с сопротивлением, отягощением, с частичной нагрузкой массой тела. Рекомендуется ходьба по ровной местности и по лестнице.
Перелом лодыжек. После вправления перелома накладывают гипсовую повязку и назначают лечебную гимнастику.
В периоде иммобилизации общеразвивающие упражнения чередуют со специальными (активные движения пальцами стопы, в коленном и тазобедренном суставах, изометрическое напряжение мышц бедра и голени, идеомоторные упражнения). Для улучшения периферического кровообращения и уменьшения отека больным рекомендуется периодически опускать поврежденную ногу с кровати, придавая ей затем возвышенное положение.
Через 3–5 дней после травмы разрешается передвигаться в пределах палаты, а затем и отделения с помощью костылей.
В постиммобилизационном периоде лечебная гимнастика направлена на укрепление мышц бедра и голени, увеличение подвижности в голеностопном суставе, тренировку мышц свода стопы. В занятия, наряду с общеразвивающими упражнениями, охватывающими все группы мышц, включают специальные (активные движения пальцами стопы, тыльное и подошвенное сгибание стопы, круговые движения стопой, пронация и супинация стопы, захватывание пальцами стопы мелких предметов и удержание их, перекатывание стопой теннисного мяча, давление стопой о подстопник различной плотности и др.).
В первые дни после снятия гипсовой повязки движения стопой следует выполнять в теплой воде. В дальнейшем используют упражнения с сопротивлением, отягощением, у гимнастической стенки и в бассейне. При ходьбе обращают внимание на правильную постановку стоп, осанку больного. Задачи лечебной гимнастики в восстановительном периоде: улучшение функции конечности, выработка правильного навыка ходьбы. В занятиях используют физические упражнения с гимнастическими предметами и без предметов, у гимнастической стенки, в бассейне. Рекомендуется ходьба без костылей и палочки на различные расстояния, ходьба по лестнице и т. д. Показаны лыжные прогулки, катание на коньках, плавание, терренкур. При переломах костей стопы обычно накладывают гипсовую повязку с хорошо отмоделированным сводом стопы.
Лечебную гимнастику начинают в периоде иммобилизации. Для разгрузки стопы во время ходьбы с помощью костылей в повязку вгипсовывают металлическое стремя. Методика лечебной гимнастики аналогична используемой при лечении переломов лодыжек. Основная задача лечебной гимнастики, механотерапии, массажа, проводимых после снятия гипсовой повязки, – восстановление движений в суставах стопы и укрепление ее свода.
Множественные и сочетанные травмы (политравма)
К множественным травмам относят повреждения двух или более анатомо-функциональных образований опорно-двигательного аппарата в пределах одного или нескольких сегментов, к сочетанным – повреждения внутренних органов и опорно-двигательного аппарата, повреждения внутренних органов и опорно-двигательного аппарата с доминирующей травмой внутренних органов или опорно-двигательного аппарата.
При множественной и сочетанной травме курс ЛФК условно подразделяют на 3 периода:
1) реанимационный;
2) период сращения тканей (консолидации);
3) период остаточных патологических проявлений.
ЛФК при множественной травме в первом периоде (2–4, реже 7 дней), характеризующемся выраженными сдвигами в организме, нарушениями жизненно важных функций, направлена на стимуляцию экстракардиальных факторов кровообращения, улучшение микроциркуляции на периферии, восстановление устойчивости гемодинамики, профилактику гипостатических и инфекционных осложнений со стороны легких, предупреждение атрофии мышц и контрактур суставов, а также на снижение стрессового воздействия острой адинамии. При этом учитывают метод ортопедического лечения (гипсовые повязки, скелетное вытяжение, остео-синтез). В этом периоде на фоне реанимационных мероприятий каждые 2–3 ч проводят ручной или аппаратный вибрационный массаж грудной клетки (вначале нижних отделов, затем – средних, верхних и боковых). Во время прерывания массажа (1–2 раза), а также по его окончании больной выполняет статические дыхательные упражнения с толчкообразным выдохом, способствующие отхождению мокроты. До и после массажа используют статические дыхательные упражнения (полное, грудное, брюшное) с большой амплитудой вдоха и выдоха. Длительность процедур 7-10 мин.
Применяют также лечение положением, повороты на бок. Пассивно поднимают вначале руки, затем ноги и удерживают их в течение 3-30 мин в возвышенном положении специальными шинами, приспособлениями. По мере улучшения общего состояния больного назначают лечебный массаж (все приемы) мышц туловища и здоровых конечностей, для травмированных же – поглаживание, растирание и легкую поверхностную вибрацию, а также ритмическое изометрическое напряжение мышц поврежденных сегментов (по 2–3 с) с использованием УФО, которое потенцирует действие физических упражнений.
Подбор и дозировка средств ЛФК в реанимационном периоде зависят от локализации, характера повреждения, состояния пострадавшего. Второй период курса ЛФК (с момента стабилизации жизненно важных функций до сращения тканей) предусматривает повышение общего тонуса организма и деятельности всех органов и систем, улучшение трофики, нормализацию процессов регенерации поврежденных анатомо-функциональных единиц, предупреждение мышечных атрофий и контрактур суставов, сохранение (восстановление) опорно-двигательного стереотипа. Необходимо как можно активнее расширять двигательный режим, переводя больного из положения лежа в положение сидя, затем – стоя, и рекомендовать приемы, способствующие взаимодавлению костных отломков по плоскости излома (дозированная нагрузка на конечность с помощью различных приспособлений, ранняя дозированная ходьба и др.).
Регламентация режимов зависит от избранных методов лечения. Так, раннеотсроченный внутрикостный металлоостеосинтез трубчатых костей массивными металлическими стержнями, особенно с рассверливанием костномозгового канала, а также устойчивый внеочаговый компрессионно-дистракционный остеосинтез исключают применение внешней (гипсовой) иммобилизации, позволяют выполнять активные движения и в соседних с поврежденным сегментом суставах, а также раньше нагружать конечность по оси, что особенно важно при переломах костей обеих нижних конечностей.
При политравме, особенно у больных, длительно находящихся на постельном режиме, за 2–3 дня до подъема с постели применяют орто– и антиортостатическую тренировку, которая осуществляется на функциональной кровати или специальном поворотном столе с площадкой для опоры ног. После такой тренировки больному разрешают вставать и ходить.
Из форм ЛФК используют гигиеническую гимнастику, лечебную гимнастику, самостоятельные занятия. Выбор исходных положений определяется локализацией, числом поврежденных сегментов, характером и особенностью травмы, а также методом лечения. В занятия включают упражнения для всех мышечных групп конечностей и туловища, всех суставов здоровых конечностей и суставов, свободных от иммобилизации поврежденных конечностей. Назначают активные, с дополнительным усилием упражнения по мере увеличения функциональных возможностей организма.
Для травмированных конечностей упражнения выполняют вначале с помощью инструктора ЛФК или различных приспособлений (скользящие поверхности, специальные подставки, лямки, блоки, противовесы, амортизаторы). Используют простые упражнения, а также на координацию и равновесие.
Для травмированных конечностей применяют изометрическое напряжение мышц вначале по 2–3 с, затем по 5–7 с. Назначают идеомоторные упражнения, подбирая при этом наиболее простые движения с прочным динамическим стереотипом.
Если симметричная конечность не повреждена, то эти движения выполняют фактически, чередуя или одновременно с идеомо-торными (повторяя 10–12 раз). Применяют различные варианты ходьбы. Все упражнения чередуют с дыхательными.
При осложнении множественной травмы бронхитом или пневмонией используют дренирующие исходные положения, вибрационный массаж грудной клетки, дыхание с толчкообразным выдохом. Двигательный режим должен быть максимально насыщен средствами ЛФК. Кроме лечебной гимнастики, назначают массаж мышц туловища и конечностей, трудотерапию, механотерапию для суставов конечностей, а также самостоятельные занятия (изометрическое напряжение мышц, идеомоторные упражнения, аутогенная тренировка, ходьба, самомассаж ручной или с помощью массажных щеток, каталок).
Электростимуляция мышц, тепловые и другие физиотерапевтические процедуры при этом усиливают эффект применения физических упражнений. После выполнения отсроченного остеосин-теза различных сегментов (во втором периоде) общая нагрузка первые 5–7 дней после операции должна быть незначительной, с преобладанием числа дыхательных упражнений (полное, грудное, брюшное, с толчкообразным выдохом).
В третьем периоде курса ЛФК (окончание формирования и начало перестройки костной мозоли сегментов) снижены функциональные резервы организма в целом, функции опорно-двигательного аппарата; в суставах травмированных конечностей отмечаются контрактуры, скелетная мускулатура ослаблена. Лечебная гимнастика предусматривает общетренирующие воздействия (тренировка скелетной мускулатуры, восстановление полного объема движений в суставах, стереотипов правильной осанки и ходьбы, а также двигательных навыков бытового и производственного характера).
Из форм ЛФК в этом периоде используют утреннюю гигиеническую гимнастику, лечебную гимнастику, самостоятельные занятия, трудо– и механотерапию. Исходные положения разнообразны и направлены на постепенное повышение статической нагрузки на травмированные сегменты и органы. В занятия включают активные движения для всех суставов (больше для травмированных конечностей) вокруг всех осей движения.
При переломах нижних конечностей обязательно назначают упражнения в равновесии, на координацию, простую и сложную ходьбу с полной опорой на ноги; при переломах верхних конечностей – упражнения в смешанных упорах, смешанных висах, в метании, сложные в координационном отношении упражнения на «бытовом» столе и щите. Специальные упражнения для конечностей чередуют с упражнениями в активном расслаблении мышц и самомассажем для повышения эластичности мягких тканей суставов, уменьшения ригидности сухожильно-мышечного аппарата и ускорения восстановительных процессов. Все упражнения чередуют с дыхательными.
Лечебная гимнастика дополняется механотерапией и самостоятельными занятиями каждые 2–3 ч, в которые включают специальные упражнения для поврежденных конечностей, самомассаж ручной или с помощью приспособлений, длительные прогулки. Самостоятельные занятия 1–2 раза в день могут проводиться в воде (ванна, бассейн с водой, температура которой 36–38 °C). Широко применяют трудотерапию.
Среди сочетанных травм доминируют повреждения черепа, груди, живота.
ЛФК при сочетанной травме груди
Реанимационный период характеризуется более выраженными общими сдвигами, тяжелыми нарушениями жизненно важных функций – в первую очередь, аппарата внешнего дыхания. У больных, находящихся на управляемом дыхании, применяют лечение положением (головной конец кровати высоко приподнимают, конечности укладывают в функционально выгодном положении).
В связи с повреждением грудной клетки проводят ее сегментарный массаж каждые 2–3 ч. Продолжительность процедуры 7–8 мин.
При переводе больного на спонтанное дыхание следует часто менять положение его в постели, при этом более длительно задерживать пострадавшего на здоровом боку с целью стимуляции дыхания на поврежденной стороне.
При поворотах на бок назначают сегментарный массаж задней поверхности грудной клетки. Сегментарный массаж выполняют 2–3 раза в течение дня и чередуют со статическими дыхательными упражнениями грудного, брюшного типа, полным дыханием и откашливанием мокроты (дыхание с толчкообразным выдохом).
Задачи ЛФК во втором периоде аналогичны задачам второго периода при множественной травме, к ним присоединяется необходимость активной тренировки аппарата внешнего дыхания. Лечение положением, формы ЛФК и методические особенности их проведения такие же, как при множественной травме. Вместе с тем, в процедуру лечебной гимнастики добавляют упражнения со снарядами, различными приспособлениями, амортизаторами, блоками и специальными тренажерами для повышения функциональных резервов аппарата внешнего дыхания. Дыхательные упражнения следует включать не только в комплекс лечебной гимнастики, но и в самостоятельные занятия. Особенно это касается больных, длительно находящихся на постельном режиме.
При сочетанной травме грудной клетки в третьем периоде клиническая характеристика, задачи, формы ЛФК и методика лечебной гимнастики такие же, как при множественной травме. Лечебную гимнастику при сочетанной травме живота назначают только после окончательного установления клинического диагноза, проведения соответствующих хирургических вмешательств (с учетом противопоказаний).
Задачи лечебной гимнастики в реанимационном периоде: профилактика атонии желудочно-кишечного тракта и мочевого пузыря, ускорение рассасывания гематом, инфильтратов, предупреждение спаечного процесса в брюшной полости. В занятиях используют дыхательные упражнения и динамические упражнения для средних и мелких мышечных групп. При атонии мочевого пузыря назначают упражнения в статическом напряжении мышц брюшного пресса.
Основные задачи лечебной гимнастики во втором периоде при сочетанной травме живота: предотвращение спаечного процесса в брюшной полости, плевральных синусах, сохранение эластичности образовавшихся спаек, ускорение процесса приспособления к новым условиям функционирования желудочно-кишечного тракта с восстановлением секреторной и моторной функций, формирование полноценного эластичного послеоперационного рубца, укрепление мышц передней брюшной стенки. При сочетанной травме живота принципы лечения травмы брюшной полости и травмы конечностей совпадают: необходимо как можно раньше поднять больного с постели (через 7-14 дней после травмы) и обучить ходьбе. Чтобы предотвратить образование грыж передней брюшной стенки, перед переходом в вертикальное положение и ходьбой надевают широкий, охватывающий всю брюшную стенку бандаж, сшитый из нескольких слоев плотной ткани.
Формы ЛФК и методика лечебной гимнастики во втором периоде во многом совпадают с особенностями второго периода при множественной травме. Специфика состоит в том, что отдают предпочтение исходному положению лежа на спине, применяя больше упражнений для укрепления мышц передней брюшной стенки, с постепенным, особенно в первые 2–3 недели, возрастанием нагрузки на них (движения ногами с отрывом от постели делают поочередно, с ограниченным рычагом или амплитудой, с помощью). При этом нагрузку на косые мышцы живота можно давать лишь вместе с напряжением прямых мышц, так как при изолированном сокращении косых мышц живота растягиваются края послеоперационной раны, что способствует расхождению их с образованием грыжевых ворот.
Средства ЛФК и методика лечебной гимнастики в третьем периоде такие же, как в третьем периоде при множественной травме. Вместе с тем, в занятия включают больше упражнений для мышц живота с постепенно возрастающей нагрузкой.
Лечебная физкультура для больных с ампутированными конечностями
После ампутации конечностей происходит перестройка двигательных навыков, развивается компенсаторная приспособляемость, возможности которой определяются в большой степени силой и выносливостью мышечной системы. В связи с этим важную роль играет ЛФК, как в формировании культи, так и в подготовке ее к первичному протезированию, и в обучении пользованию протезом.
В раннем послеоперационном периоде лечебная гимнастика направлена на профилактику послеоперационных осложнений, улучшение кровообращения в культе, стимуляцию процессов регенерации, предупреждение выраженной атрофии мышц культи и уменьшение болевых ощущений. Противопоказания к назначению лечебной гимнастики: острые воспалительные заболевания культи, общее тяжелое состояние больного, высокая температура тела, опасность кровотечения и другие осложнения.
Со 2-3-го дня после ампутации назначают общеразвивающие упражнения для здоровых конечностей, дыхательные упражнения, изометрические напряжения для сохранившихся сегментов мышц ампутированной конечности и усеченных мышц, облегченные движения в свободных от иммобилизации суставах культи, упражнения на расслабление отдельных мышечных групп.
С 5-6-го дня применяют фантомную гимнастику (мысленное выполнение движений в отсутствующем суставе). Кроме перечисленных упражнений, после ампутации верхних конечностей больной может поворачиваться на бок, садиться, вставать без опоры на оперированные конечности.
После ампутации нижней конечности при удовлетворительном общем состоянии с 3-4-го дня больной может принимать вертикальное положение. Лечебная гимнастика направлена на тренировку равновесия и опороспособности здоровой ноги. Наряду с общеразвивающими упражнениями, выполняют движения с нагрузкой на здоровую ногу, тренируют вестибулярный аппарат, упражняются в равновесии.
При односторонней ампутации больные обучаются ходьбе с двумя костылями, при двусторонней – самостоятельному переходу в коляску и передвижению в ней. Формирование двигательных навыков оказывает положительное влияние на психику больного и облегчает уход за ним.
После снятия швов лечебная гимнастика направлена на подготовку культи к протезированию. Для этого необходимо восстановить подвижность в проксимальном суставе, нормализовать мышечный тонус в культе, укрепить мышечные группы, производящие движения в суставе, подготовить вышерасположенные сегменты конечности и туловища к механическому воздействию гильзы, креплений и тяг протезов, совершенствовать мышечно-суставное чувство и координацию сочетанных движений и активного расслабления, совершенствовать формы двигательных компенсаций.
Первостепенное значение имеет восстановление подвижности в сохранившихся суставах ампутированной конечности. По мере уменьшения боли, увеличения подвижности в сохранившемся суставе, в занятия включают упражнения для укрепления мышц культи.
При ампутации голени, например, следует укреплять разгибатели коленного сустава, при ампутации бедра – разгибатели и отводящие мышцы тазобедренного сустава. В развитии мышеч-но-суставного чувства и координации движения имеет значение не столько само упражнение, сколько методика его выполнения. Например, отведение в плечевом суставе может быть использовано для увеличения подвижности в нем (динамические свободные маховые упражнения), для развития мышечной силы (упражнения с отягощением, сопротивлением), для тренировки мышечно-сустав-ного чувства (точное воспроизведение заданной амплитуды без контроля зрения). Большое внимание должно быть уделено выработке навыков по самообслуживанию культей с помощью приспособлений, простейшим из которых является резиновая манжета, надеваемая на культю. Под манжету вставляется карандаш, ложка, вилка и т. д.
После ампутации конечностей могут развиваться дефекты осанки, поэтому необходимо использовать корригирующие упражнения, учитывающие характерные изменения осанки.
После ампутации верхней конечности отмечается смещение надплечья на стороне ампутации вверх и вперед, а также развитие так называемых крыловидных лопаток. В связи с этим на фоне общеразвивающих упражнений для плечевого пояса необходимо использовать корригирующие движения, направленные на опускание надплечья на стороне ампутации, выполняемые как самостоятельно, так и в сочетании с наклоном туловища, и движения, направленные на сведение лопаток.
После ампутации нижней конечности значительно нарушается статика тела, т. е. центр тяжести перемещается в сторону сохранившейся конечности, что вызывает изменения в напряжении нервно-мышечного аппарата, необходимые для сохранения равновесия.
Следствием этого является наклон таза в сторону, где нет опоры, сохраняющийся и при наличии протеза. Наклон таза, в свою очередь, влечет за собой искривление позвоночника во фронтальной плоскости.
При ампутации обеих нижних конечностей для сохранения равновесия необходимо компенсаторное увеличение физиологических изгибов позвоночника. Физические упражнения, являясь средством активной коррекции, устраняют искривления позвоночника за счет укрепления растянутых мышц на стороне выпуклости и растяжения контрагированных мышц на вогнутой стороне деформации позвоночника. Укрепление мышц брюшной стенки и ягодичных мышц уменьшает наклон таза и изменяет степень изгибов позвоночника.
Перегрузка здоровой конечности, в частности, свода стопы, ведет к развитию плоскостопия, поэтому целесообразно использовать упражнения, направленные на укрепление и развитие нервно-мышечного аппарата стопы. К тренировке стояния и ходьбы на лечебно-тренировочных протезах приступают через 3–4 недели после операции. При использовании временных протезов вырабатываются двигательные навыки, облегчающие переход к ходьбе на постоянных протезах. Ходьба на лечебно-тренировочных протезах оказывает положительное влияние и на культю, ускоряя ее формирование.
Примерный комплекс специальных упражнений после ампутации голени (3-4-я неделя) И. п. – лежа на спине.
1. Сгибание и разгибание в голеностопном суставе здоровой ноги (10–12 раз).
2. Сгибание ног с помощью рук до соприкосновения бедер с животом (3–5 раз).
3. Переход в положение сидя, с последующим наклоном вперед до соприкосновения рук с пальцами ног (3–4 раза).
4. Имитация ногами езды на велосипеде.
И. п. – сидя на полу.
1. Поворот и наклон туловища в сторону культи с опорой на руки (3–6 раз).
2. Поднять культю и разгибать голень с помощью рук (6–8 раз).
И. п. – лежа на здоровом боку.
1. Отведение культи в тазобедренном суставе (5–8 раз).
2. Приподнимание туловища с опорой на руку (4–6 раз).
3. Поднимание ног.
И. п. – лежа на животе.
1. Сгибание ног в коленных суставах (6–8 раз).
2. Попеременное разгибание ног в тазобедренных суставах (4–6 раз).
3. Руки в стороны (вперед) – разгибание туловища (4–6 раз).
И. п. – стоя (держась за стул или спинку кровати).
1. Приседание (4–6 раз).
2. Подъем на носок и перекат на пятку (6–8 раз).
3. Отведение культи назад (6–8 раз).
4. Фиксация равновесия, стоя на ноге с различным положением рук.
После снабжения протезами верхней конечности лечебная гимнастика направлена на выработку навыков пользования протезами. Форма и характер движений, необходимых для того или иного навыка, обусловливаются типом протеза. В методике обучения должна соблюдаться определенная последовательность. Прежде всего, больной должен научиться надевать и снимать протез. При выполнении движения вначале включается проксимальный сустав, а затем дистальный, например, поднимание протеза (протезов) в стороны, вперед, поднесение кисти протеза ко рту.
При обучении движению протезами немаловажное значение имеет исходное положение тела. Так, сначала целесообразно обучать взятию и удержанию предметов стоя, затем сидя, с края стола и непосредственно со стола.
Помимо гимнастических упражнений используют элементарные трудотерапевтические операции, овладение бытовыми навыками и самообслуживанием.
После снабжения протезами нижних конечностей необходимо приступить к обучению больных ходьбе на протезах. На всех этапах обучения передвижению на протезах общими задачами являются: адаптация к протезу, укрепление мышц таза и культи, обучение управлению протезом, тренировка координации движений, устранение контрактур усеченной конечности, укрепление и расслабление мышц сохранившейся конечности, тренировка ориентации в пространстве. Частные задачи зависят от этапа обучения передвижению.
На первом этапе обучают стоянию с равномерной опорой на обе конечности, переносу массы тела во фронтальной плоскости и стоянию на протезе. На втором этапе осуществляют перенос массы тела в сагиттальной плоскости, проводят тренировку опорной и переносной фаз шага протезированной и сохранившейся конечностей, отрабатывают сочетанное перенесение массы тела на протезированную конечность в момент разгибания голени протеза.
На третьем этапе вырабатываются равномерные шаговые движения и ритмичная координированная походка с одинаковым продвижением вперед. Больные осваивают ходьбу по наклонной плоскости, повороты в ходьбе, ходьбу с преодолением препятствий, ходьбу по лестнице и пересеченной местности. Кроме основных упражнений, используют элементы волейбола, баскетбола, бадминтона, настольного тенниса, специальные упражнения на спортивной стенке и гребном тренажере.
Усовершенствование способа ампутации и развитие протезирования привели к созданию нового метода, который назван протезированием на операционном столе, или экспресс-протезированием.
Основное преимущество этого метода при ампутациях нижних конечностей – сокращение сроков реабилитации. Ранняя ходьба на лечебно-тренировочном протезе (первые дни после операции) способствует более быстрой адаптации больного к новым условиям жизни, формированию нового двигательного стереотипа, оказывает положительное влияние на психику больного.
Начало ходьбы на протезе зависит от общего состояния больного, травматичности операции, интенсивности боли и т. д. Целесообразно начинать ходьбу на протезе не позднее 3 суток после операции. Первые 1–2 дня больные ходят с помощью костылей, слегка наступая на протез, по 5-10 мин 2 раза в день. В последующие дни продолжительность ходьбы и нагрузку на протез увеличивают.
К 7-му дню можно заменить костыли тростью. Через 2–3 недели накладывают постоянный протез. Задачи и методика лечебной гимнастики при экспресс-протезировании соответствуют описанным выше, при обычном протезировании.
Лечебная физкультура при повреждениях позвоночника, осложненных травмой спинного мозга
Основная задача ЛФК при травматическом повреждении позвоночника и спинного мозга сводится к возможной нормализации двигательной активности больного или выработке компенсаторных возможностей. Реализовать это можно путем включения в комплекс лечебных мероприятий физических упражнений, направленных на стимуляцию произвольных движений конечностей, укрепление мышечного корсета, ослабление патологических реакций (ослабление спастического сокращения мышц конечностей и туловища, обучение навыкам бытового самообслуживания и передвижения).
Дозированная тренировка, применяемая систематически, начиная со 2-3-го дня после поступления больного в стационар, может предотвратить развитие дистрофических процессов в дистальном отрезке спинного мозга. Это происходит благодаря функционированию всех составных элементов нейронного аппарата спинного мозга, нервных клеток, синапсов на них, а также рецепторов мышц и суставов. С первых дней в занятиях значительное место занимают пассивные движения, так как они в сочетании с массажем, понижая рефлекторную возбудимость, стимулируют деятельность соответствующих нервных центров. Способствуя сохранению эластичности суставно-связочного аппарата, пассивные движения предохраняют суставы от деформации, помогают активизации движений. В связи с этим их рассматривают как подготовительный этап в раннем периоде травматической болезни спинного мозга, для выявления активного импульса к движениям в последующем. При появлении активного импульса к движениям все внимание должно быть обращено на условия, способствующие его закреплению. Даже при большой давности травмы и клинико-физиологи-ческом подтверждении нарушения целости спинальных проводящих путей, на основании результатов исследований последних лет, можно предположить возможность восстановления активных движений в парализованных конечностях путем проведения нервного импульса по так называемым окольным, внеспинальным путям и, в первую очередь, через пограничные симпатические стволы. С целью восстановления движений у этих больных целесообразно использовать упражнения с посылкой импульсов к движению.
Для снижения тонуса мышц в лечебной гимнастике применяют вспомогательные приемы, основанные на:
1) сочетании изолированных движений с определенными фазами дыхания;
2) волевой релаксации мышц;
3) введении дополнительных пауз для отдыха между упражнениями.
Кроме того, используют упражнения для укрепления непаре-тических мышц конечностей и туловища.
Основная задача лечебной гимнастики при вялой форме параличей – укрепление мышц, а при спастической – отработка управления ими. В связи с этим, при разных формах нарушения движений комплекс физических упражнений существенно различается.
Обязательным компонентом восстановительного лечения является протезирование в позднем периоде травматической болезни и выработка навыков к самостоятельному передвижению. Тренировочный процесс подготовки больного к протезированию, к вставанию и обучению навыкам передвижения можно условно разделить на 2 восстановительных этапа.
На первом восстановительном этапе (подготовка больного к переводу его в вертикальное положение) лечебная гимнастика включает подготовительные упражнения, которые подразделяют на несколько групп. К первой группе относят упражнения, направленные на отработку опороспособности нижних конечностей. Упражнения для укрепления связочно-мышечного аппарата свода стопы, восстановления ее рессорной функции состоят в осевом давлении (попеременно, одновременно) стопой о руки методиста, о подстоп-ник различной плотности (ватно-марлевый, пружинный и т. д.), имитации ходьбы по плоскости постели (с помощью методиста), перекатывании стопой различных предметов (гимнастическая палка, теннисный мячик и т. д.) и др. С целью постепенного увеличения осевого давления, адаптации сердечно-сосудистой системы и орто-статического рефлекса включают упражнения на наклонной плоскости. Лежа на наклонной плоскости, больной по очереди переносит тяжесть своего тела то на одну, то на другую ногу. Получается подобие шага на месте, во время которого вместо сгибания колена путем вытягивания и подтягивания попеременно ног активизируются мышцы туловища и тазового пояса. По мере увеличения наклона плоскости больной производит попеременное давление по оси конечности, т. е. выполняет по существу изометрическое напряжение мышц. Занятия дополняются упражнениями, которые больной выполняет в исходном положении лежа на спине на функциональной кровати: попеременное подтягивание ног, попытки напряжения мышц бедра с последующим их расслаблением, напряжение ягодичных мышц и мышц тазового дна, статическое удержание конечности (с помощью методиста).
Вторая группа упражнений включает движения, воспитывающие пространственное представление. При выполнении физических упражнений методист обучает больного правильному соотношению при удержании частей тела в различных исходных положениях, точности направления и амплитуды движения, ориентировке в пространстве в связи со сменой различных положений тела и т. д. Кроме того, используют специальные упражнения на ориентировку в пространстве, которые тесно взаимосвязаны с воспитанием мышечно-суставного чувства. Для усложнения этих движений больному предлагают выполнять их с закрытыми глазами.
К третьей группе упражнений относят движения, способствующие освоению координации двигательного акта. Наряду с восприятием больным четкого представления о правильном положении тела, об опорной функции нижних конечностей, он должен знать последовательность и кинематику ходьбы. Для этого в исходном положении лежа на спине и на животе проводятся упражнения пассивные и активные, с помощью движения в суставах, имитирующие акт передвижения. Визуальный контроль особенно важен для восстановления компенсации определенных движений при нарушении кинетической основы движений. В этих случаях при обучении простым движениям (например, согнуть и разогнуть ногу в определенном суставе) больному вначале показывают это движение в целом, фиксируя его на точках ограничения амплитуды движения, а затем при выполнении этого упражнения (пассивно или активно с помощью) больной визуально оценивает качество выполняемого движения.
При переводе больного в исходное положение стоя на четвереньках включают упражнения в попеременном подтягивании ног, ходьбу на месте (с отрывом коленей от плоскости постели), пассивное, активное с помощью, активное передвижение по кровати вперед и назад. В дальнейшем передвижение по кровати можно усложнять за счет поворотов направо, налево, передвижения боком, перешагивания различных предметов и т. д. Затем назначают упражнения, выполняемые больным в исходном положении стоя на коленях (с поддержкой за балканскую раму).
Первый этап подготовки к протезированию и переводу больного в вертикальное положение продолжается в среднем 4–5 недель, исходя из тяжести повреждения, его локализации, характера хирургического вмешательства, общего состояния больного, его тренированности.
Второй восстановительный этап начинается в период образования первичной костной спайки в области оперированного позвоночного сегмента. Основная задача на этом этапе: тренировка локомоторного аппарата, дальнейшее укрепление непаретичных мышц туловища и конечностей. Тренировочный процесс опорно-двигательного аппарата в новом для больного исходном положении (стоя) способствует лучшему развитию компенсаторных механизмов. Перед переводом больного в исходное положение стоя следует наложить на крупные суставы нижних конечностей фиксирующие повязки (гипсовый или ортопедический тутор).
Схема выработки навыка самостоятельного передвижения больного выглядит следующим образом.
1. Адаптация больного к вертикальному положению тела:
1) стояние у кровати с поддержкой за балканскую раму;
2) попеременное подтягивание ног;
3) выбрасывание вперед одной ноги;
4) отставление ноги в сторону;
5) стояние у кровати на одной ноге.
2. Выработка двигательного навыка:
1) перекаты с пятки на носок и наоборот;
2) выбрасывание ноги вперед – шаг вперед;
3) отставление ноги в сторону – шаг в сторону;
4) отставление ноги назад – шаг назад;
5) передвижение вдоль кровати, стоя к ней лицом (с поддержкой за балканскую раму).
Как только у больного появится чувство уверенности в своих силах, выработается устойчивое равновесие, можно переходить к следующему этапу обучения – ходьбе с передвижной опорой, т. е. в «манеже». По мере овладения ходьбой с помощью «манежа» приступают к выработке двигательного навыка, пользуясь при ходьбе костылями, одним костылем, палочкой.
Для восстановления правильного стереотипа двигательного навыка, урегулирования и формирования компенсаторных механизмов в занятиях в дальнейшем используют общепринятые методы (ходьба по специальным дорожкам, перешагивание через различные предметы, препятствия неодинаковой высоты и объема и т. д.). (См. табл. 5)
Таблица 5 Лечебная физическая культура при повреждении позвоночника и спинного мозга
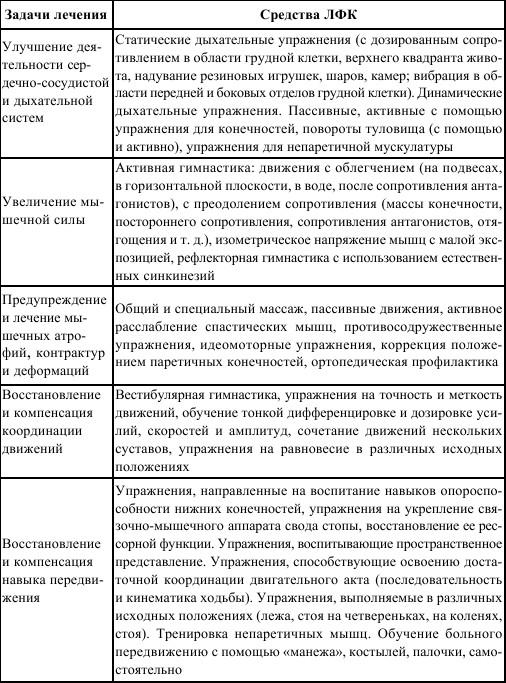
Повреждения шейного отдела позвоночника и спинного мозга часто сопровождаются грубыми нарушениями дыхания, требующими нередко наложения трахеостомы и применения аппаратного дыхания.

Особенности лечебной гимнастики у больных с травмой шейного отдела позвоночника и спинного мозга.
Лечебную гимнастику назначают на 2-й день после перевода больного на искусственную вентиляцию легких с целью улучшения легочной вентиляции, кровообращения на периферии и в легочной паренхиме, профилактики тугоподвижности в суставах конечностей. Исходное положение больного – лежа на спине. В процедуру включают пассивные упражнения для мелких и крупных суставов паретичных конечностей, которые выполняют с инструктором, в такт движению респиратора. Движения конечностями проводят в облегченных условиях (скольжение по постели или по пластмассовой плоскости). В этот период противопоказано поднимать нижние конечности больного, так как при этом происходит напряжение длинных мышц спины, что может способствовать вторичному смещению поврежденного тела позвонка. В процедуру не рекомендуется включать движения для плечевого сустава, мышц шеи и плечевого пояса, поскольку это может привести к большей травматизации спинного мозга смещенным телом поврежденного позвонка.
Лечебную гимнастику проводят 2–3 раза в течение дня, процедура продолжается 6–8 мин. При улучшении общего состояния больного следует убедиться в его толерантности к выключению респиратора. С этой целью в течение 1–2 мин без выключения респиратора производится разгерметизация (в присутствии врача-анестезиолога), после чего больному предлагается дышать в ритме аппарата на протяжении 1–2 мин, определяя при этом частоту пульса, число дыханий в минуту и АД. Эти показатели не должны существенно изменяться по сравнению с исходными. Хорошим признаком готовности больного к отключению от респиратора является положительная динамика на физическую нагрузку (по числу сердечных сокращений и АД).
При положительной реакции больного на физическую нагрузку рекомендуется 2–3 раза в течение дня предоставить ему возможность самостоятельного дыхания в течение 1–3 мин. Периоды отключения от аппарата необходимо постепенно учащать и увеличивать до тех пор, пока больной не сумеет самостоятельно дышать продолжительное время, обходясь без помощи аппарата. Эту процедуру следует выполнять в первой половине суток. Отключение от аппарата в ночное время допустимо лишь после того, как больной будет способен находиться на спонтанном дыхании в течение 2 дней. Хорошая переносимость периодического отключения от аппарата указывает на возможность назначения больному активной дыхательной гимнастики, направленной на усиление нервной импульсации для стимуляции пораженных мышц, принимающих участие в акте дыхания. С этой целью в лечебную гимнастику включают статические дыхательные упражнения, при выполнении которых все внимание должно фиксироваться на постепенном, равномерном, удлиненном выдохе. Для осуществления более полного выдоха у больного инструктор производит одной или двумя руками похлопывание по передней, переднебоковой поверхности грудной клетки или вибрирующие движения, сдавливая при этом грудную клетку во время выдоха. В первые дни усилия при сдав-лении грудной клетки минимальны. Сила, с которой инструктор производит дозированное давление на определенный участок грудной клетки, соразмеряется с силой дыхательных мышц больного и изменяется вместе с дыхательными движениями. Следует при этом предостерегать больных от натуживания, задержки дыхания, как на вдохе, так и на выдохе. Для усиления рецепции рекомендуется менять положение рук инструктора через каждые 3–4 дыхательных движения, располагая их на различных участках грудной клетки, на области реберной дуги, области живота, или укладывать на верхний квадрант живота мешочки с песком различной массы.
По мере улучшения состояния аппарата внешнего дыхания соотношение общеукрепляющих (элементарных по форме упражнений для дистальных отделов конечностей) и дыхательных упражнений составляет 1: 2 и 1: 3 с паузами для пассивного отдыха между упражнениями. Число повторений каждого упражнения увеличивается до 8-10 раз, дыхательных – до 5–6 раз, темп выполнения упражнений остается спокойным. Занятия проводят 3–4 раза в течение дня. (См. табл. 6)
Таблица 6
Лечебная гимнастика после отключения больного от респиратора
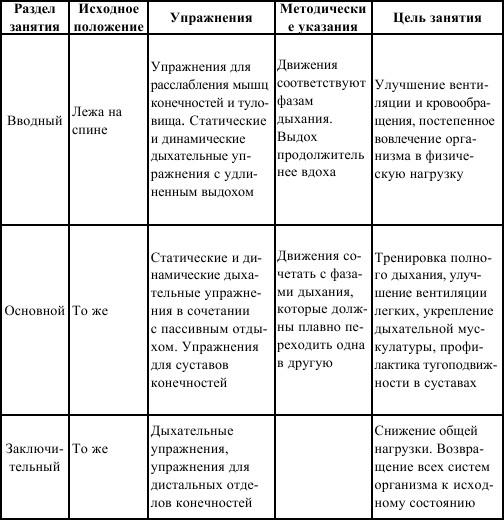
После ламинэктомии больного укладывают на жесткую постель на спину. В первые дни после операции назначают лечебную гимнастику, направленную на профилактику послеоперационных осложнений, активизацию кровообращения, улучшение ликворо-обращения, усиление регенеративных процессов в области операции.
В 1-ю неделю после операции широко используют упражнения, способствующие активизации функции сердечно-сосудистой системы и органов дыхания, которые больной выполняет в исходном положении лежа на спине и на боку.
На 2-й неделе занятия дополняют упражнениями для мышц, расположенных в непосредственной близости от раны (с целью улучшения кровообращения в зоне операции), упражнениями, тренирующими сердечно-сосудистую и дыхательную системы, повышающими тонус непораженных мышц.
Задача лечебной гимнастики на 3-4-й неделе – подготовка больного к занятиям в исходном положении стоя. Назначают упражнения для мышц туловища, плечевого пояса (активные, активные с помощью), идеомоторные и пассивные движения. Включают упражнения для выработки пространственного положения, равновесия, рисунка передвижения, координации движений (упражнения без предметов и с предметами).
В среднем при удовлетворительном общем состоянии перевод больного в исходное положение стоя рекомендуется через 1–3 месяца после операции, а при поздних ламинэктомиях – через 4–5 месяцев.
После задней фиксации грудного и поясничного отделов позвоночника костными трансплантатами или металлическими фиксаторами больного укладывают на жесткую кровать в положении лежа на спине. Поворачиваться на живот разрешается только при проведении перевязки.
На 2-й день после операции назначают лечебную гимнастику, направленную на профилактику послеоперационных осложнений со стороны сердечно-сосудистой, дыхательной систем и желудочно-кишечного тракта, трофических нарушений; улучшение условий кровообращения в области операции для ускорения процессов регенерации; предупреждение тугоподвижности в суставах.
В первые дни после операции в занятия включают элементарные гимнастические и дыхательные (статического и динамического характера) упражнения. При невозможности выполнения активных движений показаны пассивные упражнения для суставов паретичных конечностей, целесообразны идеомоторные упражнения. При выявлении активных движений в конечностях движения закрепляют путем тренировки в облегченных условиях, с помощью методиста.
При улучшении общего состояния больного занятия дополняют упражнениями с легким отягощением (гантели массой 1–2 кг) или сопротивлением (мешочки с песком разной массы), увеличивают при этом и число повторений каждого движения.
На 2-й неделе после операции используют упражнения, способствующие улучшению вестибулярной функции, укреплению мышц туловища, плечевого пояса и верхних конечностей, профилактике тугоподвижности в суставах паретичных конечностей. Исходное положение – лежа на спине и на животе. Рекомендуется массаж мышц конечностей (поглаживание и легкое растирание).
На 3-й неделе после операции, наряду с физическими упражнениями, выполняемыми в исходном положении лежа, вводят движения в положении стоя на четвереньках: попеременное подтягивание паретичных конечностей за счет мышц туловища, выработка пространственного положения, передвижения по плоскости постели вперед, назад, в стороны. В занятия включают упражнения с сопротивлением, отягощением, изометрическое напряжение мышц туловища (по показаниям), для выработки опороспособно-сти пораженных конечностей. Рекомендуется массаж мышц конечностей и туловища.
К концу 4-й недели больного переводят в вертикальное положение (при положительных данных клинико-функционального обследования). Задачи лечебной гимнастики на этом этапе – укрепление мышц туловища, плечевого пояса, верхних конечностей, мышц тазового пояса; обучение навыку передвижения. Физические упражнения выполняют стоя на четвереньках, на коленях. По мере адаптации больного к вертикальному положению его поднимают с постели в гипсовом корсете (срок ношения не менее 4 месяцев). Широко используют физические упражнения для тренировки мышц, выполняемые стоя у кровати с поддержкой за балканскую раму. Затем обучают больного передвигаться с помощью «манежа», между параллельными брусьями, с помощью костылей и других приспособлений.
При остаточных явлениях после травмы позвоночника и спинного мозга, для компенсации утраченных или восстановления нарушенных функций движения, рекомендуются следующие трудовые операции: работа на ножной, ручной швейной машине, вязание, лепка из глины, пластилина, уход за цветами и др.
Заключительный этап восстановительного лечения – социальная реабилитация больного. Восстановительное лечение по разработанной программе обеспечивает определенную степень регресса клинической симптоматики и адаптации организма больного к различного рода деятельности при наличии стойкого дефекта. О. Г. Коган предложил клиническое проявление этого состояния называть степенью компенсации.
Оптимальная степень компенсации – больной может передвигаться на значительное расстояние (более 250 м) самостоятельно или с помощью костылей, контролирует акты мочеиспускания и дефекации, может освоить новую профессию соответственно своим физическим возможностям, владеет навыком самообслуживания.
Удовлетворительная компенсация – больной может самостоятельно передвигаться при помощи костылей или «манежа» на небольшое расстояние (в пределах квартиры, двора), неполно контролирует акты мочеиспускания и дефекации, нуждается в ограниченном уходе и посторонней помощи.
Минимальная степень компенсации – больной может передвигаться в кресле-коляске, самостоятельно сидеть и нуждается в постороннем уходе и помощи; степень контроля деятельности тазовых органов минимальная.
Неудовлетворительная компенсация – больной может только лежать в постели, невозможность самообслуживания, недостаточность контроля актов мочеиспускания и дефекации.
Для оценки изменения двигательной активности, выработки навыков бытового самообслуживания и самостоятельного передвижения предложена следующая схема.
1. Перемещение в кровати:
1) перемещение вправо – влево (с помощью, самостоятельно);
2) поворот на правый (левый) бок (с помощью, самостоятельно);
3) поворот на живот (с помощью, самостоятельно);
4) возможность сидеть на кровати с опущенными ногами (с поддержкой, без поддержки);
5) умение причесать себя, умыть, побриться и др.;
6) умение пользоваться столовыми приборами, письменными принадлежностями, бельем, одеждой.
2. Перемещение вне кровати:
1) кровать – кресло-коляска – кровать (с помощью, самостоятельно);
2) кровать – стул – кресло-коляска – стул – кровать (с помощью, самостоятельно);
3) кресло-коляска – унитаз – кресло-коляска (с помощью, самостоятельно);
4) кресло-коляска – ванна – кресло-коляска (с помощью, самостоятельно);
5) передвижение на кресле-коляске (с помощью, самостоятельно) на 5-50 м и более;
6) умение открывать и закрывать двери; умение пользоваться бытовыми приборами (плита, выключатели, оконные задвижки, дверные замки, долото, стамески и др.).
3. Передвижение в пределах палаты, отделения:
1) ходьба вдоль кровати (с помощью, самостоятельно);
2) ходьба между параллельными брусьями (с помощью, самостоятельно);
3) ходьба в «манеже»;
4) ходьба с помощью костылей; подъем и спуск по лестнице (с помощью, самостоятельно);
5) ходьба по неровной поверхности, перешагивание через различные предметы;
6) передвижение на различные расстояния (20-100 м и более) с помощью костылей (в ортопедических аппаратах, без аппаратов).
Физиотерапия
Переломы. Основной лечебный метод всех видов переломов – хирургический, в то время как физиотерапия играет решающую роль как в предупреждении осложнений после перелома, так и в полном и скором функциональном восстановлении.
Лечение переломов имеет две основные задачи:
1) полное анатомическое восстановление перелома кости (вправление и иммобилизующая повязка);
2) полное функциональное восстановление.
Наряду с точной репозицией, решающую роль в излечении больного играет правильно проводимая реабилитация физиотерапевтическими средствами. Ее следует проводить одновременно с хирургическими и ортопедическими мероприятиями и осуществлять до полного излечения. Это значит, что необходим постоянный тесный контакт хирурга со специалистом по физиотерапии и реабилитации.
При назначении физиотерапии необходимо учитывать вид перелома, фазу процесса, влияние отдельных физических методов, время, необходимое для заживления отдельных костей, и общее состояние пострадавшего.
Физиотерапия при закрытых переломах костей. Начинать физиотерапию следует уже на 2–5 день после травмы. В зависимости от формирования костной мозоли ее делят на 3 периода, которые при переломах трубчатых костей распределяются во времени приблизительно следующим образом.
В первый период (первые 10 дней после травмы) после репозиции и иммобилизации в клинической картине преобладают боли, отек и спазм мышц. Для обезболивания, ликвидации отека, рассасывания кровоизлияний и ускорения регенерации кости применяют следующие методы физиотерапии.
1. Интерференционные токи. Четыре электрода располагают на свободных от гипса участках (или для них вырезают окошки в гипсовой повязке) так, чтобы оба электрода перекрещивались в области перелома; применяется ритмическая частота 0-100 Гц, так как она действует болеутоляюще, ускоряет рассасывание отека и гематом и быстро регулирует нарушенные трофические процессы; сеансы проводят ежедневно по 15 мин.
2. Ультрафиолетовые эритемные облучения 3 полей по 400 смв сегментарной зоне или на симметричной непораженной конечности; дозировка-1-4 биодозы, всего 8-12 сеансов.
3. Электрофорез брома (в виде гальванического воротника или трусов по Щербакову) – рекомендуется для больных с резко выраженным болевым синдромом и повышенной раздражительностью.
4. Облучение лампой соллюкс, или Минина, всего 5–6 сеансов (если невозможно применить указанные выше методы).
5. Лечебная гимнастика: ее начинают на 3-й день после травмы в виде упражнений для симметричной непораженной конечности и небольших необездвиженных суставов, расположенных дистальнее перелома; назначаются также упражнения в виде двигательных представлений для иммобилизированной конечности, так как они способствуют предотвращению контрактур; при постельном режиме особое значение придается дыхательной гимнастике ввиду возможного развития пневмонии.
Второй период охватывает в среднем время от 10-го до 30-45-го дня (в зависимости от того, какая кость сломана) после травмы, т. е. образования соединительнотканной и первичной костной мозоли.
Цель физиотерапии – стимулировать ее образование и предупредить функциональные нарушения (тугоподвижность суставов, атрофию мышц и др.). Применяются следующие методы.
1. Интерференционные токи постоянной частоты 100 Гц или ритмической частоты 90-100 Гц.
2. Электрическое поле УВЧ – электроды располагаются поперечно в области перелома; дозировка олигометрическая; первые 5-10 сеансов ежедневно, а следующие – через день, по 8– 15 мин; всего около 20 сеансов.
3. Общие (субэритемные дозы) или местные (эритемные дозы) ультрафиолетовые облучения, а в летние месяцы – воздушные и солнечные ванны.
4. Лечебный массаж (сначала симметрично здоровой конечности, а затем пораженной, проксимальнее и дистальнее места перелома) и лечебная физкультура.
Третий период охватывает в среднем время от 30-го дня до 2,5 месяца после травмы, когда происходит окончательное образование костной мозоли.
Главная цель физиотерапии – улучшить трофику тканей и предупредить появление осложнений (мышечной атрофии, тугопод-вижности суставов, контрактур и др.). Этому помогают интерференционные токи, электрофорез 5%-ного раствора кальция хлорида (проводится по продольной методике на пораженной конечности или в виде гальванического воротника, ежедневно, всего 20–30 сеансов), ультрафиолетовое облучение, электростимуляция, грязевые аппликации (при температуре грязи 38 °C, по 20 мин, через день, всего 12–15 аппликаций), массаж, лечебная физкультура.
Лечебную физкультуру при переломах проводят в 3 периода. Первый период совпадает со временем иммобилизации пораженной конечности. Назначают упражнения для здоровых конечностей и свободных от гипсовой повязки суставов, так как это способствует устранению нарушенного кровообращения, помогает своевременному образованию костной мозоли, предотвращению мышечной атрофии и тугоподвижности суставов.
Второй период начинается с момента снятия гипсовой повязки или иммобилизирующей шины. Цель лечебной гимнастики в этот период – восстановить объем движения во временно обездвиженных суставах и увеличить силу соответствующих мышц. Лучшее действие оказывает подводная гимнастика; упражнения (активные и пассивные движения пораженной конечностью) проводятся осторожно, без причинения боли, при постепенно нарастающей дозировке. Проводится и гигиеническая гимнастика.
В третьем периоде (крепкая костная мозоль) лечебная гимнастика направлена на устранение последствий травмы, как, например, атрофии мышц, контрактур и пр. Применяются активные движения с нагрузкой, трудотерапия, игры и др. Трудотерапию можно проводить еще в период иммобилизации. В частности, при переломе лучевой кости в типичном месте ее начинают со второго дня после перелома, применяя параллельно с лечебной гимнастикой (3 раза в день по 15–20 мин) следующие виды трудотерапии: наматывание пряжи на поставленный высоко стул (упражнения для плечевого и локтевого суставов), завязывание финских узлов и пр.
После снятия повязки назначают постепенную нагрузку: вязание крючком из шерстяных ниток или лыка, изготовление керамических изделий и др.
Лечебную гимнастику при металлическом эндопротезе тазобедренного сустава начинают с первого дня после операции. Цель ее – стимулировать кровообращение и вентиляцию легких. Применяются дыхательные упражнения и активные упражнения дистальных суставов конечностей.
На 4-й день после операции больной должен встать и с помощью реабилитатора, поддерживающего его сбоку таким образом, чтобы он не наклонялся в тазу, обойти один раз вокруг койки.
На 11-й день, если рана зажила, начинается обучение ходьбе. Одновременно для стимуляции кровообращения, предупреждения атрофии мышц и увеличения объема движений проводят ручной массаж или подводный струйный массаж и лечебную гимнастику.
После прекращения иммобилизации при всех видах переломов рекомендуется проводить лечение интерференционными или диадинамическими токами, ультразвуком; назначают ванны или бальнеотерапию при температуре воды не выше 36–37 °C, ручной или подводный массаж и лечебную гимнастику. Все перечисленные методы способствуют более быстрому восстановлению.
Очень хорошее действие при развитии тугоподвижности суставов, болей и др. как последствий переломов оказывают следующие методы.
1. Интерференционные токи. Используется ритмическая частота 0-100 Гц, так как она вызывает активную гипертермию, ускоряет ток лимфы, быстро регулирует нарушенные трофические процессы и действует обезболивающе; ритмическая частота 0– 10 Гц используется при наличии блокированных обездвиживанием суставов и для мышечной гимнастики.
2. Диадинамический ток вызывает гиперемию, оказывает болеутоляющее и улучшающее трофику действие. Электроды располагают поперечно тугоподвижным суставам последовательно в двух направлениях; применяют модуляции двухфазнофиксиро-ванного тока 2 мин и короткого периода 4 мин, сменяя полюс в середине сеанса, всего 5-15 сеансов; при атрофии мышц применяют ток при модуляции ритма синкопа; в таких случаях хорошо действует и электрофорез 10%-ного раствора витамина
3. Ультразвук. Применяется по лабильному способу; частота 800 или 1000 кГц, дозировка 0,3–0,8 Вт/см, в течение 8-15 мин, через день; лучшие результаты наблюдаются при применении импульсного режима, и когда в качестве контактного средства используют аминазную пасту. Благоприятное действие ультразвука обусловливается тем, что он улучшает кровоснабжение суставных и околосуставных тканей и уменьшает или снимает спазм мышц.
4. Синкардиальный массаж: он особенно хорошо действует при нарушении кровообращения, вызванного обездвиживанием и болезненной тугоподвижностью суставов. Массажную манжетку накладывают выше места перелома или тугоподвижного сустава, а при наличии отеков – в дистальной части конечности; сеансы проводят ежедневно по 15 мин, при давлении 4,00-8,00 кПа (30–60 мм рт. ст.).
Перечисленные выше методы сочетают с ваннами, массажем и лечебной гимнастикой. Наилучший эффект наблюдается при сочетании интерференционных токов с ваннами, массажем и лечебной гимнастикой. Целый ряд авторов сообщают, что у больных, при лечении которых не применяли физиотерапевтических средств, процесс заживления протекал медленнее, боли и отек в области перелома длились дольше, чаще наблюдались осложнения. В связи с этим, физиотерапевтические методы как важную часть комплексной реабилитации при переломах следует использовать еще в первые дни после травмы, вплоть до полного функционального восстановления.
Физиотерапия при открытых переломах костей и осложнениях. Открытые переломы костей представляют более трудную терапевтическую проблему, так как существует опасность инфицирования, развития травматического остеомиелита, флебита и др. Когда хирургу удается выполнить совершенную первичную обработку и перевести открытый перелом в закрытый, физиотерапия проводится теми же методами, как и при закрытых переломах. При несовершенной хирургической обработке еще на следующий день применяется электрическое поле УВЧ (олиготермическая доза, 8-20 мин, всего 15 сеансов) и внеочаговое ультрафиолетовое эритемное облучение. Одновременно с антибиотиками и соответствующими хирургическими мерами эти процедуры способствуют предупреждению не только остеомиелита, но и газовой инфекции.
По разным причинам (неправильное сопоставление, инфекция, недостаточное орошение кровью области переломов и др.) консолидация может замедлиться; это чаще всего наблюдается при открытых переломах. Замедленное образование костной мозоли лечат консервативными и оперативными методами (когда систематическое консервативное лечение не дает результатов). В таких случаях физиотерапия играет важную роль.
Рекомендуются следующие методы.
1. Интерференционные токи постоянной частоты 100 Гц и ритмической частоты 90-100 Гц; при гипсовой иммобилизации для электрода вырезают окошечки или 2 электрода располагают в сегментарной области, а другие два – на самой дистальной части пораженной конечности, обычно свободной от гипсовой повязки. Интерференционные токи стимулируют образование как эндосталь-ной, так и периостальной костной мозоли и дают наилучшие результаты. Этот метод обладает тем преимуществом, что его можно применять и при наличии металлического гвоздя при остеосин-тезе. В более тяжелых случаях рекомендуется сочетать лечение интерференционными токами с другими подходящими физиотерапевтическими или медикаментозными средствами и др.
2. Синкардиальный массаж. Благоприятный эффект его обусловлен тем, что этот массаж приводит к улучшению циркуляции крови, лимфы и обмена веществ; подобно интерференционным токам, его можно проводить и при наличии металлического гвоздя для остеосинтеза.
3. Ультразвук. Применяется в области перелома по лабильному способу, дозировка 0,2–0,5 Вт/см. Экспериментальным путем установлено, что в то время как малые дозы (0,2–0,6 Вт/см) стимулируют процессы восстановления, высокие дозы (3–4 Вт/см) могут вызывать образование микросеквестров, секвестров, ос-теолизис и даже спонтанные переломы. Как показывают исследования, ультразвук при постоянном режиме оказывает более благоприятный эффект. В малых дозах ультразвук действует обезболивающе и антиспазматически, улучшает орошение тканей и стимулирует образование костной мозоли. Металлические предметы в тканях, особенно спица Кюнчера, вызывают сильное рефлексирование ультразвуковой энергии; в таких случаях необходимо применять меньшую дозировку ультразвука и соблюдать импульсный режим. Последовательное применение интерференционного тока и ультразвука (без интервала между обеими процедурами) способствует взаимному усилению их лечебного эффекта.
4. При замедленном образовании мозоли очень хорошие результаты дает и электрофорез 1–2%-ного раствора глутаминовой кислоты. Электроды располагают в поперечном положении в области перелома, процедуры проводятся ежедневно, в течение 12–25 мин, всего 20–40 процедур.
5. Магнитотерапия. При клинических и экспериментальных испытаниях установлено, что постоянное магнитное поле и переменное магнитное поле стимулируют срастание переломов и предотвращают появление осложнений. Положительный эффект наблюдался при применении постоянного магнитного поля и переменного магнитного поля, как с профилактической целью, так и при наличии (появлении) уже замедленного образования костной мозоли. Преимущества магнитотерапии заключаются в том, что ее можно проводить через гипсовую повязку и при металлическом остеосинте-зе; индукторы располагают в поперечном положении в области перелома, соприкасая их с кожей; индукция 15-35-50 мТ, по 15 мин ежедневно, всего 10–20 процедур.
При замедленном образовании костной мозоли также рекомендуют электрофорез кальция хлорида, общие или местные облучения ультрафиолетовыми лучами, солнечные ванны летом, электрическое поле УВЧ в конденсаторном поле, постукивание, но ввиду того, что перечисленные выше методы (особенно интерференционные токи) дают более скорый и лучший результат, их следует считать основными методами. Применяются они в сочетании с массажами и лечебной гимнастикой.
При замедленной консолидации и наличии болезненной костной мозоли очень хорошее действие оказывает бальнеотерапия радоновыми и сероводородными водами (Цхалтубо, Джеты-Огуз, Сочи, Мацеста, Пятигорск и др.), но при температуре воды не выше 36 °C; ванны следует принимать через день, продолжительностью 6-15 мин, всего 10–15 сеансов.
На гипертрофическую, чрезмерно развившуюся костную мозоль хорошее влияние оказывают следующие способы.
1. Интерференционные токи ритмической частоты 0-100 Гц; этот метод предложен на основании установленного факта, интерференционные токи вообще регулируют процессы остеоге-неза.
2. Электрофорез йодита калия (на отрицательном полюсе) и новокаина (на положительном) при поперечном расположении электродов; плотность тока 0,2 мА, в течение 15–30 мин, ежедневно.
3. Грязевые аппликации при температуре грязи 44–48 °C.
Образование псевдоартроза – одно из самых серьезных осложнений при лечении переломов. Причины развития его могут быть общими (анемия, авитаминоз и др.) и местными (вклинивание мягких тканей между отломками и др.).
Лечение псевдоартроза, как до операции, так и после нее, проводится в двух направлениях.
1. Общее укрепление и тонизирование организма путем аэротерапии, общего облучения ультрафиолетовыми лучами, массажа, лечебной гимнастики, принятия внутрь витаминов и др.; если больной страдает неврозом, рекомендуется общая гальванизация по Вермелю или гальванический воротник по Щербаку.
2. Местное воздействие на процесс.
При местном воздействии используют следующие методы.
1. Интерференционные токи. Воздействуют на всю пораженную конечность током постоянной частоты 100 Гц, учитывая его выраженный сосудорасширяющий и улучшающий кровоснабжение эффект; сеансы проводят ежедневно, по 15–20 мин, всего 20 и более процедур. Сочетание интерференционного тока с медикаментами способствует усилению лечебного эффекта. Учитывая большую роль правильного кровоснабжения при переломах вообще и при переломах шейки бедренной кости, в частности, интерференционные токи следует использовать не только в качестве лечебного, но и как предохраняющее средство при таких переломах, чтобы избежать развития некроза головки бедренной кости, что является частым осложнением при таких переломах.
2. Электрическое поле УВЧ как конденсаторное поле. Применяется вскоре после операции в олиготермической дозе; проводят 5–6 сеансов, по 6-12 мин, в области псевдоартроза, 10 сеансов в симметричном участке здоровой конечности и снова 5 сеансов в области псевдоартроза.
3. Ультразвук рекомендуется, главным образом, для лечения пациентов, которым угрожает развитие псевдоартроза; его можно использовать для стимуляции сращения костей и после резекции суставов.
Повреждения нервных стволов при переломах лечат как обычные травматические невриты, но наиболее подходящим методом считают лечение интерференционными токами (при ритмической частоте 0-100 Гц), так как и при гистохимических исследованиях было установлено, что эти токи улучшают метаболизм в пораженных тканях и способствуют предотвращению атрофии мышц.
Травматические повреждения
Ушибы. Лечение ушибов консервативное. Физиотерапия здесь играет роль основного лечебного средства. Эффективными оказываются следующие методы.
1. Интерференционные токи дают наилучший результат. Лечение проводят при ритмической частоте 0-100 Гц, так как интерференционные токи этой частоты действуют не только обезболивающе, но ускоряют выведение токсических продуктов и способствуют обратному развитию отеков и гематом. Лечение можно начать уже на следующий день после травмы. Процедуры проводят ежедневно в течение 15 мин; обычно для прекращения жалоб достаточно 2–6 процедур.
2. Микроволновая терапия проводится через мешочек с песком круглым излучателем, дозировка 20–30 Вт, ежедневно по 5-10 процедур; можно проводить и лечение короткими волнами.
3. Диадинамический ток – электроды располагают в поперечном положении к пораженному суставу; применяют модуляции двухфазнофиксированного тока – 1 мин, короткого и длительного периодов – по 2–4 мин. Обычно достаточно 5–6 сеансов для излечения. Особенно благоприятно действует диадинамический ток при ушибе ребер.
4. Ультразвук: пораженный сустав озвучивают по лабильному методу, используя в качестве контактного средства вазелин или 5%-ный раствор новокаина; ток постоянного режима, мощностью 0,5–0,8 Вт/см, ежедневно по 5–6 мин, всего 5–6 процедур.
5. Озокеритовые или парафиновые аппликации применяются в тех случаях, когда нет возможностей для проведения лечения указанными выше методами.
6. Ручной массаж начинают обычно на 3-4-й день после травмы и проводят в участках, расположенных дистальнее и прокси-мальнее пораженного сустава; массаж сочетают с другими методами лечения.
Благоприятное действие оказывает и подводный массаж при температуре воды 36–37 °C. Наилучшие результаты отмечаются при лечении интерференционными токами и микроволнами, а затем диадинамическим током.
При травматической водянке особенно хорошее влияние оказывает сочетание интерференционных токов с микроволнами и массажем. При гемартрозе очень эффективна комбинация интерференционных токов с озокеритовыми аппликациями и массажем (лечение следует начинать на второй день после пункции). Электрофорез хлористого кальция рекомендуют проводить при гемартрозе у пациентов, больных гемофилией.
Суставные переломы. Основным методом лечения при суставных переломах является ортопедично-хирургический, однако для достижения максимального функционального результата необходимо довольно раннее включение физиотерапии и подходящего гигиено-диетического режима.
Полное нарушение целости суставных поверхностей и наличие массивного гемартроза обусловливают неблагоприятный прогноз внутрисуставных переломов в отношении функции пострадавшего сустава; это особенно касается переломов со смещенными отломками. В этом отношении наиболее физиологическим и результативным методом, особенно при внутрисуставных переломах с размещением и раздроблением дистального конца плечевой кости и проксимального конца большеберцовой кости, является прямая экстензия. Именно этот способ лечения предоставляет хорошие возможности для проведения современных и разнообразных физиологических мероприятий. Подобные переломы после гипсовой иммобилизации очень часто приводят к значительной тугоподвижности пораженного сустава, преодоление которой нередко доставляет большие трудности для физиотерапевтов.
При закрытых суставных переломах сразу после сопоставления отломков рекомендуются следующие физиотерапевтические средства.
1. Интерференционные токи, цель которых – прежде всего, успокоить боль и стимулировать образование костной мозоли; поэтому применяют токи постоянной частоты 100 Гц или ритмической – 90-100 Гц; процедуры проводят ежедневно по 15–20 мин, всего 15–20 на курс лечения. Если лечение интерференционными токами начинают проводить поздно (например, после снятия иммобилизующей повязки) и налицо фиброзные изменения в суставах и мягких тканях, применяют ритмическую частоту тока 0– 100 Гц.
2. Продольная гальванизация пораженной конечности применяется в течение 10 дней, а затем переходят к местному электрофорезу брома («-») и хлористого кальция («+»); электроды располагают в поперечном направлении на пораженном суставе (для этого вырезают окна в гипсовой повязке), используя гидрофильные прокладки таких размеров, чтобы они соответствовали размерам пострадавшего сустава; плотность 0,1 мА, процедуры проводят ежедневно по 12–25 мин, всего 12–25 на курс лечения.
3. Ультрафиолетовые эритемные облучения соответствующей сегментарной зоны (в форме воротника, трусов) или проксималь-нее поврежденного сустава, соответственно симметрично здоровой конечности. Облучают поля площадью 300–400 см при дозировке 2–4 биодозы, всего 10 процедур.
4. Электрическое поле УВЧ: сначала проводят 5 процедур для пораженного сустава, а затем еще 5 – для симметрично здорового сустава, при поперечном расположении электродов, дозировка олиготермическая.
5. Лечебная гимнастика.
Наилучшие результаты наблюдаются при комплексном лечении, например: интерференционные токи, массаж, лечебная гимнастика; электрофорез, лечебная гимнастика, эритемные облучения и др. После снятия иммобилизующей повязки рекомендуются ванны, озокеритовые или грязевые (при температуре грязи 38 °C) аппликации, диадинамический ток или интерференционные токи, подводный струйный массаж, электрофорез и др., в зависимости от состояния больного.
Особенно благоприятно сочетание интерференционных токов или электрофореза новокаина с озокеритовыми аппликациями и лечебной гимнастикой. Чем раньше начата физиотерапия, тем скорее будут достигнуты благоприятные результаты. При позднем назначении физиотерапии необходим более длительный срок для наступления положительного эффекта. При наличии фиброзных изменений в суставах и мягких тканях, кроме интерференционных токов ритмической частоты 0-100 Гц, рекомендуется и электрофорез новокаина и йода или электрофорез гидрокортизона; плотность тока 0,2 мА, продолжительность сеанса 12–25 мин; рекомендуется также лечение диадинамическим током и ультразвуком и, в частности, фонофорез гидрокортизона, новокаина и др.
Полезны также озокеритовые или грязевые (при температуре 38 °C) аппликации, ванны при температуре воды 37 °C и особенно подводный струйный массаж.
| Назад | Оглавление | Далее |