Профилактика
Глава 6. Базовая терапия остеопороза
Цель лечения остеопороза – предупреждение возникновения переломов, ликвидация их последствий, возращение пациентов к активной жизни. Основные составляющие – рациональное питание, богатое кальцием и витамином D, профилактика травм и двигательная активность, гормонозаместительная терапия (для женщин), улучшение процесса строительства костной ткани (фториды, анаболики, гормоны роста, препараты кальция и витамина D, бисфосфонаты, кальцитонин).
До настоящего времени не разработаны четкие общепринятые терапевтические программы и методики лечения остеопороза, что, по-видимому, объясняется его многофакторной природой и сложным механизмом возникновения и развития болезни. Задачей известных терапевтических методов является сбалансирование процесса строительства костной ткани, замедление или прекращение потери костной массы, уменьшение болевого синдрома в позвоночнике и конечностях, улучшение функционального состояния больного и предотвращение возможных падений, восстановление трудоспособности и психоэмоционального состояния.
Поскольку в настоящее время нет идеального препарата для лечения остеопороза, то перспективна комбинированная терапия, в которой сочетаются препараты с различным механизмом действия, влияющие на разные стороны процесса костного ремоделирования, что позволяет повысить терапевтический эффект и снизить частоту и выраженность побочного действия. При этом используется постоянный или прерывистый режим лечения.
Мы не ставим перед собой задачу осветить вопросы организации индивидуального лечения. Это прерогатива лечащего врача. А вот дать оценку различных групп препаратов необходимо, чтобы читатель получил о них достаточную информацию.
Сегодня в мире выработан определенный стандарт базовой терапии. В настоящее время существует целый ряд лекарственных препаратов для лечения остеопороза с доказанной эффективностью. Часть из них зарегистрирована в Российской Федерации (табл. 1).
Таблица 1
Лекарственные препараты для лечения остеопороза, зарегистрированные в России
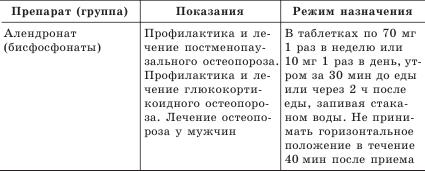

Выбор препарата для конкретного пациента обусловлен его полом, вариантом остеопороза (постменопаузальный, сенильный, вторичный), его тяжестью (переломы в анамнезе), сопутствующими заболеваниями, предпочтительным путем введения и другими факторами.
Для лечения и профилактики остеопороза в зависимости от его тяжести и выраженности применяют кальцитонин, бисфосфонаты, фториды, активные метаболиты витамина D, соли кальция.
Одни препараты назначают для того, чтобы замедлить рассасывание костной ткани (эстрогены, бисфосфонаты, кальцитонин, кальций), другие – чтобы стимулировать костеобразование (фториды, гормон роста, паратиреоидный гормон, анаболики, андрогены). Третья группа препаратов многопланового действия: активные метаболиты витамина D, оссеингидроксиапатитный комплекс, иприфлавон.
Опыт мировой практики показал, что рациональное использование существующих препаратов вполне удовлетворяет критериям эффективности терапии. До сих пор определенное значение в лечении остеопороза у женщин имеет гормонозаместительная терапия. Но использовать ее можно далеко не всегда. К счастью, существуют альтернативные методы.
Бисфосфонаты
Новая эра в лечении заболеваний костей началась около 20 лет назад, когда были внедрены в практику бисфосфонаты. Эти химические вещества быстро достигают поверхности костей и оказывают энергичное воздействие на остеокласты – клетки-«пожиратели» костной ткани. Таким образом приостанавливается кризис убыли костной массы. Эти препараты необычайно эффективны и при метастазах злокачественных опухолей в кости. Они приостанавливают не только разрушение кости, но и рост метастазов опухоли. Бисфосфонаты, оказывая влияние на клетки-разрушители, позволяют клеткам-строителям продолжать свою работу, создавая на долгие годы положительный баланс для костной ткани, качество которой от проводимого лечения не страдает.
Эти препараты плохо всасываются в желудочно-кишечном тракте. Так, их всасывание при приеме внутрь составляет 1–5% даже на голодный желудок. Около 40–80% препарата выводится через почки, оставшееся количество прочно закрепляется в кости. В последние годы ведется активная работа по созданию новых препаратов этой группы, не нарушающих минерализацию костей и не имеющих других побочных действий.
Первым препаратом этой группы, рекомендованным при лечении остеопороза, был этидронат, назначаемый в комбинации с препаратом кальция в трехмесячном цикле: сначала принимают этидронат в таблетках (400 мг) 2 недели, затем кальций (500 мг) 76 дней. Цикл можно повторять через три года. Препарат обычно хорошо переносится, имеет мало побочных действий. В редких случаях все же возможны тошнота, рвота, кожные воспаления. Поскольку он всасывается в кишечнике медленно, принимают его на пустой желудок, запивая водой (но не молоком!), примерно за два часа до еды. Чтобы не воздействовать на усвоение лекарства, не назначают в это время препараты железа, кальция, минералов, в том числе снижающие кислотность в желудке. Целесообразнее принимать таблетки этидроната 2 раза в день, в том числе перед сном. Противопоказан препарат беременным и кормящим матерям, пациентам с почечной недостаточностью.
Сейчас накоплен значительный опыт (более чем в 80 странах, в том числе и в России) лечения остеопороза с помощью алендроната. В многочисленных исследованиях доказано, что ежедневный прием одной таблетки в дозе 10 мг в течение нескольких лет у женщин в период постменопаузы, составляющих самую многочисленную группу риска и представляющих самую большую группу больных остеопорозом, позволяет увеличить минеральную плотность костной ткани (МПКТ) на 5—14% и предупредить переломы различных локализаций. При этом риск переломов позвонков снижается на 47%, множественных переломов позвонков – на 90%, проксимального отдела бедра – на 51–56%, предплечья – на 48%. У 64% пациентов замедляются темпы прогрессирования деформаций позвонков. Уже через три месяца от начала лечения отмечается терапевтический эффект, а через год у 95% пациентов качество костной ткани заметно улучшилось. Кроме того, препарат способствует снижению болей и активизации пациентов после переломов. Кроме этого, алендронат приводит к значительному приросту МПТ в позвоночнике и шейке бедра и снижению риска переломов позвонков у мужчин с остеопорозом. Пациентам, страдающим этим заболеванием и регулярно принимающим глюкокортикоиды, этот препарат также позволяет добиться снижения риска перелома позвонков.
Побочные эффекты наблюдаются нечасто, но возможны тошнота, вздутие кишечника, понос, изжога. В ряде случаев отмечены более выраженные изменения желудочно-кишечного тракта: эзофагит, эрозии, геморрагии, рефлюкс-гастрит, язва желудка и др. Избежать их можно, если точно выполнять рекомендации по применению препарата. Принимают таблетку натощак за 30–60 минут до первого приема пищи или через 2 часа после завтрака, не разжевывая, запивая только водой (не молоком или минеральной водой!). Лечь можно только спустя не менее 40 минут после еды, чтобы предупредить развитие желудочных осложнений.
В последнее время появилась новая форма алендроната – таблетка 70 мг для приема 1 раз в неделю, которая по своему влиянию на костную ткань соответствует дозе 10 мг в день. При этом нежелательные явления со стороны органов пищеварения отмечались в меньшей степени. С целью профилактики заболевания алендронат назначается в дозе 35 мг в неделю или 5 мг в день. Противопоказано лечение беременным, кормящим матерям, пациентам, у которых в анамнезе почечная недостаточность, серьезные заболевания пищевода и желудка.
Таким же эффектом обладают ризедронат, ибандронат – препараты нового поколения. Выработан оптимальный срок лечения: 3–5 лет в первом терапевтическом цикле. Препараты всасываются из костей в кровь, поэтому продолжают оказывать воздействие спустя некоторое время после их отмены. В последнее время разработан инъекционный вариант бисфосфонатов – ибандронат, который вводят 1 раз в квартал. Он нашел широкое применение при лечении раковых больных с метастазами в кости.
Заметим, что одновременно с алендронатом необходимо принимать кальций по 500—1000 мг в сутки и витамин D 400–800 МЕ в сутки.
Бисфосфонаты имеют определенные преимущества перед эстрогенами, так как показания к их назначению шире, их можно использовать в терапии мужчин. Впрочем, весьма эффективна комбинация бисфосфонатов с эстрогенами или ралоксифеном в менопаузе у женщины.
Ученые ведут активные исследования с целью создания новых препаратов этой группы, чтобы устранить некоторые отрицательные стороны их действия, связанные с плохой всасываемостью, и сделать их более эффективными. Однако уже сейчас доказано, что под воздействием бисфосфонатов идет структурное укрепление костной ткани, она восстанавливает свою прочность и эластичность, что делает эту группу препаратов лидером при лечении остеопороза.
Бисфосфонаты или гормонозаместительная терапия – что лучше?
Бисфосфонаты – не гормоны. Они не оказывают воздействия на различные симптомы, характерные для климакса у женщин, не влияют на риск развития заболеваний сердца или рака молочной железы. Поэтому выбор решения зависит от ряда факторов. Прежде всего, уточняется, насколько выражены жалобы женщины в климактерическом периоде и степень риска развития рака молочной железы и сердечной патологии.
Для женщины с наступившей менопаузой, с высокой степенью риска остеопороза гормонозаместительная терапия может быть выбрана в качестве терапевтического метода. Если спустя 5—10 лет от начала лечения принято решение его прекратить, а риск остеопороза остается, то назначают бисфосфонаты.
Если женщина отказывается от гормональной терапии, так как ее беспокоит риск развития злокачественной опухоли молочной железы или по другим причинам, то вполне может быть проведено лечение бисфосфонатами.
Кальций и витамин D
Адекватное потребление кальция с пищей способствует поддержанию достаточной плотности костной ткани (табл. 2). Кроме того, кальций усиливает положительное влияние эстрогенов на кости. Хотя теоретически кальций и витамин D поступают в организм с пищей, опыт показывает, что обычно достигнуть необходимой нормы таким путем не получается. У пожилых людей состояние усугубляется значительным снижением всасываемости полезных веществ в кишечнике. Как мы уже знаем, организм реагирует на это повышением выработки гормона паращитовидной железы и активизацией клеток – разрушителей костной ткани. Только принимая кальций, можно снизить потерю костной массы от 2 до 4% в год, предотвратить переломы костей. Мы говорим о старшей возрастной группе. Пока мало работ о назначении препаратов кальция в молодом возрасте, поэтому рассмотрим этот вопрос несколько позже.
Один из самых распространенных источников кальция – молоко и молочные продукты. При их недостаточном потреблении с пищей следует принимать препараты кальция, который оказывает на организм тоже воздействие, что и пищевые источники кальция.
Таблица 2
Нормы потребления кальция у представителей различного пола и возраста [1]
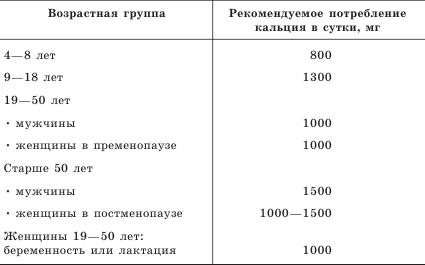
Известно, что у женщин в поздней постменопаузе с низким потреблением пищевого кальция прием солей кальция предотвращает потерю костной ткани в позвоночнике, шейке бедра и предплечье. Кроме того, показано, что ежедневный прием уже 600 мг кальция в течение 4 лет уменьшает риск развития переломов позвонков у пожилых женщин, особенно при наличии подобных переломов ранее. Соли кальция безопасны и хорошо переносятся. Для улучшения всасывания и предупреждения мочекаменной болезни препараты кальция следует принимать во время или после еды. Самый распространенный побочный эффект – метеоризм и запор. Эти проблемы чаще встречаются при приеме карбоната и реже – при применении цитрата. При нормальной функции почек потребление кальция в дозе до 2500 мг не способствует превышению ее уровня в крови и камнеобразованию. Вместе с тем пациентам с мочекаменной болезнью лечение препаратами кальция следует назначать с осторожностью. Противопоказанием для применения препаратов кальция является повышенное выделение кальция с мочой (гиперкальциурия). Большинству женщин и мужчин добавки кальция и витамина D могут безопасно назначаться на неопределенный срок.
Очень важно, что эта группа медикаментов позволяет увеличить подвижность больных и ускорить процесс заживления переломов. Даже при коротком курсе лечения снижается риск повреждения позвонков и развития переломов конечностей, поскольку механизм их действия направлен на снижение потери костной ткани за счет подавления активности остеокластов – разрушителей костной ткани. Исследования показали, что у больных остеопорозом, лечившихся препаратами кальция, частота новых переломов снижается почти на 60%.
Препараты кальция комбинируются с другими лекарственными веществами. Выпускаются они в соединении с различными солями: карбонат, трифосфат, глюконат, цитрат и глюкобионат кальция. Рекомендуемую суточную дозу (1000–1500 мг) необходимо разделить на три приема для улучшения его всасывания в кишечнике. Вопрос о назначении кальция решается в зависимости от организации питания. Ведь считается, что мы удовлетворяем потребность в минерале, если ежедневно выпиваем 0,5 литра молока (750 мг кальция) и включаем в рацион также молокопродукты и пищу, богатую кальцием. Непереносимость препаратов кальция встречается редко (тошнота, понос). В таких случаях помогает смена препаратов.
Таблица 3
Содержание элементарного кальция в его солях

В настоящее время ведется активный поиск средств, улучшающих снабжение организма кальцием и элементами костной белковой матрицы. Одним из них является оссеингидроксиапатитный комплекс (остеогенон, оссеопан), который представляет собой экстракт из кости животных. Некоторые авторы отмечают, что он вызывает меньше побочных эффектов, чем соли кальция, и эффективнее предотвращает костные потери. Имеются исследования, свидетельствующие о положительном влиянии остеогенона на боли в спине, показатели костной резорбции и МПКТ в лучевой кости у лиц, получающих лечение по поводу хронического активного гепатита или ревматических заболеваний. Необходимо отметить хорошую переносимость остеогенона, что позволяет комбинировать его с другими препаратами (эстрогенами, кальцитонином, препаратами фтора, бисфосфонатами). Эффективная доза препарата 2–4 таблетки в день.
О важности витамина D для нормального строительства костного скелета хорошо известно. С одной стороны, он способствует лучшему усвоению кальция в кишечнике, с другой – действует непосредственно на клетки, участвующие в костном обмене.
С возрастом заметно ухудшается его обмен в организме, ослабевает функция почек, уменьшается время пребывания на солнце и способность кожи синтезировать витамин D. Известно, что уровень витамина D зависит от многих факторов. Синтез витамина D осуществляется под влиянием ультрафиолетовых лучей и зависит от кожной пигментации, широты расположения региона, продолжительности дня, времени года, погодных условий и площади кожного покрова, не прикрытого одеждой. Зимой в странах, расположенных на северных широтах, большая часть ультрафиолетового излучения поглощается атмосферой, и в период с октября по март синтез витамина D практически отсутствует.
Важным источником витамина D являются пищевые продукты. Особенно богата им жирная рыба, такая как сельдь, скумбрия, лосось. Молочные продукты и яйца содержат небольшое количество витамина D.
Нет доказательств того, что люди до 65 лет, ведущие активный образ жизни, нуждаются в дополнительном приеме витамина D, однако пациенты старше этого возраста, особенно проживающие в домах для престарелых или в силу различных причин не выходящие из дома, должны дополнительно получать 400–800 МЕ витамина D в день.
Существуют две формы витамина, действующие примерно одинаково: витамин D3 (комкальциферол), который образуется в коже под воздействием ультрафиолетового облучения и витамин D2 (эргокальциферол), поступающий в организм с пищей. У пожилых людей недостаток витамина D встречается чаще, а ведь он вместе с кальцием снижает риск переломов. Поэтому этому контингенту настоятельно рекомендуют прием витамина D, хотя бы в форме таблеток.
Сегодня промышленность выпускает не только чистый витамин, но и комбинации его с кальцием, другими витаминами и минеральными веществами в различных формах применения. Наиболее разумный выбор поможет сделать врач. Обычно терапевтическая доза витамина D – в пределах 800—3000 МЕ. Препараты эти можно использовать с профилактической целью, но с меньшей дозировкой. Существует инъекционная форма (50 000 МЕ) для старых больных с ослабленной памятью, находящихся длительно на стационарном лечении, и для других подобных случаев.
При соблюдении дозировок препараты витамина D редко оказывают побочное действие. Частота их значительно увеличивается при приеме комбинированных препаратов (тошнота, вздутие живота, понос или запор). Не рекомендуется назначение витамина D пациентам с высоким содержанием кальция в крови, тяжелым заболеванием или камнями в почках.
Витамин D назначается обычно как лечение, дополняющее базовую терапию, чтобы восполнить дефицит его в организме, имеющийся практически у всех пожилых людей. Это касается особенно людей преклонного возраста, не покидающих квартиру, страдающих эпилепсией, печеночной недостаточностью, заболеваниями кишечника. Уточнить наличие витамина D в организме можно с помощью анализа крови, после чего врач может назначить адекватную терапию.
Исследования, оценивавшие эффективность комбинированного приема кальция и витамина D, показали замедление скорости потери костной ткани и снижение частоты переломов. Показано, что у пожилых женщин прием карбоната кальция (1200 мг) и витамина D (800 МЕ) снижает риск перелома шейки бедра на 27–43%, всех внепозвоночных переломов на 32% и повышает МПК в проксимальном отделе бедра на 2,7%.
Специалисты отмечают необходимость комбинированного подхода к лечению остеопороза. Логично подкреплять назначение вышеописанных бисфосфонатов, ралоксифена и кальцитонина приемом кальция карбоната в суточной дозе 1000 мг и витамином D в дозе 800 МЕ (при нормальном уровне кальция в крови).
При остеопорозе с низкой интенсивностью ремоделирования костной ткани наиболее физиологичными из всех лекарственных средств, применяемых для лечения заболевания, являются активные метаболиты витамина D 3. Их назначение сопровождается нормализацией обмена кальция и фосфора, процессов костеобразования, оптимизацией минерализации новых участков кости, улучшением нервно-мышечной передачи и функционирования мышц.
С этой целью используют синтетический препарат кальцитриол – активный метаболит витамина D 3, который идентичен естественному активному метаболиту витамина D, образующемуся в печени как конечный продукт метаболизма витамина D. Он положительно влияет на процессы развития клеток-предшественников остеобластов, фибробластов, эпителия, миобластов, клеток иммунной системы и др. Наиболее часто используется витамин D и его активные метаболиты для терапии людей с сенильным (старческим) остеопорозом, ибо, как известно, с возрастом нарушается метаболизм витамина D3, снижается чувствительность клеточных рецепторов к производным витамина и их количество, нарушается всасывание витамина в кишечнике. Исследования показали, что целесообразно принимать активные метаболиты витамина D3 при любых формах первичного остеопороза (ювенильном, постменопаузальном, идиопатическом).
Опыт показал, что назначаемый в дозе 0,5 мкг в сутки женщинам в постменопаузе препарат снижает риск переломов позвонков почти в 2 раза, причем эффект выше при продолжительности лечения больше трех лет. При этом отмечается также двукратное снижение риска внепозвоночных переломов, кроме шейки бедра. В то же время по эффективности активные метаболиты витамина D уступают бисфосфонатам, в частности алендронату. При первичном остеопорозе кальцитриол не превосходит простые препараты витамина D по влиянию на риск возникновения переломов. Кальцитриол не рекомендуется беременным, кормящим матерям и людям с высоким уровнем кальция в крови (для предупреждения камнеобразования в почках).
Вместе с тем при лечении остеопороза, вызванного глюкокортикоидами, было доказано преимущество альфакальцидола в снижении риска различных переломов. Он назначается в капсулах, начальная доза – 0,25—0,5 мкг в день. Однако иногда дозы могут достигать до 2,5 мкг в сутки, что зависит от исходных показателей интенсивности процесса костного образования, обмена кальция и фосфора и их динамики в ходе лечения. Этот препарат способствует быстрому увеличению количества кальция в крови и моче. Поэтому при его применении регулярно проводят исследования крови и мочи, чтобы своевременно отменить лечение. Особое внимание уделяется контролю состояния почек из-за возможности камнеобразования. Препарат хорошо зарекомендовал себя для предупреждения переломов, однако следует помнить, что принимать его надо под контролем врача. Вероятность его назначения возрастает в случаях, когда невозможно применение бисфосфонатов и ЗГТ.
Заменяет ли он витамин D? Нет! Препараты витамина D оказывают существенную помощь организму в восполнении необходимого количества витамина.
Поскольку гормонозаместительная терапия для женщин является пока одним из главных методов лечения, мы решили посвятить этому вопросу отдельную главу. С этой же целью в специальной главе представлен обширный материал по интенсификации двигательной активности.
Среди многообразия препаратов кальция для профилактики остеопороза наибольшего внимания заслуживают комбинированные препараты, содержащие соли кальция и витамин D. В ряду комбинированных препаратов удачными лекарственными формами являются Кальций-D3 Никомед (в настоящее время представлен на фармакологическом рынке в двух дозировках: 500 мг элементарного кальция и 200 МЕ витамина D3) и Кальций-D3 Никомед Форте, содержащий соответственно 500 мг элементарного кальция и 400 МЕ витамина D3. Таким образом, потребление 2 таблеток Кальция-D3 Никомед обеспечивает суточную потребность организма как в кальции, так и в витамине D. Кроме того, Кальций-D3 Никомед Форте может быть использован в комплексной терапии в сочетании с другими препаратами, о которых мы упоминаем в тексте.
Кальцитонин
Этот гормон, вырабатываемый щитовидной железой, инактивирует клетки-пожиратели костной ткани, снижая тем самым потерю костной массы. Его применяют в активной фазе заболевания, когда требуется энергичное лечение, чаще всего в случае перелома тела позвонков с выраженными болями. Нередко при этом назначают дополнительно соли кальция и препараты витамина D. В клинической практике используются кальцитонины рыб, которые обладают значительной терапевтической активностью.
Являясь белковым веществом, препарат при обычном приеме в виде таблеток разрушается, поэтому его необходимо вводить парентерально (подкожно или внутримышечно) или в виде назального аэрозоля. Парентеральный способ введения характеризуется сравнительно высокой частотой побочных эффектов (до 20%). Наиболее распространенными осложнениями являются тошнота или рвота (менее 40%), приливы жара к лицу (менее 35%) и изменения кожи в месте инъекции (менее 10%). Учитывая особенность этого способа введения кальцитонина, его используют преимущественно короткими курсами при острых состояниях.
Интраназальное введение, при котором кальцитонин проникает в кровяное русло через слизистую оболочку носа, вызывает значительно меньшее число побочных реакций и более удобно для продолжительного применения. Таким образом, аэрозольная форма является наиболее предпочтительной фармакологической формой препарата для лечения остеопороза. Из возможных побочных эффектов отмечают раздражение слизистой оболочки носа, которое отмечается почти у 30% пациентов после пятилетнего лечения. Реже наблюдаются малые носовые кровотечения (менее 15% больных), другие назальные симптомы (менее 15%) и изъязвление слизистой оболочки носа (менее 5%). В большинстве случаев эти побочные реакции выражены в легкой форме и не требуют отмены препарата. В целом серьезные осложнения при применении назальной и парентеральной форм кальцитонина встречаются менее чем у 1% больных. При длительном (1–5 лет) приеме этот препарат способствует повышению минеральной плотности ткани кости, например, в позвоночнике на 1–1,5%. Однако такой, на первый взгляд несущественный, прирост МПКТ сопровождается значительным снижением риска переломов. Так, наблюдение за большой группой женщин с остеопорозом, которые ежедневно применяли назальный аэрозоль кальцитонина лосося в течение 5 лет в дозе 200 МЕ, показало, что снижение риска переломов позвонков у них составило 33–36%.
В то же время существенного влияния кальцитонина на риск перелома шейки бедра и другие внепозвоночные переломы не отмечено. Специалисты считают, что назначение препарата на фоне длительной кортикостероидной терапии также способствует повышению минеральной плотности ткани кости.
Еще один важный аспект эффективности использования кальцитонина – профилактика послеоперационной потери костной ткани, особенно у больных с переломами шейки бедра. Раннее послеоперационное применение препарата имеет важное клиническое значение у пожилых людей с переломами. Препарат ускоряет сращение переломов, предупреждает развитие остеопороза, связанного с длительным неподвижным положением конечности, способствует сокращению постельного режима, оказывает обезболивающее действие.
Особое место этот препарат занимает в лечении болевого синдрома, вызванного острыми компрессионными переломами тел позвонков. Сложный механизм воздействия на болевые рецепторы и ряд центров мозга позволяют значительно снизить интенсивность болей в спине в течение первых трех дней лечения, при этом улучшение самочувствия сохраняется надолго.
Лечение кальцитонином рекомендуется в дозах 200 МЕ интраназально ежедневно или 100 МЕ внутримышечно через день. Одновременно целесообразно назначать препараты кальция (500—1000 мг/сут) и витамин D (400–800 МЕ/сут) или альфакальцидол. Единственным абсолютным противопоказанием к применению кальцитонина лосося является индивидуальная гиперчувствительность к препарату или способу его введения. Анафилаксия и другие серьезные аллергические реакции встречаются редко при обоих методах введения. Отмечают, что терапия кальцитонином лосося в общепринятой дозе приводит к достоверному (на 33%) снижению риска новых переломов позвонков.
Таким образом, кальцитонин лосося является одним из наиболее эффективных препаратов для лечения остеопороза. Последние исследования свидетельствуют о новых перспективах использования кальцитонина при сочетании остеопороза и дистрофических заболеваниях сустава и позвоночника. Дальнейшее научное подтверждение полученных обнадеживающих данных позволит на практике расширить и оптимизировать показания к применению кальцитонина.
Фториды
Как известно, фтор является необходимым микроэлементом для минерализации костной ткани. Действие его основано на стимулировании остеобластов, клеток-строителей кости, что способствует некоторому прибавлению костной массы.
Во многих клинических исследованиях применение адекватных доз фтора приводило к повышению плотности костной ткани. Наилучший эффект достигался, если микроэлемент начинали использовать в самом начале развития остеопороза. Известно, что использование больших доз препарата (30–80 мг в день) дает определенный прирост костной массы в позвоночнике, но качество ее недостаточно для предотвращения переломов. К тому же добавляются боли в костях и суставах. Новейшие работы позволили изменить тактику назначения фторидов (обычно фторида натрия и монофторфосфата натрия). Применение его в дозе 12–20 мг в день позволило добиться прироста плотности костной ткани в поясничных отделах позвоночника до 3–6% за первый год. При этом пациенты были избавлены от неприятных болей в суставах. Необходимо, однако, помнить и о возможности его передозировки и развития флюороза с высоким риском переломов. Препараты фтора наиболее показаны при постменопаузальной и сенильной формах остеопороза. Новой обещающей комбинацией в лечении остеопороза может стать использование фторидов с бисфосфонатами.
Комбинированная терапия остеопороза
Поскольку современные препараты, используемые для лечения заболевания, имеют разнонаправленные влияния на механизмы развития заболевания, теоретически имеет смысл комбинация различных групп для усиления клинического эффекта. Так, оказалось, что перспективным является совместное использование алендроната и заместительной гормональной терапии или ралоксифена, поскольку эти комбинации увеличивают МПК в позвоночнике и бедре значительно лучше, чем при назначении одного препарата.
В настоящее время ведутся исследования с целью поиска оптимальных комбинаций назначаемых медикаментов. Ведутся исследования по изучению эффективности комбинированной терапии парентеральной формы кальцитонина и альфакальцидола (1 мкг/сут) при остеопорозе у женщин в ранней постменопаузе. Считается, что комбинированная терапия позволяет достичь большего прироста МПК позвоночника. Вместе с тем, несмотря на ожидания, комбинированное лечение терипаратидом, усиливающим костеобразование, и алендронатом, одним из сильнейших средств подавления костной резорбции, оказалось менее эффективно, чем использование только терипаратида, как у женщин в постменопаузе, так и у мужчин. Несколько более многообещающе последовательное назначение этих препаратов, в частности применение алендроната после терипаратида. В целом до сих пор остается неясным, снижает ли комбинированная терапия при остеопорозе частоту переломов.
| Назад | Оглавление | Далее |