Медицинская реабилитация
Глава 3. Повреждения таза
Повреждения таза возникают при сдавливании его во фронтальной или сагиттальной плоскостях, во время автоаварий„ при обвалах, при падении с высоты и других обстоятельствах. Они составляют 2—5% всех переломов костей скелета у взрос-лых и 4,35—6% — у детей.
Специальной фиксации при транспортной иммобилизации» больного при переломах таза не производят. С места травмы пострадавшего следует доставлять на жестких носилках или лучше на деревянном щите. Ноги сгибают в коленных и тазобедренных суставах и слегка разводят в стороны (положение «лягушки»). Под согнутые колени подкладывают плотные валики, одежду, свернутое одеяло и т.д. По показаниям проводят противошоковые мероприятия.
Клиническая картина. Переломы костей таза делят на открытые и закрытые, с повреждением и без повреждения тазовых органов. Особую группу составляют огнестрельные ранения, клиническое течение -которых протекает обычно очень тяжело, что обусловлено одновременными повреждениями крупных сосудов, нервов и органов, расположенных в полости таза.
Неосложненные переломы, не сопровождающиеся повреждениями суставов тазового кольца, не вызывают осложнений со стороны нервной системы, а также расстройств в статике и динамике и, как правило, довольно быстро излечиваются консервативными методами. Осложненные переломы чаще всего бывают множественными и сопровождаются повреждением: суставов тазового кольца, сосудов, нервов и органов таза и поэтому протекают значительно тяжелее.
Наиболее частой локализацией переломов таза являются его передние отделы, которые в большинстве случаев носят односторонний характер.
Различают следующие виды переломов таза (рис. 39):
I. Краевые переломы:
1) отрывы передневерхней ости подвздошной кости;
2) продольные и поперечные переломы крыла подвздошной кости;
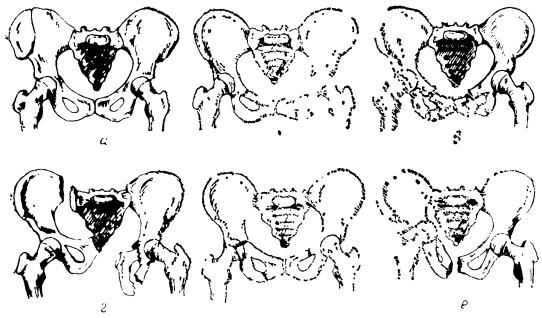
Рис. 39. Переломы таза:
а — перелом правого крыла подвздошной кости; б — перелом лобковой кости с одной стороны и седалищной с другой; в — двусторонний перелом лобковой и седалищной костей со смещением; г — диагональный перелом костей таза типа Мальгеня (перелом лобковой и седалищной костей на одной стороне и перелом в области крестцово-подвздошного сочленения — на другой); д — перелом горизонтальной ветви седалищной кости и вертлужной впадины справа; е — перелом «седалищной кости и вертлужной впадины с центральным вывихом бедра справа
3) переломы крестца;
4) переломы копчика.
II. Переломы тазового кольца без нарушения его непрерывности:
1) односторонние или двусторонние переломы седалищной кости;
2) односторонние или двусторонние переломы одной и той «же ветви лобковой кости;
3) переломы ветви лобковой кости с одной стороны и седалищной кости —-с другой.
III.Переломы тазового кольца с нарушением его непрерывности:
1) односторонние или двусторонние переломы обеих ветвей лобковой кости;
2) односторонние или двусторонние переломы лобковой и седалищной костей;
3) разрывы лонного сочленения;
4) продольные переломы подвздошной кости (редко бывают изолированными);
5) разрывы крестцово-подвздошного сочленения (в комбинации с переломами крестца или подвздошной кости);
6) односторонние или двусторонние вертикальные переломы типа Мальгеня (перелом горизонтальной и нисходящей ветвей .лобковой кости и шерелом подвздошной кости);
7) диагональные переломы.
IV. Переломы вертлужной впадины:
1) перелом края впадины;
2) перелом дна впадины;
3) переломы дна впадины с центральным вывихом бедра.
Пострадавшие с переломами костей таза являются тяжелыми больными, у которых степень тяжести зависит от повреждения тазовых органов. Множественные переломы таза, как правило, сопровождаются шоком. Иногда вследствие образования забрюшинной гематомы возникает картина разрыва внутренних органов и внутреннего кровотечения. При множественных переломах костей таза больной может потерять 1—3 л крови.
Для правильной постановки диагноза необходимо выяснить механизм травмы, жалобы больного, произвести осмотр, пальпацию, обследовать объем движений в нижних конечностях и произвести рентгенографию костей таза. Жалобы больных обычно помогают определить сторону повреждения. При шоковом состоянии жалобы часто носят неопределенный характер. При осмотре можно нередко видеть деформацию области таза вследствие смещения костей. Кровоизлияние в области травмы может появиться иногда через несколько часов или дней.
При переломе горизонтальной ветви лобковой кости отмечается симптом «прилипшей пятки», когда больной не в состоянии приподнять от постели пятку выпрямленной ноги, но может самостоятельно удерживать ногу, приподнятую с посторонней помощью. Для перелома обеих лобковых и седалищных костей и вертикальных переломов таза характерно положение «лягушки» (симптом Волковича), при котором колени согнуты и разведены. При разрыве лонного сочленения ноги согнуты в коленных суставах и приведены. Весьма ценным методом исследования при повреждении таза является осторожное сдавливание его с боков и в переднезаднем направлении и пальпация отдельных доступных костей таза (гребня подвздошной кости,, седалищного бугра и др.). При этом определяется болезненность в месте перелома. При переломах копчика больные не могут сидеть. При вертикальных переломах таза степень смещения костей можно установить путем измерения расстояний с обеих сторон от передней верхней ости подвздошной кости до наружной лодыжки.
При сопутствующих повреждениях необходимо произвести специальные методы исследования (ректальное, вагинальное и др.).
В силу анатомо-физиологических особенностей костей переломы таза у детей обусловливают повреждения, которые сопровождаются отрывными переломами апофизов таза у детей старшего возраста, вывихами копчика, поднадкостничными переломами, повреждением лобково-седалищного синхондроза, изолированными разрывами сочленений без сопутствующих переломов костей таза, У-образным повреждением хряща вертлужной впадины.
Повреждения органов таза при переломах
Клиническая картина. Повреждения мочевыводящих путей при переломах таза отмечаются в 10% случаев, причем 7з из них приходится на повреждения мочевого пузыря и 2/з — на повреждения уретры; повреждения прямой кишки при закрытых переломах таза встречаются крайне редко, но могут возникать при переломах копчика или крестца, сопровождающихся значительным смещением отломков. При огнестрельных ранениях повреждение прямой кишки не является редкостью.
При переломах таза необходимо произвести ректальное и вагинальное исследования, когда удается определить не только перелом, но и смещение отломков при переломах лобковой и седалищной костей, вертлужной впадины, крестца и копчика. Эти методы позволяют при повреждениях прямой кишки и влагалища на введенном пальце обнаружить кровь, а иногда пальцем обнаружить и разрыв слизистой оболочки.
При повреждениях мочевыводящих путей обычно отмечается тяжелое состояние больных, невозможность самостоятельного мочеиспускания и выделение крови из мочеиспускательного канала. При разрывах уретры мочевой пузырь растянут, выступает над лобком, а в области промежности (часто над разрывом) определяется припухлость, образованная кровоизлиянием и мочевой инфильтрацией тканей.
При полном разрыве, когда непрерывность мочеиспускательного канала нарушена, проникнуть катетером в мочевой пузырь не удается и при этом из выведенного катетера выделяется по каплям кровь. При неполном разрыве иногда удается проникнуть в мочевой пузырь, причем первая порция кровянистой мочи сменяется чистой мочей и мочевой музырь полностью опорожняется.
При внебрюшинных разрывах мочевого пузыря отмечаются болезненные позывы и в то же время невозможность мочеиспускания, боли в низу живота и нередко напряжение мышц •брюшной стенки. Иногда из мочеиспускательного канала вытекает несколько капель кровянистой мочи.
Для уточнения разрывов мочеиспускательного канала необходимо производить уретрографию, которая заключается в том, что в мочеиспускательный канал при помощи 20-граммового шприца вводят от 10 до 20 см3 40% раствора сергозина с добавлением 3 000—5 000 ЕД пенициллина на 1 мл раствора.
После установления диагноза больного необходимо немедленно оперировать, так как мочевая инфильтрация околопузыр-ной клетчатки при внебрюшинных разрывах мочевого пузыря и разрывах мочеиспускательного канала обязательно приведет к перитониту.
При внутрибрюшинном разрыве мочевого пузыря наблюдаются шок и картина раздражения брюшины. Перкуторно граница мочевого пузыря не определяется, наблюдаются позывы иа мочеиспускание. При пальцевом исследовании через прямую кишку или влагалище определяется нависание передней стенки этих органов, вследствие скопления жидкости в дугласовом пространстве. Если пострадавший доставлен через 10—24 ч после травмы, то при катетеризации выделяется большое количество жидкости (800—1 000 см3) из брюшной полости через поврежденную стенку мочевого пузыря и состоит из мочи и брюшного экссудата (до 10% белка).
Лечение. Противошоковые мероприятия начинаются при оказании первой врачебной помощи и продолжаются в лечебном учреждении. Наряду с обычными мероприятиями (введение тонизирующих, сердечных средств, внутривенное введение жидкостей, крови) производится внутритазовая анестезия по Л. Г. Школьникову или внутрикостная анестезия.
Методика анестезии по Л. Г. Школьникову. Больной лежит на спине. Сначала производят анестезию кожи брюшной стенки. На 1 см кнутри от передневерхней ости подвздошной кости вводят 1—2 мл 0,5% раствора новокаина, а затем иглу длиной 14—16 см на шприце с новокаином вкалывают через анестезированный участок кожи под ость спереди назад срезом к внутренней поверхности подвздошной кости. Вводя раствор новокаина, иглу продвигают кзади на глубину 12—14 см. При продвижении иглы постоянно должна ощущаться близость подвздошной кости. Достигнув указанной глубины, следует ввести 200 см3 0,5% раствора новокаина.
Методика внутрикостной анестезии. Над передневерхней остью подвздошной кости производят анестезию кожи 1—2 мл 0,5% раствора новокаина, а затем иглу Дюфо (внутрикостную) вкалывают в подвздошную кость, вдоль ее плоскости, на глубину 1,5 см. Следует ввести до 100 см3 0,5% раствора новокаина.
Указанные виды анестезии необходимо производить при поступлении больных и при возобновлении у них болей.
При краевых переломах подвздошной кости срок иммобилизации на щите с шиной под ногой составляет 2 нед, после этого разрешают ходить.
При переломах костей таза без нарушения непрерывности тазового кольца и без смещения отломков срок иммобилизации на щите с валиком под коленными суставами составляет 2—4 нед. Трудоспособность при этих типах переломов восстанавливается к 6—8-й нед.
При переломах костей таза со смещением отломков без нарушения непрерывности тазового кольца и с его нарушением следует производить скелетное вытяжение за мыщелки бедра с грузом от 7 до 12 кг, в зависимости от степени смещения отломков (за бугристость большеберцовой кости вытяжение производить не следует, так как это ограничит движения в коленном суставе). Иногда это вытяжение, при медиальном смещении отломков, следует сочетать с вытяжением за большой вертел с грузом от 4 до 6 кг. Тогда ноги должны находиться в положении отведения.
При разрывах лонного сочленения и при переломах с расхождением отломков кнаружи следует использовать пояс Гиль-фердинга и гамачок со сближающим положением балканских рам.
Если отломки вправились, то с 10-го дня груз уменьшают на 1 кг, доводя к 30-му дню до 6—8 кг и сохраняя его еще в. течение 3—4 нед. С первых дней больные занимаются ЛФК, через 3 мес им разрешают ходить, через 3—5 мес — приступать к работе.
При переломах дна и края вертлужной впадины без смещения при поступлении больного в клинику необходимо наложить скелетное вытяжение с грузом 4—5 кг и осуществлять его 6 нед. С первых дней больной должен производить активные движения в суставах, движения же в тазобедренном суставе следует начинать через 2 нед. Нагрузка на ногу разрешается не ранее чем через 3 мес после травмы.
При переломах дна вертлужной впадины с центральным вывихом бедра или подвывихом больных необходимо оперировать, так как скелетное вытяжение выводит только головку бедра, но не восстанавливает конгруэнтность вертлужной впадины.
Когда общее состояние больного и местные изменения тканей не позволяют произвести операцию, консервативное лечение является вынужденным и единственно возможным методом лечения. Оно заключается в том, что больному накладывают скелетное вытяжение за мыщелки бедра с грузом до 10 кг и большой вертел с грузом в 6—10 кг. При наступившем вправлении бедра оба груза постепенно уменьшают до 6 кг и продолжают скелетное вытяжение до 2,5—3 мес. Нагрузка на ногу разрешается через 6 мес.
При переломах крестца и копчика без смещения необходим постельный режим (при переломе крестца — 5 нед, при переломе копчика — 2 нед) на щите. При переломе крестца черев 5 нед разрешается ходить на костылях с одновременным при-ступанием обеих ног, через 2,5 мес можно ходить без костылей. При переломе копчика разрешается ходить через 2 нед, сидеть— через 3 мес.
При переломах крестца со смещением кпереди или в другом направлении больному необходимо наложить скелетное вытяжение за левый и правый большие вертелы с грузом в 6 кг и мыщелки бедра — в 12 кг (на стороне смещения). После репозиции за вертелы груз уменьшают до 3—4 кг, а за мыщелки— до 6—8 кг. Вытяжение осуществляют до 6—7 нед.
При переломах копчика со смещением отломков необходимо-произвести вправление их через прямую кишку под местной анестезией со стороны кожи 1% раствором новокаина. При этом необходимо помнить о возможности повреждения слизистой кишки.
Лечение переломов таза с повреждением мочевого пузыря, мочеиспускательного канала и прямой кишки
При разрывах мочевого пузыря следует произвести срочную цистостомию под наркозом. Имеющееся отверстие в мочевом пузыре нужно зашить, а в мочевой пузырь ввести сифонную дренажную трубку. При наличии мочевых затеков производят дренирование околопузырной клетчатки через запирательное отверстие по Буяльскому — Мак-Уортеру. На внутренней поверхности бедра делают разрез на 2—3 см кнутри от бедреннопромежностной складки. Приводящие мышцы расслаивают и частично рассекают. Через внутренний край запирательного отверстия в рану проводят корнцанг, введенный через надлобковую рану. Затем при помощи этого корнцанга протягивают дренажную трубку.
При разрывах мочеиспускательного канала осуществляют операцию следующим образом: в дистальный отрезок мочеиспускательного канала вводят резиновый катетер достаточной толщины и продвигают его до места разрыва, а затем через внутреннее отверстие мочеиспускательного канала при произведенном надлобковом сечении мочевого пузыря вводят другой катетер и также продвигают до места разрыва. Дугообразным разрезом между седалищными буграми на промежности открывают доступ к месту разрыва уретры, нитью соединяют встретившиеся концы катетеров и первый из них протягивают через весь мочеиспускательный канал в мочевой пузырь. Мочеиспускательный канал сшивают над катетером через промежностную рану, которую зашивают. Чтобы катетер не выпал, ого прошивают в проксимальном отделе, а нить выводят в надлобковую рану и закрепляют к отрезку поперечно расположенной резиновой трубки. В надлобковую рану вводят длинную резиновую трубку и наружный конец ее спускают в бутылку. В течение 2—3 нед уретра успевает восстановиться, и катетер удаляют. С целью предотвращения рубцовых стриктур мочеиспускательный канал бужируют. По окончании операции накладывают скелетное вытяжение. При внутрибрюшинном повреждении мочевого пузыря производят лапаротомию.
При повреждениях прямой кишки производится первичная хирургическая обработка раны с ее ушиванием, а для предотвращения поступления в раненую прямую кишку кала накладывается противоестественный задний проход.
Оперативные вмешательства на костях таза. Правильно проведенное консервативное лечение обычно приводит к тому, что •отломки репонируются и наступает консолидация перелома костей таза, но в ряде случаев приходится решать вопрос об оперативном лечении. Оперативное лечение показано при центральном вывихе бедра, когда консервативное лечение не восстанавливает конгруэнтности вертлужной впадины; при разрыве лонного и крестцово-подвздошного сочленения, когда упорно держатся боли в этой области в период восстановления трудоспособности; при невозможности вправить смещенную половину крестца консервативными методами; при переломе копчика, когда возникают боли во время физиологических отправлений и особенно при сидении и не снимаются блокадами, физиотерапевтическими методами. Оперативному лечению подлежат также переломы крестца со смещением отломков, сопровождающиеся потерей чувствительности в области ягодиц и недержанием мочи, и разрывы крестцово-подвздошного сочленения, когда скелетным вытяжением не удается репонировать отломки или восстановить сочленение.
Остеосинтез переломов вертлужной впадины, вправление вывиха бедра. Операция проводится под наркозом с переливанием крови до 1,5 л. Положение больного на спине с наклоном стола в здоровую сторону на угол 15°. Оперативным доступом (задним или передним) подходят к внутренней поверхности подвздошной кости и вертлужной впадине, выделяют отломки,, устраняют вывих бедра и производят скрепление отломков винтами и пластинкой. После операции накладывается гипсовая тазобедренная повязка с распоркой или скелетное вытяжение. Цель операции — создать конгруэнтную суставную впадину.
Передний доступ применяется при подвздошно-лобковых переломах вертлужной впадины. Разрез проходит вдоль передней половины гребешка подвздошной кости до передневерхней ости, а затем продолжается на 15 см косо вниз и медиально вдоль наружного края портняжной мышцы. Для обнажения внутренней поверхности подвздошной кости поднадкостнично отделяются брюшная мышца и портняжная мышца от гребешка подвздошной кости. Через этот разрез легко отслаивается подвздошная мышца от подвздошной ямки. При этом нужно применять меры предосторожности, чтобы избежать повреждения сосудов и нервов.
Задний доступ. Дугообразный разрез начинается на 2—3 см выше верхнезадней ости подвздошной кости до задней поверхности верхушки большого вертела, далее разрез продолжается на 10—12 см по наружнозадней поверхности бедра. Параллельно этому разрезу расслаивается большая ягодичная мышца и рассекается широкая фасция бедра. Большая ягодичная мышца легко смещается кзади и кнутри. Конечность ротируют кнутри. Обнажаются задний край большого вертела и прикрепленные к нему ротационные мышцы: грушевидная, обе близнечные и наружная запирательная. В нижнем углу раны видны внутренняя запирательная и квадратная мышцы бедра. Кнутри и внизу раны видна жировая ткань, в которой залегает седалищный нерв. Сухожилие грушевидной, близнечных и наружную запирательную мышцы отделяют у места их прикрепления, к большому вертелу и оттягивают кзади.
Иногда для лучшего доступа к вертлужной впадине отсекается и внутренняя запирательная мышца. Концы сухожилий этих мышц вместе с седалищным нервом отстраняются кнутри. В некоторых случаях для лучшего доступа к квадрилатераль-ной поверхности отсекается седалищная ость у основания, что создает возможность оперировать на внутренней стенке вертлужной впадины. В отдельных случаях остеотомом отсекается и большой вертел вместе с прикрепленными к нему средней и малой ягодичной мышцами. Этот разрез применяется в 80% случаев переломов вертлужной впадины.
Крестцово-подвздошный артродез. Показаниями к операции являются подвывих крестцово-подвздошного сустава, болезненный артроз этого сустава, крестцово-подвздошный туберкулез в стадии затихания процесса.
Операция производится в положении больного на животе, под общим обезболиванием. Полулунным разрезом кожи обнажают задний гребень подвздошной кости и отпрепаровывают большую ягодичную мышцу от подвздошной кости. Долотом иссекают треугольный фрагмент из этой кости, пробивая целиком толщу кости, освежают соответствующую близкую часть крестцовой и подвздошной костей, а затем вставляют по длине этот фрагмент поперечно крестцово-подвздошному суставу (рис.
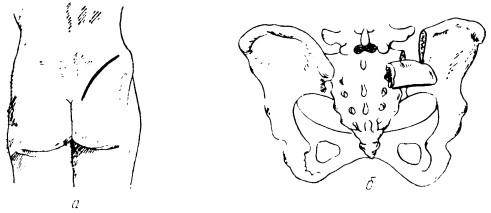
Рис. 40. Артродез крестцово-подвздошного сочленения по Ингелрану:
а — разрез кожи; б — костный этап операции
40). Плотно фиксируют трансплантат, зашивают послойно рану и помещают больного на 3 мес в гипсовую кровать.
Открытая репозиция переломов крестца. Показаниями к этой операции являются переломы, сопровождающиеся потерей чувствительности в области ягодиц, недержанием мочи.
Положение больного во время операции — на спине. Операция может осуществляться под местной анестезией. Продольноовальным разрезом открывают доступ к месту перелома и крючками репонируют отломок. В послеоперационном периоде осуществляется иммобилизация в гипсовой кроватке.
Остеосинтез лобковых костей. Показанием к операции является диастаз лонного сочленения, который не удалось ликвидировать консервативным лечением после травмы.
Операция осуществляется в положении больного на спине и под общим обезболиванием. Дугообразно поперечным разрезом длиной до 12 см обнажают лонное сращение, а затем небольшим разрезом по белой линии отпрепаровывают его заднюю поверхность, расширителем защищая мочевой пузырь. В качестве фиксатора могут служить лавсан, проволока, аутотрансплантат, компрессирующая пластинка. Проволока проводится в угол между горизонтальной и вертикальной ветвями лобковой кости с обеих сторон; аутотрансплантат помещают в желоб лобковых костей, сделанный в их передних поверхностях, и закрепляют проволокой или шурупами.
После операции остеосинтеза проволокой у больного должен быть постельный режим в течение 2 мес с иммобилизацией поясом Гильфердинга или гамачком, раздельная нагрузка ног разрешается через 3 мес. После остеосинтеза лонного сочленения аутотрансплантатом иммобилизация осуществляется в течение 2,5 мес, раздельная нагрузка ног разрешается через 4,5 мес. При компрессионном остеосинтезе больной находится со сближенными и согнутыми коленными суставами в течение 6 неду раздельная нагрузка ног разрешается спустя 2 мес.
| Назад | Оглавление | Далее |