Медицинская реабилитация
Глава 2. Повреждения позвоночника
Повреждения позвоночника составляют 0,4% всех переломов скелета и относятся к категории наиболее тяжелых, особенно если они сопровождаются сдавлением или повреждением спинного мозга. При огнестрельных ранениях повреждения позвоночника (открытые повреждения) сочетаются с повреждениями других органов.
Как известно, позвоночный столб состоит из 33 позвонков, из которых 24 принято считать истинными и 9 ложными. Сочетаясь между собой межпозвоночными дисками, на долю которых приходится не менее lU всей длины позвоночника, последний создает три физиологические кривизны: шейный лордоз с вершиной в области Сз, грудной кифоз с вершиной в области Д4 и поясничный лордоз с центром в области Л4.
Условно каждый позвонок рассматривается как система двух столбов — переднего и заднего. Передний позвоночник состоит из тел позвонков, которые состоят в основном из губчатой костной ткани, заключенной в плотную скорлупу — оболочку. Каждый позвонок имеет три точки опоры: две — суставные и третья — тело позвонка (Н. Н. Приоров).
Целостность тел позвонков обеспечивается не только их механической прочностью, но и за счет эластичности и пружинистости межпозвоночных дисков и главным образом студенистого ядра, заключенного в них.
Задний позвонок состоит из дужек, суставных, поперечных и остистых отростков, которые имеют строение коркового вещества, а следовательно, обладают большой механической прочностью. Позвоночник имеет прочный связочный аппарат. Основной связкой позвоночника является желтая связка, соединяющая между собой дуги позвонков. Остистые отростки соединены между собой межкостной связкой, которая наиболее развита в поясничном отделе. Верхушки остистых отростков соединены надостной связкой, которая наиболее видна в шейном отделе, переходя там в выйную связку. Ее перенапряжение может привести к отрыву остистых отростков шейного отдела позвоночника. Поперечные отростки связаны между собой межпоперечной связкой; тела позвонков — мощными передней и задней продольными связками, первая из которых начинается от атланты и идет по передней поверхности позвоночника, а задняя, начинаясь в черепной коробке, идет по задней поверхности тел позвонков, выстилая переднюю стенку спинно-мозгового канала. Обе эти связки заканчиваются на крестце. Напрягая переднюю продольную связку, можно рассчитывать на расправление клиновидной деформации позвонка.
Тела и дуги позвонков, соединяясь друг с другом, образуют спинно-мозговой канал цилиндрической формы диаметром да 2,5 см. Наибольшего диаметра он достигает на уровне VII шейного (2,9 см) и V поясничного (3,2 см) позвонков.
Спинной мозг, являясь органической частью позвоночного столба, травмируется от 40 до 60% при травмах позвоночника (по данным И. С. Бабчина — 40%; Баумана — 62; Б. А. Петрова — 63,6; А. К- Приходько — 59%).
Повреждения позвоночника возникают в результате непосредственного удара, толчка со спины, при падении в положение «сидя», при падении на голову с высоты, ударе головой а дно, при нырянии в мелком месте, резком сгибании головы, при резком чрезмерном сгибании или разгибании позвоночника, а также при чрезмерной ротации.
Повреждения позвоночника следует подразделять по следующей классификации (рис. 25).
I. В зависимости от локализации повреждения:
1) переломы остистых отростков (см. рис. 25, г, 4)\
2) переломы поперечных отростков (см. рис. 25, г, 3)\
3) переломы тел позвонков (см. рис. 25, г, 1);
4) переломы дужек позвонков (см. рис. 25, г, 2);
5) перелом зубовидного отростка;
6) вывихи позвонков (см. рис. 25, в);
7) подвывихи позвонков;
8) растяжения и разрывы связок;
9) повреждение межпозвоночных дисков.
И. В зависимости от состояния нервной системы:
1) с повреждением спинного мозга;
2) без повреждения спинного мозга.
Кроме того, повреждения позвоночника могут быть множественными (переломы нескольких позвонков) и комбинированными (наряду с переломами позвонков имеются переломы других костей скелета).
Изолированные вывихи и переломовывихи возникают преимущественно в шейной части позвоночника, где имеется наибольшая подвижность.
При осложненных переломах (с повреждением спиннога мозга) неврологические изменения сводятся к двигательным расстройствам (парезы, параличи), расстройствам чувствительности, к нарушениям рефлекторной деятельности и функции тазовых органов. Тяжелейшие расстройства возникают при поражениях верхних сегментов спинного мозга. При локализации повреждений выше IV шейного позвонка нередко развивается паралич сосудодвигательного и дыхательного центров. При
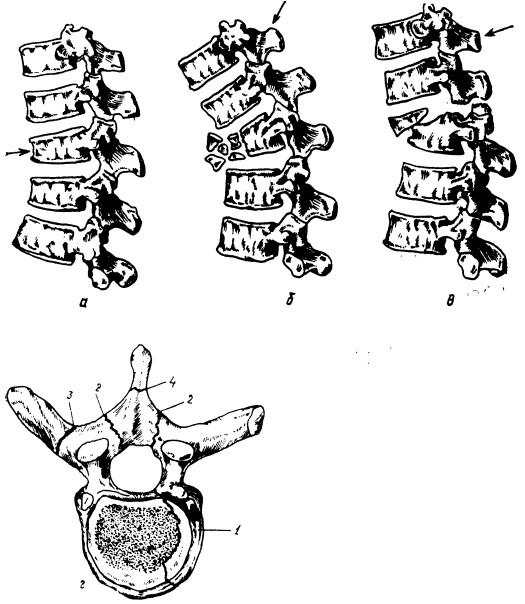
Рис. 25. Типы сгибательных переломов позвоночника:
а — клиновидный перелом тела позвонка. вызванный вертикальным сдавлением; 6 — раздробленный перелом, вызванный резким сгибанием; в — пере-ломовывих, вызванный сгибанием, со смещением вперед; г — виды переломов позвоночника: / — перелом тела, 2 — перелом дужки, 3 — перелом поперечного отростка, 4 — перелом остистого отростка
очень тяжелых повреждениях довольно быстро образуются пролежни, развиваются цистит и восходящая инфекция мочевых путей.
Важную роль в предупреждении вторичных осложнений при повреждениях позвоночника играют правильная и своевременная первая помощь и транспортировка пострадавших. Принципы оказания первой помощи при различных локализациях повреждения позвоночника (осложненные, неосложненные) одинаковые. Это объясняется тем, что ее оказывают не квалифицированные специалисты, а люди, случайно оказавшиеся на месте происшествия, от которых нельзя требовать уточнения тяжести повреждения и характера осложнений.
При транспортировке больных следует соблюдать особую осторожность и не допускать сгибания позвоночника, что может вызвать или усилить сдавление спинного мозга, увеличить степень сдавления поврежденного позвонка. При транспортировке лучшая разгрузка позвоночника достигается путем осторожного укладывания пострадавшего на живот с подложенными под плечи и голову подушками или мягкими валиками. Вначале пострадавшего осторожно поворачивают на живот и затем 3— 4 человека его поднимают и укладывают на носилки. Если больного требуется уложить на спину, то на носилки кладут деревянный щит для предотвращения сгибания позвоночника. При переломах шейных позвонков пострадавшего укладывают на носилках на спину, а под лопатки подкладывают валик или сверток одежды; для этих целей используют и специальные шины.
С исключительной осторожностью следует осуществлять транспортировку больных с переломами шейного отдела позвоночника. Укладывание таких больных на носилки производится следующим образом: один санитар становится позади лежащего больного, захватывает руками его голову и производит тягу по длине. В это время другой санитар осторожно приподнимает больного и подставляет под него носилки. Шею фиксируют ватным воротником или шиной Крамера, изогнутой по форме головы и спускающейся на надплечье больного.
Неосложненные повреждения позвоночника (без повреждения спинного мозга)
Переломы остистых и поперечных отростков
Клиническая картина переломов остистых отростков. Встречаются как в шейном, так в грудном и поясничном отделах позвоночника. При поступлении больные жалуются на боли (при поворачивании головы, при шейной локализации, в позвоночнике при попытке наклона вперед). В области повреждения отмечаются припухлость, гематома и резкая болезненность, а иногда и крепитация отломка. Перелом остистого отростка хорошо виден на боковой рентгенограмме, за исключением верхнегрудных позвонков, где наслаивающиеся контуры лопаток закрывают контуры остистых отростков. Значительного смещения не наблюдается.
Лечение начинается с местной анестезии перелома 1% раствором новокаина в количестве 3—5 см3 (на один позвонок) и иммобилизации на жесткой кровати в течение 10—14 дней, при переломе в шейном отделе накладывается ватно-марлевый ошейник на 3—4 нед.
К физической работе такие больные могут приступать через 2—2,5 мес после повреждения.
Клиническая картина переломов поперечных отростков. Встречаются почти исключительно в поясничном отделе и довольно часто сопровождаются переломом XII ребра. Это объясняется тем, что квадратная мышца поясницы начинается от гребешка подвздошной кости и прикрепляется к XII ребру и поперечным отросткам четырех верхних поясничных позвонков. Внезапное резкое сокращение этих мышц вызывает перелом поперечных отростков. Переломы могут быть односторонние и двусторонние. В окружающих мягких тканях поясничной области образуется большая гематома, мышцы, фасции, апоневроз надорваны, сосуды повреждены, чувствительные нервы, проходящие в этой области, растянуты или надорваны.
После травмы такие больные стараются сохранять строго прямое положение спины, шевеление при попытке к активному сгибанию в сторону повреждения вызывает боли. При пальпации определяется резкая болезненность по бокам остистых отростков. Решающее значение для диагностики имеет рентгенологическое исследование (обязательно в двух проекциях). Иногда рентгенологическое подтверждение бывает затруднено из-за газа в толстом кишечнике и выраженных поясничных мышц. Следует также помнить о врожденном отделении одного или обоих поперечных отростков I поясничного позвонка с превращением его в добавочное ребро.
Лечение начинается с обезболивания места перелома 10 мл 0,5—1% раствором новокаина, а затем осуществляется иммобилизация на кровати со щитом до исчезновения острых болей. Анестезию приходится повторять в течение первых 6— 7 дней. Переломы с небольшим смещением срастаются. Трудоспособность больных восстанавливается через 3—6 нед.
Переломы тел позвонков
Клиническая картина. При переломе шейных позвонков положение головы вынужденное, мышцы спастически сокращены и напряжены. Пострадавший не может поворачивать, разгибать и сгибать шею. При перкуссии над местом повреждения и нагрузке по оси возникает боль.
Переломы грудных и поясничных позвонков чаще всего возникают в области соединения грудного и поясничного отделов. Наиболее часто наступают переломы грудного и I поясничного позвонков. При чрезмерном и насильственном сгибании часто встречается клиновидное сдавление одного или нескольких позвонков, так называемый компрессионный перелом тела позвонка (см. рис. 25,а). При сгибании позвоночника, сопровождающемся сильным толчком вперед, происходит перелом тела позвонка со смещением верхнего отдела позвоночника кпереди — переломовывих тела позвонка. При падении с высоты на ноги или ягодицы перелом позвоночника часто сочетается с переломами пяточных костей и костей таза. При резком сгибании позвоночника передний край вышележащего позвонка вклинивается в тело нижележащего, раздробляет его и выталкивает часть раздробленного позвонка кпереди (рис. 25, а, б, в). При этом задняя часть тела позвонка может сместиться кзайи и повредить (сдавить) спинной мозг.
Для правильного распознавания переломов большое значение имеет правильно собранный анамнез. Обычно больные жалуются на боль в области поврежденного позвонка, особенно при поворачивании и сгибании вперед и в сторону. Часто обнаруживается выстояние кзади одного остистого отростка, что может быть выявлено при ощупывании пальцем всей линии остистых отростков. Под выстоящим кзади остистым отростком обнаруживается западение. Выстоящий остистый отросток соответствует позвонку, расположенному над поврежденным позвонком. При клиновидном сдавлении позвонка значительно выражен кифоз. Движения туловища из-за болей резко ограничены. Мышцы спины напряжены. Резкая болезненность отмечается при пальпации остистых отростков поврежденных позвонков и при нагрузке или толчке вдоль позвоночника. Боли часто носят опоясывающий характер в связи со сдавлением нервных корешков. Если одной рукой слегка надавить на грудину, а другой рукой сгибать голову больного, то появляются боли соответственно расположению остистого отростка поврежденного позвонка. Рентгенограммы, произведенные в двух проекциях, завершают исследование больного и дают возможность поставить точный диагноз.
Лечение больных начинается с паравертебральной двусторонней анестезии, производимой в приемном покое. Больной находится в положении на животе. На уровне поврежденного позвонка на расстоянии 3 см от средней линии вводят иглу строго сагиттально до упора в поперечный отросток. Ощутив костное сопротивление, иглу оттягивают кзади и, пытаясь нащупать концом иглы верхний край поперечного отростка, проводят иглу над ним, направляя ее кнутри под углом 20° в сагиттальной плоскости. Пройдя над поперечным отростком 0,5 см, путем аспирации убеждаются в том, что игла не попала в сосуд, и вводят 2 см3 1% раствора новокаина (для пожилых больных можно использовать 0,5% раствор).
Таким же способом проводят паравертебральную анестезию и на других уровнях. При переломе одного позвонка необходимо производить блокаду на один позвонок выше и на один позвонок ниже поврежденного, так как спинальные корешки анасто-мозируют. С целью пролонгирования обезболивания можно проводить спирт-новокаиновую паравертебральную анестезию раствором Фридланда.
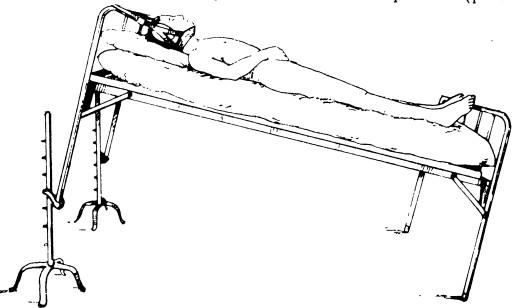
Повреждение шейных позвонков с умеренной компрессией тел, не сопровождающееся нарушением нормальной оси. Больного необходимо уложить на матрац с подложенным под ним деревянным щитом и наладить вытяжение петлей Глиссона. Для этого головной конец кровати приподнимают на 50 см над полом и устанавливают на специальные подставки. Под петлю кладут ватную подушечку, а кольца лямок надевают на специальные коромысла, чтобы боковые лямки не сжимали голову. При сгибательном переломе шейных позвонков с образованием угла, открытого кпереди, под плечи следует подложить матрац толщиной (после сдавления) до 10 см с петлей Глиссона, привязанной к спинке кровати, на уровне щита.
Разгибательные переломы позвонков с углом, открытым кзади. Подушку подкладывают под голову, а петлю Глиссона закрепляют к верхней перекладине спинки кровати (рис. 26).
Компрессионные переломы без смещения. Вытяжение прекращают через 4 нед и накладывают гипсовую повязку в виде полукорсета с ошейником в нормальном положении головы.
Компрессионные сгибательные и разгибательные переломы.
После наложения вытяжения петлей Глиссона обычно в течение 1—2 ч наступает расправление угла, в чем нужно убедиться с помощью рентгенологического исследования. Если рекли-нация удалась, то головной конец кровати опускают на 20 см и продолжают вытяжение в течение 15—30 дней, затем накладывают полукорсет с ошейником, сохраняя положение головы больного, приданное ей на вытяжении (рис. 27).
При значительной компрессии позвонков осуществляют скелетное вытяжение за череп с помощью клеммы (рис. 28) или скобы с грузом в 7—9 кг. Дальнейшее ведение больного такое же, как и при лечении петлей Глиссона.
Рис. 27. Больной с наложенным по-лукорсетом
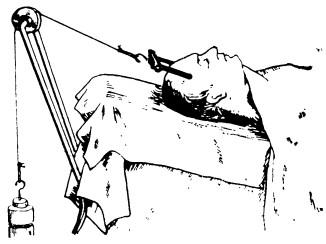
Рис. 28. Положение больного при вытяжении клеммами за череп
Методика скелетного вытяжения. Производят местную анестезию мягких тканей головы в области теменных бугров 0,25% раствором новокаина, а затем рассекают их продольным разрезом длиной в 2 см и открывают доступ к теменным костям. Трепаном просверливают отверстие диаметром до 0,6 см только в наружной пластинке и в сформированные углубления вводят пуговчатые расширения скобы или клеммы и рычаги их закрепляют. На рану накладываются швы и асептическая повязка. К скобе или клемме привязывают шнур и, перекинув его через блок, фиксируют к нему груз до 7—9 кг (головной конец кровати приподнят) (см. рис. 28). В течение первых часов должна произойти реклинация, которая подтверждается рентгенологическими данными (первый снимок делают через 40 мин после начала осуществления скелетного вытяжения). Затем груз следует уменьшить на 3—4 кг и на 28—30-й день наложить гипсовую повязку. В некоторых случаях гипсовый корсет накладывают сразу же после реклинации, но это возможно в тех случаях, когда реклинация осуществляется на специальном столе.
После пребывания больного на вытяжении в течение 28 дней его следует на кровати перевезти в гипсовую комнату, а затем, сохраняя вытяжение и ранее приданное положение (рис. 29), наложить гипсовый корсет в положении больного сидя.
При переломовывихах в шейном отделе позвоночника тактика такая же.
Иммобилизация в гипсовом корсете должна осуществляться в течение 3 мес. В этот период больные занимаются лечебной физкультурой.
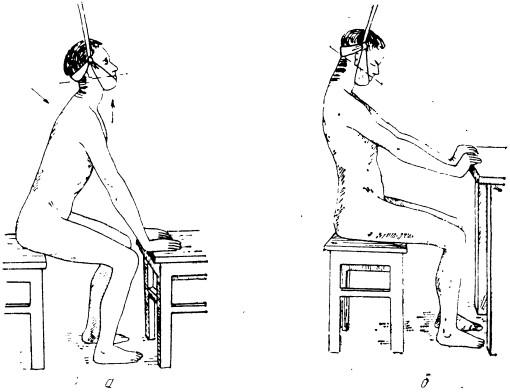
Рис. 29. Положение больного:
а — с переломом шейных позвонков при наложении гипсового полукорсета при сгибательном переломе; б — при наложении полукорсета при разгибательном переломе
Переломы тел грудных и поясничных позвонков наиболее часто встречаются в области их соединения. Они возникают при падении человека с высоты на ноги или ягодицы, а также при падении тяжести на спину наклонившегося вперед человека.
При поступлении больные жалуются на боли в области травмы позвоночника, которые усиливаются при поворачивании и сгибании вперед и в сторону. Пальпаторно отмечается выстоя-ние остистого отростка позвонка; надавливание на него и постукивание усиливают боли; нагрузка по оси позвоночника болезненна. Дополнительно можно локализовать место повреждения еще и следующим образом — если слегка одной рукой надавить на грудину, а другой сгибать голову больного, то у него появляются боли соответственно остистому отростку поврежденного позвонка. Точную локализацию и характер повреждения помогают установить рентгеновские снимки.
При переломах с небольшой компрессией больного следует уложить на кровать с матрацем, положенным на щит, под поясницу подкладывают небольшой валик, головной конец кровати поднимают. Через 14 дней необходимо наложить гипсовый корсет и осуществлять иммобилизацию 3 мес.
При умеренной и значительной передней компрессии позвонков необходимо произвести реклинацию, одномоментную или постепенную, с целью расправления сломанного позвонка и удержания достигнутой коррекции гипсовым корсетом.
Противопоказаниями к одномоментной реклинации являются: преклонный возраст, терапевтические хронические заболевания, препятствующие ношению корсета, двойные переломы дужек позвонка. До реклинации (примерно за 5—7 дней) больного осматривают терапевт и невропатолог.
Методика реклинации. Отступив от остистого отроска поврежденного позвонка кнаружи на 5—6 см, производят анестезию кожи, а затем иглу длиной 8—12 см вводят в мягкие ткани по направлению к средней линии и снизу вверх под углом 35°. Одновременно вводят 5 мл 1 % раствора новокаина. Концом иглы нужно обойти поперечный отросток по его передней поверхности. На глубине 8—12 см игла упирается в боковую поверхность поврежденного позвонка, тогда следует ввести 10 мл 1% раствора новокаина. Следует помнить о том, что неточно введенная игла может попасть б субарахноидальное пространство, тогда будет вытекать не кровь, а светлая спинно-мозговая жидкость. В данном случае иглу вводят выше или ниже этого места. Можно произвести внутрикостную блокаду в остистый отросток.
Суть реклинации заключается в придании позвоночнику переразгибания в области поврежденного позвонка, в результате чего передняя продольная связка напрягается и расклинивает позвонок.
Гиперлордоз может быть достигнут на специальном ортопедическом столе или на разновысоких столах с разницей в высоте 40—60 см. Примерно через 40—50 мин создается необходимое положение гиперлордоза, и на рентгенограммах обычно виден расправившийся позвонок. Не меняя этого положения, больному накладывают гипсовый корсет. По затвердевании его больного отправляют на каталке в палату.
Больным, страдающим стенокардией, гипертонической болезнью, недавно перенесшим инфаркт миокарда, а также ряд хирургических и травматолого-ортопедических операций, одномоментная реклинация противопоказана.
В этих случаях производят постепенную реклинацию на изгибающемся винтовом подъемнике Каплана, Гаевского, Антонова (рис. 30, а). Больной находится на вытяжении за лямки на реклинаторе. Сразу же при поступлении пострадавшего после анестезии перелома реклинатору придают прогиб на 7з возможной высоты, на следующий день — до 2/3, а на 3—4-й день — до полного прогиба реклинатора (рис. 30, б). Убедившись в успешной реклинации позвонка по данным рентгенограммы, на 8—15-й день после нее следует наложить гипсовый корсет.
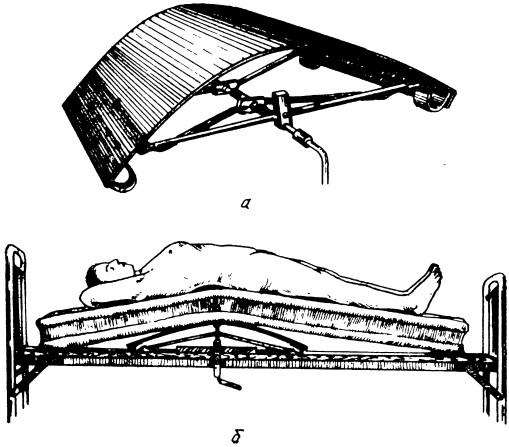
Рис. 30. Изгибающийся винтовой подъемник А. В. Каплана, А. И. Гаевского, А. И. Антонова:
а — общий вид; б — положение больного с дугообразным изгибающимся щитом на винтовом подъемнике при постепенном расклинении компрессионного перелома поясничных и нижнегрудных позвонков по А. В. Каплану
Техника наложения гипсового корсета. Корсет накладывают в горизонтальном положении, подвешивая больного за поясницу; это целесообразно делать прямо на кровати, прикрепив к ней балканские рамы, за которые крепится пояс под поясницу, или подвесив больного таким же образом к аппарату Соколовского в гипсовой (рис. 31), куда больного доставляют на каталке.
Гипсовый корсет имеет три опорные точки: верхний край рукоятки грудины, лобок и поясница (рис. 32), удерживающие позвоночник в положении переразгибания. Гипсовую повязку необходимо тщательно моделировать во всех местах, в том числе и в области гребешков подвздошных костей. Сзади спина свободна, это позволяет с первых дней проводить лечебную гимнастику для укрепления мышечного аппарата. После затвердевания корсета с подкладкой под созданный прогиб после одномоментной реклинации больного на каталке отвозят в палату; после постепенной реклинации он должен ходить в течение нескольких часов. И в том, и в другом случае сразу же гипсовый корсет подвергают сушке. На следующий день дово-
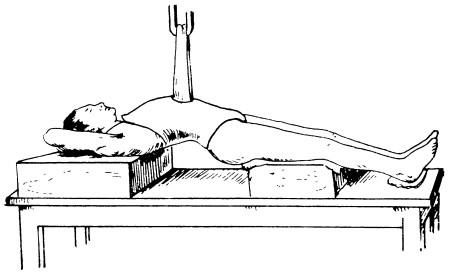
Рис. 31. Наложение гипсового корсета в положении лежа с использованием аппарата Соколовского
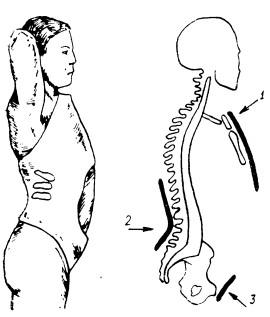
Рис. 32. Гипсовый корсет при компрессионном переломе позвоночника:
дят подгонку корсета. После полного высыхания гипсового корсета больной может быть выписан домой, где он может выполнять работу, не связанную с подъемом тяжестей и длительным сидением, находиться под наблюдением врача и травматолога районной поликлиники. В зависимости от степени компрессии иммобилизация осуществляется от 2 до 4 мес. На этот период больному назначают занятия ЛФК, массаж открытых участков тела. По истечении этого срока корсет снимают и производят рентгеновский конт-
/, 2, 3 — места прилегания гипсового кор- РОЛЬ, а Затем ПрОДОЛЖЗЮТСЯ сета к телу: / — верхний край рукоятки заНЯТИЯ ЛФК И МаССаЖ МЫШЦ грудины; 2 — область поясницы; 3 — область лобкаспины. Через 4—6 мес после травмы больные возвращаются к своей прежней профессии, а спустя 1 год после окончания лечения могут заниматься тяжелым физическим трудом и спортом.
Переломы дужек позвонков
Переломы дужек позвонков встречаются реже, чем компрессионные переломы, и чаще возникают от прямой травмы.
Клиническая картина напоминает компрессионный перелом позвонков, подтверждением этому являются рентгенологические данные. Такие больные должны подвергаться тщательному неврологическому исследованию, так как возникшее смещение отломков может вызвать повреждение спинного мозга.
Лечение таких больных (без смещения отломков) заключается в наложении гипсового корсета в вертикальном положении с вытяжением петлей Глиссона. В момент наложения корсета нельзя допускать сгибание или разгибание позвоночника. С момента поступления, в течение 5—6 нед, больной должен соблюдать постельный режим и носить корсет в течение 3— 4 мес.
К тяжелому физическому труду больные возвращаются через 10—12 мес после травмы.
Перелом зубовидного отростка II шейного позвонка без смещения
Клиническая картина. Это повреждение возникает чаще при резком запрокидывании головы кзади и осевой нагрузке. При отсутствии неврологической симптоматики жалобы больного сводятся к ограничению движений в шейном отделе позвоночника из-за болей, болезненности при постукивании по остистому отростку II шейного позвонка и при нагрузке по оси. Исследование следует проводить очень осторожно, так как возникающее смещение может привести к мгновенной смерти или, в лучшем случае, парезам или параличам ниже уровня воздействия.
Рентгеновский снимок делается через рот, так как в таком положении он дает точные представления о нарушении целостности зубовидного отростка (рис. 33).
Лечение. При поступлении необходимо ввести обезболивающие средства (2 см3 2% раствора промедола и 1 см3 1% раствора димедрола) и уложить больного на вытяжение петлей Глиссона с грузом в 2 кг или иммобилизовать шею воротником Шанца. На 5—6-й день (при отсутствии неврологической патологии) следует наложить гипсовый корсет, фиксирующий голову, шею, грудь с упором в подвздошные кости. Голова должна находиться в среднефизиологическом положении (не запрокинута или приведена подбородком к груди). Срок иммобилизации — не менее 3 мес. Через 4 нед следует наложить торако-краниальную гипсовую повязку.
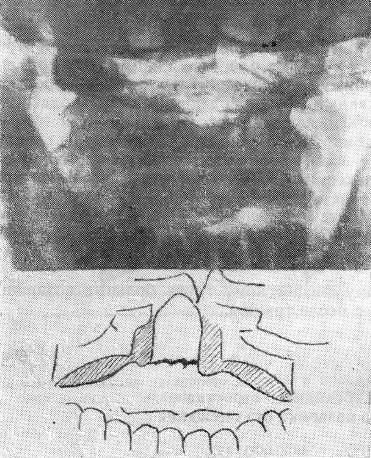
Рис. 33. Перелом шейки зуба эпистрофия
Осложненные повреждения позвоночника
Повреждения спинного мозга и его образований встречаются в 40—70% при переломах и наиболее часто при переломовыви-хах позвоночника. Эти переломы наиболее тяжелые, так как сопровождаются нарушением функции спинного мозга. Чем выше локализация и чем значительнее повреждение спинного мозга, тем неблагоприятнее прогноз, а переломы шейного отдела позвоночника с полным перерывом спинного мозга обычно приводят к гибели больного. При полных разрывах спинного мозга функция его не восстанавливается.
Неврологические изменения зависят от степени повреждения спинного мозга и его образований: корешков, оболочек, вещества спинного мозга. Следует различать закрытые и открытые повреждения спинного мозга, сочетающиеся с повреждением позвоночника.
Клинические и патологоанатомические данные при этом виде повреждений выявляют эпидуральное, субдуральное, субарахноидальное кровоизлияния, гематомиелию, сдавление спинного мозга, частичное или полное его разрушение. Повреждения на. уровне конского хвоста вызывают кровоизлияния в область корешков, сдавление их, частичный или полный разрыв.
Закрытые повреждения спинного мозга
Клиническая картина. Повреждение позвоночника может сопровождаться сотрясением спинного мозга. Сразу после травмы появляется слабость в ногах, понижается чувствительность и затрудняется мочеиспускание. Через 2—3 нед постельного режима, дегидратационной терапии и специального травматологического лечения больные выздоравливают от этого сопутствующего повреждения спинного мозга. Сотрясение спинного мозга возникает при незначительной компрессии позвонков, переломах остистых и поперечных отростков.
При этих же повреждениях костных элементов позвоночника может наблюдаться клиническая картина ушиба спинного мозга, которая характеризуется болями и наличием оболочечных симптомов. Происходят снижение сухожильных рефлексов, более грубые выпадения функции спинного мозга, чем при сотрясении спинного мозга. Ушиб спинного мозга может сопровождаться спинальным шоком. С первых дней после травмы может появиться синдром полного нарушения проводимости спинного мозга и продолжаться в течение 3—4 нед с появлением трофо-паралитических осложнений.
Больным производится люмбальная пункция (наличие крови в ликворе подтверждает диагноз), с первых дней назначается дегидратационная терапия, вводятся гемостатические средства, антибиотики, обезболивающие, проводится профилактическое лечение против пролежней, цистопиелонефрита, предупреждается развитие контрактур.
При повреждении позвоночника может развиться картина сдавления спинного мозга сразу в результате кровоизлияния в оболочки и смещения костных отломков или в более поздние сроки вследствие перипахименингита, арахноидита и при формировании костной мозоли.
Ниже уровня повреждения возникают двигательные и чувствительные нарушения, нарушение функции тазовых органов. При эпидуральной или субдуральной гематоме эти явления развиваются постепенно. Для эпидурального кровоизлияния характерен «светлый» промежуток, а затем появление корешковых болей. При субдуральной гематоме развивается прогрессивное сдавление спинного мозга. Данная диагностика и своевременно начатое лечение иногда решают исход травмы. В этих случаях показана ранняя ламинэктомия с удалением гематомы, костных отломков и созданием декомпрессии.
При компрессионных оскольчатых переломах, переломовы-вихах и вывихах позвонков возникает повреждение спинного мозга с тяжелой клинической картиной, обусловленной полным перерывом спинного мозга и развитием шока. Повреждения спинного мозга зависят от тяжести повреждения позвоночника и могут быть от нескольких сегментов до небольших участков контузии. Для повреждения спинного мозга характерна параплегия: в первые 2—4 нед она носит вялый характер, а затем становится спастической, у больного появляется анестезия ниже уровня повреждения, пострадавший не ощущает ни прохождения мочи и кала, ни введения катетера, у него быстро развиваются пролежни и отеки нижних конечностей, а также «твердый отек» ног, причем кожа становится напряженной, глянцевитой,, имеет восковидный оттенок.
Лечение таких больных начинается с анестезии перелома позвонков, наложения скелетного вытяжения за череп, при: локализации травмы в шейном и верхнегрудном отделах позвоночника, и лямочном вытяжении — при локализации травмы ниже этого отдела позвоночника. При вывихах позвонков производят одномоментное вправление, при переломовывихах — постепенное.
При спондилолистезе V поясничного позвонка развивается седлообразная анестезия в области промежности, ягодиц, паралич сфинктеров мочевого пузыря и прямой кишки. Вправить вывих V поясничного позвонка удается с помощью скелетного» вытяжения за бугристость большеберцовой кости обеих ног на шинах Бёлера с грузом в 6—8 кг. Вправление переразгибанием противопоказано.
Вывих можно вправить и одномоментным способом — вытяжением по Джонсу (рис. 34). Операцию проводят под наркозом. Верхняя часть туловища больного находится на столе, ног»
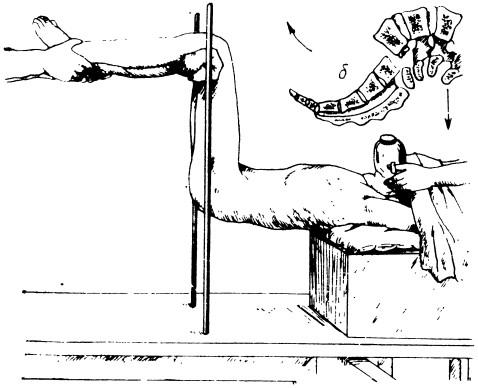
Рис. 34. Вытяжение при спондилолистезе L5: а — в поясничном отделе позвоночника по Джонсу; б — схема вывиха» поясничного позвонка
согнуты в коленных суставах до угла 90° на вертикальной перекладине, а остальная часть туловища находится в свисающем положении. В этом положении вес тела тянет поясничный отдел кзади. Затем производят рентгенограмму и при удавшемся вправлении накладывают гипсовую повязку с фиксацией обоих тазобедренных суставов в положении сгибания под прямым углом.
Чтобы решить вопрос о дальнейшем лечении в первые часы и дни после повреждения, необходимо произвести тщательное неврологическое исследование пострадавшего в динамике, использовать пробы Квикенштедта, Стуккея, позволяющие определить проходимость подпаутинного пространства.
Проба Квикенштедта состоит в том, что при сдавлении яремных вен в течение 2—3 с одновременно измеряется ликворное давление ниже поврежденного позвонка. При сохранении проходимости подпаутинного пространства происходит быстрое повышение ликворного давления до 250—300 мм вод. ст.
Проба Стуккея заключается в том, что при давлении на переднюю брюшную стенку до ощущения пульсации брюшной аорты измеряется ликворное давление ниже поврежденного позвонка. При сохранении проходимости подпаутинного пространства происходит быстрое повышение ликворного давления до 250—300 мм вод. ст.
В затруднительных случаях следует произвести контрастное рентгенологическое исследование. Все ликвородинамические пробы и спинно-мозговая пункция производятся только при горизонтальном положении пострадавшего.
Абсолютными показаниями для ревизии спинного мозга при осложненных закрытых повреждениях позвоночника являются:
нарастание явлений со стороны спинного мозга в виде парезов, параличей, потери чувствительности и тазовых расстройств;
доказанное ликвородинамическими пробами нарушение проходимости субарахноидальных пространств; нахождение костных фрагментов в позвоночном канале по данным рентгенографии;
синдром острого повреждения передних отделов спинного мозга (выпадает чувствительность всех видов от стоп до участков тела, соответствующих уровню пораженного отдела спинного мозга).
Повреждение межпозвонковых дисков
Межпозвонковые диски повреждаются при поднятии тяжести, форсированных ротационных движениях, сгибательных движениях, внезапном резком натуживании и падении, а также при непосредственном ударе в область вертебральных концов ребер, поперечных отростков в сочетании с напряжением мускулатуры. Этот вид повреждений чаще наблюдается в подростковом и юношеском возрасте. У людей 30—40 лет нарушение межпозвонковых дисков связано с возникновением в них дегенеративных изменений.
Клиническая картина повреждения межпозвонковых дисков зависит от уровня повреждения. Так, при повреждении грудных межпозвонковых дисков жалобы пострадавших сводятся к локальным болям, усиливающимся при движении и даже смехе. Боли локализуются на стыке ребра с поперечным отростком и носят характер ноющих, грызущих, изводящих больного в покое и при движении. Смена положения, причудливая поза или начало движения вызывают исчезновение болей, а затем они возвращаются с прежней интенсивностью. Реже они принимают характер межреберной невралгии. Пострадавшие становятся очень раздражительными, легко возбудимыми или, наоборот, апатичными, страдают бессонницей.
Могут присоединяться жалобы на слабость в руке, в одной или обеих ногах, на затруднение мочеиспускания. Кроме того, изменяется чувствительность ниже грыжи диска, с гиперпатическим оттенком, развиваются симптомы корешковой компрессии или спастические геми- или парапарезы.
Таким образом, становится ясным, что данная симптоматология не имеет типичных и свойственных только этому повреждению данных.
Рентгенография дает возможность определить явления локального артроза в реберно-позвоночном сочленении и наличие небольшого остеофита. Иногда у больных старше 30 лет можно видеть наличие единичного обызвествления пульпозного ядра поврежденного диска. Контрастная дискография выявляет повреждение только при обследовании нижних грудных дисков.
Клиническая картина повреждения межпозвонковых дисков в поясничном отделе позвоночника носит более четкий характер и может проявляться в виде внезапных болей, а также в виде тяжелой картины полного поперечного сдавления конского хвоста с параплегией и расстройством функции тазовых органов и целой гаммы вегетативных симптомов.
Характерно, что боли в поясничном отделе позвоночника появляются внезапно, сразу после подъема тяжести, падения, и пострадавший принимает вынужденное положение. Боли могут быть локальными и иррадиировать по ходу спинно-мозговых корешков. Иногда развивается картина острого парапареза и параплегии.
При клиническом исследовании имеется контрактура поясничных мышц, симптом вожжей, сколиоз, сглаженность поясничного лордоза, а иногда и кифоз, движения в поясничном отделе ограничены из-за усиливающихся болей, при поколачива-нии по остистым отросткам возникают отраженные ишиалги-ческие боли, имеются болезненность паравертебральных точек и передних отделов позвоночника при пальпации, усиление болей при резком повышении внутригрудного и внутрибрюшного давления.
Повреждение верхних поясничных дисков вызывает снижение силы четырехглавой мышцы бедра или выпадение ее функции, расстройства чувствительности на передней и внутренней поверхности бедра. При сдавлении выпавшим диском II поясничного корешка появляются гиперестезия или анестезия в области ягодицы, наружной поверхности бедра, внутренней поверхности стопы. При повреждении V поясничного корешка имеется гипестезия или анестезия на тыле стопы. Выпадение диска на уровне первого крестцового сегмента вызывает снижение поверхностной чувствительности по наружной поверхности голени, наружной поверхности стопы в области IV—V пальцев. Могут наблюдаться и монопарезы, парапарезы и даже,параплегии, которые связаны с массивным выпадением разорванного диска.
При спондилографии начальная стадия межпозвонкового остеохондроза выявляет снижение высоты межпозвонкового диска.
При далеко зашедшей стадии межпозвонкового остеохондроза на рентгенограммах видны явления склероза замыкательных пластинок тел позвонков вследствие выпадения амортизационной функции межпозвонкового диска (происходит систематическая и постоянная травматизация взаимодействующих поверхностей двух смежных позвонков).
В тех случаях, когда на основании клинических и обычных рентгенологических данных не удается составить представление о наличии или отсутствии повреждения диска, необходимо произвести контрастную спондилографию (пневмомиелография, дискография).
Методика дискографии. Больного следует усадить или уложить в положение с максимально возможным исправлением поясничного лордоза. Спина больного выгнута. При пункции в положении сидя предплечья должны быть согнуты в локтях и упираться в колени. Определяют соответствующий межостистый промежуток и обозначают метиленовой синькой, обрабатывают операционное поле и тщательно высушивают спиртовой салфеткой. После местной анестезии мягких тканей иглой для спинномозговой анестезии прокалывают кожу, подкожную клетчатку, поверхностную фасцию, надостистую и межостистую связки, заднюю эпидуральную клетчатку и заднюю стенку дурального мешка. Извлекают мандрен, определяют ликворное давление и берут спинно-мозговую жидкость для исследования. Введя мандрен, продвигают иглу кпереди. При появлении болей в правой ноге следует несколько оттянуть иглу и провести ее левее, и наоборот. Иглу продвигают дальше и прокалывают переднюю стенку дурального мешка, переднюю эпидуральную клетчатку, заднюю продольную связку, задний отдел фиброзного кольца межпозвонкового диска; игла проваливается в полость. При прохождении задней продольной связки появляются боли по ходу позвоночника, вплоть до затылка, при прохождении фиброзного кольца определяется сопротивление тканей концу иглы. Для определения направления иглы и изменения направления следует пользоваться профильной спондилограммой.
Локализовав иглу в нужном межпозвонковом диске, его емкость определяют с помощью физиологического раствора поваренной соли. Нормальный диск вмещает до 0,5—0,75 мл жидкости. Изменение его емкости говорит о его дегенеративных изменениях. Для дискографии необходимо ввести до 2—8 мл (не более) кардиотраста или гепака и произвести рентгенографию не позднее, чем через 15—20 мин после введения контрастного вещества. Только в этом случае можно получить дискограммы хорошего качества (рис. 35).
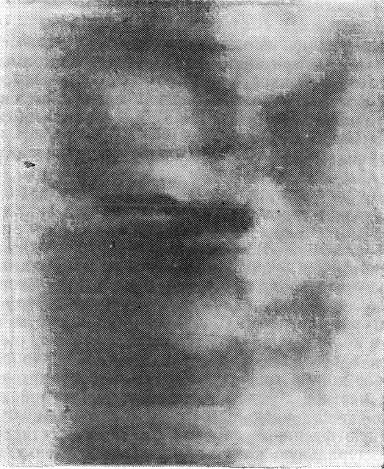
Рис. 35. Дискограмма заднего разрыва фиброзного кольца (выпадение пульпозного ядра)
Консервативное лечение повреждений межпозвонковых дисков заключается в ортопедической, медикаментозной и физиотерапевтической терапии.
Пострадавшего следует уложить в постель и придать то положение, при котором исчезают или уменьшаются боли (можно и на мягкой постели). После исчезновения острых явлений необходимо произвести разгрузку позвоночника на наклонной плоскости с вытяжением за подмышечные впадины или за голову (петлей Глиссона). С помощью специального пояса осуществляют вытяжение за таз на наклонной плоскости в течение
4—6 нед. За это время разрыв в области фиброзного кольца затягивается прочным рубцом.
Растяжение позвоночника может быть произведено на специальном столе Я. Л. Цивьяна, Г. Е. Булдакова и А. Н. Сура-нова, платформы которого разводятся винтовым стержнем с широким шагом резьбы. На этом столе пострадавшего закрепляют специальным лифчиком, надетым на грудную клетку, к головному концу стола, а поясом — за таз к ножному концу стола. Максимальное растяжение длится в течение 30—40 мин, а в последующие 15—20 мин постепенно сводится на нет.
Может быть осуществлено подводное растяжение позвоночника в бассейне.
В качестве медикаментозного лечения в первые часы и дни после повреждения применяются инъекции промедола и анальгина, а также различные виды блокад.
Из физиотерапевтических процедур применяется электрофорез с новокаином, динамические токи, тепловые процедуры. Спустя 2—3 нед после повреждения диска полезное влияние оказывает массаж. В поздние сроки, в отдельных случаях, рекомендуется ношение мягких полукорсетов, корсетов или граций.
Оперативное лечение повреждений позвоночника
Ламинэктомия. Показанием к ламинэктомии при закрытых повреждениях позвоночника является нарастание неврологической симптоматики со стороны спинного мозга в виде парезов, параличей, потери чувствительности и тазовых расстройств, а также нарушение проходимости субарахноидальных пространств. Операция проводится под местным или общим обезболиванием.
Линейным разрезом по линии остистых отростков длиной от одного позвонка выше и до одного позвонка ниже предполагаемого уровня ламинэктомии послойно рассекают ткани до верхушек остистых отростков, а затем скелетируют боковые поверхности остистых отростков, дужки, область суставных отростков. В области поврежденных позвонков следует проявлять большую осторожность, так как неосторожные манипуляции могут вызвать дополнительные повреждения спинного мозга. Кусачками удаляют остистые отростки на протяжении намеченной линии ламинэктомии. Следующим этапом операции является скусывание дужек, которое начинают в области одного из междужковых пространств с помощью ламинэктома. Фрезой с помощью электродрели можно наложить трепанационное отверстие, а затем кусачками произвести скусывание дужек. Дужки необходимо удалить кверху и книзу до обнажения неизмененной эпидуральной клетчатки, а затем обнажить твердую мозговую оболочку.
Нормальная неизмененная твердая мозговая оболочка перламутрового цвета, слегка блестящая, пульсирует синхронно пульсу; наблюдается также колебание дурального мешка соответственно дыхательным движениям. Поврежденная твердая мозговая оболочка имеет более темную окраску (до вишневосиневатой), теряет свойственный ей блеск и прозрачность. При наличии сдавления пульсация исчезает. Дуральный мешок может оказаться растянутым, напряженным. Производят удаление сгустков, фибрина крови, свободных костных фрагментов, обрывков связок.
Наличие спинно-мозговой жидкости говорит о повреждении твердой мозговой оболочки. При разрыве твердой мозговой оболочки ее расширяют. При сохранении ее целости производят срединный линейный разрез длиной до 1,5—2 см. При наличии субдуральной гематомы рану твердой мозговой оболочки расширяют вверх и вниз до нужных размеров, удаляют излившуюся кровь. Если паутинная оболочка не изменена, то она прозрачна и в виде светлого пузырька выпячивается в разрез твердой мозговой оболочки. Последняя подлежит вскрытию при наличии субарахноидального скопления крови и повреждения вещества мозга. Если ликвор не поступает в рану после вскрытия паутинной оболочки и проведения ликвородинамических проб, то говорят о нарушении проходимости подпаутинного пространства. Следует осмотреть заднюю и боковые поверхности спинного мозга, а по показаниям — и переднюю его поверхность при осторожном отодвигании спинного мозга узким мозговым шпателем; выявленные в толще мозга мозговой детрит и костные фрагменты удаляют. При осматривании передней стенки дурального мешка удаляют выпавшее вещество поврежденного межпозвонкового диска и исправляют деформацию позвоночного канала вправлением сместившихся позвонков. Твердую мозговую оболочку следует ушить непрерывным герметичным швом, при наличии значительного отека и разбухания спинного мозга необходимо осуществить пластику твердой мозговой оболочки.
Ламинэктомия заканчивается стабилизирующими операциями вправленного перелома в зависимости от характера и уровня повреждения. При ламинэктомии в шейных верхних позвонках стабилизация позвонков достигается задним окципитоспондилодезом, при ламинэктомии в средних и нижних позвонках — задним комбинированным спондилодезом.
В грудном отделе позвоночника ламинэктомия должна заканчиваться задним спондилодезом с использованием металлических конструкций.
В пояснично-грудном и поясничном отделах позвоночника для фиксации заднего отдела позвоночника необходимо использовать металлические пластинки или металлические пластинки в сочетании с задним спондилодезом ауто- или гомотрансплантатами, или металлические пластинки в сочетании с «микроартродезами». Для стабилизации этого отдела позвоночника при ламинэктомии с обширным удалением корней дужек и суставных отростков стабилизацию позвоночника следует осуществлять двумя металлическими винтами, так как все вышеописанные методы стабилизации позвоночника оказываются несостоятельными.
Стабилизация устраняет подвижность в области повреждения, создает условия для консолидации перелома в анатомически правильном положении, предотвращает возможность возникновения ранних и поздних осложнений, значительно облегчает послеоперационный уход за пострадавшим.
На рану накладывают послойные швы, вводят антибиотики и накладывают гипсовый корсет или осуществляют иммобилизацию в гипсовой кроватке.
У больных с последующим благоприятным прогнозом вторым этапом спустя 2—6 мес после ламинэктомии и стабилизации задних отделов позвоночника под эндотрахеальным наркозом производят передний спондилодез.
Окципитоспондилодез. Показанием к этой операции являются нестабильность шейного отдела позвоночника после свежих переломов двух верхних шейных позвонков, прогрессирующие атлантоаксиальные подвывихи после безуспешного консервативного лечения, последствия ламинэктомии, врожденные аномалии верхних шейных позвонков и деструктивные процессы в них.
В положении больного на спине под эндотрахеальным наркозом срединным линейным разрезом от затылочного бугра до остистого отростка V—VI шейных позвонков послойно рассекают мягкие ткани. Производят скелетирование затылочной кости от заднего бугра до заднего края большого затылочного отверстия и в стороны от него, выделяют остистые отростки, дужки, репонируют перелом, вправляют вывих. С остистых отростков и дужек нижележащих шейных позвонков долотом осторожно снимают компактную кость до обнажения подлежащей губчатой кости. По обеим сторонам от основания остистых отростков на обнаженную губчатую кость полудужек укладывают два компактно-спонгиозных костных трансплантата, взятых из большеберцовой кости или гребня крыла подвздошной кости (длина трансплантатов должна соответствовать протяженности фиксации позвоночника, диаметр их должен быть равен 0,75—1 см). Проксимальные концы трансплантатов фиксируют в сформированные долотом или фрезой пазы в затылочной кости, а дистальные концы с помощью капроновых или проволочных швов закрепляют к дужкам шейных позвонков; дополнительно костную рану выполняют костной щебенкой, за исключением области ламинэктомии. Рану послойно ушивают, вводят антибиотики, накладывают асептическую повязку. Голову больного укладывают, сохраняя заданное положение, в течение последующих 6—8 дней осуществляют скелетное вытяжение за череп, а затем снимают швы и накладывают торакокра-ниальную гипсовую повязку на 4—6 мес. Вопрос о трудоспособности решается в зависимости от последствий травмы и профессии пострадавшего.
При оперативном вправлении сгибательных вывихов и пере-ломовывихов III—VII шейных позвонков для стабилизации позвоночника используют проволоку или лавсан, которыми скрепляют вправленные и репонированные позвонки, накладывая восьмиобразный шов, захватывающий остистые отростки сломанного и двух смежных позвонков.
Для наложения этого шва тонким сверлом просверливают в основании остистых отростков канал диаметром 0,5—1 мм во фронтальной плоскости. Через проделанные отверстия проводят проволоку или лавсан в виде восьмерки (рис. 36).
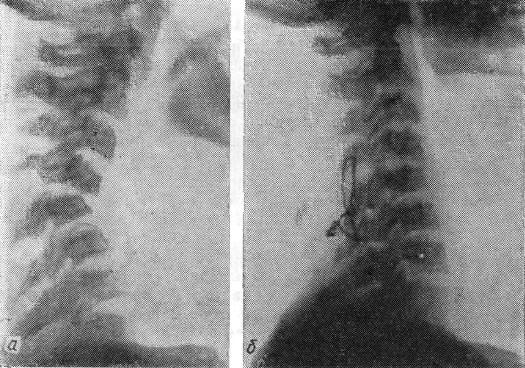
Рис. 36. Спондилограмма компрессионного перелома С5 с вывихом С4 кпереди:
а — до лечения; б — после одномоментного открытого вправления и комбинированного заднего спондилодеза
Шов может быть наложен и за дужки. При заднем комбинированном спондилодезе проволочный шов дополняют укладыванием компактно-спонгиозных костных трансплантатов, подготовив ложе для них. При заднем спондилодезе ламинэктомиро-:ванного позвоночника трансплантаты следует укладывать у корней дужек и в области суставных отростков.
Вытяжение за череп снимают на 3—4-е сут после операции, .швы — на 8—10-е сут. При уверенности в надежности произведенной фиксации можно не накладывать гипсовую повязку, а в сомнительных случаях следует наложить торакокраниальную гипсовую повязку на 1,5—4 мес.
При разгибательных повреждениях III—VII шейных позвонков при выраженной нестабильности позвоночника с наличием неврологических расстройств показана ламинэктомия с восстановлением анатомической формы позвоночного канала и задним спондилодезом двумя костными аутотрансплантатами, фиксированными проволочными швами к дужкам. В зависимости ют состояния пострадавшего, наличия или отсутствия сопутствующих повреждений в течение ближайших нескольких дней продолжается скелетное вытяжение за череп, а затем следует наложить торакокраниальную гипсовую повязку на срок до :3—4 мес.
Задний спондилодез применяется при переломовывихах поясничной, пояснично-грудной и грудной локализации в случае нестабильности позвоночника и при безуспешности .консервативного лечения. В качестве фиксаторов используют .две металлические пластинки, которыми крепят вправленный и репонированный позвонок, фиксируя пластинки болтами к ости-ютым отросткам (рис. 37). Вправление позвонков производят под контролем зрения на ортопедическом столе при помощи эластических тяг, закрепленных манжетами на голеностопных суставах, голове и в подмышечных впадинах. Хирургом вправление может дополняться в ране костными щипцами за остистые отростки или дужки смещенных позвонков. В редких случаях прибегают к боковым винтовым тягам. Рану зашивают полностью, вводят антибиотики. В постели больной находится 3— 4 нед, сохраняя положение небольшой экстензии с помощью матерчатого гамачка с боковыми грузами в 3—5 кг. Швы снимают на 10—12-й день, с первых дней после снятия швов боль-гной занимается лечебной гимнастикой. Иногда накладывают корсет сроком до 2 мес. К концу 5—6-й нед больного выписывают домой. Фиксаторы удаляют не ранее 1 года с момента ♦операции.
Передний спондилодез. Показанием к переднему спондилодезу шейных позвонков являются раздробленные оскольчатые компрессионные переломы. Он осуществляется на 3—5-е сут после повреждения или вторым этапом после ламинэктомии ♦спустя 2—6 мес. Под эндотрахеальным наркозом производят поперечный разрез по одной из шейных складок или по передневнутреннему краю грудино-ключично-сосковой мышцы. После обнажения области повреждения убеждаются в точной локализации повреждения с помощью спиц и рентгенограмм. Н-образ-но рассекают продольную связку и разбортовывают ее, костными ложками удаляют отломки сломанного позвонка, сгустки
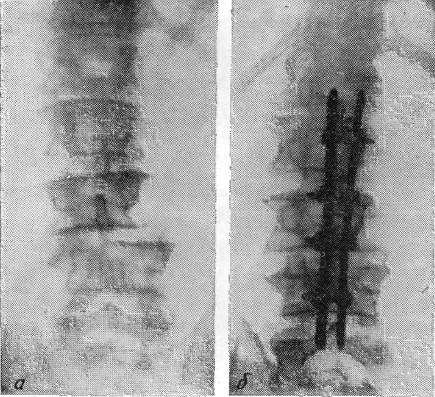
Рис. 37. Спондилограмма переломовывиха 3—4-го поясничных позвонков:
а — до вправления; б — после вправления и стабилизации металлическими пластинками за остистые отростки
фибрина, костный детрит и массы разорванных дисков. В результате этих манипуляций образуется костный дефект прямоугольной формы, который заполняют компактно-спонгиозньш аутотрансплантатом. В момент введения трансплантата позвоночнику придают 'положение экстензии, а затем — обычное. Накладывают швы на края разбортованной продольной связки, а затем послойно на ткани. На 7—8-е сут снимают скелетное вытяжение за череп и накладывают краниоторакальную гипсовую повязку на 3 мес. При отсутствии явлений повреждения спинного мозга трудоспособность больного нефизического труда восстанавливается через 2—3 нед после снятия гипсовой повязки.
Показаниями к -переднему спондилодезу грудных позвонков, по мнению ряда авторов, являются проникающие компрессионные переломы (повреждение краниальной или каудальной за-мыкательной пластинок).
Больного укладывают на левый бок и слегка развертывают на спину. Правая рука вытянута кверху. Левая нога согнута в коленном и тазобедренном суставах. Можно оперировать как из левостороннего, так и из правостороннего доступов. Для операции на нижних грудных позвонках уровень разреза делают на IV ребре, для средних грудных — на уровне VI ребра. Ребро выделяют поднадкостнично и резецируют на протяжении от шейки до передней подмышечной линии. Рассекают глубокий листок надкостницы и париетальную плевру, разводят края раны грудной клетки, легкое смещают к корню и тогда становится видимой и доступной для манипуляций переднебоковая поверхность грудных позвонков. Через просвечиваемую медиастинальную плевру видны межреберные сосуды, проходящие по передней поверхности грудных позвонков, и межпозвонковые диски. Вдоль левой боковой поверхности позвоночника хорошо видна пульсирующая грудная аорта. Справа, ближе к задней боковой поверхности тел грудных позвонков, просвечивает непарная вена. Поврежденный позвонок легко определяется по снижению высоты его вентральной стенки, по суженным, потерявшим характерную для них форму валиков, дискам часто видно суб-ллевральное кровоизлияние.
Рассекают медиастинальную плевру и отслаивают в стороны разрезом правее средней линии, помня о возможной трав-матизации грудного протока; выделяют межреберные артерии и вены, перевязывают и рассекают их. Затем рассекают продольную связку, обнажают позвонки, производят реклинацию поврежденного позвонка, укладывают аутотрансплантат в сформированный долотом паз прямоугольной формы (рис. 38). Швы
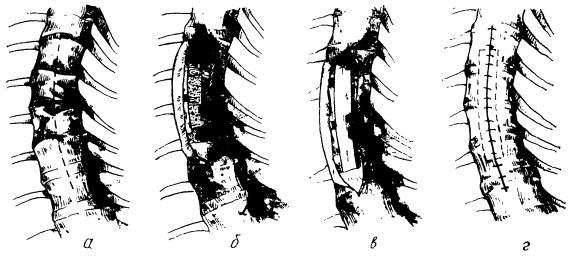
Рис 38. Передний спондилодез грудных позвонков:
а — разрез тканей; б — сформированный продольный костный паз; в — костный паз заполнен костным трансплантатом; г — ткани ушиты
накладывают на рану продольной связки, ушивают медиастинальную плевру, оставляя в плевральной полости резиновый ,дренаж, который выводят через прокол в X межреберье по задней подмышечной линии, и аппаратом проводят активную аспирацию. Через 24 ч дренажную трубку удаляют, на 8-е сут снимают швы и больного на 2,5—3 мес укладывают в заранее изготовленную заднюю гипсовую кроватку, а затем накладывают гипсовый корсет на 4—6 мес.
При операциях на поясничных позвонках пользуются задним, задненаружным, передним чрезбрюшинным, передним и передненаружным внебрюшинным доступами. Операция заканчивается, как и в грудном отделе позвоночника, укладыванием аутотрансплантата и ушиванием раны.
Послеоперационное ведение начинается с укладывания оперированного больного в кровать со щитом в положении на спине с умеренным сгибанием, которое достигается сгибанием ног в коленных и тазобедренных суставах на валике под коленными суставами. На 10—12-е сут больного укладывают в заранее изготовленную гипсовую кроватку на срок до 3—4 мес, а по истечении этого срока накладывают большой гипсовый корсет на 4—6 мес.
Оперативное лечение межпозвонковых дисков показано при явлениях компрессии спинного мозга или с явлениями тяжелой функциональной несостоятельности. Оперативными доступами на дисках грудных и поясничных позвонков являются те же, что и при переднем спондилодезе в этих областях.
Техника оперативного вмешательства включает в себя резекцию пораженного диска острым долотом вместе с замыка-тельными пластинками; задние участки дисков удаляют острой ложкой. Операция заканчивается заполнением межпозвонкового дефекта губчатым аутотрансплантатом, взятым из гребня крыла подвздошной кости, ушиванием раны продольной связки и послойным ушиванием раны. Послеоперационный период этих больных соответствует послеоперационному периоду ведения больных при переднем спондилодезе на телах грудных и поясничных позвонков.
| Назад | Оглавление | Далее |