Дети-инвалиды
Глава V. Клиническая характеристика нарушений статики и ходьбы больных ДЦП. И.С. Перхурова, А.М. Журавлев
Общая характеристика двигательных расстройств, классификация поражения по степени выраженности двигательного дефекта. Синдромы двигательных расстройств. Понятие о ведущей деформации. Классификация синдромов, диагностика и дифференциальная диагностика двигательных расстройств. Клиническая характеристика непередвигающихся больных.
Нами рассматривается патология стояния и ходьбы детей и подростков с патологией пирамидного уровня регуляции, иногда сочетающейся с гиперкинетическим и мозжечковым симптомами.
При спастическом 4-ймипарезе патология выражается в асимметрии стояния и ходьбы. Она включает фиксированный и нефиксированный эквинус стопы, редко сочетающийся с деформациями вышележащих суставов нижней конечности мышечного или костного характера. Функциональное удлинение пораженной конечности влечет за собой нефиксированный перекос таза, развитие статического S- или С-образного сколиоза.
При спастической диплегии деформации более многочисленны и могут быть как симметричными, так и асимметричными.
Мы выделяем четыре степени тяжести двигательных нарушений. При поражении легкой степени больной передвигается самостоятельно без дополнительной опоры, но стояние и ходьба изменены. При преимущественном влиянии ЛТР отмечается сгибательная поза конечностей, при преимущественном влиянии ШСТР конечности максимально разогнуты. Определяются колебания туловища во фронтальной и сагиттальной плоскостях. Фиксированные деформации суставов отсутствуют. Выпрямительные реакции туловища хорошо развиты.
При средней степени тяжести поражения больной может ходить и стоять только с дополнительной опорой или поддержкой сопровождающего.
Стояние и ходьба его значительно изменены, имеют место фиксированные деформации суставов, обусловливающие патологический стереотип стояния и передвижения.
В группу больных с тяжелым поражением опорно-двигательного аппарата включены непередвигающиеся больные. Среди них определяют две категории больных. Первые имеют потенциальные возможности к передвижению, но массивные фиксированные деформации 'конечностей, глубокий парез мышц делают передвижение невозможным. В то -же время они хорошо удерживают туловище в пространстве, могут осуществить опору на руки. Комплекс ортопедохирургического лечения, направленный на устранение деформаций, лечебная физкультура, неврологическое лечение и физиотерапевтические процедуры позволяют этим больным реализовать потенции к передвижению.
Вторая категория этой группы — больные, не способные к передвижению и не имеющие потенциальных возможностей для этого. Они имеют множественные фиксированные деформации конечностей. Выпрямительные реакции, дающие возможность удержать туловище в пространстве, не развиты или развиты очень слабо. Резко выражены патологические примитивные тонические рефлексы и патологические синергии.
Как правило, имеются вывихи в тазобедренных суставах, часто с болевым синдромом. Опорная и манипулятивная функции рук не развиты.
Классификация больных по степени тяжести двигательного дефекта дает возможность определить задачи и тактику ортопедохирургического лечения. Если для первых трех групп больных задачей хирургического лечения является реализация потенциальных возможностей к ходьбе, улучшение позы и ходьбы больных, то для последней группы задачи лечения весьма ограничены, и лечебные мероприятия преследуют цель улучшить возможности гигиенического ухода, обеспечения жизненно важных функций: увеличения дыхательного объема легких и т.д., купирования болевого синдрома при спастических вывихах бедра.
Анализ отечественной и зарубежной литературы убеждает в том, что все новые хирургические предложения, сколь бы оригинальны они ни были, как правило, не учитывают сложного многообразия факторов, определяющих особенности позы и ходьбы больных ДЦП: влияния патологических тонических рефлексов, развития патологических синергий и возникающей в суммарном результате игры мышечного тонуса, силового дисбаланса мышц, биомеханики приспособительных процессов.
Игнорирование каждого из этих компонентов, стремление какой- либо оригинальной операцией эффективно устранить деформацию одного или даже нескольких суставов в конечном счете может не улучшить, а ухудшить состояние больного. Так, оперирование детей при наличии у них патологических тонических рефлексов приводит, как правило, либо к рецидивам деформаций, либо к образованию обратных, еще более тяжелых деформаций.
Удлинение или перемещение мышц — сгибателей голени при наличии у больного гес/мсиндрома хотя и способствует выпрямлению нижних конечностей, однако неминуемо приводит к наклону туловища вперед и ходьбе на несгибающихся ногах — ситуации, значительно утяжеляющей передвижение больного в условиях современного города.
Подобные примеры можно продолжить, но уже из приведенных видно, что принцип локальной ортопедической диагностики (“сгибательная контрактура тазобедренного сустава”, “сгибательная контрактура коленного сустава” и т.п.), заложенный в показаниях к хирургическому лечению, нуждается в пересмотре.
Действительно, в последние годы в отечественной и зарубежной литературе отмечается тенденция к изучению не отдельных деформаций суставов, а их комплекса, который формирует определенный патологический стереотип стояния и ходьбы. Авторы разделяют деформации на первичные и вторичные, обусловленные компенсаторными приспособлениями опорно-двигательного аппарата для сохранения устойчивого вертикального положения при стоянии и ходьбе, выделяют отдельные комплексы деформаций, называя их “узлами”, “соединениями” и выделяя такие соединения, как “позвоночник-таз- бедро”, “бедро- колено-голеностопный сустав-подтаранный сустав”.
В пестрой картине двигательной патологии больных, ходящих или имеющих потенции к самостоятельному передвижению, можно выделить несколько синдромов, обусловленных наличием патологических тонических рефлексов, патологическими мышечными синергиями, силовым дисбалансом мышц, органическими изменениями в определенных группах мышц и скелете в целом.
Под синдромом двигательных нарушений мы понимаем этиологически обусловленный патологическими тоническими рефлексами и ’синергиями стереотип стояния и ходьбы, который характеризуется совокупностью повторяющихся признаков.
В рамках каждого синдрома двигательных нарушений всегда присутствует так называемая ведущая деформация, которая является как бы “ключом” синдрома. Она организует синдром, вызывая вторичные деформации в суставах, выше и ниже первично обусловленной, и определенный рисунок стояния и ходьбы. Ведущая деформация образуется благодаря воздействию одной или нескольких мышц, находящихся в состоянии патологического тонуса. В- нейрофизиологическом понимании — это очаг доминирующей патологической импуявсации. При адекватной коррекции ведущей деформации устраняется поток патологической импульсации в соответствующие мозговые структуры, что приводит к заметному снижению патологического тонуса далеказа пределами зоны операции. Кроме того, воздействие на главную ведущую деформацию устраняет все компенсаторные, биомеханически обусловленные изменения в других суставах конечности.
Ведущая деформация может быть фиксированной и нефиксированной, проявляться достаточно резко при стоянии и ходьбе, а в положении лежа, когда не реализуется позный тонический рефлекс, может отсутствовать.
В названии синдрома двигательных нарушений мы использовали наименование мышц, гипертонус или спастическая контрактура которых создавала ведущую деформацию. Например, rectus-синдром, аддукторный синдром и т.п. Известно, что особенности исходной вертикальной позы больного закономерно проявляются в ходьбе. Поза больного со спастической диплегией достаточно типична и характеризуется двумя разновидностями, одна из которых является результатом постоянного влияния патологического лабиринтного тонического рефлекса. Наиболее часто встречается поза “тройного сгибания” в суставах ног. Больной стоит на согнутых в коленных и тазобедренных суставах ногах. Бедра приведены, ротированы внутрь, стопы в эквинусе. Туловище наклонено относительно вертикали. В отличие от нормы проекция общего центра тяжести смещена кпереди или кзади от площади опоры. Стояние неустойчиво, для достижения устойчивого равновесия больной вынужден балансировать руками или пользоваться дополнительной опорой. При длительном стоянии больной “осаживается”, сгибая ноги в коленных суставах. При ходьбе ноги остаются согнутыми. Бедра приведены иногда до степени перекреста на уровне коленных суставов, ротированы внутрь. Опорный период по времени удлинен относительно нормы, переносный период укорочен. Фазы опорного периода и динамические толчки стерты, опорный период больной начинает с переднего отдела стопЬг Пятка часто не несет нагрузки вовсе. Отмечаются колебания туловиг ща во всех трех плоскостях.
Вторая разновидность патологической позы связана с патологическими синдромами, формирующимися под влиянием шейного симметричного тонического рефлекса.
В этом случае ребенок стоит и ходит на прямых несгибающихся ногах. Сгибание колена в периоде переноса резко ограничено. Опора осуществляется только на передние отделы стоп. Корпус удерживается вертикально, но при этом увеличивается лордоз поясничного отдела позвоночника. Руки согнуты в локтевых суставах, содружественные движения их отсутствуют. Стояние и ходьба неустойчивы, хотя больные, как правило, ходят без дополнительной опоры. Темп ходьбы высокий, длина шага минимальная, ходьба напоминает перебежку от одного устойчивого предмета до другого.
С возрастом рисунок ходьбы усложняется, больной испытывает все больше трудностей при передвижении. Теперь он вынужден выносить несгибающуюся в коленном суставе ногу через сторону, попеременно наклоняя туловище во фронтальной плоскости в сторону опорной ноги. Носки обуви задевают опору — обувь быстро изнашивается. Резко затруднено преодоление самых маленьких неровностей почвы, ходьба по лестнице. Темп ходьбы становится медленным. Патологический лордоз поясничного отдела фиксируется, со временем появляются боли в пояснице.
Аддукторный синдром обусловлен спастической контрактурой односуставных мышц, приводящих бедра, и двусуставных — нежной мышцы, а также сгибателей голени. Аддукторный синдром, наравне с эквинусом стоп, является, пожалуй, самым ранним признаком патологии статики и локомоции у детей с детским церебральным параличом и достаточно рано привлекает внимание врачей и родителей.
Начиная стоять и ходить, ребенок приводит бедра до плотного соприкосновения их или перекреста на уровне коленных суставов или бедер. Стояние и ходьба резко затруднены, а часто невозможны — больной ребенок не может вынести ногу вперед. Опора на приведенную ногу также затруднена. Если ребенок освоил ходьбу, ходит он, как правило, с дополнительной опорой. Темп ходьбы медленный, отмечаются значительные колебания туловища во фронтальной плоскости, положительный симптом Тренделенбурга при стоянии и ходьбе. Резко нарушено временное соотношение фаз опоры и переноса — время опоры значительно удлинено. Туловище больной удерживает вертикально, коленные суставы согнуты под углом 110- -130", но у части больных исходного сгибания коленных суставов может не быть, в этих случаях ходьба затруднена в большей степени. На рентгенограммах таза определяются признаки нестабильности тазобедренного сустава во фронтальной плоскости: увеличение ацетабулярного индекса, нарушение линии Шенгона, coxa valga, лагеропозиция бедра, иногда подвывих и вывих головки бедренной кости.
Для диагностики ведущей деформации аддукторного синдрома у пациентов школьного возраста мы используем следующий ret г. Больной укладывается на спину, сгибает ноги в тазобедренных и коленных суставах, соединяет пятки. Исследователь пассивно разводит бедра и измеряет расстояние между вершинами мыщелков бедра Если расстояние равно или меньше-40 см, тест считается положительным. Так как при сгибании коленных суставов действие нежных мышц нейтрализуется, этот тест является диагностическим для определения спастичности приводящих мыши бедра. Eggers и Evans (1963) предлагают тестировать участие нежной мышцы разведением ног с разогнутыми коленными суставами. Эти же авторы определяют участие в образовании приводящей деформации группы внузренних сгибателей голени, производя разведение ног, согнутых в тазобедренных и максимально разогнутых в коленных суставах.
Спастическую контрактуру аддукторов бедер как причину аддукторного синдрома следует дифференцировать от фиксированной приводящей контрактуры тазобедренного сустава. В этом последнем случае бедро фиксировано (в положении лежа с выпрямленными ногами) под углом меньше 90 ‘ по отношению к биспинальной линии.
Фиксированная приводящая контрактура может быть артрогеп- ной — как следствие подвывиха бедра. Не менее важной и частой причиной аддукторного синдрома у описываемой категории больных является парез антагонистов — ягодичных мышц, когда больной с целью сохранения устойчивого равновесия при стоянии и ходьбе плотно прижимает бедра друг к другу, создавая пассивную устойчивость при недостаточной стабильности тазобедренных суставов во фронтальной плоскости,
Дифференциальную диагностику спастической контрактуры приводящих мышц бедра как ведущей деформации следует проводить с парезом ягодичных мышц, нестабильностью, подвывихом и вывихом тазобедренного сустава.
Достаточно частым синдромом двигательных нарушений является тчмт-синдром (А.М.Журавлев с соавт., 1974).
Как известно, прямая мышца является единственной двусуставной в составе четырехглавой мышцы бедра. Прикрепляясь к передненижней кости таза и общим сухожилием к бугристости большеберцовой кости, прямая мышца выполняет двоякую функцию: разгибает колено и сгибает бедро. При выпрямленном фиксированном колене напряжение этой мышцы вызывает наклон таза вперед и вниз.
У больных детским церебральным параличом прямая мышца бедра находится в состоянии повышенного тонуса, сопровождающегося укорочением ее длины. В более тяжелых случаях наблюдается ригидность мышцы, потеря ею упруго-эластических свойств, что связано с различной степенью морфологической деструкции мышечной ткани: гомогенизацией миоплазмы, набуханием, вакуолизацией, глыбчатым распадом мышечных волокон, утратой их поперечной исчерченности (Е.М.Григорьева, 1960; А.М.Журавлев, И.С.Перхурова, 1978). В пользу этого свидетельствует тот факт, что на рентгенограммах мягких тканей отмечается резкое уплотнение тени прямой мышцы бедра, общего сухожилия четырехглавой мышцы и собственной связки надколенника при согнутом коленном суставе. На рентгенограммах разогнутого колена отчетливо определяется гофрированность их контуров.
Длительно существующий гипертонус прямой мышцы бедра должен оказывать воздействие на формирование бугристости большеберцовой кости. Действительно, на профильных рентгенограммах коленного сустава больных в возрасте 10 — 15 лет обнаружена разнообразно выраженная фрагментация бугристости большеберцовой кости, напоминающая остеохондропатию Осгуда—Шляттера. Аналогичная картина'встречалась также в области нижнего полюса надколенника. В ряде случаев эти изменения соответствовали клинически определяемой болезненности в области бугристости большеберцовой кости. Непосредственно связаны с гипертонусом прямой мышцы бедра также изменения формы и положения надколенника. Так, у больных, поза которых характеризуется двойной флексией суставов нижних конечностей, рентгенологически определялись четкая дугообразная форма суставной поверхности надколенника и удлинение его нижнего полюса. Первую особенность можно объяснить высоким положением надколенника, при котором вся его суставная поверхность располагается преимущественно на передних участках мыщелков бедра; вторую — постоянным натяжением собственной связки надколенника. И то и другое является, вероятно, результатом действия спастически сокращенной прямой мышцы бедра в условиях постоянной сгибательной установки коленного сустава.
В более редких случаях, когда нижние конечности больного при стоянии были выпрямлены или слегка согнуты, отмечалось высокое расположение надколенника — иногда его нижний полюс был выше дистального эпифиза бедренной кости.
Описываемое нарушение функции прямой мышцы бедра, возникающее в результате патологической синергии, создает своеобразную биомеханику вертикальной позы, при которой нижние конечности чаще всего сгибаются в тазобедренных, коленных и голеностопных суставах. Можно предположить, что в этих случаях на фоне патологического тонического рефлекса развертывается цепь биомеханических изменений, узловым центром которой становится наклон таза вперед и сгибание в тазобедренных суставах, вызываемое преимущественно спастическим сокращением прямой мышцы бедра. Однако задача удержания тела в вертикальном положении, а также стремление к уменьшению мышечных усилий приводят в действие ряд компенсаторных приспособлений — усиление поясничного лордоза, вторичное сгибание в коленных и голеностопных суставах. Таким образом, в описанном патологическом комплексе наклон таза становится ведущей деформацией, а причиной ее — повышение тонуса прямой мышцы бедра. Клинические проявления гипертонуса этой мышцы: наклон таза, компенсаторный гиперлордоз и вторичную флексию или экстензию коленных суставов — мы объединили термином “ректус- синдром” (от дат. т. rectus femoris — прямая мышца бедра).
Ректус-синдром существенно влияет на характеристику позы и ходьбы больных со спастической диплегией.
Существует по крайней мере два варианта сохранения вертикальной позы у этих больных: разгибательный и сгибательный.
Как уже указывалось выше, они обусловлены наличием симметричного шейного или лабиринтного тонических рефлексов. В первом случае нижние конечности больного либо выпрямлены, либо, если активны оба рефлекса, слегка согнуты, при этом отмечается сильный наклон таза и резкий гиперлордоз. Во втором, более распространенном варианте, больной стоит на полусогнутых конечностях, при этом наклон таза менее выражен, а лордоз мало отличается от нормы. Создается впечатление, что типичная флексорная поза выступает в качестве биомеханической компенсации, призванной уменьшить прогрессирующую утомляемость мышц туловища в условиях наклона таза и резкого усиления естественных кривизн позвоночника.
Описанная компенсация достигается благодаря сгибанию конечностей в тазобедренных суставах, что способствует уменьшению натяжения прямых мышц бедра. Однако такая компенсация далека от совершенства и содержит в себе парадоксальное начало; сгибание в тазобедренных суставах приводит к сгибанию коленных, при котором прямые мышцы бедра вновь растягиваются. Стояние этих больных отличается крайней неустойчивостью и бывает чрезвычайно утомительным. Резко напряжены прямые мышцы бедра, которые контурируются под кожей в виде мощных валиков. У некоторых больных тоническое напряжение этих мышц вызывает локальные боли. Стремясь уменьшить их, больные периодически пытаются выпрямить колени, однако вскоре вновь “оседают”. Создается замкнутый порочный круг.
Ходьба больных при наличии rectus-синдрома характерна. Помимо тех особенностей, которыми отличается ходьба больных с ДЦП (С.А.Бортфельд, 1971; А.С.Витензон и др., 1971) у больных с rectus- синдромом имеются своеобразные колебания туловища в сагиттальной плоскости, особенно отчетливые в надтазовой области. В одноопорную фазу шага, когда бедро стремится к разгибанию, прямая мышца натягивается, и тотчас следует наклон таза вперед. Это вызывает усиление поясничного лордоза, соответственно которому происходит выпячивание живота и компенсаторное движение верхней части туловища кзади. В фазу же переноса, когда конечность сгибается в и натяжение прямой мышцы ослабевает, все описанные процессы протекают в обратной последовательности. Таким образом, при ходьбе таз и нижняя часть туловища совершают попеременные движения по дуге в передне-заднем направлении. Больной ходит с наклоном туловища вперед. Руки удерживает впереди туловища, балансируя ими для устойчивости. Общий центр тяжести проецируется кпереди от контура опоры. Темп ходьбы стремительный. Внезапная остановка затруднительна, больной, останавливаясь, как правило, делает еще несколько шагов вперед (явления про- пульсии). Носки обуви задевают за плоскость опоры, обувь быстро изнашивается. Для больного труден подъем по лестнице, преодоление небольших препятствий из-за резкого ограничения сгибания в коленном суставе.
Для выявления rectus-синдрома разработан ряд диагностических тестов, в основе которых лежит зависимость наклона таза от растяжения спастичной прямой мышцы бедра. Определение производят в положении больного лежа на спине, сидя и стоя на коленях.
У больных с гес/н^-синдромом в положении лежа на спине с выпрямленными конечностями грубой патологии обычно не определяется. Необходимо убедиться в отсутствии сгибательной контрактуры тазобедренного сустава. Поэтому больного укладывают так, чтобы его голени свободно свисали с края плоскости (рис. 35 А, Б). В этом случае, в отличие от нормы, коленные суставы больного продолжают оставаться в положении некоторого разгибания, удерживаемого спастически укороченными прямыми мышцами, которые, кроме того, вызывают наклон таза и вторичный гиперлордоз. Попытка пассивно согнуть колени хотя бы до прямого угла резко усиливает наклон таза и лордоз поясничного отдела позвоночника. Если расстояние между вершиной лордоза и плоскостью больше 5—6 см, и он резко увеличивается при сгибании колена (в тяжелых случаях до 10—12 см), тест свидетельствует о наличии rectus-синдрома. Аналогичный эффект наблюдается у больного в положении сидя с опущенными голенями. И в этом случае сгибание коленных суставов вызывает отчетливый наклон таза и гиперлордоз.
В наиболее резкой форме гес/ш-синдром проявляется в положении стоя на коленях с полностью разогнутыми тазобедренными суставами.
Даже в процессе подготовки к выполнению этого задания больные с тлдо-синдромом испытывают значительные трудности, связанные с ограничением сгибания в коленных суставах. Удержание вертикальной позы в положении стоя на коленях при наличии фиксированного наклона таза представляет для таких больных сложную двигательную задачу, так как стабилизация центра тяжести вызывает необходимость запрокидывания туловища кзади.
E.Bleck (1971) описывает тест для выяснения заинтересованности прямой мышцы бедра в образовании сгибательной контрактуры тазобедренного сустава (rectus-тест), определяемый в положении больного на животе. Исследующий сгибает ногу в коленном суставе и определяет глубину лордоза поясничного отдела позвоночника. Тест,
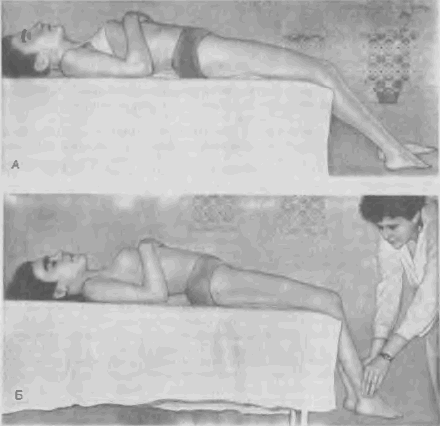
Рис. 35 (А, Б). Клиническое тестирование rectus-синдрома (объяснение в тексте).
предлагаемый нами, имеет преимущество в более доступном и объективном цифровом определении динамики глубины лордоза.
/tecTw-синдром следует дифференцировать со сгибательной контрактурой тазобедренного сустава, так как они отличаются принципиально.
Если сгибательная контрактура тазобедренного сустава любой этиологии является состоянием фиксированного сгибания бедра относительно таза и локализуется только в области этого сустава, то гесгш-синдром является патологической синергией, т.е. ситуацией не фиксированной и проявляющей себя только при непременных содружественных движениях тазобедренного и коленного суставов. Это легко доказать путем клинического тестирования.
Так, если больного со сгибательной контрактурой тазобедренного сустава уложить на спину, то на больной стороне бедро будет согнуто. По мере его пассивного разгибания происходит углубление поясничного лордоза. При гатиу-синдроме больной лежит с полностью выпрямленными ногами, поясничный лордоз обычно в пределах нормы.
Для определения степени контрактуры бедро здоровой ноги сгибают до полного устранения лордоза. При этом бедро на больной стороне устанавливается в положении сгибания, соответствующего величине контрактуры. При гесшу-синдроме этот тест отрицателен.
В отличие от сгибательной контрактуры тазобедренного сустава при гесшу-синдроме сгибание колена вызывает углубление лордоза, глубина которого соответствует степени спастического укорочения мышцы (рис. 35 А, Б). Этот феномен положен в основу клинического тестирования гесгиу-синдрома.
Следует отметить, что у некоторых больных, особенно детей 5—6 лет, определение rectus-теста затруднительно, так как в положении тестирования мобильный позвоночник может компенсировать наклон таза вперед, и больной в этом случае будет лежать со свободно свисающими голенями, согнутыми под углом 90", что ставит под сомнение наличие положительного теста.
У этих больных для выявления rectus-теста целесообразно произвести сгибание в тазобедренном и коленном суставах одной ноги, тогда сгибание контрлатерального колена до 90’, как требуется в тесте, будет вызывать значительное сопротивление. Этот же признак дифференцирует тест от сгибательной контрактуры тазобедренного сустава.
Как следует из сказанного, спастическая контрактура прямой мышцы бедра, обусловливающая наклон таза вперед, не идентична сгибательной контрактуре тазобедренного сустава. Это важно учитывать при выборе способа хирургической коррекции, так как игнорирование rectus-теста может повести к неоправданно большой травматичной операции типа Roosth (1971) и др.
Синдром, обусловленный патологическим тонусом внутренней группы сгибателей коленного сустава: нежной, полусухожильной и полуперепончатой мышцами, мы назвали для краткости hamstjing- синдромом (от англ, hamstring — сгибатели голени). Двуглавая мышца'/по нашим наблюдениям, принимает значительно меньшее участие в образовании hamstring-синдрома. Мышцы этой группы являются двусуставными: разгибают тазобедренный и сгибают коленный сустав при выполнении элементарных движений. Кроме того, эти мышцы производят внутреннюю ротацию в положении согнутого колена (E.Bleck, 1971). При ходьбе мышцы, сгибающие колено, по данным Витензона (1982), выполняют преимущественно коррекционную функцию.
Больной с Лятуггш^-синдромом стоит на согнутых в коленных суставах ногах, стопы в положении эквинуса, иногда больной нагружает всю подошвенную поверхность стоп. В зависимости от степени гипертонуса и укорочения внутренних сгибателей голени компенсация неустойчивости позы будет иметь свои особенности.
Возможны три варианта компенсации для удержания вертикальной позы у больного со спастической контрактурой внутренних сгибателей голени (Aawjfring-синдромом).
При первом варианте больной стоит на согнутых ногах, но положение тгцза и туловища не изменено, или имеется легкий наклон туловища вперед. Вертикаль общего центра тяжести проходит в пределах площади опоры. Больной стоит и ходит без дополнительной опоры, достаточно устойчив при ходьбе. Темп ходьбы замедлен, фазы опорного периода стерты. Отмечаются колебания таза в сагиттальной плоскости.
При втором варианте стояние больного затруднено тяжелой контрактурой сгибателей голени. В данном случае укороченные мышцы оказывают влияние на таз, отклоняя его кзади. Вертикаль общего центра тяжести проходит кзади от площади опоры. Для того, чтобы приблизить проекцию вертикали общего центра тяжести к контуру опоры, больной наклоняет плечевой пояс и голову вперед. При этом возникает довольно резкий тотальный кифоз позвоночника. Самостоятельная ходьба в этой ситуации резко затруднена. Некоторые больные могут ходить без дополнительной опоры, но рисунок их ходьбы резко обезображен: ноги согнуты в коленных суставах довольно значительно (до 110°). Больной выносит руки вперед и при ходьбе балансирует ими в горизонтальной плоскости для устойчивости или пользуется костылями, вынося их далеко впереди себя.
В третьем варианте компенсации больные передвигаются только с поддержкой сопровождающего сзади, провисая на его руках и расширяя таким образом площадь опоры. Попытка сесть с выпрямленными ногами для больных с Лаети/гг'^-синдромом затруднительна, сопровождается тотальным кифозом позвоночника, а тяжелым больным не удается вовсе.
Для определения степени участия сгибателей голени в формировании описанного синдрома мы пользуемся следующим тестом. Больной лежит на спине с выпрямленными в тазобедренных и коленных суставах ногами. Исследующий сгибает ногу больного в тазобедренном суставе до угла 90', после чего пассивно разгибает колено, прижимая противоположную ногу к плоскости кушетки. В связи с гипертонусом внутренних сгибателей голени пассивное разгибание коленного сустава будет затруднено. Если угол возможного пассивного разгибания не превышает 100—ПО' (а при тяжелой степени — 85—90'), тест считается положительным, а сгибательная установка коленного сустава трактуется как ведущая деформация (рис. 36 А, Б).
Hamstring-синдром не всегда сопровождается фиксированной контрактурой коленного сустава. Отсутствие контрактуры отнюдь не отрицает самого синдрома, который зависит от гипертонуса внутренних сгибателей голени. В более тяжелых случаях возможна истинная морфологическая сгибательная контрактура коленного сустава, в которой наравне с внутренними сгибателями голени принимает участие двуглавая мышца бедра (у 16,6% больных, по нашим данным).
Одним из самых сложных и спорных является вопрос о причинах внутренней ротации бедра и способах ее коррекции. По-видимому,
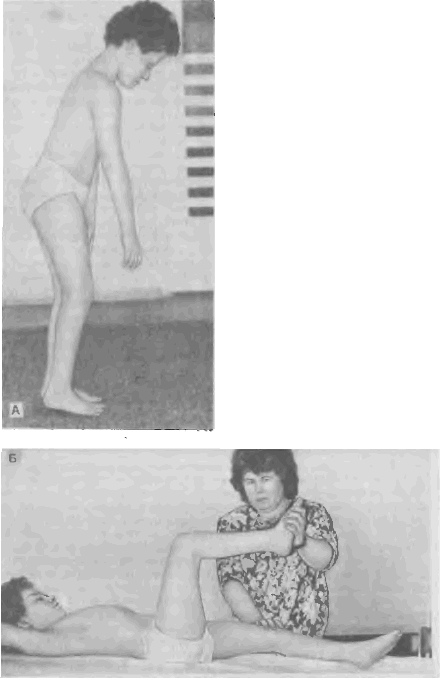
Рис. 36 (А, В). Больной сhamstring-синдромом:
А — вертикальная поза больного; Б — клиническое тестирование hamstring-синдрома (объяснение в тексте).
внутренняя ротация бедра может быть обусловлена как мышечным компонентом, так и костным. В вопросе заинтересованности определенных групп мышц в образовании ротации бедра внутрь мнения исследователей расходятся. Одни считают ее причиной спастичность мышцы, напрягающей широкую фасцию бедра, передней порции средней и малой ягодичной мышцы, другие — гипертонусом приводящих мышц, третьи объясняют патологическую внутреннюю ротацию бедра гипертонусом внутренних сгибателей голени.
Кроме того, существует мнение, что внутренняя ротация при стоянии и ходьбе обусловлена костной патологией, в частности, антеторзи- ей головки бедренной кости и coxa valga. По данным E.Bleck (1971), антеторзия головки бедра при наличии патологической внутренней ротации бедра равна в среднем 55 ° при норме 27 °. Как бы то ни было, но многочисленные наблюдения позволяют утверждать, что ротация бедра внутрь чаще обусловлена дисбалансом мышечного тонуса и силы, чем изменениями в скелете, и'заметно чаще сопровождается спастическим напряжением наружной группы мышц тазобедренного сустава, чем задней и внутренней.
В патологическом стереотипе стояния и ходьбы чаще других нами отмечалось сочетание внутренней ротации бедер с гесп/у-синдромом, когда к признакам, свойственным последнему, присоединяется внутренняя ротация бедер. В этих случаях создается качественно новый патологический двигательный комплекс, названный нами ректус- ротационным синдромом. Ему свойственны закономерно повторяющиеся признаки: особенности позы и ходьбы (рис. 37), гиперлордоз при rectus-тесте, ограничение или отсутствие наружной ротации при специальном тестировании, положительный симптом Тренделенбурга при стоянии и ходьбе, анормальные колебания туловища.
При сгибательном варианте гесп/у-синдрома в сочетании с внутренней ротацией больной стоит на согнутых, ротированных внутрь ногах, сгибательная позиция и внутренняя ротация бедер создают впечатление вальгуса коленных суставов. Стопы установлены в положении эквинуса или эквиноваруса, также ротированы внутрь, в тяжелых случаях до 70° к направлению движения (в норме стопы ротированы на 8—10° кнаружи), туловище наклонено вперед, лордоз поясничного отдела позвоночника может быть в пределах нормы или меньше.
При разгибательном варианте гатиу-синдрома, сочетающегося с внутренней ротацией бедер, больной стоит на прямых, несги- бающихся ногах, бедра ротированы внутрь в пределах 45—50°. Стопы в эквиноварусе, установлены также во внутренней ротации. Резко выражен гиперлордоз поясничного отдела позвоночника.
У больных обеих групп отмечается неустойчивость таза, проявляющая себя в положительном симптоме Тренделенбурга и колебаниях туловища, структура которых довольно сложна и включает в себя колебания таза и туловища в сагиттальной, фронтальной и горизонтальной плоскостях. В периоде переноса колебания происходят в сагиттальной плоскости, а в периоде опоры таз наклоняется в сторону неопорной ноги и ротируется относительно опорной конечности в горизонтальной плоскости. Плечевой пояс наклоняется в сторону, противоположную наклону таза. Все эти колебания имеют место при ходьбе здорового человека, но у больных с детским церебральным параличом они значительно больше выражены. Больные обычно жалуются на некосметическую ходьбу, особенно в отношении фронтальных колебаний туловища.
Нами предложено устройство для коррекции движения человека при ходьбе с датчиком положения туловища и звуковым индикатором. С помощью этого устройства было установлено, в частности, что общая амплитуда колебаний туловища во фронтальной плоскости при ходьбе этих больных в крайних случаях достигает 40—60° против 10— 15° в норме (В.Е.Беленький, 1971). Симптом Тренделенбурга, по рентгенологическим данным, при одноопорном стоянии характеризуется опусканием таза в сторону неопорной ноги до 4—6 см (на передне-задних рентгенограммах больных измерялось расстояние между двумя горизонталями, проведенными от правого и левого седалищных бугров). Глубина лордоза при тесте в тяжелых случаях достигает 10—12 см.
Для выявления мышц, ответственных за патологическую внутреннюю ротацию, предложено несколько тестов.
Tardieu, например, предлагает пальпаторно определять степень напряжения ягодичной мышцы и мышцы, напрягающей широкую фасцию бедра. При пассивной наружной ротации выпрямленной ноги в положении больного лежа на спине определяется втяжение тканей в области проекции этих мышц.
Мы пользуемся собственным тестом для определения патологической ротации бедра.
Поза больного та же, что при определении rectus-теста. К мыщелкам бедра с помощью присосок фиксируется специальный ротациометр, который представляет собой металлическую пружинящую скобу, на вершине которой прикреплен транспортир с отвесом и стрелкой на нем. Измеряется исходная величина ротации. Затем колено больного вращают кнаружи и кнутри, отмечая соответственно внутреннюю ротацию бедра и наружную по показаниям стрелки. Таким образом получают цифровые значения исходной позиции бедт ра, внутренней и наружной его ротации.
Нами проведена серия исследований на здоровых детях и подростках разных возрастных групп. Было обнаружено, что при идентичных условиях в норме ротация бедра кнутри и кнаружи приблизительно одинакова и достигает 30—50 ° в одну сторону. У больных же ДЦП с гесгдо-ротационным синдромом объем внутренней ротации достигает 70—90 °, в то время как наружная ротация ограничена пределами 10—20 °, а в тяжелых случаях отсутствует вовсе.
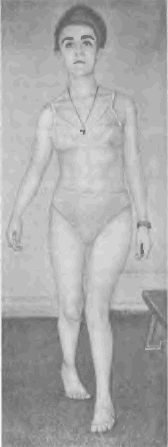
Рис. 37. Поза и ходьба больной rectus-ротационным синдромом
Существенно при этом, что в положении лежа на спине со свободно свисающими голенями тестирование наружной ротации сопряжено с преодолением сопротивления средней ягодичной и напрягающей широкую фасцию мышц. В тяжелых случаях у больных в положении лежа на плоскости, а также сидя в позе для теста сохраняется фиксированная внутренняя ротация бедер.
По нашим усредненным ротациометрическим данным, у больных с тшде-ротационным синдромом отношение объема наружной ротации к внутренней определяется соответственно как 1:2.
Как было указано, патологическая внутренняя ротация может быть обусловлена также гипертонусом или спастической контрактурой внутренней группы мышц-сгибателей голени.
Ответственность за внутреннюю ротацию бедра нежной, полусу- хожильной и полуперепончатой мышц определяли следующим образом. Бедро тестируемой ноги устанавливали вертикально. Затем пассивно разгибали колено (противоположная нога прижимается к плоскости). Если при разгибании колена возникает сопротивление спастически сокращенной нежной, полусухожильной и полуперепончатой мышц с одновременно нарастающим вращением бедра внутрь, тест считается положительным.
Внутреннюю ротацию бедра мышечной этиологии нужно дифференцировать с ротацией костного происхождения. Эти сведения дает рентгенограмма тазобедренных суставов в передне-задней проекции, на которой определяется антеторзия головки и шейки бедра. Следует отметить, что внутренняя ротация бедра может определяться как самостоятельная деформация, не сочетающаяся с гипертонусом прямой мышцы, внутренних сгибателей голени или приводящих мышц тазобедренного сустава. Участие этих мышц в формировании указанной деформации доказывает успех операции Барра, которая заключается в пересадке передней порции средней ягодичной мышцы и мышцы, напрягающей широкую фасцию бедра, дорзально по крылу таза.
Сравнительный анализ стояния и ходьбы при различных синдромах двигательных нарушений выявляет, что деформирующие факторы действуют в каждом из синдромов преимущественно в сагиттальной или во фронтальной плоскостях.
В частности, при rectus- и hamstring-синдромах, изменения позы и ходьбы развиваются в сагиттальной плоскости, при аддукторном — во фронтальной. Это достаточно схематичное разделение дает представление о том, мышцы какой группы заинтересованы в формировании синдрома.
Известно, что для сохранения устойчивого вертикального положения тела человека необходимо, чтобы вертикаль общего центра тяжести (ОЦТ) находилась в пределах площади опоры. Любое смещение вертикали ОЦТ в сагиттальной, фронтальной или горизонтальной плоскостях нарушает устойчивое равновесие тела.
Для rectus- и йшт//тл£-синдромов деформирующее позу мышечное воздействие развивается в сагиттальной плоскости, поскольку действие на таз мышц, организующих эти синдромы, происходит преимущественно в этом направлении. Прямая мышца бедра, например, действует только в сагиттальной плоскости, внутренние сгибатели голени в определенных биомеханических ситуациях могут проявлять свое действие еще и во фронтальной плоскости, производя приведение бедра, и в горизонтальной, действуя как внутренние ротаторы. Клинически это проявляется в неустойчивости стояния больных в передне-заднем направлении, необходимости использования при стоянии и ходьбе дополнительной опоры или поддержки сопровождающего.
Помимо клинического сходства rectus- и hamstring-синдромов на передне-задних рентгенограммах таза отмечаются однотипные признаки: вертикальное стояние крыльев таза, coxa valga. В то же время головки бедра находятся в вертлужных впадинах достаточно глубоко, как правило, покрыты крышей вертлужной впадины полностью, ацетабулярный индекс если и был выше нормы, то очень незначительно, линия Шентона не была нарушена. Однако между этими двумя синдромами имеются и существенные различия. Больной с ректус- синдромом компенсирует неустойчивость вертикальной позы увеличением глубины поясничного лордоза или наклоном туловища вперед и сгибанием коленных суставов. В связи с ограничением сгибания коленных суставов из-за противодействия спастических прямых мышц бедра (прямая мышца бедра является единственной двусуставной головкой четырехглавой мышцы бедра — основного разгибателя сустава) больной с трудом встает на колени, а иногда вовсе не может удержать туловище и падает вперед. Больной с hamstring-синдромом, напротив, достаточно легко и устойчиво удерживает вертикальную позу стоя на коленях, даже в тех случаях, если мог стоять на выпрямленных ногах, насколько это было возможно, только с поддержкой сопровождающего сзади.
При аддукторном синдроме, когда ведущей деформацией является гипертонус или контрактура аддукторов бедра, деформирующее воздействие на позу и ходьбу проявляется преимущественно во фронтальной плоскости. При стоянии определяется неустойчивость таза и нижней части туловища во фронтальной плоскости, симптом Тренде- ленбурга положителен, больной не может стоять на одной ноге. При ходьбе отмечаются колебания туловища во фронтальной плоскости, что вынуждает больного пользоваться дополнительной опорой, за счет которой он расширяет контур опоры в стороны, широко расставляя трости или костыли.
Та же клиническая симптоматика наблюдается при стоянии и ходьбе больного со слабостью мышц наружной поверхности таза, ответственных за удержание устойчивого положения его во фронтальной плоскости — средней и малой ягодичной мышц и мышцы, натягивающей широкую фасцию бедра.
На передне-задних рентгенограммах таза и тазобедренных суставов отмечаются признаки дисплазии тазобедренных суставов, подвывиха и вывиха бедра. Последний отмечается значительно чаще после 5—7 лет, о чем свидетельствуют также данные других авторов.
Дифференциальным признаком между описанными изменениями стояния и ходьбы, определяющими тактику хирургической коррекции, является наличие положительного теста на спастическую контрактуру аддукторов бедер в первом случае и слабость мышц наружной поверхности тазобедренного сустава, проявляющую себя в ограничении отведения бедра, и отрицательном тесте на спастичность аддукторов бедра — во втором случае.
Присоединение ротационного компонента к описанным синдромам добавляет к ним изменения позы в горизонтальной плоскости: ротацию бедра внутрь или ротацию таза относительно опорной ноги, обусловливающие ротационные движения туловища при ходьбе.
Синдром двигательных нарушений, обусловленных спастической контрактурой трехглавой мышцы голени, назван rn'ce/w-синдромом.
Клинически этот синдром характеризуется эквинуйом стопы. Вертикальная поза при двустороннем эквинусе, как ведущей деформации, подробно описана Тардье, С.А.Бортфельд и др.
Для дифференциальной диагностики применяется следующий тест: больной лежит на животе с выпрямленными ногами. Исследующий сгибает колено больного и коррегирует эквинус стопы до 90 °. Затем разгибает колено больного. Если за эквинус ответственна только икроножная мышца, то при разгибании колена он появляется вновь и теперь уже с трудом поддается коррекции, или она становится невозможной.
Эквинус стопы, степень которого не зависит от сгибания коленного сустава, обусловлен спастической контрактурой всех трех головок т. triceps surae.
Следует отметить, что при triceps-синдроме эквинус может проявляться только в положении стоя и отсутствует в положении лежа. В этом случае он является проявлением патологического тонического рефлекса и, по-видимому, целесообразно коррегировать его протезными, а не ортопедическими средствами, тем более хирургическими. Рентгенологическая диагностика разновидностей эквинуса стопы дана в главе II.
Дискинезии в виде глобальной сгибательной синергии и тибиаль- ной синкинезии Штрюмпеля в сочетании с феноменом Вестфаля образуют симптомокомплекс позы и ходьбы, который мы определили как тибиальиый синдром.
Тибиальный синдром развивается вторично чаще всего после вмешательств на трехглавой мышце голени. (Наиболее часто он отмечается после удлинения ахиллова сухожилия, реже — после операций на икроножной мышце.) Возраст больных с описанным осложнением колебался от 5 до 18 лет. Тибиальный синдром как первично развившийся (без хирургических вмешательств на трехглавой мышце голени) мы наблюдали значительно реже. Природа его остается не выясненной.
Механизм вторичного тибиального синдрома представляется следующим образом: хирургическое вмешательство, направленное на удлинение сухожилия или мышцы, как сказано выше, снижает активность рефлекса на растяжение. При одновременном присутствии по-


Рис. 38. (А, Б). Больной с тибиалъным синдромом после операции удлинения ахилловых сухожилий:
А — стояние больного с тибиальным синдромом; Б — избыточная подвижность голеностопного сустава.
вышенного фиксационного рефлекса и выраженной в разной степени глобальной сгибательной синергии или тибиального феномена Штрюмпеля постепенно возникает функциональная несостоятельность трехглавой мышцы голени. Создается дисбаланс тонуса и силы между передней и задней группами мышц голени. Формируется нестабильность голеностопного сустава в сагиттальной плоскости, что характеризуется наклоном голени кпереди при фиксированной стопе. Для удержания туловища в вертикальном положении больные вынуждены согнуть ноги в коленном суставе (“осаживаться”) (рис. 38 А, Б).
Тибиальный синдром формируется постепенно в течение полутора— трех лет после хирургического вмешательства и включает в себя ряд постоянно присутствующих признаков. Эти больные стоят и ходят на согнутых в коленных суставах ногах.
Темп ходьбы замедлен. Ослаблен или отсутствует задний толчок, значительно увеличены вертикальные колебания туловища при ходьбе. Больные не могут длительно стоять на выпрямленных ногах, снижается общая двигательная активность. У большинства из них наблюдаются сгибательные контрактуры в коленных суставах. Объем пассивных движений в голеностопном суставе не ограничен, даже избыточен, особенно при резкой функциональной несостоятельности трехглавой мышцы голени. Активные движения при фиксированном разогнутом колене отсутствуют или в пределах качательных, в то время как в автоматизированном режиме (при тестировании тиби- ального феномена Штрюмпеля) тыльное сгибание стопы может доходить до угла 30—35 ° (рис. 38 Б).
Рентгенологическая картина стопы и голеностопного сустава у больных с тибиальным синдромом типичная (рис. 39). Отмечается наклон голени кпереди. Пяточно-подошвенный угол, характеризующий величину наклона пятки, увеличен, имеется тенденция к пяточной установке стопы. Высота продольного свода стопы увеличивается незначительно.
Особые изменения претерпевает таранная кость, которая находится в положении заднего (пяточного) подвывиха и укорочена. У ряда больных ее шейка утончается, разделяет таранную кость на две части (таранная кость приобретает форму песочных часов) в результате постоянного давления на нее передней суставной поверхности дистального эпифиза большеберцовой кости.
Наблюдения показывают, что тяжесть двигательных нарушений прямо зависит от степени выраженности тибиального феномена Штрюмпеля или глобальной сгибательной синергии, которые характеризуются величиной угла тыльного сгибания стопы в автоматизированном режиме и в конечном итоге определяют способность больного вертикально удерживать туловище и ходить. По этому признаку е больные разделены на три группы.
У больных первой группы — с легкой степенью тяжести двига- льного дефекта величина тыльного автоматизированного сгибания стопы составляет 75—70°, они ходят и стоят самостоятельно или с помощью одной, двух тросточек.
У больных второй группы — со средней степенью тяжести — величина непроизвольного тыльного сгибания стопы составляет 65— 60 °. Они стоят и ходят только с помощью широко расставленных тросточек или костылей, увеличивая таким образом контур опоры.
Непроизвольное тыльное сгибание стопы, доходящее до 45° и меньше, нами расценивалось как тяжелая степень выраженности тибиального синдрома. Эти больные составили третью группу. Они не способны удерживать туловище в вертикальном положении, самостоятельно ходить и передвигаются только с поддержкой сопровождающего сзади, провисая на его руках.
Дифференциальная диагностика синдрома дана в главе III.
В комплексе дифференциально-диагностического обследования двигательных нарушений больных детским церебральным параличом важное место занимает диагностика первичной и вторичной дефор
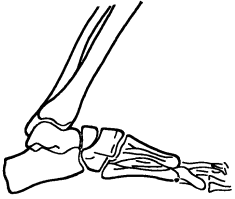
Рис. 39. Скиаграмма стопы больного с тибиальным синдромом.
мации, которая в какой-то степени перекликается с дифференциальной диагностикой ведущей деформации.
Вторичные деформации могут развиваться в любом из суставов нижней конечности.
Как правило, они развиваются и выше, и ниже деформаций, первично обусловленных, и редко бывают фиксированными. Вторичные деформации являются, по-видимому, компенсацией неустойчивости вертикальной позы у передвигающихся больных.
Для дифференциальной диагностики используется метод фиксации сустава гипсовой повязкой. Если ограничение подвижности сустава повязкой усугубляет патологический рисунок позы и ходьбы, деформация трактуется как вторичная.
Примером может служить фиксация коленного сустава при сгибательном варианте гесПн-синдрома, которая вызывает наклон туловища вперед и усугубляет тем самым патологическую позу.
Описанные синдромы не исчерпывают всего многообразия клинической симптоматики двигательных расстройств при детском церебральном параличе и включают в основном особенности симметричной ходьбы.
С.А.Бортфельд (1973) описала так называемую несимметричную ходьбу, которая имеет место при спастической диплегии и при гемипарезе.
У больных с асимметричной ходьбой деформации правой и левой конечности различны: например, эквиноварус одной стопы и эквиновальгус — другой; сгибательная поза одной конечности и отсутствие ее на контрлатеральной; ротация внутрь только одного бедра, второе при этом может быть в нормальной позиции и т.д.
Кроме того, при детском церебральном параличе имеют место такие деформации, как вальгус коленного сустава, рекурвация его, горзия голени кнаружи как следствие компенсации патологической внутренней ротации бедра.
Особое место занимают деформации суставов нижней конечности, которые развились после неадекватного хирургического вмешательства.
К сожалению, они достаточно многообразны и относятся к так называемым обратным деформациям: это пяточная деформация стопы после удлинения ахиллова сухожилия, отводящая установка бедер вследствие миотомии аддукторов бедер с резекцией запирательного нерва, рекурвация или вальгус коленного сустава после удлинения или пересадки сгибательной голени, подвывих голени кзади в результате хирургической коррекции резко выраженной и длительно существующей фиксированной сгибательной контрактуры коленного сустава и др.
Развитие указанных деформаций вносит свои особенности в патологический стереотип стояния и ходьбы больных с детским церебральным параличом, усложняя и без того достаточно трудную диагностику и тактику двигательной реабилитации.
Описанные синдромы двигательных нарушений наблюдаются у передвигающихся больных.
Но при детском церебральном параличе достаточно велик контингент непередвигающихся больных, имеющих тем не менее потенциальные возможности для стояния и ходьбы.
Эти больные имеют достаточно развитые выпрямительные рефлексы, могут удерживать туловище в вертикальном положении, хват и опора руками могут обеспечивать удержание костылей. У этих больных имеются фиксированные сгибательные и приводящие контрактуры тазобедренных суставов, сгибательные контрактуры коленных суставов, фиксированные деформации стоп. Деформации сочетаются с глубоким парезом мышц конечностей, гипотрофией и атрофией их.
Степень деструктивных изменений в мышцах при гистологических исследованиях коррелирует с тяжестью поражения. Деформации, как правило, симметричные и локализуются во многих суставах одновременно. Эти больные нуждаются в многоэтапном хирургическом лечении и протезировании после коррекции деформаций. Необходимость массивных и порой травматичных хирургических вмешательств предъявляет достаточно высокие требования к соматическому состоянию и психологической настроенности больного. В то же время следует отметить, что прогноз в отношении двигательной реабилитации, по нашему материалу, в общем благоприятен: 28% непередвигающихся больных после лечения и протезирования получили возможность к самостоятельному передвижению.
Тяжелая степень выраженности деформаций конечностей, невозможность удержать туловище вертикально, отсутствие или резкое ограничение функции рук, патологические тонические рефлексы, стойкие патологические синергии и синкинезии, вывих бедра, как правило, с болевым синдромом, делают невозможным передвижение некоторых больных. Их число относительно остальных групп невелико. Задача ортопеда-хирурга в данном случае состоит в обеспечении возможности гигиенического ухода (например, миотомия аддукторов бедер при перекресте ног), лечении болевого синдрома при вывихе бедра.
Итак, мы рассматриваем деформации опорно-двигательного аппарата у детей с ДЦП не как отдельные поражения суставов конечностей, а в комплексе, учитывая главным образом особенности стояния и ходьбы при этой ситуации, связывая их с неврологическими симптомами, характерными для этого заболевания, и выделяя отдельные синдромы двигательных расстройств. В рамках синдрома мы выделяем ведущую деформацию, которая является ключом синдрома и образуется гипертонусом или спастической контрактурой какой-то определенной мышцы или группы мышц, по наименованию которых называем синдром.
| Назад | Оглавление | Далее |