Медицинская реабилитация
Взгляд на будущее спинальной хирургии при острой травме спинного мозга и травматической болезни
Реконструктивные микрохирургические операции на спинном мозге, разработанные в нашем институте, без всякого сомнения должны стать необходимостью при острой травме спинного мозга и травматической болезни. Хотя они очень сложные и, по словам Сергея Павловича Миронова, их сложно тиражировать, пока делаем только мы!
Но с ответственностью могу сказать, что одна только костная декомпрессия спинного мозга при его травме и стабилизация позвоночника явно не достаточны без микрохирургической операции, разработанной в ЦИТО.
Контузия спинного мозга при тяжелой травме быстро вызывает его отек, гематомиелию. А это непременно приводит к ликворному блоку. Ведь твердая мозговая оболочка очень прочная. И так называемой декомпрессии спинного мозга (подчеркиваю, при тяжелой травме!!) к сожалению не всегда достаточно. Однако, эти операции продолжают выполнять как в травматологических учреждения, так и в специализированных отделениях позвоночно-спинномозговой травмы.
А для выполнения микрохирургического этапа необходим микронейрохирург, владеющий именно техникой сосудистого шва. Нейрохирургический шов на спинном мозге и твердой мозговой оболочке не подходит для этой цели.
Естественно, мы находимся только в начале пути решения спинальной проблемы. Последние годы при травматической болезни спинного мозга используют клеточные технологии. Однако, для того, чтобы ответить на вопрос: какие клетки лучше, и в каких случаях они необходимы, нужно время.
Есть и другой путь. И путь этот, как нам представляется, весьма обнадеживающий и перспективный: создать «электронный протез» спинного мозга наподобие уже созданного «искусственного сердца».

За обсуждением новых экспериментов на животных по проблеме создания «электронного протеза» спинного мозга (профессора А.Н. Шальнев и Г.А. Степанов, 2008 г.)
Современная наука, особенно за последние десятилетия, сделала огромный прорыв, ей под силу и создание такого «электронного спинного мозга». Без сомнения, реализация данной программы требует больших финансовых инвестиций. Но я считаю, что это необходимо не только для пострадавших, но и для престижа нашей страны. У российских ученых огромный потенциал, но, к сожалению, многие их идеи перекачиваются за рубеж.
Все новое надо начинать с молодыми учеными!
(Г.А. Степанов и ветврач О.С. Зайцева. ЦИТО им Н.Н. Приорова, июль, 2008 г.)
В нашем институте в этом направлении уже сделан первый шаг. В январе 2008 г. на Ученом совете было получено разрешение на проведение экспериментальной работы по созданию сосудистоневроэлектропроводного трансплантата с включением в его состав серебряных нитей. Начаты весьма перспективные опыты на крысах, в которых принимают участие профессор А.Н. Шальнев и врач О.С. Зайцева. Профессор В.В. Троценко нарисовал схемы этой операции.
Смысл экспериментов заключается в том, что в разработанный нами сосудисто-невральный трансплантат вводят серебряные нити диаметром 0,05 мм. Такие нити были ранее использованы при изготовлении электропроводных сосудистых протезов, которые применены у больных при протезировании магистральных сосудов (аорты, подвздошных и бедренных артерий). Вводимые в трансплантат серебряные нити должны прежде всего уменьшить риск воспалительных процессов вокруг спинного мозга, а следовательно уменьшить и рубцевание. Кроме того, серебряные нити (серебро — лучший антисептик и проводник электрического тока) могут улучшить проводимость нервных импульсов по спинному мозгу в области травмы.
Уже начаты опыты на крысах и получены обнадеживающие результаты. Без сомнения, это первый шаг на пути создания и «электронного спинного мозга». Необходимо посмотреть как ведет себя металл внутри спинного мозга. Не будет ли спастика в задних конечностях животного?
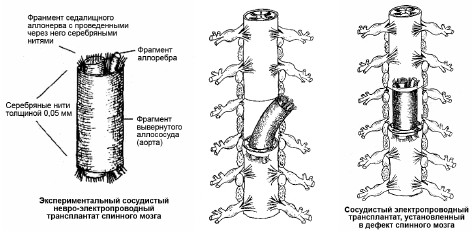
Схемы имплантации сосудистоневроэлектропроводного трансплантата в дефект спинного мозга в эксперименте. Рисунки В.В. Троценко
В дальнейшем мы планируем с помощью электроники и современных компьютерных технологий, нанотехнологий создать микрочип, имплантируемый в спинной мозг, наподобие кардиостимулятора (срок службы до 25 лет).
Микрочип, расположенный в дефекте спинного мозга, будет считывать миллионы импульсов головного мозга и передавать их в периферический участок. Это, конечно, мое предположение. Читатель может подумать, что это фантазия! Но при современном развитии науки это возможно.
Не исключена возможность для усиления импульсов, идущих из головного мозга, использовать разработанный нами биоэнергетический шлем.
Ведь совершенно четко установлено, что чем «активнее мозг человека» тем лучше результаты операций на спинном мозге. Известно много случаев, когда мощный стресс способствовал восстановлению проводимости по спинному мозгу. Конечно не при полном разрыве спинного мозга, а только при его контузии, без нарушения его целостности.
Такой пример из жизни я уже приводил в книге «На аукционе жизни и смерти». Может быть это все наша фантазия, но определенная цель у нас есть. А в науке главное — тяжкий труд познания, истины, сути. Ведь в 1995 г., когда мы начинали осваивать хирургию спинного мозга, тоже не думали, что к нам в институт будут приезжать опытные нейрохирурги, чтобы посмотреть наши операции.
Вот два типичных клинических примера восстановления ликвороциркуляции при рубцовых деформациях спинного мозга и его оболочек после травмы позвоночника.
1. Больной С, 51 года, поступил 20.06.05 с диагнозом: травматическая болезнь спинного мозга, последствия перелома Т7 позвонка; состояние после транспедикуллярной стабилизации Т7-Т8 позвонков; нижняя спастическая параплегия; нарушение функции тазовых органов; состояние после пластики спинного мозга комбинированным сосудисто-невральным трансплантатом. Травма получена 14.10.03 в результате падения груза на шейно-грудной отдел. Сразу наступили нарушения движений и чувствительности. Был доставлен в Тульскую областную больницу, где 15.10.03 произведена декомпрессионная ламинэктомия Т7-Т8 позвонков. 29.10.03 наложена пункционная эпицистостома. После операции положительной динамики в неврологическом статусе не отмечалось. Через 1,5 года поступил в ЦИТО для оперативного лечения.
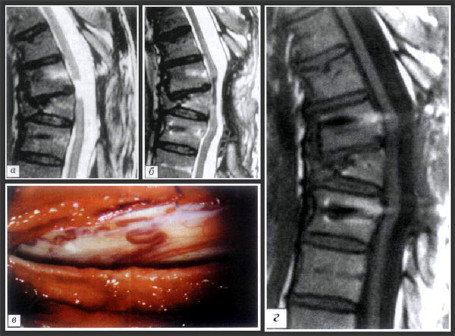
Больной С. Диагноз: травматическая болезнь спинного мозга, последствия перелома Т7 позвонка
а - МРТ при поступлении в ЦИТО: киста на уровне Т6-Т7 позвонков;
б - МРТ через 3 мес после пластики дефекта спинного мозга: выраженный стеноз позвоночного канала в области Т7-Т8 (над трансплантатом);
в - фото на операции: сосудисто-невральный трансплантат просвечивается сквозь арахноидальную оболочку, виден шов мягкой мозговой оболочки;
г - МРТ через 3 нед после пластики твердой мозговой оболочки: стеноз устранен, восстановлена ликвороциркуляция.
При МРТ на уровне Т6-Т7 обнаружена киста. 25.04.05 выполнена операция: расширенная ламинэктомия Т6-Т8, менингомиелорадикулолиз, вскрытие и санация кисты, боковая пластика дефекта спинного мозга комбинированным сосудисто-невральным аутотрансплантатом. Послеоперационное течение без особенностей, рана зажила первичным натяжением. Однако у пациента стали нарастать боли в позвоночнике на уровне Т6-Т8. Поступил повторно для обследования. На КТ Т6-Т10 позвонков: усиление физиологического кифоза, снижение высоты и деформация тела Т8 позвонка, резкое сужение межпозвонкового пространства на уровне Т7-Т8. На МРТ: позвоночный канал на уровне нижней замыкательной пластины Т7 позвонка деформирован, но проходим для контрастного вещества, имеет четкие контуры, тень спинного мозга на уровне Т7-Т8 деформирована, сужена, непрерывна, рецидива кисты нет. Имеется выраженный стеноз субарахноидального пространства в области Т7-Т8 над трансплантатом.
Мы связали появление выраженного болевого синдрома со стенозом позвоночного канала и затруднением ликвороциркуляции. Через 3 мес после предыдущей операции выполнено повторное хирургическое вмешательство. На операции: сосудисто-невральный трансплантат сохранен, просвечивается через арахноидальную оболочку спинного мозга. Произведено устранение стеноза субарахноидального пространства путем аутовенозной пластики твердой мозговой оболочки с использованием обвивного шва нитью 5/0. Послеоперационный период без осложнений. Боли в спине купировались, по данным контрольной МРТ, проходимость субарахноидального пространства восстановлена.
2. Больная Л., 28 лет, поступила в ЦИТО 24.10.06 с диагнозом: последствия осложненного компрессионно-оскольчатого переломовывиха T11, L3 позвонков с ушибом спинного мозга тяжелой степени; нижняя параплегия с выраженными трофическими изменениями, нарушение функции тазовых органов; состояние после переднебокового спондилодеза; последствия тяжелой черепно-мозговой травмы, криптогенная эпилепсия с редкими генерализованными тяжелыми припадками; бензодиазепиновая зависимость. Травму получила в мае 2003 г. в результате падения с высоты третьего этажа. Лечилась в нейрохирургическом отделении ГКБ № 2 г. Владивостока с 04.05.03 по 01.07.03. Были произведены шов твердой мозговой оболочки и стабилизация позвоночного столба пластиной на уровне Т10-Т12. После выписки получала длительное амбулаторное лечение, не давшее эффекта. В мае 2004 г. в нейрохирургическом отделении ГКБ № 2 металлоконструкция была удалена. С 20.03.06 по 31.03.06 вновь находилась на стационарном лечении в том же отделении, получала сосудорасширяющую и антиспастическую терапию, ЛФК, массаж. Положительных изменений в неврологическом статусе не отмечалось. При поступлении в ЦИТО на серии МРТ выявлен ликворный блок на уровне Т10-Т11.
31.10.06 произведена операция: декомпрессионная ламинэктомия T9-L1 позвонков, ревизия спинного мозга, менингомиелорадикулолиз с пластикой дефекта спинного мозга сосудисто-невральным трансплантатом; восстановление целостности твердой мозговой оболочки; с помощью трех аутовенозных трансплантатов, транспедикуллярная фиксация позвоночного столба. На операции выявлен грубый фиброзный процесс в области дурального мешка, последний деформирован, рубцово изменен, в области Т10-Т11 имеется шов твердой мозговой оболочки. С большими техническими трудностями дуральный мешок выделен из рубцов и вскрыт продольно. В области T11-L1 спинной мозг полностью рубцово изменен и интимно спаян с твердой мозговой оболочкой. Проксимальный и дистальный концы дурального мешка напряжены за счет ликворного блока.
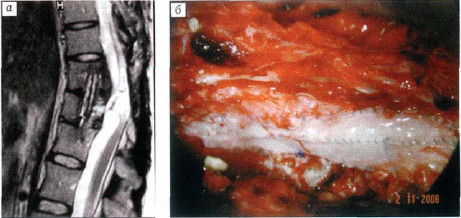
Больная Л. Диагноз: последствия осложненного компрессионно-оскольчатого переломовывиха T11, L3 позвонков с ушибом спинного мозга тяжелой степени, нижняя параплегия с выраженными трофическими изменениями, нарушение функции тазовых органов, состояние после переднебокового спондилодеза.
а - МРТ при поступлении в ЦИТО: ликворный блок на уровне Т10-Т11;
б - с помощью аутовенозных «заплат» полностью восстановлена твердая мозговая оболочка, позвоночный канал заполнен ликвором.
Учитывая наличие резко выраженного рубцового процесса как в твердой мозговой оболочке, так и в спинном мозге, решили произвести одновременное формирование твердой мозговой оболочки с пластикой спинного мозга комбинированным артерионевральным аутотрансплантатом. Спинной мозг отделен от рубцов и спаек: обнаружен полный перерыв его в проекции Т11 позвонка. После отсепаровки спинного мозга тупым и острым путем с отделением от твердой мозговой оболочки получено выделение ликвора из его дистального и проксимального концов. Спинной мозг в области рубца проксимального и дистального концов продольно рассечен. После бужирования его в центральном и дистальном направлениях введен сосудисто-невральный аутотрансплантат длиной 8 см и подшит нитью 6/0. Затем восстановлена целостность твердой мозговой оболочки с помощью трех аутовенозных трансплантатов в виде «лепестков». В конце операции восстановленное субдуральное пространство заполнилось ликвором. Отмечена пульсация дурального мешка.
Послеоперационный период протекал без осложнений. Состояние больной значительно улучшилось: резко снизился спастический тонус мышц нижних конечностей, практически отсутствовали ограничения разгибания-сгибания в коленных суставах; появились фасцикуляции мышц нижних конечностей и поясницы, глубокая чувствительность нижних конечностей, уменьшился астенический синдром, значительно улучшился эмоциональный фон. Начали заживать пролежни.
Формирование дурального мешка может быть произведено как за счет продольных аутовенозных вставок, так и циркулярно.
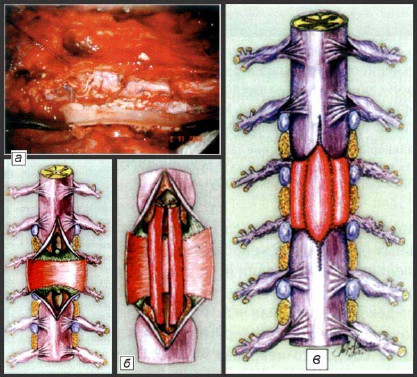
Схема операции:
а – формирование передней стенки дурального мешка с помощью аутовенозной «заплаты»;
б - пластика дефекта спинного мозга двумя сосудисто-невральными трансплантатами;
в – завершение пластики дурального мешка формированием его задней стенки. (Рисунки В.В. Троценко)
| Назад | Оглавление | Конец |