Медицинская реабилитация
2.4.1. Электромиография
Электромиография (ЭМГ) — это метод исследования нервно-мышечной системы посредством регистрации электрических потенциалов мышц. Во многих зарубежных странах (США, Бельгия, Великобритания и др.) обучение электромиографии является обязательной составляющей частью образовательной подготовки врачей-реабилитологов; реабилитолог обязан уметь проводить электромиографическое обследование и анализировать полученные результаты. В нашей стране электромиографическое обследование осуществляется врачами функциональной диагностики. Тем не менее, врач-реабилитолог должен иметь представления о возможностях этого метода и его значения для реабилитационной практики. Ниже будут изложены лишь самые общие основы метода. Более подробные сведения о методе электромиографии можно подчерпнуть в специальных руководствах (Бадалян Л.О., Скворцов И А. Клиническая электромиография. — М.: Медицина, 1986; Гехт Б.М. Теоретическая и клиническая электромиография. — Л.:Наука, 1990; Зенков Л.Р., Ронкин М.А. Функциональная диагностика нервных болезней. — М.:Медицина, 1991; Aminoff М. Electromyography in clinical practic. - Addison-Wesley, 1978).
2.4.1.1. Поверхностная и игольчатая электромиография
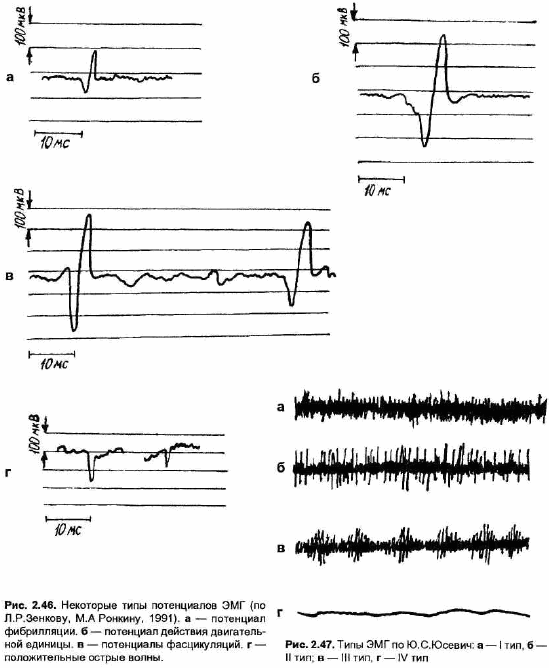
Основным функциональным элементом мышцы является мышечное волокно. При передаче возбуждения с нервного волокна на мышечное в последнем возникают сложные биохимические и электрофизиологические процессы, результатом которых являются электрические разряды. Эти быстрые потенциалы продолжительностью до 5 мс и средней амплитудой 50—100 мкВ, соответствующие возбуждению одной мышечной фибриллы, называются потенциалами фибрилляций (рис. 2.46 а).
Потенциалы фибрилляций (ПФ) могут возникать не только в ответ на нервный импульс, но и спонтанно. Но в норме ПФ практически не регистрируются, так как каждое нервное волокно одновременно иннервирует не одно, но группу мышечных волокон, и поэтому при возбуждении нерва на ЭМГ регистрируются суммарные разряды многих мышечных волокон. Группа мышечных волокон, иннервируемых одним мотонейроном и, соответственно, одним двигательным аксоном, называется двигательной единицей (ДЕ). Суммарный разряд мышечных волокон, составляющих ДЕ, называется потенциалом действия двигательной единицы (рис. 2.46 б). Поскольку возбуждение отдельных волокон происходит не абсолютно синхронно, потенциал действия двигательной единицы (ПД ДЕ) превышает ПФ по амплитуде (до 200— 2000 мкВ) и длительности (до 10 мс), в норме он чаще трехфазный, но может быть и полифазным. Характеристики ПД ДЕ зависят от числа и плотности расположения мышечных волокон в зоне отводящей поверхности игольчатого электрода, синхронности поступления нервных импульсов к отдельным мышечным волокнам, диаметра мышечного волокна. ПФ и ПДЦЕ — основные элементарные феномены ЭМГ, подлежащие анализу. С помощью специальных приборов — электромиографов — производится усиление и запись потенциалов действия возбудимых элементов мышцы, т.е. регистрируется электромиограмма.
В зависимости от метода регистрации биопотенциалов различают глобальную, или поверхностную, и локальную, или игольчатую, ЭМГ ис. 2.47. Типы ЭМГ по Ю.С.Юсевич: а — I тип, б — тип; в — III тип, г— IV тип.
Глобальная, или поверхностная, ЭМГ нашла наиболее широкое применение в отечественных медицинских учреждениях, поскольку этот метод наиболее прост в исполнении, безболезненен и бескровен; за рубежом к диагностической ценности поверхностной ЭМГ в настоящее время относятся достаточно скептически [Aminoff М., 1978]. Биопотенциалы мышц отводятся накожными металлическими электродами. Поверхностная ЭМГ представляет собой суммарную интерференционную) активность большой группы ДЕ, расположенных вблизи электрода. Оценка глобальной ЭМГ сводится к общей характеристике кривой, определению суммарной электрической активности мышц, максимальной амплитуде колебаний и отнесению ЭМГ к тому или иному классу. В отечественной диагностической практике наиболее широко используют методические приемы и способы анализа поверхностной ЭМГ, выработанные Ю.С.Юсевич [1958]. Автор выделяет четыре типа ЭМГ (рис. 2.47). I тип — интерференционная кривая, представляющая собой высокочастотную (до 50—100 кол/с) полиморфную активность, возникающую при произвольном сокращении мышцы. Снижение амплитуды интерференционной ЭМГ наблюдается при первично мышечных и при аксональных поражениях. II тип — редкая (до 20—40 кол/с) ритмическая активность, характерная для поражения передних рогов спинного мозга. III тип — усиление частых колебаний в покое, группировка их в ритмические разряды, появление вспышек колебаний на фоне ЭМГ произвольного мышечного сокращения; этот тип характерен для различного рода супраспинальных расстройств. Тип IV ЭМГ — полное биоэлектрическое молчание в покое, при тоническом напряжении или попытке к произвольному сокращению; характеризует полный паралич мышцы [Юсевич Ю.С., 1958].
Амплитуда интерференционной ЭМГ может быть использована (при стандартизации условий отведения) для оценки величины усилия, развиваемого мышцей, поэтому в реабилитационной практике поверхностную ЭМГ можно использовать для объективизации динамики мышечной силы в процессе лечения.
Игольчатая ЭМГ— это метод регистрации электрических потенциалов мышц с помощью вводимых в мышцу игольчатых электродов. К преимуществу метода относится возможность регистрировать электрическую активность ограниченного числа мышечных волокон в пределах одной или нескольких ДЕ, что дает возможность точнее и раньше диагностировать уровень и характер поражения нервно-мышечного аппарата. Нормальная ЭМГ характеризуется отсутствием электрической активности в мышце, находящейся в состоянии покоя и расслабления. При слабом сокращении или синергическом напряжении мышцы на ЭМГ вначале регистрируются потенциалы отдельных ДЕ, которые по мере нарастания силы мышечного сокращения сливаются в сплошную высокочастотную активность. К патологическим феноменам, обнаруживаемым при отведении ЭМГ игольчатыми электродами, относят следующие:
Спонтанная активность, регистрируемая в мышце при отсутствии произвольного сокращения или искусственной стимуляции (т.е. в покое), а именно: потенциалы фибрилляции (разряды одиночных мышечных волокон), потенциалы фасцикуляций (изолированные разряды ДЕ), положительные острые волны (ПОВ), миотонические разряды. Происхождение ПФ связывают с тем, что лишенные нормальной иннервации мышечные волокна вследствие патологического повышения их возбудимости приобретают способность к спонтанным разрядам [Зенков J1.P., 1995]. Появление ПФ, таким образом, свидетельствует лишь о лишении мышечного волокна контакта с иннервирующим его аксоном двигательного нерва, но не об уровне поражения (ПФ могут наблюдаться при денервации, длительном нарушении нервно-мышечной передачи либо при механическом разъединении мышечного волокна от той его части, которая находится в контакте с нервом). Потенциалы фасцикуляций (Пфас) возникают при поражении передних рогов спинного мозга, когда некоторые, еще не дегенерировавшие и сохранившие функциональную активность, мотонейроны приобретают способность к спонтанным разрядам. Амплитуда и длительность Пфас варьирует в широких пределах и полностью совпадают с динамикой амплитуды и длительности ПД ДЕ в данной мышце (рис. 2.46 в). ПОВ (рис. 2.46 г) — это колебания потенциалов характерной формы: быстрое позитивное отклонение потенциала, за которым следует медленное возвращение потенциала в сторону негативности. ПОВ имеют амплитуду от 20 до 4000мкВ, длительность от 2 до 100 мс и обычно регистрируются в виде разрядов частотой от 0,1 до 200 в секунду; служат свидетельством денервации мышечных волокон [Гсхт Б.М., 1990]. Миотонические разряды — высокочастотные разряды двухфазных ПД и ПОВ, вызываемые шевелением иглы или движением; характерны для миотонии.
Изменения ЭМГ при активном сокращении мышцы, проявляющиеся в изменении структуры ПД ДЕ в связи с уменьшением либо, наоборот, увеличением числа мышечных волокон в составе данной двигательной единицы. Б.М.Гехт [1982] выделяет 5 стадий этих изменений. 1 и 2 стадии отражают постепенное уменьшение числа функционируюших мышечных волокон в ДЕ и характеризуются увеличением (соответственно умеренным и значительным) количества ПД ДЕ малой длительности. Последующие стадии отражают процесс компенсаторного восстановления нервного контроля над мышечными волокнами: происходит либо синхронизации активности близлежащих ДЕ, либо реин нервации мышечных волокон сохранными мотонейронами с образованием гигантских ДЕ; в результате на ЭМГ наряду с ПД ДЕ малой длительности начинают регистрироваться укрупненные ПД ДЕ (3-я стадия), в 4-ю стадию число ПД ДЕ увеличенной длительности нарастает при исчезновении ПД ДЕ малой длительности, а 5-я стадия характеризуется преобладанием укрупненных и нередко гигантских ПД ДЕ.
Изменения ЭМГ не являются нозологически специфичными и могут возникать при поражении периферического мотонейрона на любом уровне, однако существуют некоторые особенности ЭМГ в зависимости от уровня поражения. Так, при первично мышечном поражении (мышечная дистрофия, миозит) при сохранности нормального числа активных ДЕ наблюдается диффузное уменьшение числа мышечных волокон, входящих в состав каждой ДЕ; вследствие этого на ЭМГ при активном сокращении мыщцы отмечается уменьшение амплитуды ПД ДЕ, его укорочение и увеличение числа полифазных ПД ДЕ. В покое могут регистрироваться фибрилляции. Для поражения мотонейрона на уровне передних рогов спинного мозга характерно появление в покое фасцикуляций, а при активном сокращении регистрируется разреженная интерференционная кривая с отдельными высокоамплитудными разрядами большой длительности. При поражении аксона двигательного нерва особенно характерна стадийность изменений ЭМГ. В острую стадию при полном поражении нерва отмечается биоэлектрическое молчание, ПД ДЕ не регистрируются. Через 4—20 дней появляются ПФ, еще через 10—15 дней — ПОВ (выявление ПОВ свидетельствует о более давнем и более тяжелом патологическом процессе). Далее ЭМГ может служить важным тестом в обнаружении наличия либо отсутствия процессов реиннервации мышцы.
(1) В случае полного перерыва нерва и отсутствия реиннервации за счет соседних нервных элементов ЭМГ характеризуется отсутствием ПД ДЕ, невозможностью получить вызванный ответ мышцы при стимуляции соответствующего нерва, наличием ПОВ (могут прослеживаться в течение 3 и более лет после полного перерыва нерва) и ПФ (на протяжении 16—17 месяцев). Наличие ПФ может служить признаком относительной сохранности мышцы, в то время как исчезновение фибрилляций при отсутствии признаков реиннервации свидетельствует о полном перерождении мышцы.
(2) В случае восстановления иннервации на ЭМГ вначале появляются ПД ДЕ малой амплитуды и длительности, затем наблюдается постепенное укрупнение их. ПФ по мере восстановления иннервации исчезают, ПОВ могут не возникать. Снижение выраженности ПФ и отсутствие ПОВ являются хорошим прогностическим признаком, свидетельствующим об обратимости поражения аксона и о возможности быстрого и полного восстановления функции нерва.
Кроме того, игольчатая ЭМГ позволяет определить топографический уровень поражения периферических нервных проводников благодаря тестированию ключевых мышц — т.е. тех мышц, которые наиболее достоверно отражают функциональное состояние отдельных корешков или периферических нервов. Обычно исследуется несколько мышц, иннервируемых одним корешком (или периферическим нервом), и одна или две мышцы, не иннервируемые им. В каждом конкретном случае задача решается подбором соответствующих ключевых мышц [Бадалян Л.О., 1986]. При исследовании функции корешков обязательно тестируются мышцы, иннервируемые несколькими периферическими нервами, что исключает ошибку в топической диагностике.
При проксимальном уровне поражения игольчатая ЭМГ позволяет провести дифференциальную диагностику между повреждением корешков и сплетения, что нередко может определять дальнейшую тактику лечения больного. Для этого исследуются паравертебральные мышцы, имеющих моносегментарную корешковую иннервацию без значительных анатомических вариаций. Наиболее удобной для этих исследований считается многораздельная мышца. Уровень поражения корешка может считаться установленным, если одновременно с поражением паравертебральных мышц на соответствующем уровне выявляется патология в иннервируемых данным корешком мышцах конечностей (сегментарная денервация). При поражении сплетения, в отличии от поражения корешков, не отмечаются денервационные изменения в паравертебральных мышцах. Обнаруживаются денервационные изменения в мышцах, иннервируемых двумя или несколькими корешками (мультисегментарная денервация).
2.4.1.2. Стимуляционная электромиография
Основой метода является регистрация активности нервов и мышц в ответ на электрическое раздражение. Стимуляцию производят в двигательных точках нервов и мышц накожньми электродами, для стимуляции используют импульсный ток интенсивностью до 150 В и длительностью импульсов 0,1 — 1 мс. Вызванную активность отводят также с помощью поверхностных электродов. Исследуется ряд показателей, характеризующих возбудимость мышц, мото-нейронов и их аксонов, чувствительных волокон периферических нервов: М-ответ (суммарный потенциал действия, возникающий в мышце при одиночном электрическом раздражении ее двигательного нерва), F-волна (ответ мышцы на антидромное возбуждение спинальных мотонейронов), Н-волна (суммарный потенциал действия мышцы в ответ на раздражение идущих от мышц афферентных волокон — моносинаптический рефлекторный ответ), потенциалы действия нервов в ответ на электрическую стимуляцию (активность нервного волокна или нервного ствола в ответ на электрическое раздражение, нанесенное на другом участке нерва) и скорость проведения возбуждения (СПВ) по нервам. Последний показатель в практике работы реабилитологов анализируется наиболее часто. Для определения СПВ по двигательному нерву накладывают два стимулирующих электрода и один регистрирующий, причем один из стимулирующих электродов располагают на проксимальном участке нерва, второй — на дистальном. Регистрирующий электрод накладывают на ин нервируемую этим нервом мышцу. Используется супрамаксимальная стимуляция, на 50% превышающая силу тока, вызывающую максимальный ответ. Измеряют латентное время ответа из проксимальной, затем из дистальной точек стимуляции, определяют расстояние между точками стимуляции и находят СПВ, равную отношению расстояния между точками стимуляции (в метрах) к разности латентных времен (в сек). Средние значения СПВ для моторных волокон срединного и локтевого нервов колеблются от 50 до 70 м/с, для малои больше-берцового нервов — от 40 до 60 м/с [Гехт Б.М., 1990]. Снижение СПВ (до 40—30 м/с и ниже) наблюдается при демиелинизирующих поражениях нервов. Деструкция аксонов не так сильно сказывается на снижении СПВ.
При исследовании нервно-мышечной передачи проводят декремент-тест, или определение величины декремента (уменьшения) М-ответа при повторной стимуляции нерва, иннервирующего данную мышцу (в случаях, когда мышца недоступна для непрямой стимуляции, регистрируют электромиографическую кривую утомления соответствующей мышцы).
Стимуляционная электромиография помогает дифференцировать поражение мышцы, нейромышечного синапса, периферического нерва, сплетения, корешка и переднего рога спинного мозга.
При преимущественном поражении синаптических образований (миастения), а также при первично мышечных заболеваниях без сопутствующего поражения периферических нервов СПВ по двигательным нервам остается в пределах нормальных величин. Также не меняется скорость проведения по нервам при поражении периферического мотонейрона на переднероговом уровне и уровне корешков. Амплитуда М-ответа при этом нередко бывает снижена (в норме находится в пределах 5— 300 мВ), что сочетается с увеличением его длительности и изменением формы.
Поражение стволов сплетения (в отличие от поражения дистальных отрезков периферических нервов) сопровождается изменением СПВ в первую очередь на проксимальном и лишь затем — дистальном участке соответствующих нервных стволов. В клинической практике хорошо зарекомендовали себя такие расчетные показатели, как проксимально-дистальный градиент скоростей проведения возбуждения и отношение амплитуд максимальных моторных ответов при стимуляции нерва в дистальной (А1) и проксимальной (А2) точках. Проксимально-дистальный фадиент СПВ, или отношение СПВ по проксимальному и дистальному участкам нервов в норме составляет 1,09—1,1; отношение амплитуд максимальных М-ответов, полученных при стимуляции в дистальной и проксимальной точках у здорового человека близко к 1,0. Снижение этих показателей может свидетельствовать о поражении нервных проводников на уровне сплетения. Определить поражение проксимальной части нервного ствола или спинномозгового корешка можно также путем сравнения латентного периода F- и М-ответов. Так (на примере верхней конечности), отсутствие F-волны при регистрации с короткой мышцы, отводящей большой палец, или с мышцы, отводящей мизинец, или отсутствие F-волны в сочетании с замедлением проводимости между спинным мозгом и локтем при сохранении нормальной проводимости между локтем и запястьем указывает на проксимальную локализацию поражения. По степени выраженности обнаруженных изменений на различных нервных стволах конечности можно косвенно судить о преимущественном поражении тех или иных корешков или стволов сплетения.
При поражениях стволов периферических нервов в большей степени, как правило, страдает дистальный участок нерва, поэтому проксимально-дистальный градиент СПВ оказывается выше нормальных значений.
Необходимо отметить, что степень и выраженность изменений СПВ при нейропатиях и нейронопатиях часто не соответствуют клиническому состоянию больного (при выраженной клинике СПВ может быть снижена незначительно, и наоборот — при низких величинах СПВ — хорошее состояние больного) [Гехт Б.М., Ильина Н.А., 1982|. Целесообразнее ориентироваться на динамику показателей ЭМГ индивидуального больного в процессе его лечения.
Резюмируя вышеизложенное, реабилитологу можно рекомендовать следующую тактику при выборе метода исследования: для осуществления эк-спресс-оценки динамики восстановления двигательных функций можно использовать поверхностную ЭМГ; для целей дифференциальной диагностики характера заболевания и уровня повреждения нервных проводников используются игольчатая ЭМГ и стимуляционная ЭМГ. При этом при локальных либо дистальных повреждениях нервных структур, когда имеется возможность произвести стимуляцию нерва проксимальнее и дистальнее уровня поражения и оценить биоэлектрическую реакцию нервов и мышц на стимуляцию, рекомендуется начинать исследование с проведения стимуляционной ЭМГ. При проксимальных поражениях предпочтительнее начинать электрофизиологическое обследование с игольчатой ЭМГ, не забывая при этом путем тестирования паравертебральных мышц уточнить уровень поражения (корешки или сплетение?).
| Назад | Оглавление | Далее |