Медицинская реабилитация
Глава 7. Организация лечебного процесса в реабилитационных учреждениях на промышленных предприятиях
Решение проблемы полноценного восстановительного лечения возможно лишь при условии соблюдения основных принципов реабилитации: раннего начала, индивидуализации, непрерывности, последовательности, преемственности, комплексности и целостности подхода. Возможность реализации этих принципов может быть обеспечена лишь при наличии двух необходимых звеньев реабилитации — стационарного и амбулаторно-поликлинического Мы считаем целесообразным остановиться на некоторых общих и частных вопросах организации лечебного процесса в условиях завершенной (стационарного отделения и амбулаторного центра) системы реабилитации па Горьковском автозаводе.
Схема организации восстановительного лечения (схема 2) включает перечень путей поступлення, необходимых методов функциональных исследований, комплекса проводимых восстановительных мероприятий и неходов реабилитации.
Больным, получившим направление па восстановительное лечение, предварительно проводится в поликлинике необходимый минимум обследования: флюорография, исследование крови и мочи, в некоторых случаях — соответствующее исследование в биохимической лаборатории.
В направлении на восстановительное лечение указывается точный диагноз заболевания или повреждения, продолжительность лечения, применяемые ранее методы и средства лечения, заключение терапевта о возможности использования функционального лечения.
В станционарное отделение больные поступают обычным образом через приемное отделение больницы. В амбулаторном центре реабилитации больные с направлением обращаются в регистратуру, где заполняется паспортная часть истории болезни и откуда они направляются к врачу-реабилигологу. У регистратора имеется график работы каждого врача, число курируемых ими больных, что позволяет регулировать поток больных и свести к минимуму ожидание приема. Амбулаторные карты поступают из поликлиники в СОВЛ и АЦР в течение первых суток.
В СОВЛ и АЦР на всех вновь поступающих больных врачн-реабилитологи заполняют специальные истории болезни и реабилитационные карты и составляют предварительные планы реабилитационных мероприятий. Реабилитационная карта—документ больного, в котором расписан его распорядок дня (порядок и последователь ность прохождения различных лечебно-тренирующих процедур), в них же медицинские сестры в соответствующих кабинетах делают отметки о выполнении процедур Ежедневный контроль за выполнением процедур больными в АЦР осуществляет регистратор, которому в конце дня больные сдают свои реабилитационные карты.
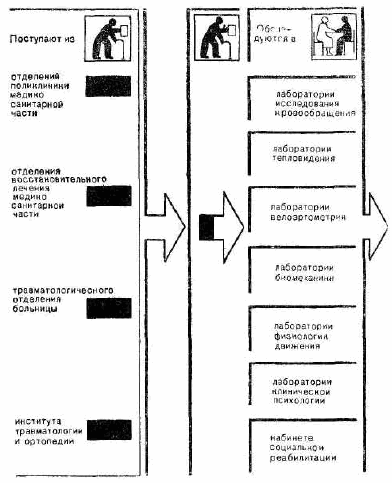
В течение первых двух дней больные проходят обследование в лабораториях функциональной диагностики, клинической и профессиональной психологии, их осматривают врач по лечебной физической культуре и врач-физиотерапевт, специалист но социальной реабилитации.
Во время первичного осмотра больных врач по лечебной физической культуре и врач-физиотерапевт вносят коррективы в предварительно составленные врачами-реабнлитологами планы реабилитационных мероприятий и конкретизируют соответствующие методики аппаратной физиотерапии, гидрокинезотерапии, индивидуальной гимнастики, механотерапии и групповой лечебной гимнастики.
После всестороннего обследования все вновь поступившие больные наравляются на комиссию реабилитации, в которую входят заведующий отделением, врачи-реабилитолоіи, врач-физиотерапевт, врач по лечебной гимнастике, врачи функциональной диагностики, психолог, специалист по социальной реабилитации. Заседание комиссии проводится 2 раза в неделю. Комиссия утверждает программу реабилитационных мероприятий, вносит в нее коррективы, решает вопросы экспертизы временной нетрудоспособности. Комиссия оценивает клинические данные, функциональные показатели центральной и периферической гемодинамики, состояние мышц и нервно-мышечной проводимости, лабораторные данные, структуру двигательного нарушения, психофизиологические показатели, характеризующие состояние поврежденного органа или сегмента. По мере необходимости, но не реже одного раза в две недели (контроль за реабилитацией и ее коррекцией) больные осматриваются комиссией повторно.
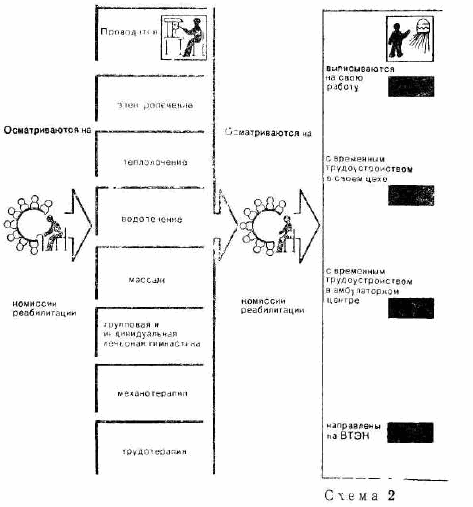
В качестве методов восстановительного лечения в стационарном отделении и АЦР используются групповые ІІ индивидуальные занятия лечебной гимнастикой, механотерапия, аппаратная физиотерапия, массаж, парафино-, озокерито-, грязелечение, подводный душ-массаж, вихревой гидромассаж, трудотерапия, плаванпе и гимнастика в бассейне. В перерывах между процедурами в АЦР больные имеют возможность отдохнуть в специально отзеденпой для этой цели комнате.
Лечение проводится по специальным программам-графикам, составленным таким образом, чтобы процесс реабллитации проходил с оптимальной нагрузкой и максимальным использованием времени пребывания в отделениях. Все больные разделены на группы с учетом характера повреждений и функциональных нарушений.
В стационарном отделении реабилитационные мероприятия начинаются в 9 ч и заканчиваются в 18 ч; -в амбулаторном центре они начинаются для разных групп больных в 8, 9 и 10 ч и заканчиваются соответственно в 14, 15 и 16 ч. На каждую лечебную процедуру одномоментно отводится 30—60 мин, за исключением труда, которым больные занимаются до 3 ч в день. Нагрузки в течение дня распределяются таким образом, чтобы активные мероприятия, требующие значительных физических усилий, сменялись менее утомительными или пассивными. В качестве примера можно привести распорядок лечебных мероприятий для группы больных с повреждением коленного сустава (в СОВЛ): 9 00—9.30 — массаж, 9.30—10.30—занятия в бассейне, 10.30—11.00 — индивидуальные занятия лечебной гимнастикой, 11.00—13.00 — занятия в цехе «промышленной реабилитации», 13.00— 13.30—обед, 13.30—14.00—теплолечение (парафин или грязь), 14 00—14.30—механотерапия, 14.30—15.00—массаж, 15.00—15.30—лечебная гимнастика групповая, 15.30— 16.00—аппаратная физиотерапия, 16.00—17.00—занятия в мастерских трудотерапии, 17.00—17.30—механотерапия, 17.30—18.00—индивидуальные занятия лечебной гимнастикой.
Индивидуальные программы-графики для больных содержат информацию о методах и методиках проведения лечения и вносятся врачами-реабилптологами в истории болезни п реабилитационные карты.
В АЦР каждый больной осматривается врачом-реабилптологом не реже 1 раза в 3 дня. Врач-реабилитолог периодически оценивает функцию поврежденного органа (гониометрия, антропометрия, динамометрия), интерпретирует и анализирует функциональные показатели, непосредственно наблюдает за больными во время проведения некоторых видов лечения (механотерапия, занятия трудом в цехе реабилитации). Перед выпиской на комиссии реабилитации оцениваются результаты восстановительного лечения. При необходимости принимаются решения о временном или постоянном трудоустройстве, а также решаются вопросы о нуждаемости в санаторно-курортном лечении, направлении на ВТЭК и др. Все больные с остаточными дефектами передаются на диспансерное наблюдение врачам поликлиники медико-санитарной части, при этом и в СОВЛ, и в АЦР заполняется специальный «эпикриз взятия на диспансерный учет».
Основной контингент больных, нуждающихся в восстановительном лечении — больные ортопедо-травматологического профиля, которые составляют 69,1% [Миняев В. А. и др., 1980], а по нашим данным — 78,3% всех нуждающихся в реабилитации; 84,2% больных этого профиля составляют больные с последствиями травм и 15,8% —с заболеваниями опорно-двигательного аппарата.
В восстановительном лечении больных с последствиями травм мы различаем 3 периода: первый — восстановительное лечение в период иммобилизации; второй—восстановительное лечение в ранний постиммобилизационный период; и третий — заключительный период — восстановление силы, выносливости мышц и координации движений.
Мероприятия в первом периоде восстановительного лечения направлены на стимуляцию развития костной мозоли, предупреждение функциональных изменений, связанных с иммобилизацией, ликвидацию или уменьшение болей, нормализацию трофики тканей, улучшение местного кровообращения, улучшение общего состояния больного. С этой целью используются медикаментозная терапия (анальгетики, нейролептики, спазмолитики, препараты кальция, фосфора, магния, витамины, биостимуляторы, гормоны, психофармакологические средства), физио-терапевтические процедуры (УВЧ, диадинамотерапия, индуктотермия, магнитотерапия, электрофорез лекарственных веществ, массаж и вибромассаж), доступная в ранний период кинезотерапия (изометрическое сокращение мышц больной конечности, лечебная физическая культура для свободных дистальных и проксимальных отделов больной конечности и для здоровой конечности). Трудотерапия, назначаемая в период иммобилизации, предназначена также для тренировки свободных от иммобилизации дистальных сегментов конечности и для симметричной конечности.
В случае необходимости для фиксации рабочей позы и разгрузки поврежденной верхней конечности используются специальные антигравитационные устройства.
Задачей второго периода восстановительного лечения этой группы больных является ликвидация контрактур суставов, восстановление силы и выносливости мышц, нормализация (для больного с повреждениями нижних конечностей) походки. В этот период расширяется комплекс используемых физиотерапевтических и кинезотерапевтических средств. Физиотерапия и медикаментозное лечение, с одной стороны (как и в первый период), направлены иа ликвидацию болевого синдрома, мышечио- дистрофических и нейроциркуляторных нарушений; с другой стороны — предназначены для создания фона, облегчающего проведение кинезотерапии. При этом используются диадинамотерапия, ультрафиолетовое облучение, электрофорез лекарственных веществ, общий и сегментарный массаж, ультразвуковая терапия, электростимуляция мышц, теплолечение, микроволновая терапия, магнитотерапия, иглорефлексотерапия. Нагрузки при занятиях лечебной гимнастикой, механотерапией и трудотерапией постепенно увеличиваются до субмаксимальных, которые являются оптимальными для восстановления функции поврежденного сустава. В этот период больным назначаются клиническая трудотерапия и занятия в зале реабилитации (на рабочих местах, которые имеют приспособления для облегчения выполнения операции).
В третьем (заключительном) периоде, основное место в комплексе восстановительных мероприятий занимает кинезотерапия. Групповые занятия гимнастикой проводятся в зале лечебной физкультуры. В группы подбираются больные с однотипными нарушениями органов движения (но локализации повреждения) и с примерно одинаковой степенью физической подготовленности. Темп занятия выбирается по наиболее слабому в группе. Продолжительность занятия 30—45 мин. Во время занятия предусматриваются перерывы, которые определяются степенью утомления больных. Упражнения могут проводиться при музыкальном сопровождении, особенно с больными, в физическом отношении хорошо подготовленными. При выполнении групповых упражнений большое значение придается фактору лидерства и соперничества: возникает определенная возможность для подбадривания и перенимания навыков выполнения полноценных движений.
Заслуживает внимания специфика отдельных комплексов восстановительных мероприятий для больных с различными нозологическими формами травм и заболеваний опорно-двигательного аппарата.
Около 1/3 больных с последствиями травм, нуждающихся в восстановительном лечении, составляют больные с травмами кисти. Они являются основным контингентом АЦР — около 60% от общего числа больных. Больные с последствиями травм кисти поступают на восстановительное лечение на 5—7-й день после травмы, что соответствует нашему представлению о максимально раннем начале реабилитационных мероприятий. В этот период для снятия болевого синдрома, ликвидации посттравматического отека и предупреждения контрактур в суставах пальцев используют электрическое иоле УВЧ, постоянное и переменное магнитное поле, индуктотермию. Для стимуляции процессов остеогенеза применяют общее и местное ультрафиолетовое облучение, массаж свободных от иммобилизации сегментов конечности и сегментарных зон. С целыо предотвращения развития контрактур и для улучшения кровообращения в поврежденном сегменте проводят индивидуальную гимнастику и трудотерапию в виде сборочных операций, не требующих значительных усилий от поврежденной конечности (поддерживающая функция).
Иммобилизация кисти в первый период после травмы является обязательной, однако длительная иммобилизация для функции кисти — весьма неблагоприятный фактор [Milanovska К., 1968]. В соответствии с этой позицией через 12—14 дней иммобилизации 'гипсовая повязка делается съемной (на время лечения). Для стимуляции процессов остеорепарацип используют ультразвук, электрофорез хлорида кальция или одновременное сочетанное воздействие обоих факторов — электрофорез кальция в ультразвуковом поле. Тренирующая терапия ('индивидуальная гимнастика, механотерапия) в период «съемной лонгеты» не отличается от соответствующей кинезотерапии в начальном периоде иммобилизации и проводится только в гипсовой лонгете.
После снятия иммобилизации первостепенной задачей являются максимальное восстановление мышечной силы, объема движений в поврежденной кисти, ликвидация трофических нарушений. С этой целью используют микроволновую терапию, массаж, аппликации парафина, озокерита, лечебной грязи, вихревой массаж с гимнастикой в теплой воде, индуктоэлектрофорез, электрофорез ферментов (трипсин, лидаза, ронидаза, террилитин, ликозим), «отсасывающий» массаж. Для снятия болевого синдрома применяют синусомодулированные и диадинамические токи.
Программа физической тренировки функции кисти строится на основании подробного анализа функциональных возможностей кисти больного: данных биомеханических, психофизиологических исследований, а также показателей периферической гемодинамики и состояния нервно-мышечной проводимости. Эта программа включает индивидуальную и групповую лечебную гимнастику, трудотерапию. Индивидуальная лечебная гимнастика назначается 3—4 раза в день. Проводятся активные, пассивно-активные и пассивные (с помощью инструктора по лечебной физкультуре) упражнения. Необходимо при этом иметь в виду, что пассивные движения в суставах кисти лучше проводить лишь до границы боли, а редрессирующие движения кисти противопоказаны [Milanovska К-, 1968]. В случаях, требующих длительного периода восстановления, необходимо рекомендовать больному выполнять активные и пассивные упражнения несколько раз в течение дня. Для тренировки силовых, амплитудных и координационных движений кисти используется большой набор различных приспособлений. С помощью последних возможна тренировка различных видов захватов кисти: шарового, цилиндрического, щипкового, крючкового: движений в лучезапястном суставе, а также пронационно-супинационных движений предплечья. Приспособления для тренировки имеют разную поверхность (гладкую и шероховатую, мягкую и твердую), а также разный вес (тяжесть).
Кроме индивидуальных упражнений, в этот период целесообразно проведение групповых занятий. Для этой цели в группу подбирают больных с одинаковой или однотипной дисфункцией кисти. Занятия проводит инструктор по лечебной физкультуре за общим столом, для каждой группы используется апробированный комплекс упражнений с различными предметами и без предметов. В комплексе упражнений предусмотрена не только тренировка кистей, но и мышц предплечья, плеча и пояса верхних конечностей, от функционального состояния которых в большой степени зависит функция кисти.
Особое место в комплексе реабилитационных мероприятий этой группы больных принадлежит трудотерапии, восстановительная ценность которой для больных с повреждениями кисти исключительно велика. Используемые нами в цехе «промышленной реабилитации» специально сконструированные ручки, насадки и рычаги управления разных форм, диаметра и конфигурации к настольным сверлильным станкам, механическим и пневматическим приспособлениям позволяют тренировать различные виды движений в суставах пальцев и лучезапястном суставе в заданном темпе, с дозированным сопротивлением в статическом и динамическом режимах.
Эта схема восстановления функции кисти в равной мере (с. небольшими отклонениями) относится ко всем заболеваниям и травмам кисти. В случаях заболеваний кисти, особенно воспалительного характера, тренировку функции кисти следует начинать после ликвидации воспалительного процесса — в период репарации. Особое внимание необходимо обращать на больных после шва сухожилий кисти. В ранний период после прекращения иммобилизации с целью профилактики образования спаек в области шва сухожилия, грубых послеоперационных рубцов нормализации трофики тканей больным с повреждениями сухожилий назначают гальванические ванночки с йодпдом калия, подводный ультразвук, теплолечение. Характер назначаемой тренирующей терапии определяется индивидуально для каждого больного и зависит в первую очередь от характера повреждения и проведенного оперативного лечения. Первоначальной задачей при проведении двигательной терапии этой группе больных является восстановление движений неповрежденных пальцев. После снятия иммобилизации (около 3 нед после шва сухожилия сгибателя и около 4 нед — разгибателя пальцев) назначают активные движения на фоне проводимого физиолечения и под обязательным контролем инструктора по лечебной физкультуре. Через 3—5 дней в программу кннезотерапн'И этой группы больных дополнительно включают активные с нагрузкой и пассивные движения в соответствии с изложенной выше общей схемой восстановления функции кисти.
Больные с последствиями травм крупных сегментов верхней конечности составляют 12— 13% от общего числа больных с последствиями травм, нуждающихся в реабилитации. Эта группа больных, согласно представленным нами показаниям, в большинстве случаев (90%) находится на восстановительном лечении в АЦР.
Методика восстановительного лечения при различных переломах верхней конечности (по локализации, виду, тяжести и пр.) характеризуется некоторыми особенностями в связи со спецификой возникающих нарушений. Комплекс физиотерапевтических мероприятий, назначаемых больным этой группы, в основном идентичен представленному нами в общей схеме ведения травматологических больных на разных этапах восстановительного лечения.
Особого внимания в плане назначения физио- и кинезотерапевтических процедур заслуживают больные с контрактурами локтевого сустава, которые часто формируются (и при этом трудно поддаются лечению) после переломов и вывихов как в локтевом суставе, так и в других сегментах верхней конечности (предплечье и плечо). Анатомические особенности строения локтевого сустава являются моментами, определяющими легкость его ранимости при травмах. В результате травмы в процесс обычно вовлекаются капсула сустава, связочный аппарат и мышцы, при этом возможно развитие параартикулярных оссификагов. Анатомо-физиологические особенности локтевого сустава определяют необходимость особой осторожности при использовании физио- и кинезопроцедур для предупреждения и устранения контрактур. Клинический опыт показал, что наилучший эффект в этих случаях дает ультразвук, электрофорез лекарственных веществ (йодид калия, лидаза, ранидаза, трипсин), микроволновая терапия и водные процедуры с умеренной (до 37 °С) температурой.
Интенсивные тепловые процедуры при этом виде патологии противопоказаны. После окончания периода иммобилизации назначаемая больным кинезотерапия должна быть направлена [Бонев Л. и др., 1978] на увеличение тонуса экстензоров и понижение повышенного тонуса двуглавой мышцы. При этом восстановление функции сустава бывает возможным только при условии тренировки активных движений. Противопоказано для увеличения объема движений в локтевом суставе назначение пассивных и тем более редрессирующих уражнений, которые могут лишь усугубить положение (способствуют усилению контрактуры).
Принимая во внимание важность верхней конечности, как рабочего органа, при восстановительном лечении необходимо добиваться возвращения ей максимальной функциональной пригодности. Поэтому кинезотерапия больным с повреждениями локтевого сустава, равно как с повреждениями плечевой кости и костей предплечья, должна назначаться еще в период иммобилизации (со 2—3-го дня после перелома). В комплекс общеукрепляющих упражнений включаются дыхательные упражнения, особенно для больных старше 50 лет.
Специальные упражнения в период иммобилизации направлены на тренировку активных движений свободной кисти п пальцев, изометрических сокращений групп мышц плеча и предплечья, контралагеральную тренировку симметричной здоровой конечности с использованием активных движений с сопротивлением.
После снятия иммобилизации для увеличения объема движений в плечевом, локтевом и лучезапястном суставах и силы мышц верхней конечности широко используется механотерапия (маятниковая и блоковая), групповая лечебная гимнастика, трудотерапия. Необходимо учитывать, что при проведении блоковой механотерапии, направленной на тренировку плечевого сустава (пассивно- активные и активные с преодолением сопротивления движения), легко возникают компенсаторные движения лопатки и позвоночника, поэтому необходим строгий контроль инструктора по лечебной физкультуре за правильным выполнением упражнений. Лишь в случаях стойкого ограничения подвижности в плечевом суставе возможна тренировка у больного адаптационных движений пояса верхних конечностей и позвоночника.
Аппаратная механотерапия при контрактурах крупных суставов верхней конечности проводится с использованием различных приспособлений, предназначенных для тренировки активных и активно-пассивных движений в лучезапястном суставе (качалка ручная, стенд для тренировки лучезапястных суставов, приспособления для тренировки сгибания и разгибания в лучезапястных суставах, «колесо», ротационный стенд); для тренировки движений в локтевом и плечевом суставах (аппарат для пассивной разработки движений в плечевом суставе с дозировкой амплитуды и сопротивления движению, аппарат для активной с определением сопротивления разработки движений в локтевом суставе, «колесо», «лестница», лодка-тренажер).
Важное место в комплексе восстановительных мероприятий этой группы больных принадлежит трудотерапии. Специфика метода (выполнение трудовых операций преимущественно руками) определила особую его эффектнвность при повреждениях и заболеваниях верхней конечности. Для рациональной организации трудовой терапии необходимо соблюдение ряда условий: предлагаемая больному работа должна быть осмысленной и полезной (психологическое воздействие), необходимо постепенно вовлекать больную конечность в трудовой процесс, целесообразно постепенное усложнение трудовых операций и возрастание нагрузок по интенсивности по мере улучшения функционального состояния поврежденного органа, дистанция между функцией и движением, которое необходимо совершить для выполнения трудовой операции, должна служить стимулом для тренировки, следует исключить выполнение трудовой операции за счет «отрицательных заместительных компенсаций».
Объем работ трудотерапии, назначаемых больным с повреждениями верхних конечностей, включает также работы на швейных машинах, занятия на ткацких станках, системы управления которыми адаптированы для разных дефектов верхней конечности и позволяют тренировать с заданной амплитудой все виды движений крупных сегментов руки, художественные работы (чеканка по металлу, резьба по дереву, требующие значительных усилий от мышц плеча и предплечья), столярные работы, предназначенные для разработки функций плечевых и локтевых суставов в стадии восстановления.
В программе восстановительных мероприятий у больных с повреждением верхней конечности необходимо принимать во внимание не только желание больного, но и характер его трудовой деятельности. Используемое нами в комплексе восстановительного лечения модернизированное (в плане конкретизации и усиления целенаправленного лечебно-тренирующего воздействия) промышленное оборудование, с одной стороны, предназначено для тренировки соответствующих движений верхней конечности, с другой стороны — имеет целью адаптировать больного в процессе реабилитации к производственным условиям и к своей профессии. Специальные стенды, установленные на рабочих местах, где производится сборка деталей и узлов автомобиля, позволяют тренировать активные движения в крупных (плечевые и локтевые) суставах верхних конечностей. Лечебно-тренирующие ручки управления станками и приспособлениями, подробное описание которых дано в соответствующей главе, позволяют целенаправленно, с дозированием амплитуды и нагружения, тренировать активно-пассивные, активные с сопротивлением и пассивные движения во всех суставах верхней конечности в процессе выполнения трудовой операции.
Больные с повреждениями нижней конечности составляют около 19% от общего числа больных, находившихся на восстановительном лечении в учреждениях реабилитации медико-санитарной части ГАЗ. Сложность восстановительного лечения этих больных обусловлена многообразием и тяжестью возникающих анатомо- физиологических нарушений функции суставов конечности. В 85% случаев этот контингент поступает на восстановительное лечение в СОВЛ По достижении определенного уровня мобильности (возможность пользоваться общественным транспортом) они переводятся в АЦР. Конечной целыо реабилитации больных с повреждениями нижней конечности является восстановление функции ходьбы.
Общее требование для всех контингентов больных с повреждениями нижней конечности — раннее начало реабилитационных мероприятий. Поэтому в зависимости от предполагаемой длительности иммобилизации больных следует направлять на восстановительное лечение через 4—б дней после травмы. Всем больным в период иммобилизации назначают активные упражнения здоровой конечности и сегментов поврежденной конечности, свободных от иммобилизации, общеукрепляющие упражнения и изометрические упражнения мышц поврежденной конечности. Для стимуляции сгибателей и разгибателей голени и бедра проводят механотерапию с помощью блоков с адекватным грузом (6—10 кг) и занятия на велоаппарате.
Для предупреждения функциональных изменений, связанных с иммобилизацией, стимуляции развития костной мозоли, ликвидации или уменьшения болей, нормализации трофики тканей, улучшения местного кровообращения и общего состояния больного, используется медикаментозная терапия и физиотерапевтические процедуры. Для этих целей применяют импульсный электрофорез новокаина, кальция, фосфора продольно или через окно в гипсовой повязке поперечно, электрическое поле УВЧ, магнитотерапию.
Во втором периоде для восстановления силы и выносливости мышц, ликвидации контрактур, нормализации походки увеличивается объем как физио-, так и кинезотерапевтических процедур Вначале проводят активно- пассивные упражнения в облегченных условиях (на скользящей поверхности с помощью роликовой дорожки- тележки), затем — активные с небольшим отягощением (пружинные педали), активно-пассивные (велоаппараты) и, наконец, пассивные — на специальных аппаратах, служащих для устранения контрактур в суставах верхних и нижних конечностей.
Для укрепления мышц голени и бедра проводится блоковая механотерапия, сопротивления движению (грузы- противовесы) назначают в зависимости от характера и локализации перелома костей нижней конечности. Дозированная лечебная ходьба за каталкой назначается в этом периоде по 2—3 раза в день, рекомендуемое расстояние в процессе тренировки ходьбы зависит от уровня и характера перелома
Очень эффективными во втором периоде восстановительного лечения являются упражнения в теплой воде: ножные ванны, упражнения и ходьба в бассейне, вихревой гидромассаж в ванне «Хирана» или подводный душ-массаж в специальной ванне.
Из физиотерапевтических процедур в постиммобилизационный период, кроме того, назначают парафиновые, озокеритовые или грязевые аппликации, гальванические ванны, магнитотерапию, микроволновую и ультразвуковую (фонофорез лекарственных веществ) терапию
В третьем, заключительном, периоде основное внимание уделяется восстановлению силы и выносливости мышц нижней конечности, восстановлению опороспособности и функции ходьбы. Больным назначают групповые занятия — активные упражнения во всех суставах нижних конечностей в различных исходных положениях (лежа, сидя, стоя)—1—2 раза в день. Применяют боковую и маятниковую механотерапию с грузами 2—10 кг (в зависимости от уровня повреждения), занятия на велотренажере, на приспособлении «баланс», аппаратах для разработки движений в коленном суставе, разработки движений в голеностопном суставе (основанном на принципе содружественных движений), тренировки пассивных движений во всех суставах нижней конечности (с пневмоприводом), лодке-тренажере. Постепенно увеличивается нагрузка во время лечебной ходьбы: ходьба за каталкой заменяется ходьбой с костылем и клюшкой, затем — ходьбой с одной клюшкой.
На завершающем этапе назначается ходьба на третбане с постепенно возрастающей нагрузкой от 100 до 500 м, ходьба в обычной обуви на специальной тренировочной площадке, на дорожках с различными видами покрытия (песок, асфальт, булыжник) Большое внимание в этом периоде уделяется трудотерапии. Больным назначают работы продолжительностью от 1 до 3 ч на ткацких станках и швейных машинах с ножным управлением, на специально сконструированном для целей тренировки сегментов нижней конечности гончарном круге с ножным управлением. Широко используются занятия в цехе реабилитации.
Преимущества занятий в цехе реабилитации очевидны, когда речь идет о необходимости подбора трудовых операций для контингентов больных с заболеваниями и повреждениями нижних конечностей. Специальная организация рабочих мест и модернизация систем управления оборудованием дают возможность назначать больным этой группы труд, полезный не только с точки зрения психологического и общеукрепляющего воздействия, но и с позиций целенаправленной тренировки. С этой целью больным с нарушением функции суставов нижней конечности полезна работа на станках и приспособлениях с использованием педалей, велоириводов, «дорожек», с помощью которых возможна дозируемая по амплитуде и силе тренировка всех видов движения: активных с сопротивлением, пассивно-активных и пассивных.
Больные с компрессионными переломами позвоночника поступают в СОВЛ через 5—6 нед после травмы. Основной задачей восстановительного лечения этой группы больных является снятие болевого синдрома, стимуляция консолидации перелома, нормализация мышечно-дистрофических нарушений, укрепление мускулатуры торса, увеличение подвижности позвоночника и обучение ходьбе с сохранением необходимой осанки.
При наличии болевого синдрома на разных этапах восстановительного лечения проводится медикаментозная терапия (анальгетики, нейролептики, отвлекающие средства и воздействия, инфильтрационная терапия, хлорэтиловые блокады) и физиотерапия (диадинамометрия, ультрафио-летовое облучение, электрофорез лекарственных веществ, озокеригоили парафинолечение). Стимуляция консолидации перелома требует назначения электрофореза кальция и фосфора, магиитотерапии, ультразвуковой терапии (не более 0,2—0,3 Вт/см2). В целях нормализации мышечно- дистрофических изменений используют массаж, подводный душ-массаж (на заключительном этапе восстановительного лечения), микроволновую терапию, УВЧ. При назначении физиотерапии необходимо учитывать, что одни и те же методы воздействия могут влиять на несколько групп нарушений, в то же время каждая из них требует комплексного применения различных методов. Направленная на определенные виды нарушений физиотерапия создает и определенный фон, облегчающий проведение кинезотерапии.
При компрессионных переломах шейных позвонков в период иммобилизации гипсовой повязкой или полукорсетом лечебная физическая культура направлена на адаптацию больного к вертикальным нагрузкам, укрепление мышц туловища и конечностей, восстановление бытовых навыков. В занятия лечебной гимнастикой включают общеукрепляющие упражнения для мышц туловища, верхних и нижних конечностей. При этом необходимо исключать резкие повороты туловища, головы, а также прыжки и подскоки.
После снятия иммобилизации задачами лечебной физической культуры являются восстановление подвижности в шейном отделе позвоночника, укрепление мышц шеи и устранение координационных нарушений. Для укрепления мышц шеи применяют упражнения в статическом режиме, проводят движения головы (наклоны и круговые движения) с сопротивлением, используют упражнения, укрепляющие мышцы шеи, участвующие в движениях верхних конечностей.
При назначении больным с переломами шейных позвонков трудотерапии (с целью общеукрепляющего, тонизирующего и психологического воздействия) необходимо учитывать, что сидеть согнувшись они могут в первые месяцы лишь в течение небольших промежутков времени. Трудотерапия должна быть кратковременной либо при выполнении трудовых операций должны быть использованы специальные столы с подвижной столешницей, высота которой может регулироваться с помощью специального телескопического устройства.
Основной задачей кинезотерапии для больных с компрессионными переломами грудных и поясничных позвонков на первом этапе восстановительного лечения (5—7 нед с момента перелома) является формирование мышечного корсета и постепенное приспособление позвоночника к вертикальным нарузкам. С этой целью проводятся упражнения, интенсивно воздействующие на мышцы верхних и нижних конечностей, туловища и особенно мышцы спины. В основном специальные упражнения проводятся лежа (на спине и животе). Вводятся некоторые движения на четвереньках, а к концу второго месяца—движения стоя на коленях и движения с небольшим сопротивлением для ног. В каждое занятие необходимо включать специальные упражнения, способствующие тренировке вестибулярного аппарата. Разрешение вставать обычно дается через 60 дней после перелома, а в тяжелых случаях — позднее. К моменту перевода больного с компрессионным переломом грудных или поясничных позвонков в вертикальное положение упражнения должны выполняться свободно, выступ в области перелома должен быть сглажен, не должно быть болей в области перелома (самостоятельных и при движении), перкуссия и пальпация места перелома должны быть безболезненны. С этого времени гимнастика, предполагающая укрепление мышечного корсета туловища и конечностей, проводится стоя. Более эффективно восстановление основных функций позвоночника проходит во время занятий в воде. Различные виды физических упражнений в воде (в специальной ванне, бассейне) и плавание способствуют в более короткие сроки нормализации гибкости и подвижности позвоночника. Лечебная ходьба назначается 3—4 раза в день на короткие расстояния, к концу 3-го месяца больные начинают ходить без отдыха в течение 1 '/г—2 ч. Разрешение сидеть дается больному через 3 мес после травмы. К этому времени больные с компрессионными переломами позвоночника переводятся на восстановительное лечение в АЦР, где большое значение в комплексе восстановительных мероприятий отводится трудотерапии. При назначении последней необходимо учитывать специфику повреждения, в связи с чем нужно рекомендовать больному менять рабочую позу (сидя, стоя) в течение одного сеанса трудотерапии.
Среди поражений позвоночника, сопровождающихся неврологическими синдромами, наиболее часто встречаются дегенеративно-дистрофические процессы: остеохондроз и спондилоартроз.
В основе клинических проявлений остеохондроза позвоночника лежат 7 основных патогенетических механизмов [Коган О. Г., Шмидт И. Р., 1983]: нарушение биомеханики позвоночника, ирритация нервных корешков, периферических нервов, спинного мозга и его оболочек, компрессия сосудистых и нервных образований, аутоиммунные механизмы, гуморальные механизмы стресса, психогенные механизмы. Преобладающее значение тех или иных патогенетических механизмов у разных больных формирует индивидуальные особенности клинических проявлений остеохондроза. Нарушения, обусловленные остеохондрозом позвоночника, согласно данным А. А. Толстокорова и И. Р. Шмидт (1980), включают болевой синдром, ортопедические нарушения, нарушения микроциркуляции, мышечно-дистонические нарушения, миодистрофии и нейро- остеофиброз, нарушение нервной проводимости, церебрального, спинального, периферического кровообращения, рубцово-спаечные изменения, аутоиммунные нарушения и гуморальные реакции стресса, психопатологические нарушения. Направленность реабилитации этой группы больных определяется на основании данных проводимых функциональных исследований (электромиография, реография, электродиагностика, статическая и динамическая стабилизация позвоночника, тепловидение и антропометрия), которые позволяют определить необходимый комплекс лечебно-тренирующих мероприятий на конкретном этапе восстановительного лечения.
На первом этапе восстановительного лечения основное внимание уделяют снятию болевого синдрома. Больным назначают анальгетики, нейролептики, транквилизаторы, отвлекающие и раздражающие средства, инфильтрационную терапию; проводят диадинамические и синусоидальные модулированные токи, ультрафиолетовое облучение, электрофорез анальгетиков. С целью улучшения микроциркуляции — устранения застойных явлений, отека, ишемии (в случае компрессии нервных образований)—назначают дегидратационную терапию, десенсибилизирующие и спазмолитические средства. В этих случаях также применяют инъекции стекловидного тела, ФИБС, витаминов В, и В]2, фонофорез противовоспалительных и рассасывающих средств, УВЧ-терапию, ультразвук, микроволновую терапию. Важнейшими средствами являются массаж и лечебная физическая культура, которые проводят в этом периоде индивидуально, в основном в положении лежа и предпочтительно — в бассейне.
Наиболее эффективным средством лечения остеохондроза является вытяжение. Оно предназначено для разгрузки межпозвонкового диска, улучшения условий регионарного кровообращения, уменьшения отека корешка и проводится на специальных столах, на наклонной плоскости или в воде Подводное вытяжение, способствующее лучшему расслаблению мышц, может проводиться в бассейне или на специальном столе в ванне.
На втором этапе лечения остеохондроза медикаментозная терапия (противовоспалительные, сосудорасширяющие, рассасывающие средства, витаминотерапия, биогенные стимулятооы) и физиотерапевтические мероприятия (электрофорез сосудистых и противовоспалительных средств, индуктотермия, фонофорез нестероидных и стероидных рассасывающих средств, массаж) направлены на стимуляцию микроциркуляцни, устранение мышечно-тонических нарушений, улучшение трофики и обмена, размягчение рубцов, восстановление нормальной гемодинамики. Физические упражнения в этом периоде проводят интенсивнее, не только в положении лежа, но и стоя. Главной задачей кинезотерапии при остеохондрозе является повышение статической устойчивости и развитие динамической функции как отдельных сегментов, так и всего позвоночника за счет укрепления его мышечно-связочного аппарата. Определенное место в занятиях занимают дыхательные упражнения, как статические, так и динамические. На всех этапах лечения большое внимание уделяется воспитанию и закреплению навыков правильной осанки Так же, как в первом периоде, большое значение придается подводному вытяжению, гимнастике и плаванию в бассейне.
Целью трудотерапии при остеохондрозе являются психологическое и общеукрепляющее воздействие, выработка стереотипа более правильного ортостатического положения тела, развитие целесообразных компенсаторных навыков. Работа в процессе выполнения трудовой операции выполняется стоя или сидя в кресле с прямой спинкой.
На третьем этапе восстановительного лечения (подострая фаза с переходом в ремиссию, или «фаза компенсированной недостаточности», согласно классификации Л. Бонева и соавт., 1978) больным с остеохондрозом позвоночника дополнительно назначают антихолинэстеразные препараты, анаболические гормоны и теплотерапию (озокерит, лечебная грязь, сауна). Цель физио- и медикаментозной терапии — восстановление нервной проводимости, рассасывание рубцово-спаечных изменений. Лечебная физическая культура в этот период направлена на постепенное повышение нагрузки позвоночника, компенсаторное развитие подвижности неповрежденных участков, укрепление мышц спины.
Трудотерапия на заключительном этапе реабилитации направлена на поддержание профессиональных способностей больных и потому проводится в цехе реабилитации. Она имеет целью адаптацию больного к производственным условиям и к своей профессии и назначается с учетом основной профессии больного на адаптированном к функциональному нарушению (высота стола, стула) рабочем месте.
В процессе проведения восстановительного лечения этому контингенту больных на всех этапах реабилитации назначают рациональную психотерапию, снотворные и седативные средства, психофармакологические средства, гипнотерапию, электросон. После завершения лечения (окончания срока нетрудоспособности) основная масса этих больных (80%) обеспечивается легкой работой в цехе АЦР.
Реабилитация больных с невритами срединного, лучевого, седалищного и локтевого нервов является одной из актуальных проблем современной медицины. Невриты, как следствие травмы, инфекции или интоксикации, приводят к двигательным, чувствительным, координационным расстройствам и к нарушениям трофики. В диагностике, прогнозировании и выборе адекватных методов лечения этой группы больных необходимо опираться на показатели функциональных исследований: электродиагностики, электромиографии, реографии, тепловидения, биомеханических методов, которые позволяют установить уровень и тяжесть повреждения структур. Лечение больных с периферическими невритами начинается с первого дня поступления их в АЦР по определенной программе с учетом стадии заболевания и выраженности симптомов. В эту программу включается кинезотерапия, физиотерапия и медикаментозное лечение.
Основные задачи кинезотерапии при заболеваниях и травмах периферических нервов: предотвращение развития контрактур, фиброзного перерождения денервнрованных мышц и постепенное укрепление как паретичных мышц, так и мышц всей поврежденной конечности. Кинезотерапия стимулирует процессы регенерации, способствует восстановлению проводимости нервов и восстановлению движений. Упражнения направлены на нормализацию трофики в месте повреждения, предупреждают образование вторичных деформаций. При необратимых поражениях периферических нервов специальные упражнения обеспечивают образование двигательных компенсаций. При поражениях нервов верхних и нижних конечностей необходимо учитывать особенности и функции: опорная — у нижней, хватательная, удерживающая и сложнокоординационная — у верхней, поэтому общеукрепляющие упражнения должны сочетаться со специальными.
Физиотерапия имеет в виду направленное воздействие на соответствующие нарушения и служит тем фоном, на котором выполнение активных и пассивных движений может способствовать лучшему лечебному эффекту.
На первом этапе восстановительного лечения (7—10-н день от начала заболевания) физио- и медикаментозная терапия направлены на улучшение кровообращения и трофических процессов в зоне поражения, снятие болевого синдрома и воспалительных явлений, предупреждение дегенеративных процессов, улучшение синаптической проводимости. С этой целью применяются витаминотерапия, подкожное введение прозерина, анальгетики, электрическое поле УВЧ в атермических дозировках, электрофорез дибазола или прозерина, массаж поврежденной конечности и ее сегментарной зоны, диадинамические токи, ультрафиолетовое облучение.
На первом этапе восстановительного лечения применяется легкий массаж, так как деиервированные мышцы особенно чувствительны к механическим травмам, что может явиться причиной увеличения трофических расстройств и дегенерации нерва.
На втором этапе лечения с целью устранения или снижения вегетативно-сосудистых и трофических расстройств, активизации рассасывания остаточных явлений воспаления, профилактики образования сращений и Рубцовых изменений и стимуляции денервированных мышц используют тепловые процедуры (аппликации парафина, озокерита, лечебных грязей; соллюкс, тепловые ванны, вихревой массаж), ультразвуковую терапию (по ходу поврежденного нерва и на сегментарную зону), фонофорез лекарственных веществ, переменное и постоянное магнитное поле, сульфидные (сероводородные) и родоновые ванны. При появлении активных движений (обычно в начале третьей недели заболевания) проводится электростимуляция денервированных мышц, которая замедляет их атрофию и дегенерацию.
Электростимуляция мышц проводится на аппаратах «Амплипульс-4», УЭИ, «Миотон-3». Методика проведения ее выбирается в соответствии с полученными показателями электродиагностики с учетом степени выраженности дегенеративных изменений нерва.
Медикаментозное лечение на втором этапе восстановительного лечения заключается в инъекциях алоэ или стекловидного тела (биостимуляторы).
Основное внимание в процессе реабилитации больных с периферическими невритами уделяется кинезотерапии: индивидуальной и групповой лечебной гимнастике, механотерапии, трудотерапии. Во время проведения лечебной физической культуры необходимо следить за появлением произвольных движений, подбирая оптимальные исходные
положения и поддерживая развитие имеющихся активных движений. Вначале применяются пассивные, затем активные и активные с преодолением сопротивления движения, которые развивают силу и работоспособность паретичной мышечной группы. Профилактике и устранению развивающихся контрактур способствует раннее применение специальных упражнений, восстанавливающих эластичность тканей суставного аппарата, уравновешивающих тонус сгибателей и разгибателей, укрепляющих ослабленные мышцы- антагонисты. При развившихся контрактурах упражнения нельзя выполнять резко: устранение контрактур через боль не только не дает лечебного эффекта, но нередко приводит к рефлекторным контрактурам. Лучше всего использовать концентрические мышечные сокращения с постепенно увеличивающимся противодействием. Для этих целей эффективно применение блоковой и аппаратной механотерапии.
Растягиванию мышц как верхних, так и нижних конечностей способствуют упражнения на гимнастической стенке. Движения можно усложнять подвешиванием дополнительных грузов, что увеличивает сопротивление напряжению. Лечение контрактур требует систематического и упорного труда. Пассивные и активные упражнения с предметами и приспособлениями проводятся 3—5 раз в день малыми дозами (10—20 мин).
При проведении двигательной терапии этой группе больных большая роль отводится трудотерапии. Используются все виды целенаправленных трудовых движений в процессе выполнения художественных работ (чеканка, резьба по дереву, керамические работы), занятий в швейной, ткацкой и столярной мастерских. Силовые нагрузки на ослабленные мышцы постепенно увеличиваются в соответствии с регрессом неврологических симптомов.
В цехе АЦР для лечебно-тренирующего воздействия на паретичные мышцы верхней конечности используют сборочные производственные операции (сборка игрушки машины «Чайка», зеркала заднего вида автомобиля), операции механической обработки деталей на станках, имеющих различные варианты лечебно-тренирующих ручек и педалей управления.
Около 15% пациентов, нуждающихся в реабилитации, составляют больные с воспалительными и дегенеративными заболеваниями суставов. С воспалительными неспецифическими заболеваниями суставов основной контингент (около 60%) составляют больные с ревматоидными артритами. Дегенеративные заболевания суставов (к ним относится и описанный выше остеохондроз позвоночника) представлены первично-деформирующими и вторично-деформирующими остеоартрозами. Около 10% среди всех пациентов с заболеваниями суставов составляют больные после операций на суставах (синовэктомия, менискэктомия и др.).
В острой стадии восстановительное лечение больным с заболеваниями суставов с активностью процесса II и III степени проводится в терапевтическом отделении стационара. В СОВЛ или АЦР этих больных переводят по стихании активности процесса (в подострой фазе заболевания). Больные с активностью процесса I и II степени направляются в АЦР непосредственно из отделений поликлиники.
Лечение этих контингентов больных предусматривает восстановление функции поврежденных суставов. Задачи реабилитации: улучшение крово- и лимфообращения суставов, активизация обмена веществ, предупреждение атрофии мышечно-связочного аппарата, предупреждение контрактур, выработка заместительных компенсаций в случаях полной утраты функции, адаптация к бытовым и трудовым навыкам. С целью выявления поврежденных структур больным проводят комплекс исследований (клинический и биохимический анализ крови, электромиография, реография, осциллография, динамометрия, тепловидение, гониометрия, антропометрия, трибография, анализ спектра тремора), которые дают возможность оценить степень распространенности процесса, характер изменений лимфо- и кровообращения, состояние мышц и нервно-мышечной проводимости в поврежденном сегменте, функцию сустава.
Результаты исследований ложатся в основу назначения адекватных восстановительных мероприятий, оценка их в динамике реабилитации позволяет объективизировать состояние больного сустава и организма в целом.
Различие патогенетических механизмов возникновения отдельных заболеваний суставов определяет некоторую специфику назначений различных видов восстановительной терапии.
При воспалительных заболеваниях суставов патогенетическим звеном в первом периоде заболевания является воспаление сустава, поэтому большое значение в восстановительном лечении отводится рациональной гормонально-медикаментозной терапии. Назначаются препараты с различным механизмом действия: иестероидные противовоспалительные препараты (ацетилсалициловая кислота, салицилат натрия, индометацин, вольтарен), медленно действующие «базисные» средства (хинолииовые препараты, иммуностимуляторы, глюкокортикоиды), антибиотики, эндокринные препараты, витамины.
Для больных с дегенеративными заболеваниями суставов с начала заболевания важным является воздействие на обменные процессы и снятие болевого синдрома. С этой целыо больным назначают анальгетики, пиразолоновые препараты, салицилаты, производные индолуксусной кислоты (индометацин, метиндол), фенилпропионовой кислоты (ибуирофен, бруфен), никотиновая кислота, румолон. При наличии реактивного синовита внутрь сустава вводят трасилои, гидрокортизон.
Задачами физиотерапии, проводимой больным с заболеваниями суставов, являются улучшение микроциркуляции в поврежденном сегменте, аналгезирующее воздействие и создание фона для проведения кинезотерапии. Больным с ревматоидными артритами в острый период назначают электрофорез салицилатов и гепарина, индуктотермию надпочечников, дециметровые волны, амплимпульс, низкочастотное переменное и постоянное магнитное поле. После стихания воспалительного процесса проводятся фонофорез гидрокортизона, теплолечение (озокерит, парафин), массаж (обходя больной сустав при наличии признаков экссудации), гидрокинезотерапия. При артрозах в остром и подостром периодах большое внимание уделяется назначению электропроцедур (диадинамические и синусоидальные модулированные токи, электрофорез салицилатов и йодида калия, фонофорез гидрокортизона), теплолечению (озокерит, лечебная грязь, парафин, сауна) и массажу (при сииовите) проксимально расположенных сегментов.
Общими задачами кинезотерапии для всех групп больных с заболеваниями суставов являются нормализация тонуса центральной нервной системы, стимуляция тонуса сердечно-сосудистой и дыхательной систем, активизация обмена веществ. Специальное воздействие кинезотерапии направлено на предупреждение контрактур, атрофии мышечно-связочного аппарата, восстановление силы, выносливости мышц и координации движений.
При воспалительных заболеваниях суставов в острой фазе большое значение придается лечению положением с целью профилактики развития противоболевых контрактур, порочных положений, а также для облегчения боли. При ревматоидных артритах имеется опасность формирования сгибательных контрактур (страдают в основном разгибатели), поэтому используются специальные лонгеты, меночки с грузом, которые позволяют фиксировать (с обязательной сменой положения несколько раз в день) больные суставы в положении разгибания.
Лечебная физическая культура больным с заболеваниями суставов назначается при снижении температуры тела до субфебрильной; противопоказанием для ее проведения является наличие выраженных экссудативных явлений со значительным болевым синдромом. При ревматоидном полиартрите в начальном периоде лечебная гимнастика проводится лежа, включает дыхательные упражнения и упражнения для здоровых конечностей; продолжительность ее—10—15 мин.
Во втором периоде (подострая стадия) лечебная физическая культура проводится из исходного положения лежа, сидя и стоя. Упражнения носят общетренирующий характер и назначаются для здоровых и малопораженных суставов. Они предназначены для мышечной релаксации, увеличения диастаза между соприкасающимися суставными поверхностями, укрепления мышц конечности. Вначале проводятся лишь пассивные упражнения поврежденной конечности; постепенно по мере уменьшения воспалительных явлений и стихания болей увеличиваются темп упражнений, амплитуда движения. Постепенно к пассивным упражнениям добавляются активные: сначала в облегченных исходных положениях (с разгрузкой веса конечности), затем с осевой нагрузкой и с отягощением. При этом боль не является препятствием для лечебной гимнастики, однако усиление болей от упражнений недопустимо, а насильственное растяжение через боль может усилить рефлекторную контрактуру.
При артрозах различной этиологии в подострой стадии наиболее целесообразны движения в теплой воде (бассейн, ванна «Хуббарта»), которые ослабляют боль, устраняют спазм мышц, способствуют уменьшению рефлекторной мышечной контрактуры. Для укрепления мышечно-связочного аппарата, восстановления функции сустава этой группе больных в подостром периоде проводятся упражнения без статической нагрузки (для нижней конечности—стоя без опоры на больную ногу). Эти упражнения способствуют расслаблению мышц, увеличению суставной щели. В конце второго периода для всех групп больных с заболеваниями суставов целесообразно проведение активных движений с максимальной амплитудой без отягощения и отягощением, индивидуально или в группах. Наиболее эффективны маховые упражнения по всем исходным осям движения, упражненйя на гимнастических стенках с использованием блоковой и маятниковой механотерапии. При резко выраженных контрактурах проводятся пассивные упражнения с использованием специальных аппаратов и приспособлений.
При достаточном укреплении мышц проводят тренировку ходьбы, сначала с использованием специальных каталок или на костылях. Особое внимание следует обращать на восстановление навыков правильной осанки и постановки стопы, для чего используют специальные упражнения, включающие ходьбу по следовым дорожкам, на третбане и т.д.
Трудотерапия— обязательная составляющая комплексного восстановительного лечения больных с заболеваниями суставов. Легкие трудовые операции: картонажные работы (склеивание конвертов, брошюровка книг), художественные работы (выполнение аппликаций из соломки, рисование, лепка из пластилина, выжигание по дереву), гончарные работы (лепка керамических изделий из глины), а также выполнение сборочных работ в цехе с использованием мелких, легких комплектующих деталей, показаны больным с ревматоидным артритом (тугоподвижность мелких суставов кисти) еще в начале подострого периода. Постепенно увеличивают нагрузку в процессе проведения трудотерапии, назначают упражнения с преодолением сопротивления на специальных станках. Учитывая длительный характер этих заболеваний, адаптацию больных к производственным условиям и своей профессии проводят и после окончания периода нетрудоспособности в цехе АЦР.
Большое внимание в процессе проведения восстановительного лечения больным с заболеваниями суставов уделяется психологической реабилитации. Она включает медикаментозное лечение, психотерапевтические беседы, занятия аутогенной тренировкой, применение электросна, рекомендации относительно характера легкого труда, исходящие из некоторых личностных особенностей. Успешно проведенная психологическая реабилитация, по нашим данным, оказывает существенное влияние на эффективность восстановительного лечения и сроки нетрудоспособности этих контингентов больных.
Основными принципами восстановительного лечения больных с последствиями инсультов являются раннее начало, систематическое и длительное лечение, поэтапное построение реабилитационных программ, комплексность всех видов лечения, привлечение самого больного к активному участию в лечении.
Ранний период восстановления нарушенных функций начинается примерно через неделю от начала заболевания и приходится на время лечения больного в неврологическом отделении стационара. Он включает лекарственные средства, покой, лечение через придание больному соответствующего положения, пассивные движения для профилактики контрактур и поддержания нормальной трофики в пораженных участках, в которых спастичность еще не заменила начальную вялость. Пассивные упражнения проводят 2—3 раза в день, при этом акцентируют внимание на движениях, противодействующих образованию контрактур в суставах. При постепенном появлении сгіастичности и тенденции к образованию контрактур целесообразно шинирование дистальных отделов конечности в таком положении, которое бы не способствовало резкому натяжению епастичных мышц. Большое внимание в этом периоде уделяется дыхательной гимнастике, упражнениям для восстановления нарушенных функций на равновесие. Основной задачей в лечении больных с гемиплегиями является получение изолированных активных движений, тренировка которых начинается на 20—25-й день после инсульта.
При появлении активных движений в парализованных конечностях больного переводят в СОВЛ. Показанием к направлению в отделение реабилитации является наличие двигательных нарушений, выступающих на первый план при условии стойкой компенсации соматического статуса больного (стабилизация основного процесса).
При определении целесообразности перевода больного после мозгового инсульта в отделение реабилитации учитываются: характер и тяжесть сосудистого заболевания, характер нарушения мозгового кровообращения, состояние кровоснабжения поврежденного полушария головного мозга, локализация и размеры очага повреждения, соотношения деструктивных и нейродииамических изменений в очаге, состояние неповрежденных отделов мозга, соматическое состояние больного, возраст больного и состояние его психики. С этой целью необходима не только клиническая оценка проявлений заболевания, но и проведение комплексных функциональных исследований, которые позволяют определить возможность восстановления функций и используются для назначения адекватных восстановительных мероприятий.
При клинической оценке состояния больных учитывается характер субъективных жалоб и объективный неврологический статус. Оценивается регресс неврологических симптомов, изменение объема движений, мышечной силы, тонуса (качественные изменения клинической картины) в первые недели пребывания больного в неврологическом стационаре. Основными методами, объективизирующими неврологический статус, являются электроэнцефалография (ЭЭГ) и реоэнцефалография (РЭГ). Благоприятным прогностическим ЭЭГ-признаком является исчезновение в динамике лечения медленной активности в пораженном полушарии и появление симметричности аритма в обоих полушариях до появления самостоятельных активных движений в пораженных конечностях. С помощью РЭГ оцениваются функциональные и органические изменения сосудов мозга, состояние коллатерального кровообращения, интенсивность кровенаполнения. Интересным для прогноза является оценка амплитуды височных пульсовых волн: прогноз благоприятный — при показателе с обеих сторон не менее 0,12 Ом; прогноз менее благоприятный — при меньших цифрах, что свидетельствует об ограничении компенсаторных возможностей коллатерального кровообращения. Для определения состояния нервно-трофичеекпх и нейродинамических процессов в паретичных конечностях используются методы кожной электротермометрии, артериальной осциллографии, рсовазографии и электромиографии, тонометрии.
Электромнографический контроль используется как критерий снижения спастнчности. Увеличение биоэлектрической активности произвольного сокращения, как на сгибателях, так и на разгибателях, в процессе восстановления свидетельствует о положительной динамике.
Основной целью реабилитации этих контингентов больных является подготовка их к трудовой деятельности или достижение максимального приспособления к условиям внешней среды с учетом имеющегося дефекта.
Задачами стационарного этана реабилитации больных с последствиями инсульта, с явлениями моно- или гемипареза являются: стабилизация реакций на равновесие в стоячем и сидячем положениях, уменьшение спастически повышенного мышечного тонуса, подавление патологических двигательных синергий, тренировка активных движений, улучшение координации движений, обучение ходьбе, самообслуживанию, коррекция нервно-психических расстройств.
Для реализации этих задач применяется медикаментозное лечение, физио- и кинезотерапия. Назначаемое медикаментозное лечение имеет в виду симптоматическое воздействие, а также используется в качестве премедикации для кинезотерапия. Легкий успокаивающий массаж спастических мышц применяют избирательно и проводят по методике отсасывающего массажа (10—20 мии). Массаж направлен на пассивное расслабление контрагированных мышц и тонизирование их антагонистов и способствует устранению контрактур. При превалировании спастичпости возможно проведение спирт-новокаииовых блокад, а также тепловых процедур (парафиновые аппликации на конечности по типу «носки» и «перчатки» с температурой 45°С па 10—15 мии) по щадящим методикам.
При преобладании симптомов нервно-мышечного выпадения проводят электростимуляцию мышц по комплексным программам; за 1 — l'/г ч до нее показан прием антихоли- нэстеразных препаратов и точечный массаж.
Лечебная физическая культура направлена на устранение трех основных проявлений двигательных нарушений: парезов или параличей, повышенного мышечного тонуса и сникинезнй. Она способствует воспроизведению старых и образованию новых двигательных рефлексов. Помимо пассивных движений и лечения положением, большое внимание в этом периоде уделяется выполнению специальных активных движений, направленных на укрепление тех мышц, которые являются антагонистами мышц, находящихся в спастическом состоянии, а также контрагированных мышц. Темп движений зависит от состояния больного, для выбора оптимальной скорости по заданию инструктора лечебной физкультуры выполняются быстрые и медленные движения. При выполнении упражнений назначают удобные исходные позы, облегчающие выполнение движений и способствующие расслаблению сиазмированных мышц наряду с упражнениями для восстановления активных движений. Необходима тренировка равновесия сидя и стоя, обучение балансированию тела в стоячем положении. Следующим важным этапом тренировки является обучение ходьбе, которому должен предшествовать комплекс подготовительных упражнений для ног (пассивно-активные упражнения на велотренажере с поддержкой). Тренировка ходьбы проводится с помощью инструктора по лечебной физкультуре. Сначала рекомендуется ходьба на месте с высоким подниманием больной ноги, и лишь после обучения маховой и опорной фазе переходят к собственно ходьбе — с помощью турникета, параллельных брусьев, костылей, палок и к самостоятельной ходьбе.
Одной из важных задач восстановительного лечения является обучение больного с двигательными нарушениями.
бытовым навыкам, м в первую очередь навыкам самообслуживания (одевание, причесывание, чистка зубов, прием пищи, застегивание и расстегивание пуговиц, пользование бытовыми приборами). Для решения этой задачи целесообразно использовать специальные комнаты, оборудованные стендами для обучения различным видам бытовой и трудовой деятельности (рис. 39).

Через 5—6 нед больных с двигательными расстройствами после острого мозгового нарушения переводят на восстановительное лечение в АЦР. Противопоказаниями к направлению больных в АЦР служат расстройства интеллектуально-мнестнческой сферы, эпнеиндром, высокая стойкая артериальная гипертензия, повторные сосудисто-мозговые нарушения, тяжелые соматические заболевания, препятствующие проведению реабилитации.
Условия для направления больных — удовлетворительное общее состояние, возможность самообслуживания и передвижения, состояние компенсации основного процесса, положительная динамика от реабилитационных мероприятий.
Задачами восстановительного лечения на амбулаторном этапе являются коррекция нервно-психических расстройств, выработка адекватного отношения к лечению, улучшение трофических функций паретичных конечностей, ликвидация контрактур, снижение мышечного тонуса, закрепление навыков правильной ходьбы, совершенствование самообслуживания больных, тренировка навыков трудовой деятельности, адаптация к производственным условиям и своей профессии.
Комплекс реабилитационных мероприятий, проводимых на амбулаторном этапе реабилитации, включает: спирт- новокаиновые блокады паретичных мышц, лечение положением, массаж, электростимуляцию мышц, иглорефлексотерапию, теплолечение, медикаментозную симптоматическую и «фоновую» терапию, кинезотерапию. Основное место в комплексе этих средств отводится индивидуальной лечебной гимнастике, механотерапии, групповой гимнастике и трудотерапии.
Лечебная физическая культура проводится с постепенным повышением нагрузки но темпу, амплитуде движения, количеству повторяемых упражнений и степени физического напряжения до 2—3 раз в день.
Психотерапия этой группы больных проводится на всех этапах восстановительного лечения. Изменение психики больного после инсульта обусловлено не только самим патологическим процессом, но и постоянно травмирующим фактором наличия физического дефекта, имеющимся противоречием между желанием и возможностями больного. Изменения психики складываются из нарушения интеллекта, способности к обучению и самооценке, эмоциональной неустойчивости. Часто у данного контингента больных имеют место астено-невротические и ипохондрические состояния, истерические и психоподобные реакции. Очень важным для этой категории больных являются психологический анализ особенностей личности, тонкая психотерапевтическая коррекция, упорная индивидуальная и групповая психотерапия, аутогенная тренировка.
После завершения курса амбулаторного восстановительного лечения больные, нуждающиеся в повторном проведении реабилитационных мероприятий, берутся на катамнестическое наблюдение и могут быть направлены в амбулаторный центр через 4—6 мес от начала заболевания.
Задачами второго поликлинического этапа реабилитации являются профилактика повторного повышения мышечного тонуса и сохранение высокой подвижности в суставах, стимулирование процессов восстановления функции мышц, профориентация, восстановление социального статуса больного. Реабилитационные мероприятия включают групповую психотерапию, групповую лечебную гимнастику, медикаментозное лечение (коротким курсом), повторные курсы спирт-новокаиновых блокад, массаж, трудотерапию и профориентацию.
Реабилитация больных с ишемической болезнью сердца (ИБС) имеет целью возможно полное восстановление соматического, психического и социального статуса этой группы больных. Ведущая роль в реабилитации больных с ИБС принадлежит мероприятиям, направленным на создание оптимальной адекватной двигательной активности больных на всех этапах реабилитации с помощью соответствующего режима лечебной физической культуры.
Задачи лечебной физической культуры этой группы больных включают нормализацию функций центральной нервной системы, тренировку сердечно-сосудистой и дыхательной систем, адаптацию больных к трудовым и бытовым нагрузкам, улучшение коронарного кровообращения и обменных процессов в миокарде, содействие развитию коллатералей, повышению сократительной способности миокарда, улучшение периферического кровообращения и обмена веществ, укрепление скелетной мускулатуры и связочного аппарата. Ранняя активизация больных при инфаркте миокарда предотвращает ряд осложнений, способствует сокращению сроков временной нетрудоспособности и возвращению к трудовой деятельности большого числа больных. Своевременное и адекватное состоянию больного расширение режима возможно при условии соблюдения основных принципов реабилитации: раннего начала, этаппости, преемственности и последовательности. В медико- санитарной части Горьковского автозавода осуществляется шестпэтапное лечение больных этой группы.
На первом этапе лечение проводится в палате интенсивной терапии и реанимации. Палата оснащена современным оборудованием, предназначенным для контроля за функциональным состоянием сердечно-сосудистой системы, проведения наркоза, искусственной вентиляции легких, дефибрилляции, кардиостимуляции и регистрации электро-кардиограмм по телефону.
Мониторная установка фирмы «Сан-Эй» (Япония) с отдельными блоками сразу для четырех пациентов автоматически регистрирует частоту пульса, дыхания, величину артериального давления. В палате интенсивной терапии под контролем инструктора по лечебной физкультуре и врача-реаниматолога больным проводится ранняя тренирующая терапия, включающая выполнение легких физических упражнений в постели: дыхательной гимнастики, изометрических упражнений, динамических упражнений для малых мышечных групп и упражнений для нижних конечностей.
Переводу в кардиологическое отделение (второй этап) предшествует осмотр больных комиссией, в состав которой входят врачи-реаниматологи и заведующий кардиологическим отделением. В период лечения больных в кардиологическом отделении постепенно расширяется их двигательная активность. Программа тренирующей терапии определяется клиническим состоянием больного, характером функционального состояния его сердечно-сосудистой системы. Лечебную гимнастику проводят в положении лежа, сидя и стоя (к концу периода), она включает дыхательные упражнения, упражнения для нижних и верхних конечностей, упражнения для туловища. Большое внимание в этом периоде уделяют ходьбе, в том числе ходьбе по лестнице. На конечном этапе этого периода используют массаж, в том числе массаж спины и груди (обходя соответствующие рефлексогенные зоны). Средние сроки пребывания в кардиологическом отделении больных с мелко-очаговым неосложненным инфарктом миокарда составляют 27 сут, с крупноочаговым и трансмуральным инфарктом—39 суток; после этого комиссия решает вопрос о целесообразности перевода больных на третий этап реабилитации — в СОВЛ. Около 76% больных после инфаркта миокарда переводят на восстановительное лечение в СОВЛ, остальные — завершают лечение в кардиологическом отделении с последующей выпиской под наблюдение кардиолога или участкового врача поликлиники В СОВЛ направляются больные, трудоспособность которых может быть полностью или частично (в зависимости от профессии) восстановлена, а также больные с неблагоприятным трудовым прогнозом (к ним относятся и лица пенсионного возраста), но нуждающиеся в социально-бытовой реабилитации. В первую группу входят больные без признаков коронарной недостаточности и нарушения гемодинамики; с благоприятным исходом заболевания, несмотря на паличне некоторых признаков (стенокардия напряжения через 300—400 м, недостаточность кровообращения не выше I степени, артериальная гипертензия с систолическим давлением не более 180 мм рт. ст. и диастолическим не выше 100 мм рт. ст.), без отягощающих заболеваний. Ко второй группе относятся больные пенсионного возраста (мужчины старше 60 лет, женщины старше 55 лет) со стенокардией напряжения через 100—150 м, преходящей стенокардией покоя, недостаточностью кровообращения II степени, нарушением ритма и проводимости.
Не подлежат направлению в СОВЛ больные, состояние которых препятствует проведению активной тренирующей терапии: со стабильной стенокардией покоя, недостаточностью кровообращения II степени и выше, сердечной астмой, артериальной гипертензией (диастолическое давление выше 120 мм рт. ст.), нарушением ритма (мерцательная аритмия, пароксизмальная тахикардия, политопная или групповая экстрасистолия); нарушением проводимости, сопутствующими заболеваниями, значительно отягощающими течение инфаркта миокарда.
При отборе больных на восстановительное лечение используется прогностический индекс, предложенный Э Ш. Халфеиом (1980), представляющий собой схему, основанную на данных математической оценки (в баллах) показателей, влияющих на исход инфаркта миокарда. При индексе ^74 прогнозируется приемлемый, при ^75 — неприемлемый исход реабилитации. Положительный прогностический индекс является основанием для перевода больных из кардиологического отделения в СОВЛ. Сроки перевода больных в стационарное отделение реабилитации устанавливаются в зависимости от уровня его физической активности. К этому времени больной должен освоить IV типовой двигательный режим ("Лебедева В. С., 1974] — подниматься по лестнице на один этаж (2 пролета), ходить по отделению 500—1000 м в день в умеренном темпе без особых неприятных ощущений, освоить соответствующий режиму комплекс лечебной гимнастики.
Основным методом лечения больных в стационарном отделении реабилитации является индивидуальная дозируемая тренирующая терапия. Назначаемые физические нагрузки должны быть достаточными, чтобы оказывать тренирующее воздействие, и вместе с тем не должны вызывать отрицательных сдвигов со стороны сердечно-сосудистой системы. В связи с этим в первые 3 дня пребывания в отделении больным проводят тщательное клиническое и инструментальное обследование, цель которого оценить резервные возможности миокарда, состояние гемодинамики, характер нарушения ритма и проводимости, толерантность к физическим нагрузкам и общую физическую работоспособность больного. Оценка сократительной способности миокарда — один из основных критериев функционального состояния системы кровообращения и выявления резервных возможностей миокарда. Она определяется при помощи баллистокардиографни, поликардиографии и тахоосциллографии. Параметры гемодинамики оцениваются раздельно для правого и левого желудочков сердца с помощью радиоактивного микроагрегата альбумина, меченного йодом-13]. Этим методом определяются объем циркулирующей крови, минутный объем, сердечный индекс, ударный объем, кровенаполнение легких, общее периферическое сопротивление. Для определения адекватного физическому состоянию больного уровня нагрузки проводят нагрузочные тесты: велоэргометрия или ходьба на тредмиле с регистрацией поглощения кислорода в процессе обследования, а также ходьба в заданном темпе под контролем телеэлектрокадиографии.
Использование ходьбы в заданном темпе, как наиболее естественного и физиологичного вида нагрузки, для определения функциональных возможностей организма (в частности, выявления размеров коронарного резерва) возможно в первые дни пребывания больного в отделении реабилитации. При этом телеэлектрокардиография позволяет на расстоянии посредством радиосвязи записывать ЭКГ свободно перемещающегося человека. Исследования проводят при помощи телеметрической системы «Спорт», запись ЭКГ производится на электрокардиографе 6-ЭК-4. Темп ходьбы задается при помощи дозатора темпа, который выдает сигналы с регулируемой частотой повторений от 60 до 120 в 1 мин. Начальная нагрузка для всех больных составляет 60—70 шагов в 1 мин, при этом регламентируется ширина шага и пройденный путь. В день проводится одно исследование, в последующие дни нагрузка увеличивается последовательно до 80, 90, 120 шагов в I мин до выявления степени ограничения коронарного резерва. Данные результатов пробы учитываются при назначении режима двигательных тренировок.
Первая велоэргометрическая проба проводится обычно не ранее чем через 30—35 дней с момента возникновения инфаркта, в последующем велоэргометрические исследования проводят с интервалом в 10—12 дней. Они позволяют оценить эффективность проводимого лечения, в частности влияние тренирующей терапии на общие физические параметры больного. Показатели пульса, артериального давления и ЭКГ изменения, получаемые при велоэргометрни (равно как при нагрузочной пробе на тредмиле, либо при проведении ходьбы в заданном темпе под контролем телеэлектрокардиографии), являются основными критериями прекращения проб с нагрузкой. Выявленная при проведении нагрузочной пробы индивидуальная «пороговая» частота пульса (при которой появляются транзисторные изменения ЭКГ) используется для контроля за выполнением движений в процессе проведения тренирующей терапии. При этом основным критерием адекватности нагрузки служит рабочая частота пульса, составляющая 75—80% пороговой величины.
Данные функциональных исследований, а также результаты проб с дозированной физической нагрузкой, позволяют отнести больного к соответствующему клинико-функциональному классу [Аронов Д. М. и др., 1983] и определить программу его физической реабилитации. В зависимости от этого больным назначается разной интенсивности активная тренировка, включающая индивидуальные и групповые занятия лечебной физической культурой с включением элементов спортивных игр, дозированная ходьба или нагрузка в лабораторных условиях на велоэргометре или тредмиле. Вопрос о специфике (лечебная физическая культура, ходьба или занятия на велоэргометре), а также о темпах нагрузки, решается индивидуально не только в зависимости от клинических и функциональных показателей, но и от отношения больного к рекомендуемому режиму.
Занятия лечебной физической культурой являются основной формой физических упражнений. Индивидуальная и групповая лечебная гимнастика проводится под контролем инструктора по лечебной физкультуре. В группы больные компонуются но принципу принадлежности к одному функциональному классу, а также в зависимости от периода (1, 2, 3-я недели) реабилитации. Групповые занятия имеют преимущества перед индивидуальными: они более эмоциональны, дисциплинируют больных, оказывают положительное психологическое воздействие. Групповая лечебная гимнастика проводится по общепринятой схеме. Каждое занятие состоит из трех разделов: вводного, основного и заключительного. В вводном разделе выполняются простые гимнастические и дыхательные упражнения, цель которых— подготовить больных к выполнению упражнений, обеспечивающих разрешение основных лечебных задач. В основном разделе подбор и порядок чередования упражнений проводится с расчетом на постепенное возрастание нагрузок к середине занятия. Нагрузки распределяются последовательно па различные мышечные группы. Заключительный раздел комплекса включает упражнения на расслабление, дыхательные упражнения, движения в дистальных отделах конечностей, в свободном режиме проводится ходьба в медленном темпе в сочетании с углубленным дыханием.
Кроме активной двигательной терапии, больным после инфаркта в период лечения в СОВЛ проводят симптоматическую медикаментозную терапию: нитраты пролонгированного действия, антиаритмические средства, радренергические блокаторы, антикоагулянты, антисклеротические средства, адекватная гипотензивная терапия. Из физиотерапевтических средств возможно проведение лечебного массажа (области сердца, рефлексогенных зон —шейно- воротниковой зоны, спины, верхних конечностей), электрофореза лекарственных веществ и электросна.
Благоприятное психологическое и общетонизирующее воздействие оказывает на этих больных трудотерапия, которая назначается с учетом желаний больного и включает работу как в мастерских, так и в цехе реабилитации.
К моменту завершения восстановительного лечения в СОВЛ больные после инфаркта миокарда активизируются до V—VI комплексов лечебной физической культуры и до 4—5 км ходьбы в день в медленном темпе (со скоростью 2,5—3 км/ч). Длительность пребывания в отделении в среднем составляет: 32 дня — для больных с крупноочаговым и 24 дня —с мелкоочаговым инфарктом миокарда. Около 70% больных (преимущественно первой группы — трудоспособность которых может быть восстановлена) после окончания стационарной реабилитации направляются в загородный кардиологический санаторий (четвертый этап реабилитации), остальные (второй группы — нуждающиеся в социально-бытовой реабилитации)—направляются, минуя этан санаторного лечения, в АЦР (пятый этап реабилитации). Больные первой группы поступают в АЦР на следующий день после выписки из загородного кардиологического санатория.
Восстановительные мероприятия в АЦР направлены на предупреждение прогрессирования ИБС, восстановление и поддержание физической работоспособности на максимально высоком уровне, выработку психологической и физиологической адаптации к производственным условиям. Программа восстановительного лечения больных, перенесших инфаркт миокрада,на амбулаторном этапе предусматривает дальнейшее расширение двигательной активности и назначение дозированных нагрузок на фоне продолжающейся медикаментозной терапии. Поскольку возможность справиться с нагрузками в повседневной жизни и на производстве зависит в первую очередь от физической способности больных, физический аспект на амбулаторном этане приобретает особенно важное значение. Программа физической реабилитации включает занятия лечебной физической культурой, дозированную ходьбу и трудотерапию. Она составляется по принципу назначения постепенно возрастающих контролируемых физических нагрузок до достижения такой физической активности, которая могла бы обеспечить систематическую трудовую деятельность. В случаях, когда это невозможно, программа физической реабилитации предназначена для обеспечения максимальной физической активности, на которую способен больной. Чтобы установить индивидуальный уровень физических нагрузок, соответствующий физической работоспособности больного, исследуется реакция сердечно-сосудистой и дыхательной систем в ответ на физическую нагрузку. С этой целью в первые 3 дня пребывания в амбулаторном центре каждому больному проводится велоэргометрня или спировелоэргометрия. Так же, как на стационарном этапе, показатели пульса и артериального давления, полученные при проведении нагрузочной пробы, используются при выборе уровня нагрузок в процессе тренирующей терапии. Учащение пульса и подъем артериального давления при проведении лечебной гимнастики, дозированной ходьбы или трудотерапии не должны превышать 75% от установленных «пороговых» цифр. Повторные велоэргометрические исследования проводят каждые 10—14 дней лечения больного в амбулаторном центре.
Показатели велоэргометрии позволяют объективизировать результаты лечения и вносить коррективы в программу физической реабилитации.
Для построения детальной программы физической активизации различных больных (перенесших мелкоочаговый или крупноочаговый инфаркт миокарда) с учетом вида нагрузок и периода амбулаторной реабилитации в центре используется прогностический индекс, предложенный П. Е. Вельским и Н. И. Кушаковой (1981). В соответствии с цифровым значением индекса прогноза, а также толерантностью к физической нагрузке, больные распределяются в клинико-функциональные группы: первую — наиболее благоприятную в плане прогноза, вторую — с относительно удовлетворительной компенсацией недостаточности кровообращения и третью — характеризующуюся низкими компенсаторно-приспособительными возможностями организма. Медикаментозная терапия на этом этапе реабилитации предназначена в основном для больных второй и третьей клинико-функциональиых групп, направлена па устранение коронарной недостаточности и восстановление гемодинамики, проводится строго индивидуально в соответствии с показаниями. Она включает назначение нитратов, аитиа ритмических средств, сердечных гликозидов и гипотензивных средств.
В занятия лечебной гимнастикой на амбулаторном этапе в зависимости от принадлежности больного к соответствующей клипико-фуикцнональной группе включаются: упражнения с охватом больших мышечных групп с постепенным усложнением (включая маховые движения), с нарастающим усилием, с палками, гантелями, упражнения па гимнастической стенке и стенке «Здоровье», игры с малой и средней подвижностью с включением элементов спортивных игр, ходьба простая и с ускорением, по индивидуальным показаниям — кратковременный легкий бег.
Трудотерапия на амбулаторном этапе проводится только в цехе реабилитации. Помимо психологического и общетонизирующего воздействия, она имеет целыо реадаптацию больных к производственным условиям и к своей профессии, поэтому назначается с учетом имеющихся профессиональных навыков. Так же, как в процессе тренировки в зале лечебной физкультуры, при проведении трудотерапии регистрируются пульс, и артериальное давление (с помощью аппарата КТД-8), исследуются психофизиологические параметры (зрительно-моторная реакция, реакция на движущийся объект и т.д.) с целыо определения индивидуальных особенностей больного, регламентирования трудовых движений по нагрузке, темпу и времени.
После завершения восстановительного лечения в АЦР больные, перенесшие инфаркт миокарда и нуждающиеся временно или постоянно в облегченных условиях труда, трудоустраиваются в цехе АЦР. Весь период трудоустройства— от двух недель до 1 года (по рекомендациям ВКК или ВТЭК) —эти больные находятся под наблюдением врача-кардиолога АЦР. Ряду больных после окончания периода временной нетрудоспособности рекомендуется посещение вечерних занятий (группа «Здоровье»), которые проводятся в АЦР. Периодическая оценка их состояния (велоэргометрия, ЭКГ) проводится в этой фазе реабилитации врачом-кардиологом амбулаторного центра. Диспансерное наблюдение за больными, перенесшими инфаркт миокарда, в течение года осуществляет врач-кардиолог поликлиники медсанчасти (шестой этап реабилитации), куда из амбулаторного центра передается вся документа ция после завершения периода временной нетрудоспособности.

Особое место в реабилитации больных, перенесших инфаркт миокарда, принадлежит психологической реабилитации, которая целенаправленно и последовательно проводится на всех этапах восстановительного лечения. Психологическое вмешательство позволяет значительно увеличить число лиц, возвратившихся к труду, сократить сроки временной нетрудоспособности, повысить «качество жизни» больных, перенесших инфаркт миокарда. Специфика мероприятий по психологической подготовке этой группы больных зависит от характера возникающих в ответ на заболевание реакций (кардиофобическая, тревожно-депрессивная, невротическая, астеио-депрессивиая, ипохондрическая, истерическая). С целью коррекции психологического состояния больным проводится рациональная психотерапия в сочетании с психотропными средствами. Задача рациональной психотерапии — скорректировать неадекватное отношение к болезни, создать правильную психологическую ориентировку, сформировать адекватную психологическую установку на активное участие в программе реабилитации. Работа с больными проводится в виде индивидуальных бесед или в виде индивидуальных и групповых замятий аутогенной тренировкой (рис. 40). Последняя предусматривает обучение приемам самовнушения на фоне мышечной и психической релаксации. Она позволяет повышать способность личности к саморегуляции, преодолевать психологические и социальные последствия болезни. Медикаментозные средства (транквилизаторы, нейролептики, антидепрессанты) не играют ведущей роли в системе психологической реабилитации больных инфарктом миокарда, однако иногда (при неврозах и патологических изменениях личности) использование их не только желательно, но и необходимо.
| Назад | Оглавление | Далее |