Медицинская реабилитация
Клинико-инструментальное обследование больных с ТБСМ
Рассматривая показания к восстановлению двигательных функций пациентов с полным нарушением проводимости, следует учитывать, что минимальный уровень локомоторных навыков необходим каждому больному, так как он повышает социально-бытовую адаптацию, оказывает общеукрепляющее действие, снижает риск трофических расстройств. Известно, что некоторые пострадавшие даже с полным нарушением проводимости на уровне С7-ТЫ способны передвигаться при помощи вспомогательных средств. Кроме того, в большинстве случаев возможна положительная неврологическая динамика, которая тем вероятнее, чем раньше начаты мероприятия двигательной реабилитации.
Высокий показатель тревожности и состояние депрессии среди спинальных пациентов требует обязательного психологического тестирования до начала реабилитационных мероприятий.
Для составления индивидуальной программы реабилитации пациента необходимо следовать определенному диагностическому алгоритму, который в восстановительном и позднем периодах ТБСМ включает следующие этапы:
а) сбор анамнеза у пациента и лица, доставившего больного в реабилитационный стационар или отделение восстановительного лечения
б) изучение выписной документации из нейрохирургического отделения многопрофильного стационара, где проходил первый этап лечения больного
в) осмотр и пальпация больного
г) исследование неврологического статуса пациента
д) лабораторные и инструментальные методы диагностики (анализы крови и мочи, электронейромиография, исследование регионального кровотока, электрокардиография, рентгенодиагностические и ультразвуковые методы, исследование походки, ЭЭГ).
Сбор анамнеза
Анамнестические сведения позволяют оценить давность патологического процесса (травмы или заболевания), степень стабильности и возможность нагрузки на позвоночник (по рекомендациям хирурга, косвенным признакам, дополнительным методам исследования), наличие хронических воспалительных процессов или других сопутствующих заболеваний.
Необходимо обращать особое внимание на жалобы пациента, позволяющие оценить мотивационный фон, на котором будут разворачиваться мероприятия по двигательной реабилитации. Выяснение у больного, что, по его мнению, в наибольшей мере ограничивает его бытовую и социальную активность (двигательные расстройства, болевой синдром или иная патология) даёт информацию об установке на определенный лечебный комплекс.
На основании опроса больного можно составить точное представление о предшествующем восстановительном лечении, чтобы с учётом уже имеющегося опыта организовать преемственность реабилитации. Не следует категорично изменять привычный кинезитерапевтический комплекс, даже если он, по мнению врача, не совсем адекватен. Коррекцию следует проводить постепенно, включая новые двигательные задания и исключая старые. Одномоментная замена выработанного двигательного навыка всегда приводит к глубокому психологическому срыву, сопровождающемуся усугублением двигательных расстройств.
При сборе анамнеза пациента в восстановительном периоде ТБСМ рекомендован тест, разработанный Американской Академией Физической Терапии и Реабилитации в качестве стандартного метода измерения нарушений жизнедеятельности в реабилитационных учреждениях США «Мера Функциональной Независимости (Functional Independence Measure) или FIM». Шкала FIM состоит из 18 пунктов, отражающих состояние двигательных (пункты 1-13) и интеллектуальных (пункты 14-18) функций. Навыки оценивает лечащий врач по 7-бальной шкале, затем подсчитывается сумма баллов по всем пунктам опросника (пропуск пунктов не допускается, если какую-либо функцию невозможно оценить, соответствующий пункт оценивается баллом «1»). Суммарная оценка может составлять от 18 до 126 баллов, чем выше суммарная оценка, тем полнее независимость больного в повседневной жизни. Кроме того, пункты теста помогут лечащему врачу в составлении индивидуальной программы реабилитации больного и оценке эффективности реабилитационных мероприятий в динамике при последующих поступлениях пациента.
Таблица 3
Тест Американской Академией Физической Терапии и Реабилитации
Мера функциональной независимости Functional Independence Mtasure (FIM)
Семибальная шкала оценки пунктов:
7 - полная независимость в выполнении соответствующей функции (все действия выполняются самостоятельно, в общепринятой манере и с разумными затратами времени)
6 - ограниченная независимость (больной выполняет все действия самостоятельно, но медленнее, чем обычно, либо нуждается в постороннем совете)
5 - минимальная зависимость (при выполнении действий требуется наблюдение персонала, либо помощь при надевании протеза/ортеза)
4 - незначительная зависимость (при выполнении действий нуждается в посторонней помощи, однако более 75% задания выполняет самостоятельно)
3 - умеренная зависимость (самостоятельно выполняет 50-75% необходимых для исполнения задания действий)
2 - значительная зависимость (самостоятельно выполняет 25-50% действий) 1 - полная зависимость от окружающих (самостоятельно может выполнить менее 25% необходимых действий)
Бланк для ответов
| Навыки | Баллы |
|---|---|
Самообслуживание
|
|
Контроль функции тазовых органов
|
|
Перемещение
|
|
Подвижность
|
|
| Двигательные функции: суммарный балл | |
Общение
|
|
Социальная активность
|
|
| Интеллект: суммарный балл | |
| Суммарный балл |
Изучение выписной документации
При изучении выписной документации из нейрохирургического стационара, где больной находился на первом этапе лечения позвоночно-спинно-мозговой травмы, для оптимизации обследования и лечения пациентов с ТБСМ, алгоритмизации реабилитационного процесса необходимо выявить все основные факторы, лимитирующие нагрузки, оценить показания и противопоказания к восстановлению локомоции у больных с ТБСМ. Эти данные будут потом дополнены результатами общего и неврологического осмотра, а также результатами лабораторных и инструментальных методов исследования.
Осмотр и пальпация
Первичный осмотр и пальпация позволяют выявить наличие у больного противопоказаний к реабилитационным мероприятиям.
В ходе общего осмотра определяют состояние и физическое развитие пациента, состояние тканей, пропорциональность сложения, оценивают двигательное поведение больного (способ передвижения и его симметричность, точность и аккуратность движений). При осмотре конечностей изучают ось, наличие укорочений и деформаций костей и суставов, выраженность трофических нарушений. Положение конечности в состоянии покоя позволяет оценить тонические соотношения и состояние сухожильно-мышечного аппарата. Например, если пальцы рук пациента с шейным уровнем травмы находятся в положении разгибания, то наиболее вероятными причинами этого являются более высокий тонус разгибателей или тендовагинит разгибателей пальцев.
Пальпация позволяет определить тургор кожи, подкожной клетчатки, мышц и связочного аппарата. Особое внимание необходимо уделить коже подошвенной поверхности стопы. Истонченная и нежная кожа, с одной стороны, свидетельствует об отсутствии адекватной нагрузки на ноги, с другой стороны, препятствует дальнейшей двигательной реабилитации, так как может вызывать усиление болевого и спастического синдромов.
В ходе осмотра выявляют сегменты конечностей с повышенным и пониженным тонусом, а также триггерные зоны, поддерживающие спастический синдром и провоцирующие извращенные двигательные реакции. Целесообразно измерение объемов конечностей, если одна из основных задач - увеличение мышечной силы и массы.
При изучении функции внутренних органов реабилитолог, работающий совместно с врачом-терапевтом, должен решить вопрос о готовности сердечно-сосудистой системы к физической нагрузке. При исследовании желудочно- кишечного тракта необходимо иметь в виду, что язвенно-эрозивные процессы данной локализации встречаются у больных с поражением спинного мозга в 18% случаев, и неадекватная двигательная нагрузка может вызвать тяжёлое внутреннее кровотечение.
Врач должен производить осмотр и пальпацию больного полностью, а не только отдельных «профильных зон», что позволит свести к минимуму диагностические ошибки и наиболее рационально составить индивидуальную программу реабилитации.
Неврологическое обследование
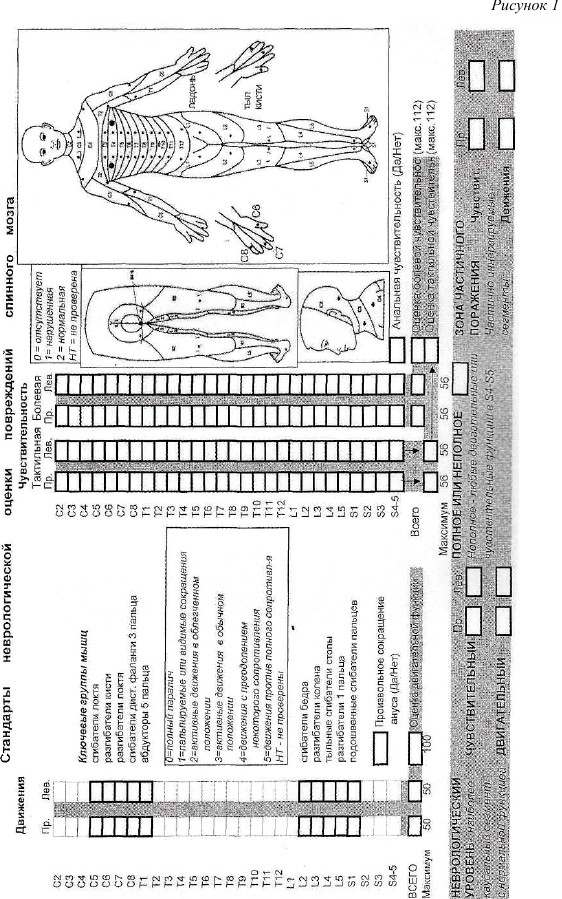
При оценке неврологического статуса у спинальных больных целесообразно использовать шкалу ASIA (ASIA/ISCSCI - American Spine Injury Assosia- tion/International Standards for Neurological and Functional Classification of Spinal Cord Injury - международный стандарт неврологической и функциональной классификации повреждений спинного мозга). Шкала имеет цифровое выражение оценки неврологических нарушений. В качестве критериев состояния спинного мозга использованы мышечная сила, тактильная и болевая чувствительность, рефлекторная активность в аногенитальной зоне. Двигательные функции оценивают проверкой силы 10 контрольных групп мышц, соотнесенных с сегментами спинного мозга. Выбрано 5 сегментов для верхних (С5 - ТИ1) и 5 сегментов для нижних (L2 - S1) конечностей.
Неполные повреждения спинного мозга подразделяют на следующие клинические синдромы: центромедуллярный синдром - повреждение встречается практически только в шейном отделе, характеризуется сохранением чувствительности в крестцовых сегментах и преобладанием слабости в верхних конечностях над нижними; переднемедуллярный синдром - нарушение двигательных функций, болевой и температурной чувствительности при сохранении проприоцептивной чувствительности; синдром Броун-Секара - нарушение двигательных
функций и проприоцептивной чувствительности на стороне повреждения и потеря болевой и температурной чувствительности на противоположной (половинное повреждение спинного мозга, более характерное для ножевых ранений и опухолей); синдром поражения конуса и конского хвоста - вялый паралич ног и арефлекторные мочевой пузырь и сфинктер прямой кишки.
По степени повреждении спинного мозга всех больных делят на 5 типов (см. табл. 4).
Таблица 4
Степень нарушения проводимости спинного мозга
| Степень нарушения проводимости спинного мозга* | Описание |
|---|---|
| А | Полное: нет сохранных движений и чувствительности в сегментах S4 - S5 |
| В | Неполное: чувствительность (но не движения) сохранена ниже неврологического уровня поражения (в том числе в сегментах S4 - S5) |
| С | Неполное: двигательные функции ниже неврологического** уровня поражения сохранены, мышечная сила большинства ключевых мышц ниже уровня поражения - менее 3-х баллов |
| D | Неполное: двигательные функции ниже неврологического уровня поражения сохранены, мышечная сила большинства ключевых мышц ниже уровня поражения равна или более 3-х баллов |
| Е | Норма: двигательные функции и чувствительность в норме |
* сохранено обозначение оценочных уровней латинскими буквами, как в оригинале ** под неврологическим уровнем поражения понимают наиболее каудальный сегмент спинного мозга, который еще обеспечивает нормальную двигательную и чувствительную иннервацию обеих сторон тела.
Мышечную силу оценивают следующим образом: 0 - плегия, 1 - пальпируемые или видимые сокращения отдельных мышечных групп, 2 - активные движения в облегченном положении, 3 - активные движения в обычном положении (преодоление гравитационной тяги), 4 - активные движения с преодолением некоторого сопротивления, 5 - активные движения против полного сопротивления.
Силу мышц оценивают с двух сторон, и баллы, набранные в каждом сегменте, суммируют. Результаты вносят в карту осмотра. Если силу мышц по каким- то причинам проверить не удается (например, конечность в гипсе), то ставят значок НТ - не тестирована. Максимальная сумма баллов для 10 сегментов каждой стороны равна 50.
В карте осмотра отмечают наличие или отсутствие произвольного сокращения наружного анального сфинктера, которое проверяют пальцевым исследованием прямой кишки. Даже при отсутствии активных движений в конечностях, но при наличии произвольного сокращения сфинктера, поражение спинного мозга считается неполным. Это определяет прогноз и тактику лечения. Необязательной, но желательной является оценка функции диафрагмы, дельтовидных мышц, мышц живота, разгибателей бедра и сгибателей голени, приводящих мышц бедра.
Чувствительность проверяют в 28 сегментах с 2 сторон. Для определения чувствительности во всем сегменте достаточно проверить ее в одной контрольной точке, относящейся к четкому анатомическому ориентиру. С2 - затылочный бугор, С3 - надключичная ямка, С4 - вершина акромиально-ключичного сустава, C5 - латеральная сторона локтевой ямки, С6 - большой палец, С7 - средний палец, C8 - мизинец, Th1 - медиальная сторона локтевой ямки, ТИ2 - вершина подмышечной впадины, 3 -третий межреберный промежуток, 4 - уровень сосков, 5-9 - соответствующие межреберные промежутки, ТЫ0) - уровень пупка, ТЫ1 - одиннадцатый межреберный промежуток, ТЫ2 - паховая складка, L1 - половина расстояния между ТЫ2 и L2, L2 - середина передней поверхности бедра, L3 - медиальный мыщелок бедра, L4 - медиальная лодыжка, L5 - тыльная поверхность стопы на уровне третьего плюс-нефалангового сустава, S1 - латеральная поверхность пятки, S2 - подколенная ямка по средней линии, S3 - седалищный бугор, S4 - S5 - перианальная зона.
Чувствительность оценивают по следующей шкале: 0 - отсутствие чувствительности, 1 - нарушенная чувствительность, 2- нормальная чувствительность. Если чувствительность не проверялась, то в соответствующей ячейке карты осмотра проставляют НТ.
Невозможность отличить острый укол иглой от тупого прикосновения оценивают как отсутствие болевой чувствительности. Тактильную чувствительность проверяют касанием ваткой или волосками Фрея.
Результаты исследования чувствительности вносят в карту. При проверке 28 сегментов с 2 сторон максимальное число баллов может составлять 56. Дополнительно определяют анальную чувствительность, выявляя степень повреждения - полная или неполная.
При оценке чувствительности предполагается определение положения конечностей и ощущения глубокого давления, которые оценивают как отсутствующие, нарушенные и нормальные. Для оценки мышечно-суставного чувства предлагают тестировать пассивные движения в указательных пальцах кистей и больших пальцах стоп. Эти данные не вносят в карту, но дают дополнительную информацию о степени повреждения.
Для более полной характеристики неврологического статуса также определяют:
а) наиболее каудальный уровень с нормальными двигательными и чувствительными функциями (уровень с неизмененной чувствительностью и силой мышц не менее 3 баллов)
б) двигательный уровень - наиболее каудальный сегмент спинного мозга с нормальной двигательной функцией. Большинство мышц иннервиру ются более чем одним корешком, обычно корешками двух сегментов. Поэтому отношение одной мышцы или одной мышечной группы к единственному сегменту является упрощением. Иннервация мышцы одним сегментом при отсутствии иннервации другим приведет к слабости. Двигательный уровень определяют как наиболее низкий сегмент с силой мышц не менее 3 баллов при условии, что мышцы вышерасположенного сегмента имеют нормальную силу - 5 баллов
в) чувствительный уровень - наиболее каудальный сегмент спинного мозга с нормальной чувствительной функцией
г) зона частичного поражения - дерматомы и миотомы каудальней неврологического уровня, имеющие частичную иннервацию. Необходимо указывать точное число сегментов с нарушенной двигательной или чувствительной функцией с двух сторон, - зону частичного поражения. К дерматому относят область кожи, иннервируемую чувствительными аксонами одного нервного корешка, а к миотому - мышечные волокна, иннервируемые двигательными аксонами одного корешка.
В классификации используют следующие определения.
Тетраплегия - потеря функций рук, ног, туловища, тазовых функций, возникшая в результате повреждения сегментов спинного мозга на шейном уровне.
Параплегия - потеря функций туловища, ног, тазовых функций, возникшая в результате повреждения грудных, поясничных или крестцовых сегментов спинного мозга, конуса или корешков конского хвоста.
Тетрапарез - неполное нарушение функций рук, туловища, ног, тазовых функций, возникшее в результате повреждения сегментов спинного мозга на шейном уровне.
Парапарез - неполное нарушение функций рук или ног, тазовых функций, возникшее в результате повреждения шейных (центромедуллярный синдром), грудных, поясничных или крестцовых сегментов спинного мозга, повреждения конуса или корешков конского хвоста.
Представленная классификация позволяет снизить субъективность оценки неврологического статуса и делает результаты осмотра более достоверными. Контрольные группы мышц и точки проверки чувствительности выбраны таким образом, что осмотр можно проводить в положении на спине. При этом достигается полная оценка двигательной и чувствительной сфер. Благодаря этому удается получить цифровую характеристику двигательных и чувствительных нарушений и точно определить уровень и степень поражения спинного мозга, что является принципиальным моментом для выбора тактики восстановительного лечения и оценки эффективности реабилитации в динамике.
Осложнения, наиболее часто встречающиеся при повреждениях позвоночника и спинного мозга в восстановительном и позднем периодах ТБСМ
Повреждения позвоночника и спинного мозга в восстановительном и позднем периодах ТБСМ вызывают целый ряд осложнений, которые могут быть классифицированы следующим образом:
1) инфекционно-воспалительные осложнения
2) трофические нарушения
3) нарушения функции тазовых органов
4) деформации опорно-двигательного аппарата.
К инфекционно-воспалительным осложнениям в восстановительном и позднем периодах ТБСМ относят хронический эпидурит, при котором хронический воспалительный процесс распространяется на эпидуральную клетчатку, и арахноидит, протекающий по типу хронического продуктивного воспалительного процесса и приводящий к сдавлению спинного мозга.
Трофические нарушения в виде пролежней и язв возникают вследствие изменения трофики тканей из-за повреждения спинного мозга, усугубляющегося наличием очагов патологической ирритации в месте травмы спинного мозга, а также из-за нарушения кровообращения в тканях вследствие их сдавления.
Нарушение функции тазовых органов чаще всего зависит от уровня и степени повреждения спинного мозга, при этом развиваются следующие формы нейрогенного мочевого пузыря:
1) норморефлекторная, когда мочеиспускание наступает при нормальном объеме мочевого пузыря в условиях нормального, пониженного или повышенного тонуса
2) гипорефлекторная,характеризующаяся низким внутрипузырным давлением, снижением силы детрузора и резко заторможенным рефлексом мочеиспускания, что приводит к перерастяжению мочевого пузыря и большому количеству остаточной мочи
3) гиперрефлекторная, при которой опорожнение мочевого пузыря происходит по типу автоматизма и сопровождается недержанием или неудержанием мочи
4) арефлекторная с отсутствием пузырного рефлекса, перерастяжением мочевого пузыря или истинным недержанием мочи.
Расстройство функции мочевого пузыря, как правило, осложняется развитием инфекции в мочевыводящих путях, что на фоне дистрофических процессов в слизистой оболочке пузыря приводит к развитию уросепсиса.
Деформация опорно-двигательного аппарата заключается в деформациях позвоночника в виде кифоза или сколиоза вследствие пареза или паралича мышц туловища, с резким нарушением статики, а также к деформациям конечностей вследствие изменения тонуса мышц, нейрогенных артропатий и параоссальных и параартикулярных оссификаций. Одной из причин возникновения деформаций опорно-двигательного аппарата является отсутствие адекватной ортопедической профилактики в процессе лечения больного с ТБСМ.
Лабораторные и инструментальные методы диагностики
Для оценки тяжести заболевания, прогнозирования результатов восстановительного лечения, контроля динамики и целенаправленного поиска реабилитационных мероприятий в восстановительном периоде ТБСМ необходимо использовать весь современный лабораторно-инструментальный диагностический комплекс, имеющийся в распоряжении врача.
Лабораторные исследования
Ни одно из лабораторных исследований не проводится в медицинской практике так широко, как анализ крови. Клинический анализ периферической крови позволяет врачу предположить ту или иную патологию, что определяет дальнейшую тактику обследования и лечения больного. В восстановительном и позднем периодах ТБСМ необходимо уделять особое внимание клеточному составу крови, количеству гемоглобина и СОЭ, чтобы своевременно обнаружить наличие болезней крови, анемии, воспалительного, инфекционного или аллергического процесса и не усугублять их течение проведением реабилитационных мероприятий.
Учитывая вынужденное положение, малоподвижный образ жизни, а также изменение вязкости и свертываемости крови и тенденцию к повышенному тромбообразованию у больных с ТБСМ, рекомендовано обязательное исследование коагулограммы у всех пациентов этой группы еще до начала восстановительного лечения.
Изменение показателей биохимического анализа крови приобретает диагностическое значение лишь в совокупности с клиническими признаками поражения внутренних органов, и служит врачу указанием к дальнейшему обследованию пациента и выявлению патологии внутренних органов с помощью других диагностических методов. Особое внимание следует уделить больным с поражением на уровне Th9-S4 сегментов, так как эти сегменты осуществляют иннервацию органов брюшной полости и малого таза, а дефект спинного мозга на этом уровне сопровождается, как правило, нарушением деятельности внутренних органов.
Исходя из того, что среди наиболее частых осложнений у больных с ТБСМ выявлено нарушение функции тазовых органов и инфекционно-воспалительные заболевания, общий анализ мочи - один из распространенных методов обследования. Изменение состава мочи, ее плотности, наличие патологических примесей является противопоказанием к проведению реабилитационных мероприятий и требует диагностики и лечения патологического процесса.
Рентгенологическая диагностика повреждений позвоночника и спинного мозга
Современные рентгенографические исследования - это важный информативный и широко распространенный метод определения изменений анатомической структуры позвоночника у больных с ТБСМ. Рентгенография в 3 проекциях позволяет выявить изменения оси позвоночника, смещение и вывихи позвонков, патологию кранио-вертебрального перехода и С2 позвонка, наличие костной деформации, и в некоторых случаях, изменение тени паравертебральных мягких тканей. На обычных рентгенограммах возможно измерение размеров между различными костными структурами позвоночника, что дает представление о характере травмы.
Однако рентгенография позвоночника в ряде случаев не в состоянии ответить на все вопросы, возникающие у реабилитолога, и только проведение компьютерной томографии (КТ) позволяет выявить полный объем костной травмы. При этом сама процедура не требует сложных укладок больного, а время обследования занимает всего несколько минут. Компьютерная томография позволяет с большей, чем спондилография, точностью характеризовать перелом: установить его уровень, количество поврежденных позвонков, выявить переломы дужек, суставных отростков, различных частей тел позвонков, определить протяженность линий переломов и диастаз между костными фрагментами сломанных позвонков. Очень важным является возможность увидеть сместившиеся костные отломки в просвет позвоночного канала, которые на рентгенограммах не всегда видны, будучи скрытыми дужками позвонков.
Практика обследования больных со спинальной травмой показала, что метода КТ недостаточно для точной оценки спинно-мозгового канала, тем более что и резкость изображения значительно снижается при изменении формата снимка.
Миелография является дополнительным методом исследования, позволяя определить проходимость субарахноидального пространства и выявить уровень блока, наличие разрывов твердой мозговой оболочки спинного мозга. Для установления нижней границы блока субарахноидального пространства производят в о с х о д я щ у ю миелографию (введение контрастного вещества в промежутке L4-L5 или L5-S1 позвонков) с наклоном головного конца рентгеновского стола вниз. Для определения верхней границы блока выполняют нисходящую миелографию (введение контрастного вещества в большую или боковую затылочную цистерну) с подъемом головного конца рентгеновского стола. Поворачивая пациента на столе, после введения контрастного вещества врач может увидеть характер заполнения субарахноидального пространства контрастным веществом, обтекание «препятствий», локализацию компремирующего субстрата.
Метод компьютерной миелографии более чувствителен, поэтому для диагностики используют меньшее количество контрастного вещества, что является его преимуществом. Кроме того, при компьютерной миелографии удается выявить локализацию и протяженность компрессии спинного мозга, проходимость субдурального пространства, размеры спинного мозга и позвоночного канала.
В тех случаях, когда возникают сомнения в трактовке проведенных исследований, когда клиническая картина не укладывается в имеющуюся рентгенологическую и КТ-картину и есть необходимость визуализировать спинной мозг, целесообразно проведение магнитно-резонансной томографии (МРТ).
МРТ позволяет видеть мягкотканые структуры позвоночника: связки, межпозвонковые диски, оболочки спинного мозга и сам спинной мозг с имеющимися в нем изменениями (ишемия, отек, кровоизлияние, киста), экстра- и интрадуральные кровоизлияния, а также изменения в телах позвонков.
В диагностике посттравматических грыж дисков метод МРТ занимает ведущее место. При наличии у пациента компрессионной радикулярной или миело- радикулярной симптоматики, при отсутствии на рентгеновских снимках костной патологии на МР-томограммах может быть выявлена посттравматическая грыжа диска.
У некоторых больных после травмы позвоночника в остром периоде рентгенологических признаков повреждения позвонков не наблюдается, а через 3-6-8 месяцев внезапно или после незначительной физической нагрузки в месте прежней травмы появляется резкая боль, и при проведении рентгенографии позвоночника выявляется компрессионный перелом позвонка (болезнь Вернея-Кюммеля, посттравматический спондилит). Объясняется это тем, что в момент травмы происходит кровоизлияние в тело позвонка, нарушается его кровоснабжение и возникает асептическое воспаление, переходящее в асептический некроз костных балок, в результате чего позвонок через несколько месяцев «проседает». С помощью метода МРТ такие кровоизлияния в тела позвонков легко обнаружить в остром периоде спинальной травмы.
Электрофизиологические методы исследования нарушений двигательных и чувствительных функций
Электронейромиографическое (ЭНМГ) диагностическое обследование позволяет качественно и количественно определять функциональное состояние нервно-мышечной системы в условиях длительной адинамии и гиподинамии больного с ТБСМ и проводится с целью выявления степени сохранившегося произвольного сокращения скелетной мышцы или эффективности лечебно- восстановительного процесса в результате проведенного хирургического вмешательства, лечебной электростимуляции или физкультурно-реабилитационных мероприятий. Электронейромиографию в зависимости от методов отведения и регистрации электрической активности мышц подразделяют на интерференционную, локальную и электростимуляционную.
Интерференционная электронейромиография - метод отведения электрической активности от мышц накожными электродами при произвольных, вызванных или спонтанных сокращениях мышц, отражающий суммарную электрическую активность мышечных волокон. Этот метод является наиболее распространенным в клинической практике и применяется для определения нарушения возбудимости и сократимости мышц или функционального состояния нервно-мышечного аппарата, что отражается в изменениях частотных и амплитудных параметров ЭНМГ. Однако у пациентов с ТБСМ этот метод в большинстве случаев невозможен к применению, так как у этой категории больных мышцы глубоко паретичны, что не позволяет использовать дозированную нагрузку, а отведение ЭНМГ осуществляется во время максимально возможного сокращения мышцы, и затем проводится спектральный анализ и интегрирование за определенный промежуток времени.
Локальная электронейромиография - метод отведения электрической активности от мышечных волокон, входящих в состав отдельных двигательных единиц, с помощью коаксиальных игольчатых электродов, погруженных в мышцу, или накожных электродов во время произвольных и спонтанных сокращений скелетных мышц. Этот метод является одним из самых чувствительных электрофизиологических методов, позволяющих выявить электрическую активность и изменение функционального состояния отдельных двигательных единиц, являющихся элементарными структурами нервно-мышечного аппарата. Метод локальной ЭНМГ можно использовать в диагностических целях для определения функционирования эфферентных путей у больных с ТБСМ после нейрохирургических операций, лечебно-реабилитационных процедур, лечебной электростимуляции, а также при определении развития атрофического процесса мышц после длительной гиподинамии или адинамии больного.
Электростимуляционная электронейромиография - наиболее информативный из диагностических методов при обследовании больных с ТБСМ, который применяется для определения нарушения функции моносинаптической рефлекторной дуги с помощью регистрации Н-ответа. Это играет большую роль в диагностическом заключении о функциональном состоянии спинно-мозговых сегментарных нейрональных структур и объясняет возможный механизм нарушения спинно-мозговых функций в различные посттравматические сроки и на различных уровнях поражения спинного мозга.
Другим распространенным электрофизиологическим методом исследования функционального состояния ЦНС является электроэнцефалография (ЭЭГ). Учитывая большой процент сочетанной травмы у больных с ТБСМ, проведение электроэнцефалографии в стандартных отведениях необходимо для исключения эпилептической активности и снижения порога судорожной готовности, что является прямым противопоказанием для проведения интенсивной медикаментозной и физической стимулирующей терапии.
Для оценки функционального состояния афферентных нервных путей спинного мозга и периферических нервных афферентных волокон у больных с ТБСМ используется другой метод электроэнцефалографии - метод вызванных потенциалов. Этот метод регистрирует колебания электрических потенциалов в коре головного мозга при многократном раздражении периферического нерва и основан на выявлении электрической активности мозга при раздражении дистального звена различных анализаторов: зрительного, слухового, чувствительного. Особенность методики обследования больных с ТБСМ с целью выяснения сохранности проведения возбуждения через область травмы или выявления нарушения афферентной проводимости спинно-мозговых путей заключается в том, что периферическое звено чувствительного анализатора раздражают ритмическим импульсным током пороговой силы. При этом суммируются до 500-1000 ответов на стимуляцию периферического нерва, а для электрического раздражения, чаще всего, выбирают крупные периферические нервные стволы. Вызванные потенциалы отводятся электродами, фиксированными на голове в проекции соматосенсорного поля коры головного мозга. Основными показателями изменения функционального состояния чувствительного анализатора являются наличие вызванного потенциала, его латентный период, величина его амплитуды и скорость проведения возбуждения в определенных участках сенсорного пути, причем отводящие электроды, кроме расположенных на голове, могут находиться на уровне разных сегментов спинного мозга или на нервных сплетениях. Отведение потенциалов по ходу распространения возбуждения дает возможность дополнительно получать информацию о функциональных нарушениях сегментарной и спинномозговой эфферентной проводимости у больных с ТБСМ.
Для исключения у больных с ТБСМ противопоказаний к реабилитационным нагрузкам со стороны сердечно-сосудистой системы, назначения пациентам адекватного восстановительного лечения и коррекции терапии всем больным с ТБСМ необходимо проводить в динамике электрокардиографию. Особенно тщательно нужно обследовать больных с поражением на уровне Th3-Th5 сегментов, поскольку эти сегменты осуществляют иннервацию сердца, и дефект спинного мозга на этом уровне может сопровождаться нарушением сердечной деятельности.
Методы клинического анализа движений
Клинический анализ движений регистрирует и изучает локомоцию обследуемого пациента, используя при этом т р и основных двигательных теста - ходьба, основная стойка и произвольные циклические движения в суставах и сегментах тела. Клинический анализ походки позволяет оценить ее ритмичность, перекаты стопы по опоре, функцию суставов нижних конечностей, включение мышц в двигательный акт, динамическую функцию конечностей и другие параметры, позволяющие оценить функциональное состояние всего опорно- двигательного аппарата. Изучение баланса тела спокойно стоящего человека называется стабилометрией и включает информацию о положении проекции общего центра тяжести на плоскость опоры, его колебания около среднего положения, амплитудно-частотные и другие характеристики. Стабилометрия позволяет оценить состояние системы контроля баланса тела, опорно-двигательной, нервной, вестибулярной, зрительной систем и чувствительной сферы. Кроме того, метод очень сенситивен к воздействию на обследуемого любыми известными реабилитационными процедурами: ЛФК, физиотерапия, медикаментозная и мануальная терапия и т.д., поэтому может использоваться не только для функциональной диагностики двигательной патологии, но и для планирования лечебного процесса, динамического наблюдения в период реабилитации, оценки отдаленного результата и долговременного прогнозирования восстановительного лечения с последующей коррекцией индивидуальной реабилитационной программы пациента.
Методы клинического анализа движений у больных с ТБСМ имеют ограничение: их применяют только к пациентам, умеющим самостоятельно ходить или ходить с помощью средств дополнительной опоры (костыли, трости и др.) и самостоятельно стоять, без дополнительной поддержки или опоры в течение 30 - 60 секунд.
Ультразвуковые методы диагностики
Чтобы исключить противопоказания к проведению реабилитационных мероприятий всем больным с ТБСМ необходимо проводить ультразвуковое исследование органов брюшной полости и малого таза, поскольку длительное вынужденное положение этих пациентов приводит к развитию застойных явлений, трофических нарушений и дискинетических синдромов. Особенно тщательно нужно обследовать больных с поражением на уровне Th9-S4 сегментов, так как эти сегменты осуществляют иннервацию органов брюшной полости и малого таза, и дефект спинного мозга на этом уровне сопровождается, как правило, нарушением деятельности внутренних органов.
Для диагностики нарушений кровоснабжения головного мозга, легких, печени, конечностей, органов малого таза и определения показателей центральной гемодинамики больным с ТБСМ рекомендуется проводить ультразвуковую доп- плерографию (УЗДГ), которая позволяет получить большое количество диагностической информации о скорости движения крови по исследуемому участку сосудистого русла, направлении движения крови, объеме кровяной массы, движущейся с определенными скоростями, и, исходя из этих параметров, обосновать суждение о нарушении правильности кровотока, состоянии сосудистой стенки, наличии атеросклеротического стеноза или закупорки сосудов, а также оценить коллатеральное кровообращение. У больных с ТБСМ необходимо проводить исследование венозной циркуляции в нижних конечностях, учитывая значительную частоту и опасность малосимптомных флеботромбозов у этой группы пациентов. С этой целью применяется более современная методика - дуплексное сканирование, которая позволяет не только оценить линейную скорость кровотока по магистральным сосудам, но и получить в реальном времени изображение сосудистой стенки, уточнить морфологию патологических образований и измерить степень стеноза артерий.
Нейропсихологическое обследование
Последствия травмы позвоночника и спинного мозга в связи со стойкими и выраженными функциональными нарушениями, стойкой утратой двигательных функций, длительностью периода восстановления, сенсорной и социальной депривацией, утратой профессионального, а нередко и семейного статуса приводят к патологическим реакциям личности на болезнь, а впоследствии к деформации личности и девиантному поведению, что препятствует активной направленности на преодоление дефекта.
У больных с последствиями спинальной травмы в ранний и промежуточный периоды доминируют депрессивные реакции, аутизация, ощущения отчуждения и изоляции, а также гиперкомпенсаторные реакции гетероагрессии и самообвинения. В восстановительном и позднем периодах психопатологические реакции личности на болезнь, имевшие место на раннем этапе, нередко сменяются рентными установками, тенденцией к манипуляциям окружающими, инфантилизацией личности и другими психопатологическими формированиями.
В восстановительном периоде ТБСМ особенно велика вероятность развития у больных психопатологических состояний, связанных с резким нарушением привычного жизненного стереотипа, несбывшимися ожиданиями быстрого восстановления нарушенных функций, осознанием тяжести развившихся нарушений. Психоэмоциональные расстройства, в первую очередь тревожные и депрессивные, обычно существенно нарушают активность больного при проведении восстановительного лечения, поэтому их раннее выявление очень важно для реабилитолога. Для оценки показателя тревожности и депрессии рекомендуется применять шкалу НИИ психоневрологии им. В. М. Бехтерева.
Таблица 5
Шкала депрессии НИИ психоневрологии им. В.М.Бехтерева
Инструкция
Прочитайте внимательно каждое из приведенных ниже утверждений и для каждого из них выберите ответ, соответствующий тому, как вы себя чувствуете в последнее время. Над вопросами долго не задумывайтесь, поскольку правильных или неправильных ответов нет.
| № п/п | Утверждения | Варианты ответов |
|---|---|---|
| 1 | Я чувствую подавленность | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 2 | Утром я чувствую себя лучше всего | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 3 | У меня бывают периоды плача или близости к слезам | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 4 | У меня плохой ночной сон | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 5 | Аппетит у меня не хуже обычного | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 6 | Мне приятно смотреть на привлекательных женщин(мужчин), разговаривать с ними, находиться рядом | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 7 | Я замечаю, что теряю вес | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 8 | Меня беспокоят запоры | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 9 | Сердце бьется быстрее, чем обычно | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 10 | Я устаю без всяких причин | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 11 | Я мыслю так же ясно, как всегда | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 12 | Мне легко делать то, что я умею | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 13 | Чувствую беспокойство и не могу усидеть на месте | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 14 | У меня есть надежда на будущее | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 15 | Я более раздражителен, чем обычно | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 16 | Мне легко принимать решения | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 17 | Я чувствую, что полезен и необходим | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 18 | Я живу достаточно полной жизнью | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 19 | Я чувствую, что другим людям станет лучше, если я умру | Никогда или изредка Иногда Часто Почти всегда или постоянно |
| 20 | Меня до сих пор радует то, что радовало всегда | Никогда или изредка Иногда Часто Почти всегда или постоянно |
При выявлении депрессивных установок пациента направляют к психотерапевту или психиатру для более углубленного обследования и лечения.
Профессиональная ориентация для спинальных больных предусматривает профессиональное тестирование (включая и наиболее престижные профессии), определение установки на труд и трудовые интересы, проведение психологической коррекции, подбор конкретной рекомендуемой профессии с учетом характера и условий труда в данной профессии.
Перечень диагностических процедур
Алгоритм обследования больного с ТБСМ в восстановительном и позднем периодах должен содержать, таким образом, следующие диагностические процедуры:
Лабораторная диагностика обязательная
- Клинический анализ крови
- Коагулограмма
- Биохимический анализ крови
- Кровь на RW, ВИЧ, HBs-антиген
- Общий анализ мочи
Инструментальная диагностика обязательная
- Рентгенография:
а) для больных с поражением шейного отдела позвоночника - спондилограммы в передней и боковой проекциях и через рот
б) для больных с поражением в грудном и поясничном отделе позвоночника - спондилограммы в переднезадней и боковой проекциях соответствующих отделов
в) спондилограммы в специальных укладках (косая проекция для исследования дугоотросчатых суставов и межпозвонковых отверстий)
- Электронейромиография:
а) интерференционная
б) локальная
в) электростимуляционная
- Электрокардиография
- Исследование двигательных функций:
а) обследование на компьютерном трехмерном сканере для регистрации пространственного положения позвоночника, таза, плечевого пояса и нижних конечностей
б) обследование на стабилометрическом комплексе для диагностики патологии двигательной сферы и функции равновесия для проведения активной реабилитации, основанной на принципах биологической обратной связи
в) обследование на компьютерном комплексе для клинического анализа движений с целью проведения активной реабилитации, основанной на принципах биологической обратной связи
- Дуплексное сканирование сосудов нижних конечностей
- Ультразвуковая диагностика органов брюшной полости и малого таза дополнительная
- Электроэнцефалография и метод вызванных потенциалов
- Ультразвуковая допплерография сосудов головного мозга
- Спирография
- Компьютерная томография позвоночника
- Магнитно-резонансная томография (МРТ)
Консультации специалистов обязательные
Невролог
Терапевт
Ортопед
Физиотерапевт
Врач ЛФК
Психолог
Гинеколог
Уролог
дополнительные
Нейрохирург
Офтальмолог
Психотерапевт
Психиатр
Логопед
Оториноляринголог Инструктора по труду
| Назад | Оглавление | Далее |