Советы по уходу
18. Пролежни
18.1. Образование пролежней
Проблема профилактики и лечения пролежней и сегодня сохраняет свою актуальность. Несмотря на наличие большого выбора различных средств, облегчающих уход за больными, число пациентов с пролежнями не уменьшается, что существенно тормозит процесс лечения, а иногда приводит и к смерти пациента. Как правило, основной круг возникающих у всех вопросов один и тот же. Их можно сформулировать следующим образом:
- Как часто у больных образуются пролежни?
- У какого контингента больных чаще возникают пролежни?
- Чем вызвано их появление?
- Насколько высока вероятность их возникновения при той или другой форме заболевания?
- Можно ли предотвратить возникновение пролежней?
- Имеются какие-либо технические приспособления для профилактики пролежней?
Говоря о пролежнях, очень многие медицинские работники не представляют себе в полной степени механизм и причины их образования. Что это? Непрофессиональный или небрежный уход за пациентом? Опыт практической деятельности показывает, что даже при обязательном выполнении всех требований гигиены пролежни могут все же появляться. Имеет значение совокупность причин, приводящих к развитию пролежней, даже на фоне грамотного ухода за пациентом. У здоровых людей никогда не бывает пролежней. Почему? Они могут свободно двигаться, перемещать тяжесть своего тела с одной его части на другую: при ходьбе, стоя, сидя, лёжа и даже во сне. У больных людей и инвалидов, долгое время находящихся в постели или в кресле, могут появляться пролежни, но всё же у большинства этого не происходит. Всё зависит от того, как часто пациенты изменяют положение своего тела.
Пролежни (decubitus) - патологические изменения тканей дистрофического или язвенно-некротического характера, возникающие у лежачих ослабленных больных, подвергающихся систематическому давлению на местах, где мягкие ткани сдавливаются поверхностью постели. Образованию пролежней
способствует отсутствие подвижности пациента, некачественный уход за кожей, неудобная постель, редкое её перестилание.
Основной причиной возникновения пролежней является давление, оказываемое на мягкие ткани. Для понимания механизма этого явления необходимо знать, как поддерживается жизнедеятельность мягких тканей. Каждая клетка человеческого организма нуждается в поступлении кислорода, воды и питательных веществ и в удалении из неё продуктов жизнедеятельности. Кровь приносит к клеткам необходимые вещества и уносит отходы. Таким образом, осуществляется обмен веществ, необходимый для поддержания жизнедеятельности клетки. Движение крови по телу происходит в результате работы сердца. С каждым ударом сердца кровь под давлением стремительно поступает в крупные артерии, которые многократно разветвляются на артерии меньшего размера, а затем на артериолы. Схематично движение крови в организме можно представить следующим образом (рис. 167).
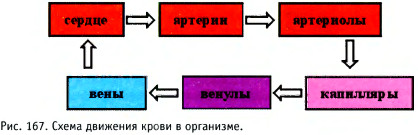
Артериолы, разветвляясь, образуют систему мельчайших и тончайших кровеносных сосудов-капилляров (сеть), которые и сообщаются непосредственно с клетками (рис. 168).
Пройдя через капиллярную сеть, кровь собирается через тонкие венулы, которые, соединившись, образуют вены. Вены меньшего калибра впадают в большие, и кровь возвращается в сердце. Так осуществляется непрерывный цикл кровообращения.
Для питания тканей необходима не только циркуляция крови, но и поступление в клетки питательных веществ и кислорода. За эту задачу отвечают капилляры, которые так малы, что увидеть их можно только с помощью сильного микроскопа, а их стенки так тонки, что кислород и питательные вещества легко проникают сквозь них и попадают в клетку (рис. 169).
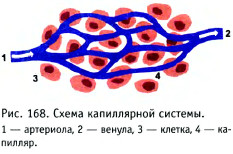
Кислород и питательные вещества (зелёные стрелки) из капилляра попадают в клет ки. Продукты обмена (синие стрелки) и: ток поступают в капилляры и уносятся кровью по венозной системе. Жизненно важный обмен кислородом, питательными веществами и другими продуктами жизнедеятельное ти происходит до тех пор, пока кровь движется по капиллярам. Если сердце перестанет обеспечивать кровообращение, то движение крови во всех артериях, капиллярах и венах прекратится и наступит смерть. Но что же происходит, если сердце продолжает работать, а кровь не поступает только в некоторые сосуды? Если представить себе лежащего в постели пациента, какой бы мы увидели поверхность его кожи (при возможности «видеть» сквозь матрас) (рис. 170)
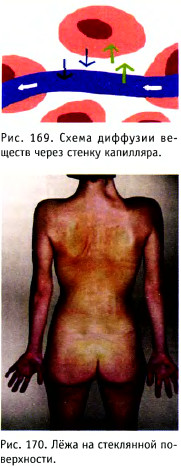
Необходимо обратить внимание на вид кожи в нижней части спины, в области ягодиц. Хорошо видно, что в месте соприкосновения кожи с поверхностью образуется зона сплющивания, имеющая другую окраску. Это то место, где в сдавленных под крестцом сосудах кожи нарушен кровоток. Если движение крови блокировано надолго, то значительное количество клеток отмирает. В течение нескольких дней мёртвые клетки распадаются, в результате чего образуется некроз тканей - пролежень.
Основными причинами образования пролежней являются возникающие блокирование кровообращения и недостаток движения больного.
Можно утверждать, что в возникновении и развитии пролежней ведущая роль принадлежит двум факторам:
- глубоким трофическим расстройствам в организме;
- длительному сдавливанию мягких тканей.
Бывает, что мягкие ткани сдавливаются, если тело больного упирается в жёсткие предметы (спинка кровати, боковой ограничитель на кровати и др.) Неудачно наложенные повязки, шины, катетеры также могут способствовать образованию пролежней. Любой твёрдый предмет, осуществляющий давление на кожу, может быть опасным, если у пациента нарушена функция движения. Необходимо помнить, что пуговицы, узлы на одежде, булавки и прочие мелкие предметы, попадающие в постель, также способны создавать области сильного давления на тело пациента и перекрывать движение крови. Повреждённая кожа и мягкие ткани наиболее подвержены опасности возникновения пролежней. Если же наружные слои кожи оцарапаны или потёрты - это явление сопровождается зудом и почесыванием. Больные могут расчесать её. Иногда ссадина так мала, что её почти не видно, но она опасна, так как поверхность кожи уже повреждена. Повреждения кожи возникают у пациента в постели, когда он упирается локтями и пятками в её поверхность, пытаясь сдвинуться. Он скользит, натирая локти и пятки о простынь, возникает «ожог» от трения. Аналогичная ситуация возникает, когда неподвижного больного тянут по кровати, при этом возникает трение кожи о простыню. Если простыня из грубого полотна и накрахмалена, то вероятность получения «ожога» от трения увеличивается.
Опасен для кожи пациентов может быть и обыкновенный лейкопластырь. При неровном наложении он будет растягивать кожу, образуя складки. При удалении пластыря с поверхности кожи отрывается эпидермис, что делает кожу более тонкой и легко повреждаемой. Кожа некоторых пациентов обладает повышенной чувствительностью к пластырю и, таким образом, может подвергаться аллергической реакции. Слишком сухая кожа может шелушиться, облезать или трескаться, что приводит к нарушению целостности внутренних слоёв. Сквозь трещины могут проникать бактерии, размножаясь на поверхности кожи и внутри тканей.
Слишком влажная кожа также обладает меньшей сопротивляемостью к повреждению, находясь долго в влажном состоянии, опухает, становится мягкой и легко травмируется. Поэтому пациенты, которые не могут контролировать деятельность мочевого пузыря или кишечника, нуждаются в дополнительном сестринском уходе. Важно не допускать длительного намокания кожи и обеспечивать смену чистого постельного белья. Обильное потовыделение в жаркую погоду или при повышенной температуре тела тоже является проблемой, требующей решения. Выделения из открытых ран, а иногда из самих пролежней, могут вызывать воспаление окружающей кожи. Инфицирование кожи и мягких тканей ведёт к их повреждению и затрагивает ткани, лежащие глубже. Особенно подвержена инфицированию грязная, чересчур сухая или чрезмерно влажная кожа. Некоторые медицинские препараты, наносимые на кожу, также нередко могут вызвать её повреждения (хорошо известно, что пациентов с сахарным диабетом или с явлениями тиреотоксикоза не следует смазывать йодом - возникают ожоги кожи).
Плохое питание наносит вред здоровью любого человека. Если пациент получает недостаточное количество воды, белков и других необходимых элементов, включая определённые витамины и минералы, то его ткани не смогут сопротивляться возникновению повреждений и восстанавливаться после них. Само заболевание, острое или хроническое, ослабляет пациента. В зависимости от преобладания одного из этих факторов пролежни делят на две группы: экзогенные и эндогенные.
В возникновении экзогенных пролежней основную роль играет фактор длительного и интенсивного сдавливания мягких тканей. Ослабление организма при этом виде пролежней лишь создает условия, при которых пролежни развиваются быстрее и распространяются шире и глубже, чем у здоровых лиц.
Экзогенные пролежни бывают:
- наружные:
- внутренние.
Наружные экзогенные пролежни возникают при сдавливании мягких тканей (особенно если они не содержат мышц - например, в области лодыжек, бугра пяточной кости, мыщелков и вертелов бедра, локтевого отростка и т.п.), между костью (обычно костным выступом) и каким-либо внешним предметом (поверхность матраца, повязка, шина и др.). В подавляющем большинстве случаев такие пролежни встречаются у оперированных больных, длительно находящихся в вынужденном положении, а также у травматологических больных с неправильно наложенной гипсовой повязкой или шиной, неточно подогнанным протезом, корсетом, лечебным ортопедическим аппаратом.
Внутренние экзогенные пролежни возникают в стенках раны, в слизистой оболочке органа, стенке сосуда в результате длительного пребывания в глубине раны или соответствующем органе жёстких дренажных трубок, плотного тампона, трахеотомической трубки, зубного протеза, катетера. В возникновении эндогенных пролежней главную роль играет фактор ослабления организма, глубокого нарушения основных его жизненных функций и трофики тканей. Детализируя этиологию эндогенных пролежней, их делят на две группы:
- смешанные:
- нейротрофические.
Эндогенные смешанные пролежни возникают у истощённых тяжелобольных с глубокими циркуляторными нарушениями, нередко страдающих сахарным диабетом, вынужденных в течение длительного времени лежать в постели неподвижно, не имея сил самостоятельно изменить положение тела или отдельных его частей (ног, рук). В этом случае даже небольшое давление на ограниченном участке приводит к ишемии кожи и подлежащих тканей и к образованию пролежней.
Пролежни возникают:
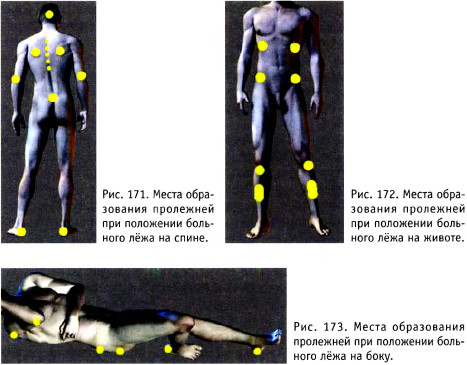
- при положении больного на спине - в области бугров пяточных костей, крестца и копчика, лопаток, на задней поверхности локтевых суставов.
реже, над остистыми отростками грудных позвонков и в области наружного затылочного выступа (рис. 171);
- при положении больного на животе - на передней поверхности голеней, особенно над передними краями большеберцовых костей, в области надколенников и верхних передних подвздошных остей, а также у края рёберных дуг (рис. 172);
- при положении больного на боку - в области латеральной лодыжки, мыщелка и большого вертела бедренной кости, на внутренней поверхности нижних конечностей в местах тесного прилегания их друг к другу (рис. 173);
- при вынужденном сидячем положении больного - в области седалищных бугров.
Эндогенные нейротрофические пролежни возникают у больных с органическими нарушениями нервной системы (перерыв и контузия спинного мозга, кровоизлияние в мозг, размягчение и опухоли головного мозга, повреждение крупных нервных стволов, например седалищного нерва, и др.). Основную роль в возникновении этого вида пролежней играют резкие нейротрофические расстройства, настолько нарушающие обменные процессы и
микроциркуляцию в тканях (рис. 174), что для возникновения пролежней оказывается достаточно давления простыни, одеяла или даже веса собственной кожи, расположенной над костными выступами. Так образуются эндогенные пролежни над верхними передними подвздошными остями у больных с повреждением спинного мозга, лежащих на спине.
Первый признак развития пролежней - бледность участков кожи с последующим их покраснением, отёчностью и отслаиванием эпидермиса. Затем появляются пузыри и некроз кожи. В тяжёлых случаях омертвению подвергаются не только мягкие ткани, но также надкостница и поверхностные слои костного вещества. Присоединение инфекции может привести к сепсису и быть причиной смерти больного.
В развитии некробиотических процессов при пролежнях различают три стадии:
I стадия (циркуляторных расстройств) - характеризуется побледнением соответствующего участка кожи, которое быстро сменяется венозной гиперемией, затем синюшностью без чётких границ; ткани приобретают отёчный вид, на ощупь холодные. В этой стадии при экзогенном развитии пролежней процесс ещё обратим: устранение сдавливания тканей обычно приводит к нормализации местного кровообращения. При пролежне эндогенного происхождения (и при продолжающемся давлении на ткани при экзогенном пролежне) в конце I стадии на коже появляются пузырьки, которые, сливаясь, обусловливают отслойку эпидермиса с образованием экскориаций.
II стадия (некротических изменений и нагноения) - характеризуется развитием некротического процесса. Помимо кожи, некрозу могут подвергаться подкожная клетчатка, фасция, сухожилия и др. При экзогенном пролежне чаще наблюдается образование сухого некроза, отторжение которого протекает с участием сапрофитной инфекции; при эндогенном пролежне обычно
развивается воспалительный процесс, вызванный патогенной микрофлорой, и развивается влажная гангрена с явлениями интенсивного нагноения.
III стадия (заживления) - характеризуется преобладанием репаративных процессов, развитием грануляций рубцеванием и частичной или полной эпи-телизацией дефекта. Клиническая картина может быть различной в зависимости от этиологии пролежня, состояния больного, наличия патогенной микрофлоры, характера некроза и др.
На I стадии больные редко жалуются на сильные боли, чаще они отмечают слабую локальную болезненность, чувство онемения. У больных с повреждением спинного мозга эритема может возникнуть за несколько часов, а через 20-24 часа в области крестца уже появляются небольшие участки некроза. При эндогенных смешанных пролежнях переход патологического процесса во II стадию происходит значительно медленнее.
В тех случаях, когда пролежень развивается по типу сухого некроза, общее состояние больного заметно не отягощается, явления интоксикации не возникают. Мумификации подвергается строго ограниченный участок кожи и подлежащих тканей, нет тенденции к расширению некроза по площади и в глубину. По прошествии нескольких недель мумифицированные ткани начинают постепенно отторгаться, рана зарубцовывается. Подобное клиническое течение пролежня является наиболее благоприятным для больного.
При развитии пролежня по типу влажного некроза омертвевшие ткани приобретают отёчный вид, из-под них отделяется зловонная мутная жидкость. В распадающихся тканях начинает бурно размножаться пиогенная или гнилостная микрофлора и развивается влажная гангрена, получившая название декубитальной гангрены.
Процесс распада и нагноения распространяется по площади и вглубь тканей, быстро достигая костей, которые нередко обнажаются в области пролежней. Декубитальная гангрена приводит к серьезному ухудшению общего состояния больного. Клинически это проявляется признаками гнойно-резорб-тивной лихорадки - подъёмом температуры до 39-40 °С, учащением дыхания, тахикардией, приглушением сердечных тонов, снижением АД, увеличением печени. В крови обнаруживается лейкоцитоз с нейтрофилёзом, ускорение СОЭ, диспротеинемия; отмечается анемия, протеинурия, гематурия, пиурия и др.
Пролежни могут осложняться флегмоной, абсцессом, гнойными затёками, рожистым воспалением, гнойными тендовагинитами, артритами, газовой флегмоной, анаэробной инфекцией, кортикальным остеомиелитом и др. Наиболее типичным осложнением для резко ослабленных больных является развитие сепсиса. При уходе за пациентом, у которого имеется тенденция к образованию пролежней, необходимо сделать всё возможное, чтобы избежать их появления. Принимая необходимые меры, опасность можно значительно уменьшить.
Пролежень - это рана на коже человека. Меры по лечению пролежней будут аналогичны мерам по их профилактике, с тем только различием, что добавляется уход за раной. Необходимыми условиями для успешного лечения является исключение непрерывного давления на поражённую область, лечение основного заболевания и обеспечение тщательного ухода за больным. При экзогенных пролежнях местное лечение следует направить на то, чтобы не допустить перехода сухого некроза во влажный (см. Приложение 2). С этой целью струп и кожу вокруг него смазывают 5%-ным или 10%-ным спиртовым раствором йода либо 1%-ным раствором перманганата калия, 1%-ным раствором бриллиантовой зелени, которые способствуют высушиванию некротизированных тканей. Область пролежня закрывают сухой асептической повязкой. До отторжения омертвевших тканей мазевые и влажные повязки недопустимы. С целью профилактики инфицирования пролежней применяют УФ-облучение, если нет противопоказаний для использования данной методики. После отторжения некротизированных тканей и появления грануляций накладывают мазевые повязки, при показаниях производят кожную пластику.
При эндогенных пролежнях основные усилия направляются на лечение заболевания, приведшего больного к тяжёлому состоянию. Для поднятия сил больного широко используют (с учётом показаний) дезинтоксикационные мероприятия, стимулирующую терапию, переливание крови, вливание кровезамещающих жидкостей, витаминотерапию, лечебное питание и др. Местное лечение направлено на ускорение отторжения некротизированных тканей. Наиболее эффективны в этом отношении протеолитические ферменты, гипертонические влажно-высыхающие повязки.
При гнойных осложнениях или декубитальной гангрене прибегают к оперативному вмешательству - вскрытию флегмоны, гнойных затёков, некрэк-томии, дренированию ран и др. Эффективны физиотерапевтические процедуры, ускоряющие отторжение некротизированных тканей: при глубоких пролежнях с обильным гнойным отделяемым применяют электрическое поле УВЧ в тепловой дозировке, при поверхностных пролежнях со скудным отделяемым - электрофорез антибиотиков и протеолитических ферментов. После стихания гнойно-воспалительного процесса и завершения некролизиса вместо сухих и влажно-высыхающих гипертонических повязок назначают мазевые повязки с бальзамом Шостаковского, эвкалиптовым маслами и пр. Для уменьшения плазмопотери и профилактики вторичной инфекции при смещении повязки рану закрывают коллагеновой плёнкой. Эффективно грязелечение пролежней, которое способствует отторжению некротизированных тканей и развитию грануляций.
Для стимулирования заживления раны местно применяют электрофорез биостимуляторов (алоэ, стекловидное тело, мёд), УФ-облучение, аэроионизацию, световые ванны, дарсонвализацию и другие виды физиотерапии. При
наличии показаний используют различные виды пересадки кожи. На всех этапах лечения осложнённых пролежней проводят посевы отделяемого для изучения характера и чувствительности выделенной микрофлоры, применяют антибиотики и другие противомикробные препараты (сульфаниламиды, нит-рофураны, иммунные препараты и др.).
Прогноз при экзогенных пролежнях благоприятный. По прекращении давления на ткани некробиотический процесс подвергается обратному развитию. Опасны внутренние экзогенные пролежни, например, стенки крупного кровеносного сосуда, кишки и пр. Прогноз при эндогенных пролежнях обычно серьёзный, он зависит в основном от тяжести и характера основного заболевания, послужившего причиной образования пролежня.
Для предупреждения экзогенных пролежней необходимо исключить возможность грубого и длительного давления на одни и те же участки кожи и подлежащих тканей больного неудачно наложенной гипсовой повязкой или лангетой, транспортной или лечебной шиной, ортопедическим аппаратом, лейкопластырной повязкой и пр. При малейшем подозрении на погрешности в технике наложения повязок необходимо сменить их или исправить. Находящиеся в ране дренажные трубки, катетеры и т.п. периодически меняют или придают им другое положение.
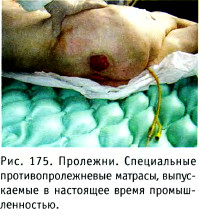
Для профилактики эндогенных пролежней ослабленного обездвиженного больного укладывают горизонтально на кровать со щитом, чтобы уменьшить давление на крестцово-копчиковую область; обслуживающий персонал обязан поворачивать его 8-10 раз в сутки. Поворачивание больного облегчается использованием специальной кровати, в которой пациент фиксируется к кроватному полотну особыми лямками и может быть повернут вместе с полотном (вокруг продольной оси) на бока, живот и спину. Для уменьшения давления на ткани в наиболее уязвимых у данного больного областях используют слабо надутые резиновые круги, а также водяные подушки, поролоновые подкладки и специальные матрасы (рис. 175), выпускаемые в настоящее время промышленностью.
Необходимо следить за тем, чтобы простыни не сбивались в складки, а нательное бельё было без грубых швов. Особое внимание уделяют чистоте кожи, т.к. на загрязнённой коже пролежни возникают быстрее. Два-три раза в день кожу в наиболее уязвимых областях тела обмывают холодной водой с мылом и протирают салфетками, смоченным камфорным спиртом, водкой, одеколоном, а затем вытира-
ют досуха. При появлении участков покраснения, подозрительных на начинающийся пролежень, перечисленные мероприятия проводят более интенсивно; назначают физиотерапевтические процедуры (электрическое поле УВЧ, УФ-облучение) и пр.
Целям профилактики развития пролежней служит также адекватное общее лечение больного, ликвидация тех патологических явлений, которые послужили причиной их образования.
Тестовые задания:
1. Для профилактики пролежней положение больного в постели необходимо менять по меньшей мере:
a. 1-2 раза в сутки.
b. 3-4 раза в сутки.
c. 5-6 раз в сутки.
d. 10-12 раз в сутки.
2. Пролежни наиболее вероятны при массе тела:
a. Выше средней.
b. Средней.
c. Ниже средней.
d. При ожирении.
3. Развитие пролежней наиболее вероятно при:
a. Анемиях.
b. Терминальной кахексии.
c. Болезнях периферических сосудов.
d. Сердечной недостаточности.
4. Для второй стадии пролежней характерно:
a. Появление пузырей.
b. Появление участков синюшно-красного цвета.
c. Развитие некроза тканей.
5. Пролежни наиболее вероятны при типе кожи:
a. Сухой.
b. Отёчной.
c. Нормальной.
6. Пролежни могут приводить к:
a. Гйойным осложнениям со стороны мягких тканей (абсцесс, флегмона).
b. Остеомиелиту.
c. Кровотечениям.
d. Сепсису.
e. Лимфостазу.
| Назад | Оглавление | Далее |