Профилактика
Глава 2. Самые распространенные заболевания сосудов
Атеросклероз
Что такое атеросклероз
На сегодняшний день атеросклероз – наиболее распространенное хроническое заболевание кровеносных сосудов. Именно атеросклероз является одной из основных причин большинства сердечно-сосудистых заболеваний, в число которых входят ишемическая болезнь сердца, инфаркт миокарда, сердечная недостаточность, инсульты, нарушение кровообращения конечностей и внутренних органов.
Атеростеротические бляшки
Атеросклероз начинает развиваться в результате появления на внутренней поверхности артерий своеобразных наростов – так называемых атеросклеротических бляшек (от греч. athere – кашица и skleros – твердый), выступающих в полость кровеносного сосуда. Они представляют собой округлые или овальные образования, имеющие, как правило, неровную поверхность. В середине бляшки содержится ядро, состоящее преимущественно из кристаллов холестерина. Клетки «верхушки» интенсивно размножаются, бляшка постепенно растет, что приводит к значительному уменьшению просвета сосуда. Атеросклеротическая бляшка может располагаться в любых артериальных сосудах (сосуды сердца, глаз, головного мозга, почек, ног и т. д.). Артерии становятся хрупкими, истонченными, или, наоборот, их стенки непомерно утолщаются за счет разрастания соединительной ткани. В результате сужения артериального русла кровь, несущая питательные вещества и кислород, идет с меньшим напором, существенно запаздывая на пути к соответствующим органам. Клетки этих органов страдают, испытывая голод. «Повзрослевшая» бляшка может окончательно закупорить сосуд. Острая закупорка (окклюзия) просвета сосуда может также произойти в результате его засорения содержимым распавшейся атеросклеротической бляшки или образования тромба.
Холестерин
Чаще всего причиной развития атеросклероза называют повышение уровня холестерина в крови, однако это не совсем так. Сам по себе холестерин не является ни ядом, ни токсином, ни каким-либо другим вредным веществом. Он представляет собой жироподобное органическое соединение, которое постоянно образуется в нашем организме.
* * *
В печени вырабатывается до 80% холестерина, который используется для нужд организма. И лишь остальные 20% действительно поступают в составе продуктов животного происхождения.
Холестерин играет важную роль в жизнедеятельности нашего организма, входя в состав клеточных мембран и являясь своеобразным строительным материалом для всех без исключения живых тканей. Ни восстановление, ни образование новых клеток без холестерина невозможно. Кроме того, он служит основой для выработки стероидных гормонов, в том числе и половых. Недостаток холестерина также может вызвать серьезные расстройства нервной системы.
Совершенно очевидно, что холестерин необходим организму для его правильного развития, но… в определенной концентрации! Избыток этого вещества в крови действительно способствует развитию атеросклероза.
* * *
По некоторым данным, уровень холестерина влияет на содержание в кровисеротонина – «гормона радости». Чем меньше холестерина в крови, тем больше в ней серотонина.
Холестерин, как и любой жир, нерастворим в воде. По нашему организму он перемещается в оболочке из растворимых белков в виде липопротеидных комплексов. Липопротеиды низкой плотности (ЛПНП) переносят холестерин в ткани, а липопротеиды высокой плотности (ЛПВП) удаляют его излишки из клеток. Холестерин, входящий в состав ЛПНП, считается плохим, а вот ЛПВП переносят холестерин хороший. Именно нарушение баланса между ними (избыток плохого и недостаток хорошего холестерина) способствует возникновению атеросклероза.
Как проявляет себя атеросклероз
Первые клинические проявления атеросклероза очень индивидуальны у разных людей. Чаще всего атеросклероз впервые дает о себе знать болями в икроножных мышцах во время быстрой ходьбы. После первых «звоночков» процесс откладывания лишнего холестерина продолжается, но уже в других сосудах, например сердца или почек.
* * *
Первые признаки атеросклероза (липидные пятна и полоски) появляются у человека в раннем детстве, до 10 лет. Затем большая часть из них исчезает, но к 18–20 годам начинает появляться снова. К 25 годам липидные пятна образуются в артериях сердца, а к 35–40 годам – в артериях мозга.
Атеросклероз может поражать любые артерии, располагаясь в них отдельными очагами. Как правило, это крупные или средние по размеру сосуды. Наиболее подвержены атеросклерозу сосуды головного мозга, коронарные артерии, аорта и ее ветви, снабжающие кровью органы брюшной полости, почки, органы малого таза, ноги.
В зависимости от того, где именно в сосудистой системе появились атеросклеротические бляшки, формируются определенные клинические проявления болезни.
Коронарные артерии
Самыми уязвимыми местами являются венечные, или коронарные, артерии. Возникновение атеросклеротических бляшек в этих сосудах несет в себе прямую угрозу для жизни человека. Во-первых, они многослойные: на одну бляшку сверху наслаиваются все новые и новые липидные пласты. Эта постоянно растущая масса рано или поздно перекрывает сравнительно узкий просвет венечных артерий.
Во-вторых, бляшки, образующиеся в коронарных сосудах, являются тромбогенными, т. е. склонными к изъязвлению и образованию тромбов.
Коронарные артерии снабжают кровью сердечную мышцу, поэтому в первую очередь от атеросклероза страдает именно она. В результате развивается ишемическая болезнь сердца (ИБС), т. е. сердечная мышца, не получая нужного количества кислорода, начинает голодать. ИБС может принимать разные клинические формы: это и стенокардия, и кардиосклероз, и мелкоочаговый некроз, и инфаркт миокарда…
Иногда ишемическая болезнь сердца протекает без боли. Это наиболее опасная форма ишемии, поскольку из-за отсутствия симптомов теряется драгоценное время, необходимое для купирования патологического процесса. Будьте внимательны к себе: если у вас диагностирован атеросклероз, а проблем с сердцем не возникает, обязательно время от времени делайте электрокардиограмму. Результаты ЭКГ помогут вашему лечащему врачу подобрать необходимую тактику для более точного диагностирования сердечной патологии.
Аорта и ее ветви
Далее по частоте поражений атеросклерозом следует аорта и ее ветви. Как известно, аорта снабжает кровью практически все системы и органы, и когда на каком-либо ее участке или ответвлении возникают склеротические бляшки, это самым отрицательным образом сказывается на состоянии всего организма.
Симптомы атеросклероза аорты могут быть следующие: постепенно нарастает артериальная гипертония, возникают болевые ощущения за грудиной или в животе, обычно жгучего, давящего, сжимающего характера. Иногда наблюдается одышка. В зависимости от того, какой участок артерии поражен, симптомы могут различаться.
При атеросклерозе грудного отдела аорты в первую очередь страдает сердце. О симптомах ишемической болезни сердца мы уже говорили.
Склеротические изменения в сонных артериях ведут к нарушениям мозгового кровообращения. Обычно это сопровождается сильной головной болью, частыми головокружениями, шумом в ушах, снижением слуха и зрения.
При атеросклерозе почечных артерий почки лишены нормального кровоснабжения, что приводит к тяжелой гипертонии. Склеротическая деформация стенок почечных артерий ведет к почечной недостаточности, вплоть до нефросклероза.
К сожалению, атеросклеротические изменения аорты также могут проходить бессимптомно, выявляясь только во время обследования.
Сосуды головного мозга
При атеросклерозе сосудов головного мозга патологический процесс, как правило, захватывает все мозговые артерии. Если в большей степени поражены сосуды, снабжающие кровью кору больших полушарий, страдает высшая нервная деятельность. Это чревато нарушениями психики, развитием неврозов и психозов. Если же в патологический процесс вовлечены подкорковые структуры мозга, нарушается деятельность центров, регулирующих двигательные, сенсорные, вегетативные функции. Это отражается на координации движений, устойчивости походки. Также могут возникнуть дрожание конечностей (синдром паркинсонизма), сбои в работе внутренних органов и органов чувств.
При склерозе сосудов мозга человек быстро утомляется, значительно снижается его работоспособность, ухудшается память, повышается возбудимость. По ночам больного мучает бессонница, зато днем все время клонит в сон.
Для первой стадии заболевания характерны нарушение памяти, внимания, головные боли, общая слабость. Все эти явления временные – после отдыха и смены обстановки они проходят. Во второй стадии головные боли носят затяжной характер, часто сопровождаются головокружениями, появляются слабость, раздражительность, память страдает все больше. Снижается интеллектуальная деятельность, все сложней становится выполнять привычные обязанности. В дальнейшем память ухудшается еще больше, больные подолгу не могут вспомнить главные даты своей жизни или истории, становясь профессионально непригодными.
Сосудистый склероз может закончиться инсультом (особенно если он протекает на фоне гипертонии), инфарктом, слабоумием.
Артерии нижних конечностей
Первым признаком атеросклероза артерий нижних конечностей является боль в икроножной мышце при ходьбе. Она может иметь приступообразный характер, появляясь только при беге, подъеме в гору, по лестнице (так называемая перемежающаяся хромота). По мере прогрессирования заболевания боль охватывает всю голень, стопу, бедро. По суженным, перекрытым атеросклеротическими бляшками артериям поступает слишком мало крови, что вызывает жгучую боль в мышцах, усиливающуюся по ночам. Стопы немеют, пальцы ног приобретают синюшный цвет, кожа голеней и стоп истончается, становится как бы мраморной. Постепенно мышцы голени и стопы атрофируются, появляются язвы на пальцах и в межпальцевых промежутках. Они долго не заживают, покрываются гнойным налетом и очень трудно поддаются лечению.
Причины возникновения атеросклероза
Стадии и причины развития атеросклероза до сих пор не изучены досконально. По поводу причин и механизма развития этого заболевания существует несколько теорий, ни одна из которых на сегодня не подтверждена и не опровергнута.
В наше время довольно популярна инфекционная теория развития атеросклероза. С точки зрения ее сторонников, причиной болезни могут быть вирусы (цитомегаловирус, вирус герпеса), параллельно изучается связь атеросклероза с хламидийной инфекцией.
Также существует мутагенная теория, согласно которой атеросклероз начинает развиваться в результате мутации одной из клеток мышечного слоя сосудистой стенки.
Факторы риска
Наследственность. Нет никаких сомнений в том, что атеросклерозу в первую очередь подвержены люди, родственники которых страдали или страдают ишемической болезнью сердца или гипертонией. Выявлены наследственные болезни с постоянным повышенным уровнем холестерина в крови.
Пол. Мужчины заболевают гораздо чаще женщин. Прекрасный пол (до наступления климакса) относительно защищен женскими половыми гормонами – эстрогенами.
Возраст. Чаще всего атеросклероз встречается у мужчин в возрасте 50–60 и у женщин старше 60 лет, но, к сожалению, в наши дни он все чаще поражает и совсем молодых людей. Атеросклеротические бляшки находят даже в сосудах у маленьких детей.
Содержание холестерина в крови. О том, что происходит при повышении уровня этого вещества в организме, мы уже говорили выше. Иногда атеросклероз возникает и у тех людей, которые ограничивают потребление холестерина с пищей. На стенках сосудов откладывается тот холестерин, который вырабатывается внутри организма, а не тот, который мы получаем с пищей. Парадоксально, но чем меньше мы потребляем холестерина, тем больше его вырабатывается в организме и тем больше оседает на стенки сосудов.
Гипертония. Повышение артериального давления является одним из основных факторов риска. Причем гипертония способна ухудшать не только течение самого атеросклероза, но и заболеваний, вызываемых атеросклерозом. При гипертонии ускоряется скорость кровотока, усиливаются его завихрения и повышается число разрушаемых тромбоцитов.
Курение. Никотин способен повышать уровень «плохого» холестерина в крови. Он усиливает склеивание тромбоцитов, вызывает спазм сосудов и, как результат, ухудшение кровотока (в сосудах, пораженных атеросклерозом, этот эффект еще более усиливается из-за присутствия атеросклеротической бляшки).
* * *
По американской статистике начала 1980-х годов, причиной 25% смертей от инфаркта было курение. Гемоглобин активно связывается с оксидом углерода, находящимся в табачном дыме, образуя карбоксигемоглобин. Повышение содержания в крови этого вещества с 3% до 5% увеличивает в 21 раз риск тяжелых заболеваний сердца у мужчин 30–55 лет. Курение же является причиной 76% всех случаев инфарктов у молодых женщин до 36 лет.
Повышенная масса тела. Ожирение весьма неблагоприятно влияет на течение атеросклероза и других заболеваний. Значительно увеличивается нагрузка на сердце, нарушается нормальный обмен жиров и углеводов, растет атерогенность крови, снижается переносимость гипоксии (недостатка кислорода) и физических нагрузок.
Нарушение углеводного обмена. Очень серьезным фактором риска является в первую очередь сахарный диабет, при котором поражаются крупные и мелкие сосуды. Кроме того, у больных атеросклерозом отмечается более скрытая форма нарушения углеводного обмена – нарушение усвоения глюкозы тканями и органами.
Гиподинамия. Гиподинамия ведет к резкому снижению мышечной активности, становясь причиной детренированности сердечной мышцы. Снижается интенсивность обмена веществ и утилизации жиров и углеводов. В крови остается лишний холестерин, который оседает на поврежденных стенках сосудов. Отсутствие достаточных физических нагрузок в сочетании с курением и ожирением почти неизбежно приводит к атеросклерозу.
Общие принципы лечения
Какую информацию могут дать анализы
Анализ на общий холестерин можно сделать практически в любой районной поликлинике или больнице. Для этого достаточно взять направление у своего участкового врача.
Уровень холестерина до 5,2 ммоль/л (либо 200 мг/дл) считается нормой. Если вы будете придерживаться здорового образа жизни и не забывать о профилактике атеросклероза, эта болезнь вряд ли коснется вас в ближайшие годы. Старайтесь не поощрять в себе склонность к излишествам, в разумных пределах ограничивайте потребление продуктов, богатых холестерином. Собственного спокойствия ради повторите анализ через год.
Цифры от 5,2 до 6,5 ммоль/л (200–250 мг/дл) означают, что вы вступили в зону риска развития атеросклероза, следовательно, настала пора принимать серьезные профилактические меры.
Уровень холестерина от 6,5 до 8 ммоль/л (250–300 мг/дл) уже означает диагноз: умеренное повышение концентрации холестерина в крови (умеренная гиперхолестеринемия). В такой ситуации врач обычно рекомендует жесткую диету, которой может оказаться вполне достаточно для остановки развития атеросклероза.
Если цифра превышает 8 ммоль/л (300 мг/дл) – у вас выраженная гиперхолестеринемия. В дополнение к диете вам, скорее всего, понадобится медикаментозное лечение.
Лечение должно быть комплексным!
К счастью, на сегодняшний день мы обладаем возможностями для устранения многих из причин, способствующих развитию атеросклеротического процесса. Как известно, чем легче заболевание, тем проще его вылечить немедикаментозным путем, применяя средства народной медицины, фитотерапию, физиотерапию, нормализуя образ жизни и систему питания. Если же болезнь зашла далеко и нужно принимать срочные меры, тогда придется прибегать к помощи медикаментов.
Лечение запущенного атеросклероза – процесс сложный, длительный и трудоемкий. В этом деле не может быть мелочей – слишком серьезными могут оказаться последствия! Условно в лечении этого заболевания можно выделить диету, физические нагрузки, медикаменты. С самого начала и постоянно необходимо проводить коррекцию факторов риска. Основными направлениями являются борьба с гиподинамией, ограничение курения и снижение избыточного веса.
Диетотерапия
Лечение атеросклероза всегда следует начинать с диетотерапии, которая назначается при любом, даже случайно выявленном, повышении холестерина, особенно если в крови одновременно увеличено количество общего холестерина и липопротеидов низкой плотности.
Как правило, в дополнение к диете рекомендуют применять поливитамины с антиоксидантами. Если у вас повышена масса тела, нарушен углеводный обмен (повышение уровня глюкозы), имеются сопутствующие заболевания печени, врач может назначить курс липотропной терапии (с использованием препаратов, стабилизирующих жировой обмен).
Диета назначается на 3–4 месяца. Если по анализам и самочувствию отмечается улучшение, такая диета выдерживается до конца положенного срока. Если же положительный эффект не наблюдается, диету ужесточают. Если же еще через 3 месяца нет никаких результатов, тогда подключают медикаментозную терапию.
Общие рекомендации по диете
Распределять рацион питания рекомендуется на как можно большее количество приемов пищи (до 5–6 в день). Последний «перекус» должен быть не позднее 18–19 часов. При кулинарной обработке воздерживайтесь от жарения.
Что вредно
• Прежде всего необходимо снизить потребление животных жиров: жирных сортов мяса, жирных молочных продуктов (жирный творог, сливки, сыр, масло). Все эти продукты являются основными источниками холестерина, кроме того, они ухудшают свойства крови, повышая ее тромбообразование и нарушая углеводный обмен. Нежелательны сосиски, колбаса, сметана, сыры, мороженое (в них много скрытых жиров).
• Потребление мяса следует уменьшить до 200 г в сутки. Отдавайте предпочтение постной говядине, телятине. Мясо можно и нужно заменять рыбой.
• Курицу и индейку употребляйте без кожи, в которой очень много холестерина. Большое количество холестерина также содержится в яичных желтках (можно употреблять до 2 яиц в неделю), в субпродуктах (мозги, печень, почки), в рыбной икре.
• Следует уменьшить потребление сахара, мучных и макаронных изделий.
• Не рекомендуются виноград и виноградный сок.
Что полезно
• В рацион питания необходимо включать определенное количество жидких растительных масел.
• Очень полезны водорастворимые растительные волокна. Они уменьшают всасывание жира в кишечнике и способствуют выведению из организма жирных кислот. Эти волокна содержатся в овсяных хлопьях, сое, бобах, яблоках, черной смородине, свекле, капусте, моркови.
* * *
Богатая овощами пища предотвращает скопление жиров в кровеносных сосудах и препятствует возникновению атеросклероза. Медики рекомендуют съедать в день по нескольку штук овощей и фруктов, отдавая предпочтение плодам с зеленой или желтой оболочкой.
• Если нет противопоказаний, в диету включаются продукты из муки грубого помола. Содержащиеся в оболочках зерновых культур вещества прекрасно связывают содержащийся в пище холестерин, выводя его из организма через кишечник.
• Диета должна удовлетворять потребности организма в витамине В6, который активно участвует в процессах жирового обмена, в транспорте и распаде холестерина. Организм также нуждается в органическом йоде, повышающем синтез гормонов щитовидной железы и тем самым стимулирующем процессы переработки липидов. С этой целью рекомендуют включение в диету продуктов моря (морская капуста, кальмары, другие морские моллюски).
• Необходимо ограничить потребление поваренной соли (ионов натрия), отдавая предпочтение продуктам, богатым солями калия (печеный картофель, зеленый лук, зелень петрушки, укропа, черная смородина, инжир, чернослив, абрикосы, бананы). Много калия содержится в зернах кофе (но не в растворимом кофе) и в листьях черного чая.
Пищевые добавки. Для полноценного обмена веществ, в частности для нормализации работы печени и желудочно-кишечного тракта, нашему организму необходимы некоторые другие вещества. В зависимости от уровня и преобладающего вида липопротеидов назначают разные пищевые добавки – пшеничные отруби, пектин, полиен, кламин и др.
Витамины. При атеросклерозе особенно полезны витамины Е, С, РР, витамины группы В (В6, В12), фолиевая кислота; очень полезно применять различные поливитаминные комплексы. (Подробнее о значении витаминов для сердечно-сосудистой системы читайте в последней части книги.)
Медикаментозное лечение
На сегодняшний день в мире для лечения атеросклероза используется четыре группы препаратов.
Препараты никотиновой кислоты
Никотиновая кислота способна вызывать регрессию атеросклеротических бляшек. Препараты, содержащие никотиновую кислоту, эффективно снижают уровень холестерина и триглицеридов в крови, повышают уровень антиатерогенных липопротеидов высокой плотности. Особенно оправданно их применение при высоком уровне общего холестерина и низком содержании холестерина высокой плотности, а также при одновременном повышении холестерина и триглицеридов.
К сожалению, лечение никотиновой кислотой противопоказано пациентам с заболеваниями печени, так как это вещество может вызвать нарушение работы печени и жировой гепатоз.
Фибраты
К этой группе относятся такие препараты, как гевилан, атромид, мисклерон. Они снижают синтез жиров в организме.
Применение фибратов может нарушить работу печени и усилить образование камней в желчном пузыре.
Секвестранты желчных кислот
Эти препараты связывают желчные кислоты в кишечнике, выводя их из организма. А поскольку желчные кислоты – это продукт обмена холестерина и жиров, тем самым снижается уровень холестерина и жиров в крови.
При применении секвестрантов желчных кислот могут возникать запоры, метеоризм и другие нарушения со стороны желудочно-кишечного тракта.
Статины
Наибольшего эффекта в снижении холестерина и жиров в крови можно добиться при применении лекарств из группы статинов. Действие статинов направлено в первую очередь на печень. Статины блокируют образование холестерина в этом органе, перехватывая этот синтез на одной из промежуточных стадий. Содержание холестерина в крови и в печеночных клетках снижается. Но клеткам печени необходим холестерин, и они начинают усиленно захватывать его из протекающей крови. Таким образом, в крови снижается и холестерин, поступивший с пищей.
Статины являются на сегодняшний момент основными гипохолестериническими (т. е. понижающими холестерин) препаратами. Назначают эти препараты один раз в день, вечером, так как ночью усиливается выработка холестерина. Эффективность статинов доказана многими исследованиями. К сожалению, они тоже могут вызывать нарушение работы печени.
Физические нагрузки
Ведение активного образа жизни способствует понижению общего уровня холестерина и повышению уровня липопротеидов высокой плотности. К тому же физическая нагрузка поможет избавиться от лишних килограммов, что также немаловажно при лечении атеросклероза. Физические упражнения следует подбирать в соответствии с вашими возможностями и склонностями. Это могут быть пешие и велосипедные прогулки, оздоровительный бег, плавание в бассейне и большой теннис, лыжи – все, что угодно. Очень полезны прогулки перед сном в течение 35–40 минут. Хорошо, если вы будете заниматься специальной гимнастикой. Ну и разумеется, всем без исключения рекомендована утренняя гимнастика.
В любом случае, какой бы вид физических нагрузок вы ни выбрали, следует помнить, что в первую очередь следует укреплять сердечно-сосудистую систему. А главная тренировка для сердца – это выполнение работы на выносливость.
Самое простое и доступное каждому упражнение для тренировки выносливости – ходьба. Установлено, что быстрая ходьба по влиянию на организм практически не уступает бегу. Важна не только интенсивность нагрузки на организм, но и ее продолжительность. Хорошо, если ваше сердце активно поработает минут 30. Таким образом, вам необходимо идти со скоростью, которую вы сможете удерживать, приложив определенное усилие, около получаса. Следующую тренировку нужно повторить в тот день, когда вы почувствуете существенный прилив энергии.
Подбирать режим физических нагрузок следует, ориентируясь на свое самочувствие. После окончания упражнений вы должны почувствовать легкое, приятное утомление. Через день или два обычно наступает прилив сил, вы чувствуете себя бодрым, жизнерадостным, вам хочется двигаться. Если прилив сил ощущается сразу после тренировки, а в последующие дни наступает обычное состояние, скорее всего, вам нужно увеличить нагрузку. Если же в последующие несколько дней после тренировки вы, наоборот, чувствуете сильную усталость, апатию, нежелание заниматься, очевидно, что нагрузку следует уменьшить.
Внимание! Если у вас есть проблемы с сердцем, режим физической активности следует обсудить с врачом. В таких случаях во время физических нагрузок следует иметь при себе нитроглицерин, валидол и т. п.
Борьба с лишним весом
Излишек жира в организме – один из наиболее серьезных факторов риска повышения уровня холестерина и коронарных заболеваний. У тучных людей практически всегда наблюдаются нарушения липидного обмена. Чем вы полнее, тем больше холестерина производит ваш организм. Переедание и ожирение неизбежно приводят к развитию гиперхолестеринемии: в крови накапливаются липопротеиды низкой и очень низкой плотности.
Обязательно нужно контролировать массу тела, не позволяя ему накапливать лишние килограммы. Если ваш вес превышает нормальный для вашего возраста и конституции на 10, 20 и более килограммов, необходимо срочно принимать меры.
Единственное, что дает стабильный эффект, способствует оздоровлению организма, безопасно и эффективно, – это правильный режим питания в сочетании с достаточными физическими нагрузками.
Контроль за артериальным давлением
Как известно, гипертония является основной причиной инсультов. Атеросклероз на фоне постоянно повышенного давления может быть смертельно опасным – в буквальном смысле этого слова. Поэтому необходимо контролировать артериальное давление, а при первых признаках стойкого его повышения обязательно начинать лечение. Подробно о методах лечения гипертонии читайте в разделе «Гипертония».
Физиотерапия
При атеросклерозе и заболеваниях сердечно-сосудистой системы используются различные физиотерапевтические средства: гидротерапия и бальнеотерапия (лечение минеральными водами), магнитотерапия и грязелечение, электросон для нормализации работы нервной системы и некоторые другие.
Повышение стрессоустойчивости
Как вы помните, нервные перегрузки являются еще одним мощным фактором риска развития атеросклероза. Особенно при этом страдает сердечно-сосудистая система. Слишком многие из нас организуют свою жизнь так, что вся она представляет собой сплошной стресс. Такой образ существования никогда не проходит даром для нашего организма. Для повышения стрессоустойчивости поможет комплекс психологических упражнений, приведенный в конце книги.
Фитотерапия
Мощным средством немедикаментозного лечения атеросклероза является фитотерапия. Даже при выраженных изменениях липидного обмена значительного эффекта можно достичь с помощью лекарственных трав.
По сравнению с лекарственными препаратами травяные сборы обладают одним важным преимуществом: они обеспечивают комплексное лечение, в то время как лекарственные вещества обладают, как правило, узким спектром воздействия. Фитотерапия стимулирует естественные силы организма, восстанавливает жизнеспособность, помогает остановить атеросклероз и снизить риск его тяжелых последствий. Исчезают болевые симптомы, восстанавливается сон и улучшается общее самочувствие.
• Заварить 1 ст. ложку листьев березы повислой 1 стаканом кипятка, настоять, процедить. Принимать по 1/3 стакана 3 раза в день через 30 минут после еды.
• Заварить 1 ч. ложку листьев крапивы двудомной 1 стаканом кипятка, настоять, процедить. Принимать по 1/4 стакана 4 раза в день за 30 минут до еды.
• Заварить в термосе 2 ст. ложки плодов шиповника 1 стаканом кипятка, настоять в течение 10–12 часов. Принимать по полстакана 2–3 раза в день до еды.
• Заварить 1 ст. ложку сухих измельченных листьев подорожника 1 стаканом кипятка, настоять в течение 10 минут. Выпить в течение 1 часа небольшими глотками (суточная доза).
• Взять по 30 г омелы белой и подорожника, по 10 г хвоща, руты, корня лапчатки гусиной. Столовую ложку сбора залить стаканом холодной кипяченой воды и выдержать на холоде 3 часа. Затем нагревать в течение 5 минут на малом огне и опять оставить настаиваться в течение 15 минут. Принимать в течение дня по частям.
• Залить 100 г плодов или цветков софоры 1/2 л водки и настоять в течение 2 недель. Принимать по 20–30 капель 3 раза в день за 20 минут до еды.
• Заварить 1 ст. ложку плодов или цветков софоры 1 стаканом кипятка и оставить на ночь в тепле. Процедить и принимать по 1 ч. ложке 3 раза в день за 20 минут до еды.
• Настоять 300 г сухого корня девясила высокого в 1/22 л водки 10 суток, процедить. Принимать по 25 г 3 раза в день за 30 минут до еды.
• Настоять 10 г цветков арники горной 21 день в 100 мл 70% – ного спирта. Процедить, отжать. Принимать по 30–40 капель с водой или молоком.
• Залить 1 ст. ложку мелиссы стаканом кипятка. Пить вместо чая.
• Настоять 40 г цветов клевера красного (собранных в начале цветения) в l/2 л водки в течение 2 недель. Процедить, отжать. Принимать по 20 г перед обедом или перед сном. Курс лечения – 3 месяца с перерывом 10 дней. Через 6 месяцев курс можно повторить. Применяется при атеросклерозе с нормальным артериальным давлением, сопровождающемся головными болями и шумом в ушах.
Рецепты народной медицины
• Натереть на терке 250 г корней хрена, залить 3 л кипяченой воды и кипятить 20 минут. Пить по 1/2 стакана 3 раза в день.
• Натереть 1 большую луковицу репчатого лука, засыпать 1/2 стакана сахарного песка, настаивать сутки. Пить по 1 ст. ложке за час до еды (или же час спустя) 3 раза в день.
• Измельчить 50 г чеснока, залить стаканом водки. Настаивать в теплом месте 3 суток. Принимать по 8—10 капель в чайной ложке холодной воды 3 раза в день.
• Сок свеклы выдержать в холодильнике не менее 2 часов, пить по 1/3 стакана за 20–30 минут до еды.
• При атеросклерозе очень полезен зеленый чай. Его заваривают из расчета 1,5 г сухого чая на 1 л кипятка.
• Ежедневно пейте стакан обезжиренного (снятого) кислого молока, можно с 1 ч. ложкой нерафинированного растительного масла – оливкового, подсолнечного, кукурузного, соевого.
• Смешать 1 стакан лукового сока (лук натереть на терке и выжать сок через двойной слой марли) со стаканом меда. Хранить смесь закрытой в стеклянной или фарфоровой посуде в темном прохладном месте. Принимать по 1 ст. ложке 3 раза в день за 1 час до еды или через 2–3 часа после приема пищи. Курс лечения – 2 месяца. При неполном выздоровлении курс лечения продлить еще на два месяца.
• Взять 100 штук зеленых плодов грецкого ореха диаметром с трехкопеечную монету, собранных вдали от дороги и за городской чертой. Каждый из орехов разрезать на 3–4 части, положить в трехлитровую банку, залить пчелиным медом, не доходя трех пальцев до горлышка. Хорошо перемешать содержимое банки деревянной ложкой и закатать (в противном случае крышку может сорвать). Банку зарыть в погребе или в сарае на глубину до 70 см на полгода. По истечении 6 месяцев банку открыть, содержимое процедить через капроновое сито, немного отжать. Полученную массу (2 л) хранить в закрытых банках на холоде (в холодильнике).
Принимать по 1 ст. ложке 3 раза в день с водой после еды. В зависимости от возраста и состояния здоровья курс лечения повторить через 3–5 лет. По наблюдениям многих целителей, средство является одним из лучших как от атеросклероза, так и от гипертонии.
Профилактика атеросклероза
Методы лечения и профилактики атеросклероза во многом схожи, за исключением применения медикаментозных средств. Как и при лечении, в профилактике атеросклероза важен комплексный подход. Если вы задались целью снизить уровень холестерина в крови, вам придется не только придерживаться диеты, но и бросить курить, увеличить физическую активность, постараться избавиться от лишнего веса, держать под контролем артериальное давление. Необходимо также научиться бороться с ежедневными стрессами.
Гипертония
Что такое гипертония
Гипертоническую болезнь относят к числу наиболее распространенных заболеваний сердечно-сосудистой системы – она наблюдается у 10–15% всего населения Земли. Гипертония считается болезнью цивилизации, поскольку стойкое повышение артериального давления у жителей крупных городов встречается гораздо чаще по сравнению с сельским населением.
Название этого заболевания имеет греческие корни: hyper – сверх и tonos – напряжение. Действительно, основным проявлением гипертонической болезни является повышение артериального давления свыше 140/90 мм рт. ст. в традиционном сочетании с расстройством тонуса сосудов в разных органах. В силу ряда причин сосуды становятся хрупкими, неэластичными. Они теряют способность расширяться по мере необходимости для того, чтобы с должной силой проталкивать кровь. Просвет сосудов уменьшается, в результате чего кровь чрезмерно давит на стенки сосудов.
Гипертония является одним из основных факторов риска возникновения таких осложнений, как мозговой инсульт, инфаркт миокарда, почечная недостаточность, нарушения зрения. Одна из особенностей этой болезни, делающая ее особенно опасной, заключается в том, что почти половина всех людей с высоким давлением даже не подозревает об этом.
Как развивается гипертоническая болезнь
Начало развития гипертонической болезни чаще всего связано с функциональными нарушениями деятельности некоторых отделов головного мозга и вегетативных узлов, регулирующих частоту сердечных сокращений, объем выталкиваемой каждым сокращением крови, просвет сосудов и эластичность сосудистой стенки. К счастью, на этой стадии изменения еще обратимы. Дальнейшее развитие болезни может привести к необратимым патологиям, в частности к атеросклерозу артерий, гипертрофии миокарда и многим другим.
Как гипертония отражается на работе и состоянии сердечно-сосудистой системы? Повышение артериального давления заставляет работать наше сердце с большей нагрузкой. С течением времени оно начинает приобретать все большие размеры (гипертрофия), однако это не способствует увеличению его выносливости. Интенсивная работа изнашивает сердце, его стенки истончаются, оно начинает ослабевать, что может привести к сердечной недостаточности.
Хроническая сердечная недостаточность, в свою очередь, приводит к нарушению кровоснабжения всех органов и тканей, что создает благоприятные условия для развития различных заболеваний. В такой ситуации даже небольшая физическая нагрузка может стать причиной сильной слабости.
Высокое артериальное давление также приводит к повреждению самих сосудов, поскольку они вынуждены противостоять значительно более сильному напору крови. При этом сосуды становятся утолщенными, их просвет сильно сужается. С течением времени стенки сосудов теряют эластичность, становятся ломкими, что может привести к кровоизлиянию (геморрагическому инфаркту) в соответствующем органе. Постоянный спазм сосудов, в свою очередь, способствует поддержанию постоянно повышенного артериального давления. Так возникает порочный круг, разорвать который очень и очень непросто, а порой даже невозможно.
Почему повышается давление
Непосредственными причинами повышения артериального давления могут быть нарушения функций нервной системы, обмена веществ, ионного обмена в тканях и пр.
• Довольно часто гипертоническая болезнь связана с усилением действия адреналина (гормона стресса) на сердце. Сердце сокращается чаще, выбрасывая больше крови и тем самым способствуя повышению давления. Не случайно стрессы и психическое перенапряжение считают одним из основных факторов риска гипертонии.
• Давление может увеличиваться из-за повышенного содержания в крови натрия, поскольку сердце за одно сокращение выбрасывает больше крови, чем обычно.
• Избыток в организме кальция может способствовать спазмам гладкой мускулатуры, в том числе мышц, которые поддерживают стенки сосудов. В результате этого нарушается регуляция кровяного давления.
• Очень часто гипертоническая болезнь становится следствием склероза артерий. Развитие на стенках сосудов атеросклеротических бляшек приводит к их сужению. Чтобы поддержать нормальное кровоснабжение организма, сердцу приходится с большей силой гнать кровь по сосудам, что приводит к повышению давления.
• Гипертония может быть связана с ухудшением кровоснабжения почек. При этом почки выделяют активно действующие вещества, которые вызывают сдвиги в регуляции артериального давления – его повышение постепенно становится все более устойчивым.
Основные симптомы
Сложность симптоматики гипертонии заключается в том, что первые ее проявления часто совпадают с признаками сильного переутомления. Они проходят после хорошего отдыха, но возвращаются позже. Полагая причиной всему обычную усталость, мы можем годами не обращаться к врачу, в то время как болезнь продолжает свое незаметное, но неуклонное завоевание нашего организма. Можем ли мы предотвратить ее разрушающие последствия?
Прислушайтесь к своему организму – если у вас периодически или регулярно наблюдаются следующие симптомы, возможно скрытое течение гипертонической болезни:
• головные боли;
• головокружения;
• слабое, учащенное сердцебиение (тахикардия);
• потливость;
• покраснение лица;
• ощущение пульсации в голове;
• озноб;
• тревога;
• ухудшение памяти;
• внутреннее напряжение;
• раздражительность;
• снижение работоспособности;
• «мушки» перед глазами;
• отеки век и одутловатость лица по утрам;
• набухание рук и онемение пальцев.
При развитии гипертонии все вышеназванные симптомы усугубляются, становятся постоянными. Помимо этого, значительно снижаются память и интеллект, нарушается координация, изменяется походка, снижается чувствительность, появляется слабость в руках и ногах, ухудшается зрение.
Если вы наблюдаете у себя симптомы начинающейся гипертонии, если в вашей семье есть или были больные сердечно-сосудистыми заболеваниями, если вам больше сорока лет или есть другие факторы риска, давление нужно измерять ежедневно. В случае его повышения как можно скорее обратитесь к врачу!
Измерение артериального давления в домашних условиях
Для измерения давления в настоящее время используются тонометры с фонендоскопом или же более современные электронные аппараты. И если применение электронного тонометра не представляет никаких трудностей, работа с фонендоскопом несколько сложнее, поскольку не всем удается сразу уловить звуки пульсации.
Перед тем как измерять давление, нужно подготовить тонометр к работе. Для начала совместите стрелку тонометра с нулевой отметкой на шкале. Давление измеряется в положении сидя. Предплечье (от локтя до кисти) правой руки свободно лежит на столе. Манжетка закрепляется несколько выше локтя, там, где сильнее всего ощущается пульс. Кольцо вверху резиновой груши нужно закрутить, чтобы воздух поступал только в манжетку.
Надев фонендоскоп и прижав его головку к локтевой впадине, начинайте нагнетать в манжетку воздух с помощью резиновой груши. Когда стрелка достигает отметки 200, начните плавно отпускать кольцо, чтобы воздух постепенно выходил из манжетки. Стрелка поползет вниз, и в это время вы услышите звук пульсации, который затем вновь исчезнет.
Цифра, на которой будет находиться стрелка тонометра в момент появления звуков пульса, – это показатель верхнего (систолического) давления, а цифра исчезновения звуков показывает нижнее (диастолическое) артериальное давление.
Показатели нормы артериального давления
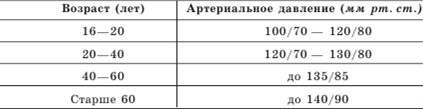
Идеальным считается давление 120/70 мм рт. ст. Показания 130/80 Всемирная организация здравоохранения (ВОЗ) рассматривает как верхнюю границу нормы. Если давление несколько дней подряд держится на цифрах 140/90 или выше, непременно обратитесь к врачу. Помните, лечение гипертонической болезни нужно начинать на самой ранней стадии!
Типы и степени гипертонии
Гипертоническую болезнь условно разделяют на два типа. Первичная гипертония – самостоятельное заболевание, не связанное с нарушениями работы других органов человеческого организма. Этот тип гипертонии диагностируется в подавляющем большинстве случаев (до 90%).
Вторичной гипертонией называют повышение артериального давления, которое возникает не как самостоятельное заболевание, а как симптом другой болезни, например нарушений работы сердца или почек. Вторичная гипертония диагностируется лишь у 10% больных.
Прогрессирование гипертонической болезни может быть различным по темпу. Различают медленно прогрессирующее (доброкачественное) и быстро прогрессирующее (злокачественное) течение заболевания.
При медленном развитии болезнь подразделяется на три степени, определяемые в основном уровнем артериального давления.
1-я степень. Артериальное давление составляет 140–159/90—99 мм рт. ст.
При гипертонии 1-й степени давление время от времени «скачет», то поднимаясь выше нормы, то снова возвращаясь к нормальным показателям.
2-я степень. Артериальное давление – 160–179/100—109 мм рт. ст.
Повышение давления более значительно. Периоды ремиссии непродолжительны и наступают гораздо реже.
3-я степень. Артериальное давление – 180 и выше/110 и выше мм рт. ст.
Давление стабильно повышено, а его снижение чаще всего означает наступление сердечной слабости, что является весьма опасным сигналом.
Осложнения гипертонии обычно начинаются во 2-й и 3-й степени заболевания. Это, как правило, атеросклероз, постоянные боли в области сердца, сердечная недостаточность. Больной может жаловаться на повышенную утомляемость, головные боли, головокружения, тошноту и бессонницу. Нарушается нормальная деятельность почек, происходят изменения сосудов сетчатки глаз.
Если резко ухудшилось самочувствие
Если давление резко поднялось, обязательно вызовите врача или, в случае очень плохого самочувствия, «скорую помощь». Пока врач не приехал, постарайтесь принять следующие меры:
• примите положение полусидя в постели или кресле;
• согрейте стопы и голени с помощью грелки, ножной горячей ванны, горчичников на голени;
• внутрь примите корвалол (или валокордин) (30–35 капель), а также внеочередную дозу того препарата, который вы систематически принимаете;
• если появилась загрудинная боль, немедленно примите нитроглицерин под язык;
• необходимо воздержаться от еды;
• при интенсивной головной боли можно принять таблетку мочегонного препарата, если вы использовали его ранее.
Гипертонические кризы
Особую опасность для здоровья и жизни человека представляют так называемые гипертонические кризы. Это своеобразная форма обострения гипертонии, которая возникает вне зависимости от причины заболевания и практически при любой его форме.
Гипертонический криз – это внезапный и выраженный (значительно выше обычного уровня) подъем артериального давления, сопровождающийся появлением или усугублением признаков нарушения мозгового или коронарного кровоснабжения.
Причин возникновения гипертонических кризов очень много. В первую очередь это могут быть последствия психоэмоционального напряжения или стресса. Иногда наступление криза провоцируют метеорологические факторы: изменение атмосферного давления (в основном понижение), понижение температуры воздуха, прохождение атмосферных фронтов, повышение относительной влажности.
Из внутренних причин гипертонических кризов можно назвать усиление задержки натрия и воды в организме, избыточное выделение некоторых гормонов, обусловленное особенностями течения заболевания, синдром отмены гипотензивных средств, в частности клофелина, и др.
Гипертонические кризы обычно разделяются на три вида по ряду признаков.
Нейровегетативная форма криза. Этот вариант больше характерен для мужчин, но нередко встречается и у женщин. Во время такого криза больные обычно возбуждены, беспокойны, испытывают тревогу, нервозность. Нередко бывает тремор (дрожь) в конечностях. Отмечается сильное покраснение лица, шеи, потливость кожи. Наблюдаются общемозговые симптомы: интенсивные распирающие головные боли, имеющие разлитой или локализованный (чаще в затылочной или височной области) характер, головокружение, ощущение шума в голове, тошнота, рвота.
Иногда может ухудшаться зрение, больной жалуется на появление перед глазами пелены, «мушек». Пульс обычно учащается, повышается преимущественно систолическое (верхнее) артериальное давление.
Отечная форма криза. Эта форма заболевания больше характерна для женщин, особенно с повышенным весом. При этом ведущую роль в развитии криза играет задержка жидкости в организме (и, естественно, те гормональные изменения, которые приводят или сопутствуют этому). Больные сонливы и малоподвижны. Лицо у них становится одутловатым, веки отекают. Сознание слегка заторможено.
Эти два варианта гипертонических кризов считаются относительно благоприятными и относятся к гипертоническим кризам так называемого первого порядка.
Судорожная форма криза. Самая тяжелая, сопровождается потерей сознания и судорогами.
Первая помощь при гипертоническом кризе
Сильное и внезапное повышение давления сказывается на работе жизненно важных органов – сердца, мозга, почек и др. Каждый гипертонический криз увеличивает риск немедленных тяжелых осложнений, поэтому меры нужно принимать срочные.
При возникновении симптомов гипертонического криза немедленно вызывайте «скорую помощь». Что можно сделать до появления врачей? Важно помнить: любой гипертонический криз требует срочного или неотложного снижения артериального давления.
Для начала следует принять препараты, которые снижают давление и при этом не нарушают работу жизненно важных органов. К таким препаратам относятся каптоприл (или капотен), нифедипин (или коринфар), клофелин.
Внимание! Не стремитесь сильно снизить артериальное давление! Для уменьшения риска возникновения осложнений вполне достаточно понижения давления на 10–15 мм рт. ст. Необходимо помнить, что большее понижение так же неблагоприятно для мозга, как и сам гипертонический криз.
В качестве местной отвлекающей процедуры можно использовать горячую ножную ванну с добавлением горчицы. Поместите ноги в ведро с горячей водой до уровня верхней трети голени. Предварительно в ведре растворите 50— 100 г горчичного порошка. Накиньте на бедра одеяло или махровое полотенце, чтобы оно прикрывало и ведро. Длительность процедуры 15–20 минут.
Еще больший эффект может дать влажное укутывание. На кушетке расстилают шерстяное или байковое одеяло, а поверх него – отжатую мокрую простыню. Температура воды для смачивания – 25–30 °C. Обнаженный человек ложится на одеяло и мокрую простыню и поднимает вверх руки, при этом его заворачивают одним концом простыни. Затем он опускает руки, после чего его вместе с руками оборачивают другим концом простыни, пропуская ее между ног, а затем укутывают одеялом. Свободный край простыни и одеяла заворачивают под ноги. Простыня должна быть туго натянута, не допускается грубых, неудобных складок.
В течение первых 10–15 минут процедуры повышается активность центральной нервной системы, последующие же 30–40 минут вызывают ее снижение с ощущением сонливости и возможным засыпанием.
Влажные укутывания можно использовать для полноценного курса лечения гипертонии, который обычно состоит из 10–15 процедур. Если больной их переносит плохо, можно провести неполное укутывание, при котором остаются свободными руки.
Злокачественная гипертония
Эта самая опасная форма гипертонии часто начинается в молодом и даже детском возрасте. Как правило, она имеет эндокринную природу и протекает очень тяжело. Для нее характерны стабильно высокие цифры артериального давления, симптомы гипертонической энцефалопатии (сильные головные боли, рвота, поражение зрительного нерва и сосудов глазного дна, преходящая слепота, транзиторные параличи, судороги, кома), декомпенсация сердечной деятельности, прогрессирующая почечная недостаточность, олигурия (снижение количества мочи). К счастью, в настоящее время злокачественная гипертония встречается редко.
Факторы риска
На возникновение и развитие гипертонии может повлиять целый ряд условий.
Наследственность. Вероятность развития артериальной гипертонии значительно повышается, если эта болезнь есть у ваших близких родственников (отец, мать, бабушки, дедушки, родные братья или сестры).
При наследственной предрасположенности к гипертонии часто диагностируется особое строение клеточной мембраны, а именно, ее повышенная проницаемость. Также имеют значение внешние факторы – стрессы, тяжелые переживания, травмирующие события. В таких случаях у предрасположенного к этой болезни человека возникает сильная эмоциональная реакция, которая влечет за собой значительное повышение артериального давления, причем последнее сохраняется значительно дольше, чем у человека с неотягощенной наследственностью.
Пол. К развитию артериальной гипертонии в большей степени предрасположены мужчины, особенно в возрасте 35–50 лет. У женщин риск заболевания значительно увеличивается после наступления менопаузы.
Возраст. Повышенное артериальное давление чаще всего развивается после 35 лет, причем чем старше человек, тем выше могут быть цифры его артериального давления. Нередко развитие гипертонической болезни начинается в детском и подростковом возрасте. По статистике, у детей, имевших повышенное артериальное давление в 11–12 лет, через 10 лет гипертония сохраняется в 25% случаев.
Стресс и психическое перенапряжение. Гормон стресса адреналин заставляет сердце биться чаще, перекачивая больший объем крови в единицу времени, вследствие чего давление повышается. Если стресс продолжается длительное время, то постоянная нагрузка изнашивает сосуды и повышение давления становится хроническим.
* * *
Интересно, что в тех регионах современного мира, где образ жизни изменился мало, где нет процессов урбанизации (поселения аборигенов Австралии, Новой Гвинеи, островов Тихого океана), больных гипертонией практически нет.
Употребление алкоголя. Это одна из основных причин повышения артериального давления. Ежедневное употребление крепких спиртных напитков способствует постепенному и неуклонному увеличению давления на 5–6 мм рт. ст. в год.
Атеросклероз. Атеросклероз и гипертония являются факторами риска друг для друга. Как мы уже говорили выше, избыток холестерина ведет к потере артериями эластичности, а атеросклеротические бляшки сужают просвет сосудов, что затрудняет работу сердца. Все это ведет к повышению артериального давления. В свою очередь, гипертония, способствует развитию атеросклероза.
Курение. Компоненты табачного дыма, попадая в кровь, вызывают спазм сосудов. Не только никотин, но и другие вещества, содержащиеся в табаке, способствуют механическому повреждению стенок артерий, что предрасполагает к образованию в этом месте атеросклеротических бляшек.
Избыток пищевого натрия. Современный человек потребляет с пищей гораздо больше поваренной соли, чем это необходимо его организму. Избыток соли в организме часто ведет к спазму артерий, задержке жидкости в организме и, как следствие, к развитию гипертонии.
Гиподинамия. У малоподвижного человека обычно замедлен обмен веществ, нетренированное сердце хуже справляется с физическими нагрузками. Кроме того, гиподинамия ослабляет нервную систему и организм в целом, в то время как физическая активность помогает справляться со стрессами. По статистике, малоподвижные люди рискуют заболеть гипертонией на 20–50% больше, чем те, кто активно занимается спортом или физическим трудом.
Ожирение. У людей с избыточной массой тела артериальное давление обычно более высокое, чем у худых. Это не случайно, ведь ожирение часто связано с другими уже перечисленными факторами – обилием животных жиров в рационе (что вызывает атеросклероз), употреблением соленой пищи, а также малой физической активностью.
* * *
Каждый килограмм лишнего веса соответствует увеличению давления на 2 мм рт. ст.!
Тактика и стратегия лечения гипертонии
Гипертоническая болезнь относится к ряду хронических заболеваний, которые невозможно вылечить навсегда. Тем не менее эта болезнь поддается контролю – если не допускать обострений и осложнений, вы сохраните хорошее самочувствие и работоспособность на долгие-долгие годы.
Как при любом хроническом заболевании, для больного гипертонией важна не только постоянная и грамотная терапия. Также ему необходимо изменить свой образ жизни, избавиться от вредных привычек. Только сочетание этих двух факторов позволит поддерживать оптимальное артериальное давление на протяжении всей жизни.
Лечение мягкой и умеренной гипертонии
Гипертония 1-й и 2-й степени, вне зависимости от тяжести симптомов, опасна прежде всего своими осложнениями. Лечение следует проводить поэтапно, в зависимости от реакции организма на те или иные принятые вами меры.
Первый этап. Нелекарственная терапия
Для начала, не прибегая к лекарственным препаратам, просто попробуйте изменить образ жизни. Возможно, этого будет достаточно для снижения давления.
Основные принципы нелекарственного лечения гипертонии:
• отказ от курения;
• снижение избыточной массы тела;
• уменьшение употребления поваренной соли;
• уменьшение употребления алкоголя;
• диетотерапия;
• увеличение физической активности;
• массаж;
• фитотерапия.
Второй этап. Нелекарственное лечение и лекарственная монотерапия
Если в течение 3–4 месяцев немедикаментозного лечения не наблюдается стойких положительных результатов или же болезнь перешла в более тяжелую стадию, врач назначит вам лечение каким-то одним фармацевтическим препаратом (монотерапия).
Большое значение имеет правильный выбор препарата, с которого начинают лечение, а также соблюдение принципа минимальных доз. Очень важно не забывать: уж если вам пришлось начать медикаментозное лечение, оно должно быть непрерывным!. Это значит, что никогда нельзя резко прекращать прием препарата, так как у некоторых больных даже временные перерывы в терапии чреваты такими грозными осложнениями, как инфаркт миокарда и мозговой инсульт.
Внимание! Не занимайтесь самолечением! Только врач может ставить диагноз и назначать те или иные препараты.
Лечебный эффект считается достигнутым при стойком снижении артериального давления до нормального или пограничного уровня (ниже 160/95 мм рт. ст.), а в случае выраженной гипертонии – на 10–15% от исходных показателей. Также должны уменьшиться суточные колебания артериального давления и сердечные сокращения.
Третий этап. Лекарственная терапия и коррекция образа жизни
Если в результате применения назначенного препарата давление все же не нормализуется и дозу препарата приходится постепенно увеличивать, врач назначает другой препарат или же начинает лечение комбинацией из нескольких разных препаратов. Вам же придется всерьез заняться изменением своего образа жизни. Сюда можно отнести и соблюдение соответствующей диеты, и оптимальные физические нагрузки, и отказ от вредных привычек, и овладение навыками психической ауторегуляции. Выполнение этих простых правил должно стать для вас естественным и необходимым, только в этом случае вы сможете справиться со своей болезнью.
Принципы диетотерапии
Как и в случае с атеросклерозом, любая тактика лечения гипертонии всегда должна начинаться с коррекции питания. В некоторых случаях этого оказывается достаточно для того, чтобы надежно контролировать артериальное давление.
Какой должна быть диета при гипертонической болезни?
Снижение калорийности. Повышенным давлением очень часто страдают люди с избыточным весом. Если это относится к вам, то следует уменьшить калорийность суточного рациона питания, ограничивая себя в потреблении сладкой, жирной и мучной пищи.
Больным гипертонией не рекомендуется голодание: дефицит белка, витаминов и микроэлементов отрицательно сказывается как на состоянии сердца, так и на обмене веществ в целом.
Меньше соли! Вам следует отказаться от любых солений, копченостей, консервированных продуктов, чипсов, соленых сыров. Постарайтесь сократить количество соли, используемой при приготовлении домашней пищи, до одной чайной ложки в день. Не подсаливайте уже приготовленную пищу!
* * *
Для того чтобы пища не казалась слишком пресной, во время еды попробуйте использовать различные травы и специи. Это не только вкусно, но и полезно!
Ограничение животных жиров. Уменьшая содержание в рационе животных жиров, вы убиваете двух зайцев: снижаете калорийность питания и осуществляете профилактику атеросклероза, который, как известно, является одним из факторов риска гипертонии.
Из рациона питания следует исключить продукты, богатые холестерином (внутренние органы животных, мозги, икру). Сливочное масло, сыры, колбасы, сметану, сало и жареные котлеты постарайтесь заменить дополнительным количеством овощей и фруктов, растительными маслами и нежирной рыбой. Полезны обезжиренные молочные продукты.
Отказ от продуктов, возбуждающих нервную систему. Откажитесь от кофе и крепкого чая: содержащийся в них кофеин способствует повышению давления. Кофеин также содержится в напитках типа кока-колы и пепси. Следует помнить, что возбуждающим действием также обладают острые пряности и крепкие алкогольные напитки.
Больше калия и магния! Эти микроэлементы повышают устойчивость сердечной мышцы к вредным воздействиям, а также уменьшают склонность сосудов к спазмам, усиливают выделительную функцию почек и укрепляют нервную систему.
Много калия содержится в черносливе, абрикосах, тыкве, капусте, картофеле, бананах, шиповнике. Магнием богаты темный хлеб с отрубями, овсяная, гречневая, пшенная каша, свекла, морковь, салат, петрушка, грецкие орехи, черная смородина.
* * *
Пищу, богатую калием и магнием, не стоит сочетать с молоком и молочными продуктами: кальций, содержащийся в них, мешает усвоению этих микроэлементов.
Не забудьте о витамине С. Витамин С оказывает укрепляющее действие на стенки сосудов. Чтобы максимально увеличить его поступление в организм, употребляйте овощи и фрукты в сыром виде или, по крайней мере, сократите время их термической обработки. Большое количество этого витамина содержится в шиповнике, цветках суданской розы, облепихе, черной смородине, цитрусовых.
Больше ягод, яблок и… чеснока! При гипертонии очень полезно употреблять в пищу свежие ягоды калины (в чистом виде, с медом или сахаром), земляники лесной, черной смородины (можно протертой с сахаром), клюквы, брусники. Ешьте больше свежих апельсинов и яблок, пейте соки моркови и свеклы. Понизить давление помогут чеснок, редька и хрен в сочетании с медом; сушеный чернослив, грецкие орехи, зеленый чай, варенье и кисели из плодов боярышника.
Следует помнить, что чеснок противопоказан при нефрите, а грецкие орехи – при заболеваниях кишечника.
Психологический климат
Для больных гипертонией особенно важен психологический комфорт.
Ссоры, конфликты, недостаточный сон, работа в ночную смену, командировки, неудовлетворенность своей работой, чрезмерные эмоциональные нагрузки – все это сопровождается негативными эмоциями. В свою очередь, избыточная выработка в организме адреналина ведет к нарушению регуляции нервной и кровеносной систем, повышению артериального давления.
Разумеется, избежать стрессовых ситуаций никто из нас не в состоянии, однако в наших силах осознать причины конфликтов, научиться контролировать и адекватно выражать свои эмоции. Старайтесь сохранять хорошее расположение духа при любых обстоятельствах, вырабатывайте свой собственный алгоритм борьбы со стрессом.
* * *
Во время отдыха артериальное давление самопроизвольно снижается. Поэтому при гипертонии так важны спокойный сон, режим дня, нормальные условия для отдыха. Хорошим подспорьем могут стать целенаправленные упражнения на расслабление. Прекрасным успокаивающим действием обладают лекарственные чаи.
Физическая активность
Физическая активность служит отличным средством профилактики и лечения артериальной гипертонии. Любые физические упражнения у лиц с мягкой и умеренной гипертонией способствуют повышению физической работоспособности. Кроме того, физическая нагрузка помогает избавиться от лишнего веса.
Следует отдавать предпочтение упражнениям, направленным на тренировку выносливости (общеразвивающие, дыхательные упражнения, занятия на тренажерах, плавание, ходьба, бег), которые приводят к заметному снижению давления.
Перед началом самостоятельных занятий нужно обязательно проконсультироваться с врачом. Он поможет вам подобрать наиболее подходящий вид физических упражнений, разработать индивидуальную программу физических тренировок. Обычно людям старше 40 лет нагрузки рекомендуется начинать с дозированной ходьбы, постепенно увеличивая темп и дистанцию. Страдающим ожирением поможет более медленный темп и длительный период тренировки.
Внимание! Во время сильной физической нагрузки систолическое давление может резко увеличиться, поэтому лучше всего заниматься понемногу (30 минут), но каждый день. Увеличивайте нагрузку постепенно.
Хорошим методом самоконтроля является измерение пульса во время занятия. Его частота не должна превышать возрастной предел, который определяется так: 180 минус возраст в годах. Появление одышки или болезненных ощущений также служит сигналом для уменьшения интенсивности нагрузки.
Программа упражнений для гипертоников
Современные ученые-медики разработали специальную схему физических упражнений для людей с высоким давлением. Вся программа делится на три этапа: щадящий, щадяще-тренирующий и тренирующе-двигательный.
Щадящий режим рекомендован больным, которые лишь недавно стали принимать препараты. Давление уже снизилось, и с этого момента прошло не менее двух недель. Щадящая тренировка занимает 5–7 дней, занятия длятся не более 20–25 минут, при этом все упражнения делаются в медленном темпе, в аэробном режиме. Лучше всего подходят велотренажер, ходьба по дорожке и эллипсоидный тренажер.
Щадяще-тренирующий этап рассчитан на 2 недели. Занятия длятся по 40 минут, при этом упражнения проводятся в более интенсивном темпе. К аэробной нагрузке прибавляются наклоны, повороты и упражнения на координацию движений.
К последнему, тренирующе-двигательному этапу можно приступать только после стойкой коррекции давления: его цифры должны быть постоянными более двух месяцев. Если физическая нагрузка переносится пациентом нормально, врач ЛФК составляет для него индивидуальную программу.
Отказ от курения
Из всех факторов риска гипертонии наиболее распространенным является курение. Эта привычка не только ухудшает состояние гипертоника, но и способствует развитию таких осложнений, как инфаркт и инсульт.
Избавиться от привычки к курению непросто, поскольку она представляет собой сложную психосоматическую зависимость. Попробуйте создать для себя положительную мотивацию к ее преодолению; проанализируйте причины и поводы, ведущие к курению в каждом конкретном случае; поищите альтернативную замену привычным ощущениям.
Фитотерапия
Фитотерапия при мягкой и умеренной гипертонии способствует значительному и стойкому снижению артериального давления. В состав сборов обычно включают травы, оказывающие спазмолитическое, седативное, мочегонное действие.
Для профилактики и лечения гипертонии используются в основном три категории растений. Первая действует успокаивающе на центральную нервную систему, вторая обладает непосредственным лечебным эффектом, а третья применяется для лечения и профилактики осложнений.
Растения первой группы лучше всего применять для профилактики и в первой – начале второй стадии болезни. К ним относятся валериана, мелисса, пион, пустырник, хмель, синюха, белозор.
К растениям второй группы относятся сушеница болотная, черноплодная рябина, омела белая, паслен черный, чеснок, черкез, магнолия, даурский клопогон, байкальский шлемник, барвинок, астрагал, боярышник, грецкий орех.
И наконец, к третьей группе растений следует отнести почечный чай, хвощ полевой, бессмертник, березу повислую, календулу, василек, одуванчик, пырей, лесную яблоню, мяту перечную, зверобой, кукурузу.
Настои и отвары из лекарственных растений нужно принимать длительное время, делая небольшие, в 5—10 дней, перерывы через каждые 2–3 месяца. Женщинам рекомендуется делать перерывы во время менструальных дней.
Вот несколько проверенных рецептов.
• Смешать равные части травы пустырника, корней валерианы, тминного и укропного семени. Столовую ложку смеси заварить стаканом кипящей воды, настоять 1 час. Пить теплым 3 раза в день по 1/3 стакана.
• Залить 15 г травы пустырника стаканом остуженной кипяченой воды. Настаивать в закрытом сосуде 12 часов. Принимать по 1/3 стакана 3–4 раза в день за час до еды.
• Смешать в равном соотношении траву сушеницы болотной, омелы белой, пустырника обыкновенного и цветки боярышника кроваво-красного. Залить 1 стаканом крутого кипятка 1 ст. ложку смеси, накрыть, настоять в течение получаса, процедить, отжать траву, долить кипяченой воды до объема 1 стакана. Принимать после еды 3 раза в день по 1/2—3/4 стакана.
• Залить 20 г измельченной травы сушеницы болотной 2 стаканами кипятка. Кипятить на медленном огне под крышкой в течение 5 минут, настаивать 2 часа, процедить. Принимать по l/2 стакана 3 раза в день перед едой.
Одновременно с приемом внутрь делают ножные ванны. Для ножных ванн нужно взять 200 г травы, залить 0,5 л воды и кипятить в течение 8—10 минут. Отвар процедить, охладить до 38 С, вылить в ведро. Продолжительность ванны 20 минут.
• Залить 2–3 ст. ложки соцветий ноготков лекарственных (календулы) 0,5 л кипятка, настаивать в течение 1 часа. Пить по 1 стакану теплого настоя 3–4 раза в день, лучше до еды, добавляя мед по вкусу.
• Залить 1 ст. ложку сухих плодов шиповника 2 стаканами кипятка, нагревать на небольшом огне в течение 10 минут, охладить, процедить, добавить 1 ст. ложку меда, перемешать. Хранить в холодильнике под крышкой, принимая 1/4—1/2 стакана 2–3 раза в день.
• Заварить 1 ст. ложку сухих плодов боярышника кроваво-красного стаканом кипятка, настоять 2 часа в теплом месте (в духовке, на плите), процедить. Настой принимать по 1–2 ст. ложки 3–4 раза в день до еды.
• Залить 1 ст. ложку измельченных корней и листьев сельдерея стаканом горячей кипяченой воды, настаивать 4 часа в посуде с плотно прикрытой крышкой, процедить. Принимать по 1/3 стакана 3 раза в день перед едой в подогретом виде.
• Растертую с сахаром клюкву принимать после еды 3 раза в день по 1 ст. ложке.
• Принимать 3 раза в день за 30 минут до еды сок черноплодной рябины в течение 2 недель.
• Принимать 3–4 раза в день по 1 ст. ложке свежего сока красной рябины в течение месяца.
• Натереть на терке хрен, залить его 1 стаканом кипяченой воды, оставить на сутки, после чего процедить. Взять 2 ст. ложки получившейся массы, добавить по 1 стакану свежевыжатого сока моркови и свеклы, 1 стакан меда и сок 1 лимона, перемешать. Принимать по 1 ст. ложке 2–3 раза в день через 2–3 часа после еды (или за час до еды). Смесь можно хранить в холодильнике.
• В стакане минеральной воды растворить 1 ст. ложку меда, добавить сок 1/2 лимона. Употребить за один прием натощак, курс лечения – 7– 10 дней.
Инсульт
Что такое инсульт
Апоплексия (в переводе с греч. «поражаю ударом»), или инсульт (в переводе с лат. «скачу, впрыгиваю»), или мозговой удар в русской версии… Все известные названия этого заболевания уже сами по себе свидетельствуют о его внезапности и тяжести. Мозговой инсульт столь же опасен, сколь и распространен – в промышленно развитых странах мира он является третьей по значимости причиной смерти.
Как вы знаете, с кровью в мозг поступают кислород и необходимые питательные вещества. Клетки мозга очень чувствительны к недостатку кислорода и без него быстро погибают. Для предотвращения этого наш мозг «оборудован» целой системой мозговых артерий, которые обеспечивают интенсивное кровообращение. Если в результате определенных причин происходит закупорка или разрыв этих сосудов, происходит гибель какого-либо участка головного мозга. Это и есть инсульт, или острое нарушение мозгового кровообращения (кровоизлияние и т. д.), вызывающее гибель мозговой ткани.
Часть клеток мозга в очаге инсульта гибнет, а часть повреждается. Погибшие клетки на способны к восстановлению, тогда как клетки, расположенные вокруг погибших, по мере уменьшения отека могут быть восстановлены. Возможно, что другие отделы мозга частично берут на себя функцию поврежденных участков. В большинстве случаев восстановление после инсульта происходит в течение первых месяцев, но иногда это может затянуться на несколько лет.
Виды инсульта
Обычно инсульт подразделяют на два основных вида – геморрагический, происходящий при разрыве сосудов (кровоизлияние в мозг, под оболочки и желудочки мозга), и ишемический, происходящий при закупорке сосудов (тромбоз или эмболия мозговых сосудов).
Геморрагический инсульт
Причиной геморрагического инсульта является кровоизлияние в результате разрыва стенки поврежденной артерии. Такой разрыв может произойти из-за аневризмы сосуда (расширения просвета артерии вследствие растяжения и выпячивания ее стенки) или же из-за нарушения целостности сосудистой стенки (атеросклероз).
Это наиболее острый вид инсульта, происходящий на фоне сильной гипертонии. Кровеносные сосуды, не выдержав повышенного давления на их стенки, разрываются. В результате разрыва сосуда кровь разливается по ткани мозга. Клетки гибнут от недостатка кислорода, а разлившаяся кровь сдавливает соседние ткани, мешая их нормальной работе. Геморрагический инсульт чаще всего развивается в возрасте 45–60 лет, примерно с одинаковой частотой у мужчин и женщин. Возникает он, как правило, внезапно, днем или вечером, обычно после волнения или резкого переутомления, физического напряжения. Часто инсульту предшествуют приливы крови к лицу, сильные головные боли, тошнота и рвота. Возможно видение предметов в красном цвете. Эти симптомы стремительно нарастают. Нарушаются координация движений, речь, обостряется чувствительность. Пульс становится напряженным и редким, возможна внезапная потеря сознания вплоть до комы. Наблюдается приток крови к лицу, на лбу выступает пот. Больной чувствует удар, «взрыв» внутри головы, теряет сознание и падает (так называемая дропатака). Обычно так происходит завершающая, последняя стадия геморрагического инсульта.
Ишемический инсульт
Большинство инсультов являются ишемическими. Ишемический инсульт развивается вследствие острого нарушения поступления крови к определенному участку мозга {инфаркт мозга). Чаще всего возникает при атеросклерозе, но бывает и при гипертонической болезни либо мерцательной аритмии. В случае такого инсульта целостность стенки сосуда сохранена, но ток крови по нему прекращается. Артерия, несущая кровь к мозгу, либо закупорена тромбом, либо ее просвет сужен атеросклеротической бляшкой, либо же она сдавлена каким-либо образованием (опухолью, кистой и т. п.). Клеткам мозга не хватает кислорода, и, если соседние артерии не могут взять кровоснабжение этого участка на себя, в течение нескольких минут они умирают.
* * *
После многолетних исследований американские ученые выяснили, что загрязнение атмосферы повышает свертываемость крови. В свою очередь, при сгущении крови значительно увеличивается риск возникновения ишемического инсульта, причиной которого, как известно, является именно образование тромбов в головном мозге.
Ишемический инсульт наблюдается чаще всего у лиц среднего и пожилого возраста, но может возникнуть и у молодых людей. Иногда начальные проявления удара связывают с предшествующей повышенной физической нагрузкой, воздействием эмоционального фактора, употреблением алкоголя, горячей ванной и др.
Ишемический инсульт может развиться в любое время суток, однако чаще всего возникает под утро или ночью, особенно после предшествующего психического перенапряжения. Нередко ему предшествуют головокружение, расстройства сознания (полуобморочное состояние), потемнение в глазах. Возникают головная боль, головокружение, слабость или онемение конечностей, боли в области сердца и обмороки. Утрата сознания при ишемическом инсульте не такая глубокая, как при геморрагическом, да и длится она меньше.
В отличие от геморрагического инсульта, ишемический инсульт развивается относительно постепенно, при этом потеря сознания не обязательна. Однако последствия его могут быть не менее разрушительными: в результате прекращения кровотока в закупоренной артерии участок мозга погибает и не может выполнять своих функций. Это влечет за собой нарушения речи, сознания, координации движений, зрения, чувствительности и параличи.
Прогноз течения инсульта в основном зависит от восстановления сознания после удара: если оно вернулось к больному через несколько минут или даже часов, исход, скорее всего, будет благоприятным. Если же сознание не возвращается в течение трех суток и более, прогноз очень и очень неблагоприятен.
Как распознать инсульт
Предвестники инсульта
Вегетососудистая дистония
Вегетососудистая дистония возникает в результате нарушения тонуса сосудов головного мозга. Это заболевание обычно протекает вяло, обостряясь в межсезонье или при стрессах, перегрузках, ослаблении иммунитета. Для вегетососудистой дистонии характерны следующие симптомы: головная боль, шум в ушах, головокружение, слабость, разбитость, быстрая утомляемость, нарушения терморегуляции, а также перепады артериального давления и нарушения сна.
Очень часто к этому недомоганию относятся несерьезно, и напрасно, поскольку почти такие же симптомы проявляются и при недостаточности кровоснабжения мозга. Обычно диагноз недостаточности ставится, если все эти явления наблюдаются в выраженной форме на фоне атеросклероза или артериальной гипертонии в течение трех и более месяцев подряд. Недостаточность же кровоснабжения означает значительное (в 2–3 раза) повышение риска инсульта.
Подробную информацию о вегетососудистой дистонии можно найти в соответствующем разделе нашей книги.
Нарушения мозгового кровообращения
Так называемые преходящие нарушения мозгового кровообращения еще более приближают человека к мозговому удару. От инсультов отличаются они лишь тем, что продолжаются несколько минут, реже – часов, но не более суток и заканчиваются полным восстановлением нарушенных функций. Симптомы преходящих нарушений могут носить очаговый или общемозговой характер.
При очаговых нарушениях может возникнуть временная слабость в одной руке и (или) ноге, кратковременное нарушение речи, онемение одной половины губы, языка, одной руки. Иногда случается временная потеря зрения на один глаз, резкое головокружение, пошатывание при ходьбе, двоение перед глазами, нечеткость речи и даже временная амнезия. Преходящие нарушения с очаговой симптоматикой называются транзиторными ишемическими атаками.
Общемозговым нарушениям предшествует повышение артериального давления, на фоне которого возникают резкая головная боль, головокружение, тошнота и рвота, возможны судороги, изменения сознания. Такая форма нарушения кровоснабжения мозга называется гипертоническим церебральным кризом.
Симптомы инсульта
Объем поражения мозга при инсульте в каждом случае может быть разным, поэтому и симптомы у разных людей выражены в разной степени. Подробно о проявлениях геморрагического и ишемического инсульта мы писали выше. Перечислим основные из них, те, которые помогут вам заподозрить неладное и срочно обратиться за помощью:
• внезапная слабость в руке и (или) ноге;
• внезапное онемение в руке и (или) ноге;
• внезапное нарушение речи и (или) ее понимания;
• внезапная потеря равновесия, нарушение координации, головокружение;
• внезапная потеря сознания;
• острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения;
• внезапное онемение губы или половины лица, часто с «перекосом» лица.
Если у вас есть основания подозревать у себя или у ваших близких возможность инсульта, помните: это неотложное состояние! Ориентироваться в происходящем нужно очень быстро!
Первая помощь при инсульте
При появлении хотя бы одного из первых симптомов инсульта необходимо срочно вызвать «скорую помощь». Вы должны точно описать диспетчеру все, что произошло, для того чтобы приехала специализированная неврологическая бригада.
Наиболее эффективное лечение возможно в первые 3–6 часов с момента нарушения мозгового кровообращения. За это время еще реально избежать развития в мозге необратимых изменений.
До приезда бригады «скорой помощи» вы можете сделать следующее.
• Уложите больного на высокие подушки, так, чтобы голова была приподнята над уровнем постели примерно на 30°.
• Откройте форточку или окно, чтобы в помещение поступал свежий воздух.
• Снимите стесняющую одежду, расстегните воротничок рубашки, тугой ремень или пояс.
• Измерьте артериальное давление: в такой ситуации, помимо надвигающейся катастрофы мозга, возможен и гипертонический криз.
• Если давление повышено, дайте лекарственный препарат, который больной обычно принимает в таких случаях. Не стремитесь сильно сбивать давление! Оптимальным можно считать его понижение не более чем на 10–15 мм рт. ст.
• В остром периоде инсульта противопоказан прием сосудорасширяющих средств типа папаверина, никошпана, но-шпы, никотиновой кислоты. В результате их приема сосуды расширяются в неповрежденных участках мозга и кровь устремляется туда, в то время как в поврежденных зонах усугубляется недокровоток.
• Если лекарства под рукой нет, опустите ноги больного в умеренно горячую воду.
• Помимо средств, снижающих артериальное давление, необходим прием препаратов, предотвращающих образование тромбов. К таковым относится всем известный аспирин. Если больной страдает гастритом или язвенной болезнью, можно принимать растворимый шипучий аспирин.
• Будут очень кстати препараты, способные предотвратить гибель нервных клеток. К ним относятся ноотропил (пирацетам), глицин и церебролизин. Эти препараты можно дать больному еще до приезда «скорой помощи», поскольку они безопасны и не дают нежелательных побочных эффектов.
• При первых признаках рвоты поверните голову больного на бок, чтобы рвотные массы не попали в дыхательные пути, и подложите под нижнюю челюсть лоток. Попытайтесь как можно тщательнее очистить от рвотных масс полость рта.
• При обильном слюнотечении и выделении слизи осторожно наклоните голову больного на бок. Не допускайте резких перемещений головы.
Внимание! Нельзя медлить с вызовом «скорой» и давать спиртное «для расширения сосудов». Не пытайтесь вливать любую жидкость, если больной без сознания. Она может попасть не в желудок, а в бронхи или трахею.
Факторы риска
Возраст и пол. Существует определенная возрастная статистика возникновения инсультов. Известно, что в молодом возрасте инсульт развивается только у одного из 90 тысяч человек. В 45 лет риск инсульта сравнительно низок в течение последующих 20 лет (возникает у одного из 30 человек), однако его вероятность к 80 годам существенно возрастает (он возникает у одного из четырех мужчин и у одной из пяти женщин).
В целом риск развития инсульта у мужчин на 30% выше, чем у женщин. Однако это характерно только для возрастной группы от 45 до 64 лет. В возрасте старше 65 лет шансы заболеть инсультом равны и у мужчин, и у женщин.
Наследственность. О повышенном риске инсульта можно говорить, если хотя бы один из ваших кровных родственников перенес инсульт или инфаркт миокарда.
Гипертоническая болезнь. Высокое артериальное давление (гипертония) является ведущей причиной инсульта. Следует постоянно контролировать его колебания, своевременно принимая адекватные меры.
Мировой опыт последних десятилетий показывает: благодаря лишь одному контролю за артериальным давлением удалось снизить случаи инфаркта миокарда у людей, предрасположенных к сердечно-сосудистым заболеваниям, на 20%, а инсульта– на 50%!
Эмоции и стресс. Как известно, любой стресс у любого человека вызывает повышение числа сердечных сокращений и артериального давления, что увеличивает нагрузку на сердце. Изменяется структура сосудов, возникает атеросклероз. Кроме того, во время стресса резко увеличивается склонность сосудов к спазмам, повышается свертываемость крови, что влечет за собой тромбозы и нарушение кровообращения. Если у здорового человека стресс только способствует развитию болезни, то у больного он может привести к инсульту.
Атеросклероз. Как мы уже говорили выше, сужение артерии происходит из-за формирования в ней атеросклеротической бляшки. В результате кровоток по артерии уменьшается, возникают его завихрения, что способствует тромбозу артерии и развитию инсульта головного мозга в бассейне кровоснабжения этой артерии.
Еще одной причиной инсульта при атеросклерозе является перенос кусочков распадающейся атеросклеротической бляшки (эмболия) и закупорка мелких сосудов мозга с их тромбозом. Обострению болезни способствует резкое повышение кровяного давления, обусловленного эмоциональным напряжением и значительными физическими нагрузками.
Избыточный вес. Резкое увеличение массы тела увеличивает нагрузку на сердце, ведь жировые ткани точно так же нуждаются в поступлении кислорода и питательных веществ. У людей с ожирением в 10 раз чаще встречаются гипертония и ишемическая болезнь сердца, которые прямиком ведут к следующей ступени – инсульту.
Вредные привычки. Курение, неумеренное потребление алкоголя, гиподинамия – все эти факторы могут привести к длительному спазму сосудов головного мозга со всеми признаками ишемического инсульта. Так, например, курение увеличивает риск заболевания инсультом в 3–6 раз. Никотин и другие токсичные вещества, содержащиеся в табаке, вызывают спазмы сосудов, способствуют отложению их стенках холестерина, резко повышают потребность сердца в кислороде, способствуют образованию тромбов в артериях и сосудах мозга. А отсюда до инсульта остается всего несколько шагов.
Даже если вы обнаружили у себя все вышеперечисленные факторы риска, это не значит, что у вас нет никаких шансов избежать инсульта. Обратите внимание: среди них есть такие, изменить которые человек практически не в состоянии, и такие, с которыми вполне может справиться каждый. В частности, это касается гипертонии, дурных привычек и нашего эмоционального состояния. Это то, что можно контролировать, а значит, у нас есть возможность избавиться по меньшей мере от половины факторов риска. Для этого нужно лишь своевременно принять соответствующие меры. Правильно организованная профилактика поможет даже самому предрасположенному к инсульту человеку избежать этой страшной болезни.
Лечение инсульта
Терапия в условиях стационара
Традиционная медицина знает лишь два пути борьбы с инсультом – это профилактика и симптоматическое лечение последствий болезни.
Когда человек с инсультом попадает в стационар, его лечение подчиняется одному принципу – обеспечению нормализации кровотока в пораженной зоне. Лечение инсульта включает в себя проведение курса сосудистой терапии, использование препаратов, улучшающих мозговой обмен, кислородотерапию, восстановительное лечение или реабилитацию (лечебная физкультура, физиолечение, массаж).
Сроки выздоровления после инсульта весьма индивидуальны. В зависимости от ухода, лечения, общего физического состояния, интенсивности удара, а также собственного настроения больного болезнь может затянуться на недели и даже на месяцы.
Восстановление после инсульта
Первые реабилитационные, восстанавливающие здоровье меры проводятся в первый же месяц после инсульта. В этот период предпочтительнее стационарное лечение. Успех восстановления во многом определяется настроением больного. Оптимизм, стремление достичь поставленной цели, разносторонние интересы, активное отношение к жизни помогают победить болезнь даже в большей степени, чем лекарственные препараты.
После перенесенного инсульта больного следует оградить от умственного переутомления, нервных перенапряжений. Алкоголь, кофе, чай, курение должны быть полностью исключены из образа жизни. По возможности уменьшите употребление в пищу масла, мяса, сахара.
На первой и на второй неделе, если нет противопоказаний, врач рекомендует делать больному массаж: легкие поглаживания мышц при повышенном их тонусе и несильное растирание, неглубокое разминание в среднем темпе при пониженном тонусе мышц. Ниже приводится пример простого и очень эффективного массажа, который больному могут делать и его домочадцы.
Восстановительный массаж
Сожмите руку в кулак. Выступающими фалангами пальцев делайте очень легкие круговые движения по спине больного, начиная от шейного участка и до поясницы.
Такой массаж нужно проводить в течение 30 минут 2 раза в день, курс лечения – 15 дней.
Восстановительная гимнастика после инсульта
Лечебная гимнастика – главный и наиболее эффективный метод восстановления двигательной функции. Особенно рекомендуются общеукрепляющие и дыхательные упражнения. Лечебное воздействие любых физических нагрузок основано на улучшении кровообращения, уменьшении застоев крови, усилении обменных процессов в миокарде. Выработать комплекс упражнений для постинсультного больного и следить на первых порах за их выполнением должен врач.
Водолечение
О пользе водолечения при болезнях сердечно-сосудистой системы мы подробно будем говорить в последней части нашей книги. Здесь же приведем несколько ценных рекомендаций, относящихся непосредственно к инсульту.
Различные виды водных процедур, в частности ванны, играют очень важную роль в лечении инсульта. Особенно они рекомендуются в восстановительный период, когда больной уже дома.
Головная паровая ванна. Положите в кастрюлю с кипящей водой 1–2 ст. ложки семян укропа, закройте крышкой и поставьте около постели больного. Больного нужно раздеть до пояса и с головой накрыть шерстяным одеялом. Теперь снимите крышку с кастрюли и попросите больного в течение несколько минут вдыхать пар из нее носом и ртом. После паровой ванны оботрите вспотевшую кожу холодной водой.
Ножная паровая ванна. Больной сидит (или лежит) на кровати, положив ноги на стул. На полу между кроватью и стулом на шерстяном одеяле поместите кастрюлю с кипятком. Откройте крышку и укутайте ноги больного одеялом. После паровой ванны облейте или оботрите ноги холодной водой.
Ванна из сенной трухи. Положить 800 г сенной трухи в ситцевый мешочек, залить 5 л кипящей воды и кипятить в течение 30 минут. Отвар влить в ванну и добавить горячей воды до половины. Сесть в ванну и закрыть ее брезентом так, чтобы он не давал выйти пару. Продолжительность процедуры 40 минут. Ванны принимать через день, а при здоровом сердце каждый день, доведя их общее количество до ста.
Скипидарные ванны. Ванны со скипидаром обладают ярко выраженным болеутоляющим действием. Подробнее о них читайте в разделе «Самые эффективные методы оздоровления сосудов».
Обливания холодной водой. Обливания рекомендуется проводить с помощью лейки с достаточно широким отверстием. Обливание при инсульте делают стоя, придерживаясь следующей последовательности действий: при первом наполнении лейки обливают сзади все тело снизу вверх, от пяток до затылка. Вторую и третью лейки воды выливают равномерно по одну и другую сторону от шеи до нижнего края крестца. Четвертой лейкой обливают сзади нижнюю часть тела.
Следующие четыре лейки используют для обливания спереди от поясницы и ниже (избегая воздействия на саму поясницу).
Растирания. Энергичные растирания тела делаются грубым полотенцем, обильно смоченным в холодной воде. Проводите растирания в быстром темпе в течение 1–2 минут. После растираний не нужно вытираться. Наденьте белье на мокрое тело и до его высыхания проделайте несколько легких физических упражнений.
«Испанский плащ». Так иногда называют полное обертывание тела в лечебных целях. Так называемый «испанский плащ» представляет собой длинную рубаху с длинными рукавами, длиной до пола, сшитую из грубого холста. Этот «плащ» опускают в холодную воду, затем отжимают, надевают на голое тело и запахивают края. После этого больной ложится на шерстяное одеяло, плотно в него закутывается и прикрывается сверху теплым одеялом.
Продолжительность процедуры 1–2 часа, в зависимости от физического состояния больного. Количество процедур – от 14 до 20.
Фитотерапия
• Залить 20 г сухих плодов боярышника 1 стаканом кипятка, кипятить 15 минут. Настаивать до остывания, процедить и принимать по 1 ст. ложке 3 раза в день перед едой.
• Пропустить через мясорубку 100 г спелых ягод боярышника и залить 500 мл спирта или водки. Настаивать в течение 8 дней, затем профильтровать и отжать. Принимать 3 раза в день: спиртовую настойку по 30–40 капель в ложке воды, а водочную – по 50–60 капель, также разбавив ее водой. Так же можно использовать и настойку боярышника, приобретенную в аптеке.
• Залить 2 ч. ложки цветов картофеля стаканом кипятка. Настоять до остывания, процедить. Выпить в течение 2–3 часов мелкими глотками.
• Залить 2 ст. ложки цветков календулы 1 стаканом кипятка, нагревая затем на водяной бане 15 минут. Настаивать 45 минут при комнатной температуре. Процедить полученный настой и довести его до первоначального объема кипяченой водой.
Теплый настой принимать по 1/2 или 1/4 стакана 2–3 раза в день за полчаса до еды.
• Залить 1 ст. ложку цветков клевера 1 стаканом кипятка. Настоять 30 минут, процедить. Пить по 1/2 стакана 3 раза в день.
• Очистить от кожуры 2 лимона, измельчить, залить теплым отваром хвои и выпить залпом четверть этого количества за час до еды или через час после еды. Так сделать 4 раза. Курс лечения – 2 недели.
• Залить 1 ст. ложку плодов аронии (черноплодной рябины) стаканом кипятка. Настаивать до охлаждения. Принимать по 1/2 стакана 2–3 раза в день до еды.
• Залить 4 ст. ложки измельченных листьев черной смородины 1 л воды, прокипятить 5 минут, настаивать в течение 1 часа. Остудить, процедить. Принимать по 1/4 стакана 3 раза в день.
Поддерживающие сборы
• Взять в равных пропорциях цветы липы, боярышника, календулы, плоды укропа, солому овса. 5 г измельченного в порошок сбора залить 1 стаканом кипятка. Настаивать в термосе 3 часа, процедить. Принимать по 1/4 стакана теплого настоя 3–4 раза в день за 30 минут до еды.
• Взять в равных пропорциях плоды боярышника и фенхеля, цветы клевера, кору ивы и траву зверобоя. Чайную ложку сбора залить 1 стаканом кипятка, нагревать на водяной бане 10 минут, настоять в тепле 1 час, процедить. Принимать 3 раза в день, последний раз – за час до сна.
• Взять в равных пропорциях листья вахты, мелиссы, сныти и плоды рябины обыкновенной. Чайную ложку сбора залить 1 стаканом кипятка, кипятить 2 минуты, настоять в тепле 2 часа, процедить.
Принять весь отвар за 3 раза независимо от приема пищи.
• Взять в равных пропорциях листья вахты и мяты, соцветия арники, траву донника и полыни, цветы ландыша, плоды шиповника. Чайную ложку сбора залить 300 мл кипятка, настаивать в термосе б часов, процедить. Принимать по 1/4 стакана 4–5 раз в день.
• Взять в равных пропорциях целое растение земляники, траву лабазника, руты и чистотела, плоды боярышника, листья сныти и кипрея, цветы калины. Чайную ложку измельченного в порошок сбора залить 300 мл кипятка, кипятить 2 минуты, настаивать в тепле 2 часа, процедить. Принимать по 7з стакана 2 раза в день после еды.
Рецепты народной медицины
Сердечно-сосудистый эликсир. Взять 0,5 кг меда, смешать его с 0,5 л медицинского спирта. Нагреть смесь на слабом огне до образования пенки, постоянно помешивая. Снять с огня и дать настояться.
Смесь трав, взятых в равных пропорциях (пустырник, сушеница, спорыш, цветки ромашки, корень валерианы и плоды боярышника), залить 1 л кипятка и настоять в термосе в течение 2 часов. Настой процедить и смешать с первым составом. Первую неделю принимать полученную смесь по 1 ч. ложке утром и вечером, со второй недели увеличить каждый прием до 1 ст. ложки. После того как эликсир закончится, сделать 10-дневный перерыв, после чего повторить курс.
Сливочная смесь. Взять по 350 г сливочного масла, свиного нутряного сала, меда и сахара, 3 стакана сливок, 8 куриных желтков и 100 г какао. Все смешать, слегка взбивая, предварительно слегка подогрев масло и жир вместе. Затем вскипятить смесь до получения консистенции жидкого теста. Остудить и принимать 3 раза в день по 1 ст. ложке. Смесь можно хранить в холодильнике.
Лимонный чеснок. Положить 300 г натертого чеснока в банку, добавив сок 3 лимонов. Обвязать банку марлей. Принимать по 1 ч. ложке в стакане холодной кипяченой воды. Перед употреблением взбалтывать.
Чеснок на масле. Растолочь в кашицу 1 головку чеснока, положить в стеклянную банку и залить стаканом нерафинированного подсолнечного масла. Поставить в холодильник на нижнюю полку. На другой день выдавить в столовую ложку сок лимона так, чтобы набралась половина ложки, и добавить чесночное масло до полной ложки. Принимать снадобье по такой ложке 3 раза в день за полчаса до еды в течение 1–3 месяцев.
Сосновая настойка. Взять 5 зрелых сосновых шишек (с семенами), вымыть проточной водой, залить 200 мл 70% – ного спирта. Настаивать 2 недели в прохладном месте. Принимать по 1 ч. ложке в стакане слабого чая 1 раз в день после еды.
Если вы не переносите алкоголь, можно приготовить настой сосновых шишек: 5 зрелых сосновых шишек залить 0,5 л воды, довести до кипения и потомить на медленном огне 5–7 минут. Принимать по 1/4 стакана после еды, добавляя по вкусу мед.
Лечение финиками. Спелые мягкие финики очистить от косточек, пропустить через мясорубку и съедать по 2–3 ч. ложки этой пасты 3 раза в день после еды. Если трудно глотать, можно чуть развести молоком или топленым маслом. Курс лечения – 1 месяц и больше.
Лечение синим йодом. Народные целители считают этот метод чудодейственным в плане лечения инсульта. Рецепт приготовления синего йода вы найдете в разделе «Народные средства для оздоровления сосудов».
Профилактика инсульта
Профилактика инсульта делится на первичную и вторичную. Под первичной профилактикой понимают устранение факторов риска для людей, страдающих сердечно-сосудистыми заболеваниями. Сюда относится правильная организация режима питания, отдыха и быта, регулирование сна, рациональное и своевременное лечение сердечно-сосудистых заболеваний, особенно атеросклероза и гипертонической болезни.
Вторичная профилактика – это профилактика повторного инсульта. Даже если инсульт уже произошел, устранение его причин позволяет предотвратить повторный, а также уменьшить выраженность неврологических нарушений.
Как предупредить повторный инсульт?
К сожалению, инсульт может повториться в любой момент, что неминуемо приведет к разрушению новых участков мозга. К счастью, предупредить повторный инсульт легче, чем первый, – достаточно знать факторы риска его развития.
Нормализация давления. Каждому человеку, перенесшему инсульт, необходимо иметь дома тонометр и постоянно следить за колебаниями давления. Для повторного инсульта не обязательно иметь ярко выраженную гипертонию (когда верхняя граница давления поднимается выше 180, а нижняя, соответственно, выше 150 мм рт. ст.). К факторам риска развития инсульта относится и мягкая форма гипертонии (140–180/90—105 мм рт. ст.).
Существуют препараты нового поколения, которые следует принимать только раз в сутки независимо от еды, в любое удобное для вас время. К числу таких препаратов относится хорошо зарекомендовавший себя в России «Синоприл». «Синоприл» хорошо переносится, обладает свойством понижать давление не скачкообразно, а постепенно, что существенно уменьшает риск побочных явлений.
* * *
Риск ишемического инсульта снижается на 85%, если для борьбы с гипертонией используются мочегонные средства (диуретики) из группы тиазидов. Кстати говоря, эти препараты – одно из самых дешевых и доступных средств для нормализации давления.
Когда общее состояние нормализуется, а давление стабилизируется, измерять его можно реже – 2–3 раза в неделю. Обязательно делайте замеры при любом ухудшении состояния – появлении головной боли, тошноты, слабости, боли в области сердца. И не забывайте: для тех, кто длительно страдает артериальной гипертонией, резкое снижение давления является весьма неблагоприятным фактором, о котором следует немедленно сообщить врачу.
Диета. Важную роль в нормализации давления играет диета. Соблюдение диеты с исключением из рациона жиров животного происхождения позволяет снизить уровень холестерина в крови. Замена животных жиров на растительные существенно снижает риск возникновения инсульта.
Ограничьте потребление животных жиров и соли, сведя ее количество до 5–6 г в сутки. Из рациона следует исключить селедку, соленые огурцы, консервы, копченые колбасы и рыбу, наваристые мясные бульоны. Не увлекайтесь сливочным маслом, сметаной, яйцами. Полезны вегетарианские супы, фрукты, овощи, соки, кисломолочные продукты (кефир, простокваша, ряженка).
Употребляйте больше продуктов с высоким содержанием калия. Это свежие абрикосы, апельсины, бананы, курага, морковь, капуста, картофель, редька и соки из этих овощей.
Нормализация веса. Для того чтобы привести свой вес в норму, откажитесь от высококалорийной и легкоусвояемой пищи: мучных блюд, печенья, сдобы, варенья, конфет. Замените белый хлеб на черный или отрубной, картошку – на капусту, манную кашу – на гречневую. Больше двигайтесь! Полезны прогулки на свежем воздухе и лечебная гимнастика, уровень нагрузок которой обязательно нужно согласовать с врачом.
Борьба с атеросклерозом. Эта болезнь – весьма опасный фактор риска повторного инсульта. Если он у вас присутствует, вам необходимо еще более ужесточить свой рацион, исключив яйца, икру, печень, сладости. Регулярно измеряйте уровень холестерина в крови. Если обнаружится, что он больше 240 мг, постарайтесь нормализовать его, сев на строгую диету или начав принимать препараты, снижающие уровень холестерина.
Борьба с тромбозами. В развитии инсульта роковую роль может сыграть как повышение свертывающих свойств крови, так и природная склонность к тромбообразованию. Чтобы избежать образования тромбов, иногда рекомендуют применять небольшие дозы аспирина – 1/6—1/4 таблетки в день, лучше в растворимой форме. Делать это надо регулярно многие месяцы, а то и годы.
Внимание! Аспирин противопоказан тем, у кого есть заболевания желудочно-кишечного тракта. При проблемах с желудком можно принимать другие средства, обладающие сходным действием на тромбообразование: кавинтон, трентал, сермион, алисат.
Варикозная болезнь
Что такое варикозное расширение вен
Варикозным расширением вен (от лат. varix – узел) называют заболевание периферических вен, при котором происходят их значительное расширение, удлинение, деформация и, как следствие, нарушение кровотока.
В наши дни варикозная болезнь считается клиническим проявлением хронической венозной недостаточности – одного из самых распространенных в современном мире заболеваний. В развитых странах им страдают 30–50% женщин и 10–30% мужчин, главным образом взрослых.
При варикозном расширении вен могут поражаться вены различных органов, например пищевода, семенного канатика (варикоцеле), прямой кишки (геморрой). Самой же распространенной патологией является варикозное расширение вен ног.
Как развивается варикоз
Варикозное расширение вен напрямую связано с нарушением функционирования венозных клапанов поверхностных или глубоких вен, приводящим к затруднению оттока крови.
Тайная жизнь венозных клапанов
Давайте вспомним: венозные клапаны располагаются в венах на расстоянии в несколько сантиметров друг от друга. В разных венах имеется разное количество клапанов, и чем ближе к ступне, тем клапанов больше.
Что представляют собой венозные клапаны? Это своего рода маленькие кармашки на венозных стенках, которые позволяют току венозной крови двигаться только в одном направлении – в сторону сердца. Если по каким-то причинам кровь пойдет вспять, эти кармашки наполнятся кровью, перекрывая сосудистый просвет и таким образом закрывая путь обратному кровотоку. В том случае, если венозные клапаны плохо функционируют или поражены, часть крови возвращается вниз. Таким образом, степень венозной недостаточности определяется состоянием клапанов в венах голени. Что это значит?
Если нарушена система венозного кровообращения, ток крови становится хаотичным, кровь застаивается в венах нижних конечностей, особенно в подкожных. Давление в них возрастает настолько, что клапаны не могут полностью «развернуться». Стенки сосуда, пытаясь выдержать это давление, со временем начинают растягиваться и утончаться.
Последствия отека тканей
Образовавшийся отек сдавливает капилляры, уменьшая их просвет. Белок крови, проникая в межтканевое пространство, стимулирует развитие в коже и подкожной клетчатке соединительной ткани, вызывая склероз стенок мелких сосудов и капилляров. Сосуды теряют способность сокращаться и превращаются в полые трубочки с узким просветом. В тканях нарушаются обменные процессы. Образуются язвы, экземы, дерматиты. В итоге механизм регуляции давления в артериолах и венулах оказывается окончательно разрушенным. Так возникает гипоксия, или кислородное голодание тканей. Кожа ног становится холодной, ткани приобретают синюшный оттенок. И если вовремя не принять меры, образуются трофические язвы, которые с огромным трудом поддаются излечению.
Чем опасен тромбоз
Тромбоз – это образование внутри сосудов сгустков (тромбов), состоящих из эритроцитов, лейкоцитов, тромбоцитов и белка фибрина, связанных с внутренней поверхностью сосуда и препятствующих току крови.
Образование таких сгустков крови является весьма грозным осложнением варикозного расширения вен.
* * *
В венах тромбы возникают в 5 раз чаще, чем в артериях, причем в венах ног – в 3 раза чаще, чем в венах рук.
Как развивается тромбоз? Если в венозной системе механизм движения крови нарушен, скорость кровотока замедляется. Кровь становится вязкой, менее текучей. Вместо того чтобы выполнять свои индивидуальные функции, тромбоциты, лейкоциты и эритроциты скапливаются в одном месте. Такого рода скопления частиц крови могут полностью закупорить вены небольшого диаметра. В результате определенных химических реакций тромбоциты образуют белок фибрин, который и есть собственно тромб. Тромб прикрепляется к стенке сосуда, а его «хвост» свободно болтается внутри вены, мешая движению крови.
Воспаление стенки вены с образованием тромба, закупоривающего ее просвет, называется тромбофлебитом.
Если в тромб попадают бактерии, тромб начинает распадаться, после чего инфекция с кровью может быть занесена в любую часть организма. Это очень опасно для жизни.
Но и это еще не все. Тромб может оторваться и отправиться путешествовать по кровеносной системе. Возможные последствия такой ситуации – ни много ни мало – инсульт и инфаркт. Если же оторвавшийся тромб попадает в легочную артерию и закупоривает ее, наступает мгновенная смерть.
Стадии варикозной болезни
Первые признаки неблагополучия в венах – отеки ног к концу дня, чувство тяжести и распирания в икрах, появляющееся при длительном пребывании в положении сидя или стоя. Эти симптомы могут значительно уменьшаться при ходьбе и после ночного отдыха, что также является характерным для варикозной болезни. На ногах появляются мелкие сине-красные сосудистые «звездочки», становятся видны темно-синие внутрикожные вены. Первыми «выступают» небольшие участки вен в подколенной ямке. Со временем вены становятся более извилистыми, после нагрузки набухая так, что их можно прощупать.
На этой стадии заболевания вены еще вполне в состоянии справиться со своими обязанностями и застоя крови практически не наблюдается. Начало развития варикозного расширения вен часто называют стадией косметических нарушений.
Прогрессирование заболевания проявляется сильной утомляемостью, чувством тяжести в ногах, причем вне зависимости от интенсивности и количества физических нагрузок. Ноги словно наливаются свинцом, к вечеру сильно отекают икры и ступни. Такие перемены связаны с уже постоянным кислородным голоданием, которое испытывают ваши ноги. Появляются очень неприятные ощущения – судороги икроножных мышц. Иногда по ночам возникает потеря чувствительности какой-либо части ноги. Все эти признаки свидетельствуют о наступлении второй стадии заболевания.
На третьей стадии развития заболевания становятся заметны внешние изменения на внутренней поверхности голени: появляются буроватые пятна, могут развиваться дерматиты – кожные заболевания, сопровождаемые зудом и высыпаниями на коже. Ноги отекают гораздо чаще, усиливается чувство распирания и тяжести в них. Значительно раньше наступает усталость.
Четвертая стадия заболевания чревата серьезными осложнениями – язвами, тромбофлебитами, разрывами варикозных узлов с кровотечениями, хронической венозной недостаточностью, сопровождающейся трофическими язвами.
Факторы риска
Варикозная болезнь чаще всего связана с целым комплексом неблагоприятных факторов. Особое значение в развитии этой патологии играют наследственность, особенности образа жизни, гормональные расстройства, избыточная масса тела. У женщин варикозная болезнь может развиться во время беременности, когда постепенно усиливается давление растущей матки на вены брюшной полости, что, в свою очередь, затрудняет отток крови по венам ног.
* * *
Расширение вен у женщин возникает в 4 раза чаще, чем у мужчин. 30% женщин заболевают варикозом после первой беременности, порядка 60% – после второй.
Варикозному расширению вен в большой степени подвержены люди, долгое время испытывающие повышенные физические нагрузки, или же те, кто большую часть дня проводит на ногах – спортсмены, хирурги, артисты балета, преподаватели, парикмахеры. Нарушения нормальной работы вен также закономерны для людей пожилого возраста.
Варикозное расширение вен может сопутствовать порокам сердца: ослабленная сердечная мышца не в состоянии перекачивать необходимое количество крови, чтобы хорошо питать все ткани и органы.
Еще одной причиной, приводящей к нарушению работы венозных клапанов, называют повышение внутрибрюшного давления. Это происходит при подъеме тяжестей, кашле, чиханье, хронических запорах и т. д.
Программа лечения варикозной болезни
К флебологу – специалисту по болезням вен – стоит обратиться сразу же после того, как вы заметили у себя начальные симптомы варикозного расширения вен. Так вы сможете избежать возможных осложнений заболевания.
Осмотрев вас, врач может назначить вам также более основательное инструментальное исследование. Обычно для постановки точного диагноза бывает достаточно ультразвуковой допплерографии. В некоторых случаях применяют также более сложные методы (радионуклидный и рентгеноконтрастный), смысл которых заключается во введении в кровоток специальных вещества с целью исследования их распределения по сосудам.
Какое лечение может назначить врач
Лечение, которое вам назначат, будет зависеть от стадии и степени запущенности заболевания. Чаще всего оно бывает комплексным и включает в себя несколько способов решения проблемы.
Укрепление стенок сосудов. С этой целью обычно используют специальные мази и венотоники. Разумеется, мгновенного облегчения эти средства не дадут, но если применять их регулярно, могут быть весьма полезны. В качестве примера можно привести гепариновую мазь, одно из наиболее распространенных и популярных средств при заболеваниях вен. Она доступна, и ее можно использовать на любой стадии венозной недостаточности.
Весьма успешным также может стать применение народных методов для укрепления сосудов.
Компрессионный метод. Целью этого метода является ужатие сосудов. Бинтование ног или же ношение специального компрессионного трикотажа способствует уменьшению ширины сосудов, улучшению кровообращения и предотвращению отеков.
«Выведение из игры» пораженных сосудов. Для этого может использоваться метод склеротерапии, при котором в ногу шприцем вводятся специальные препараты, «заклеивающие» пораженные сосуды и вены. В результате такой операции улучшается кровоток в здоровых сосудах, а со временем восстанавливается и вся кровеносная система.
При хирургическом лечении пораженные вены просто удаляют. Не следует опасаться того, что удаление подкожных вен может помешать току крови и небезопасно для организма. Через поверхностные вены, которые поражает варикоз, в норме протекает лишь 10% крови. Основную нагрузку берут на себя глубокие вены ног, при необходимости компенсируя функцию поверхностных вен.
Лечебная физкультура. Активное использование специальных физических упражнений во многих случаях приносит очень хорошие результаты.
Что можете сделать вы
Довольно часто на начальной стадии варикозной болезни достаточно соблюдать несколько простых правил, которые позволят замедлить, а в некоторых случаях и избежать ее дальнейшего развития.
Не стоит увлекаться горячими ваннами, сауной, длительным пребыванием на солнце – все это снижает венозный тонус, ведет к застою крови в нижних конечностях. Не носите обтягивающую одежду, чулки и носки с тугими резинками, т. е. любую одежду, способствующую сдавлению вен. Наши вены также не любят высокие каблуки (выше 4 см).
* * *
Венозное давление увеличивают избыточная масса тела и занятия спортом, связанные с большой статической нагрузкой на ноги (теннис, тяжелая атлетика, бодибилдинг).
При незначительном расширении варикозных вен на ногах возьмите за правило регулярно проводить профилактические мероприятия. Если по характеру работы вам приходится долго стоять или сидеть, старайтесь каждые 1,5 часа немного походить или 10–15 раз подняться на носках. Чаще меняйте положение ног, шагайте на месте, вращайте стопами. Лучший отдых для ног после работы – спокойные прогулки на небольшие расстояния.
Почаще поднимайте ноги вверх! Это способствует разгрузке вен, хотя бы на время избавляя их от необходимости работать, преодолевая силу тяжести. При первой же возможности лягте на диван, поднимите ноги вверх и прислоните их к стене.
* * *
Малоподвижный образ жизни – основная причина нарушения кровообращения в ногах!
Регулярная физическая нагрузка помогает поддерживать вены в тонусе. Это могут быть гимнастика для ног, занятия на велосипедном тренажере или ходьба.
Существует прекрасный и очень простой метод поддержания вен в идеальной форме. Для этого достаточно прошагать четыре тысячи шагов в день в компрессионном трикотаже. Попробуйте подсчитать, сколько времени вы сможете потратить на то, чтобы пройти это количество шагов. Совершайте такую прогулку каждый день, и ваши вены всегда будут в полном порядке.
Не стоит пренебрегать и народными средствами профилактики. Полезны настои листьев брусники, зверобоя, клюквы, шиповника. Следует придерживаться растительной диеты.
Попробуем подробнее рассмотреть наши возможности.
Ношение компрессионного трикотажа
Компрессионный трикотаж – одно из основных средств профилактики варикозной болезни и обязательный компонент хирургического лечения и склеротерапии. Компрессия (ношение эластичных бинтов либо специального компрессионного трикотажа) создает дополнительный каркас для венозной системы ног, улучшает отток крови, работу клапанов вен и нормализует обменные процессы. Сжатие мягких тканей голени защищает ноги от отеков, усталости и болей в мышцах.
В наше время традиционные эластичные бинты активно вытесняются более удобными и практичными изделиями. Наиболее эффективным средством профилактики варикозного расширения вен считается ношение компрессионных (сдавливающих) трикотажных изделий. Выглядят они как обычные женские колготки, гольфы, но очень плотные в определенных местах, за счет чего не дают венам расширяться.
Обычные поддерживающие колготки, которые чаще всего продаются в аптеках, сдавливают ногу равномерно, не обеспечивая правильного распределения компрессии. Лечебный же трикотаж сдавливает ногу именно в нужных областях.
Размер колготок и степень компрессии должен установить врач-флеболог после обследования. Надевают противоварикозные колготки утром, не вставая с постели, на приподнятые ноги: в таком положении сосуды сохраняют форму, близкую к идеальной.
Гимнастика для вен
Специальные физические упражнения позволяют улучшить деятельность венозного мышечного насоса нижних конечностей иногда даже без применения других средств, особенно в начальных стадиях варикозной болезни.
Упражнения в положении сидя
1. Поочередное полное сгибание и разгибание ног в голеностопном суставе до ощущения достаточного напряжения мышц голени (10–20 раз).
2. Круговые движения стопы в голеностопном суставе (10–20 раз).
3. Боковые повороты стопы (10–20 раз).
4. Сгибание и разгибание пальцев стоп (10–20 раз).
Упражнения в вертикальном положении
1. Ходьба или бег на месте в течение 30–60 секунд.
2. Стоя у стены, руки на высоте плеч, ладонями опереться о стену: подниматься на носки и вновь опускаться на пятки (10–20 раз).
З. Ноги на ширине плеч, руки опущены: медленно поднимать руки по сторонам, одновременно делать медленный глубокий вдох и подниматься на носки (на высоте вдоха пальцы рук должны стремиться дотянуться до потолка); медленно выдыхая, принять исходное положение, делая упражнение как бы наоборот (10 раз).
4. Ходьба на месте без отрыва носков от пола.
5. Держась за перекладину, выполнить плавный перекат с носков на пятки и обратно (10 раз).
Упражнения в положении лежа
1. Лежа на спине выполнять движения ногами, как при езде на велосипеде.
2. Лежа на спине скрещивать выпрямленные ноги («ножницы»).
З.Руки вдоль туловища, колени согнуты, стопы лежат на полу: глубокий вдох и выдох с втягиванием и надуванием живота.
4. Сгибание ног в голеностопных суставах, вращение, повороты (как в вертикальном положении).
5. Лежа на правом боку, правая рука под щекой, левая – на левом бедре: поднимать левую ногу и руку вверх – глубокий вдох; то же для другой ноги и руки (10–15 раз).
6. Лежа на спине: сделать глубокий вдох, на выдохе согнуть ногу в коленном суставе и подтянуть колено к груди, затем вернуть ногу в исходное положение.
7. Лежа на спине, ладони на полу: медленно прогнуться в пояснице с отрывом ягодиц от пола, при этом делая вдох; на выдохе вернуться в исходное положение.
Старайтесь выполнять 3 вида упражнений попеременно, используя глубокое дыхание. В конце упражнений в ногах должно появиться ощущение тепла и приятной усталости, затем – ощущение свежести.
Самомассаж
Восстановить нормальное кровообращение в конечности поможет специальный массаж.
• Начните работу с мышц бедра. Поглаживайте ногу от коленного сустава до паха, «отжимая» кожу, разминайте мышцы.
• Подушечками пальцев разомните коленный сустав: делайте кругообразные, прямолинейные и спиралевидные движения. Кулаками несколько раз надавите на подколенную ямку и круговыми движениями хорошо помассируйте эту область.
• Лягте на спину, ноги согните в коленях. Поглаживающими движениями разомните внутреннюю и наружную сторону голени. Разомните мышцы, «встряхните» их (мышцы должны быть полностью расслаблены).
• Теперь разомните каждый палец ноги. Движениями снизу вверх потрите наружную поверхность стопы и голеностопного сустава, круговыми движениями помассируйте подошву и пятку и энергичными движениями разотрите стопу и голеностопный сустав.
• Легкими движениями пальцев погладьте всю ногу снизу вверх, начиная от стопы и кончая верхней частью бедер.
Повторите весь комплекс два-три раза. Если вы чувствуете боль, обязательно проконсультируйтесь со специалистом.
Водолечение
Обливание ног
При варикозной болезни очень полезны обливания холодной водой: под воздействием холода венозные стенки сильнее сокращаются.
Опустите обе ноги в таз или ванну. Сильной струей воды из душа обливайте ноги от пальцев до колен. Температура воды 16–2 °C. Старайтесь поливать неравномерно, поднимая душ то выше, то ниже. Особенно тщательно следует массировать струей воды область коленных чашечек и икр.
Закончите процедуру спокойно и равномерно, обливая ноги широкой и плавной струей. На следующий вечер повторите обливание, но теперь уже по всей длине ног.
В последующие дни чередуйте эти приемы: сегодня массируете душем только икроножные мышцы, завтра – ноги полностью.
Влажные обертывания
Если после рабочего дня ноги гудят и налиты тяжестью, сделайте влажное обертывание ног. Сначала наденьте на ноги мокрые носки, поверх них – сухие шерстяные. После этого следует лечь в постель и укрыться теплым одеялом. В комнате не должно быть сквозняков, иначе не избежать простуды!
Контрастный душ
Если позволяет состояние здоровья, принимайте контрастный душ. Эта процедура великолепно воздействует на кровообращение во всем организме.
После душа или принятия ванны ополосните ноги холодной водой. Делайте это каждый день на ночь. Если же от душа по каким-либо причинам пришлось отказаться, можно ограничиться контрастными ванночками для ног.
Общие ванны
Шалфейная ванна оказывает обезболивающее и успокаивающее действие. Применяют ее 2 раза в неделю, курс лечения состоит из 12–15 процедур. Для одной ванны понадобится примерно 250 мл экстракта шалфея. Температура воды 35–37 С.
Соляные ванны вызывают перестройку обменных процессов, положительно влияют на нервную и иммунную системы организма. Для лечения варикозного расширения вен такие ванны можно применять не ранее чем через 2–3 месяца после острого тромбофлебита. Поваренную соль насыпать в холщовый мешок и повесить на кран. Струя воды растворяет соль. Температура воды должна быть 35–38 С. Продолжительность процедуры 10–20 минут, принимают их через день или два дня подряд с перерывом в 3 дня. Курс лечения – 12–15 ванн.
Ванна из квасцов с содой применяется при нарушении венозного кровообращения, а также как средство, успокаивающее нервную систему. 70 г алюминиевых квасцов и 200 г соды растворить в ванне при температуре 38,5 С. Продолжительность процедуры 15 минут.
При болях в ногах помогают 30-минутные теплые ножные ванны из отвара коры вербы и коры дуба. После ванны наденьте эластичные чулки и отдохните.
Ножные ванны
Ножные ванны также являются очень хорошим профилактическим средством при венозной недостаточности.
Самыми полезными считаются контрастные ванны, которые проводят по следующей схеме: горячая вода (40 ˚С и выше) – в течение 30–40 секунд, холодная вода (20 ˚С и ниже) – в течение 5– 10 секунд.
Смену воды нужно проводить не меньше 5 раз, заканчивая процедуру холодной водой.
Контрастная чесночная ванна. Сначала нужно приготовить чесночный отвар. Для этого растолките чеснок, заверните его в марлю и кипятите в 2 л воды в течение 5 минут. Отвар разведите в 4 л воды. Приготовьте горячую и холодную чесночные ванны; 2 минуты держите ноги в горячем чесночном отваре, 30 секунд – в холодном. Повторяйте процедуру в течение 20 минут. Последней должна быть холодная ванна. Эту процедуру можно делать не чаще одного раза в неделю.
Скипидарная ванна имеет выраженный раздражающий и снижающий боль эффект. После процедуры значительно расширяются капилляры, усиливается обмен веществ, улучшается питание тканей, устраняется кислородное голодание. Обычно для ванн используются так называемые белая эмульсия или желтый раствор, приготовленные по рецептам доктора А. Залманова. (См. в разделе «Самые эффективные методы оздоровления сосудов».)
Для приготовления ножной ванны нужно взять 20–60 мл (в зависимости от индивидуальной переносимости) белой эмульсии или желтого раствора, тщательно размешать с горячей водой и влить в ванну. Температура воды 36–38 С. Перед процедурой смажьте вазелином все царапины на ногах. После погружения ног в ванну температуру воды доводят до 39 С. Продолжительность процедуры 8—15 минут. Курс лечения – 15–24 сеанса. Постепенно следует наращивать концентрацию раствора. После процедуры ноги тщательно обмойте большим количеством воды и разотрите полотенцем.
Фитотерапия
• Одними из самых действенных венотонических средств издавна считаются препараты из конского каштана. Горячий настой и экстракт каштана понижают свертываемость крови, укрепляют стенки капилляров и вен, предупреждают образование тромбов в кровеносных сосудах и способствуют рассасыванию тромбов.
• Залить 50 г цветков и плодов конского каштана 0,5 л водки и настаивать 2 недели в теплом темном месте, ежедневно взбалтывая. Принимать по 30–40 капель 3–4 раза в день в течение месяца.
• Для лечения варикозного расширения вен в народной медицине иногда употребляют свежий сок из цветков каштана по 25 капель 3 раза в день.
• Заварить 1 ст. ложку измельченных листьев и коры лесного ореха 1 стаканом кипятка. Пить по 1/4 стакана 3–4 раза в день до еды при варикозном расширении вен, флебитах и перифлебитах, трофических язвах голени и капиллярных геморрагиях.
• Литровую стеклянную банку до половины наполнить нарезанными листьями каланхоэ, залить водкой. Настаивать в темноте несколько дней. Натирать ноги на ночь.
• Свежесорванные листья и цветочные головки полыни серебристой тщательно растереть в ступке. Соединить 1 ст. ложку сырья с таким же количеством кислого молока, размешать как следует, нанести на марлю ровным слоем. Наложить повязку на участки ног с расширенными венами. Лечение проводить ежедневно в течение 5 дней, потом сделать перерыв. Вместо полыни можно взять папоротник.
• Собрать зеленоватые, еще не созревшие шишки хмеля, засушить их. Заварить 2 ст. ложки сырья 1 стаканом кипятка. Кипятить на малом огне 15 минут, процедить. Эту дозу выпивать в 2–3 приема в течение дня. Внимание: это средство может действовать как снотворное!
• Залить 4 ч. ложки семян льна 1 л воды и кипятить в течение 10–15 минут. Затем настоять в теплом месте в течение часа. Для улучшения вкуса можно добавить свежий фруктовый сок – лимонный, клюквенный или любой другой. Отвар пить по 1/2 стакана каждые 2 часа 6–8 раз в день.
Рецепты народной медицины
Лечение чесноком
Установлено, что в чесноке, вернее, в чесночном соке содержатся такие полезные для нашего организма микроэлементы, как алюминий, селен и германий. Именно они делают стенки сосудов эластичными, укрепляя их и восстанавливая тонус. Чеснок помогает расщеплять или растворять белок фибрин, из которого образуются кровяные сгустки.
Как приготовить препараты из чеснока в домашних условиях, как использовать их наиболее эффективно, читайте в разделе «Самые эффективные методы оздоровления сосудов».
Лечение яблочным уксусом
Народная медицина рекомендует растирать натуральным яблочным уксусом область расширенных вен. В начальной стадии заболевания уксус может оказать поистине чудесный эффект: вены прекращают набухать, исчезают косметические дефекты кожи.
Растирания следует проводить каждый вечер, перед сном, и каждое утро. Кроме того, нужно 2 раза в день выпивать по 2 ч. ложки уксуса, растворенного в стакане воды.
Для профилактики ночных судорог можно использовать мазь из яблочного уксуса. Взбейте 1 яичный желток с 1 ч. ложкой скипидара и 1 ст. ложкой яблочного уксуса. Тщательно втирайте получившуюся мазь в кожу ног на ночь.
Для приготовления яблочного уксуса нужно взять 0,5 кг яблок, 100 г меда или сахара, 10 г хлебных дрожжей, воду.
Яблоки натереть на крупной терке вместе с сердцевиной. Поместить яблочную массу в стеклянный сосуд и залить тепловатой кипяченой водой (0,5 л воды на каждые 400 г массы). Добавить 100 г меда или сахара и 10 г дрожжей (или 20 г сухого хлеба) на каждый литр воды.
Сосуд с полученной смесью хранить открытым при температуре 20–3 °C в течение 10 дней в темноте, помешивая содержимое 2–3 раза в день деревянной ложкой. Затем кашицу переложить в марлевый мешочек и процедить. Полученную жидкость перелить в другую стеклянную банку, накрыть ее марлей и оставить так для продолжения брожения.
Яблочный уксус обычно созревает за 40–60 дней, после чего его следует разлить по бутылкам и закупорить воском.
Внимание! Прежде чем начинать лечение, обязательно проконсультируйтесь с врачом: уксусная кислота может вызвать цирроз печени и язвенный колит.
Медолечение
О пользе меда знают все. Мед обладает удивительной способностью сохранять витамины и минеральные вещества, необходимые организму. Он является прекрасным средством для поддержания сосудистой системы в форме. Кроме того, мед помогает при профилактике спазмов икроножной мышцы.
Самый простой способ применения меда при варикозном расширении вен – по 2 ч. ложки внутрь перед едой в течение долгого времени.
Лечение яблоками
Промыть холодной водой 3 яблока (лучше антоновки) средней величины. Положить в эмалированную посуду и залить 1 л кипятка. Плотно обернуть одеялом, накрыть подушкой и настоять в течение 3 часов. Затем яблоки растолочь, полученный настой процедить. Принимать ежедневно по 50 г утром натощак и вечером перед сном.
Этого настоя хватает на 5–6 дней, после чего можно сделать еще, принимая это средство до тех пор, пока не наступит улучшение. Первые признаки улучшения: хорошие сон и аппетит, укрепление нервной системы.
Овсяный компресс
Смешать 5 ст. ложек овсяных хлопьев с 4 ст. ложками сметаны, дать этой смеси настояться. Когда хлопья разбухнут, добавить 1 ч. ложку меда и несколько капель лимонного сока. Наложить смесь на ноги и сделать компресс, обернув их пленкой.
Теперь положите под ноги подушку и отдохните в таком положении 25 минут. По окончании процедуры сполосните ноги теплой водой, вытрите насухо полотенцем и полежите с приподнятыми ногами.
Вегетососудистая дистония
Самостоятельное заболевание или синдром?
Наши стародавние предки называли ее хандрой, в прошлом веке ее относили к неврастеническим болезням, и даже сегодня немногие доктора берутся точно диагностировать это загадочное заболевание.
Так или иначе, до сих пор вегетососудистая дистопия является одним из наиболее частых диагнозов в медицине.
Современная научная формулировка вегетососудистой дистонии (ВСД) звучит примерно так: это изменение тонуса кровеносных сосудов различных органов и тканей, возникающее из-за функциональных нарушений работы вегетативной нервной системы.
Давайте вспомним из школьного курса физиологии, что такое вегетативная нервная система. Название ее произошло от латинского vegeto (возбуждаю, оживляю). Вегетативная нервная система – это часть нервной системы позвоночных животных и человека, регулирующая деятельность внутренних органов и систем – кровообращения, дыхания, пищеварения, выделения, размножения и др., обмен веществ и функциональное состояние (возбудимость, работоспособность и др.) тканей организма.
* * *
Современная медицина в большинстве случаев рассматривает вегетососудистую дистонию не как самостоятельное заболевание, а как синдром, т. е. следствие какого-либо нарушения – от простого переутомления до заболеваний, требующих лечения.
ВСД нельзя назвать болезнью, опасной для жизни, однако состояния, которые ее сопровождают, крайне тягостны для человека и притом с трудом поддаются коррекции. Это заболевание имеет множество форм и градаций. Неслучайно существует множество синонимов ВСД, каждый из которых подчас рассматривается врачами отдельно, как особый недуг. Это и нейроциркуляторная дистония, и вегетативная дистония, и вегетоневроз.
Что происходит с сосудами при ВСД
Вегетососудистая дистония самым тесным образом связана с эмоциональной сферой человека. Вызванные стрессом эмоциональные реакции часто вызывают сбои в управлении тонусом вегетативной нервной системы. Эта система очень чувствительна, поэтому при возникновении проблем определенного рода ее функции легко расстраиваются. В условиях недостаточного кровоснабжения нарушается обеспечение тканей и органов кровью и кислородом, при этом реакция сосудов на внутренние процессы в организме и внешние воздействия становится неадекватной.
В качестве примера можно привести обыкновенный обморок. Стоит человеку резко встать или каким-то другим способом изменить положение туловища, как у него начинает кружиться голова, темнеет в глазах, после чего может наступить кратковременная потеря сознания. Дело в том, что при ВСД сосуды недостаточно расширяются или сжимаются сильнее, чем нужно. В итоге в мозг с кровью поступает мало кислорода и других необходимых субстанций. У здорового же человека сосуды сужаются и расширяются именно в той степени, какая нужна организму в данный момент. И хотя сердце начинает быстрее гнать кровь по сосудам, вы этого просто можете не заметить, так как работа сосудов полноценно регулируется вегетативной нервной системой.
Человек, страдающий нарушениями вегетативной нервной системы, острее начинает воспринимать внутренние процессы организма. В частности, это касается повышения или понижения артериального давления. Понижение давления выражается в ослаблении жизненного тонуса, быстрой утомляемости, вялости, плохом самочувствии, слабости всего организма. Это связано с тем, что сосудистая система не в полном объеме обеспечивает мозг кровью. При повышенном давлении человек ощущает головную боль, головокружение и другие недомогания. Причина этого кроется в избыточном поступлении крови в головной мозг: защищая его от чрезмерного напора крови, организм «организует» спазмы сосудов.
Легкомысленное отношение к такого рода переменам самочувствия может привести к стойкому повышению артериального давления, из-за чего изменяются структура и функции различных внутренних органов, к нарушениям процессов пищеварения и т. д.
Факторы риска
Вегетососудистой дистонии подвержены в первую очередь генетически предрасположенные люди, а также те, кто ведет малоподвижный образ жизни. Значительную роль в развитии заболевания могут играть особенности личности и организма, гормональная перестройка (переходный возраст, беременность, лактация).
ВСД может возникнуть и в результате травмы шейных позвонков или головного мозга (например, черепно-мозговой травмы), болезней эндокринной системы, желудочно-кишечного тракта, аллергии, инфекционных болезней, интоксикаций.
Очень часто ВСД является следствием невроза и депрессии, но, как правило, развивается в результате целого комплекса внешних и внутренних факторов, в тех особенно сложных ситуациях, когда даже у очень крепкого физически и психически человека нарушается вегетососудистая регуляция.
Симптомы ВСД
Каковы же симптомы этой болезни? Как мы уже замечали, речь идет не столько об одной болезни, сколько о синдроме, а значит, о совокупности симптомов, характерных для различных заболеваний. Сюда можно отнести и психологические расстройства, и неврологические, и кардиологические, и сосудистые.
Психологические расстройства
Вегетососудистая дистония может проявляться в виде повышенной утомляемости, психологической ранимости. Иногда наблюдаются обострения личностных особенностей (к примеру, у застенчивого или мнительного человека эти черты характера становятся более заметными).
Нейрокардиологические и сосудистые расстройства
При нарушениях такого рода часто возникают перебои в работе сердца (оно «стучит», «замирает» и т. д.), «скачки» артериального давления, тяжесть или боли в голове и висках, обморочные состояния. Руки и ноги холодеют, повышается потоотделение.
Кожа приобретает бледный или синюшный цвет. Если по коже провести карандашом, на ней в течение какого-то времени остаются красные или белые следы. Часто возникают так называемые нервные покраснения (в основном это касается женщин): стоит немного понервничать, как на коже лица, шеи, груди выступают красные пятна.
При вегетососудистой дистонии могут возникать характерные дыхательные расстройства, проявляющиеся в «нехватке воздуха», трудности вдоха, «тоскливых вздохах», выраженной зевоте. Довольно часто дыхательные нарушения сопровождаются ноющими болями в сердце, нарушениями сердечного ритма, чувством тревоги и страха, другими проявлениями вегетативной дисфункции. Такие люди плохо переносят душные помещения, у них нередки головные боли.
Типы ВСД
В зависимости от симптомов и уровня артериального давления вегетососудистая дистония делится на три типа.
Для гипотонического типа ВСД характерны симптомы хронической сосудистой недостаточности (с систолическим артериальным давлением ниже 100 мм рт. ст.). Больные часто жалуются на утомляемость, мышечную слабость, головную боль (нередко провоцируемую голодом), холодные руки и ноги, головокружение и даже обмороки.
При гипертоническом типе артериальное давление, напротив, часто повышено, причем у половины больных это не сопровождается изменениями самочувствия и обнаруживается порой лишь во время медицинского осмотра. Иногда возникает головная боль, сердцебиение, утомляемость.
При кардиальном типе ВСД человек испытывает сердцебиение, перебои в области сердца, иногда возникает одышка при физической нагрузке. Может наблюдаться тенденция к тахикардии, выраженной дыхательной аритмии.
Надо отметить, что «сердечные» боли, которыми страдают при кардиальном типе ВСД, в действительности имеют неврологический характер. Как правило, они возникают в результате сдавливания межреберного нерва, выходящего из позвоночника, т. е. являются симптомом обычной межреберной невралгии.
Вегетативно-сосудистые кризы
Вегетативно-сосудистые кризы в значительной степени ухудшают самочувствие и работоспособность человека. Обычно они возникают в результате эмоциональных и физических перегрузок, нарушений привычного режима жизни, действия метеорологических факторов, при боли или интоксикации.
В основе возникновения таких кризов лежит избыточная концентрация в организме биологически активных веществ (адреналин, норадреналин, ацетилхолин и др.) и повышенная чувствительность к ним со стороны рецепторов нервной и эндокринной систем.
Симпатоадреналовый криз, или так называемая «паническая атака», возникает в результате резкого выброса в кровь адреналина, произошедшего из-за сбоев в работе вегетативной нервной системы.
Симпатоадреналовый криз наступает внезапно, для него характерны учащенное сердцебиение, повышение артериального давления, особенно систолического (верхнего), бледность кожных покровов, сильное чувство страха. Возможно повышение температуры тела. На пике криза возникает сильный озноб. Заканчивается криз обычно общей слабостью, значительным падением артериального давления.
Вагоинсулярный криз сопровождается выбросом в кровь большого количества инсулина, снижением уровня сахара в крови, стимуляцией активности желудочно-кишечного тракта.
При этом кризе возможны простой обморок, внезапная резкая боль в животе. Человек испытывает чувство жара, дурноты. Сердцебиение замедленно, пульс слабый, артериальное давление падает ниже обычного. На коже выступают красные пятна, она становится влажной из-за обильного потоотделения. Во время приступа усиливается перистальтика кишечника, поэтому возможны боли и бурление в животе.
Как самостоятельно справиться с вегетативным кризом
• Примите 20 капель валокордина или корвалола.
• При сердцебиении и повышении давления примите 1 таблетку (40 мг) пропранолола (анаприлина, обзидана).
• Для снятия нервного возбуждения можно принять под язык 1–2 таблетки диазепама (реланиума).
Первая помощь при обмороке
Пострадавшего необходимо уложить так, чтобы голова была ниже туловища, или можно приподнять ноги, чтобы кровь лучше поступала к голове. Расстегните ворот, пояс на больном, ослабьте все, что стесняет дыхание. Не нужно пытаться поднять или теребить пострадавшего.
Откройте окно или форточку, если есть возможность – вынесите человека на свежий воздух. Обрызгайте его лицо холодной водой, постарайтесь согреть ноги (можно приложить к стопам грелку).
После обморока нельзя быстро вставать. Когда сознание возвратится, полезно выпить крепкий сладкий чай или кофе, валерьяновые капли.
Лечение
Поскольку вегетососудистая дистония представляет собой совокупность симптомов, справиться с ней можно только с помощью целого комплекса лечебно-профилактических мер.
Часто повторяющиеся сильные отрицательные эмоции – гнев, обида, досада, тревога – оказывают самое неблагоприятное влияние на нервную систему. Поэтому было бы логичным начать лечение этого заболевания с изменения образа жизни, т. е. изменить питание, физическую и эмоциональную активность, режим труда и отдыха.
* * *
Известно, что чаще всего ВСД возникает у людей, находящихся в неблагоприятной обстановке дома и на работе.
Постарайтесь наладить сон. Помните главное – высыпаться нужно обязательно: хроническое недосыпание само по себе может служить причиной различных расстройств в работе нервной и эндокринной систем. Оптимальная продолжительность сна может варьироваться у каждого человека, но в среднем она должна составлять не менее 8–9 часов в день.
Физические нагрузки
Оптимизации двигательной активности способствует легкий систематический спорт или лечебная физкультура. Старайтесь больше двигаться, по утрам не забывайте делать зарядку. Не сможете закрепить эти полезные привычки – все остальные методы лечения ВСД окажутся малоэффективными.
Какие виды спорта наиболее полезны при ВСД? Это в первую очередь плавание и аквааэробика, ходьба и загородные прогулки, катание на лыжах, туризм. Такого рода физические нагрузки тренируют сердечную мышцу, сосуды, стабилизируют артериальное давление. Для того чтобы любые физические упражнения стали эффективными, они должны быть регулярными (лучше каждый день по 15–20 минут, чем раз в месяц, но с большой нагрузкой).
Особое внимание следует уделить зарядке, время для которой нужно подбирать в зависимости от ваших психоэмоциональных особенностей. Легковозбудимые люди с самого утра чувствуют себя хорошо, зато здорово выдыхаются к вечеру. Если вы относите себя к этой категории, физические упражнения вам лучше делать после работы. Людям с гипотоническим типом дистонии физкультуру полезнее делать утром: после ночного сна жизненные процессы у таких людей более заторможены, а физические упражнения помогут их активизировать.
Комплекс тонизирующей гимнастики
Приведенные ниже упражнения основаны на естественных движениях животных и маленьких детей, которые начинают свое утро с потягиваний, глубоких вздохов и зеваний, активизирующих обмен веществ после ночного сна. Несложный, но очень эффективный комплекс займет у вас не более 10 минут. Он хорошо влияет на работу сердца, сосудов, тонизирует мышцы спины, груди и брюшного пресса, являясь к тому же прекрасной профилактикой заболеваний позвоночника.
Эти упражнения особенно полезно делать сразу после пробуждения, когда вы еще находитесь в постели. Выполняйте их не торопясь, в медленном и плавном темпе, по возможности следя за дыханием.
1. Потягивание. Лежа на спине, вытяните ноги, сильно выпрямляя колени и ступни, касаясь пальцами ног края постели. Одновременно вытяните руки над головой, выпрямляя пальцы и сильно напрягаясь. Затем полностью расслабьтесь, опустив руки вдоль тела. Повторите 3–4 раза.
2. Положите одну руку на живот, другую на грудь. Выпятите живот (вдох), втяните живот, стараясь «ощутить» позвоночник (выдох). Почувствуйте свое дыхание, сосредоточьте внимание на том, как расправляется грудная клетка и работают брюшные мышцы. Повторите 3–4 раза в медленном темпе.
З.Руки разведите в стороны, ноги согните в коленях и поставьте на некотором расстоянии друг от друга. Ступни постарайтесь придвинуть как можно ближе к ягодицам. На вдохе медленно наклоните колени вправо, а голову поверните влево. На выдохе вернитесь в исходное положение и полностью расслабьтесь. Затем на вдохе поверните голову налево, а колени наклоните вправо. Повторите 2–4 раза.
4. На вдохе поднимите голову с постели, медленно наклоните ее к груди, вытяните вперед руки, приподнимите и вытяните ноги. В этом положении продержитесь 5–7 секунд. На выдохе примите исходное положение, расслабьтесь. Повторите 3 раза.
5. Перевернитесь на живот. Руки согните в локтях, положив сцепленные пальцы под лоб, прямые ноги раздвиньте на ширину ступни. Кончиками пальцев одной ноги поочередно упирайтесь в пятку другой. Повторите 4 раза каждой ногой, не задерживая дыхания.
6. Голову положите подбородком на сцепленные пальцы рук, прямые ноги соедините. На вдохе медленно поднимите ноги и постарайтесь удержаться в этом положении как можно дольше. На выдохе вернитесь в исходное положение и расслабьтесь. Повторите 3 раза.
7. Встаньте на четвереньки. На вдохе запрокиньте голову, расправьте грудную клетку, как кошка, выгнитесь в поясничном отделе позвоночника. На медленном выдохе опустите голову, втяните живот, прогнитесь в пояснице, сделав спину «круглой». Повторите 3–4 раза.
Методы избавления от стресса
Многочисленные ежедневные стрессы, хроническая усталость и постоянное чувство переутомления – вот неполный набор состояний, характерных для человека, вкусившего все прелести современного образа жизни. Как часто, не имея возможности хотя бы на время отложить свои ежедневные обязанности, мы буквально переходим в автоматический режим существования! Для нас оказывается весьма проблематичным не то что почувствовать радость жизни, но и просто вспомнить, что мы вообще-то… живем на этом свете, а не существуем!
Неприятностей и стрессов мы, разумеется, избежать не можем, но в наших силах научиться бороться с их последствиями. Каждый из нас может составить для себя индивидуальную методику избавления от стресса. Вот несколько рекомендаций и упражнений, из которых можно выбрать те, которые лучше всего подходят вашим складу личности и склонностям.
1. Старайтесь избегать таких ситуаций, которые могут вывести вас из себя.
2. Не копите негативные переживания, не запирайте их внутри. Позволяйте себе время от времени выпускать пар. Не пренебрегайте физической нагрузкой: 100 приседаний – и злости как не бывало.
3. Если что-то или кто-то выводит вас из себя, отправляйтесь на прогулку. И не возвращайтесь до тех пор, пока не успокоитесь!
4. Перемените обстановку. Возьмите отгул или отпуск и убегите от того, что служит причиной вашего стресса.
5. Обсуждайте свои проблемы с окружающими. Проговаривание проблемы вслух способствует ее скорейшему разрешению и облегчает борьбу со стрессом.
6. Поговорите со своим отражением в зеркале.
7. Выделите специальный день для размышлений, сядьте и подумайте, что для вас важно в жизни, а от чего можно и отказаться без особых сожалений. Вам необходимо выстроить систему ценностей и руководствоваться в своих действиях по-настоящему важными вещами, а не сиюминутными интересами.
8. Возможно, вы слишком зациклены на своих проблемах. Постарайтесь сосредоточиться на светлых сторонах вашей жизни. Вспомните или вообразите себе что-нибудь приятное, хотя бы один крошечный эпизод за последнюю неделю. Что вы ощущали тогда? Как это происходило? Воссоздайте случившееся в памяти как можно полнее. Еще раз насладитесь кратким счастьем, испытанным в тот миг.
9. Попробуйте еще раз пережить стрессовую ситуацию. Задумайтесь, в чем же, собственно, заключаются ваши неприятности. Может быть, все дело не в самом происшествии, а в вашей реакции на него? Мысленно восстановите эту неприятную ситуацию во всех подробностях. Теперь представьте себе наилучший способ выхода из нее. Не выпускайте из воображения положительное разрешение вопроса в течение 10–15 минут. В результате этого упражнения случившееся будет волновать вас намного меньше, ну а если с вами снова повторится нечто подобное, вы без труда справитесь с этим.
10. Если у вас появилась возможность остаться одному, используйте это драгоценное время для медитативных упражнений.
11. Самая простая медитация – абсолютное ничегонеделание. Можно просто смотреть на голую стену. Постарайтесь очистить мозг от всяких мыслей, просто не позволяйте сформироваться ни одной из них. Через 15–20 минут вы почувствуете невероятную расслабленность.
12. Пойте, где бы и с кем бы вы ни находились… Пение – одно из самых успокаивающих занятий на свете. Когда вы поете, вы даете выход своим эмоциям, открываете душу всему миру.
13. Поплачьте, если очень трудно. Это самая естественная реакция человека на страдания и к тому же основной метод снятия стресса. Плач помогает организму избавиться от скопившихся в нем токсинов, унять эмоциональные страдания.
14. Смейтесь! Несколько минут смеха в день укрепляют сердце и повышают эффективность работы кровеносных сосудов.
15. Примите продолжительную ванну. Горячая (но не обжигающая!) вода растворит все ваши заботы и смоет нервное напряжение. Перед тем как забраться в воду, закройте дверь ванной комнаты и выбросьте из мыслей все, что находится за ней. Для усиления эффекта можно добавить растительные экстракты или ароматические эссенции.
Лекарственная терапия
Медикаментозное лечение вегетососудистой дистонии должно проводиться только под контролем врача, который может назначить вам препараты калия, кальция, витаминно-минеральные комплексы, сосудистые препараты, антидепрессанты и т. д.
Вспомогательные средства
Ноотропы. Сюда относятся лекарственные средства, способствующие улучшению состояния нервной ткани (обменных процессов в нервных клетках, их дыхания и взаимодействия друг с другом). Ноотропы бывают как синтетические (например, ноотропил), так и растительного происхождения (на основе растения гинкго билоба).
Витамины группы В. Неврологи часто рекомендуют витаминный препарат «Нейромультивит», в котором достигнуто оптимальное сочетание «неврологических» витаминов друг с другом и обеспечен хороший их доступ к нервным клеткам.
Растительные антидепрессанты. Содержат в своем составе гиперицин. Наиболее эффективным препаратом из этой группы считается «Негрустин». Он оказывает антидепрессивное и антипаническое воздействие на нервную систему, обладая к тому же противотревожным и вегетостабилизирующим (т. е. стабилизирующим работу вегетативной нервной системы) свойствами.
Водолечение
Водные процедуры оказывают общеукрепляющее воздействие на организм, значительно улучшают тонус сосудов, поэтому при всех типах вегетососудистой дистонии рекомендованы контрастные ванны, веерный и циркулярный души, гидромассаж, плавание.
Русская баня
Стоит на первом месте по силе благотворного воздействия на организм. Тепло, холод и механическое воздействие в бане (сауне) положительно влияют на тонус вегетативной нервной системы, воздействуют на периферическую циркуляцию крови, улучшают трофику кожи и стимулируют ее функции.
Внимание! При гипотонии или сильно выраженных симптомах вегетососудистой дистонии, при каком-либо неприятии этой процедуры лучше остановиться на других способах водолечения.
Ванны
Ванна с добавлением морской соли. В состав натуральной морской соли входят элементы, необходимые для жизнедеятельности всего организма. Калий регулирует питание клеток кожи; кальций, проникая в клетки, обеспечивает нормальную свертываемость крови; магний способствует расслаблению мышц; бром успокаивает нервную систему; йод действует как антисептик.
Оптимальная температура ванны – 32–34 С. Продолжительность приема 10–12 минут. Курс – не менее 12 процедур, после чего следует сделать небольшой перерыв.
Хвойная ванна. Назначается при переутомлении, бессоннице, заболеваниях периферической нервной системы. Для приема ванны можно применять хвойный экстракт, приобретенный в аптеке.
Йодобромная ванна. Такая ванна поможет избавиться от навязчивых головных болей, снимет усталость и мышечное напряжение.
Приготовление лечебного раствора: 100 г натрия йодида и 250 г калия бромида, приобретенных в аптеке, растворить в 1 л воды. Вылейте 100 мл полученного концентрата в теплую (35–36 С) ванну, в которой можно предварительно растворить 2 кг поваренной соли. Продолжительность приема 10–12 минут. Оставшийся концентрат можно хранить в темном месте и использовать по мере надобности.
Контрастный душ
Каждый гипотоник хорошо знает, какое спасительное воздействие по утрам может оказать обыкновенный душ. После принятия душа не забудьте энергично растереться полотенцем, выпейте чашечку горячего кофе – и вы в полном порядке! Раз от раза понижая температуру «последней» холодной воды, можно добиться замечательных результатов. Вскоре вы заметите, насколько повысилась ваша работоспособность, снизилось чувство зябкости и вялости в течение дня.
Вечером для нормализации сна следует принимать теплый душ большой продолжительности.
Холодные обливания
Обливания применяют при бессоннице и умственном переутомлении. Великолепная, но несколько экстремальная терапия для сосудов!
Встаньте утром на час раньше обычного. В ведро с холодной водой налейте немного столового уксуса. Стоя в ванной, вылейте это ведро на себя (не лить непосредственно на грудную клетку!). После процедуры ложитесь обратно в постель. Вставать можно будет примерно через час, когда тело полностью согреется.
Лечение талой водой
Несколько необычное, но довольно эффективное средство для оздоровления не только сосудов, но и всего организма. О том, что талая вода способствует омоложению организма, знали еще наши предки. В наше время доказано, что ее структура сходна со структурой клеточной жидкости нашего организма. При употреблении талой воды в организме быстрее проходят химические реакции, активизируется обмен солей.
Получить талую воду можно, заморозив обычную водопроводную воду, пропущенную через фильтр. Когда вода начнет замерзать, обязательно следует снять первую образовавшуюся наледь (в ней содержится опасный для здоровья дейтерий). Затем соскоблите или смойте водой мутные части льда (в которых скапливаются соли и другие вредные химические соединения).
Для профилактики и лечения расстройств сосудистой системы (особенно это касается ВСД) нужно ежедневно выпивать по 2–3 стакана холодной, можно с кусочками льда, талой воды. Первый стакан выпейте рано утром, а остальные – в течение дня, за час до принятия пищи.
Объем талой воды, необходимый для оказания лечебного эффекта, составляет 4–6 мл на 1 кг веса. При ожирении и нарушениях обмена веществ эту дозу следует увеличить.
Коррекция питания
Страдающие вегетососудистой дистонией должны оказывать предпочтение пище растительного происхождения (каши, овощи, зелень, фрукты), употребляя как можно меньше жиров и сахара. Очень полезна рыба, особенно морская.
Следует увеличить поступление в организм солей калия и магния. Эти вещества участвуют в проведении нервных импульсов, улучшают работу сосудов и сердца, способствуют восстановлению нарушенного баланса между отделами вегетативной нервной системы. Напомним, что калий и магний в большом количестве содержатся в гречневой и овсяной кашах, сое, фасоли, горохе, абрикосах, шиповнике, кураге, изюме, моркови, баклажанах, луке, салате, петрушке, орехах.
При гипотоническом типе ВСД рекомендованы продукты, повышающие тонус сосудов: молоко, кефир, чай, кофе.
При гипертоническом типе ВСД важно ограничить потребление поваренной соли, чая, кофе, маринадов и солений. Включите в свой рацион продукты, снижающие тонус сосудов: ячневую кашу, фасоль, морковь, салат, шпинат, творог.
Фитотерапия
ВСД по гипертоническому типу
При расстройствах по гипертоническому и смешанному типам широко применяются растения и сборы, обладающие успокаивающим действием: валериана, пустырник, шалфей, мята, мелисса, хмель, корень пиона. Большинство нужных препаратов можно приобрести в аптеке уже готовыми, употребляя их по традиционной схеме.
• Настойка валерианы. Принимать по 30–40 капель в рюмке воды 3 раза в день.
• Сухой экстракт валерианы. Принимать по 2 таблетки 3–4 раза в день.
• Настойка пустырника. Пить по 40–50 капель 3–4 раза вдень. По эффективности воздействия превосходит препараты валерианы. Принимают при болях в области сердца, при сердцебиениях и нервных потрясениях.
• Настойка пиона уклоняющегося. Принимают по 1 ч. ложке 3–4 раза в день. Курс лечения – 1 месяц.
Значительный лечебный эффект при ВСД этого типа оказывают препараты из плодов боярышника кроваво-красного. Их можно приготовить самим в домашних условиях.
• Заварить 1 ст. ложку сухих плодов боярышника 1 стаканом кипятка, настоять 2 часа в теплом месте, процедить. Принимать по 1 ст. ложке 3–4 раза в день до еды при вегетоневрозах, гипертонической болезни, климаксе.
• Взять поровну плодов и цветков боярышника, перемешать. Настой готовить из расчета 1 ст. ложка смеси на 1 стакан кипятка. Настоять в теплом месте 2 часа, процедить. Пить по 200 мл 3 раза в день за полчаса до еды.
• Настоять 10 г цветков боярышника 10 дней в 100 мл водки или спирта, профильтровать. Настойку принимать по 25 капель 3 раза в день до еды.
• Измельчить 2 ст. ложки высушенных плодов боярышника, настоять в 100 мл спирта или водки 10 дней, процедить. Пить по 20–30 капель 3 раза в день до еды.
ВСД по гипотоническому типу
При расстройствах по гипотоническому типу применяются растительные стимуляторы: элеутерококк, женьшень, заманиха, аралия, левзея сафлоровидная, лимонник китайский, различные мочегонные травы и сборы (толокнянка, можжевельник, брусника).
Из аптечных препаратов можно порекомендовать настойки женьшеня, заманихи, левзеи, лимонника. Эти настойки принимают по 30 капель 3 раза в день. Также полезны препараты из дрока красильного, горчицы сарептской.
Для улучшения общего состояния и повышения давления при этом типе ВСД можно употреблять следующие настои и отвары.
• Залить 1 ст. ложку бессмертника песчаного 1 стаканом кипятка. Принимать по 1/2 стакана 3 раза в день в течение месяца.
• Измельчить 30 г корня стальника колючего и залить 1 л воды. Кипятить 15 минут. Пить по 1/4 стакана 3 раза в день перед едой.
• Залить 30 г измельченного корня девясила высокого 1 л кипятка. Кипятить 15 минут на слабом огне, процедить. Принимать по 1/3 стакана 3–4 раза в день в течение месяца.
Проросшая пшеница для гипотоников
Если вы страдаете ВСД по гипотоническому типу, попробуйте употреблять вместо завтрака проросшие ростки пшеницы или других зерновых культур.
Для проращивания нужно взять 80—100 г пшеницы, промыть ее в проточной воде 2–3 раза. Выбрать поврежденные или недозрелые зерна. Промытую пшеницу выложить в фарфоровую или другую посуду (слоем толщиной не более 2–3 см). Залить зерна водой так, чтобы она слегка покрывала верхний их слой. Накрыть пшеницу марлей и поставить в достаточно теплое (до 22 С) место. Через 24–30 часов покажутся белые проростки. После того как они достигнут длины 2–3 мм, зерна следует тщательно промыть.
Эту замечательную пищу следует пережевывать медленно и тщательно. Чтобы облегчить процесс, проросшие зерна можно измельчить в мясорубке или кофемолке.
Иногда из таких проростков делают не менее полезное пшеничное молоко. В толченую пшеницу добавить 1–1,5 стакана воды, размешать до однородной массы, отжать и пить на здоровье.
| Назад | Оглавление | Далее |