Профилактика
Лечение бронхиальной астмы
Лечение бронхиальной астмы можно разделить на две составные части:
1) плановое (основное, базисное) лечение или, как еще его называют, лечение, направленное на достижение контроля заболевания. Это лечение проводится, когда нет обострений, для профилактики приступов бронхиальной астмы;
2) лечение обострений (приступов) бронхиальной астмы.
Лечение, направленное на достижение контроля бронхиальной астмы
При плановом лечении выбор лекарственной терапии зависит от степени контроля бронхиальной астмы. Напомним, что тяжесть течения бронхиальной астмы подразделяется на несколько степеней – от полностью контролируемой до неконтролируемой с частыми обострениями[110].
Всего различают пять ступеней медикаментозной помощи (табл. 8).
При всех ступенях лечения в обязательном порядке проводятся обучение пациентов самоконтролю своего состояния[111] и профилактика обострений[112].
На первой ступени, которой соответствует контролируемая форма бронхиальной астмы, планового лечения не требуется. Рекомендуют эпизодическое применение препаратов неотложной помощи. Основным таким препаратом является бета (β2)-агонист быстрого действия. При наличии противопоказаний к его использованию применяют ингаляционные антихолинергические средства, таблетированные β2-агонисты короткого действия, некоторые β2-агонисты длительного действия и теофиллин короткого действия[113].
Таблица 8
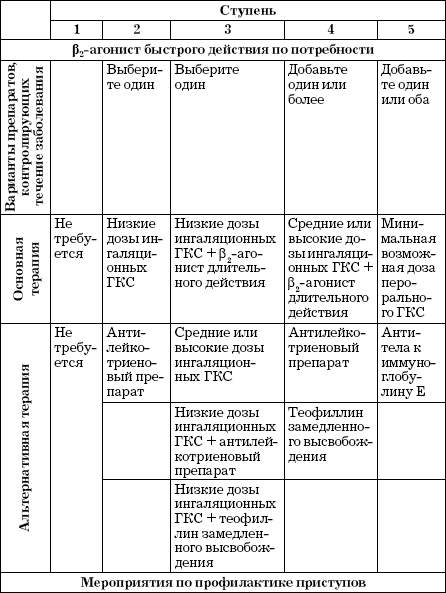
Если возникает нужда в регулярном применении β2-агонистов короткого действия, то, следовательно, астма уже не является хорошо контролируемой, и в этом случае переходят к другой ступени лечения (см. табл. 8). На второй ступени препарат неотложной помощи комбинируют с регулярной поддерживающей терапией. Если не удается достигнуть полного контроля заболевания, то ступень терапии повышают. При лечении используют в первую очередь основные препараты, а при невозможности их использования – альтернативные. Необходимо отметить, что эта схема «не догма, а руководство к действию» и является стратегическим ориентиром. Тактика выбора лечебных препаратов и последовательность их применения остаются за лечащим врачом.
Целью терапии является достижение ступени контролируемой формы бронхиальной астмы.
После того как достигнут полный контроль бронхиальной астмы, пересмотр лечебной схемы проводят каждые 3 – 6 месяцев.
В случае если в течение 3 месяцев удается полностью контролировать бронхиальную астму, то возможно постепенное уменьшение ступени терапии. Если за этот срок не удается достигнуть полного контроля бронхиальной астмы, то прежде всего оценивают правильность и тщательность выполнения пациентом врачебных рекомендаций и только потом решают вопрос о переходе на более высокую ступень терапии.
Уровень контроля бронхиальной астмы оценивается как врачом, так и самостоятельно пациентом при помощи дневника самонаблюдения[114]. Регулярность визитов устанавливается врачом в индивидуальном порядке. После начала лечения, как правило, улучшение наступает через 1 – 2 недели, однако максимальный эффект терапии проявляется через 3 – 4 месяца.
В большинстве случаев бронхиальную астму удается контролировать при помощи лекарственной терапии. Однако в некоторых, весьма немногочисленных случаях этого не происходит. Если пациент находится на четвертой ступени терапии и состояние его не улучшается, то считается, что это бронхиальная астма, трудно поддающаяся лечению[115]. В этих случаях необходимо тщательно проанализировать следующие моменты:
• правильность поставленного диагноза бронхиальной астмы;
• тщательность соблюдения назначенной терапии;
• продолжает ли пациент курить;
• наличие сопутствующих заболеваний, способных ухудшать течение бронхиальной астмы.
Оценка этих факторов позволяет, как правило, выявить причину недостаточной эффективности терапии и предпринять соответствующие действия.
Лечение обострений бронхиальной астмы
Объем терапии при приступе зависит от тяжести обострения бронхиальной астмы. При легком и среднетяжелом обострении применяют ингаляционные быстродействующие β2-агонисты до 3 раз в течение 1 ч. В зависимости от реакции на лечение (хорошее, недостаточное или плохое) действуют по специальному алгоритму (рис. 8).
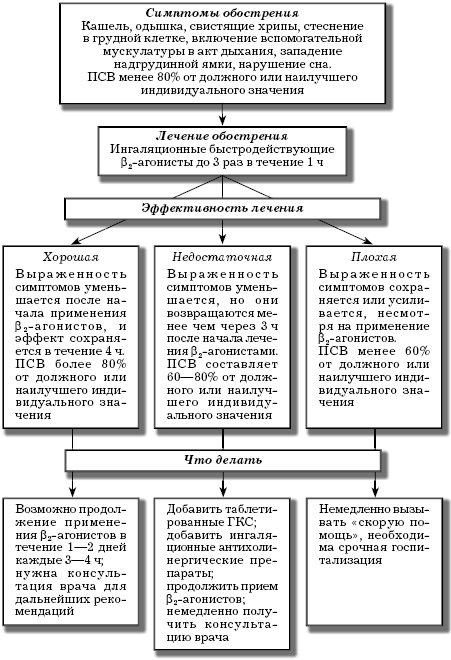
Рис. 8. Лечение обострения (приступа) бронхиальной астмы в домашних условиях[116]
Важно знать!!!
Пациенты с тяжелым обострением должны проходить лечение в условиях стационара!!!
Когда необходимо срочно обратиться за медицинской помощью
Срочно обратиться за медицинской помощью необходимо в следующих случаях:
1. При легком обострении, но высоком риске тяжелых осложнений: это касается следующих групп пациентов:
• перенесших ранее угрожающие жизни обострения бронхиальной астмы;
• госпитализированных или обращавшихся за неотложной помощью по поводу обострений бронхиальной астмы в течение последнего года;
• принимающих в настоящее время или недавно прекративших прием системных ГКС;
• не получающих ингаляционные ГКС;
• если за последний месяц было использовано более 1 баллончика сальбутамола (или его эквивалента);
• имеющих психические заболевания или психосоциальные проблемы, включая употребление седативных препаратов;
• не выполнявших назначения врача.
2. При наличии любого из перечисленных симптомов[117]:
• лекарственный препарат быстрого действия не приносит облегчения или облегчение носит кратковременный характер; • улучшение состояния при применении лекарственных препаратов длится не более 3 ч;
• отсутствует отчетливое улучшение в течение 2 ч после начала терапии системными ГКС;
• состояние прогрессивно ухудшается;
• дыхание частое и с затруднением;
• разговор затруднен (возможно произнесение лишь отдельных слов);
• одышка возникает при разговоре, одышка в покое, туловище наклонено вперед;
• учащенное сердцебиение – более 100 ударов в минуту или замедление работы сердца – до 60 и менее ударов в минуту;
• цвет губ и (или) ногтей изменился (посерели или посинели);
• наличие шумного дыхания (дистанционные свистящие хрипы);
• ослабление шумного дыхания или его исчезновение;
• взволнованность, вялость или беспокойство;
• дыхание чаще 30 вдохов в минуту;
• значение ПСВ менее 60% от прогнозируемого или индивидуального лучшего показателя, даже после предварительного лечения;
• пациент измучен своим состоянием;
• если окружающие заметили у пострадавшего признаки возбуждения, заторможенности или спутанности сознания.
Чего нельзя делать в момент приступа
Для лечения острого приступа бронхиальной астмы категорически запрещается применять следующие лечебные методы:
• седативные препараты;
• муколититические препараты;
• антибиотики;
• физиотерапевтические процедуры.
| Назад | Оглавление | Далее |