Медицинская реабилитация
Лечение | Травма позвоночника и спинного мозга у взрослых
3.1 Догоспитальный этап
Для оказания квалифицированной помощи на догоспитальном этапе пострадавшим с подозрением на травму позвоночника рекомендуется использовать жесткий головодержатель.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
Рекомендуется иммобилизация на месте обнаружения и во время транспортировки любых пациентов с подозрением на травму позвоночника, в том числе больных в бессознательном состоянии, после дорожно- транспортного происшествия, падения с высоты, избиения, ныряния на мелководье.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1a)
В качестве наиболее эффективной рекомендуется использование комбинации жесткого головодержателя и жесткого щита под спиной с пристегиванием пациента ремнями. Возможна комбинация жесткого головодержателя и вакуумных носилок.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
В случае выявления грубых неврологических нарушений в течение первых 8 часов с момента травмы рекомендуется болюсное введение 30 мг\кг метилпреднизолона** в вену с последующим его введением (уже в стационаре) в течение 23 часов в дозировке 5,4 мг\кг\час.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
При подозрении на травму грудного или поясничного отделов позвоночника рекомендуется транспортировать больного на жестких носилках. Перекладывание таких пострадавших должны осуществлять 3-4 человека с подкладыванием рук под все отделы позвоночника и без рывков.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Рекомендована осторожная и быстрая транспортировка пациента с ПСМТ в ближайший многопрофильный стационар, обладающий возможностями круглосуточно принимать и лечить пострадавших с тяжелой сочетанной травмой, имеющий нейрохирургическое или спинальное
(вертебрологическое) отделение, возможности оказания высокотехнологичной нейрохирургической помощи, а также специалистов, сертифицированных по современным технологиям в спинальной хирургии. Замену жесткого головодержателя бригады СМП на головодержатель из стационара рекомендуется производить после перекладывания больного на каталку в приемном отделении стационара или койку в отделении реанимации.
3.2 Госпитальный этап
Для лечения больных с позвоночно-спинномозговой травмой стационар должен быть оснащен следующим оборудованием: операционной с многофункциональным и рентген прозрачным столом, электронно-оптическим преобразователем (ЭОПом), желательно с функцией 3D-моделирования позвоночного столба, набором микрохирургического инструментария, высокооборотными дрелями, набором кусачек "Kerrison" и конхотомами, микроскопом или бинокулярными лупами, наборами для фиксации шейного отдела позвоночника (пластинами) и ламинарными скобами, гало-аппаратами, транспедикулярными фиксаторами и передними пластинами для грудного и поясничного отделов позвоночника. Основные задачи хирургического лечения больных с позвоночно-спинномозговой травмой:
1) ранняя полноценная декомпрессия спинного мозга и других нервно-сосудистых образований позвоночного канала;
2) восстановление оси позвоночника в 3-х плоскостях;
3) фиксация и стабилизация позвоночного столба с целью ранней активизации больного, ускорения образования костной мозоли, профилактики развития поздней деформации, предотвращения нарастания неврологической симптоматики и профилактики развития болевого синдрома.
С учетом классификаций F. Magerl и F. Denis, а так же, принимая во внимание: а) число поврежденных столбов; б) степень смещения позвонков друг относительно друга; в) степень угловой деформации; в) снижение высоты тела позвонка; г) сдавление позвоночного канала; предложен алгоритм хирургической тактики при переломах позвонков и повреждении спинного мозга (табл. 1):
Таблица 1. Ранжирование степени повреждения позвоночника в зависимости от количества поврежденных столбов, смещения позвонков, угловой деформации позвоночного столба.
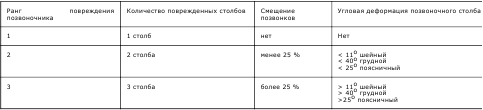
Показания к экстренному хирургическому лечению:
a) Появление и/или нарастание неврологической спинальной симптоматики, что характерно для тех видов раннего сдавления, которые не сопровождаются спинальным шоком.
b) Деформация позвоночного канала рентгенпозитивными (костными отломками, структурами вывихнутых позвонков или вследствие выраженной угловой деформации: свыше 11° - в шейном, 40° - в грудном и 25°- в поясничном отделах позвоночника) или рентгеннегативными (гематомой, травматической грыжей диска, поврежденной желтой связкой, инородным телом) компрессирующими субстратами.
c) Изолированная гематомиелия в сочетании с блоком ликворных путей.
d) Клинико-ангиографические признаки сдавления магистрального сосуда спинного мозга.
e) Гипералгическая и паралитические формы компрессии корешков спинномозговых нервов.
f) Нестабильные повреждения позвоночных двигательных сегментов, представляющие угрозу смещения позвонков или их отломков и вторичного сдавления спинного мозга.
g) Наличие инородных тел в позвоночнике или непосредственной близости.
h) Ликворея.
i) Осложненный характер травмы с повреждением ТМО (при колото - резанных и огнестрельных ранениях позвоночника ).
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b).
Противопоказания к хирургическому лечению острой позвоночно-спинномозговой травме:
A. Травматический или геморрагический шок с нестабильностью гемодинамики.
B. Сопутствующие повреждения внутренних органов (при внутреннем кровотечении, опасности развития перитонита, ушибе сердца с признаками сердечной недостаточности, множественных повреждениях ребер с гемопневмотораксом и явлениями дыхательной недостаточности (sO2 при инсуфляции кислорода менее 85%)).
C. Тяжелая черепно-мозговая травма с нарушением уровня бодрствования по Шкале Комы Глазго менее 10 баллов, при подозрении на внутричерепную гематому.
D. Тяжелые сопутствующие заболевания, сопровождающиеся анемией (гемоглобин менее 80 - 90 г/ л), сердечно - сосудистой, почечной (анурия, олигоурия, мочевина > 20 мМоль\л, креатинин > 180 мМоль\л) и/или печеночной (общий белок < 50 г\л, повышение ферментов более чем в три-четыре раза) недостаточностью.
E. Жировая эмболия, тромбоэмболия легочной артерии, пневмония, нефиксированные переломы конечностей (при операциях задним доступом).
F. Огнестрельное или минно-взрывное повреждение спинного мозга на уровне С1 - С4 сегментов с клинической картиной полного функционального перерыва спинного мозга.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
Комментарий: Хирургическое лечение больных со сдавлением нервно-сосудистых образований позвоночного канала при отсутствии противопоказаний к операции рекомендовано производить в возможно ранние сроки, т.к. на первые 4-8 часов приходится 70% от всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому, имеющиеся противопоказания к хирургическому лечению, должны устраняться активно, в максимально короткие сроки в палате интенсивной терапии или в реанимационном отделении.
3.2.1. Лечение пациентов с повреждением спинного мозга при отсутствии костной травмы
Рекомендуется наружная иммобилизация позвоночника до подтверждения стабильности повреждения путем выполнения функциональных проб под контролем врача (сгибание, разгибание и осевое вытяжение).
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Не рекомендуется жесткая наружная фиксация позвоночника головодержателем на уровне повреждения спинного мозга свыше 12 недель. Не рекомендуется ограничивать активность такого пациента более 6 месяцев с момента травмы
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
3.2.2. Лечение больных с острой позвоночно-спинномозговой травмой в отделениях реанимации или интенсивной терапии
Подготовка к операции.
a. Всех пациентов с острой осложненной или с неосложненной многоуровневой травмой шейного отдела позвоночника, травмой верхнегрудного отдела позвоночника (до позвонка Th7), пациентов с позвоночно-спинномозговой травмой и сочетанными повреждениями рекомендуется госпитализировать в отделения реанимации или палату интенсивной терапии. В обязательном порядке рекомендуется мониторинг сердечной и дыхательной деятельностей для своевременной диагностики сердечно-сосудистых и дыхательных нарушений.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2b)
b. Рекомендуется поддержание среднего артериального давления на уровне 85-90 мм. рт. ст. в течение первых 7 суток после острой травмы для увеличения перфузии спинного мозга. При выявлении гипотензии (систолическое давление менее 90 мм рт ст) рекомендуется ее скорейшее устранение.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2b)
c. Лечение метилпреднизолоном** (5,4мг\кг\час) в течение первых 24 часов оставлено на усмотрение врача в связи с высокой степенью риска возникновения побочных эффектов (желудочно-кишечного кровотечения). Рекомендовано введение ганглиозида GM-1.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарий: Базовая терапия включает: регуляцию функции дыхания и сердечно-сосудистой деятельности, коррекцию биохимических показателей гомеостаза, борьбу с отеком мозга, профилактику инфекционных осложнений, пролежней, гиповолемии, гипопротеинемии; регуляцию функции тазовых органов путем установки приливно- отливной системы Монро или катетеризации мочевого пузыря не реже 5 раз в сутки; коррекцию нарушений микроциркуляции; нормализацию реологических параметров крови; введение антигипоксантов, ангиопротекторов, цитопротекторов и др. Относительная гиповолемия, характерная для спинальных больных, может быть причиной постуральных коллапсов и рефлекторной остановки сердца. Поэтому таким больным рекомендовано восполнение объема циркулирующей крови под контролем ЦВД и осмолярности плазмы (в пределах 280-310 мосм/л), особенно при гипергликемии, почечной недостаточности, неконтролируемом введении осмотических диуретиков и салуретиков, при алкогольной интоксикации.
3.2.3 Методы лечения больных с позвоночно-спинальной травмой на верхнешейном уровне (уровни С1 – С2)
Госпитализацию пострадавших с ПСМТ на верхне- шейном уровне рекомендовано проводить в специализированные спинальные центры, имеющие опыт лечения данной патологии.
Методом выбора при атланто-окципитальной дислокации являются галотракция и внутренняя фиксация: окципитоспондилодез с использованием современных имплантатов для стабильной фиксации верхне-шейного уровня (в один или два этапа).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Комментарий: Вытяжение у пациентов с атланто-окципитальной дислокацией связано с 10% риском возникновения неврологических осложнений.
При изолированном переломе атланта без разрыва поперечной связки рекомендована только наружная фиксация, с разрывом связки (при атланто-аксилярной дислокации) – или наружная фиксация или окципитоспондилодез
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
При переломе С1 позвонка типа «Джефферсон» рекомендована фиксация с помощью аппарата Галло или окципитоспондилодез (приложение Г3).
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Вправление передних чреззубовидных и чрезсвязочных и задних чреззубовидных вывихов атланта в остром периоде травмы рекомендуется осуществлять одним из двух способов: 1) путем скелетного вытяжения; 2) открытого (хирургического) вправления. После вправления вывиха атланта рекомендовано производить атланто- аксиальный спондилодез, либо внешнюю фиксацию Гало-аппаратом, ортопедическим корсетом или торако-краниальной гипсовой повязкой на протяжении 10-12 месяцев.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
В случаях сдавления спинного мозга рекомендована декомпрессивная ламинэктомия и задний окципитоспондилодез или внешняя фиксация сроком на 3 - 6 месяцев.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
При переломе зубовидного отростка 1 типа рекомендована наружная фиксация сроком на 1 месяц.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
При переломе зубовидного отростка (типы 2, 3) пациентам старше 50 лет рекомендовано выполнение хирургического лечения (трансдентальная фиксация одним или двумя канюлированными винтами, фиксация Галло- аппаратом или задний атлантоаксиальный спондилодез – по методу Магерла или крючками и костным трансплантатом). Для пациентов моложе 50 лет рекомендуется жесткая наружная иммобилизация сроком от 3 до 6 месяцев.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Хирургическое лечение у пациентов с переломами зубовидного отростка 2, 3 типов рекомендуется: при смещении зубовидного отростка более, чем на 5 мм, раздроблении зубовидного отростка (Тип 2А), и\или невозможности достичь и удержать репозицию путем наружной иммобилизации. Рекомендовано наложение Гало-аппарата, репозиция, фиксация одним из способов: транспедикулярная С1-2-3, крючками С1-С3 с костным спондилодезом, комбинированый транспедикулярно-крючковой и костный спондилодез.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
При вывихе С2 позвонка с разрывом диска рекомендуется производить открытую репозицию С2 позвонка, дискэктомию С2-3 и передний спондилодез (оптимально– костью или кейджем и титановой пластиной). При повреждении и задних структур рекомендуется также задняя фиксация.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Выполнение наружной фиксации рекомендуется при изолированных переломах тела С2 позвонка без смещения отломков.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Лечение больных с комбинированными атланто-аксиальными переломами рекомендуется определять по особенностям перелома С2 позвонка. В большинстве случаев переломов С1-2 позвонков рекомендуется наружная иммобилизация. Сочетание перелома С1 позвонка с переломом С2 позвонка 2 типа с атланто-зубовидным интервалом 5 мм и более; перелома С1 позвонка в сочетании с переломом С2 позвонка по типу «перелома палача» с угловым смещением в сегменте С2-3 11° и более рекомендован один из трех вариантов хирургического лечения:
А) открытая передняя репозиция С2 позвонка, передний спондилодез С2-3 аутокостью или аллокостью, возможно кейджем с дополнительной фиксацией пластиной или без неё в комбинации с Гало-аппаратом или наружной фиксацией в послеоперационном периоде;
Б) окципитоцервикальный спондилодез,
В) комбинированный передний и задний спондилодезы.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
В случаях значительного раздробления С1 позвонка, при невозможности с помощью Гало-аппарата восстановить кольцо атланта рекомендовано выполнение окципитоцервикального спондилодеза.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3
3.2.4 Методы лечения больных с переломами позвонков шейного отдела позвоночника на уровнях С3 – С7
В случаях неосложненной травмы: При нестабильных переломах тел позвонков рекомендуется выполнить корпорэктомию сломанного\ых позвонка\ов, передний спондилодез аутокостью или аллокостью и титановой шейной пластиной. При отсутствии компрессии спинного мозга и его корешков костными отломками, в ряде случаев, рекомендовано удаление смежных со сломанным позвонком дисков и замещение их костными трансплантатами и фиксация пластиной. При переломах задних отделов позвонков с внедрением костных отломков в просвет позвоночного канала и компрессией спинного мозга или его корешков рекомендовано выполнение удаления внедрившегося отломка из позвоночного канала и только при нестабильном характере повреждения - задний спондилодез с использованием систем на основе ламинарных крючков или винтов для транспедикулярной фиксации или проведения их через боковые массы позвонков. При изолированных переломах дужек позвонков или одного суставного отростка рекомендуется наружная фиксация сроком 1,5 месяца.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
В случаях осложненной травмы:
А. При компрессионном переломе тел позвонков – передняя декомпрессия и спондилодез с фиксацией (спондилодез аутокостью/ПТП и пластиной).
Б. При переломе задних структур – задняя декомпрессия и фиксация (винтовой транспедикулярной, за боковые массы или ламинарной системой).
В. При повреждении всех трех опорных столбов – передняя декомпрессия и стабилизация (спондилодез аутокостью/ПТП и шейной пластиной).
Г. При повреждении более двух позвонков (соседних) – передняя декомпрессия, спондилодез аутокостью (или ПТП) и пластиной и задняя стабилизация транспедикулярной, за боковые массы позвонков или ламинарной системами. В ряде случаев бывает достаточно только передней декомпрессии и спондилодеза костью и пластиной.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
3.2.4 Лечение больных с вывихами шейных позвонков на уровне С3-С7
Рекомендуется максимально ранняя репозиция позвонков и стабилизация: удаление разорванного диска, открытое вправление вывихнутого позвонка и спондилодез аутокостью ( кейджем с костной крошкой, алло- или гетеротрансплантатом) и титановой шейной пластиной.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
В ряде случаев (при отсутствии по данным МРТ грыжи диска на уровне вывиха) рекомендована открытая задняя репозиция и задний спондилодез винтами за боковые массы позвонков, транспедикулярной системой или ламинарными крючками.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Лечение длительным вытяжением в постели рекомендуется в случае, когда более современные методы лечения недоступны или при тяжелом состоянии больного и отсутствии в просвете позвоночного канала травматической грыжи диска (по данным МРТ грыжа диска бывает у 1\3 пациентов). После наложения скелетного вытяжения за теменные бугры необходимы последующая коррекция положения головы, коррекция весовой тяги и рентгенконтроль. После вправления вывиха и стабилизации состояния больного рекомендуется выполнить операцию: удаление разорванного диска, передний спондилодез аутокостью (кейджем с костной крошкой, аллотрансплантатом) и титановой шейной пластиной.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
3.2.5 Лечение больных с повреждением позвоночной артерии при непроникающей шейной травме
При повреждении позвоночной артерии с клинической картиной ишемического инсульта в бассейне задней мозговой артерии рекомендуется внутривенное введение антикоагулянтов.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
При явлениях вертебробазилярной недостаточности вследствие повреждения позвоночной артерии рекомендуется наблюдение или лечение антикоагулянтами.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
При повреждении позвоночной артерии без клинических проявлений рекомендуется 3-х месячное клиническое наблюдение за пациентами.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
3.2.6 Методы лечения повреждений позвоночника и спинного мозга на грудном и поясничном уровнях без неврологического дефицита
Стабильные повреждения позвоночника. При компрессионных переломах тел грудных и поясничных позвонков типов А1 и А2 (особенно множественные) с кифотической деформацией более 25°, но не более 40° для грудного отдела и более 10-15° – для поясничного отдела позвоночника, при отсутствии сдавления спинного мозга, рекомендовано лечение одномоментной закрытой реклинацией на валике или с помощью различного типа реклинаторов. Рекомендуется постельный режим сроком на 2-4 недели и тораколюмбосакральная наружная фиксация сроком на 1-3 мес. Рекомендуется МРТ контроль через 3, 6 и 12 месяцев для исключения нарастания кифотической деформации и поздней компрессии спинного мозга. Альтернативой может служить вертебропластика, кифопластика и стентирование позвонков, особенно у лиц с остеопорозом. При переломах позвонков типа А2 и снижением высоты тела позвонка на 50 и более процентов рекомендуется: а) передняя реклинация с помощью лифтовых систем (протезов тела позвонка), спондилодез аутокостью и титановой пластиной или передней системой на основе стержней; или б) в течение первых 3 - 7 суток у молодых и 3 – 12 суток у пожилых – задний транспедикулярный спондилодез с реклинацией сломанного позвонка и, возможно, комбинация с одним из вариантов кифопластики.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Нестабильное повреждение позвоночника: при неосложненных (вид Е по ASIA) или осложненных (вида D по ASIA) компрессионных переломах грудного и поясничного отделов позвоночника (типы А2, А3) – рекомендуется выполнение передней реклинации (желательно с применением лифтовых систем – протезов тела позвонка), передний спондилодез ауто- или аллокостью и пластиной или передней системой на основе стержней. При наличии костных отломков или фрагментов межпозвонкового диска в позвоночном канале рекомендуется обязательное выполнение передней декомпрессии. При переломе типа А3.2 – рекомендован задний бисегментарный транспедикулярный спондилодез с одномоментной реклинацией сломанного позвонка. При неосложненных (вид Е по ASIA) или осложненных (вид D по ASIA) нестабильных дистракционных переломах (типы В1,B2,B3) рекомендован перкутанный (или открытый) тренспедикулярный спондилодез (или задняя стабилизация крючковой или гибридной (транспедикулярно- крючковой) системами). При разрушенной передней колонне рекомендовано дополнять операцию эндоскопическим или малоинвазивным передним спондилодезом с использованием видеоассистенции или специальных ранорасширителей. Рекомендуется постельный режим сроком до 1-3-х дней и тораколюмбосакральная наружная фиксация сроком на 1-3 мес. При неосложненных (вид Е по ASIA) или осложненных (вид D по ASIA) нестабильных ротационных повреждениях грудного или поясничного отделов позвоночника (типы С) рекомендуется применять заднюю открытую репозицию и фиксацию (транспедикулярную, ламинарную, гибридную), а при компрессии структур позвоночного канала – декомпрессию. Вторым этапом одномоментно или через некоторое время – эндоскопический или минимально инвазивный передний спондилодез.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
3.2.7 Методы лечения повреждений позвоночника и спинного мозга на грудном и поясничном уровнях с неврологическим дефицитом
Стабильное повреждение позвоночника: рекомендуется ляминэктомия, ревизия спинного мозга с проведением локальной гипотермии. При наличии кифотической деформации - реклинация и задняя стабилизация крючковой, транспедикулярной или гибридной (транспедикулярно-крючковой) системами. Рекомендуется постельный режим сроком до 1-3-х дней и тораколюмбосакральная наружная фиксация сроком на 1-3 мес.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Нестабильное повреждение позвоночника: рекомендуется выполнение ляминэктомии (или ляминэктомия с расширенной односторонней костотрансверзэктомией) с передней транспедикулярной декомпрессией позвоночного канала, ревизия спинного мозга, открытая
реклинация (и\или репозиция) и задний транспедикулярный, крючковой или гибридный (транспедикулярно- крючковой) спондилодез. Передний спондилодез костным трансплантатом, протезом тела позвонка, и, возможно, пластиной или передней системой на основе стержней рекомендуется выполнять одномоментно или через 2 - 3 недели после стабилизации состояния больного. Рекомендуется постельный режим сроком на 1-3 дня и применение тораколюмбосакральной наружной фиксации сроком на 1-2 мес.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарий: При выполнении корпорэктомии нецелесообразно использовать изолированный костный трансплантат или МЭШ без концевых пластин ввиду высокого риска развития несостоятельности спондилодеза, перелома костного трансплантата, прорезания МЭШем замыкательных пластин смежных позвонков, нарастания кифоза и перелома винтов. У всех больных с сопутствующим остеопорозом необходимо производить фиксацию (переднюю или заднюю) с использованием канюлированных винтов и одномоментной вертебропластикой через эти винты. У всех больных проведение заднего транспедикулярного спондилодеза необходимо производить, по возможности, с использованием малоинвазивных технологий: чрезкожной фиксации. Проведение переднего спондилодеза целесообразно производить эндоскопически или с помощью миниторакотомии и эндоскопической ассистенции. У пострадавших с тяжелой сочетанной травмой в первые 72 часа рекомендуется хирургическая коррекция и стабилизация позвоночника с использованием перкутанных транспедикулярных, крючковых или гибридных (винтовых и крючковых) систем и задний спондилодез. При наличии показаний к переднему спондилодезу его выполнение возможно через 1-2 недели после полной стабилизации состояния пострадавшего до состояния средней тяжести или удовлетворительного и компенсации функций основных систем жизнеобеспечения. При изолированной травме позвоночника возможно проведение хирургического лечения из переднего, заднего или комбинированного (переднего и заднего) доступов в один или в два этапа.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3).
3.2.8 Тактика лечения больных с колото-резанными, огнестрельными и минно-взрывными ранениями позвоночника
Рекомендовано выполнение тщательной ПХО входного (и выходного) отверстий:
• удаляют инородные тела и берут посевы из раны и инородных тела на микрофлору и чувствительность к антибиотикам;
• производят менингомиелорадикулолиз;
• восстановливают просвет позвоночного канала и целостность ТМО;
• при нестабильном повреждении позвоночника выполняют его стабилизацию;
• при загрязнении раны и возможной ликворее – устанавливают дренаж на пассивный отток через контраппертуру;
• при повреждении ТМО устанавливают поясничный дренаж в послеоперационном периоде до
2-5 суток (в зависимости от воспалительной реакции);
• с первых минут после госпитализации назначают антибактериальную терапию широкого спектра в комбинации с профилактикой анаэробной инфекции;
• рекомендовано назначение ГБО, ЛФК, массажа с первых суток с момента операции.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
3.2.9 Тактика лечения больных с множественными и многоуровневыми повреждениями позвоночника
Вариантов сочетания множественных повреждений позвоночника несколько:
1. Один или несколько позвонков имеют осложненный характер перелома, и еще один или несколько
– неосложненный.
2. Один или несколько позвонков имеют неосложненный нестабильный характер повреждения и один или несколько позвонков– стабильные повреждения.
3. Многоуровневые повреждения позвоночника могут быть в следующих сочетаниях:
4. Один уровень – осложненная травма, второй – неосложненная, повреждение позвоночника - стабильное.
5. Один уровень – осложненная травма, другой– неосложненная нестабильная.
6. Оба уровня – осложненная травма позвоночника.
7. Оба уровня неосложненная нестабильная травма позвоночника.
8. Один уровень – неосложненная нестабильная травма, второй– неосложненная стабильная.
При определении очередности хирургического вмешательства на разных уровнях рекомендовано руководствоваться следующими приоритетами. В первую очередь хирургическому вмешательству подвергают уровень осложненной травмы, далее - уровень нестабильного и/или неосложенного повреждения. При прочих равных условиях первым следует оперировать краниальный уровень. При хирургическом лечении рекомендуется соблюдать следующие принципы:
1. При близлежащих уровнях повреждения операцию выпоняют из одного доступа (если между поврежденными позвонками 3 и менее неповрежденных позвонков).
2. При наличии между поврежденными позвонками 4 и более интактных позвонков доступ к каждому поврежденному позвонку выполняют из разных разрезов, избегая соединения ран. В случае нагноения одной раны это поможет избежать нагноения второй.
3. При наличии полного повреждения спинного мозга на двух различных уровнях (клинически или по данным КТ, МРТ), рекомендуется оперировать оба уровня и на каждом из них, производить полную декомпрессию позвоночного канала, восстановление ликвороциркуляции (при повреждении ТМО – выполнять ее пластику) и заканчивать операцию транспедикулярной (или в сочетании с ламинарной) фиксацией. Обязательно стабилизацию дополнять передним спондилодезом.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
| Назад | Оглавление | Далее |