Медицинская реабилитация
Тактика хирургического лечения позвоночно-спинномозговой травмы в остром периоде
А. М. Янковский, Г. В. Земский, В. А. Сергеев, Е. П. Попов
Городская больница № 26 (главный врач Е. С. Железняк), Санкт-Петербург
Предлагается тактика обследования и лечения больных с осложненной травмой позвоночника в условиях ургентной нейрохирургической службы. Практическое использование предлагаемой тактики в городской многопрофильной больнице № 26 (Санкт-Петербург) у 207 больных с позвоночно-спинномозговой травмой позволило значительно улучшить результаты лечения этой тяжелой категории больных.
Использовался широкий диапазон оперативных вмешательств на позвоночнике. По результатам лечения удовлетворительные и хорошие результаты были достигнуты у 188 (85,9%) пациентов.
Несмотря на проводимую в нашей стране и за рубежом работу по борьбе с травматизмом, число повреждений позвоночника и спинного мозга неуклонно растет, особенно в структуре травматизма от средств городского транспорта [5, 8]. Так, согласно данным литературы, в настоящее время удельный вес переломов позвоночника в общей структуре травмы скелета составляет от 2 до 17,7% [7, 8]. При этом повреждения спинного мозга или его корешков в этой группе больных составляют около 20% [5].
Остается высокой и летальность среди больных с осложненной травмой позвоночника, которая, по данным сводной статистики, составляет 34,4% [10], а инвалидность вследствие перенесенной позвоночно-спинномозговой травмы доходит до 89,8% [1].
Очевидно, что отраженные показатели наглядно иллюстрируют не только тяжесть этого вида травмы, но и актуальность данной проблемы в отношении совершенствования методов хирургического лечения.
Вместе с тем, несмотря на значительные успехи в области хирургии позвоночно-спинномозговой травмы, вопросы оптимизации тактики лечения этих больных в остром периоде недостаточно отработаны и имеют различную трактовку, что, на наш взгляд, значительно влияет на исход лечения этой категории больных. С учетом последнего в отделении нейрохирургии многопрофильной больницы № 26 мы разработали и применяем в практической работе схему лечения больных с осложненной травмой позвоночника. В основу разработанной схемы легли рекомендации ведущих вертебрологических центров, а также собственный практический опыт [2-4, 6, 8, 10, 11].
Задачи и способы оценки состояния больных с позвоночно-спинномозговой травмой
| Задача | Оценка | Способ |
|---|---|---|
| Общая оценка тяжести травмы | Оценка гемодинамики соматического статуса и характера сопутствующих повреждений | Лабораторные показатели. Осмотр специалистов |
| Характеристика неврологических расстройств | Двигательные, чувствительные, вегетативные, тазовых органов | Неврологический осмотр. Оценка по шкале АSIА/АМSOР |
| Характер перелома | Костные структуры позвонков | Обзорная спондилограмма в прямой и боковой проекциях |
| Характеристика поврежденного сегмента позвоночника |
Наличие деформации, наличие нестабильности, характер кифоза | Величина по СОВВ, величина смещений, угловой, пологий |
| Характеристика позвоночного канала | Деформация канала, деформация оболочечных пространств, проходимость | Миелография, ликвородинамические пробы. лабораторные исследования ликвора |
Исходя из данных предварительного обследования, необходимо решение следующих задач:
Общехирургических: определение объема вмешательства в зависимости от состояния больного и выбор наиболее рационального доступа.
Нейрохирургических: есть ли необходимость в декомпрессии и ревизии спинного мозга.
Ортопедических: выбор метода стабилизации позвоночника, коррекции посттравматического кифоза и профилактика дегенеративных изменений в дальнейшем.
Материал и методы. Всего в период с 1995 по 1999 г. под нашим наблюдением находилось 207 пациентов с позвоночно-спинномозговой травмой в возрасте от 17 лет до 71 года (средний возраст 37.6 года), из них мужчин - 163 (78.7%), женщин - 44 (21,3%).
По локализации повреждения: травма шейного отдела позвоночника была у 79 (38,1%), грудного отдела - у 41 (19,8%) больного, грудопоясничного (Th12-L1) - у 61 (29,5%) и поясничного - у 26 (12,696) больных.
Все больные поступили в ургентном порядке и имели неврологические отклонения разной степени выраженности.
Клинические исследования включали оценку степени нарушения витальных функций, соматического статуса и сочетанных повреждений с привлечением реаниматологов, хирурга общего профиля, уролога и травматолога, а на основании результатов комплексной оценки определяли возможность и объем предполагаемого вмешательства.
Неврологический статус оценивался по стандартным клиническим методам с последующим распределением больных по однотипным группам согласно принятой в 1992 г. Международным обществом параплегии классификации спинальной травмы АSIА/АМSOР [9].
При поступлении всем больным проводилась спондилография в прямой и боковой проекциях в положении лежа. Оценивали общий характер повреждения позвонков по рентгенологическим признакам системы АВСS, вид (угловая, пологая) и локализацию посттравматической деформации, ее протяженность и величину, характер нестабильности позвоночных сегментов.
Миелография проводилась по стандартным методикам с использованием неионного контрастного препарата омнипак, выполнялись ликвородинамические пробы. Кроме этого, в ряде случаев проводилось компьютерно-томографическое (КТ) и КТ-миелографическое исследование позвоночника на аппарате 4000G фирмы "General Еlektric".
Основные положения разработанной тактической схемы лечения позвоночно-спинномозговой травмы отражены в таблице и на рис. 1, 2.
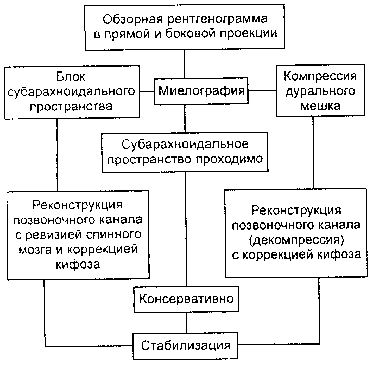
Рис. 1. Тактика обследования и хирургического лечения компрессионных и компрессионно-оскольчатых переломов позвоночника, осложненных нарушением функции спинного мозга в грудном и поясничном отделах позвоночника.
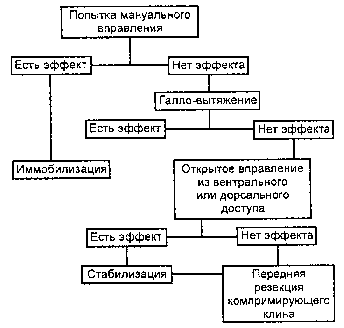
Рис. 2. Тактика лечения больных с изолированными вывихами в шейном отделе позвоночника (при переломовывихах исключается попытка закрытого вправления; при отсутствии навыков мануального вправления вывихов в шейном отделе позвоночника следует исключить данный этап).
Согласно разработанному тактическому подходу, показания к оперативному лечению были определены у 81 (39,1%) больного, консервативное лечение проведено 110 (53,1%) пациентам, одномоментное закрытое вправление вывихов позвонков в шейном отделе позвоночника - у 5 (2,49%), закрытое вправление при помощи краниального вытяжения - у 11 (5,3%) пациентов.
В группе оперированных больных (81) в острый период позвоночно-спинномозговой травмы (до 3 сут) оперативное вмешательство произведено у 60 (74,1%), отсроченные операции (более 3 сут) выполнены 21 (25,9%) пациенту.
По характеру оперативных вмешательств больные были распределены следующим образом: изолированная коррекция посттравматического кифоза и стабилизация дистрактором (контрактором) Харрингтона - 19 больных (23,4%), при этом в сочетании с задним спондилодезом - 17: передняя декомпрессия спинного мозга с последующим корпородезом аутокостью (фрагменты ребра, крыла подвздошной кости, большеберцовой кости) - 20 (24,7%); передняя декомпрессия спинного мозга с последующим корпородезом и внеочаговой задней фиксацией дистрактором Харрингтона (одномоментно) - 18 (22,2%); экстирпация (удаление тела и задних отделов позвонка), корпородсз и внеочаговая фиксация дистрактором Харрингтона - 2 (2,5%); ламинэктомия с ревизией спинного мозга, пластикой твердой мозговой оболочкой и задней стабилизацией - 4 (4,9%); открытое вправление вывиха позвонков в шейном отделе, корпородез - 11 (13,6%); корпорэктомия, корпородез в шейном отделе - 7 (8,6%).
Результаты и обсуждение. Оценка динамики неврологических расстройств по классификации АSIА/АМSOР среди всех больных показала полный регресс неврологической симптоматики у 126 (60,9%) больных (рис. 3). Летальный исход отмечался у 19 (9,2%) больных.
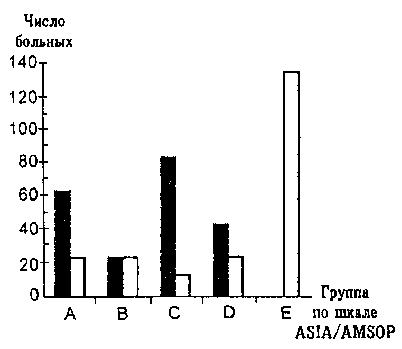
Рис. 3. Динамика неврологических расстройств по шкале АSIА/АМSOР до и после лечения среди всех больных (n=207).
Темные столбики - до лечения, светлые - после лечения.
При проведении анализа летальности было выявлено, что у 9 больных с повреждением шейного отдела позвоночника смерть наступила вследствие восходящего отека спинного мозга и у 10 - по причине тяжелых сочетанных повреждений.
Показатели лечения по разработанной схеме: неудовлетворительные результаты (летальность) - 9,2% (19 пациентов); удовлетворительные результаты (частичный регресс неврологической симптоматики или расширение двигательного режима и возможности к самообслуживанию у больных с отсутствием неврологической динамики) - 29,6% (62 пациента); хорошие результаты (полный регресс неврологической симптоматики) - 60,9% (126 пациентов).
Вывод. Мы отдаем себе отчет о том, что данная схема не может быть универсальной для всех возможных вариантов осложненной травмы позвоночника и не ставили перед собой такой задачи. Однако попытка унифицировать тактику лечения этих больных в условиях ургентной нейрохирургической службы позволила нам значительно улучшить результаты лечения этой категории больных.
Литература
1. Гориневская В. В. Основы травматологии. - М.. 1953. - Т. 3. - С. 559.
2. Гэллч Р. Л., Спайт Д. У., Симон Р. Р. Неотложная ортопедия (позвоночник): Пер. с англ. - М., 1995.
3. Коваленко К. Н., Шапкова Е. Ю., Янковский А. М., Муткии А. Ю. // Материалы Всероссийской научно-практической конференции детских ортопедов-травматологов: Тез. докл. - СПб.; Казань, 1996. - Т. 1. - С. 33-35.
4. Коновалов А. П., Лихтерман Л. Б., Потапов А. А. Нейротравматология. - М., 1994.
5. Лившиц А. В. Хирургия спинного мозга. - М., 1990.
6. Селиванов В. П., Никитин М. Н. Диагностика и лечение вывихов шейных позвонков. - М., 1971.
7. Фомичев Н. Г., Рабинович С. С., Рамих Э. А. и др. // Материалы международной конференции "Медицина катастроф": Тез. докл. - М., 1990. - С. 231.
8. Цчвьян Я. Л. Повреждения позвоночника. - М., 1971.
9. Шевелев И. Н., Яриков Д. Я., Басков А. В. // Вопр. нсйрохир. - 1997. - № 4. - С. 19-22.
10. Austin G. M. The Spinal Cord. - New York, 1990.
11. Winter R. B., Lonslein 1. W., Denis F. et al. Atlas of Spine Surgery. - Philadelphia, 1995.
Комментарий. В работе предложена тактика обследования и лечения больных с осложненной травмой позвоночника в условиях нейрохирургической службы на базе городской многопрофильной больницы.
Авторы попытались создать собственный алгоритм оказания ургентной помощи больным с травматическим поражением позвоночника и спинного мозга. Во многом он соответствует современным представлениям о лечении осложненной травмы позвоночника, однако не лишен также и некоторых недостатков.
Комментируя работу, необходимо прежде всего подчеркнуть то, что в случае острой травмы позвоночника специализированную помощь можно начинать только после стабилизации витальных функций. Поэтому, как справедливо указывают авторы, вопрос об ургентной операции на позвоночнике в случае сочетанных повреждений может быть решен только после осмотра больного реаниматологом, хирургом общего профиля, травматологом и урологом.
Как совершенно правильно утверждают авторы, вопрос о тактике хирургического лечения должен решаться после тщательного обследования больного и основными критериями здесь должны быть неврологическая симптоматика и рентгенологические признаки деформации позвоночника, степени и характера сужения позвоночного канала, нестабильности перелома. И здесь чрезвычайно важно, что авторы пытаются стандартизировать свою работу, используя классификацию АSIА/АМSOР для исследования неврологического статуса больного и классификации АВСS для изучения степени угловой деформации позвоночника и характера сдавления дурального мешка. К сожалению, авторы не приводят их в статье и не дают литературную ссылку на последнюю классификацию. Это значительно осложняет понимание статьи.
Однако, останавливаясь на этом принципиальном вопросе, необходимо сказать, что в настоящее время в мире за последние 2 года принята новая Чикагская классификация повреждения позвоночника (Меуer, 1966-1997). В 1997 г. она рекомендована Международным обществом нейротравматологов для широкого применения. Она включила в себя наиболее распространенную среди нейротравматологов классификацию Denis (1983). Эта классификация, как и альтернативная им классификация АО (Маgerl, 1989), принятая травматологами, содержит четкие алгоритмы хирургической тактики в зависимости от характера повреждения позвоночника.
Основными методами для определения степени компрессии спинного мозга были ликвородинамические пробы и миелография. Следует отметить, что в настоящее время в связи с появлением водорастворимого контрастного вещества для проведения мислографии, широким внедрением методов компьютерной (КТ) и магнитно-резонансной (МРТ) томографии ликвородинамические пробы не могут служить основным методом исследования. При отсутствии МРТ, которая является наиболее адекватным методом для определения степени поражения спинного мозга и степени компрессии дурального мешка, можно использовать не менее информативные методы КТ или миелографии в сочетании с КТ.
Из статьи непонятно, по каким косвенным признакам определялась нестабильность позвоночника и что являлось показанием к его стабилизации, в каких случаях проводилась передняя и в каких - задняя стабилизация позвоночника.
Говоря о задней стабилизации, авторы использовали дистракторы Харрингтона. которые применялись достаточно широко в конце 70-х, начале 80-х годов. С конца 80-х годов их полностью заменила транспедикулярная фиксация как более щадящий и совершенный метод, позволяющий более эффективно фиксировать только поврежденные сегменты позвоночника, что практически невозможно при использовании дистракторов Харрингтона.
Говоря о тактике лечения больных с повреждением шейного отдела позвоночника, необходимо сказать, что закрытое вправление позвонков чрезвычайно опасно и в клинической практике проводиться не должно. Это связано с тем, что во время манипуляции возможно вторичное повреждение спинного мозга элементами межпозвонкового диска, находящимися в позвоночном канале и костными фрагментами тела позвонка. Для устранения вывиха или подвывиха рекомендуется проведение вытяжения за теменные бугры с последующей корпорэктомией или дискэктомией и открытым вправлением позвонков с последующим корпородезом и, по возможности, дополнительной фиксацией тех позвонков металлической монокортикальной пластиной.
А. В. Басков (Москва)