Физкультура
2. Питание и кормление
2.1. Основные принципы лечебного питания
Одним из основных принципов лечебного питания является сбалансированность пищевого рациона, то есть соблюдение оптимального соотношения белков, жиров, углеводов, витаминов, минеральных жидкостей и воды при обеспечении суточной потребности человека в питательных веществах и энергии.
Среднее содержание белков в суточном рационе должно составлять 80-100 г, минимальное – 40 г (Гребенев А.Л. и соавт., 1999). Растительных продуктов для восполнения потребности организма человека в белках недостаточно, поэтому в пищевой рацион необходимо включать продукты животного происхождения (мясо, рыба, яичный белок, молоко). При недостаточном поступлении белков снижаются защитные силы организма. Однако в тех случаях, когда заболеванию головного мозга сопутствует недостаточность функции печени или почек, потребление белков с пищей необходимо значительно снизить.
Доля жиров в пищевом рационе должна составлять 30-35% от общей энергетической ценности (в среднем 70-105 г в сутки), при этом не менее трети отводится жирам растительного происхождения. Избыток животных жиров неблагоприятен в плане повышения риска развития сердечно-сосудистых заболеваний. Следует учесть, что жиры легко образуются из углеводов, поэтому избыточный прием углеводов приводит и к увеличению потребления организмом жиров.
Оптимальное содержание углеводов в суточном пищевом рационе в среднем составляет 400-500 г. Избыточное потребление углеводов приводит к ожирению, в то время как недостаточное поступление углеводов ведет к усиленному окислению собственных липидов организма и расщеплению тканевых белков, что отрицательно сказывается на здоровье. Однако у больных сахарным диабетом (нередко встречающемся у больных инсультами) содержание углеводов в пище снижают.
Помимо белков, углеводов и жиров в суточный рацион обязательно включают в среднем 1,5 литров воды, а также витамины и микроэлементы.
Помимо этих веществ в питание необходимо также вводить и так называемые балластные вещества (пищевые волокна), представляющие собой пустые клеточные оболочки растений. В кишечнике они связываются с водой и набухают, увеличивая тем самым объем кишечного содержимого и двигательную функциюб кишечника.. балластные вещества также необходимы для связывания и выведения токсических веществ, образующихся в самом организме в процессе его жизнедеятельности. В сутки человеку рекомендуется потреблять не менее 30-40 г пищевых волокон. такими балластными веществами особенно богаты овощи и фрукты (свекла, сливы, черная смородина, яблоки), сухофрукты (чернослив), овсяная и гречневая крупы, сушеные грибы, бобовые (зеленый горошек), хлеб из муки грубого помола.
Оптимальным считается четырехразовый режим питания, при котором завтрак включает в себя 25% суточного рациона, второй завтрак т- 15%, обед – 35% и ужин – 25% (Гребенев А.Л. и соавт., 1999).
Подбор варианта лечебного питания (диеты, или стола лечебного питания) в условиях лечебного учреждения подбирается врачом с учетом тех заболеваний, которыми страдает пациент наряду с поражением головного мозга. При выписке больного из стационара ухаживающим за ним родственникам важно узнать у врача, какие продукты больному рекомендуется исключить из его рациона и какие способы приготовления пищи предпочтительнее для него применять.
2.2. Помощь больному с нарушением глотания
Одним из серьезных последствий повреждения головного мозга может быть расстройство глотания (дисфагия), то есть нарушение прохождения пищи и жидкости через рот, глотку и пищевод в желудок. Так, например, инсульт приводит к нарушениям глотания той или иной степени выраженности у ?-? больных.
Нервные центры, отвечающие за регуляцию акта глотания, расположены в стволе головного мозга. Дисфагию может вызвать как повреждением ствола мозга, так и повреждение больших полушарий головного мозга, контролирующих работу этих нервных центров.
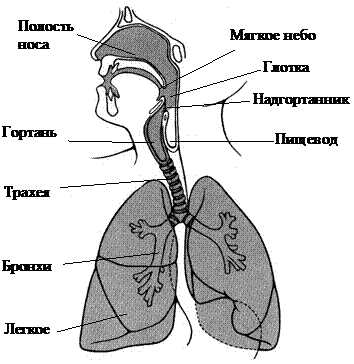
Рис. Анатомические соотношения полости рта, носа, глотки и гортани
Нарушения нервной регуляции вызывают слабость или дискоординация самых разных мышц, принимающих участие в акте глотания (Рис.2.2.), что приводит к разным вариантам дисфагии. Так, ослабление смыкания губ вызывает слюнотечение и выпадение пищи изо рта, слабость мышц щек служит причиной скопления пищи за щекой, а слабость мышц языка вызывает трудности формирования и продвижения пищевого комка (что благоприятствует просачиванию жидкости в глотку над спинкой языка и попаданию ее в гортань еще перед глотком). Ослабление движений корня языка кзади может способствовать сохранению остатков пищи в полости рта после глотка. У других больных наблюдается недостаточное закрытие гортани при проглатывании пищи, либо ухудшение сокращения мышц глотки или пищевода с накоплением пищи на входе в пищевод, приводящее к попаданию частиц пищи во вновь открывшуюся после глотка гортань.
Во всех перечисленных случаях существует высокий риск аспирации пищи, то есть попадания пищи и содержащихся в ней бактерий в дыхательные пути. Аспирация пищи в бронхи и в легкие, в свою очередь, способствует развитию аспирационного воспаления легких (пневмонии), возникновения очага нагноения (абсцесса) в легких, а иногда приводит к удушью (асфиксии) и смерти больного. Аспирация пищи может произойти незаметно для больного и окружающих в том случае, когда она не вызывает кашля. В таком случае она представляет особую опасность для развития осложнений.
О дисфагии и угрозе аспирации пищи свидетельствует попадание жидкой пищи в нос, кашель (он защищает дыхательные пути от аспирации), чихание, поперхивание при еде.
Из числа больных с инсультами или черепно-мозговыми травмами вероятность дисфагии наиболее высока у больных с тяжелыми полушарными или стволовыми повреждениями головного мозга и/или с нарушением сознания.
2.2.1. Выявление расстройств глотания
Выявление нарушений глотания у больных с поражением головного мозга входит в задачу врачей и среднего медицинского персонала. Однако ухаживающим за больным родственникам также важно помнить о признаках, указывающие на расстройства глотания или их риск.
1) Для выявления нарушений глотания прежде всего спросите больного о наличии затруднений при приеме пищи, задав вопросы такого типа: Ощущаете ли Вы затруднения при глотании твердой пищи или жидкости?; Попадает ли во время еды жидкая пищи в нос?; Уточните, что происходит при глотке? Возникает ли у Вас кашель, ощущение задержки пищи в горле или чувство нехватки воздуха при глотке?; Что облегчает Вам глотание?
Следует уточнить может ли пациент произвольно покашлять, вовремя проглотить слюну (не допуская её истечения изо рта), облизать губы, свободно дышать.
2) Далее, обратите внимание на особенности пищевого поведения больного, часто связанные с трудностями при глотании, такие как:
- Увеличение продолжительности акта еды;
- Потеря интереса к еде, плохой аппетит или отказ от пищи;
- Избегание специфических типов пищи, например жесткой и сухой пищи, такой как печенье;
- Беспокойство по поводу предстоящего приема пищи/жидкостей.
3) И, наконец, понаблюдайте за больным во время пробного кормления (питья и приема твердой пищи) для того, чтобы вовремя заметить признаки, указывающие на высокую вероятность наличия у него расстройств глотания. Это наблюдение осуществляется за больным во время его пробного кормления. Такую проверку глотания можно проводить лишь при условии, если пациент находится в ясном сознании, бодрствует, посажен, способен контролировать положение головы и готов к общению. Больного нужно поддерживать так, чтобы он ровно сидел в вертикальном положении со слегка наклоненной вперед головой. Особую осторожность следует соблюдать при оценке глотания у больных с уже имеющимися заболеваниями дыхательной системы, поскольку у таких пациентов самая незначительная аспирация представляет очень большую опасность.
Вначале попросите больного проглотить примерно 50 мл воды, начиная с 5 мл. Для этого можно последовательно поить больного с чайной ложечки, оценивая глотание как минимум первых трех ложек, либо же контролировать объем и скорость поступления воды с помощью питьевой трубочки, используя ее как пипетку. Не следует давать больному держать чашку или стакан с водой самому, так как он может попробовать выпить ее всю сразу, рискуя при этом аспирировать жидкость. За каждым глотком пациента наблюдайте. Обратите внимание на кашель, указывающий на неблагополучие при глотании и одновременно защищающий дыхательные пути от аспирации. Однако нередко у больных с дисфагией кашель не возникает из-за нарушений, вызванных самим заболеванием головного мозга. В таких случаях пропустить аспирацию жидкости особенно легко. Поэтому после каждого глотка также попросите больного произнести тянущийся гласный звук (например, ах). Изменения в голосе больного (появление гнусавости, охриплости, влажных или булькающих звуков), возникновение кашля, шумного дыхания или удушья после глотания могут свидетельствовать об аспирации.
После успешного проглатывания первых трех ложек жидкости оцените успешность проглатывания ? стакана воды по описанным выше критериям. На этом этапе чашку или стакан, наполовину наполненный водой, можно дать в руки самому больному. Объясните пациенту, что он должен начать с маленьких глотков, не следует пить всю воду залпом. Если проблем во время теста не возникает – можно разрешать больному пить самостоятельно.
После проверки глотания жидкости оцените возможность глотания твердой пищи. Обратите внимание, не выпадает ли пища изо рта (это может быть следствием того, что у больного плохо смыкаются губы или его язык давит вперед во время глотка (вместо нормальных движений вверх и назад). Сразу после глотка обследуйте полость рта больного: при слабости языка пища может откладываться между щекой и деснами или между нижней губой и деснами.
В целом, о высокой вероятности дисфагии свидетельствуют следующие признаки, появляющиеся во время питья и приема пищи:
- Кашель или покашливание до, во время или после глотка;
- Изменение качества голоса во время или после глотания, например, влажный голос, булькающий голос, хрипота, временная потеря голоса;
- Затрудненное дыхание, прерывистое дыхание после глотания;
- Затруднения при жевании;
- Слюнотечение или неспособность сглатывать слюну;
- Выпадения пищи изо рта во время еды;
- Срыгивание;
- Смазанная речь
Если больной жалуется на нарушения глотания, либо если при наблюдении выявляются какие-то из вышеперечисленных признаков, важно незамедлительно обратиться к врачу для дальнейшего обследования и лечения пациента. При необходимости больному устанавливают назогастральный зонд или гастростому и осуществляют кормление через них. Жидкости также можно вводить внутривенно, однако такое восполнение энергетических затрат организма осуществляется лишь медицинским персоналом.
В тех же случаях, когда, несмотря на расстройства глотания, врачи разрешают больному питание через рот, очень важно соблюдать некоторые правила кормления больного. Эти же правила необходимо соблюдать и при кормлении больных с повреждениями головного мозга, у которых отмечается повышенный риск дисфагии.
2.2.2. Рекомендации по кормлению больных
Прежде всего, выясните у больного, хочет ли он завтракать, обедать и ужинать в кругу семьи за общим столом, либо предпочитает это делать в одиночестве. В любом случае обеспечьте больному во время приема пищи максимально комфортную, спокойную и доброжелательную атмосферу, а также устраните лишние источники шума (выключите телевизор, радио, а при желании больного - изолируйте его от окружающих людей) так, чтобы он мог сосредоточиться на еде. Предоставьте больному с нарушенным глотанием достаточное время для приема пищи. Позволяйте больному есть и пить медленно. Не торопите его. Важно, чтобы во время приема пищи пациент чувствовал себя безопасно и получал удовольствие.
Обеспечьте оптимальное положение больного. Правильной позе придается очень большое значение в предупреждении аспирации пищи во время глотания.
Если это только возможно, больной должен во время еды сидеть в кресле.
При кормлении больного в положении сидя в кресле подготовьте заранее подушки для поддержания позы больного, удобный стол и нескользящий коврик на него. Усадите больного так, чтобы его ноги стояли на ровной поверхности или на полу, туловище находилось в вертикальном положении, а руки были свободны. Если больной способен сидеть во время еды на стуле, он может также наклониться вперед и опереться о стол. Наклон туловища вперед будет препятствовать запрокидыванию головы. Голова больного должна находиться по средней линии в нейтральной позиции, а шея быть слегка (но не чрезмерно!) согнутой, что помогает защитить воздухоносные пути и препятствует случайному попаданию пищи в трахею.
Используйте подушки, чтобы поддержать пациента в правильном положении для того, чтобы он мог сосредоточить свои силы на процессе глотания, а не на удержании нужной позы.
Сядьте сбоку от пациента и поддерживайте его рукой. В этом случае его руки будут свободны для еды и питья.
Учите человека держать голову прямо, на одной линии с телом, когда он проглатывает пищу или жидкость. Если его голова будет запрокинута, ему будет трудно глотать. Если больной не может самостоятельно удерживать голову, поддерживайте его сзади за шею и плечи, так чтобы препятствовать запрокидыванию головы и помочь больному контролировать положение языка. Не допускайте запрокидывания головы пациента назад во время кормления! Если же, напротив, голова больного чрезмерно наклоняется вперед, поддерживайте его подбородок своей рукой снизу либо используйте специальный фиксирующий воротник для поддержания головы.
Если больной всегда поворачивает голову в какую-нибудь одну сторону, сядьте рядом с ним, но с другой стороны, и рукой поверните его голову к себе.
Для защиты дыхательных путей во время глотания некоторым больным помогает поза подбородок к груди, а больным с односторонней слабостью мышц языка - небольшой поворот головы в сторону поражения при проглатывании.
При кормлении больного в постели(в том случае, когда онне может быть пересажен в прикроватное кресло) придайте ему удобное полувертикальное положение в кровати. Для этого приподнимите пациента на изголовье, поддерживая его подушками таким образом, чтобы расположить туловище по средней линии. Голова и шея должны быть расположены с легким наклоном. Колени больного следует слегка согнуть, подложив под них валик/подушку. Никогда не следует кормить лежащего человека!.
При необходимости периодически помогайте больному осуществить туалет полости рта - регулярно удаляйте скапливающуюся во рту слизь и слюну с помощью влажной салфетки. Помните о том, что для поддержания чистоты полости рта зубы и протезы больного необходимо чистить как минимум два раза в день.
При кормлении пациента с нарушением глотания придерживайтесь следующих правил.
- Приступайте к кормлению больного и к обучению его правилам приема пищу только после того, как сами получите инструкции от медицинского персонала.
- Научите человека брать пищу и подносить ее ко рту рукой или сразу двумя руками. Если он может пользоваться для еды ложкой, сделайте ручку ложки толще — так человеку будет легче удержать ее. Для этих целей вы можете использовать кусок резинового шланга или сделать ручку из дерева.
- Если больной не может всасывать жидкость, научите его пить с ложки.
- Посоветуйте больному брать в рот за один раз лишь небольшое количество пищи или жидкости.
- Научите пациента подносить пищу или жидкость к середине рта, а не сбоку, и брать пищу в рот, используя губы, а не зубы.
- Порекомендуйте больному держать губы сомкнутыми, а рот закрытым, когда он жует или проглатывает пищу. Если нижняя губа пациента опускается вниз, научите его поддерживать ее пальцами.
- Обратите внимание больного на важность полного опорожнения ротовой полости после каждой ложки или куска пищи во избежание откладывания пищи на стороне слабых мышц языка или щеки. Пациент должен пальцем подмести поврежденную сторону и удалить пищу после каждого глотка. Это поможет предупредить аспирацию.
- Не давайте напитки вместе с твердой пищей. Напитки должны даваться до или после нее для того, чтобы снизить риск аспирации. Если же давать больному твердую и жидкую пищу одновременно, то жидкость будет проталкивать твердую пищу вниз по глотке, и пациент либо станет глотать плохо прожеванную пищу, либо поперхнется жидкостью.
- Когда больной старается есть тем способом, которому вы его обучаете, похвалите его, чтобы ему захотелось учиться дальше.
- Если Вы заметили, что у больного возникли проблемы при проглатывании пищи, попросите его откашляться. Это защищает дыхательную систему.
- После кормления больного осмотрите полость его рта, так как оставшаяся в ней пища может быть аспирирована.
- Не следует кормить пациента, если у Вас возникают сомнения по поводу его возможностей глотания. В таком случае незамедлительно обратитесь к врачу.
Поскольку опасность аспирации сохраняется некоторое время и после еды, необходимо удерживать больного в вертикальном положении в течение 30 - 40 минут после приема пищи.
2.2.3. Выбор пищи
Диету больному подбирают, исходя из имеющегося у него заболевания и его собственных пищевых предпочтений.
Старайтесь, чтобы еда выглядела аппетитной и приятно пахла. Кроме того, постарайтесь, чтобы она была достаточно теплой, так как пациентам с дисфагией требуется длительное время для приема пищи. Если же больной не ощущает температуры пищи или, наоборот, имеет повышенную чувствительность к теплой пище, кормите его пищей комнатной температуры.
При нарушениях глотания легче проглатывать пищу консистенции пудинга, то есть достаточно жидкую и однородную, чтобы не жевать, и одновременно достаточно густую, чтобы формировать пищевой комок, пищу. Такая полужесткая пища переносится больными с нарушениями глотания лучше всего, так как она стимулирует чувствительность слизистой рта и улучшает возможность глотания. Поэтому предпочтение при кормлении больных с нарушениями глотания отдается такой пище, как запеканка, густой йогурт, протертые фрукты и овощи, приготовляемые каши. Йогурт и прессованный творог не просто хорошо переносятся, но и являются хорошими источниками кальция.
Рубленая полужесткая пища предпочтительнее по сравнению с пюре, так как в ней больше структурных частиц, стимулирующих глотание. Пища в виде пюре менее предпочтительна еще и по той причине, что больному трудно определить, что он ест; к тому же полный рот пюре может привести к аспирации.
Ниже приведены виды пищи, которые глотать наиболее легко (Камаева О.В. и соавт., 2003).
Виды пищи, которые легко глотать:
Корнеплоды овощей: нарезанная кубиками или размятая репа, брюква, пастернак, морковь, картофель.
Другие овощи: цветная капуста, брокколи, авокадо.
Картофель: сваренный, испеченный, размятый (с маслом).
Мясо: фарш, очень тщательно нарубленное мясо (отбивная) с подливкой.
Рыба: испеченная или приготовленная на гриле с соусом. Предпочтительна рыба однородной структуры, такая, как камбала, сардины, в т. ч. в томатном соусе (менее желательна рыба слоистой структуры, такая как пикша и треска, так как она обычно бывает слишком твердой).
Яйца: омлет, яичница.
Фрукты: бананы, печеные яблоки, яблочное пюре, зрелые яблоки, зрелые груши.
Десерты: мороженое, мягкий щербет, муссы, желе, рисовый пудинг, йогурт, крем (включая яичный крем), соевый пудинг.
Молочные продукты: мягкие сыры.
Каши: овсяная; более твердые каши необходимо разваривать с молоком.
Значительно труднее при нарушениях глотания принимать сухую пищу, поэтому для питания больных с нарушениями глотания не используют хлеб, печенье, крекеры, орехи.
Самым трудным и опасным в плане аспирации является проглатывание жидкости, так как при ее приеме не формируется пищевой комок и запаздывает глотательный рефлекс (известно, что более грубая пища, например каша, с меньшей вероятностью, чем жидкая, например суп, попадает в дыхательные пути).
Это не означает, что больного надо вообще лишать жидкости. Однако в остром периоде болезни консистенцию жидкостей подбирают в зависимости от возможностей больного.
Жидкости по своей консистенции делятся на следующие типы (Камаева О.В. и соавт., 2003):
1. Консистенция мусса (жидкость держится на вилке).
2. Консистенция йогурта (жидкость стекает с вилки крупными каплями).
3. Консистенция сиропа (жидкость окутывает вилку, но быстро стекает с нее).
4. Консистенция воды – (жидкость сразу стекает с вилки).
В остром периоде болезни предпочтительнее использовать для кормления густую жидкость (мусс, йогурт, кисель, кефир), которая гораздо легче проглатывается, чем вода, так как медленнее проходит по ротоглотке и тем самым оставляет больше времени для подготовки к началу глотания.
Начинают с густых жидкостей, а затем постепенно, по мере восстановления функции глотания, переходят к более текучим жидкостям. До восстановления у больного функции глотания необходимо избегать жидкостей обычной консистенции (вода, соки, чай, молоко).
Если пациент очень плохо глотает жидкости, можно добавить жидкость в твердую пищу и довести пищу до консистенции жидкого пюре.
У большинства больных, перенесших инсульт или черепно-мозговую травму и имеющих расстройства глотания, дисфагия проходит самостоятельно через 1-3 недели. Однако в тот период, пока расстройства глотания или их риск сохраняются, при кормлении больного очень важно соблюдать все вышеописанные предосторожности, позволяющие предотвратить развитие опасных осложнений и тем самым улучшить перспективы восстановления здоровья пациента.
| Назад | Оглавление | Далее |