Библиотека
Глава 1. Перелом позвоночника
Я сегодня буду играть на флейте,
На собственном позвоночнике
В. Маяковский, «Флейта-позвоночник»
Мало кто из нас задумывается о необходимости познать себя и свое тело. И только случай, но отнюдь не случайность, дает шанс обратить внимание на свое тело, да хотелось бы верить и душу. Да и выбора, очевидно, нет, нужно разобраться, что с тобой произошло, какие перспективы дальнейшей жизни и что предпринимать в создавшемся положении.
Прежде всего, наверное, каждый задавал себе вопрос, почему я? Почему это случилось со мной? То, что этот вопрос приходит вам в голову, говорит о том, что вы - человек, существо одухотворенное. И это отрадно. Но сейчас не следует мучить себя этим вопросом, главное понять: жизнь не дает нам испытаний, которые мы не смогли бы преодолеть, и каждый из нас несет свой крест, свои испытания. Поэтому только от нас зависит, как мы их преодолеем. Знайте, не один вы прошли этот путь. И пройти его вам но плечу.
Поэтому отнеситесь к началу пути, как к вашему новому рождению, начните открывать то, что было скрыто от вас. Ведь только через собственные страдания открывается душа человека. И это только путь к изменению себя. Ну, а пока разберемся с земными делами. Для начала поймем, что с нами случилось. Для этого ознакомимся, как устроен наш позвоночник и нервная система.
Позвоночник
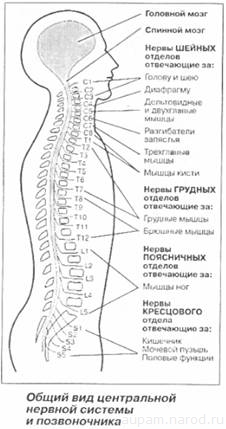
Огромное количество человеческих болезней связано с нарушениями именно в позвоночнике - важнейшей костной системе человека. Позвоночник состоит из 29 позвонков, между которыми расположены хрящевые межпозвоночные диски. 7 верхних позвонков - шейные, ниже - 12 грудных, далее 5 поясничных, еще пять срастаются в одну кость - крестец, и еще есть 3-4 копчиковых позвонка.
Травма спинного мозга обычно характеризуется по уровню перелома позвоночника. Например, область шеи - С1-8, область груди - Thl-12, поясницы - Ш-5 и крестца - S1-5. К сведению, по данным статистики, наиболее часто спинной мозг травмируется на уровне С5, С4, С6, Т12 и L1.
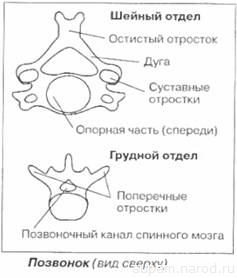
Между каждым из позвонков подвижных отделов позвоночника имеется межпозвоночный диск. Он представляет собой хрящевую, эластичную ткань. Вдоль всего позвоночника по передней и, в какой-то мере, боковым поверхностям тянется передняя продольная связка (пучки волокон, распространяющиеся максимум на 5 соседних позвонков). Связка, слабо соприкасаясь с межпозвоночными хрящами, очень плотно соединена с телами позвонков, образуя местами их надкостницу.
Телами позвонков, их дугами и межпозвоночными дисками образован позвоночный канал, который выстилается изнутри задней продольной связкой и является вместилищем для спинного мозга. Вся система связок и сложного устройства межпозвоночных дисков обеспечивает подвижность позвоночника, придавая ему достаточную упругость и прочность.
Между позвонками от спинного мозга отходят по два корешка, состоящие из нервных волокон и формирующие межпозвоночные нервные сплетения. Задние корешки состоят из чувствительных волокон, а передние - из двигательных и вегетативной нервной системы, отвечающей за нормальное функционирование внутренних органов.
Центральная нервная система
Центральную нервную систему составляют головной и спинной мозг. Нервную систему в целом можно сравнить с телефонной сетью: головной мозг - как центральная телефонная станция, спинной мозг - система кабелей со множеством местных коммутаторов, а периферийные нервы - провода, ведущие к абонентам. По «проводам» информация о раздражении, температуре, положении тела передается на «местный коммутатор», который регулирует сокращение мышц напрямую или через главную станцию.
Спинной мозг расположен в позвоночном канале и имеет толщину приблизительно в мизинец, т.е. диаметром около 8-9 миллиметров. Он мягкий, легко ранимый, «плавает» в питающей его жидкости (ликворе), которой заполнен дуральный мешок (спинной мозг расположен в этом мешке). Все это предохраняет его от ударов.
Спинной мозг состоит из серого вещества (нервных клеток) и белого вещества (отростки нервных клеток), которые передают импульсы из головного мозга в спинной и обратно. От спинного мозга парами ответвляются нервные волокна (корешки). Каждая пара передает сигналы в соответствующие мышцы и получает обратную информацию из мышц и кожи. Этим объясняется, почему поражение разных частей позвоночника ведет к различным последствиям.
При повреждениях позвоночника и спинного мозга важно в первые минуты и часы после травмы устранить деформации позвоночного канала, т.е. осуществить вправление вывихов и переломов для ликвидации сдавливания спинного мозга и его корешков, нормализации кровоснабжения и ликворотока. Для определения дальнейшего лечения следует использовать дополни тельные методы обследования, такие как: контрастный метод диагностики компрессии мозга, компьютерная томография, ядерно-магнино-резонансная томография. Проходимость субарахноидального пространства проверяют с помощью ликвородинамических проб. Если дуральный мешок сдавлен выше места пункции (места, где берут пробу ликвора шприцом), усиления тока ликвора при наклоне головы или нажатии на яремные вены не наблюдается. При частичной блокаде ток ликвора незначительно ускоряется.
Пункция - довольно опасная процедура. Ведь если пробу берут выше третьего поясничного позвонка, есть вероятность попадания иглы в спинной мозг, а значит, нанесения дополнительной травмы. Так как спинной мозг заканчивается между 2-3 поясничным позвонком, более безопасно брать пункцию именно там. Надо заметить, что диагностика методом ядерно-резонансной томографии позволяет более безвредно определить сдавливание дуралыюго мешка и наличие блоков в субарахноидальном пространстве. Так же она дает возможность определить поврежденные пространства спинного мозга, например кисты (полости, заполненные умершими клетками), которые образуются в местах ушибов вещества мозга или кровоизлияний.
Наверное, стоит рассказать, что в 1946 г. ученые открыли явление ядерного магнитного резонанса (ЯМР) для жидкостей и твердых тел. В 1980 году, после включения ЯМР в число методов медицинской томографии, прилагательное «ядерный» было опущено из соображений, что в массовом сознании оно связано с ядерным оружием или ядерными объектами, с которыми ЯМР не имеет ничего общего. Поэтому в наши дни используется термин «магнитно-резонансная томография». Количество МР-томографов в России пока невелико - около 200, в первую очередь это связано с тем, что MP-томографы являются одним из самых дорогостоящих видов медицинской техники (цена его превышает стоимость рентгеновского компьютерного томографа в среднем в 2-3 раза).
Так как при травме позвоночника нас в большей мере интересует, какие возможные повреждения получил спинной мозг, то на сегодняшний момент более полную картину состояния спинного мозга может дать обследование с использованием магнитно-резонансной томографии. Кратко о сущности метода: магнитный резонанс - это физическое явление, основанное на свойствах некоторых атомных ядер при помещении их в магнитное ноле поглощать энергию в радиочастотном (РЧ) диапазоне и излучать ее после прекращения воздействия РЧ-импульса. При этом напряженность постоянного магнитного поля и частота радиочастотного магнитного поля должны строго соответствовать друг другу, что и называется ядерным магнитным резонансом.
Если не вдаваться в подробности, можно отмстить, что при воздействии на тело человека магнитным полем можно получить изображение поврежденных внутренних тканей. К основным достоинствам МРТ относятся: безвредность (отсутствие лучевой нагрузки), трехмерный характер получения изображений, естественный контраст от движущейся крови, отсутствие помех от костных тканей, высокая различимость мягких тканой. К основным недостаткам обычно относят достаточно большое время, необходимое для получения изображений (как минимум, несколько секунд, обычно - минуты), что приводит к появлению помех от дыхательных движений, достаточно высокая стоимость обследования, невозможность обследования больных с крупными металлическими имплантантами.
Необходимо учитывать, что отсутствие нормальной циркуляции крови в спинном мозге ведет к необратимым последствиям, клетки спинного мозга погибают. Поэтому так важно освободить спинной мозг от сдавливания. Возможно, поздно об этом рассуждать, если вы уже находитесь на больничной койке, но все же никогда не поздно разобраться в происходящем с вами.
Когда происходит травма, один или несколько позвонков ломаются или смещаются. Обломки кости могут сместиться в спинномозговой канал или в спинной мозг, затрагивая нервные волокна. Таким образом, может быть заблокирована связь между спинным и головным мозгом. Чем глубже поражение, тем объемнее сама блокировка.
Очень важно правильное сращение сломанных позвонков, которое обычно заканчивается через 2-3 месяца. При сложных переломах позвоночника, как правило, ставят металлические пластины, которые крепятся на остистых отростках позвонков. Пластины позволяют правильно срастись сломанным позвонкам, но после консолидации перелома (сращения), нужна операция по удалению пластин. Обычно эта операция производится не ранее 6-8 месяцев после установки пластин. Стабильные переломы или вывихи позвонков чаще всего лечатся без операции. Цель такого лечения - создать покой сломанным частям.
При глубоком поражении спинного мозга человек входит в состояние спинального шока. Это? состояние может длиться несколько часов, дней или месяцев и проявляться в полном нарушении функций организма ниже поражения. Нельзя предугадать, как долго будет длиться паралич, возникший во время спинального шока. Если нарушение моторики (двигательные нарушения) и сенсорики (чувствительные нарушения) после травмы продолжается недолго, то это неполное поражение спинного мозга. Значит» связь между мозгом и тканями, находящимися ниже поражения, только частично нарушена. В таком случае только после 4-6 месяцев можно судить об объеме поражения.
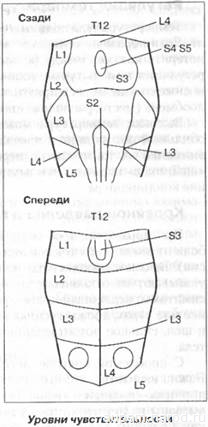
Если функции органов, находящихся ниже поражения совершенно нарушены, то это полное поражение спинного мозга. Об этом можно судить по истечении 6-7 недель после травмы. Объем поражения спинного мозга устанавливается неврологическими исследованиями, при которых проверяются: чувствительность к боли и прикосновениям, чувство положения в пространстве пальцев ног и рук, рефлексы сухожилий, сила мышц.
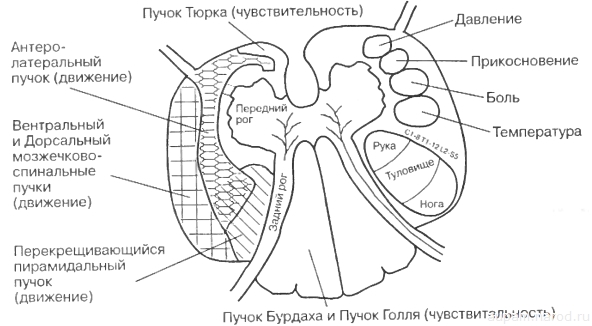
На рисунке поперечного среза спинного мозга можно увидеть, что за давление, прикосновение, боль, темпера туру отвечают соответствующие волокна, а двигательные пути проходят в других участках. Это дает ответ на то, что у некоторых есть движения, но нет чувствительности, у других есть чувствительность на прикосновение (тактильная чувствительность), но нет чувства боли и т.д. Это говорит о том, что нарушены соответствующие проводящие пути. Вот почему есть люди с нарушением двигательной функции рук, но ходящие на своих ногах. Практика жизни показывает: сколько людей, столько вариантов травм. И если поначалу каждый из нас пытается оценить уровень своей травмы, сравнивая ее с подобными травмами у других, то со временем понимает, что лучше разобраться только со своей травмой.
Этому поможет ведение дневника с записью своих новых ощущений. Более того, ведение дневника дисциплинирует вас и позволяет реально контролировать вашу динамику (в сторону улучшения, хочется верить). А главное, анализируя ваши наблюдения, вы быстрее найдете верный путь к налаживанию партнерских отношений с вашим организмом. Лучше, если в дневнике вы расположите таблицу, в которой будете каждый день отмечать, например, количество растяжек (разминок), время стояния в колено упоре, количество физических упражнений, пульс и т.д. Вариант подобной таблицы размещен' в»главе «Мышцы».
Параплегия и тетраплегия
Название болезни (травмы) - параплегия или тетраплегия - зависит от того, какая часть спинного мозга поражена. При параплегии позвоночник поврежден в грудном отделе. Людей, получивших травму в этой области, называют в просторечии «спинальниками». Параплегия (по сути, паралич) характеризуется нарушением чувствительности в обеих ногах и теле ниже травмы.
При тетраплегии позвоночник поврежден в области шеи. Людей, получивших травму в области шеи, называют в просторечии «шейниками». Парализованы ноги и руки. В этом случае возможен также паралич мышц дыхания, так как парализованы мышцы груди. Тетраплегикам часто трудно дышать, кашлять и чихать. Если повреждение в верхней части шеи, например, С2-СЗ, то может быть необходимо вспомогательное дыхание, для этого используется респиратор или стимулятор для возбуждения нерва диафрагмы. Кроме того, тетраплегия сопровождается нарушением уровня кровяного давления и регуляции температуры тела.
Как при параплегии, так и при тетраплегии наблюдаются нарушения функционирования мочевого пузыря, прямой кишки и половых органов. В этих случаях кроме волокон соматического отдела нервной системы страдает и вегетативная нервная система, которая регулирует деятельность жизненно важных органов, например сердца, сосудов, легких, кишечника, мочевого пузыря, половых органов и т.д.
Регуляция температуры тела
Температура тела поднимается при физической работе и в тепле. Если поражение спинного мозга выше Th6, то есть опасность потерять контакт между большими участками тела и центрами регуляции температуры в головном мозге. В таком случае кровеносные сосуды не расширяются, и в организме не происходит теплообмена (место, расположенное ниже травмы, не потеет).
Высокая температура может вызвать нарушение дыхания, обильный нот на лице и плечах. В жаркие дни следует обратить внимание на то, чтобы не перегреться на солнце. Для многих «шейников» вполне разумным решением становится использование кондиционера.
Кровяное давление и головные боли
При поражении в области Th6 чаще всего бывают головные боли от внезапного повышения кровяного давления (диерефлексия). Высокое кровяное давление, пульсирующая головная боль указывают на отклонение от нормы. Могут появиться и такие симптомы: медленный пульс, заложенный нос, нервное возбуждение или страх, дрожь, гусиная кожа, красные пятна на коже лица и шеи, сильное потоотделение и слишком высокая температура тела.
С проблемой повышенного давления сталкиваются не все. Важно выяснить, что вызывает эти приступы. Довольно частая причина - полный мочевой пузырь. Приступы также могут быть вызваны наличием камней в почках и в мочевом пузыре, слишком большим количество воздуха в кишечнике, ушибом, ожогом, инфекцией, вросшими в пальцы ног ногтями, переломом костей, менструацией, раздражением половых органов, язвой желудка и т.д.
Низкое давление тоже бывает характерно для людей со спинномозговыми травмами. Кровяное давление падает, и чувствуется слабое головокружение.
Функционирование нервной системы
Нервная система, которая выполняет функцию сети сообщения между всеми частями тела, подразделяется на: а) центральную нервную систему, состоящую из головного мозга и спинного мозга, и б) периферическую нервную систему.
Периферическая нервная система состоит из соматической и вегетативных нервных систем. Соматическая нервная система контролирует двигательное нервы, которые управляют движениями скелетных мышц, и нервы чувствительности, которые позволяют телу испытывать чувство боли, жара, холода и т.д. Вегетативная нервная система контролирует тс функции и органы, которые неподвластны воле: кровообращение, эндокринная система и работу внутренних органов.
Вегетативная нервная система состоит из симпатической и парасимпатической подсистем, которые действуют в согласии друг с другом и уравновешивают друг друга. Например, симпатическая подсистема сдерживает работу пищеварения, в то время как парасимпатическая стимулирует ее.
Когда тело здорово, эти две подсистемы гармонично взаимодействуют. Однако отклонение от нормы, например, продолжительный нервный стресс, заставляет головной мозг подавать импульсы, направленные от центральной к периферической нервной системе, и расстраивает равновесие вегетативной нервной системы. В этом случае возможно избыточное выделение желудочной кислоты, выражающееся, например, больно в желудке, возможны язва желудка, повышение давления, ухудшение работы сердца.
Физическая реабилитация
Как только перелом получает стабильность и появляется возможность двигать шеей и спиной, необходимо начинать физические тренировки. Лучше попасть в реабилитационный центр, профильный санаторий, где есть профессиональные реабилитологи.
С их помощью и под их руководством необходимо разрабатывать суставы, чтобы сочленения и мышцы не затвердели в одном положении, не возникло контрактур.
Двигательные упражнения так же не позволяют образоваться застою крови в ногах. Кроме того, нужно начинать тренировать силу, насколько позволяют мышцы и поражение спинного мозга. Для тетраплегиков особенно важно уделять внимание рукам и пальцам. Нужно разрабатывать кисти рук для придания им естественного состояния, при котором будет возможно тренировать мышцы кисти на сжимание и захват.
При парализованных дыхательных мышцах трудно кашлять. Поэтому полезны дыхательные упражнения для развития диафрагмы и облегчения откашливания. Они улучшают кровоснабжение, не дают развиваться застойным явлениям в легких, сопутствующих долгому лежанию. В качестве упражнений можно рекомендовать следующие: после глубокого вдоха выдыхать через тонкую трубочку в воду, произносить на выдохе гласные и согласные звуки, увеличивая продолжительность выдоха, надувать обычные воздушные шарики. Тренировки с углубленным дыханием увеличивают емкость легких, снимают спазм дыхательных мышц. Упражнения с выдохом согласных звуков стимулируют откашливание мокроты.
Для тренировки мышц можно использовать рефлекторные движения, возникающие при воздействии на активные точки тела. При этом важно мысленно посылать импульс в сокращающиеся мышцы и зрительно контролировать их движение. Самым простым упражнением, вызывающим рефлекторное сокращение в мышцах ног и ягодичных мышцах, является постукивание кулаком по подошвенной поверхности стой. Так при ударе по пяткам сокращаются задняя поверхность ноги и ягодичные мышцы. При ударе по средней части стопы сокращаются четырехглавая мышца бедра и мышцы сгибатели бедра. При надавливании на активные точки, расположенные на тыльной и подошвенной поверхности стопы, происходит рефлекторное сгибание бедра. Упражнения на рефлекторные сокращения мышц следует повторять не более 8-10 раз, так как активность мышечного сокращения начинает уменьшаться.
Для тренировки мышц рук применяют удары кисти по жесткой поверхности. Или ударяют по средней части предплечья во время сгибания пальцев. Так как сила мышц-сгибателей преобладает над силой разгибателей, то количество повторений на мышцы-разгибатели должно бытъ больше, чем на сгибатели.
Чтобы постепенно привыкнуть к вертикальному положению, можно использовать вертикально поднимающуюся кровать и коленоупор, в котором закрепляются ноги и тело для стояния. Очень полезно стоять на своих ногах, пусть даже пассивно. Ведь при стоянии кости получают естественную нагрузку, позвоночник принимает нормальное положение, нижняя часть живота оттягивается, благодаря чему внутренние органы занимают свое место. Поэтому необходимо вставать постоянно. Вставать можно в специальном колсноупоре, в аппаратах и туторах - приспособлениях, фиксирующих коленный сустав. Не стоит статично стоять более 10-15 минут, лучше сесть и через те же 10-15 минут повторить стояние. Главное вспомнить, как вы стояли, когда ходили на своих ногах. Ведь стоять на одном месте, например, в очереди, вам было неудобно? Ноги затекали, мышцы уставали, и хотелось подвигаться. Значит, не нужно доводить себя до такого состояния. Все полезно в меру. И не следует стоять, как часовой на посту, несколько часов, даже если стоять полезно.
Когда перелом становится стабилен, можно начинать более активные тренировки. В этот период зачастую занятиям мешает спас тика. Она способствует образованию контрактур, мешает сокращению мышц. В этом случае нужно выполнять упражнения, ослабляющие спастику. Эффективны приемы массажа: пощипывание, похлопывание и глубокое разминание спастирующей мышцы. Спастику может уменьшить простое поглаживание спастирующей мышцы и медленное, по частое, разгибание суставов, к которым она крепится. При сгибании, разгибании важно доводить движение до крайних естественных точек сокращения и расслабления мышцы.
В связи с тем, что свастика может быть вызвана сдавливанием корешков, ее можно уменьшить созданием естественного прогиба позвоночника. Например, при лежании на животе подпереть голову руками или при лежании на спине подкладывать под поясницу валик. Так как в положении лежа на животе, спинной мозг занимает правильное физиологическое положение, стоит сделать э ту дозу основной при лежании в кровати. Не стоит применять от спастики «Баклофен» и другие лекарства. Они не устраняют причину спастики а лишь притупляют реакцию организма на нее! Хочется подчеркнуть, что борьба с больно при помощи различных обезболивающих средств - путь в никуда. Применение таких средств ведет к изменениям состава крови, дальнейшему ухудшению нарушенных функций.
Если мышцы спины и живота бездеятельны, трудно сидеть без опоры. Поэтому необходимо пытаться сидеть, сохраняя равновесие. При этом нужно делать раскачивающие телодвижения: вперед-назад, влево-вправо. Следующим этапом следует считать обучение ползанию. Сначала на руках, затем на четвереньках. При этом важно не тащить за собой ноги, а делать движения корпусом и ногами. Для предохранения коленей следует сшить наколенники (можно закреплять эластичным бинтом вату в районе колеи). Ползать лучше по поду с нескользкой поверхностью. Чтобы стопы ног не отвисали, лежа в кровати на спине, нужно упирать их под прямым углом в спинку кровати, а лежа на животе - давать им свисать с кровати.
Со временем, приобретая навыки, вы обучитесь переворачиваться, садиться, опираясь на руки, с коляски на унитаз, на кровать, в автомобиль и т.д. Научиться этим вещам можно, даже если ослаблены руки и кисти. Тренировки должны включать в себя и управление коляской. Благодаря им вы научитесь уверенно чувствовать себя в коляске, ездить по неровным поверхностям, преодолевать бордюры, ступени, самостоятельно или при помощи других. Об этом мы поговорим отдельно.
Нарушение функций мочевого пузыря
Нарушения функции мочевого пузыря (далее НФМП) чаще всего развиваются в результате травмы спинного мозга, реже при других его поражениях - рассеянном склерозе, опухолях.
Удержание мочи
Моча накапливается в мочевом пузыре до тех пор, пока внутрипузырное давление недостаточно для того, чтобы преодолеть тонус удерживающих мышц - гладкой мускулатуры шейки мочевого пузыря и мочеиспускательного канала и поперечнополосатых мышц промежности. В частности, моча удерживается в мочевом пузыре за счет глубокой поперечной (кольцевой) мышцы промежности, образующей произвольно регулируемый сфинктер

мочеиспускательного канала. В свою очередь, внутрипузырное давление определяется объемом мочи в пузыре и тонусом гладкой мускулатуры его стенок, образующей мышцу (детрузор), изгоняющую мочу.
Таким образом, удержание мочи зависит от соотношения между тонусом детрузора и удерживающих мышц. При неврологических заболеваниях это соотношение может нарушаться, что приводит к задержке или недержанию мочи. Так, при вялом парезе удерживающих мышц, недержание мочи возникает даже при низком внутрипузырном давлении. При спастическом же парезе опорожнение мочевого пузыря возможно лишь при очень высоком внутрипузырном давлении, в связи с чем может повышаться объем остаточной мочи и возникать пузырно-мочеточниковый рефлекс (передвижение жидкого содержимого полых органов, в данном случаи мочи, в обратном, не физиологическом направлении).
В регуляции мочеиспускания участвуют как рефлекторные, так и произвольные механизмы. По мере наполнения мочевого пузыря внутрипузырное давление повышается незначительно; это обусловлено как пластичностью пузыря, так и рефлекторным снижением тонуса детрузора. Когда давление достигает 30-40 см водяного столба, тонус удерживающих мышц рефлекторно снижается, детрузор сокращается и начинается мочеиспускание. Минимальный объем, вызывающий позыв к мочеиспусканию, составляет 100-200 мл. В то же время здоровый человек может удерживать до 400-450 мл мочи благодаря произвольному контролю над сфинктером мочеиспускательного канала. Суточное выделение мочи, так называемый диурез, в норме составляет 1200-1600 мл.
Гиперрефлекторный тип ТТФМП (поражение выше уровня S2-S4) характеризуется частыми незаторможенными сокращениями детрузора при малом внутрипузырном объеме, снижением функциональной емкости пузыря, непроизвольным мочеиспусканием, сильной струей мочи. При хронических поражениях спинного мозга выше S2-S4 исчезает ощущение наполнения мочевого пузыря, и в результате опорожнение происходит рефлектор но, как только внутрипузырный объем достигает порогового уровня. При повышенном тонусе удерживающих мышц возникает пузырно-мочеточпиковый рсфлюкс, при пониженном - недержание мочи. Гиперрефлексия мочевого пузыря может наблюдаться и в отсутствие неврологических заболеваний: при цистите (вследствие раздражения нервных окончаний) или при заболеваниях мочеиспускательного канала.
При недержании, возникающем вследствие гиперрефлекторного НФМП (например, в стадии спинального шока), лечение начинают с периодической катетеризации мочевого пузыря. На ранних стадиях во избежание инфицирования, се /должен выполнять опытный персонал. Катетеризацию мочевого пузыря проводят каждые 3-4 ч. Одновременно проводят обучение контролируемому мочеиспусканию. Как только удается научиться самостоятельному мочеиспусканию (обычно с использованием рефлекторных стимулов), катетеризацию проводят реже, а затем (если объем остаточной мочи не превышает 100 мл) прекращают. В большинстве случаев при полном поперечном поражении спинного мозга самостоятельное мочеиспускание удается восстановить в течение 90 суток. Однако у 10-20% больных улучшение не наступает из-за чрезмерно высокой возбудимости детрузора, либо из-за малой емкости мочевого пузыря.
Не рекомендуется устанавливать постоянный катетер, хотя для медицинского персонала это наиболее простой способ ухода за лежачим больным, с меньшей вероятностью занести инфекцию. Но так как наша медицина работает пока в отрыве от общей реабилитации человека, и отвечает за «здесь и сейчас», то ее, к сожалению, не волнует, что будет потом. Дело в том, что вставленный катетер мешает рефлекторному закрытию мочеиспускательного канала и ведет к растяжению мышц сфинктера. Это впоследствии усложняет восстановление функций мочевого пузыря. При неполном поперечном повреждении спинного мозга рефлекторное мочеиспускание восстанавливается быстрее и более полно. Однако в некоторых случаях, когда оно не обеспечивает достаточного опорожнения, приходится длительно применять периодическую катетеризацию мочевого пузыря.
Обучение контролируемому мочеиспусканию позволяет предотвратить атрофию пузыря, научиться рефлекторпо опорожнять и определять степень его наполнения. При полном отсутствии чувствительности нижней половины тела, для этого могут использовать различные способы: сжатие головки полового члена, стимуляция мошонки, потягивание за лобковые волоски, постукивание по области пузыря; наиболее эффективна глубокая пальпация прямой кишки. Изменение положения тела во время мочеиспускания также способствует увеличению объема испускаемой мочи. Так, в положении на боку или сидя выходи т большее количество мочи, чем в положении на спине. Если сфинктер не закрывается плотно, и в мочевом пузыре бывают спазмы, то мочеиспускание происходит в любое время неконтролируемо. Но спазмы могут указывать и на то, что в пузыре осталась моча, либо происходят воспалительные процессы.
Симптомы воспаления
Даже если не ощущается боль, обязательно нужно делать анализ мочи. Признак инфекции - мутная, издающая дурной запах, часто капающая моча, бывает с кровью повышенная температура, тупые боли в теле, усиление спастики, боли в пояснице (почки) или в боках (мочеточники), усиление спазмов мочевого пузыря, ощущение общего дискомфорта и чрезмерная усталость. Хронические воспаления мочевыводящих путей могут возникать из-за остатков мочи в пузыре после катетеризации или по причине камней. Если не лечить воспаление мочевого пузыря, это повлияет на почки. Не допустить воспаления можно, употребляя большое количество жидкости и избегая переохлаждения.
Методы опорожнения мочевого пузыря
Если поражение выше 12 позвонка, то можно вызвать опорожнение, похлопывая ладонью по пузырю. Между спинным мозгом и мочевым пузырем остались рефлексы, которые можно провоцировать таким похлопыванием. Легкие удары вызывают рефлексы, и мочевой пузырь опорожняется. (Этот метод иногда может оказаться действенным не сразу, а по прошествии, например, года после травмы или более.) Вызвать позыв можно и натяжением стенок мочевого пузыря, которое происходит привставании в коленоупоре, при поднимании таза за счет отжимания руками от подлокотников коляски, при принятии горизонтального положения.
Если рефлексов нет, то можно надавливать на живот. Хорошо, если пузырь опорожняется полностью, но сильно давить нельзя, так как есть риск выдавить мочу в почки. Если в мочевом пузыре остается так называемая остаточная моча и ее количество превышает 100 мл, то стоит задуматься о катетеризации. Количество остаточной мочи можно определить методом ультразвуковой диагностики (УЗИ) сразу после опорожнения мочевого пузыря или замеривая количество вышедшей через катетер мочи после естественного опорожнения.
Катетеризация. Надежный способ вывода мочи - через катетер. В этом случае можно быть уверенным, что пузырь освобождается полностью, уменьшая риск воспаления. Сначала необходимо опытным путем определить оптимальный для вас размер катетера (диаметр трубки), соответствующий вашему каналу уретры. Перед вводом катетера нужно хорошо вымыть руки. Если сфинктер спастичеи и катетер не продвигается по каналу уретры, необходимо обмакнуть катетер в глицерин (медицинский) и повторить попытку. В качестве смазки не следует применять другие масла, так как они могут нарушить микрофлору в мочевом пузыре и вызвать инфекцию. Глицерин же растворяется в воде и поэтому выводится вместе с мочой.
Обратите внимание и на вводимые края катетера. Они должны быть гладкими, в противном случае их нужно заточить напильником или слегка оплавить пламенем. Это относится к самодельным катетерам, пак как некоторые экономные умельцы используют в качестве катетера обычные пластиковые трубки капельниц, предварительно оплавляя их концы.
Так же важно освоить методы дезинфекции одноразовых пластиковых и резиновых катетеров. На этот счет нет однозначных рекомендаций. Следует только отметить, что исследования показывают, что важнее всего сушить катетеры в течение 24 часов перед использованием. Рекомендуется после использования вымыть катетеры с мылом, промыть водой из-под крана, встряхнуть и положить на чистое полотенце на 24 часа. Не вымачивайте катетеры в растворах типа хлорки, бетадина, лисола, уксуса и т.д. Это может привести к воспалению уретры. Можно хранить катетеры в растворе фурацилина (5 таблеток на бутылку), при обязательной замене раствора раз в неделю. Можно держать в бутылке с минеральной водой, промывая каждый раз до и после использования холодной водой из-под крана.
Менять катетеры следует, когда на них появляются трещины, стирается специальный слой для облегчения скольжения катетера в уретре (пластиковые), или они становятся жесткими (резиновые). Если вы используете резиновые, вы можете продезинфицировать их в микроволновой печи, но не пытайтесь проделать это с пластиковыми - они расплавятся. Самое главное - сушить катетеры перед использованием и никогда не держать их в воздухонепроницаемой упаковке. И учтите, катетеризацию нужно проводить приблизительно 4-5 раз в день (приблизительно столько раз ходит «по маленькому» здоровый человек при нормальных условиях потребления жидкости и температуры окружающей среды).
Лечение воспаления мочевого пузыря (цистита)
Мутная моча, темный цвет, резкий запах сопровождают не только воспаление мочевого пузыря, но и любое воспаление. При воспалении мочевого пузыря необходимо много пи ть (более 2 литров в сутки). Лучше всего пить минеральную воду Если высокая температура держится более двух дней, обычно назначают инъекции гентамицина внутримышечно (через каждые 5 часов круглосуточно) или пенициллин, на начальной стадии воспаления - фурадонин.
При воспалении также можно пить дезинфицирующий отвар листьев толокнянки (folia uvac ursi), морковный сок, отвар ромашки, отвар из свежих корней сельдерея (1 столовую ложку корней настаивать Л часа в 1/2 стакана кипятка в закрытом сосуде, процедить). Пить по 1 столовой ложке 3 раза в день за полчаса до еды.
Если воспаление сопровождается недержанием, пить отвар укропа (столовую ложку семян укропа заварить стаканом кипятка, как только закипит, снять с огня и дать настояться в теплом месте). Пить по 1 стакану в день залпом.
Особенно трудно поддается лечению недержание у женщин при гиперрефдскториом типе НФМП, когда за один раз выделяется большой объем мочи. Иногда возникает необходимость в постоянном мочевом катетере. Если же объем выделяемой мочи невелик, то целесообразны периодические катетеризации, а в промежутках использование прокладок.
При недержании у мужчин применяют ряд приспособлений
Кондомный мочеприемник представляет собой резиновый мешочек, который надевают на пенис. С помощью трубки он соединяется со сборником мочи. Для этих целей можно использовать обычный презерватив, прорезав в нем на конце дырку и соединив с трубкой. Кондомный мочеприемник прикрепляют к телу полового члена с помощью лейкопластыря или специального клея и оставляют в таком положении не более чем на 12 часов. Мочеприемник можно прикрепить к бедру и скрыть одеждой.
Многие мужчины с нарушениями функций тазовых органов пользуются мочеприемником только при появлении на людях. При частой смене кондома (каждые 6-8 ч) и обработке кожи полового члена риск осложнений невелик. Если на коже полового члена появляются ранки, кондом снимают, поврежденный участок просушивают и обрабатывают смягчающей мазью. Для более быстрого заживления мочеприемник временно заменяют, используя пеленки или памперсы. У лежачих больных мочеприемник увеличивает риск мочевой инфекции, особенно если закупоривается трубка, и моча скапливается в кондоме.
Зажим каннингема сдавливает половой член и тем самым создает механические препятствия току мочи. Однако во избежание некроза полового члена или мочеиспускательного канала его необходимо часто снимать. Это приспособление не используют, если нарушена тактильная чувствительность полового члена.
Обычные резиновые катетеры меняют через 7-10 суток.
Тефлоновые катетеры можно реже менять, так как в них оседает меньше солей.
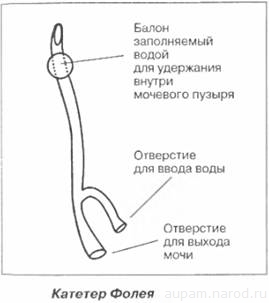
Катетер фолея с баллоном менее пригоден для постоянного использования, так как баллон раздражает и сдавливает стенку мочевого пузыря. Однако его приходится применять у женщин, гак как у них трудно фиксировать обычный катетер. У мужчин же катетер можно прикрепить к половому члену, поэтому баллонным катетером пользоваться необязательно.
Мочеприемник нельзя поднимать выше уровня мочевого пузыря (иначе возможен пузырный рефлюкс). Иногда в мочеприемник добавляют дезинфицирующее вещество. Промывание мочевого пузыря проводят 3-4 раза в день с помощью двухпросветного катетера, объем жидкости для промывания равен функциональной емкости мочевого пузыря. Можно использовать любой стерильный раствор. Раствор лимонной кислоты препятствует осаждению солей кальция на катетере, используют также растворы уксусной кислоты или фурацилина.
Для стационарных больных лучше использовать так называемую систему Монро. Устроена она так: сливной шланг из мочевого пузыря направляется не вниз, а вверх (на 10-15 см выше живота), что не дает мочевому пузырю опорожниться, тюка он не сократится самостоятельно. К катетеру подключается капельница со слабым раствором фурацилина. При се применении происходит автоматическое промывание мочевого пузыря сразу после его опорожнения.
Размер катетера. Желательно использовать катете]) размером до № 16. Катетеры большого диаметра вызывают у мужчин абсцессы мочеиспускательного канала, у женщин - его расширение. При использовании катетера Фолея в баллон достаточно ввести 5 мл жидкости. Обильное питье уменьшает риск мочевой инфекции и камнеобразования. В отсутствие противопоказаний все больные с постоянным катетером должны пить около 3 л в сутки.
Для не пользующихся катетерами во избежание ночных «аварий» применяю! гигиенические подстилки, пеленки, подгузники, и, несмотря на все протесты уток, выходящих на демонстрации с лозунгами «хвати т гадить нам в душу», - «утки».
Отток мочи можно улучшить с помощью: ранней активизации (ходьба или перемещение с помощью кресла-каталки);
1. частой смены положения тела;
2. приподнимания головной части кровати.
Профилактика образования камней
Пришило время собирать камни.
Начали с почек.
(Экспромт)
- При длительном лежании в постели высок риск образования камней в почках. Чтобы избежать этого, необходимо полноценное питание и обильное питье.
- Закисление мочи препятствует ее инфицированию и осаждению солей. Ешьте яблоки, клюкву, виноград, пейте соки из них, принимайте аскорбиновую кислоту, чтобы повысить кислотность мочи. В кислой среде бактерии меньше развиваются. Особенно эта мера необходима при наличии постоянного катетера.
Инфекции мочевых путей
Пока установлен постоянный катетер, в активном лечении хронической инфекции мочевых путей нет необходимости, достаточно поддерживать кислую реакцию мочи. Для способных отличать квас от нива, контролировать ее можно но запаху и внешнему виду мочи. Для профилактики инфекции верхних мочевых путей нужно не допускать пузырно-мочеточникового рсфлюкса (полностью и своевременно опорожнять мочевой пузырь).
При острой инфекции и при появлении температуры назначают антибактериальную терапию. Вместо периодической катетеризации используют постоянный тефлоиовый катетер, который извлекают лишь после подавления инфекции. Если постоянный катетер был установлен до развития инфекции, его заменяют и назначают антибиотики. В то же время иногда целесообразна час- чая смена катетеров.
В завершение разбавим кислотность мочи шуткой из области оптимистических прогнозов.
- Доктор! Я буду ходить?
- Да... но только под себя.
Нарушение функции кишечника
Есть много способов опорожнения прямой кишки. Важнее всего привыкнуть к постоянному ритму, позволяющему планировать «походы «по большому» в нужных местах и в нужное время. Если мышцы прямой кишки не действуют, нужно опорожнять кишечник ежедневно или каждый второй день, например, по утрам. Ведь чем дольше фекальные массы задерживаются в кишечнике, тем больше токсины всасываются обратно в организм.
Сырые или содержащие много клетчатки продукты (овощи, фрукты), а также движение (работа мышц живота) способствует активизации деятельности кишечника. Тем, кто чувствует, когда хочется в туалет, стоит стимулировать анальное отверстие (рукой в резиновой перчатке) и пробовать опорожниться, напрягая мышцы живота. Можно использовать клизму, свечи или слабительные таблетки. Но все они влияют на микрофлору кишечника и часто имеют непредсказуемый эффект.
Поэтому лучше всего вытаскивать экскременты средним пальцем руки (в резиновом напальчнике или перчатке), вращательными движениями вводя его в задний проход. Этот способ довольно убедительно используется в санаториях при так называемых грязевых тампонах, когда в задник проход вводится целебная грязь, а затем выводится наружу вместе с калом, с помощью пальцев «оператора» в белом халате. Кто-то пытается тужиться и выводить кал обычным способом. Из разговора двух «спинальников».
- Как ты ходишь по большому?
- Беру полотенце и иду.
- А полотенце зачем?
- Для повязки, чтобы глаза не вылезли!
Каловый запор часто происходит при поражении нервной системы. Чаще он возникает: у лежачих больных, у пожилых людей, при слабости мышц брюшной стенки, при приеме наркотических анальгетиков и других препаратов, угнетающих моторику кишечника, при обезвоживании организма. Основные симптомы запора: невозможность дефекации, несмотря на наличие позывов, схваткообразные боли в животе, при пальпации брюшной полости прямой кишки выявляются легко смещаемые плотные образования.
Лечение:
- Удаление каловых масс пальцами.
- Смягчение каловых масс: обильное питье и теплые ванны,
естественные слабительные (например, отруби, чернослив), прием слабительных препаратов (например, докузат натрия) увеличивающих содержание воды в каловых массах, прием вазелинового масла (по 30 мл 1-2 раза в сутки в течение нескольких суток).
В крайних случаях, когда опорожнение кишечника всеми вышеназванными способами не возможно, рекомендуют наложение стомы, т.е. операцию с выводом кишки на брюшную стенку. В этом случай каловые массы выводятся через отверстие брюшной стенки в специальный калоприемник.
Приобрести такие калоприемники можно в Стома-Центре, расположенном в Московском городском центре калоироктологии в ГКБ № 24 или обратиться в представительство фирмы «КонваТек» (123001, г. Москва, Трехпрудный пер., 9, стр. 1Б. Тел.: (495) 935-8307, 935-8308). Там же вы можете приобрести и мочеприемники.
Кстати, не в плане шутки. Качество и технологии выполнения калоприемников таковы, что вы можете позабыть о щекотливых ситуациях связанных с непроизвольным выделением газов из кишечника. Для выхода газов из мешка калоприемника имеется угольный фильтр. Так что, пукайте на здоровье.
Осложнения (Компликации)
Компликации при спинно-мозговых травмах бывают двух видов: компликации в двигательном аппарате и компликации в костях. Есть определенные симптомы, на которые следует обратить внимание. Любая мышца может быть перегружена, если ее использовать односторонне либо неправильно. Об этом говорят боли и ослабление мышц. В этом случае следует уменьшить мышечную нагрузку.
Ввиду угрозы образования контрактур, находиться совсем без движения, тоже опасно. При образовании контрактур происходят изменения внутри сустава. Поэтому и контрактуры и боли - сигналы серьезной опасности. Наибольшая перегрузка приходится на плечевой сустав. Однообразность и ограниченность движений может привести к остеоартрозу. Если нагрузка вызывает боли, значит, она чрезмерная.
При езде на коляске уделяйте внимание вашим движениям. Плечи, при толкании обручей, не должны подниматься вверх, а руки должны полностью разгибаться в локтевых суставах. Меняйте движения для сокращения других групп мышц. Например, при использовании лыжных палок и езде на рычажной коляске, работают другие мышцы.
Наилучший способ избежать перегрузки - чередовать действия с перерывом. Самая большая нагрузка - при многочасовом нахождении в коляске. Поэтому нужно обратить внимание, насколько удобно сидение. Проверить: достаточно ли глубоко сидишь, находится ли таз в горизонтальном положении, находятся ли ноги в естественном положении и равномерно ли распределяется вес на подушке сидения. Спинка должна быть надлежащей высоты и с нужным наклоном, подлокотники - удобно закрепленными. Кроме того, следует обратить внимание на односторонность нагрузки при пересаживании в коляску, в туалет, в машину (может, стоит поменять сторону пересаживания для нагрузки симметричных мышц). Соответствует ли высота рабочего стола, словом, какова причина чрезмерной нагрузки? Старайтесь чаще менять свое положение, делайте разминки и растяжки.
Другой тип комиликации - компликации в костях. Физическая нагрузка имеет большое значение для сохранения крепости костей. Если мышцы не работают, остается очень важным давать нагрузку стоя, чтобы предотвратить разрушение тканей костей. Лучше всего, чтобы эта нагрузка распределялась толчками: перенос веса с ноги - на ногу - упражнение «ходьбы». Нужно начинать такую нагрузку как можно скорее, с первых месяцев после травмы, и продолжать тренироваться, чтобы кости не стали хрупкими.
Корешковые боли
Практически все, получившие травму спинного мозга, проходят через корешковые боли. В месте травмы позвоночник, как правило, «садится», уменьшается в длине. Поэтому корешковые боли часто появляются вследствие сдавливания корешков костными фрагментами позвонков. Считается, что компрессия корешков происходит при уменьшении межпозвоночных отверстий на одну треть.
Твердая мозговая оболочка, обволакивая корешки спинного мозга, при выходе из межпозвоночных отверстий переходит в надкостницу. Такое строение обусловливает ее натяжение и раздражение рецепторов твердой мозговой оболочки при уменьшении просвета межпозвоночных отверстий даже меньше, чем на одну треть. Из этого видно, что корешковые боли возникают и от сдавливания корешков, и от натяжения твердой мозговой оболочки.
Поэтому уменьшить их можно изменением положения тела; подкладыванием валика под поясницу при лежании на спине; при лежании на животе, упираясь ладонями рук в челюсть; при массаже позвоночника; при плавании в воде; при вибрациях тела (например, при езде в автомобиле типа «Запорожец» или полетах на «кукурузнике»).
Пролежни
Серьезная опасность жизни и дальнейшего существования таится в этом неизвестном для многих слове. Пролежни - это раны, вызванные разложением тканей. Появляются они, прежде всего, при повреждении трофических волокон спинного мозга и в результате длительного сдавливания тканей тела. Создают' благоприятные условия для появления пролежней теплота, влажность и обильное потоотделение. Несмотря на возможность их появления при травме спинного мозга, необходимо исключить их появление в результате длительного лежания в одном положении. Для этого нужно регулярно, каждые 2-3 часа (лучше чаще) переворачивать тело. При полной утрате чувствительности, когда человек не ощущает боли или неудобства от одного положения, следовать этому правилу нужно всю жизнь.
Первым признаком появления пролежней является покраснение кожи в местах сдавливания. Впоследствии, если сдавливание продолжается, кожа и другие-ткани в этих местах погибают, образуя открытую рану, распространяющуюся вглубь и в стороны. Омертвевшие ткани, являясь источником инфекции, заражают кровь. Углубляясь, пролежень может вызвать костную инфекцию - остеомиелит, борьба с которым может обойтись потерей зараженной кости, а то и жизни, если пролежни не лечить. Пролежни возникают чаще всего в тех местах, где кости подходят близко к поверхности тела. Это области пяток, ягодиц, крестца, локтей, лопаток, затылка, плеч, колен, выступающих частей бедер и газа. Поэтому рекомендуется подкладывать под эти места подушечки с неочищенным просом, которое можно приобрести на птичьем рынке, или подушечки с другим мягким упругим материалом.
Профилактика пролежней
Находясь на одном месте, необходимо постоянно менять центр тяжести: если вы лежите в кровати, то поворачиваться, если сидите в кресле - отжиматься от подлокотников на руках, наклоняться в стороны, перенося тяжесть на разные участки тела. Лежать лучше на специальных матрасах (из семян льна, гречневой шелухи, сена). Используйте подушки, валики разного размера из этих материалов, чтобы позы были разнообразными и удобными. Если вы лежите на боку, одну из таких подушечек кладите между колен. Места, которые много потеют, посыпайте детской присыпкой, пудрой и т.д.
Также можно использовать водяные и надувные матрасы. Водяной матрас удобен, но с него трудно вставать и переворачиваться. Кроме того, использование этих матрасов создает угрозу образования контрактур. Настоятельно рекомендую ортопедический матрас Magniflex Merinos (Италия), имеющий «летнюю» и «зимнюю» стороны - из чистого хлопка и чистой шерсти. «Рыбакам» лишь важно не принять его за памперс вместимостью на три-четыре года и не расслабиться на его мягкой, но упругой поверхности. Для коляски тоже должна быть подушка, пропускающая воздух.
Постельное белье должно быть мягким, чистым и сухим. Очень важно хорошее питание. Так как из пролежней выделяется с жидкостью много белка и железа, то для быстрого заживления необходимо восполнять эти потери потреблением продуктов богатых белком и железом, такими, как бобы, чечевица, мясо, рыба, овощи, апельсины, лимоны, шиповник и другие. Каждый вечер перед сном нужно осматривать тело, и смазывать места, где могут образоваться пролежни, например, камфорным спиртом, затем касторовым маслом, посыпать присыпкой или крахмалом. Еще можно использовать крем, содержащий алоэ либо коллоидное серебро.
Как проверить пролежень
Если место на коже покраснело, следует слегка надавить на него. Если белый отпечаток на коже через некоторое время исчезает, значит, кожа не повреждена. Если отпечатка нет, то ткань омертвела. Ни в коем случае нельзя давить на нее, лежать и сидеть на этом участке кожи.
Лечение пролежней
Ни в коем случае не лечите пролежни зеленкой! Рана затянется, но под кожей будет происходить гниение. Как только слезает мертвая кожа, ранка покрывается белым налетом, который не нужно снимать, особенно спиртом или перекисью водорода. Следует дезинфицировать рану мягким раствором: фурацилин, отвар ромашки, календулы. При наличии гноя накладывать компрессы с раствором поваренной соли (физиологический раствор). Чистите пролежень три раза в день. Старайтесь при этом удалить омертвевшие ткани, добираясь до красной здоровой ткани. После этой процедуры промойте пролежень водой с мылом (лучше жидким хирургическим), затем - кипяченой водой. Промывать пролежень удобно из большого шприца. Можно применять гидроколлоидные пластыри, высасывающие гной мази, прикладывать листья алоэ.
Рана постоянно должна находиться во влажной среде, пока не сойдет гной.
Когда рана очистится, следует дать ей засохнуть. Чистую рану можно смазывать неразбавленным пихтовым маслом. Рапу постоянно вентилировать, держать на свежем воздухе. Не будет лишним применение приборов, так называемых «озонаторов». При применении озонатора воздух насыщается отрицательно заряженными ионами, что помогает заживлению. Необходимо расположить озонатор на расстоянии примерно 15 см от открытой раны и направить на нее поток озона. Обрабатывать рану озонатором можно несколько часов в сутки, например, во время сна. Продолжительное воздействие обогащенного озоном воздуха оказывает бактерицидное действие, способствует снабжению тканей кислородом, уменьшает застойные явления в тканях и ускоряет заживление пролежней. Одна из последних разработок - аппарат ионизатор «Истион», (123364, г. Москва, ул. Свободы, 61, корп. 1. НПЦ «Истион-Здоровье». Тел./факс: (495) 492-6375, 944-1101). Для лечения пролежней эффективно применение лазера, можно использовать кварцевую лампу. Если рана дошла до кости, требуется хирургическое вмешательство, в некоторых случаях пересадка кожи.
Лечение пролежней может занять несколько месяцев. Лучше не лежать на стороне, где расположен пролежень. В крайнем случае, чтобы сидеть и лежать, нужно свернуть из ваты и бинта круглую баранку, с отверстием больше диаметра раны, и подкладывать ее под пролежень, чтобы избежать давления на него. Народные способы лечения пролежней приведены в главе «Рецепты».
Судороги. Спазмы. Спастика
Параплегия и тетраплегия часто сопровождается судорогами - невольными движениями парализованных мышц. Их вызывают внезапно возникающие сокращения мышц. Хотя связь с головным мозгом нарушена, тело ниже поражения посылает сигналы в спинной мозг, который рефлекторно отвечает мышечными сокращениями. Возрастает активность так называемых рефлексных дуг спинного мозга, то есть раздражение распространяется еще быстрее, поскольку в результате поражения нарушается передача из головного мозга ослабляющих импульсов. Интенсивность судорог у всех людей разная.
Если поражены нижние позвонки поясничного отдела, то возникает вялый паралич и судорог не наблюдается. Легкие судороги нередко помогают выполнять обычные ежедневные манипуляции: одеваться, перемещаться с кровати на стул или переворачиваться в кровати. Из-за сильных судорог может возникнуть большое мышечное напряжение, часто осложняющее или мешающее выполнению ежедневных движений. Кроме того, это напряжение может вызвать боли во время сна и отдыха.
Иногда наряду с судорогами возникают спазмы. Спазмы - тоже непроизвольные сокращения мышц, но они более продолжительны и вызывают более резкие, внезапные движения. Возникновение судорог и спазмов может быть обусловлено как физическими, так и Психическими факторами, такими как стресс, усталость, боль, язвы, инфекции мочевыводящих путей, жара, холод, менструация, передвижение по неровной поверхности или просто перемена положения ног или всего тела. Постоянные судороги могут держать ноги все время в одном положении, что увеличивает риск возникновения контрактур (например, неразгибаемые колени). Чтобы избежать этого, необходимо по несколько раз в день делать растяжку и массаж. Более подробно мы остановимся на этом в главе «Мышцы».
| Назад | Оглавление | Далее |