Медицинская реабилитация
Трансплантационное лечение спинномозговых травм
С.С. Рабинович, В.И. Селедцов, О.В. Повещенко, Д.М. Самарин, В.В. Сенюков, О.В. Парлюк, Э.А. Кащенко, Г.В. Селедцова
Новосибирская государственная медицинская академия, Институт клинической иммунологии СО РАМН, Городская клиническая больница №34, г. Новосибирск
2001 г.
Введение
Нервная ткань взрослого организма обладает довольно ограниченным репаративным потенциалом. Поэтому, лечение пациентов с тяжелыми травмами спинного и головного мозга во многих случаях не дает ощутимых результатов. В течение последних 15-20 лет значительный прогресс был достигнут в понимании механизмов, регулирующих репаративную активность центральной нервной системы (ЦНС). Имеющиеся данные указывают на два возможных подхода к увеличению восстановительного потенциала ЦНС. Первый основывается на создании условий, благоприятствующих росту аксонов, тогда как второй - на замещении разрушенных клеток новыми функционально полноценными клетками [17]. Трансплантация клеток фетальной нервной ткани представляется весьма перспективным методом лечения неврологических расстройств, поскольку сочетает в себе оба вышеупомянутых подхода. В действительности, установлено, что такая клеточная трансплантация, с одной стороны, может создавать микроокружение благоприятное для аксонального роста, а с другой стороны, обеспечивать замещение поврежденных нейронов функционально полноценными донорскими клетками [11, 17, 20]. В отечественной практике отношение к нейротрансплантации, однако, до сих пор остается весьма настороженным. В связи с этим представляет интерес полученные нами данные по применению этого метода при лечении последствий спинномозговой травмы у 15 пациентов.
Материалы и методы
Клинические исследования проводились в соответствии с протоколом, утвержденным Ученым советом и Комитетом по этическим вопросам Института клинической иммунологии СО РАМН.
Ткань головного и спинного мозга, а также печеночную ткань, получали от человеческих плодов 16 - 22 недельной гестации после спонтанных или простагландининдуцированных абортов. Клеточную суспензию готовили в соответствие с методикой, описанной ранее [23]. Полученные клетки криоконсервировали в соответствии со стандартной процедурой, используя культуральную среду RPMI 1640, с добавлением 50% сыворотки плодов коровы и 10% диметилсульфоксида [13] и далее хранили в парах жидкого азота. Размораживание клеточной суспензии проводили в день трансплантации при температуре 370°C. Жизнеспособность клеток оценивали стандартным способом с применением красителя трипанового синего. Клеточную суспензию, предназначенную для трансплантации, формировали из равных количеств клеток, полученных от трех разных доноров. Общее количество клеток в такой суспензии составляло 2.0-2.5х108. Соотношении клеток нервной ткани к клеткам печени было 10:1. В отдельных случаях наряду с клеточной суспензией пациенту трансплантировали фрагмент спинного мозга вместе с клетками выстилки луковиц обонятельных нервов (1.5-2.0х105). Как было показано ранее [17,18], эти клетки обладают выраженной миелинизирующей активностью и способностью стимулировать аксональный рост.
Все 15 пациентов, подвергнутых трансплантационному лечению, исходно характеризовались тяжелым неврологическим дефицитом (степень "А" спинального повреждения по Frankel), который выражался в полной потере двигательной активности, нарушением функции тазовых органов и расстройством всех видов чувствительности. Возраст, давность травмы и уровень повреждения спинного мозга каждого пациента сведены в таблицу (см. результаты). Двигательную активность пациентов в динамике оценивали по шкале ASIA (American Spinal Injury Association) [15]. Характер и объем повреждения спинного мозга определяли с использованием магнитнорезонансной томографии (МРТ). У всех пациентов стабилизация поврежденного сегмента позвоночника достигалась путем переднего спондилодеза. В 11 случаях была проведена реконструктивная операция, включающая в себя ламинэктомию (после сформированного переднего блока), менингомиэлолиз, вскрытие, опорожнение интрамедуллярной кисты, иссечение стенок кисты в краниальном и каудальном отделах и помещение клеточного трансплантата в сформированную полость (приоритетная справка № 2000116036/14(016792) от 19.06.2000 г). В остальных 4 случаях такая операция не проводилась. Вторая клеточная трансплантация проводилась через 14-18 суток, а третья через 30 суток после первой. Трансплантируемые клетки вводили в субарахноидальное пространство через спинно-мозговой прокол.
Результаты
Время наблюдения пациентов, подвергнутых трансплантационному лечению составляло 1.5-3 года. Как показано в таблице №1, у 11 из 15 таких пациентов имела место отчетливая положительная динамика, выразившаяся в значительном улучшении их неврологического статуса. В результате проведенного лечения состояние 6 пациентов стало соответствовать степени "С" спинального повреждения. Пять пациентов стали передвигаться при помощи костылей, один пациент смог передвигаться без вспомогательной опоры. Улучшение состояния других 5 пациентов было менее выраженным. Их состояние стало соответствовать степени "В" спинального повреждения. У этих пациентов отмечено появление сокращения отдельных групп мышц, а также восстановление функции тазовых органов и отдельных видов чувствительности. Пациенты 7, 8 и 9 могли стоять и передвигаться на небольшие расстояния в специальном шарнирном устройстве.
Таблица 1. Характеристика пациентов и результативность их лечения.
| № | Пациент, и его возраст (лет) | Поврежденный сегмент спинного мозга | Давность травмы к началу лечения | Количество трансплантаций | Оценка состояния по классификации Francel | |
|---|---|---|---|---|---|---|
| До лечения | После лечения | |||||
| 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 |
К-ин, 52 З-ов, 24* Г-на, 28* Т-ин, 25* В-ин, 18 К-ов, 34* Т-ов, 34* A-ев, 48 Ш-ко, 28* C-тр, 28* Д-ин, 32* C-ов, 18* М-ин, 21 X-ов, 46* О-ин, 38* |
С6-7 С6 Th11 Th6 Th4 Th10 C6 Th3 C6 Th9 C6 C7 Th4 C4-6 Th6 |
1 месяц 3 месяца 3 месяца 4 месяца 4 месяца 1.5 года 1.5 года 2 года 2.5 года 2.5 года 3 года 3 года 3 года 4 года 6 лет |
2 3 2 3 2 2 2 2 3 3 1 2 2 4 1 |
А А А А А А А А А А А А А А А |
С С С C/D C C B/C A B B B/C B/C A A A |
* случаи с оперативным удалением кисты.
время наблюдения 1.5-3.0 года.
Как показано в таблице 1, наибольший клинический эффект имел место у 5 пациентов с давностью травмы менее 1 года. Можно было бы предполагать, что в этот период времени, функциональное восстановление поврежденного спинного мозга преимущественно обусловливалось процессами, ни как не связанными с функциональной активностью трансплантированных клеток. Имея это в виду, мы оценили полуторагодичные изменения в неврологическом статусе 5 случайных пациентов, получавших такую же стандартную терапию, как и пациенты опытной группы, но в отличие от последних не подвергавшихся клеточным трансплантациям. Контрольные пациенты были сопоставимы с опытными пациентами 1, 2, 3, 4 и 5 по уровню и тяжести спинального повреждения, возрасту и полу. Как показано в таблице 2, через 1.5 года после травмы неврологический статус только двух контрольных пациентов претерпел изменения от уровня А к уровню В спинального повреждения, тогда как состояние трех других пациентов осталось неизменным. Как контроль, можно также рассматривать еще семь пациентов в возрасте от 24 до 56 лет с травмами спинного мозга на уровне шейного отдела позвоночника, которые получали лечение, не включающее в себя трансплантацию клеток. Исходно эти пациенты имели синдром полного повреждения спинного мозга, характеризующийся полным нарушением чувствительной и двигательной активности. Через 1.5 года после травмы три пациента из этой группы изменили свой статус от степени А к степени В спинального повреждения, тогда как состояние остальных осталось неизменным (данные не представлены).
Таблица 2. Характеристика контрольных пациентов и результатов их лечения.
| № | Пациент, и его возраст (лет) | Поврежденный сегмент спинного мозга | Оценка состояния по классификации Francel | |
|---|---|---|---|---|
| До лечения | После лечения | |||
| 1 2 3 4 5 |
B., 48 Ч., 22* A., 20* O., 22 A., 19 |
С5-6 С6 Th10 Th7-8 Th7-9 |
А А А А А |
А В А В А |
Ниже мы приводим подробное описание трех конкретных случаев применения трансплантационного лечения.
Наблюдение № 1. Больной К, 52 года, поступил в приемный покой больницы через 6 часов после автодорожной травмы. При поступлении состояние было тяжелое. Пульс 110 уд./ мин, АД=90/60 мм. рт. ст., дыхание самостоятельное, с частотой 22/мин, функция черепно-мозговых нервов не нарушена. Имели место тетраплегия, выраженная гипотония всех групп мышц, расстройство всех видов чувствительности с Th1 сегмента (D=S), а также задержка мочеиспускания Сухожильные и периостальные рефлексы с рук и ног были вялые (D=S), брюшные рефлексы отсутствовали. При пальпации отмечалась болезненность на уровне остистых отростков С3-С6 позвонков. Костно-травматических изменений в области шейного отдела позвоночника рентгенологически выявлено не было. При МРТ на уровне С3-С4 межпозвонкового диска был обнаружен участок округлой формы с четкими и ровными контурами, неоднородный по структуре, размером 0.7 х 0.6 х 0.5 см (рис.1,А). На протяжении от С2 до С5 сегментов в центральных и правых отделах спинного мозга определялся участок веретенообразной формы с четкими контурами размером 5.8 х 0.3 см., имеющий сигнал повышенной интенсивности в режиме Т2. Был выставлен диагноз: ушиб спинного мозга на уровне С3-С5 сегментов, синдром полного перерыва спинного мозга.
Пациенту был наложен воротник Шанца и начата восстановительная терапия, включающая в себя умеренную дегидратация и ноотропы. Прозерин и витамины не применяли в связи с непереносимостью больным этих препаратов. Через 4 дня после травмы больному было введено субарахноидально 10 мл суспензии клеток, полученных из фетальной нервной и кроветворной ткани. Через 28 дней после клеточной трансплантации у пациента появились первые признаки восстановления функции спинного мозга: уровень нарушений чувствительности спустился до Th4, появились движения в левой стопе. При обследовании, проведенном через 40 дней после начала трансплантационного лечения было отмечено: полное восстановление болевой и тактильной чувствительности, восстановление мышечно-суставного чувства (S >D), появление позывов на мочеиспускание, появление силы (слева - 3, справа - 2 балла) и активных движений в ногах. В руках сила слева соответствовала 2 баллам, справа отсутствовала. Отмечались живые сухожильные и периостальные рефлексы (D< S). По данным МРТ на уровне С7 сегмента участок веретенообразной формы, имевший сигнал повышенной интенсивности в режиме Т2, исчез, определялось интрамедуллярное образование с нечеткими контурами и неоднородным содержимым размером 0.3 х 0.2 х 0.2 см. Возможно, оно являлось видимым проявлением репаративной активности клеточного трансплантата),. Спинной мозг ниже уровня повреждения был однороден по структуре и толщине (рис.1,Б).
Через 96 дней после трансплантации отмечено восстановление силы в руках до 4 баллов, в ногах до 5 баллов, восстановление всех видов чувствительности и функции тазовых органов. Пациент начал передвигаться при помощи костылей.
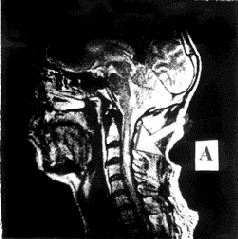
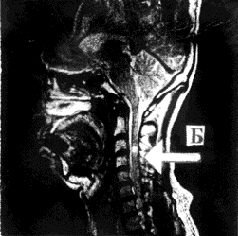
Рис.1 МРТ Больного К. А - до трансплантации, Б - через 30 дней после трансплантации.
Наблюдение № 2. Больной З, 24 лет, во время падения с высоты получил травму шейного отдела позвоночника и спинного мозга. Через 6 суток поступил в нейрохирургическое отделение, где после обследования ему был выставлен диагноз: взрывной перелом позвонка С7 с компрессией спинного мозга. На 12 день после поступления ему произведено частичное удаление тела С7 позвонка и вентральный спондилодез С6 -Th1 имплантатом из никелид-титана. Через месяц поступил в нашу клинику для реабилитации. При поступлении состояние было средней тяжести, сознание ясное, сердечно-сосудистая система без патологии, дыхание не нарушено. Неврологический статус: нижняя вялая параплегия, верхний парапарез (сила в дистальных отделах рук - 3 балла, проксимальных - 5 баллов), нарушение всех видов чувствительности с Th1 сегмента по проводниковому типу, сухожильные и периостальные рефлексы живые с рук и вялые с ног (D=S), мочеиспускание через цистостому. В области крестца имел место пролежень размером 26 х 18 х 5 см. По данным МРТ отмечалось уменьшение в размерах и деформация С6 и С7, между ними определялся металлический имплантат. Спинной мозг на уровне С3 - Th3 сегментов был истончен, его оболочки утолщены, непрерывность сохранена,. На уровне С7 сегмента визуализировалась интрамедуллярная киста размером 1.0 х 0.2 см (рис.2,A). На уровне Th1-3 сегментов спинной мозг был неоднороден по структуре, определялись участки размером до 0.12 см, имеющие повышенную интенсивность в режиме Т2.
После проведенного обследования было принято решение о проведении трансплантационного лечения. Суспензию донорских клеток в объеме 10 мл имплантировали в субарахноидальное пространство спинного мозга пациента. Через 14 дней после первой клеточной трансплантации была произведена ламинэктомия С7, вскрытие и опорожнение интрамедуллярной кисты, разрушение микродиссектором ее стенок. Образовавшаяся полость заполнена тканевым трансплантатом спинного мозга и суспензией клеток выстилки луковицы обонятельного нерва. После зашивания твердой мозговой оболочки под нее инъекционно было введено 5 мл суспензии клеток, полученных из фетальной нервной и кроветворной ткани. Через 14 дней была выполнена третья субарахноидальная клеточная трансплантация.
При контрольном обследовании, выполненном через 1,5 месяца после третьей трансплантации, у пациента была зарегистрирована существенная положительная динамика. Было отмечено: восстановление всех видов чувствительности, восстановление силы в дистальных отделах рук до 5 баллов с обеих сторон, появление движения в стопах и коленных суставах, восстановление мочепузырного рефлекса и заживление пролежня. По данным МРТ в месте, где ранее визуализировалась киста, располагались участки различной плотности (рис.2,Б). Возможно, эти участки являлись видимым проявлением репаративной активности трансплантированных клеток. Через 10 месяцев после нейротрансплантации пациент полностью контролировал функцию тазовых органов, у него появились активные сокращения четырехглавой и прямой мышц обеих бедер (S>D). Больной мог стоять, опираясь на костыли. Еще через 4 месяца пациент стал передвигаться на костылях.
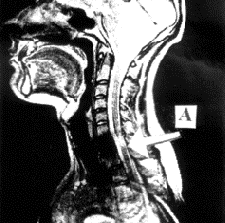
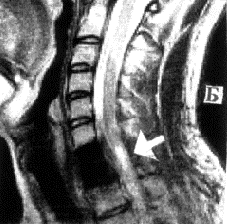
Рис.2 МРТ Больного З. А - до трансплантации, Б - через четыре месяца после трансплантации.
Наблюдение № 3. Больной Т, 25 лет, во время автокатастрофы получил взрывной перелом Th 6 позвонка с компрессией спинного мозга. По месту жительства была ему произведена ламинэктомия Th6-Th7. Через 4 месяца пациент поступил в нашу клинику для последующего лечение. При поступлении - состояние средней тяжести, сознание ясное, сердечно-сосудистая система без патологии, дыхание не нарушено. Неврологический статус: нижняя вялая параплегия, нарушение всех видов чувствительности с сегмента Th5 по проводниковому типу, мочеиспускание через цистостому. По данным МРТ тело Th6 уменьшено в размерах и деформировано. Спинной мозг на уровне Th5- Th7 сегментов истончен, его оболочки утолщены, непрерывность сохранена. На уровне Th6 сегмента была обнаружена интрамедуллярная киста размером 3.0 х 0.5 см. На уровне Th7-Th9 спинной мозг был неоднороден по структуре, определялись участки размером до 0.7 см, имеющие повышенную интенсивность в режиме T2.
Пациенту была проведена операция: повторная ламинэктомия в области Th5 - Th7, вскрытие и опорожнение интрамедуллярной кисты, разрушение микродиссектором ее стенок, имплантация в ложе бывшей кисты фетального трансплантата спинного мозга и суспензии фетальных клеток выстилки луковицы обонятельного нерва. Эндолюмбально ему имплантировали 6 мл суспензии клеток, полученных их фетальной нервной и кроветворной ткани. Через 1 месяц после операции пациенту была произведена повторная эндолюмбальная трансплантация фетальных клеток.
При обследовании, проведенном по истечению 4 месяцев после повторной клеточной трансплантации отмечено: полное восстановление всех видов чувствительности, полный контроль функции тазовых нервов и выраженное улучшение в двигательной сфере (пациент способен стоять, опираясь на костыли). Пациенту была проведена третья клеточная трансплантация. Через 4 месяца после этого пациент мог передвигаться самостоятельно без костылей.
Обсуждение
К настоящему времени уже накопилось значительное количество экспериментальных и клинических данных, обосновывающих применение трансплантации клеток фетальной нервной ткани при лечении пациентов с повреждениями ЦНС [1,2,3,6,7,11,12,17,19,20,22]. Логично полагать, что выраженность клинического эффекта клеточной трансплантации может в значительной степени зависеть от приживляемости донорских клеток в ЦНС реципиента. В действительности, ранее показано, что фетальные нервные клетки способны выживать и функционировать в течение длительного времени в ЦНС реципиента, несовместимого с донором по антигенам главного комплекса несовместимости [11,17,20]. Однако, иммунологическая привилегированность ЦНС и относительно низкая иммуногенность трансплантируемых фетальных клеток еще не могут гарантировать полную индифферентность иммунной системы реципиента по отношению к клеточному трансплантату. Имея это в виду, в дотрансплантационном периоде мы оценивали в пробах in vitro, по бластогенезу и продукции фактора, ингибирующего миграцию макрофагов, реактивность Т-лимфоцитов потенциального реципиента на растворимые аллоантигены, полученные от разных потенциальных доноров. В дальнейшем трансплантат формировали только из тех донорских клеток, которые были низкоиммуногенны для реципиента. Следует также иметь в виду, что каждому пациенту мы трансплантировали клетки, полученные от трех разных доноров. Такая трансплантация, по нашему мнению, позволяет снижать иммуногенную нагрузку со стороны аллоантигенов каждого донора, а также минимизирует вероятность одновременного отторжения всех трансплантированных клеток. Вследствие такой трансплантации, кажется, вполне вероятной ситуация, когда иммунный ответ в организме реципиента оказывается направленным лишь против части наиболее несовместимых в антигенном отношении донорских клеток. При этом другая часть трансплантированных клеток могла бы сохраняться в организме и принимать активное участие в репаративных процессах. В этой связи следует заметить, что иммунные реакции, направленные против аллоантигенов, экспрессированных лишь на части трансплантированных клеток, в действительности были нами выявлены у 4 из 15 обследованных пациентов, подвергшихся более чем одной клеточной трансплантации (данные не представлены).
Для улучшения приживляемости и функциональной активности клеточного трансплантата нам представляется важным нахождение в месте спинального повреждения клеток неокортекса вместе с олигодендроцитами, которые обладают выраженным миелинизирующим потенциалом и способны секретировать медиаторы, усиливающие аксональный рост [17,18]. Включение в состав трансплантата клеток фетальной печени, принадлежащих главным образом к кроветворным линиям дифференцировки, обосновывается опубликованными данными, указывающими на то, что:
- кроветворные ткани плода содержат стволовые клетки, способные дифференцироваться в клетки, формирующие нервную ткань [16];
- фетальные кроветворные клетки могут вырабатывать медиаторы, способные поддерживать рост и жизнеспособность различных клеток [11];
- незрелые кроветворные клетки обладают выраженной естественной иммуносупрессорной активностью [24];
- эти клетки способны подавлять образование грубых соединительнотканных рубцов [5, 6], которые, как известно, могут формировать непреодолимое препятствие для аксонального роста; В этой связи важно также заметить, что в незрелой кроветворной ткани присутствуют клетки-предшественники эндотелиоцитов, которые способны обеспечивать неоваскуляризацию ишемизированных тканей организма [14, 21].
Мы полностью разделяем точку зрения ряда авторов о преимуществах трансплантации диссоциированных клеток, а не кусочков ткани [17, 20]. В то же время, для восстановления проводимости спинного мозга считаем целесообразным в определенных случаях сочетать клеточную трансплантацию с имплантацией фрагмента спинного мозга.
По нашему мнению, проведение клеточной трансплантации наиболее оптимально в раннем посттравматическом периоде до формирования соединительно-тканной кисты в месте повреждения спинного мозга. Такая трансплантация могла бы предупреждать индуцированные повреждением процессы, приводящие к аксональной демиелинизации и формированию кисты, и одновременно стимулировать рост нисходящих аксонов. При наличии интрамедуллярной травматической кисты в спинном мозге, очевидно, что ее оперативное удаление целесообразно сочетать с нейротрансплантацией и восстановлением, насколько, это возможно, каналов для роста поврежденных аксонов.
Данные, представленные в настоящей статье, свидетельствуют о том, что трансплантация незрелых фетальных клеток пациентам с повреждениями спинного мозга может ассоциироваться со значительном улучшением их неврологического статуса. Положительная динамика была отмечена нами у 11 из 15 пациентов, подвергнутых трансплантационному лечению. При этом, наибольшие изменения были отмечены у пациентов с относительно свежими травмами (см. таблицу 1). Так как эти пациенты имели неполный перерыв спинного мозга, можно было бы предполагать, что наблюдаемые улучшения обусловлены исключительно спонтанным восстановлением спинного мозга и не связано с функциональной активностью трансплантированных клеток. Однако, это маловероятно, поскольку контрольные пациенты, не подвергшиеся трансплантационному лечению, демонстрировали намного меньшее функциональное восстановление (см. таблицу 2), в сравнении с пациентами, получавшими такое лечение. О важности трансплантированных клеток в репаративном процессе могут также свидетельствовать данные об ощутимом улучшении неврологического статуса у 6 из 8 пациентов опытной группы с давностью травмы 1.5-3.0 года. До трансплантационного лечения они получали комплексную реабилитационную терапию, которая, однако, не дала ощутимых результатов. Следует заметить, что с позиции общепринятой медицины такие пациенты в подавляющем своем большинстве считаются инкурабельными и их реабилитация обычно ограничивается мерами, направленными на их социальную реабилитацию.
Эффекты трансплантационного лечения на функциональной восстановление спинного мозга является устойчивыми. За все время наблюдения ни одного случая реверсии такого эффекта отмечено не было.
Клинические улучшения, отмеченные у больных с относительно недавними спинальными травмами (1.5 года и менее) ассоциировались с соответствующими видимыми изменениями на МРТ-граммах. Такая ассоциация, однако, не просматривалась в случаях, когда клеточные трансплантации выполнялись в более поздние сроки.
Трансплантация фетальных клеток, по-видимому, представляет собой относительно безопасный вид лечения неврологических расстройств. У части пациентов в течение первых 2 суток после клеточной трансплантации имели место явления менингизма и подъем температуры тела до 38.5о C, которые обычно проходили сами собой, не требуя дополнительного медикаментозного вмешательства. Долговременное (более 2 лет) наблюдение таких пациентов также не выявило каких-либо серьезных осложнений трансплантационного лечения [4,9].
Трансплантационное лечение обычно приводило к значительному выраженному улучшению психологического статуса пациента, отмечаемому как самим пациентом, так и их ближайшими родственниками.
Cтановится все более очевидным то, что трансплантационная технология позволяет кардинально улучшать репаративные возможности нервной ткани. Однако на пути развития этой технологии стоят практические и этические проблемы, связанные с необходимостью использования эмбрионального или фетального донорского материала. Решение этой проблемы, по-видимому, лежит в получении незрелых клеточных линий, способных расти вне организма. Уже имеются данные, указывающие на трансплантационную пригодность размноженных вне организма клеток [10,11,19]. Таким образом, на сегодняшний день имеются все предпосылки для дальнейшего развития трансплантационных технологий и их внедрения в нейротравматологии. В то же время следует согласиться с мнением ряда ученых [7], что бездумное, безудержное, необоснованное применение нейротрансплантации может дискредитировать метод. Необходима дальнейшая клиническая апробация метода в центрах, в которых имеются условия как для получения пригодного для трансплантации клеточного материала, так и для проведения трансплантации на надлежащем научно-методическом уровне. Клинические испытания метода необходимо проводить по единому протоколу в рамках рондомизированного исследования.