Советы по уходу
10. Организация кормления больных
Питание - это одна из необходимых физиологических потребностей человеческого организма. С пищей человек получает биологически активные соединения (БАС) - белки, жиры, углеводы, а также воду, минеральные соли, микроэлементы, витамины - вещества, необходимые для нормального метаболизма клетки, а стало быть для нормального функционирования всех органов и систем. Разлагаясь в процессе катаболизма, БАС выделяют тепло (энергию), которое измеряется калориями. 1 килокалория (ккал) соответствует такому количеству тепла, которое необходимо для нагревания 1 кг воды на 1 °С. Калорийность, или энергетическую ценность продуктов, вычисляют по специальным таблицам. Здоровому человеку для поддержания функций организма необходимо получать около 3000 ккал в сутки.
Лечебное питание - питание, удовлетворяющее физиологические потребности в количестве и соотношении биологически активных соединений и оказывающее лечебное воздействие. Путём изменения состава пищи, кулинарной обработки продуктов, режима питания можно влиять на функциональное состояние отдельных органов и систем. Лечебное питание обязательно в комплексной терапии различных заболеваний.
Диетотерапия является неотъемлемым компонентом комплексного лечения при всех без исключения заболеваниях желудочно-кишечного тракта, болезнях обмена веществ, заболеваниях сердца, печени, почек, суставов и др. Лечебное питание нередко даёт хорошие результаты в тех случаях, когда другие методы лечения неэффективны. В лечебной практике назначают диеты, разработанные для основных видов заболеваний в клинике лечебного питания Института питания Российской академии медицинских наук (РАМН).
Многие диеты имеют несколько вариантов, обозначаемых дополнительно буквами. Здесь представлены наиболее распространенные диеты № 1,2, 3, 4, 5, 5П, 6, 7, 7й, 8, 9, 9А, 10е, 13,14,15, стол «Ч», диета Мейленграхта, используемые в диетической терапии основных заболеваний внутренних органов. Характеристики диет являются базой для составления меню лечебного питания, справочным материалом для медицинских работников и работников столовых, а также для больных и их родственников. Диеты также называют лечебными или диетическими столами.
10.1. Лечебные диеты
Диета № 1
Показания: язвенная болезнь желудка и двенадцатиперстной кишки при нерезком обострении и в период выздоровления после резкого обострения; обострение хронического гастрита с сохранённой или повышенной секрецией; острый гастрит в период выздоровления.
Общая характеристика: значительное механическое, химическое и термическое щажение желудочно-кишечного тракта, ограничены сильные возбудители секреции желудка, раздражители его слизистой оболочки, долго задерживающиеся в желудке и трудно перевариваемые продукты и блюда. Пищу готовят в основном протёртой, сваренной в воде или на пару. Отдельные блюда запекают без корочки. Рыба и негрубые сорта мяса допускаются куском. Умеренно ограничена поваренная соль (10-12 г). Исключены очень холодные и горячие блюда. Свободная жидкость - 1,5 л. Режим питания: 5-6 раз в день. Перед сном: молоко, сливки.
Примерное меню диеты № 1 (протёртая). 1-й завтрак: яйцо всмятку, каша рисовая молочная протёртая, чай с молоком. 2-й завтрак: яблоко печёное с сахаром. Обед: суп овсяный молочный протёртый, фрикадельки мясные паровые с морковным пюре, мусс фруктовый. Полдник: отвар шиповника, сухарики. Ужин: рыба отварная, запечённая под молочным соусом: картофельное пюре, чай с молоком. На ночь: молоко.
Примерное меню диеты № 1 (не протёртая). 1-й завтрак: яйцо всмятку, каша гречневая рассыпчатая, чай с молоком. 2-й завтрак: творог свежий некислый, отвар шиповника. Обед: суп картофельный вегетарианский, мясо отварное, запечённое, морковь отварная, компот из разваренных сухофруктов. Полдник: отвар пшеничных отрубей с сахаром и сухарики. Ужин: рыба отварная, запечённая под молочным соусом, рулет морковно-яблочный, чай с молоком. На ночь: молоко.
Диета № 2
Показания: хронический гастрит с секреторной недостаточностью при нерезком обострении и в стадии выздоровления: хронические энтериты и колиты после и вне обострения.
Общая характеристика: физиологически полноценная диета с умеренным механическим щажением и умеренной стимуляцией секреции пищеварительных органов. Разрешены блюда разной степени измельчения и тепловой обработки - отварные, тушёные, запечённые, жареные без образования грубой корочки (не панировать в сухарях или муке). Протёртые блюда - из продуктов, богатых соединительной тканью или клетчаткой. Исключают: продукты
и блюда, которые долго задерживаются в желудке и трудно перевариваются, раздражают слизистую оболочку желудочно-кишечного тракта, очень холодные и горячие блюда. Соль - до 15 г, свободная жидкость - 1,5 л. Режим питания: 4-5 раз в день без обильных приёмов пищи.
Примерное меню диеты № 2. Завтрак: яйцо всмятку, сыр, каша овсяная молочная, чай. Обед: бульон мясной с вермишелью, котлеты мясные жареные без панировки с морковным пюре, кисель. Полдник: отвар шиповника. Ужин: рыба заливная, пудинг из риса с фруктовой подливой, чай. На ночь: кефир.
Диета № 3
Показания: хронические заболевания кишечника с запорами при нерезком и затухающем обострении и вне обострения.
Общая характеристика: физиологически полноценная диета с включением продуктов и блюд, усиливающих двигательную функцию и опорожнение кишечника (овощей, свежих и сушёных плодов, хлебопродуктов, круп, кисломолочных напитков и др.). Исключение продуктов и блюд, усиливающих брожение и гниение в кишечнике и отрицательно влияющих на другие органы пищеварения (богатые эфирными маслами, жареные изделия и др.). Пищу готовят в основном не измельчённой, варят в воде или на пару, запекают. Овощи и плоды - в сыром и варёном виде. В диету включают холодные первые и сладкие блюда, напитки. Соль -15 г, свободная жидкость - 1,5 л. Режим питания: 4-6 раз в день. По утрам желательны холодная вода с мёдом или соки плодов и овощей; на ночь - кефир, компоты из свежих или сухих фруктов, свежие фрукты, чернослив.
Примерное меню диеты № 3. 1-й завтрак: салат овощной с растительным маслом, омлет паровой, чай. 2-й завтрак: яблоко свежее. Обед: щи вегетарианские со сметаной, мясо отварное с тушёной свёклой, компот из сухофруктов. Ужин: голубцы овощные, крупеник из гречневой крупы с творогом, чай. На ночь: кефир.
Диета № 4
Показания: острые заболевания и резкое обострение хронических заболеваний кишечника с сильными поносами.
Общая характеристика: диета пониженной энергоценности за счет жиров и углеводов при нормальном содержании белка. Резко ограничены механические, химические и термические раздражители желудочно-кишечного тракта. Исключены продукты и блюда, усиливающие секрецию органов пищеварения, процессы брожения и гниения в кишечнике. Блюда жидкие, полужидкие, протёртые, сваренные в воде или на пару. Исключены очень горячие и холодные блюда. Соль - 8-10 г, свободная жидкость - 1,5-2 л. Режим питания: 5-6 раз в день небольшими порциями.
Примерное меню диеты № 4.1-й завтрак: каша овсяная протёртая на воде, творог свежеприготовленный протёртый, чай. 2-й завтрак: отвар из сушёной черники. Обед: бульон мясной с манной крупой, тефтели мясные паровые, каша рисовая протёртая на воде, кисель. Полдник: отвар шиповника несладкий тёплый. Ужин: омлет паровой, каша гречневая протёртая на воде, чай. На ночь: кисель.
Диета № 5
Показания: острые гепатиты и холециститы в стадии выздоровления; хронический гепатит: цирроз печени без её недостаточности: хронический холецистит и желчекаменная болезнь вне обострения при отсутствии выраженных заболеваний желудка и кишечника.
Общая характеристика: физиологически нормальное содержание белков и углеводов при небольшом ограничении жиров. Исключают продукты, богатые азотистыми экстрактивными веществами, пуринами, холестерином, щавелевой кислотой, эфирными маслами и продуктами окисления жиров, возникающими при жарке. Повышено содержание липотропных веществ, клетчатки, пектинов, жидкости. Блюда готовят отварными, запечёнными, изредка - тушёными. Протирают только жилистое мясо и богатые клетчаткой овощи; муку и овощи не пассируют. Исключены очень холодные блюда. Соль - 10 г, свободная жидкость - 1,5-2 л. Режим питания: 5 раз в день.
Примерное меню диеты № 5. 1-й завтрак: творог с сахаром и сметаной, каша овсяная молочная, чай. 2-й завтрак: яблоко печёное. Обед: суп из сборных овощей вегетарианский на растительном масле, кура отварная в молочном соусе, рис отварной, компот из сухофруктов. Полдник: отвар шиповника. Ужин: рыба отварная с белым соусом на овощном отваре, картофельное пюре, ватрушка с творогом, чай. На ночь: кефир.
Исклюгить: острое, жирное, жареное, копчёное, бульоны, консервы, грибы, орехи, концентраты, шоколад, газированные напитки.
Рекомендовано:
- хлеб: белый, серый, отрубной, вчерашней выпечки, несдобное печенье;
- закуски: салаты, заливная рыба на желатине, творожная паста на желатине, вымоченная сельдь, икра чёрная (редко);
- жиры: масло сливочное (ограничить), оливковое, подсолнечное, кукурузное;
- мясные продукты: нежирные говядина и птица в отварном или запечённом виде с предварительным отвариванием, тушёные, с удалением сока, паровые котлеты;
- рыба: нежирная в отварном или запечённом виде, котлеты, суфле, кнели;
- крупа: различные крупы, макаронные изделия в отварном или запечённом виде, из бобовых: зелёный горошек и соевые изделия;
- молочные продукты: молоко цельное, сухое, творог нежирный до 30-50 г в день, сыр неострый, простокваша, кефир, биокефир, молочные йогурты:
- супы: из различных овощей и круп, макаронных изделий, на овощном или молочном отваре, мука и овощи для супа не поджариваются:
- овощи, зелень: блюда в отварном и печёном виде, лук добавляется после отваривания, сырые овощи, овощные соки;
- мучные блюда: лапша, вермишель, макароны и изделия из них, запеканки, тесто несдобное, выпечка вчерашняя (жареное тесто запрещено);
- ягоды, фрукты: различные, кроме кислых, желе, компоты, кисели, соки, сиропы;
- соусы: молочный, сметанный, на овощном отваре, фруктово-ягодные подливы;
- напитки, сладости: сахар, мед, варенье, чай с молоком, минеральная вода, конфеты из сои, пастила, зефир, мармелад.
Диета № 5П
Показания: хронический панкреатит.
Общая характеристика: диета с повышенным содержанием белка, уменьшением жиров и углеводов, в частности сахара. Резко ограничены экстрактивные вещества, пурины, тугоплавкие жиры, холестерин, эфирные масла, грубая клетчатка, исключены жареные блюда. Увеличено количество витаминов и липотропных веществ. Блюда в основном - в протёртом и измельчённом виде, сваренные в воде или на пару, запечённые. Исключены горячие и очень холодные блюда. Ксилит вместо сахара в сладкие блюда. Поваренная соль - 10 г, свободная жидкость - 1,5 л. Режим питания: 5-6 раз в день.
Примерное меню диеты № 5п. 1-й завтрак: мясо отварное, каша овсяная молочная, чай. 2-й завтрак: омлет белковый паровой, отвар шиповника. Обед: суп вегетарианский из нашинкованных овощей, бефстроганов из отварного мяса, картофель отварной, компот из протёртых сухофруктов. Полдник: творог кальцинированный, чай с молоком. Ужин: рыба отварная, пюре морковное, чай с молоком. На ночь: кефир.
Диета № 6
Показания: подагра; мочекаменная болезнь с образованием камней из солей мочевой кислоты (уратурия).
Общая характеристика: исключение продуктов, содержащих много пуринов, щавелевой кислоты; умеренное ограничение поваренной соли, увеличение количества ощелачивающих продуктов (молочные, овощи и плоды) и свободной жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Небольшое уменьшение в диете белков и жиров
(в основном тугоплавких), а при сопутствующем ожирении - и углеводов. Кулинарная обработка обычная, исключая обязательное отваривание мяса, птицы и рыбы. Температура пищи обычная. Соль - 10 г, свободная жидкость - 1,5-2 л и больше. Режим питания: 4 раза в день, в промежутках и натощак - питьё.
Примерное меню диеты № 6. 1-й завтрак: салат овощной с пастой «Океан» на растительном масле, омлет белковый, чай с молоком. 2-й завтрак: размоченные сухофрукты. Обед: борщ вегетарианский ('/2 порции), биточки мясные, запечённые в сметане, морковь тушёная, яблоки свежие. Полдник: отвар шиповника. Ужин: рыба отварная, пудинг паровой из нежирного творога, чай. На ночь: кефир.
Диета № 7
Показания: острый нефрит в период выздоровления (с 3-4-й недели лечения): хронический нефрит вне обострения и недостаточности почек.
Общая характеристика: содержание белков несколько ограничено, жиров и углеводов - в пределах физиологических норм. Пищу готовят без соли. Соль выдают больному в количестве, указанном врачом (3-6 г и больше). Количество свободной жидкости уменьшено в среднем до 1 л. Исключают экстрактивные вещества мяса, рыбы, грибов, источники щавелевой кислоты и эфирных масел. Кулинарная обработка без механического и с умеренным химическим щажением. Мясо и рыбу (100-150 г в день) отваривают. Температура пищи обычная. Свободная жидкость - 0,9-1,1 л. Режим питания: 4-5 раз в день.
Примерное меню диеты № 7. 1-й завтрак: яйцо всмятку, каша гречневая рассыпчатая, чай. 2-й завтрак: яблоки печёные. Обед: борщ вегетарианский со сметаной ('/2 порции), мясо отварное с жареным картофелем, компот из сухофруктов. Полдник: отвар шиповника. Ужин: биточки морковно-яблочные запечённые, лапшевник с творогом, чай.
Диета № 8
Показания: ожирение как основное заболевание или сопутствующее при других болезнях.
Общая характеристика: уменьшение энергоценности рациона за счёт углеводов, особенно легкоусвояемых, и в меньшей степени - жиров (в основном животных), при нормальном или незначительно повышенном содержании белка. Ограничение свободной жидкости, соли и возбуждающих аппетит продуктов и блюд. Увеличение содержания пищевых волокон. Блюда готовят варёные, тушёные, запечённые. Жареные, протёртые и рубленые изделия нежелательны. Используют заменители сахара для сладких блюд и напитков.
Температура блюд обычная. Соль - 5-6 г; свободная жидкость - 1-1,2 л. Режим питания: 5-6 раз в день с достаточным объёмом для чувства насыщения.
Примерное меню диеты № 8. 1-й завтрак: салат овощной с растительным маслом, творог нежирный, чай. 2-й завтрак: яблоки свежие. Обед: борщ вегетарианский со сметаной ('/2 порции), мясо отварное, капуста тушёная с растительным маслом, компот из сухофруктов без сахара (на ксилите). Полдник: творог нежирный с молоком. Ужин: рыба отварная, рагу из овощей, чай. На ночь: кефир нежирный.
Диета № 9
Показания: сахарный диабет лёгкой и средней тяжести: больные с нормальной или слегка избыточной массой тела не получают инсулин или получают его в небольших дозах (20-30 ЕД).
Общая характеристика: диета с умеренно сниженной энергоценностью за счёт легкоусвояемых углеводов и животных жиров. Белки соответствуют физиологической норме. Исключены сахар и сладости. Умеренно ограничено содержание соли, холестерина, экстрактивных веществ. Увеличено содержание липотропных веществ, витаминов, пищевых волокон (творог, нежирная рыба, морепродукты, овощи, фрукты, крупа из цельного зерна, хлеб из муки грубого помола). Предпочтительны варёные и запечённые изделия, реже - жареные и тушёные. Для сладких блюд и напитков - сахарозаменители. Температура блюд обычная. Соль - 12 г, свободная жидкость - 1,5 л. Режим питания: 5-6 раз в день с равномерным распределением углеводов.
Примерное меню диеты № 9. 1-й завтрак: творог нежирный с молоком, каша гречневая рассыпчатая, чай. 2-й завтрак: отвар пшеничных отрубей. Обед: щи из свежей капусты вегетарианские с растительным маслом, мясо отварное с молочным соусом, тушёная морковь, желе фруктовое на ксилите. Полдник: яблоки свежие. Ужин: шницель капустный, рыба отварная, запечённая в молочном соусе, чай. На ночь: кефир.
Диета № 10е
Показания: атеросклероз с поражением сосудов сердца, головного мозга или других органов; ишемическая болезнь сердца, обусловленная атеросклерозом; гипертоническая болезнь на фоне атеросклероза.
Общая характеристика: в диете уменьшено содержание животного жира и легкоусвояемых углеводов. Белки соответствуют физиологической норме. Ограничены поваренная соль, свободная жидкость, экстрактивные вещества, холестерин. Увеличено содержание витаминов С и группы В, линолевой кислоты, липотропных веществ, пищевых волокон, калия, магния, микроэлементов (растительные масла, овощи и плоды, морепродукты, творог). Блюда готовят без соли, пищу подсаливают за столом. Мясо и рыбу отваривают, овощи и плоды с грубой клетчаткой измельчают и разваривают. Температура пищи обычная. Свободная жидкость - 1,2 л. Поваренная соль - 8-10 г, холестерин - 0,3 г. Режим питания: 5 раз в день небольшими порциями.
Примерное меню диеты № 10с. 1-й завтрак: пудинг из нежирного творога, каша гречневая рассыпчатая, чай. 2-й завтрак: яблоко свежее. Обед: суп перловый с овощами на растительном масле, биточки мясные паровые, морковь тушёная, компот. Полдник: отвар шиповника. Ужин: салат овощной с морской капустой и растительным маслом, рыба, запечённая под молочным соусом, и отварной картофель, чай. На ночь: кефир.
Диета № 13
Показания: острые инфекционные заболевания.
Общая характеристика: диета пониженной энергоценности за счет жиров, углеводов и в меньшей степени - белков; повышено содержание витаминов и жидкостей. При разнообразии продуктового набора преобладают легкопе-ревариваемые, не способствующие метеоризму и запорам продукты и блюда. Исключены источники грубой клетчатки, жирные, солёные, трудоперевариваемые продукты. Пищу готовят в рубленом и протёртом виде, варят в воде или на пару. Соль 8-10 г (увеличивают при сильном потении, обильной рвоте), свободная жидкость - 2 л и больше. Режим питания: 5-6 раз в день небольшими порциями.
Примерное меню диеты № 13. 1-й завтрак: каша манная молочная, чай с лимоном. 2-й завтрак: яйцо всмятку, отвар шиповника. Обед: суп овощной протёртый на мясном бульоне (1/2 порции), биточки мясные паровые, каша рисовая (У2 порции), компот протёртый. Полдник: яблоко печёное. Ужин: рыба отварная, картофельное пюре ('/2 порции), разбавленный фруктовый сок. На ночь: кефир.
Диета № 14
Показания: мочекаменная болезнь с щелочной реакцией мочи и выпадением осадка фосфорно-кальциевых солей.
Общая характеристика: по энергоценности, содержанию белков, жиров и углеводов рацион соответствует физиологическим нормам; в диете ограничены продукты ощелачивающего действия и богатые кальцием (молочные продукты, большинство овощей и плодов), преобладают продукты, изменяющие реакцию мочи в кислую сторону (хлеб и мучные изделия, крупа, мясо, рыба). Кулинарная обработка и температура пищи обычные. При отсутствии противопоказаний - обильное питьё. Соль 10-12 г, свободная жидкость - 1,5-2,5 л. Режим питания: 4 раза в день, в промежутках и натощак - питьё.
Примерное меню диеты № 14.1-й завтрак: сельдь вымоченная, каша гречневая рассыпчатая, чай. Обед: суп-лапша на курином бульоне, кура жареная с отварным рисом, кисель клюквенный. Полдник: отвар шиповника. Ужин: котлеты мясные жареные с растительным маслом, горошек зелёный, чай. На ночь: отвар шиповника.
Диета № 15
Показания: отсутствие показаний к назначению специальной диеты (общий стол).
Общая характеристика: физиологически полноценная диета. Содержание жиров, белков, углеводов и калорийность соответствуют нормам питания здорового человека, не занятого физическим трудом. Содержание витаминов удвоено. Соль 12-15 г. Режим питания: 4-5 раз в день.
Пища состоит из разнообразных продуктов. Исключаются трудноусвояемые блюда: жирное мясо, сало, сдобное тесто. Копчености, колбасные изделия - ограничены. Пряности допустимы в умеренном количестве.
Перегень рекомендуемых блюд: хлеб пшеничный и ржаной. Различные супы (молочные, с крупами, овощами, вермишелью). Нежирные сорта мяса, птицы. Рыба в любой кулинарной обработке. Яйца и блюда из них. Каши из различных круп. Макаронные изделия. Овощи как в виде гарнира, так и, частично, в сыром виде. Фрукты и ягоды. Молочные продукты - ежедневно. Масло сливочное и растительное - ежедневно в натуральном виде в салатах, винегретах и других блюдах.
Последний приём пищи должен быть легким (6-10% суточной калорийности) и не позднее чем за 1,5-2 часа до сна: стакан кефира, молока, фрук-
Диета № 0
Показания: 3-5-е сутки после операций на желудочно-кишечном тракте, заболевания центральной нервной системы, сопровождающиеся нарушением сознания (нарушение мозгового кровообращения, черепно-мозговая травма).
Общая характеристика: жидкая, малокалорийная диета с ограничением поваренной соли и включающая легкоусвояемые продукты. Соль 1,5-3 г. Режим питания: каждые 2 часа в течение дня и ночью.
Перегень рекомендуемых блюд: слизистые крупяные отвары, некрепкий мясной бульон, фруктовое желе, отвар шиповника, несладкий чай, негазированная минеральная вода.
Полное голодание на 1-3 дня назначают больным с неукротимой рвотой, желудочным кровотечением, острыми воспалительными заболеваниями органов брюшной полости, после операций на этих органах.
Относительное голодание (разгрузочные дни) предусматривает не только резкое ограничение количества пищи, но и специально подобранную диету.
10.2. Разгрузочные диеты
Цель назнагения: обеспечить полное щажение поражённых органов и систем, облегчить и улучшить их функцию, способствовать нормализации обмена веществ, выведению из организма накопившихся продуктов обмена, повысить эффективность основных диет. Разгрузочные диеты назначают на 1-2 дня и не чаще 1-2 раз в неделю с учётом характера болезни и переносимости.
Чайная диета. При остром гастрите и энтероколите, обострении хронических энтероколитов с поносами - 7 раз в день по стакану чая с 10 г сахара.
Яблочная диета. При ожирении, гипертонической болезни, недостаточности кровообращения или почек, остром нефрите, болезнях печени и желчных путей - 5 раз в день по 300 г спелых сырых или печёных яблок, всего 1,5 кг. При нефрите и болезнях сердечно-сосудистой системы можно добавить 50-100 г сахара. При хроническом энтероколите с поносами - 5 раз в день по 250-300 г сырых спелых тёртых яблок.
Диета из сухофруктов. При гипертонической болезни, недостаточности кровообращения, нефритах, болезнях печени и желчных путей - по 100 г размоченного чернослива или кураги, или прокипячённого изюма 5 раз в день, всего 0,5 кг.
Картофельная диета. При нефритах, гипертонической болезни, недостаточности кровообращения - по 300 г отварного в кожуре или печёного картофеля без соли, всего 1,5 кг.
Салатная диета. При ожирении, атеросклерозе, гипертонической болезни и сахарном диабете с ожирением, нефритах, болезнях печени и желчных путей, подагре, мочекаменной болезни без фосфатурии. Свежие сырые овощи и фрукты, их комбинации 5 раз в день по 250-300 г без соли, с добавлением растительного масла или сметаны.
Молочная и творожная диеты. По 200-250 г молока, кефира, простокваши (можно пониженной жирности) 6 раз в день, всего 1,2-1,5 л. По 100 г творога 0% или 9% жирности 5 раз в день. Кроме того, 2 стакана чая, 1 стакан отвара шиповника, 2 стакана нежирного кефира, всего 1 л жидкости.
Мясная (рыбная) диета. При ожирении, атеросклерозе и сахарном диабете с ожирением - по 80 г нежирного отварного мяса или отварной рыбы 5 раз в день, всего 400 г. По 100-150 г овощей (капуста, морковь, огурцы, томаты) 5 раз в день, всего 0,6-0,9 кг. 1-2 стакана чая без сахара.
Овсяная диета. При ожирении, сахарном диабете с явлениями метаболического ацидоза, атеросклерозе с ожирением - по 140 г овсяной каши на
воде 5 раз в день, всего 700 г каши (200 г овсяной крупы). 1-2 стакана чая и отвара шиповника.
Соковая диета. При ожирении, атеросклерозе, гипертонической болезни и сахарном диабете с ожирением, болезнях почек, печени и желчных путей, подагре, мочекаменной болезни без фосфатурии - 600 мл сока овощей или фруктов, разбавленных 200 мл воды или 0,8 л отвара шиповника. На 4 приёма.
В каждом конкретном случае врач может корректировать стандартную диету в зависимости от состояния пациента.
10.3. Организация питания больных в отделении
В настоящее время в большинстве лечебно-профилактических учреждений функционирует централизованная система, при которой все процессы обработки сырья и приготовления пищи сосредоточены в центральном пищеблоке. Снабжение отделений пищей осуществляется специальным персоналом с помощью внутрибольничного транспорта, который оборудован термоизоляционной тарой.
Для контроля за питанием больных в крупных больницах имеются диетврачи, а в отделениях - диетсестры; их функции могут быть переданы старшей медсестре отделения.
Ежедневно на основании врачебных назначений медсестра составляет порционное требование на питание больных в отделении. Этот документ содержит сведения о количестве различных диетических столов и индивидуальных диет на отделении. На основании данных порционных требований всех отделений больницы планируется работа пищеблока.
В буфетной комнате отделения должны быть плиты, чтобы при необходимости подогреть пищу. Столовую посуду хранят в буфетной в специальных шкафах, моют в специальных мойках с моющим средством, затем ополаскивают горячей водой и ставят в сушильные шкафы. В буфетной должны быть холодильники для хранения масла, молока и других скоропортящихся продуктов. Пищевые отбросы собирают в отдельные закрытые вёдра или бачки.
Больные, находящиеся на общем режиме, принимают пищу самостоятельно в столовой. Больные с ограничением двигательного режима принимают пищу в палате. Перед приёмом пищи медсестра помогает пациенту вымыть руки и удобно усаживает его в постели.
Для кормления лежачих больных используют прикроватные столики, которые устанавливают на постель перед больным на разном уровне. Шею и грудь пациента покрывают фартуком или салфеткой. Необходимо заботиться о том, чтобы на виду у больного во время еды не находились предметы, подавляющие аппетит (банки с мокротой, дурно пахнущие лекарства и пр.).
Порционное требование

Тяжелобольных кормят в наиболее удобном для них положении, голова пациента должна быть немного приподнята во избежание аспирации пищи. Ослабленных больных кормят с ложки. Ухаживающий находится справа от кровати больного. Левой рукой он приподнимает голову пациента вместе с подушкой, а правой подносит ему ко рту ложку. Пищу следует давать небольшими порциями в протёртом или измельчённом виде. Для питья и приёма жидкой пищи используют специальные поильники (рис. 82).

10.4. Искусственное питание
Искусственное питание - это введение в организм питательных веществ противоестественным путём, минуя ротовую полость.
Полноценное питание составляет основу жизнедеятельности организма человека. Большая часть больных, поступающих в стационары, имеют существенные нарушения пищевого статуса, проявляющиеся у 20% как истощение и недоедание, у 50% нарушениями липидного обмена, до 90% имеют признаки гипо- и авитаминоза, у более 50% обнаруживают изменения иммунного статуса. Нарушения питания в значительной степени снижают эффективность лечебных мероприятий, особенно при травмах, ожогах, обширных оперативных вмешательствах и др„ увеличивают риск развития инфекционных осложнений, отрицательно влияют на продолжительность пребывания больных в стационаре. В лечебных мероприятиях у больных терапевтического и хирургического профиля одно из центральных мест занимает коррекция нарушений обмена и полноценное обеспечение энергетических и пластических потребностей. Травмы, ожоги и хирургические вмешательства приводят к резкому сдвигу обменных процессов в сторону повышенного катаболизма и вызывают существенные метаболические расстройства в организме: нарушения белково-аминокислотного, углеводного и жирового обменов, водно-электролитного баланса, метаболизма витаминов. Всё это требует дополнительной нутритивной поддержки в общей программе лечения.
Нутритивная поддержка относится к методам интенсивной терапии и направлена на предотвращение у больных, находящихся в тяжелом состоянии, потери массы тела и снижения синтеза белка, развития иммунодефицита, электролитного и микроэлементного дисбаланса, дефицита витаминов. В зависимости от клинической ситуации могут быть использованы различные виды искусственного питания: полное или частичное парентеральное питание: энтеральное (зондовое); смешанное питание.
Виды искусственного питания:
- через желудочный зонд;
- через операционный свищ желудка (гастростому) или тонкой кишки (илеостому);
- через прямую кишку (питательные клизмы);
- парентерально.
10.4.1. Искусственное питание через желудочный зонд
Показания: бессознательное состояние больного, отвращение к пище, отказ от пищи.
Оснащение: стерильный тонкий желудочный зонд (внутренний диметр - 0,5-0,8 см), вазелиновое масло, шприц Жанне, стакан с водой 30-50 мл, лейкопластырь, зажим или пробка для зонда, перчатки.
Для зондового питания существуют специальные препараты (энпиты), представляющие собой питательную смесь, в которой сбалансировано содержание белков, жиров, углеводов, витаминов и минеральных солей. На одно кормление требуется 600-800 мл жидкой пищи (сладкий чай, морс, сырые яйца, бульон, молоко, сливки).
Выполнение манипуляции:
- надеть перчатки;
- установить в желудок тонкий желудочный зонд;
- проконтролировать местонахождение зонда в желудке. Для этого установить фонендоскоп на переднюю брюшную стенку пациента в проекции желудка и ввести через зонд 30-40 мл воздуха. При нахождении зонда в желудке будут слышны характерные булькающие звуки (рис. 83);
- зафиксировать зонд лейкопластырем к спинке носа;
- пережать зонд зажимом, поместить свободный конец зонда в лоток;
- набрать жидкую пищу в шприц Жанне, соединить шприц со свободным концом зонда;
- снять зажим с зонда и медленно ввести питательную смесь в желудок;
- после окончания кормления промыть зонд водой из другого шприца, закрыть пробкой свободный конец зонда, зафиксировать зонд на одежде или за ухом пациента;
- убедиться, что пациент чувствует себя комфортно;
- обработать инструменты, снять перчатки, вымыть руки.
10.4.2. Искусственное питание через гастростому
Показания: заболевания, сопровождающиеся непроходимостью глотки, пищевода, кардиального отдела желудка либо фистулами между пищеводом и тра-хео-бронхиальным деревом.
Во время операции в стенке желудка формируют свищ, через который в желудок заводят толстый зонд, выводят на переднюю брюшную стенку. Выполнение манипуляции:
- приготовить питательную смесь;
- объяснить пациенту суть процедуры, успокоить его;
- надеть перчатки;
- при помощи воронки, присоединённой к дистальному концу зонда, или шприца Жанне малыми порциями ввести питательную смесь в желудок;
- промыть зонд небольшим количеством тёплой воды;
- пережать зажимом дистальный конец зонда и закрепить его под одеждой;
- вымыть руки.
10.4.3. Парентеральное питание
Энтеральное зондовое питание (рис. 84) осуществляется при сохранности функций желудочно-кишечного тракта, отсутствие же этих функций оставляет единственно возможным парентеральный путь искусственного питания. Парентеральное питание - способ обеспечения больного питательными веществами минуя желудочно-кишечный тракт. При этом специальные инфузионные растворы, способные активно включаться в обменные процессы организма, могут вводиться через периферическую или центральную вену.
Основной причиной назначения парентерального питания является невозможность использования нормального перорального способа питания, т.е. больной в течение длительного времени в силу различных обстоятельств не хочет, не может или не должен принимать пищу естественным путём.
Основная цель, которую преследуют при назначении схем парентерального питания, - обеспечение необходимым количеством калорий и сохранение нормального белкового обмена с помощью инфузии аминокислот, углеводов и жиров. Оптимальным соотношением этих веществ является суточное поступление: белков - 13-17%, жиров - 30-35%, углеводов - 50-55%.
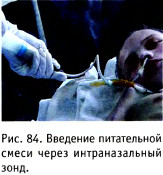
Аминокислоты направляются преимуще- Рис 84 введение питательной ственно на синтез белка, а углеводы и жиры - смеси через интраназальный на обеспечение организма необходимым коли- зонд.
чеством энергии. Парентеральное питание должно включать те же питательные ингредиенты, что и питание естественное (белки, жиры, углеводы, витамины, минеральные вещества).
В практике применяют:
- полное парентеральное питание - подразумевает введение всех питательных ингредиентов в количествах, соответствующих потребностям организма, осуществляется только через центральные вены;
- частичное парентеральное питание - носит вспомогательный характер и применяется для решения проблем краткосрочной нутритивной поддержки организма, включая отдельные питательные компоненты;
- дополнительное парентеральное питание, введение всех ингредиентов питания в количествах, дополняющих энтеральное питание.
Цель:
- обеспечение организма энергией (углеводы и липиды) и пластическим материалом (аминокислоты);
- поддержание активной белковой массы;
- восстановление имеющихся потерь;
- коррекция гиперметаболических потерь.
Показания:
- кахексия;
- длительное отсутствие энтерального питания;
- заболевания и травмы, сопровождающиеся гиперметаболизмом;
- невозможность естественного питания при ряде заболеваний; (воспалительные заболевания кишечника, панкреатит, кишечные свищи, состояние после операции на желудочно-кишечном тракте, сепсис, челюстно-лицевая травма и др.).
Создание питательных смесей направленного действия позволяет с успехом применять парентеральное питание при лечении больных с патологией печени и почек.
Тестовые задания:
1. Соотношение белков, жиров и углеводов в рационе больного должно быть:
a. 1 : 1 : 4.
b. Должно определяться характером заболевания.
c. С преобладанием белков как пластического материала.
2. Сутогная потребность в жирах для пациента с нормальным жировым обменом составляет:
a. 1 г/кг массы тела.
b. 2 г/кг массы тела.
c. 0,5 г/кг массы тела.
3. К основным питательным веществам относятся:
b. Молочные продукты.
c. Овощи.
d. Фрукты.
g. Вода.
h. Витамины.
i. Минеральные вещества.
j. Углеводы.
4. Сутогная потребность в белке для взрослого пациента с нормальной функцией погек составляет:
a. 70 г.
b. 120 г.
c. Не менее 1 г/кг массы тела.
d. Не менее 2 г/кг массы тела.
5. При заболеваниях погек потребление белка:
a. Ограничено.
b. Увеличено.
c. Могут быть верны оба варианта ответов.
6. При биологигеском окислении 1 г жиров организм полугает колигество энергии:
a. 7,6 ккал.
b. 4,1 ккал.
7. Сутогная потребность в углеводах для геловека без нарушений углеводного обмена составляет:
b. 500 г.
c. 8-10 г/кг массы тела.
d. 2-3 г/кг массы тела.
8. При биологигеском окислении 1 г белка организм полугает колигество энергии: Ь. 2,5 ккал.
9. При биологигеском окислении 1 г углеводов организм полугает колигество энергии: а. 7,6 ккал.
10. Этиловый спирт в легебном питании:
a. Используется.
b. Не используется.
11. Показания к длительному полному парентеральному питанию:
a. Желание больного.
b. Рубцовые сужения пищевода.
c. Выраженные нарушения функции кишечника.
d. Длительное бессознательное состояние больного.
| Назад | Оглавление | Далее |