Советы по уходу
5. Методика общего осмотра пациента
Методика общего осмотра пациента включает:
- оценку положения, сознания, кожного покрова, питания, телосложения (конституции);
- исследование и оценку основных витальных функций: сердцебиения, пульса, артериального давления, дыхания.
5.1. Осмотр больного
Цель общего осмотра - получить информацию о состоянии пациента, определить необходимость оказания экстренной помощи, поставить первичный диагноз.
Условия проведения осмотра:
- отдельное помещение (смотровая): тёплое, тихое, без сквозняков, хорошее, желательно естественное, освещение;
- комфорт для пациента, удобство для врача;
- конфиденциальность осмотра (без посторонних);
- соблюдение принципов деонтологии.
5.1.1. Оценка двигательной активности (положения) больного
Положение больного бывает активное, пассивное и вынужденное.
Активное положение наблюдается при сохранённой способности самостоятельно передвигаться, свободно принимать любую позу, обслуживать себя. Нужно обратить внимание на нарушения осанки (зависят от строения скелета, состояния нервной и мышечной систем, зрительного анализатора, эмоционально-волевой сферы). В норме - осанка прямая, туловище и голова имеют вертикальное направление, плечи слегка отведены назад, живот подтянут, ноги разогнуты в коленных и тазобедренных суставах.
Также следует выявить нарушения походки, которые могут быть обусловлены патологией суставов, костей, мышц, нервов, магистральных артерий нижних конечностей, заболевания головного и спинного мозга. При изучении
походки можно получить немало информации об имеющихся у пациента заболеваниях: например, походка мелкими, притоптывающими шажками характерна для паркинсонизма; атаксическая походка с широко расставленными ногами - для туберкулеза позвоночника с поражением спинного мозга. В норме - походка ровная, движения свободные, плавные и непринужденные.
Пассивное положение наблюдается, когда больной не может самостоятельно поменять своё положение и почти не способен совершать какие-либо движения. Пассивное положение может наблюдаться в случаях парезов и параличей, а также в случаях общего тяжёлого состояния больного. Пассивное положение у больного - это сигнал угрожающего состояния и повод для принятия экстренных мер.
Вынужденное положение - в этом случае больной способен двигаться, но для облегчения состояния (болей, одышки, кашля) принимает определённую позу. Вынужденное положение может наблюдаться при разных ситуациях, например:
- при запущенной сердечно-лёгочной недостаточности больные часто принимают полусидячее положение с поднятым изголовьем, а в тяжелых случаях - сидячее положение с опущенными ногами (orthopnoe);
- во время приступа астмы (сердечной или бронхиальной) больные часто опираются руками на колени, спинку кровати и т.д. для включения дополнительной мускулатуры в акт дыхания;
- при наличии обильного выпота в плевральную полость или поражении значительной части лёгкого (плеврит, пневмония, рак) - на больном боку (ограничивая экскурсии лёгкого на поражённой стороне, обеспечивая глубокое дыхание здоровым лёгким и уменьшая кашель);
- при сухом плеврите - на здоровом боку, чтобы не сжимать листки плевры;
- при острых болях в животе (заболевания органов брюшной полости) больные часто беспокойны в постели или лежат, прижав колени к животу;
- при поражении париетальной брюшины - неподвижны и противятся пальпации;
- при почечной колике больные беспокойны, принимая различные позы для облегчения боли;
- при менингите - на боку с согнутыми ногами и запрокинутой назад головой;
- при раке поджелудочной железы и при язве задней стенки желудка - коленно-локтевое положение;
У больных также могут наблюдаться судороги - внезапно развивающиеся непроизвольные сокращения скелетных мышц. Судороги бывают общие и местные, тонические (затяжные спастические) и клонические (приступообразные с кратковременными периодами расслабления). Могут быть локальными, наблюдаться только в конечностях. Также могут наблюдаться гиперкинезы - непроизвольные некоординированные движения, характерные для поражения ЦНС, могут наблюдаться также при ревматизме.
5.1.2. Оценка телосложения
Телосложение - соотношение роста и поперечных размеров тела; симметричность и пропорциональность отдельных его частей + тип конституции. Правильное телосложение - окружность грудной клетки - 1/2 от роста; обе половины тела симметричны; тело пропорционально; аномалии, физические недостатки отсутствуют. Очевидная патология телосложения может дать информацию о возможных заболеваниях у пациента:
- гигантизм (мужчины ростом более 200 сантиметров, женщины более 190) - при гиперпродукции соматотропного гормона гипофиза, при гипого-надизме, врождённая аномалия соединительной ткани (синдром Марфана);
- карликовость (менее 135 сантиметров, сложены пропорционально) - нанизм при гипотиреозе, хромосомные аномалии, гипопродукция соматотропного гормона, туберкулёзное поражение позвоночника;
- хондропластигеская карликовость (укорочение конечностей при нормальных размерах туловища и головы) - врожденная аномалия развития хрящевой ткани;
- женоподобное тело у мужгин и мужеподобное тело у женщин - нарушение продукции половых гормонов - патология трёх систем: половой, гипо-таламо-гипофизарной или надпочечников;
- евнухоидизм - женоподобный тип, сочетающиеся с малыми размерами головы и высоким ростом;
- инфантилизм - подростковый тип телосложения у взрослых - при рахите, пороках сердца, тяжёлых анемиях, заболеваниях органов пищеварения.
Людей можно разделить по трём основным типам конституции:
- нормостеники (мезоморфы);
- астеники (долихоморфы);
- гиперстеники (брахиоморфы).
Данные типы разделяются по соотношению длины тела и нижних конечностей, общей длине и ширине туловища и другим признакам. Принадлежность к тому или иному типу конституции можно установить, например, по величине межрёберного угла (у мезоморфов он приблизительно равен 90°, у долихоморфов заметно меньше этой величины, у брахиоморфов заметно больше) или по соотношению длины бедренной кости к общей длине тела (у мезоморфов это соотношение равно примерно '/4, у долихоморфов заметно больше, у брахиоморфов - меньше). Иначе можно определить конституцию, рассчитав индекс пропорциональности (ИП) телосложения:
![]()
при этом нормостенический ИП для мужчин = 52-54%, для женщин - 50-52%. Показатели ниже этих характерны для астеников, выше - для гиперстеников.
Отмечена предрасположенность к некоторым заболеваниям в зависимости от телосложения, например, мезоморфы чаще других страдают от заболеваний ЖКТ, долихоморфы больше других подвержены заболеваниям нервной системы, брахиоморфы предрасположены к заболеваниям сердечно-сосудистой системы.
5.1.3. Методика выполнения медицинской услуги «измерение роста»
Рост измеряют ростомером. Вертикальная стойка прибора, имеющая сантиметровые деления, укреплена на площадке. Вдоль стойки перемещается горизонтальная планшетка.
Подготовка к процедуре:
- объяснить пациенту цель и ход предстоящей процедуры и получить его согласие;
- вымыть и осушить руки (с использованием мыла или антисептика);
- подготовить ростомер к работе в соответствии с инструкцией от производителя;
- положить салфетку на площадку ростомера (под ноги пациента);
- попросить пациента снять обувь и головной убор;
- поднять планку ростомера выше предполагаемого роста.
Выполнение манипуляции:
- попросить пациента встать на середину площадки ростомера так, чтобы он касался вертикальной планки ростомера пятками, ягодицами, межлопаточной областью и затылком;
- установить голову пациента так, чтобы козелок ушной раковины и наружный угол глазницы находились на одной горизонтальной линии;
- опустить планку ростомера на голову пациента;
- определить на шкале рост пациента по нижнему краю планки;
- попросить пациента сойти с площадки ростомера (при необходимости помочь сойти).
Оконгание процедуры:
- сообщить пациенту о результатах измерения;
- надеть перчатки;
- снять салфетку с площадки ростомера и поместить её в ёмкость с дезинфицирующим раствором;
- поверхность ростомера обработать дезинфицирующим раствором однократно или двукратно с интервалом 15 минут в соответствии с методическими указаниями по применению дезинфицирующего средства;
- снять перчатки и поместить их в ёмкость с дезинфицирующим раствором;
- вымыть и высушить руки;
- сделать соответствующую запись о результатах выполнения процедуры в медицинскую документацию.
Взвешивание производят на медицинских десятичных весах, правильно установленных и хорошо отрегулированных. Взвешивание рекомендуется проводить натощак, в нательном белье, после мочеиспускания и желательно опорожнения кишечника. Больных в тяжёлом состоянии можно взвешивать сидя, предварительно взвесив стул. В бытовых условиях возможно взвешивание на напольных электронных (рис. 23) или механических весах. Таким образом нельзя взвешивать больных в тяжелом состоянии.
По соотношению роста и веса пациента делается вывод о нормальном, избыточном или недостаточном его весе (рис. 24). Существуют различные методы оценки, например индекс Брока, который определяется п формуле:
![]()
и равен в норме 90-110%, если он более 110%, то вес считается избыточным, если менее 90% - то недостаточным.
Индекс Кетле:
![]()
при этом нормой считается результат от 20 до 24. Самый простой метод: вес = рост (см) -100 - для мужчин, и рост (см) - 110 - для женщин. Недостаточный вес - не менее важный показатель, чем избыточный: он может свидетельствовать об эндокринных нарушениях (например, тиреотоксикозе), онкологических и иных заболеваниях. Иногда изменения веса могут быть физиологическими - например, избыточный вес у спортсменов иногда появляется за счёт гипертрофии мышц.
5.1.4. Кожные покровы
В первую очередь обращают внимание на цвет. Он зависит от толщины кожи, её прозрачности, количества кровеносных сосудов и их состояния, количества гемоглобина, его насыщения кислородом и других факторов. Наиболее часто встречаются следующие изменения цвета кожи:
- бледность: при анемиях, как острых (геморрагических), так и хронических, например, витаминодефицитных, при спазме периферических сосудов, при сердечно-сосудистой недостаточности, при отёках:
- покраснение (гиперемия): при расширении периферических сосудов (перегрев, лихорадка), при повышенном АД (артериальном давлении), при эрит-ремии, карциноиде, различных отравлениях (например СО), при эмоциональных реакциях и др.;
- пожелтение (иктеригиость): различные желтухи (гепатиты, гемолиз, обструкция желчных путей), ложные желтухи (отравление пикриновой кислотой), избыточное потребление каротина;
- синюшность (цианоз): тканевая гипоксия, отравления анилином;
- з емлистый цвет кожи - при почечной недостаточности, онкологических заболеваниях;
- бронзовый цвет: гиперпигментация при обменных нарушениях, онкологических заболеваниях, некоторых инфекциях, поражении почек и др.
При различных заболеваниях встречаются и другие изменения: наличие высыпных элементов - пятен, папул, везикул, волдырей и прочее, наличие шелушения, травм, расчёсов, признаков паразитарных заболеваний.
Тургор (эластичность кожи): кожа относительно легко собирается в складку и быстро расправляется. Изменения могут возникнуть при обезвоживании, истощении, нарушениях образования соединительной ткани, также зависят от возраста.
Влажность кожи: излишняя влажность наблюдается при лихорадке, общем перегревании организма, передозировке инсулина и др. Недостаточная влажность наблюдается при обезвоживании, обменных нарушениях.
Отёки: основные причины - заболевания сердечно-сосудистой системы и почек. В первом случае отёки возникают, как правило, ближе к концу дня на нижних конеч-
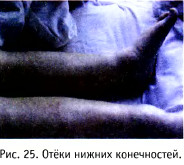
ностях (рис. 25) и распространяются по телу снизу вверх. В случае почечных заболеваний отёки возникают с утра, несколько уменьшаясь к вечеру. Отёки бывают аллергической природы и др., локальные и тотальные (анасарка). Определяется наличие отёка следующим образом: в проекции костного образования надавливают пальцем на кожу (рис. 26). Если после отнятия пальца остаётся ямка (рис. 27), то это считается объективным симптомом отёка. Слабовыра-женные отёки (пастозность) проявляются, как правило, отпечатками на коже следов одежды (швы, резинки и прочее).
Очень важная часть общего осмотра больного - осмотр лица; обычно оценивается:
- его выражение;
- правильность черт;
- окраска кожи;
- наличие отёков.
Таким способом можно выявить признаки лихорадки, инфекционных заболеваний, эндокринных нарушений и т.д.
5.1.5. Оценка сознания
Сознание бывает ясным (пациент хорошо ориентирован в собственной личности, личностях окружающих, месте, времени суток и т.д„ правильно и быстро отвечает на задаваемые ему вопросы) и изменённым. Существуют качественные и количественные изменения сознания. Первые проявляются изменениями эмоциональной и интеллектуально-волевой сферы, галлюцинациями, бредом, навязчивыми идеями и другими психопатологическими симптомами. Количественные изменения проявляются различными степенями угнетения сознания:
Лёгкое оглушение: больной вял, но хорошо ориентирован. Отвечает на вопросы правильно, однако ему требуется время для осмысления заданного вопроса и ответа. Иногда возможны негрубые ошибки при ответах на вопросы относительно времени, места...
Умеренное оглушение (ступор): больной сонлив, заторможен. Ориентирован, как правило, только в собственной личности, в месте, времени и личностях окружающих дезориентирован. Отмечается ослабление контроля
за функциями тазовых органов - возможны непроизвольные мочеиспускание и дефекация.
Глубокое оглушение (сопор): большую часть времени больной находится в состоянии патологического сна. Путём простых манипуляций (тормошением, громкими звуками, болевой стимуляцией) его можно разбудить, однако больной полностью дезориентирован, отвечает на вопросы замедленно и неправильно либо вовсе не способен понять суть вопроса и ответить на него. Иногда произносит бессвязные слова. После прекращения действия раздражителей снова погружается в сон. Контроль над функциями тазовых органов отсутствует.
Кома - глубокое угнетение сознания с утратой всех признаков психической деятельности. Больной пребывает в состоянии патологического сна, из которого его невозможно вывести с помощью простых манипуляций. Кома подразделяется на три степени:
1. Умеренная кома: рефлексы сохранены или несколько ослаблены, также сохранена некоординированная реакция на болевые раздражители - больной в ответ может двигать конечностями или издавать звуки. Витальные функции не нарушены.
2. Глубокая кома: рефлексы угнетены, мышечный тонус снижен, реакция на боль отсутствует, может наблюдаться снижение АД, сердечные аритмии.
3. Терминальная кома: полная арефлексия, глубокая мышечная атония. Признаки глубокой гипоксии головного мозга, двухсторонний фиксированный мидриаз. Выраженные нарушения витальных функций - сердечные аритмии, выраженная гипотония, часто - невозможность самостоятельного дыхания, больной помещается на ИВЛ (искусственную вентиляцию лёгких).
При оценке сознания вопросы, касающиеся ориентировки в месте, времени, личностях окружающих, не следует задавать в прямой форме, т.к. у больных в ясном сознании это может вызвать настороженность и отторжение, и восстановить нормальный контакт в дальнейшем может быть сложно. Если же у вас возникают сомнения в ясности сознания больного, то выяснять это следует осторожно.
5.1.6. Исследование и оценка витальных функций
Витальные функции - функции жизнеобеспечения. К ним относят деятельность сердечно-сосудистой и дыхательной систем.
Оценка сердегной деятельности: основные параметры - частота сердечных сокращений (ЧСС) и сердечный ритм. Определяются тремя способами:
- пальпаторно (определение колебаний грудной клетки в соответствии с сердечными сокращениями):
- визуально (определение видимых колебаний грудной клетки);
- аускультативно (выслушивание I и II сердечных тонов, составляющих один цикл сокращения).
ЧСС определяют в состоянии пациента в полном физическом и эмоциональном покое. В норме ЧСС составляет для взрослых мужчин от 60 до 80 ударов в минуту, для женщин - примерно на 10% выше - от 65 до 90 ударов. Увеличение ЧСС выше указанных пределов называется тахикардией, уменьшение - брадикардией. Физиологическая тахикардия наблюдается при физических и/или эмоциональных нагрузках, физиологическая брадикардия может наблюдаться у хорошо физически тренированных людей.
В норме сердечные сокращения ритмичны.
Это означает, что при объективной оценке периоды сокращений кажутся равными друг другу.
Выпадающее из ритма сокращение сердца, после которого следует удлинённая («компенсаторная») пауза, называется экстрасистолой. Экстра-систолия может быть физиологической (не более одной в час) и патологической.
Ритм и ЧСС часто оцениваются вместе, и увеличение/уменьшение ЧСС также считают учащением сердечного ритма, говоря об аритмии по типу тахикардии/брадикардии.
Пульс характеризует работу не только сердца, но и состояние сосудов, и являет собой периодические колебания стенок артерий, связанные с динамическими изменениями артериального давления в течение сердечного цикла. Помимо артериального, пульс также бывает венозный и капиллярный, два последних вида в клинике исследуются по специальным показаниям. Артериальный пульс подразделяется на центральный и периферический: центральный пульс определяется на центральных артериях: аорте, сонных (рис. 28) и бедренных артериях (рис. 30). Так же часто пульс определяется на височной артерии (рис. 29). Отсутствие центрального пульса означает клиническую смерть. Периферический пульс определяется на периферических артериях, его рис. зо. Определение пульса наличие зависит от разных условий, например, от на бедренной артерии.
При систолическом АД 70 мм рт.ст. и ниже периферический пульс может не определяться, в этом случае необходимо немедленно найти и оценить центральный пульс.
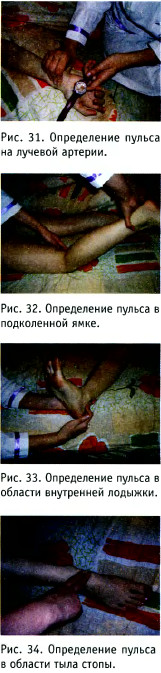
Исследуют пульс следующим образом: пальпируют артерию, прижимая её к подлежащей кости. Пульсовая волна, достигая сужения сосуда, оказывает давление на стенку, вызывая расправление артерии, которое и определяется с помощью пальпации. Периферический пульс наиболее часто исследуют на лучевой артерии (рис. 31), в подколенной ямке (рис. 32), в области внутренней лодыжки (рис. 33) и в области тыла стопы (рис. 34).
Техника исследования пульса на лугевой артерии: большой палец располагается на тыльной поверхности предплечья, 2-й и 4-й пальцы располагаются по ходу артерии, прижимая её к шиловидному отростку лучевой кости, после чего оцениваются свойства пульсовых волн:
- симметригность пульса: он определяется на симметричных артериях, свойства пульса должны быть одинаковы, пульсовая волна должна проходить одномоментно. Несимметричный пульс наблюдается, как правило, при локальной сосудистой патологии (тромбозах, облитерирующем эндартериите и др.) или при сдавлении сосуда извне (например, опухолью):
- ритм: как и сердечные сокращения, в норме пульс ритмичен;
- гастота: в норме равна ЧСС. В первую минуту определяется одновременно с определением ЧСС для выявления отличий от него частоты пульса. Пульс может быть дефицитным, когда частота пульса меньше, чем ЧСС (например, при нарушениях ритма) Увеличение частоты пульса называется тахисфигмией, уменьшение частоты - брадисфигмией;
- наполнение: степень расправления артериальной стенки в момент прохождения пульсовой волны определяется сердечным выбросом и давлением в данном участке артерии. Если артериальная стенка расправляется полностью, говорят об удовлетворительном наполнении. При неполном расправлении стенки говорят о сниженном наполнении, нитевидном или даже пустом пульсе;
- напряжение: сила, с которой пульсовая волна расправляет стенку сосуда. Как и наполнение, величина субъективная. Определяется путём прижатия артерии к подлежащему костному образованию и пальпации пульсовой волны дистальнее этого места. Если удается полностью пережать артерию и дистальнее пульсовая волна не пальпируется, то говорят об удовлетворительном напряжении или мягком пульсе, если же это не удаётся - говорят о напряжённом или твёрдом пульсе. Напряжённый пульс является косвенным признаком повышенного артериального давления;
- высота (величина): характеризуется амплитудой колебания артериальной стенки в момент прохождения пульсовой волны, зависит от наполнения и напряжения. Если амплитуда значительна, то пульс считают высоким. Такой пульс характерен, например, для аортальной недостаточности;
- скорость (форма): характеризуется скоростью прохождения пульсовой волны (скоростью колебания артериальной стенки). Такой пульс может наблюдаться при тахикардии, а если ЧСС в пределах нормы - при снижении эластичности сосудов, например, при атеросклерозе.
При исследовании центрального пульса необходимо помнить о том, что длительное сдавление артерии может привести к развитию острой гипоксии жизненно важных органов и, соответственно, неприятным последствиям.
5.1.7. Артериальное давление
Артериальное давление - давление крови внутри артерии.
Во II веке н.э. известный римский врач и естествоиспытатель Гален (129-201) (рис. 35) первым предположил существование артериального давления крови.
В 1733 г. английский ветеринар Стефен Хейлс (1677-1761) (рис. 36) впервые измерил артериальное давление крови у лошади. В течение последующих 15 лет он проводил наблюдения и пришёл к выводу, что кровяное давление присутствует у живого всегда и отличается по своей величине во время расслабления и сокращения сердца. Наблюдения были опубликованы в статье «Толчки крови».
В 1834 г. физик и врач Жан Луи Мари Пуазейль предложил использовать для измерения артериального давления крови U-образный ртутный манометр.

С тех пор артериальное давление принято выражать в мм ртутного столба. Жан Луи Мари Пуазейль, проводя эк- Рис. 35. Гален.

У человека впервые артериальное давление было измерено в 1856 г. хирургом Февром во время ампутации бедра. Оно оказалось равным 120 мм рт. ст. Но только через 40 лет после первого измерения артериального давления у человека в 1896 г. итальянец Сципионе Рива-Роччи (рис. 38) предложил методику измерения артериального давления с помощью ртутного сфигмоманометра (рис. 39). В манжетку нагнетали воздух до исчезновения пульса. О величине же артериального давления судили по появлению пульса при декомпрессии манжетки. Данная методика позволяла измерить только систолическое артериальное давление.
Все существовавшие до начала XX века способы измерения не давали возможность измерить артериальное давление человека точно!
Новый этап связан с именем русского хирурга Н.С. Короткова (рис. 40). Лекарь Николай Сергеевич Коротков родился в 1874 г. в купеческой семье. Среднее образование получил в курской мужской гимназии. Окончил медицинские факультеты Харьковского и Московского университета. В 1898 г. получил диплом «Лекаря с отличием».
Систематически выслушивая повреждённые артерии (аневризмы) у раненых, Н.С. Коротков обнаружил звуки, меняющиеся с определённой закономерностью.

По этому поводу он писал следующее: «...если наложить на плего манжету Рива-Рогги и быстро поднять в ней давление до исгезновения пульса, то никакие звуки в дистальном отрезке плечевой артерии не выслушиваются; но затем, если постепенно снижать давление в манжете, сначала выслушиваются тоны, потом шумы, затем снова громкие тоны, интенсивность которых уменьшается, и, наконец, все звуки полностью исчезают...»
8 ноября 1905 г. на научном семинаре Санкт-Петербургской военно-медицинской академии Н.С. Коротков в докладе «К вопросу о методах исследования кровяного давления» представил новый аускультативный метод измерения артериального давления.
В настоящий момент метод Короткова принят во всем мире в качестве стандартного метода измерения артериального давления.
Артериальное давление является физиологической величиной, поэтому оно постоянно меняется под влиянием большого количества разнообразных факторов. Даже у людей, не имеющих проблем со здоровьем, уровень артериального давления изменяется в течение дня. Нормальные показатели артериального давления составляют от 110 до 139 мм рт. ст. для систолического АД и от 70 до 85-89 мм рт. ст. для диастолического. Давление ниже указанных пределов считается гипотензией, выше - гипертензией. Гипертензия, в свою очередь, подразделяется на пограничную (140-159/86-90 мм рт. ст.) и истинную (160/90 мм рт. ст. и выше). Стойкое снижение АД называется гипотонией, стойкое повышение - гипертонией. Гипертензия и гипотензия бывают патологическими (наблюдаются при таких заболеваниях, как эссенци-альная гипертензия или вторичные гипертонии, гипотония при сердечно-сосудистой недостаточности) и физиологическими (гипертензия во время физической нагрузки, гипотензия во время сна).
Для оценки уровня артериального давления во всех странах используется единая классификация Всемирной организации здравоохранения (ВОЗ) (табл. 6).
Таблица 6
Классификация артериального давления Всемирной организации здравоохранения (ВОЗ)

Артериальное давление непостоянно и в течение сердечного цикла изменяется, при этом наибольшую величину называют систолическим давлением (в большей мере зависит от силы сокращения левого желудочка и наблюдается в момент его максимального сокращения), а наименьшую - диастолическим (наблюдается в момент максимального расслабления левого желудочка и зависит от сосудистого тонуса). Разницу между абсолютными значениями систолического и диастолического давления называют пульсовым давлением. Для большей наглядности артериальное давление выражается в миллиметрах ртутного столба (мм рт. ст„ мм Hg).
Для измерения артериального давления используются прямые и непрямые методы. Прямые методы более точны, позволяют производить постоянный мониторинг АД без его дискретизации, однако они являются инвазивными (суть методов состоит в помещении датчика в просвет сосуда) и не очень удобными для широкого применения.
Из непрямых методов в настоящее время используется метод Рива-Рогги (Riva-Rocci) -Короткова. Суть метода заключается в следующем: с помощью специальной пневматической манжеты осуществляется полная компрессия артерии; затем давление в манжете постепенно снижают. В момент, когда давление в манжете становится равно систолическому АД, давление крови на вершине пульсовой волны начинает расправлять артерию и некоторое количество крови проходит сквозь сжатый участок. При этом возникают звуковые феномены, обусловленные проведением звука удара пульсовой волны в стенки артерии в её дистальные отделы (т.н. тоны Короткова или К-тоны) и возникновением турбулентных токов (шумы). Когда же давление в манжете становится равно диастолическому АД, стенка сосуда расправляется полностью, тоны Короткова и турбулентные шумы исчезают. К манжете подключён манометр, который позволяет отметить давление в момент появления и исчезновения звуковых феноменов. Для измерения артериального давления и сегодня используется аппарат Рива-Роччи, но также имеется множество его модификаций, обусловленных бурным техническим прогрессом (рис. 41).
Используя метод Рива-Роччи без модификации Короткова, мы, с некоторой погрешностью, также можем определить систолическое и диастолическое АД:
- давление в момент появления пульса на артерии дистальнее пережатия будет равно систолическому;
- давление в момент, когда наполнение пульса станет стабильным - равно диастолическому.
Для точного установления диастолического давления воздух из манжеты следует стравливать очень медленно. Этот способ не вполне применим при наличии аритмий.
Измерение АД (рис. 42) должно осуществляться у пациента, находящегося в состоянии покоя, при этом место, на которое не туго накладывается манжета (обычно на 2-3 см выше локтевого сгиба, рис. 43), должно быть освобождено от одежды (одежду нельзя закатывать - это вызывает сдавление конечности и артерии!) и находиться на уровне сердца для исключения влияния гидростатических сил. Манжета должна быть соответстующего размера (резиновая часть должна охватывать не менее 3/4 окружности плеча и быть не короче 2/3 его длины). Необходимо определить место пульсации артерии (рис. 44) ниже манжеты и плотно, но без давления, устанавливить на это место мембрану фонендоскопа (рис. 45) или воронку стетоскопа.
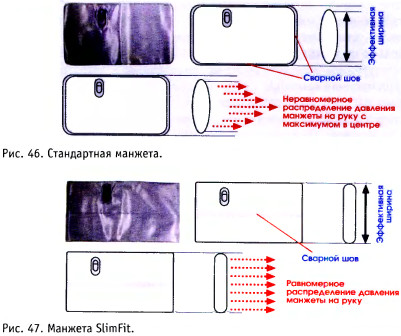
Пережатие артерии, необходимое для измерения артериального давления, часто является причиной дискомфорта и вызывает болезненные ощущения. Немецкие учёные провели исследование, которое показало, что болезненные ощущения, особенно у женщин, вызывают дополнительный подъем систолического давления более чем на 5 мм рт. ст. Это связано с тем, что швы, расположенные по периметру манжеты, не только уменьшают её эффективную ширину, но и придают ей во время нагнетания воздуха форму эллипса, которая создает неравномерное распределение давления на руку с максимумом в центре манжеты (рис. 46). Основное давление приходится на небольшой участок руки, расположенный в центре манжеты. Это и является причиной боли.
В манжете SlimFit (рис. 47) отсутствуют швы, расположенные по периметру. Использует-

ся только один шов в средней части. Благодаря использованию одного шва увеличилась не только эффективная ширина манжеты. SlimFit во время нагнетания воздуха принимает цилиндрическую форму, которая создает равномерное распределение давления на руку по всей поверхности манжеты, не провоцируя болевых ощущений и дополнительного подъема систолического давления.
Нагнетаем давление в манжете до исчезновения звуков пульса, после чего поднимаем его ещё на 20-30 мм рт.ст., начинаем медленно спускать воздух из манжеты, выслушивая и фиксируя моменты появления и исчезновения тонов Короткова. Можно использовать и другой способ: установив фонендоскоп, медленно нагнетать в манжету воздух; тоны появятся в момент, когда давление равно диастолическому. При дальнейшем увеличении давления в манжете тоны исчезнут, когда давление будет равно систолическому. Этот способ лучше использовать у лиц с пониженным давлением.
Артериальная стенка содержит гладкомышечные элементы, которые, при внешнем воздействии на них, могут сокращаться, вызывая спазм артерии, что особенно заметно у молодых людей с сохранённой эластичностью артериальной стенки. Измерение давления в условиях спровоцированного спазма не даст нам выявить истинные значения АД: в этом случае получается завышенный
результат. Для нивелирования этого результата производится серия из трёх измерений с минутным интервалом между ними; к третьему измерению артерии, как правило, перестают отвечать спазмированием на механическое раздражение. За истинный результат принимаются наименьшие значения АД в серии. Артериальное давление также должно быть измерено и на симметричной артерии. Разница АД на двух артериях не должна превышать 10 мм рт. ст.
Есть наблюдения, показывающие, что давление может меняться в разные времена года, дни недели и время суток (табл. 7). Даже у людей, не имеющих проблем с артериальным давлением, его уровень зимой, как правило, на 5 мм рт. ст. выше, чем летом, вне зависимости от климатического фактора. У здоровых людей систолическое артериальное давление утром обычно на 3 мм рт. ст. выше, чем вечером, при этом уровень диастолического артериального давления существенно не меняется. Своего максимального значения артериальное давление обычно достигает в середине дня. На его уровень может повлиять приём пищи и употребление определённых напитков, в частности кофе и алкоголя. Замечено, что для молодых людей характерно повышение частоты сердечных сокращений, снижение диастолического и незначительное повышение систолического артериального давления в первые три часа после еды. У пожилых людей после приёма пищи обычно отмечается выраженное снижение как систолического, так и диастолического артериального давления.
Естественное колебание уровня артериального давления характерно для всех людей, но иногда наблюдаются случаи его повышенной вариабельности. Очень резкие перепады артериального давления, как в сторону повышения, так и понижения, являются большим риском для здоровья. Причиной этого могут быть дисбаланс вегетативной нервной системы и/или изменения в сердечно-сосудистой системе. Важно помнить, что грамотный анализ ситу-
Таблица 7
Среднестатистическое влияние рода занятий на изменение артериального давления

ации и путей её решения может сделать только квалифицированный врач. «Основной целью легения больного гиперто-нигеской болезнью является достижение максимальной степени снижения общего риска сердегно-сосудистой заболеваемости... Это предполагает воздействие на все выявленные обратимые факторы риска, такие как курение, высокий уровень холестерина и сахарный диабет, соответствующее легение сопутствующих заболеваний, равно как и коррекция самого по себе повышенного артериального давления».

Появление новых технологий в микроэлектронике дало толчок к развитию прогрессивного осциллометрического метода измерения артериального давления.
Цифровые тонометры (рис. 48), использующие ос-циллометрический принцип измерения, наиболее Рис. 49. Автоматический УД°бны Для самостоятельного контроля артериального давления. Диапазон измерения АД от 20 до 280 мм рт. ст. Точность измерения АД составляет 3 мм рт. ст. Диапазон измерения пульса составляет 40-200 уд./мин. Точность измерения пульса - 5%. Используется и для домашнего контроля изменений АД.
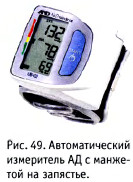
Автоматический измеритель АД с манжетой на запястье (рис. 49). Отличительные особенности данного прибора: суперкомпактность, автоматическое нагнетание воздуха в манжету, высокая скорость измерения АД (30 секунд), индикатор аритмии, расчет среднего давления, память на 30 измерений.

Существует также стационарный автоматический измеритель АД и пульса (рис. 50) для осуществления .л оперативного самоконтроля большого потока людей (например в приёмных отделениях больниц, в поли-клиниках, в аптеках и т.д.).
Чтобы контроль артериального давления был эффективным, нужно быть уверенным в точности измерителя. Существуют различные национальные и Рис. 50. Стационарный международные стандарты испытаний измерителей автоматический изме- артериального давления, наиболее признанными счи-ритель АД и пульса. таются протоколы AAMI/ANSI (Американская ассоциация за совершенствование медицинской аппаратуры, США, 1992) и BHS (Британское общество гипертензии, Великобритания, 1993). Эксперты Всемирной организации здравоохранения рекомендуют использовать только приборы, прошедшие тестирование в ведущих медицинских учреждениях по данным протоколам. В соответствии с требованиями этих протоколов, клинические испытания проводятся на специально отобранной группе пациентов разного возраста с различным уровнем артериального давления. Для каждого пациента выполняется серия последовательных контрольных измерений и измерений тестируемым прибором. Контрольные измерения осуществляют два независимых опытных эксперта традиционным методом Короткова, с использованием ртутных сфигмоманометров, соответствующих международным стандартам. Чтобы оценить точность тестируемых измерителей артериального давления, результаты их измерений сравнивают с контрольными результатами.
По протоколу BHS, после испытаний измерителю артериального давления присваивается класс точности. Наивысший класс точности - А/А. Это означает, что прибор с высокой точностью измеряет и систолическое, и диастолическое давление. Для полного удовлетворения требованиям протокола BHS прибор должен иметь класс не ниже В/В, а приборы с меньшей точностью не рекомендованы для использования.
5.1.8. Дыхание
Исследуются такие параметры, как частота дыхательных движений (ЧДД), ритм и глубина дыхания. Методы оценки такие же, как и при объективном исследовании сердца: оценивая ЧДД, можно подсчитать циклы вдоха-выдоха визуально, можно, положив руки на грудную клетку пациента, ощутить дыхательные движения и, наконец, можно выслушать дыхательные шумы вдоха и выдоха с помощью стето- или фонендоскопа. Следует помнить о том, что пациент не должен знать о цели исследования: в противном случае пациенты начинают «помогать», произвольно меняя ЧДД, что приводит к получению неправильных результатов.
В норме ЧДД взрослого человека в состоянии покоя составляет 16-20 в минуту. Увеличение ЧДД называют тахипноэ, уменьшение ЧДД - брадипноэ, полное отсутствие дыхательных движений - апноэ. Апноэ может быть произвольным, когда пациент сам задерживает дыхание, и патологическим, например, во время клинической смерти. В последнем случае показано выполнение искусственной вентиляции лёгких. В норме дыхание должно быть ритмичным. Глубина дыхания - параметр субъективный, оценивается на основании имеющегося опыта. Дыхательная аритмия и нарушения глубины дыхания встречаются при различных патологических состояниях, особенно в тех случаях, когда страдает дыхательный центр. Это, как правило, проявляется различными патологическими типами дыхания, из которых наиболее часто встречаются:
- дыхание Чейна-Стокса (постепенное нарастание глубины дыхания, которая достигает максимума, затем постепенно снижается и переходит в паузу);
- дыхание Куссмауля (равномерные редкие дыхательные циклы, шумный вдох и усиленный выдох);
- дыхание Биота (характеризуется возникновением внезапных пауз до минуты при обычном, нормальном типе дыхания).
5.1.9. Определение степени тяжести больного
Определение степени тяжести состояния больного производят в зависимости от наличия и степени выраженности нарушений жизненно важных органов и систем:
- удовлетворительное состояние - функции жизненно важных органов относительно компенсированы;
- средней тяжести - имеется декомпенсация функций жизненно важных органов, не представляющая непосредственной опасности для жизни больного. Выражены объективные и субъективные признаки болезни; ЧСС более 100 или менее 40, аритмия, повышено АД. ЧД более 20;
- тяжёлое - декомпенсация функций представляет опасность для жизни или может привести к инвалидизации. Осложненное течение болезни. Кахексия, анасарка (тотальный отёк), резкое обезвоживание, судороги. Признаки; меловая бледность, нитевидный пульс, выраженный цианоз, гиперпиретиче-ская лихорадка или гипотермия, неукротимая рвота, профузный понос и т.д.;
- крайне тяжёлое - декомпенсация функций столь выражена, что без немедленной помощи больной может погибнуть в течение часов или минут. Кома, лицо Гиппократа, пульс определяется только на центральных артериях, АД не определяется, ЧДД более 40;
- терминальное - терминальная кома; АД, пульс, дыхание отсутствуют; на ЭКГ - минимальная электрическая активность;
- клиническая смерть - отсутствуют сознание, центральный пульс, дыхание, рефлексы не определяются. Признаков биологической смерти нет.
Тестовые задания:
1. При сопоре:
a. Больной плохо ориентирован, медленно, но разумно отвечает или отвечает не на все вопросы.
b. Наблюдается глубокое угнетение сознания, арефлексия.
c. Наблюдается состояние оцепенения или сна; когда больному задают вопросы, он отвечает неосмысленно.
d. Наблюдается глубокое помрачение сознания. Больного можно вывести из состояния «сна» сильным раздражителем.
2. Кратковременное повышение артериального давления может наблюдаться:
a. При физических нагрузках.
b. При эмоциональных нагрузках.
c. При увеличении температуры воздуха.
d. Во время сна.
e. При быстром переходе из горизонтального положения в вертикальное.
3. Больной в ступоре:
a. Большую часть времени находится в состоянии сна, из которого его можно вывести громким окриком.
b. Ориентирован только в собственной личности.
c. Адекватно реагирует на окружающее, хорошо понимает.
4. Больной в коме:
a. Находится в состоянии сна, из которого его можно вывести сильным раздражи
b. Пребывает в состоянии полного угнетения сознания, разбудить больного невоз
c. Находится в предсмертном состоянии.
d. Характеризуется полным отсутствием рефлексов, угнетением жизненно важных функций.
5. Кожные покровы у больных с хронигеской недостатогностью кровообращения:
a. Цианотичные.
b. Красноватые.
c. Бледные.
d. Желтушные.
6. Увелигение гастоты пульса называется:
a. Тахикардией.
b. Тахисфигмией.
c. Брадикардией.
d. Тахипульсией.
7. Нормальные показатели артериального давления у взрослого геловека:
a. Систолическое 110-139, диастолическое 70-89 мм рт. ст.
b. Систолическое 90-134, диастолическое 80-99 мм рт. ст. 120/80 мм рт. ст.
8. Пассивное положение больного - признак:
a. Параличей и/или парезов.
b. Угрожающего состояния больного.
c. Сопора или комы.
d. Плохого контакта с больным.
9. Высокий пациент с длинными нижними конегностями и узкой грудной клеткой скорее всего имеет конституцию:
а. Астеническую.
b. Нормостеническую.
c. Гиперстеническую.
d. По указанным признакам невозможно предположить конституцию пациента.
10. Пациент 28 лет, доставлен с травмой. При осмотре - масса тела 110 кг, рост 181 см, наблюдается выраженная гипертрофия скелетной мускулатуры.
a. Повышенное.
b. Пониженное.
c. Нормальное.
11. Пациент при осмотре находится в состоянии сна. При попытке разбудить открывает глаза, выполняет простые команды, называет своё имя, однако не может понять, где он находится и кто с ним общается. Какова степень угнетения сознания у пациента:
a. Лёгкое оглушение.
b. Ступор.
c. Сопор.
d. Умеренная кома.
12. Частота сердегных сокращений у здорового взрослого мужгины:
a. 60-85 ударов в минуту.
b. Может достигать 150 ударов в минуту.
c. Может быть 40 ударов в минуту.
13. Ритм пульса изменяется:
a. При экстрасистолах.
b. При заболеваниях эндокринной системы.
c. При поражениях миокарда.
d. При физической нагрузке.
14. Утверждение, гто отсутствие у пациента пульса на лугевой артерии говорит о гипотензии, верно:
Не всегда.
15. Артериальное давление методом Рива-Рогги-Короткова определяется:
a. В результате однократного измерения.
b. В результате серии из двух измерений.
c. В результате серии из трёх измерений.
| Назад | Оглавление | Далее |