Профилактика
Часть VI. Исследование гормонального статуса
Наше тело имеет два способа управления тканями. Первый – с помощью нервной системы, с ее бесконечными километрами нервных путей. Безусловное преимущество этого способа управления – быстрота действия. Эту скорость может оценить любой, кому приходилось отдергивать руку от горячего утюга. Другой, более медленный путь предполагает использование гормонов. Гормоны – это совокупность биологически активных веществ, способных изменять работу органов и тканей на клеточном уровне. Это тип управления полагается на кровеносную систему, которая разносит по всему телу специальные химические сообщения.
Одна из самых важных вещей – понять, что гормоны не работают сами по себе. Чтобы регулировать высвобождение гормонов, эндокринный орган, который выделяет гормон, должен быть в состоянии регулировать его выделение, отвечая опять-таки на химические изменения внутренней среды организма, будь то изменение концентрации иона кальция (в случае кальцитонина) или изменение содержания в крови другого гормона (в случае эстрогена, ингибирующего (или тормозящего) гормон, который регулирует выработку половых клеток – гамет).
Важным свойством гормонов является их избирательность, т. е. для каждого вида гормонов в организме имеется свой тип клеток-мишеней или органов-мишеней, отвечающих на приносимые им приказы.
Глава 18. Гипоталамус
Нервная система осуществляет контроль над продукцией гормонов, регулируя через гипоталамус выработку гормонов в гипофизе. Гормоны гипоталамуса носят общее название рилизинг-гормоны. Гипоталамические гормоны либерины (кортиколиберин, соматолиберин и другие) оказывают активирующее влияние на гипофиз, а статины (соматостатин, меланостатин и другие) – тормозящее.
Гипофиз, в свою очередь, секретирует большую группу так называемых тропных гормонов, каждый из которых отвечает за синтез соответствующего гормона в периферической железе.
Например, для гормона от гипоталамуса (назовем его гормоном A) органом-мишенью является гипофиз, а гипофиз в ответ производит свой собственный гормон (гормон Б). Этот гормон гипофиза (гормон Б), конечно, имеет другой орган-мишень, который в свою очередь производит свой собственный гормон (гормон В)! Мало этого, последний гормон (гормон В) – часть так называемой петли обратной связи, и его мишень – гипоталамус. Оказывается, что гормон В ингибирует продукцию гормона гипоталамуса, – того, который начал всю эту неразбериху! Так, например, гормоны мозгового слоя надпочечников контролируют секрецию гипоталамических гормонов.
Когда продукция гормона A ингибирована, уровень гормона Б уменьшается. Низкий уровень гормона Б не в состоянии ингибировать продукцию гормона A, который в этом случае производится и запускает эту карусель снова и снова! Благодаря такому тесному взаимному влиянию и контролю железы внутренней секреции образуют единую эндокринную систему.
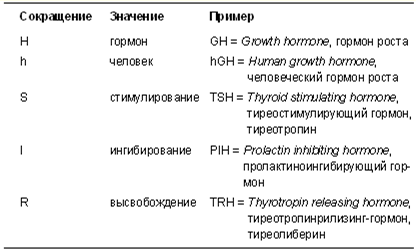
Мы приводим эту таблицу, чтобы вам было легче разобраться в том, что обозначают сокращенные названия гормонов, с которыми так или иначе приходится сталкиваться любому из нас.
Таблица 18
Сокращения в названиях гормонов
Диагностика нарушений гормонального статуса организма – крайне сложное дело, и здесь не обойтись без лабораторных исследований. Как правило, в этом случае диагноз может быть поставлен только после проведения специальных тестов и функциональных проб. Современные методы исследования позволяют достаточно подробно изучить работу той или иной эндокринной железы, с высокой точностью определяя уровень соответствующего гормона, промежуточных продуктов его синтеза или превращения, а также другие параметры (биохимические и физиологические), характеризующие протекание процессов, зависящих от этого гормона. При этом и врачу, и пациенту следует помнить, что в разных лабораториях могут быть приняты разные критерии оценки полученных результатов, по которым определяется функциональная активность той или иной эндокринной железы.
Иногда из-за сбоя в иммунной системе организм начинает вырабатывать антитела к собственному гормону, приводя к нарушению гормонального статуса. В этом случае определение уровня (титра) антител поможет врачу разобраться в механизме исследуемого нарушения.
Таблица 19
Гормоны гипоталамуса
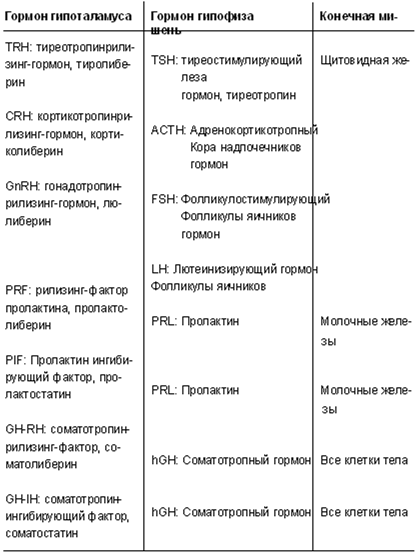
Есть, однако, два исключения. Антидиуретический гормон (ADH), или вазопрессин, и окситоцин (OT) – оба производятся гипоталамусом и затем запасаются в задней доле гипофиза (нейрогипофизе), из которого они впоследствии высвобождаются. По этой причине их считают гормонами гипофиза, хотя это немного вводит в заблуждение. Гормоны производятся нейронами в гипоталамусе и затем переносятся к мембранам капилляров в нейрогипофизе, что делает весьма легким их попадание в кровь. Название этой части гипофиза происходит от факта, что эти гормоны производятся нервной тканью, а не эпителиальной тканью, как в передней доле гипофиза (аденогипофиз).
Глава 19. Гипофиз
Гипофиз – железа весом 0,5–1,0 г, расположенная в турецком седле (в основании головного мозга). У гипофиза есть две части: передняя доля гипофиза (аденогипофиз) и задняя доля гипофиза (нейрогипофиз, см. выше).
Передняя доля гипофиза вырабатывает гораздо больше гормонов, чем задняя, и они отличаются тем, что действительно производятся там. Это делает их истинными гормонами гипофиза.
Таблица 20
Действие гормонов гипофиза [1]

Адренокортикотропный гормон (АКТГ)
Адренокортикотропный гормон (АКТГ) – главный стимулятор гормональной активности коры надпочечников.
Нормальная концентрация в плазме – 10—80 нг/мл.
Концентрация возрастает при:
- болезни Иценко-Кушинга, Аддисона;
- врожденной гиперплазии надпочечников.
Концентрация снижается при:
- опухолях;
- вторичной недостаточности надпочечников.
Антидиуретический гормон (вазопрессин)
Антидиуретический гормон (вазопрессин) усиливает реабсорбцию воды в почках, способствует задержке в организме ионов натрия, калия, хлора. Его выработка начинается в ответ на уменьшение объема крови в циркуляционной ситеме, стрессы и болевое воздействие. Большое количество этого гормона дает сосудосуживающий эффект.
Нормальная концентрация в крови – 2,00–8,00 нг/л.
Повышение концентрации отмечается крайне редко и не имеет диагностического значения.
Снижение концентрации вазопрессина отмечается при несахарном диабете (несахарное изнурение), но и в этом случае играет лишь вспомогательную роль для диагностики.
Фолликулостимулирующий гормон (ФСГ, фоллитропин)
Фолликулостимулирующий гормон (ФСГ, фоллитропин) – гонадотропный гормон, его мишенью являются половые органы. У мужчин под его воздействием происходит развитие семенных канальцев и выработка спермы, у женщин – развитие фолликулов и созревание яйцеклеток в яичниках.
Нормальная концентрация в плазме крови: у мужчин 4,14–2,76 ЕД/л, у женщин детородного возраста в фолликулярную фазу 16,20—10,80 ЕД/л, в лютеиновую фазу – 6,00—14,00 ЕД/л.[2]
Во время беременности концентрация ФСГ снижается почти до нуля. Содержание ФСГ повышается при:
- первичной недостаточности яичников;
- дисфункциях сперматогенеза;
- синдромах Кляйнфельтера и Тернера;
- кастрации;
- менопаузе.
Содержание ФСГ убывает при:
- вторичной недостаточности яичников;
- гипофункции гипоталамуса или предстательной железы;
- действии эстрогенов или пероральных контрацептивов.
Соматотропный гормон (СТГ)
Соматотропный гормон (СТГ), человеческий гормон роста – стимулирует рост костей, мышц и всех органов.
Нормальная концентрация в сыворотке у мужчин – 0–10 ЕД/л, у женщин немного выше.
Повышение концентрации наблюдается при акромегалии и гигантизме. Снижение концентрации отмечается при гипофизарном нанизме.3]
Лютеинизирующий гормон (ЛГ)
Лютеинизирующий гормон (ЛГ) – гонадотропный гормон, стимулирует у мужчин секрецию тестостерона, у женщин – эстрогена и прогестерона.
Нормальная концентрация в сыворотке крови: у мужчин – 2–9 ЕД/л, у женщин в фолликулярную фазу – 1–20 ЕД/л, в середине менструального цикла – 26—94 ЕД/л, в период менопаузы – 2–9 ЕД/л.
Повышение концентрации ЛГ наблюдается при первичной дисфункции половых желез, снижение – при дисфункции гипофиза или гипоталамуса, вторичной недостаточности половых желез, приеме больших доз эстрогена и прогестерона.
У детей с признаками раннего созревания применяется определение уровня ЛГ в моче.
Окситоцин
Окситоцин – гормон, увеличивающий силу сокращений матки. Он не используется в диагностике, однако необходим в акушерской практике для стимуляции родовой активности.
Пролактин
Пролактин у женщин активирует рост и развитие молочных желез, лактацию, проявление материнского инстинкта, у мужчин способствует росту предстательной железы и семенных пузырьков.
Нормальная концентрация в сыворотке (плазме) крови у мужчин – 0,62—12,50 мкг/л, у женщин в детородном возрасте – 0,62—15,60 мкг/л, в менопаузе – ниже 9,70 мкг/л, при беременности – до 203 мкг/л.
Содержание повышено при:
- беременности и кормлении;
- опухолях гипофиза;
- аменорее;
- первичном гипотиреозе;
- поликистозе яичников;
- действии больших доз эстрогенов.
У мужчин повышенная выработка пролактина вызывает нарушение потенции.
Тиреотропный гормон (ТТГ)
Тиреотропный гормон (ТТГ) стимулирует процессы йодирования тирозина и распад тиреоглобулина в щитовидной железе. Поэтому определение его уровня в крови считается самым достоверным методом определения состояния щитовидной железы и контроля эффективности проводимого лечения.
Нормальная концентрация в крови: от 21 до 54 года – 0,4–4,2 мЕД/л, от 55 до 87 лет – 0,5–8,8 мЕД/л.
Увеличение содержания ТТГ в крови наблюдается при:
- опухолевом процессе в передней доле гипофиза (гиперплазии тиреотрофов);
- повышенной стимуляции синтеза ТТГ тиролиберинами гипоталамуса;
- первичной гипофункции щитовидной железы;
- тиреоидите;
- состоянии после йодотерапии;
- эндемическом зобе.
Уменьшение содержания ТТГ в крови наблюдается при:
- недостаточном кровоснабжении аденогипофиза;
- пониженной стимуляции синтеза ТТГ тиролиберинами гипоталамуса;
- недостаточности функции гипофиза или гипоталамуса;
- первичной гиперфункции щитовидной железы;
- вторичной гипофункции щитовидной железы;
- опухоли, некрозе или травме гипофиза;
- под влиянием лекарственных препаратов.
Глава 20. Щитовидная железа
Это небольшая железа весом 20—30 г, расположенная на шее и состоящая из двух долек, соединенных узким перешейком. Железа окружена густой сетью кровеносных сосудов и является единственным органом, синтезирующим йодсодержащие вещества.
Тироксин и трийодтиронин
Два основных гормона щитовидной железы – тироксин (Т4) и трийодтиронин (Т3) регулируют интенсивность метаболических процессов, выработку тепла, деятельность сердечно-сосудистой и дыхательной систем, сократимость и утомляемость мышц, возбудимость и лабильность нервной системы, устойчивость организма к инфекциям. Т3, как и все другие йодированные метаболиты сыворотки крови, образуется из Т4, причем Т3 в несколько раз более активен, чем Т4. Нормальная концентрация в крови: Т3 – 1,23–3,00 нмоль/л, Т4 – 71–161 нмоль/л.
Повышение уровня Т3 и Т4 отмечается при гипертиреозе, Т3-геротоксикозе, диффузном токсическом зобе, сопровождающемся дефицитом йода. Гипертиреоз, как правило, приводит к развитию базедовой болезни (расстройству деятельности щитовидной железы, выражающемся между прочим в разрастании зоба и в пучеглазии).
Снижение уровня гормонов отмечается при гипотиреозе.
Кальцитонин
Кальцитонин – пептидный гормон, антагонист гормона щитовидной железы, паратиреокрина. Он вызывает снижение содержания в крови ионов кальция. Нормальная концентрация в крови – 0–150 пг/мл.
Глава 21. Паращитовидные железы
Это очень маленькие эпителиальные образования весом всего 100 мг. Своим названием они обязаны тем, что очень плотно примыкают к щитовидным железам. Вырабатывают паратгормон (ПТГ, паратиреокрин), который снижает реабсорбцию фосфора в канальцах почек, тем самым способствуя его выделению из организма и увеличению содержания в крови кальция. Кроме того, паратгормон активизирует размножение остеокластов (клеток, участвующих в вымывании из костей кальция).
Величина концентрации паратгормона значительно варьируется в зависимости от используемого в данной лаборатории метода исследования, а потому заслуживает внимательной и осторожной оценки.
В норме его концентрация крайне низка: 0,40–1,40 мкг/л.
Повышение уровня паратгормона наблюдается при:
- первичной и вторичной гиперфункции паращитовидных желез;
- гиперкальциемии.
Понижение уровня ПТГ наблюдается при:
- гипопаратиреозе после удалении железы;
- аутоиммунном гипопаратиреоидизме;
- саркоидозе;
- чрезмерном употреблении молока или отравлении витамином D;
- гиперфункции щитовидной железы;
- гипокальциемии;
- атрофии костей;
- остром панкреатите.
Глава 22. Поджелудочная железа
Поджелудочная железа – один из органов с «двойным гражданством», она действует и как эндокринный орган, и как вспомогательный орган пищеварительной системы. Эндокринной активностью обладают так называемые островки Лангерганса, составляющие примерно 3% от общей массы железы. Эти панкреатические островки имеют четыре типа клеток, каждый из которых производит свой гормон: ?-клетки производят глюкагон, ?-клетки производят инсулин, ?-клетки производят соматотропин-ингибирующий фактор (GH-IH), или соматостатин, и РР-клетки выделяют так называемый панкреатический полипептид. Панкреатический полипептид регулирует высвобождение панкреатических гидролизующих ферментов, так же как ингибирует сокращение желчного пузыря. GH-IH, в дополнение к действиям в соответствии со своим названием, также ингибирует секрецию и инсулина, и глюкагона, и замедляет всасывание и секрецию ферментов желудочно-кишечного тракта – обычно в ответ на прием пищи, богатой белком.
Теперь о регуляциии содержания глюкозы в крови. Глюкоза крови обычно составляет примерно 3,30–5,50 ммоль/л (см. выше). Единственный способ поддерживать такой узкий диапазон – через отрицательную обратную связь. Если уровень сахара в крови становится слишком высоким (например, после еды), он снижается с помощью инсулина. Если уровень сахара в крови становится слишком низким (при слишком долгом перерыве между приемами пищи), его повышает глюкагон. Короче говоря, инсулин присоединяется к инсулиновым рецепторам на стенках капилляров, и таким образом используется, чтобы удалить глюкозу из плазмы крови; инсулин также помогает хранить дополнительную глюкозу через образование гликогена и липидов. Глюкагон, с другой стороны, имеет целью клетки печени, вызывая распад гликогена, высвобождая мономеры глюкозы и добавляя их в кровоток (увеличение уровня глюкозы в крови).
Инсулин
Инсулин – самый известный гормон поджелудочной железы. Уровень секреции и функциональная активность инсулина напрямую связаны с развитием сахарного диабета. Хотя для развития диабета есть различные причины, симптомы всегда одни и те же. В каждом случае нет достаточного количества инсулина, чтобы управлять уровнем глюкозы в крови. Выделяют два типа диабета – тип I и тип II.
При диабете I типа, юношеском или инсулинзависимом диабете, ?-клетки поджелудочной железы разрушаются в результате аутоиммунной реакции, отчего в конечном счете инсулин не производится, и пациент должен постоянно делать инъекции инсулина. При диабете II типа, диабете взрослых, или инсулиннезависимом диабете, больные в большинстве случаев могут контролировать уровень глюкозы в крови диетой и определенными лекарственными препаратами (хотя может быть необходима и инсулинотерапия); это лечение помогает организму более эффективно использовать инсулин, который он производит.
Нормальная концентрация инсулина в сыворотке (плазме) крови составляет 6–24 мкЕд/мл.
Как уже говорилось, секрецию инсулина стимулирует повышение уровня глюкозы в крови. При проведении перорального теста толерантности к глюкозе (см. выше) концентрация инсулина изменяется следующим образом: через 30 мин – 25–231 мкЕд/мл, 60 мин. – 18–276 мкЕд/мл, 120 мин. – 16–166 мк Ед/мл, 180 мин. – 4– 38 мкЕд/мл.
Определение инсулина также используется при необходимости подтвердить диагноз диабета и пациентов с пограничными значениями толерантности к глюкозе. Сахарный диабет I типа приводит к понижению уровня инсулина, а при диабете II типа – уровень инсулина нормальный или повышенный.
Для проведения провокационного теста (так называемой пробы с голоданием) у пациентов натощак берется кровь для определения содержания инсулина, С-пептида (см. ниже), глюкозы. Затем в течение 24—27 ч. больному ограничивают потребление пищи и жидкостей, содержащих сахар, а также физические нагрузки. Дальнейшие пробы берут через равные 6-часовые промежутки.
У здоровых людей и тех, у кого гипогликемия не связана с серьезными заболеваниями, голодание не понижает глюкозу крови меньше 2,8 ммоль/л; уровень ИРИ (иммунореактивного инсулина) снижается меньше 4,0 мкЕд/мл, С-пептида – меньше 5 нг/л. В случае инсулиномы, как правило, развивается тяжелое гипогликемическое состояние, когда уровень глюкозы ниже 1,65 ммоль/л, а изначально высокие уровни ИРИ и С-пептида остаются прежними.
С-пептид
С-пептид – фрагмент молекулы проинсулина, при его отщеплении образуется инсулин. Инсулин и С-пептид секретируются в кровь параллельно и равномерно. В лечебных препаратах С-пептид не содержится, и его определение позволяет получить представление о функциональной активности ?-клеток и оценить количество инсулина, самостоятельно вырабатываемого поджелудочной железой пациента, получающего инсулин.
Нормальная концентрация составляет 0,5–3,0 нг/мл.
После нагрузки глюкозой отмечается 5–6-кратное увеличение уровня С-пептида, удерживающееся значительно дольше, чем уровень инсулина.
Глюкагон
Глюкагон – пептидный гормон, антагонист инсулина. Он повышает уровень глюкозы в крови, запуская распад гликогена в печени и липидов и жировой ткани, повышает основной обмен веществ и потребление кислорода. При его участии поддерживается постоянство уровня глюкозы в крови. Низкая концентрация глюкозы провоцирует выброс глюкагона, а гипергликемия снижает его количество.
Нормальная концентрация в плазме – 50–100 нг/мл.
Выраженное повышение уровня глюкагона часто является признаком глюкагономы (опухоли ?-клеток). Снижение его концентрации скорее всего свидетельствует о снижении массы поджелудочной железы.
Глава 23. Надпочечники
Надпочечники покоятся на вершине почек, как и подразумевает их название. Эти железы находятся на уровне двенадцатого ребра, хотя правая почка расположена немного ниже из-за места, занятого печенью. Вокруг надпочечника расположена волокнистая капсула, которая помогает ему прикрепляться к почке. Подобно очень многим органам, у надпочечников есть внешняя кора, окружающая мозговой слой, расположенный в середине. Это важно запомнить, поскольку гормоны классифицируют, согласно месту их продукции.
Гормоны мозгового слоя
Катехоламины (андреналин и норадреналин)
Есть два гормона мозгового слоя: эпинефрин (изначально называвшийся адреналин) и норэпинефрин (норадреналин). Оба гормона (катехоламины) функционируют как нейромедиаторы, которые выделяют нейроэндокринные клетки. Эти гормоны имеют в качестве «мишеней» большинство клеток в теле.
Один из главных эффектов этих двух гормонов – стимулирование гликолиза и клеточного дыхания, так же как инициирование гликогенолиза (распад гликогена на молекулы глюкозы). Кроме того, под их воздействием частота сердцебиений становится повышенной, дыхание учащается и становится более глубоким, дыхательные бронхиолы расширяются (на этом основано использование адреналина для снятия системных аллергических реакций), а липиды высвобождаются жировой тканью.
По количеству катехоламинов в плазме крови или моче врач может судить о состоянии мозгового вещества надпочечников. Перед сдачей анализов на катехоламины на протяжении двух суток исключают (или резко ограничивают) потребление кофе, крепкого чая, бананов, сыра. За 8 суток до анализа прекращают прием таких препаратов, как фенотиазин, теофиллин, тетрациклин, ампициллин, эритромицин и хининсодержащие препараты.
Количество адреналина в крови у взрослого здорового человека не должно превышать 60 нг/л, в суточной моче – 16,40—81,90 нмоль/сут.
Количество норадреналина в крови у взрослого здорового человека составляет в среднем 260 нг/л и не должно превышать 522 нг/л.
Повышение концентрации катехоламинов чаще всего говорит о наличии у больного феохромоцитомы, опухоли мозгового вещества надпочечников.
Понижение концентрации катехоламинов свидетельствует о надпочечниковой недостаточности.
Ванилил-миндальная кислота (ВМК)
Поскольку методика определения содержания катехоламинов в крови чрезвычайно сложна, врачи предпочитают использовать определение содержания этих гормонов в моче. К аналогичному методу относит и определение содержания в моче ванилил-миндальной кислоты (ВМК) – конечного продукта обмена адреналина и норадреналина, выделяющийся с мочой. За сутки в норме у взрослого человека выделяется от 2,5 до 38 мкмоль ВМК. Это анализ достаточно прост, и повышение содержания ВМК, как правило, указывает на наличие феохромоцитомы.
Гормоны коркового слоя
Кора надпочечников производит три типа гормонов: минералокортикоиды, глюкокортикоиды и андрогены. Минералокортикоиды, такие как альдостерон, воздействуют на почки и помогают регулировать водно-солевой баланс в организме. Глюкокортикоиды (глюкокортикостероиды), такие как кортизол (основной глюкокортикоидный гормон), кортикостерон и кортизон, связаны с продукцией гликогена (глюконеогенез), синтезом глюкозы и высвобождением жирных кислот из жировой ткани (таким образом резервируя глюкозу для хранения в виде гликогена). Глюкокортикоиды стимулируются высвобождением ACTH из аденогипофиза; без этих стероидов мы умерли бы в течение недели! Кора надпочечников вырабатывает андрогенные стероиды – дегидроэпиандростерон, его сульфат и андростенедион, аналогичные тем гормонам, которые вырабатываются в семенниках. У женщин они преобразуются в эстроген. Хотя продукция андрогена также стимулируется АКТГ, количество его очень небольшое, и сам процесс не вполне понятен.
Кортизол
Кортизол составляет 75—90% кортикоидов, циркулирующих в крови. Его концентрация обычно отражает и совокупную концентрацию в крови всех видов кортикоидов.
Нормальные уровни кортизола, уставновленные с помощью иммунохимических методов для взрослых людей, колеблются в утренние часы в пределах 250—650 нмоль/л, в вечерние – 50–280 нмоль/л. Это позволяет сделать вывод о четком суточном ритме выработки кортизола: больше всего его выделяется в утренние часы.
С мочой у здоровых взрослых кортизола выделяется 35,00–134,00 мкг/сут., у детей – 2–30 мкг/сут.
Повышение концентрации кортизола в крови наблюдается при:
- синдроме Иценко-Кушинга;
- острых психозах;
- сильном стрессе;
- острой инфекции;
- лечении эстрогенами, амфетамином;
- длительном лечении кортикоидами;
- некомпенсированном сахарном диабете;
- астматических состояниях;
- состоянии алкогольного опьянения у неалкоголиков;
- шоке;
- беременности.
Понижение уровня кортизола в крови происходит при:
- первичной недостаточности надпочечников;
- недостаточности функции гипофиза;
- гипотиреозе;
- некоторых видах артрита;
- подагре;
- бронхиальной астме;
- спондилите.
Альдостерон
Альдостерон – основной представитель минералокортикоидов. Его образование и секреция контролируется вазоактивным полипептидом (белком, влияющим на сосудистую систему), ангиотензином II, образующимся из неактивного ангиотензина I. (Ангиотензин образуется из ангиотензиногена под воздействием ренина.) В свою очередь, выработка ренина подавляется при возрастании концентрации альдостерона – еще один пример того, как работает в нашем организме петля обратной связи.
По возможности за 8 сут. до сдачи анализа больному необходимо ограничить прием диуретиков, антигипертензивных, слабительных лекарств и препаратов калия.
У взрослых людей в сыворотке (плазме) крови в норме содержится 10,00–160,00 нг/л альдостерона в положении лежа и 40,00–310,00 нг/мл в положении стоя.
Экскреция альдостерона с мочой в норме составляет 6–25 мкг/сут при нормальной диете.
Повышение содержания альдостерона наблюдается при:
- гиперальдостеронизме (первичном, вторичном, идиопатическом);
- опухоли клубочковой зоны коры надпочечников;
- хронической патологии почек.
Понижение концентрации альдостерона наблюдается при:
- первичном и вторичном гипоальдостеронизме;
- поражении надпочечников.
Дегидроэпиандростерон-сульфат (ДЭА-S, ДГА-S)
Дегидроэпиандростерон-сульфат – мужской половой гормон, синтезирующийся в коре надпочечников. Сдают его для диагностики происхождения гиперандрогении (избыток мужских половых гормонов) у женщин.
Если у женщин наблюдается повышенный уровень тестостерона, то с помощью определения концентрации ДГА-S можно установить, связано ли это с болезнью надпочечников или с заболеванием яичников.
Таблица 21
Нормальное содержание ДЭА-S в плазме (сыворотке) крови у пациентов разного возраста
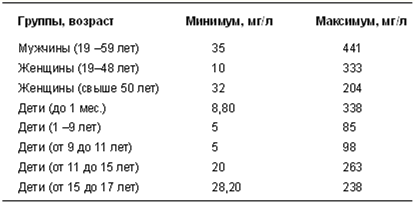
Увеличение содержания ДГА-S в плазме (сыворотке) крови наблюдается при:
- опухолях надпочечников;
- гиперплазии клеток коры надпочечников (гипоталамо-гипофизарный синдром Иценко-Кушинга);
- андрогенитальном синдроме;
- гирсутизме.
Глава 24. Семенники
Помимо производства в большом количестве спермы, семенники – также небольшие «гормональные фабрики». Семенники (testis) производят два гормона: тестостерон и ингибин. Даже у плода, находящегося в матке, продукция тестостерона воздействует на развитие мозга, так что впоследствии расположенные в мозгу гипоталамические ядра, например, будут воздействовать на половое поведение взрослого. Продукция тестостерона увеличивается во время половой зрелости, соответственно воздействуя на вторичные половые признаки, такие как оволосение и расположения жира на теле. Тестостерон также связан с мужским агрессивным поведением.
Нормальное содержание тестостерона в крови здоровых мужчин 1,30—10,20 мкг/л.
Повышение содержания тестостерона у мальчиков чаще всего говорит о наличии преждевременного полового созревания.
Глава 25. Яичники
Два яичника представляют собой овальные органы, размером и формой напоминающие крайнюю фалангу большого пальца. Расположенные выше мочевого пузыря и сбоку от матки, они находятся в полости таза.
Менструальный цикл
Менструальный цикл затрагивает в основном только две части тела – яичники и матку. Это изумительное сочетание гормональных потоков, которые не только определяют пик женской способности к зачатию, но и управляют внутренней выстилкой матки на основании присутствия или отсутствия закрепившегося на ней зародыша. По этой причине мы рассмотрим цикличность изменений матки и яичников совместно. Оба цикла начинаются с начала менструального кровотечения и разделены в середине овуляцией (или выпадением яйцеклетки в брюшную полость), которая случается приблизительно на 14-й день при 28-дневном цикле. Первую половину цикла яичников называют фолликулярной фазой. В этот период действие гормонов направлено на деление половых клеток, предшествующее появлению зрелой яйцеклетки, и подготовку фолликула (пузырька на поверхности яичника, заключающего в себе яйцеклетку) к овуляции. После овуляции, когда опустевший фолликул становится желтым телом, цикл входит в фазу желтого тела.
Потоки гормонов регулируются по принципу типичной петли обратной связи. У этой небольшой пьесы, происходящей каждые 28 дней (хотя фактически продолжительность может меняться), существует много характерных черт, и если вы найдете время для их изучения, то увидите, что все вместе они образуют великолепную мозаику, которая стоит потраченных усилий.
Маточный цикл начинается с менструации, которая продолжается приблизительно в течение первых пяти дней цикла. После этого действие гормонов направлено на подготовку маточной стенки к имплантации (или закреплению на ней зародыша). По этой причине эту стадию называют пролиферативной стадией, а так как она заканчивается овуляцией, ее также называют преовуляционной стадией. Продолжительность первой половины цикла может сильно меняться, но вторая половина, названная постовуляционной стадией, очень стабильна и продолжается 14 дней (пока не начнется менструация). Из-за увеличения количества веществ, секретируемых железами внутренней оболочки матки, эту стадию также называют секреторной стадией.
Старт этим событиям дает синтезируемый гипоталамусом гормон гонадотропин (GnRH, см. табл. 8). Гонадотропин воздействует на аденогипофиз, или переднюю долю гипофиза. Выделяемый аденогипофизом секрет состоит из двух гормонов: фолликулостимулирующего (ФСГ), который стимулирует развитие фолликула до овуляции, и лютеинизирующего гормона (ЛГ), который стимулирует превращение фолликула в желтое тело. В течение фолликулярной стадии происходит повышение уровня эстрогена.
Уровень эстрогена создает временную петлю обратной связи, которая вызывает повышение уровня и ФСГ, и ЛГ. Пик этих гормонов на 13-й день 28-дневного цикла приводит к овуляции на следующий день. После овуляции уровни ФСГ и ЛГ понижаются до самых низких значений во всем цикле. Развивающееся желтое тело становится мини-фабрикой гормонов, производя большие количества эстрогена и прогестерона. Где-то в районе 22-го дня происходит одно из двух событий: либо уровни и эстрогена, и прогестерона падают, эндометрий матки уменьшается и после 28-го дня начинает отделяться, либо уровни обоих гормонов остаются высокими, что укрепляет эндометрий.
Выбор зависит от того, произошла ли имплантация развивающегося зародыша. Ему требуется приблизительно неделя, чтобы добраться из полости тела в полость матки. В течение этого времени яйцеклетка будет многократно делиться. После имплантации в эндометрий зародыш начинает выделять ферменты, разрушающие клетки эндометрия, пока не разовьется плацента (или орган, связывающий зародыш с материнским организмом). Да, вы начали свою жизнь с каннибализма!
Механизм, с помощью которого тело узнает о беременности, очень прост. Развивающуюся плаценту называют хорионом, и она выделяет гормон, названный человеческим хорионическим гонадотропином (hCG). Именно благодаря появлению этого гормона в моче беременной женщины и работает обычный тест, который можно купить в аптеке. Роль hCG состоит в сохранении желтого тела до того времени, пока плацента не разовьется настолько, что будет сама способна выделять эстроген и прогестерон.
Прогестерон
Прогестерон и некоторые его производные составляют группу так называемых гестагенов, вырабатываемых в яичниках, плаценте, желтом теле, а также в коре надпочечников. В дополнение к развитию эндометрия прогестерон помогает ускорять движение яйцеклетки от яичника в полость матки. Если происходит оплодотворение, прогестерон способствует делению яйцеклетки и развитию многоклеточного зародыша. Наконец прогестерон с небольшим участием эстрогена, пролактина и даже гормона роста заставляет груди увеличиваться при подготовке к лактации и кормлению грудью.
При регулярном цикле уровень прогестерона определяют за неделю до менструации и при измерении ректальной температуры – на 5-й–7-й день ее подъема. Если цикл нерегулярный, анализ повторяют несколько раз.
Десятикратное повышение уровня прогестерона принято считать достоверным признаком овуляции и образования полноценного желтого тела.
У здоровых женщин в детородном возрасте концентрация прогестерона в крови составляет в фолликулярной фазе – 0,06–1,26 мкг/л; в пике овуляции – 0,08–1,20 мкг/л; в фазе желтого тела – 2,50—25,00 мкг/л; после менопаузы – 0,06–1,60 мкг/л.
Показаниями к определению содержания прогестерона являются:
у женщин – нарушения овуляции; точное определение овуляции; подтверждение овуляции; наблюдение за ходом овуляции у женщин, перенесших самопроизвольный аборт;
у мужчин и детей – для подтверждения дефекта биосинтеза стероидов.
Повышение концентрации прогестерона наблюдается при:
- беременности;
- опухолях надпочечников;
- под влиянием лекарственных препаратов.
Эстрадиол (Е2)
Эстрадиол (Е2) представляет собой наиболее биологически активный вид эстрогена. У женщины он вырабатывается и секретируется фолликулом яичника. Он стимулирует развитие первой фазы менструального цикла, вызывая наращивание мышечного белка матки и утолщение ее слизистой выстилки. Подавляет секрецию лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) в гипофизе. В течение первой фазы цикла его уровень в крови растет параллельно созреванию фолликула в яичнике, пока лютеинизирующий гормон не индуцирует овуляцию. При беременности концентрация эстрадиола увеличивается. Анализ содержания эстрадиола в плазме крови является основным параметром в слежении за индукцией овуляции и гиперстимуляцией яичников.
У здоровых женщин в детородном возрасте концентрация эстрадиола в крови составляет в фолликулярной фазе – 50–270 нг/л; в фазе овуляции – 135—410 нг/л; в лютеиновой фазе – 120—200 нг/л; в период менопаузы – 11—40 нг/мл.
Повышение концентрации эстрадиола отмечается при:
- гинекомастии (рост грудных желез у мужчин);
- эстрогенпродуцирующих опухолях;
- циррозе печени;
- под влиянием лекарственных препаратов.
Снижение концентрации эстрадиола происходит при:
- синдроме Тернера;
- первичной недостаточности надпочечников;
- ановуляторном цикле;
- недостаточности желтого тела;
- под влиянием лекарственных препаратов.
Главными показаниями к проведению анализа на концентрацию эстрадиола в крови являются:
- оценка функционирования яичников;
- диагностика опухолей.
Релаксин
Единственный оставшийся гормон был бы почти небылицей, если бы для его существования не было важной причины! Это гормон релаксин, который также участвует в развитии молочных желез. В течение беременности его уровень повышается. Вначале его высвобождение стимулируется ЛГ, но позже его роль выполняет плацентарный гормон, хорионический гонадотропин человека (hCG). Самая интересная функция релаксина – «ослабить» хрящ в лобковом симфизе, чтобы облегчить прохождение ребенка через родовые пути. У женщины может возникнуть чувство, будто ее таз вот-вот развалится – как будто и без того недостаточно трудно ходить в течение девятого месяца беременности!
| Назад | Оглавление | Далее |