Профилактика
Глава 2. Виды переломов и их осложнения
Переломы костей имеют свою специфику. Перелом кости – это нарушение целостности кости и окружающих ломких тканей, возникшее в результате механического фактора или патологического процесса в кости.
В случае перелома необходимо определить сегмент, в котором находится центр перелома.
Типичные переломы костей конечностей могут быть:
1) простыми;
2) многооскольчатыми (клиновидными) или сложными;
3) внесуставными и внутрисуставными.
Переломы костей по линии излома подразделяются на внутрисуставные, внесуставные, т. е. эпифизарные, метафизарные и дикфи-зарные. По линии излома переломы костей определяются: переломы без смещения поперечные, продольные, косые, косопоперечные, спиральные, оскольчатые, многооскольчатые, краевые, дырчатые, огнестрельные; переломы со смещением могут различаться по ширине, длине, под углом, ротационные.
Основными симптомами переломов являются боль, деформация конечности, укорочение конечности, нарушение функции конечности, крепитация отломков, нарушение костной проводимости, усиление боли при осевой нагрузке, гемартроз при внутрисуставных переломах, который характеризуется сглаженностью контуров, флюктуацией.
Особое место занимает клиническая классификация множественных и сочетанных травм. Все механические повреждения бывают сочетанные или комбинированные.
К изолированной травме относят повреждения одного органа в пределах единой полости одного анатомического сегмента конечности или функционального образования в пределах одной анатомической области.
В случае изолированной травмы могут возникнуть два вида повреждений: монофокальные и полифокальные.
Монофокальные повреждения – это одиночные повреждения на одном участке:
1) чрез– и надмыщелковый перелом плечевой кости;
2) вывих костей предплечья;
3) переломы бедренной кости на одном уровне;
4) перелом большеберцовой кости и др.
Полифокальные повреждения – повреждения в нескольких местах:
1) вывих костей предплечья и отрыв надмыщелка плечевой кости;
2) переломы диафиза бедренной кости на двух уровнях;
3) места эпизефиолиза дистального отдела большеберцовой кости и перелом малоберцовой кости;
4) переломы костей таза;
5) переломы нескольких позвонков;
6) переломы нескольких костей кисти.
Классификация множественной травмы опорно-двигательного аппарата
Классификация следующая.
I. Локализация.
1. Верхняя конечность:
1) надплечье;
2) плечевой сустав и околосуставная область;
3) диафиз плеча;
4) диафиз предплечья;
5) лучезапястный сустав.
2. Нижняя конечность:
1) тазобедренный сустав;
2) бедренная кость;
3) коленный сустав;
4) голеностопный сустав;
5) стопа.
3. Торс:
1) шейный отдел позвоночника;
2) грудной отдел позвоночника;
3) грудная клетка;
4) тазовое кольцо.
II. Число повреждений:
а) односторонние;
б) двусторонние;
в) симметричные;
г) моностатические;
д) мономелические;
е) димелические;
ж) тримелические;
з) тетрамилические.
III. Характер повреждений.
1. Закрытые повреждения.
2. Открытые повреждения:
а) непроникающие;
б) проникающие;
в) скальпированные;
г) размозженные с разрушением нервно-сосудистого пучка;
д) отрыв конечности;
е) отсечение конечности.
IV. Тяжесть повреждений:
I степень;
II степень;
III степень;
IV степень.
Тяжесть травмы определяется характером, локализацией повреждений, состоянием больного, степенью и тяжестью. При этом оцениваются не только клиническое проявление, но и осложнения в виде нарушений функции опорно-двигательного аппарата, которые могут и не восстановиться:
I степень – повреждения легкие, шока нет, функции конечности восстанавливаются полностью;
II степень – повреждения средней тяжести, шок I, II степени, для восстановления функции конечности требуется длительный период реабилитации;
III степень – тяжелые повреждения, шок II, III степени, имеются предпосылки частичной или полной утраты функции конечности;
IV степень – крайне тяжелые повреждения, угрожающие жизни больного, с явлениями шока III–IV степени, полная утрата одного или более повреждений сегментов опорно-двигательного аппарата.
Классификация сочетанной травмы (Е. П. Кузнечихина, 1999 г.)
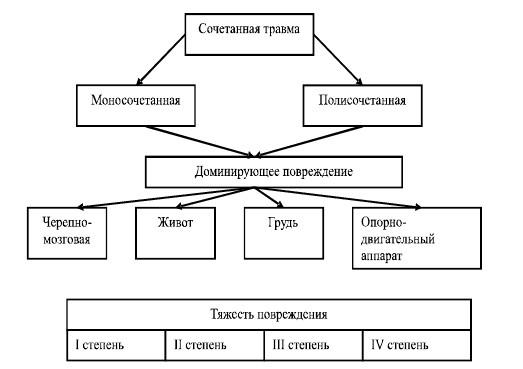
Рис. 1. Классификация сочетанной травмы (Е. П. Кузнечихина, 1999 г.)
Для внесуставных переломов характерны: боль, нарушение функции конечности, положительный симптом осевой нагрузки, крепитация обломков, деформация сегмента конечности, патологическая подвижность, нарушение проницаемости в поврежденной кости.
Для суставных переломов характерны боль, нарушение функции конечности, положительный симптом «осевой нагрузки», крепитация отломков, сглаженность контуров суставов, гемартроз, флуктуация, нарушение внешних ориентиров суставов.
Особое место среди повреждений костей занимают огнестрельные переломы костей. По характеру ранения они подразделяются на сквозные, слепые, касательные. По виду переломов – на неполные: дырчатые, мелкооскольчатые, раздробленные. По локализации они делятся на огнестрельные переломы верхней, средней, нижней трети бедра, голени, стопы, кисти, плеча, предплечья.
Сопутствующие повреждения могут сопровождаться обширными повреждениями мягких тканей с повреждениями или без повреждений нервов, крупных сосудов, суставов.
Множественные и сочетанные травмы делятся на три группы:
I группа – множественные травмы опорно-двигательного аппарата;
II группа – тяжелые травмы опорно-двигательного аппарата в сочетании с нетяжелой, непреобладающей травмой внутренних органов;
III группа – травмы опорно-двигательного аппарата с преобладающими травмами внутренних органов.
Особенности переломов у детей
Переломы у детей носят изолированный характер. Переломы у детей встречаются значительно реже, чем у взрослых, чаще всего они возникают в результате дорожно-транспортных происшествий, нередко возникают при падении с деревьев, заборов, во время спортивных занятий при недостаточном контроле или неисправном спортивном инвентаре. Переломы верхних конечностей встречаются чаще, чем нижних (69% и 31%). У взрослых соотношение обратное. У детей чаще возникают переломы в области локтевого сустава над– и чрезмыщелковые, отрывные переломы медиального надмыщелка, сочетающиеся с вывихом костей предплечья, перелом блока и головки мыщелка плечевой кости, шейки лучевой кости и лучевого отростка. Часто встречаются перелом обеих костей предплечья, перелом блока и головки плечевой кости, шейки лучевой кости и локтевого отростка. Часто встречаются переломы обоих костей предплечья, а также изолированные переломы большеберцовой кости.
У новорожденных переломы могут возникнуть в связи с родовой травмой. Особенностью костной системы ребенка является то, что надкостница плотная и толстая, поэтому кости ребенка обладают большей гибкостью, чем у взрослого человека, поэтому у детей отмечается подкостничные переломы по типу «зеленой ветки», при которых надкостница остается неповрежденной. При таких переломах костные отломки смещаются в пределах неповрежденной надкостницы и не перфорируют кожу.
Особенности переломов в пожилом возрасте
Переломы часто возникают в пожилом возрасте. Этому способствует вымывание кальция из костей при остеопорозе и других нарушениях фосфорно-кальциевого обмена. В этом возрасте часто встречаются переломы шейки бедренной кости и вертельной области, хирургической шейки плечевой кости, позвоночника, предплечья в типичном месте. Они могут возникать при небольшой травме в связи с хрупкостью и ломкостью костей, потерей эластичности костей, связанных с возрастом.
В области перелома образуется костная мозоль, которая может быть эндостальной, интермедиарной, периостальной, или парак-сальной. Вначале на месте гематомы образуется желеобразная мозоль, содержащая остатки крови, обрывки мягких тканей и костные обломки. Затем появляется грануляционная мозоль, в которой возникает скопление остепластов и остебластов, формирующих костную ткань, а также появляется хрящевая мозоль, а затем из костной мозоли образуется пластинчатая кость. Если костные отломки репонированы, происходит первичное заживление, минуя хрящевую стадию. При плохом сопоставлении отломков и наличии подвижности между ними, образование мозоли останавливается на хрящевой стадии, перелом не срастается.
Различают четыре стадии заживления костной ткани:
1) первичное склеивание с 3 по 10 день;
2) образование мягкой мозоли;
3) костное сращение с 10 по 15 день, отломков – от 30 до 40 дней;
4) функциональная перестройка костной мозоли в течение 1 года и более.
Общими симптомами при переломах является локальная болезненность, деформация в области перелома, крепитация отломков, нарушение звуковой проводимости, болезненность при осевой нагрузке, нарушение функции, а также данные рентгенографии.
Переломы костей верхних конечностей
Особенностью клинической картины является резкая боль, нарушение функции конечностей, вынужденное положение конечности. Иногда бывает выраженный отек. При переломах в области локтевого сустава и переломах плечевой кости может наблюдаться пульс в области лучевой и локтевой артерии.
При повреждении периферических нервов отмечаются двигательные, чувствительные и вегетативные расстройства в области верхней конечности. Характерным для повреждения лучевого нерва является:
1) невозможность разгибать кисть и основные фаланги пальцев;
2) супинация и отведение первого пальца;
3) нарушение чувствительности в области тыльной поверхности первого пальца и в первом и втором промежутках пястных костей.
При повреждении срединного нерва диагностируется:
1) невозможность пронации, сгибания кисти;
2) нарушение чувствительности в области ладонной поверхности пальцев и кисти.
При повреждении локтевого нерва кисть приобретает характерное положение:
1) пальцы в основных фалангах резко разогнуты, но могут быть и согнуты в «птичью кисть»;
2) кисть отклоняется кнаружи;
3) нарушение чувствительности пятого пальца повреждений. Только рентгенограмма дает в этих случаях возможность оценить характер смещения отломков.
Закрытые переломы костей нижних конечностей
Клиника. При переломах нижних конечностей, включая патологическую деформацию конечности, отмечают резкую болезненность, отсутствие активных и пассивных движений, болезненность при осевой нагрузке. Различаются переломы конечностей осложненные и неосложненные. К осложненным переломам конечностей относятся переломы, при которых повреждаются мягкие ткани, переломы, сопровождающиеся повреждениями крупных сосудов, нервных стволов.
Травма костей таза
Травмы костей таза относятся к тяжелым травмам опорно-двигательного аппарата. Основными причинами могут быть дорожно-транспортные происшествия с наездами, падения с высоты, обвалы, аварии транспортных средств. Переломы костей таза составляют от 6 до 7% всех переломов костей опорно-двигательного аппарата.
Переломы происходят в наиболее тонких местах таза – лобковые и седалищные кости. При более тяжелых травмах разрываются лонное и крестцово-подвздошные сочленения.
Переломы костей таза подразделяются на следующие.
I. Изолированные переломы таза, не участвующие в образовании тазового кольца:
1) отрывы передней верхней и нижних остей подвздошной кости;
2) переломы крыла и гребня подвздошной кости;
3) перелом одной из ветвей лобковой и седалищной костей;
4) перелом крестца ниже крестцово-подвздошного сочленения;
5) перелом копчика.
II. Перелом костей тазового кольца без нарушения его непрерывности:
1) односторонний или двусторонний перелом одной и той же ветви лобковой или седалищной костей;
2) переломы лобковой ветви с одной стороны и седалищной – с другой.
III. Переломы костей тазового кольца с нарушением его непрерывности и разрывов сочленений.
1. Переднего отдела:
1) односторонний или двусторонний перелом обеих ветвей лобковой кости;
2) односторонний или двусторонний переломы лобковой и седалищной костей;
3) разрывы симфиза.
2. Заднего отдела:
1) продольный перелом подвздошной кости;
2) разрыв крестцово-подвздошного сочленения.
3. Комбинированные переломы переднего и заднего отделов:
1) односторонний и двусторонний перелом типа Мальгеня;
2) диагональный перелом;
3) множественные переломы.
Симптоматика повреждений костей таза определяется локализацией и характером переломов, а также сопутствующими повреждениями. Обычно положение больного при переломах таза вынужденное – на спине, с вытянутыми, едва разведенными и ротированными кнаружи нижними конечностями; при переломах переднего отдела тазового кольца – ноги согнуты в тазобедренных и коленных суставах и разведены (симптом «лягушачьих лап»).
В случае разрыва лобкового сочленения ноги согнуты в тазобедренных суставах, соединены пассивно, разведение вызывает резкую боль. Типичным симптомом является боль постоянного характера в области перелома. Она усиливается при незначительных активных движениях ног, а также при попытках пассивных движений, интенсивность болевого синдрома определяется тяжестью повреждений таза. При переломах таза наблюдается ряд симптомов:
1) симптом Вернеля – усиление боли при сдавлении гребней подвздошных костей;
2) симптом Ларрея – усиление боли при растяжении таза за гребни подвздошных костей;
3) симптом Мыша – боль при сдавлении в вертикальном направлении от гребня подвздошной кости к седалищному бедру;
4) симптом Драчука – симптом «баллотированного крестца» – появление болевых ощущений при острожном ритмичном надавливании на крестец кончиками пальцев подведенной под него руки.
В большинстве переломов таза нарушаются функции нижних конечностей. Для перелома переднего полукольца характерен симптом «прилипшей пятки»: больной не может поднять вытянутую ногу из-за возникающей и усиливающейся боли от давления сокращающейся подвздошно-поясничной мышцы на сломанную кость, но сравнительно легко подтягивает ногу к туловищу, сгибая ее в тазобедренном суставе. При двусторонних переломах симптом «прилипшей пятки» появляется с обеих сторон.
Косвенно на место перелома могут указывать припухлость, кровоподтеки, ссадины на коже.
Открытые переломы костей таза наблюдаются редко. Открытые разрывы крестцово-подвздошного сочленения иногда сопровождаются отслойкой кожи, подкожно-жировой клетчатки поясничной и ягодичной областей. Необходимо исключить поражение внутренних органов малого таза.
Переломы позвоночника
Различают переломы:
1) тел позвонков (компрессионные, оскольчатые, раздробленные);
2) переломы тел дужек, суставных и поперечных отростков;
3) переломы поперечных и остистых отростков.
Имеют место как единичные, так и множественные переломы позвонков. Они могут находиться в шейном, грудном и поясничном отделах позвоночника.
Клинические признаки переломов шейных позвонков:
1) боль в области перелома;
2) функциональные нарушения;
3) потеря чувствительности;
4) потеря функции конечностей и тазовых органов;
5) «гусиная шея»;
6) припухлость, кровоподтек, отек;
7) сглаженность физиологических изгибов;
8) симптом «вожжей»;
9) деформация позвоночника в шейном отделе;
10) крепитация отломков.
Повреждения шейного отдела позвоночника чаще возникают при резком сгибании или перегибании шеи. Причиной могут быть падение с высоты, ныряние, травмы при дорожно-транспортных происшествиях.
Больной жалуется на локальную боль, отмечается вынужденное положение головы, напряженность шейных мышц, движения ограничены и болезненны. На рентгенограммах – компрессия тела позвонка или перелом дужки. При переломах, сочетающихся с подвывихом или вывихом позвонка, может возникнуть сдавле-ние спинного мозга с явлениями тетрапареза или тетралгии, что препятствует акту дефекации и мочеиспускания.
Переломы грудных и поясничных позвонков
Основные симптомы:
1) боль в области переломов;
2) нарушение функции позвоночника;
3) потеря чувствительности;
4) потеря функции конечностей и тазовых органов;
5) припухлость, отек, кровоподтек в области перелома;
6) «симптом вожжей» – напряжение паравертибральных мышц;
7) деформация в грудном или поясничном отделе позвоночника;
8) крепитация отломков.
Переломы в грудном и поясничном отделах позвоночника возникают при падениях с высоты, при прямых ударах, наездах транспорта, авариях, при падениях на ягодицы, навзничь и др.
Наиболее часто встречаются переломы в наиболее подвижных участках в области грудного и третьем поясничном позвонках.
Иногда переломы тел грудных и поясничных позвонков бывают компрессионными.
При компрессионных переломах, возникающих при давлениях по вертикали и резком сгибании, тела позвонков клиновидно сплющены. В этих случаях боль усиливается при поворотах и наклонах, она может быть интенсивной или незначительной. Некоторые пострадавшие продолжают работать, невзирая на имеющиеся симптомы.
Неврологические симптомы при сочетанных переломах позвоночника и спинного мозга. Переломы позвоночника с нарушением функции спинного мозга из-за травмы являются очень тяжелым повреждением. В остром периоде это проявляется в соответствии с местом повреждения.
Обычно выражается тетрапараплегией, снижением мышечного тонуса, арефлексией, нарушением функции тазовых органов и появлением выраженного нарушения вегетативных функций.
Возникает «спинальный шок» в случае повреждения ниже шейного отдела позвоночника, постепенно вялая параплегия переходит в спастическую. В зависимости от морфологических изменений в поврежденных частях спинного мозга, различаются следующие синдромы:
1) функциональный перерыв спинного мозга;
2) синдром поражения поперечника спинного мозга;
3) синдром центромодулярного поражения.
Кроме этого, определяются симптомы выпадения и раздражения.
Симптомами раздражения являются:
1) ломящие боли (ломота в костях);
2) парестезии тактильные и температурные;
3) онемение в любых частях тела;
4) ощущение «ползания мурашек»;
5) ощущение чувства холода или жжения.
Синдром выпадения проявляется в вялых параличах нижних конечностей с угнетением или выпадением коленных и пяточных рефлексов, гипотонией и гипотрофией мышц.
Наиболее частыми осложнениями являются нарушение мочеиспускания, нейротрофические расстройства и пролежни.
Переломы ребер
При переломах ребер отмечаются:
1) резкая локальная боль, усиливающаяся при вдохе;
2) поверхностное дыхание из-за болей;
3) ограничение экскурсии легкого на стороне повреждения;
4) положительный симптом «прерванного легкого»;
5) болезненность, деформация ребра в виде ступеньки, патологическая подвижность, крепитация;
6) положительный симптом осевой нагрузки;
7) подкожная эмфизема при повреждении плевры и легкого.
Переломы ребер возникают при ударах, сдавлениях, при трав-
мах тупыми предметами.
При переломах ребер отмечается поверхностное дыхание, при глубоком вдохе отмечается усиление болей и «обрыв дыхания». Возникает гипоксия и гиперкапния.
Перелом ключицы
При переломе ключицы имеют место следующие симптомы: 1) наклон головы в сторону перелома; 2 укорочение надплечья;
3) удлинение руки за счет смещения вниз периферического кольца ключицы вместе с лопаткой;
4) боль;
5) ограничение функции верхней конечности;
6) смещение вверх стернального конца ключицы;
7) патологическая подвижность;
8) крепитация;
9) боль при осевой нагрузке на ключицу.
Ключица чаще ломается в средней трети, отломки смещаются. Из-за тяжести верхней конечности дистальный конец смещается вниз, кпереди, а проксимальный – вверх и кзади. При переломе ключицы отмечаются припухлость и деформация в области плеча, при пальпации под кожей прощупывается конец проксимального отломка, и определяются патологическая подвижность и крепитация отломков.
Черепно-мозговые повреждения
Различают следующие виды повреждений. 1. Закрытые повреждения:
1) сотрясение головного мозга;
2) ушибы головного мозга;
3) сдавление мозга.
2. Открытые повреждения:
1) повреждение покровов черепа без мозговых проявлений;
2) повреждения покровов черепа с мозговыми проявлениями; в) повреждение черепа и мозга;
4) огнестрельные повреждения.
3. Переломы основания черепа.
Переломы костей черепа. Различают переломы основания черепа, переломы свода черепа. Основными симптомами переломов основания черепа являются следующие клинические признаки: при переломе в передней черепной ямке отмечается симптом очков, ликворея из носа, в средней черепной ямке – кровоизлияния и ликворея из ушей, в задней черепной ямке – кровоподтек в области сосцевидного отростка. Переломы основания черепа могут осложняться ушибами головного мозга, кровотечениями, ликво-реей.
Вдавленные переломы свода черепа имеют следующие клинические признаки: локальную болезненность, припухлость, на проверку определяются линейные переломы, симптом «раздвижения», симптом «молнии». При этом выявляются общемозговые и очаговые явления. Могут отмечаться деформация черепа, припухлости в области травмы, определяется очаговая симптоматика, сопровождаемая гипертензионным синдромом.
У детей дошкольного возраста происходит не перелом, а прогиб, что приводит к значительному повреждению головного мозга.
Осложнения при переломах
Повышение температуры возникает в результате всасывания крови, саморазрушения мягких тканей, разрушения костного мозга. Эта температурная реакция отмечается не всегда и продолжается до 7 дней.
При переломах длинных трубчатых костей и попадании костного мозга в сосуды отмечается жировая эмболия, при которой появляются острые боли в груди и голове. Клинически проявляется отеком легких или головного мозга.
Тромбоэмболия является редким осложнением переломов, возникающим в результате тромбоза вен конечностей, что может вызвать тромбоэмболию легочной артерии. Обычно это возникает остро. Если не наступает моментальная смерть, формируются легочное сердце, сосудистый коллапс, расстройство сознания, головокружение, острая дыхательная недостаточность, стенокардия, тахикардия, кровохаркание на 2–3 сутки, проявления абдоминального синдрома. В этих случаях необходимо хирургическое вмешательство (эндоваскулярное удаление тромба или непрямая эмболэктомия), назначение тромболитиков, антикоагулянтов, ан-тиагрегантов симптоматического лечения.
Психические расстройства проявляются у больных в различных формах, начиная с простых навязчивых идей. Предшественницей психических расстройств может быть мучительная бессонница.
Послетравматические гематомы. При внутрикожной гематоме образуется пузырь с геморрагической жидкостью. Лечение проводится путем пункции, местного применения холода. В случае возникновения подкожной гематомы в области травмы образуется припухлость, флуктуация, нарушающая функцию травмированной мышцы. В этих случаях назначаются покой, холод, через два дня тепло и давящая повязка при консервативном лечении. При отсутствии эффекта – удаление гематомы, дренаж.
Внутримышечная гематома характеризуется болезненностью и припухлостью в области травмы, нарушает функцию травмированной мышцы. В этих случаях назначается холод, затем тепло. Хирургическое лечение заключается в удалении гематомы, дренажа.
Параосальная гематома при переломах костей проявляется припухлостью и болезненностью, патологической подвижностью, нарушением функций. Инцизия назначается на фоне лечения перелома при нарастающей гематоме.
При ложной аневризме (пульсирующая гематома) имеет место небольшая рана, плотная припухлость, аускультативно выслушивается систолический шум, пульс на периферических сосудах отсутствует. Лечение только хирургическое – инцизия под жгутом, перевязка или шов сосуда.
При эпидуральной гематоме, которая образуется через некоторый промежуток времени после травмы, проявляются корешковые боли, парезы, акты нарушения дефекации и мочеиспускания. В этих случаях производится ламинэктомия, удаление гематомы, дренаж.
При эпидуральных, субдуральных, церебральных гематомах, сопровождающихся повышением внутричерепного давления, производятся трепанация черепа, удаление гематомы, проведение дренажа.
При открытых и огнестрельных переломах может присоединяться раневая инфекция.
Хирургическая инфекция делится на острую и хроническую.
Острая хирургическая инфекция в зависимости от возбудителя подразделятся на:
1) острую гнойную инфекцию;
2) острую анаэробную инфекцию;
3) острую гнилостную инфекцию;
4) острую специфическую инфекцию: столбняк, сибирская язва и др.
Хроническая хирургическая инфекция возникает из острой. К хронической специфической инфекции относятся актиноми-коз, абсцесс Броди и др. Хирургическая инфекция характеризуется краснотой, отеком, болью, повышением температуры, нарушениями функций всего организма.
Абсцесс представляет воспаление тканей, ограниченное гнойной оболочкой, располагающееся в подкожной клетчатке, иногда во внутренних органах. Вызывают гнойную инфекцию стафилококк, стрептококк, кишечная палочка и другие. Кроме этого, в месте травмы возникает некроз тканей или скопление крови. Гнойники могут быть самых разнообразных размеров, при этом отмечается общая реакция организма в виде температуры, лейкоцитоза, общей слабости и местных проявлений воспаления, а при сформировавшихся гнойниках – флуктуация. В начальных стадиях абсцесса применяется консервативное лечение: покой, тепло, физиотерапия. Используются и пункции гнойника с введением антибиотиков. При выраженной интоксикации прибегают к вскрытию гнойника, удалению гноя с последующим введением в полость абсцесса антибиотиков. В целях ускорения регенерации назначаются ферментные препараты.
Флегмона является гнойным воспалением клетчатки. Микробная инфекция попадает в клетчатку при травмах мягких тканей. Заболевание начинается внезапно с общего недомогания, высокой температуры, болезненной гиперемированной припухлости. Инфильтрат быстро увеличивается в размерах, размягчается с образованием очагов инфильтрации. Обычно проявляются лимфоан-гоит, лимфоаденит, тромбофлебит и даже сепсис. В начальных стадиях назначаются антибиотики, при распространении процесса, нарастании интоксикации назначается оперативное вмешательство.
Остеомиелит представляет тяжелое осложнение, возникающее в результате воспаления костного мозга, костного вещества и окружающих мягких тканей. Инфекция может попасть в костный мозг как из очага инфекции, так и при открытом переломе через рану. Остеомиелит может быть острым и хроническим. Клинические проявления остеомиелита характеризуются:
1) повышением температуры до 40 °C;
2) локальной болью;
3) интоксикацией;
4) рвотой;
5) нахождением конечности в вынужденном положении;
6) флуктуацией мягких тканей.
При недостаточном, несвоевременном лечении местный процесс может генерализоваться и превратиться в сепсис с поражением других органов.
Обычно консервативное лечение не обрывает процесса, поэтому производится операция, направленная на вскрытие флегмоны.
Особым осложнением переломов является острый посттравматический остеомиелит, который может возникнуть вследствие распространения гнойного процесса с мягких тканей на костные отломки. Этому способствуют массивные повреждения мягких тканей и многооскольчатые переломы со смещением отломков.
Основными симптомами являются обострения местного воспалительного процесса в виде усиления и распространения болей, увеличение гнойного отделяемого, а также появление температуры тела, отклонения со стороны крови.
Хронический остеомиелит возникает, если в течение шести недель происходит выздоровление от острого полиомиелита. Хронический остеомиелит возникает в результате некроза инфицированной кости.
В период хронического остеомиелита затихает хронический процесс, отмечается положительная динамика лабораторных показателей, однако, рентгенологически определяется секвестр, который поддерживает воспалительный процесс, при котором ремиссия сменяется рецидивами. На рентгенограммах определяется очаговая деструкция костной ткани на фоне периостального и эн-достального остеосклероза.
При наличии гнойного свища производится фистулография с контрастным веществом. Таким способом выявляется гнойный очаг, количество секвестров.
Специализированная помощь направлена на лечение гнойно-деструктивного процесса в очаге путем радикального хирургического вмешательства. Радикальная операция заключается в иссечении свищей, широкой трепанации кости, удалении секвестров и патологически измененных тканей во всех образовавшихся полостях, которые заполняются мышцей на ножке или пломбой с антибиотиками.
Анаэробная инфекция по клинико-морфологическим показателям подразделяется на:
1) газовые формы;
2) газово-отечные формы;
3) гнилостно-гнойные формы;
4) столбняк – местный и общий.
Газовая гангрена – это анаэробная инфекция, сопровождающаяся некрозом тканей с образованием аминокислот, аммиака, сероводорода.
Первыми симптомами являются чувство распирания в ране, появляющийся отек вокруг раны, появление цианоза, бронзовых пятен, крепитация. Рана приобретает грязно-серый цвет и неприятный запах. Общее состояние больного ухудшается, резко выражены симптомы интоксикации: апатия, вялость, землистый цвет лица, тахикардия. Различают отечную, эмфизематозную, флегмонозную, некротическую, смешанную формы.
Течение может быть молниеносным, бурным и медленным.
Диагностике способствует рентгенологическое обследование, помогающее определить наличие газа в тканях и границы отека.
Для профилактики анаэробной инфекции, наряду со своевременной и квалифицированной обработкой раны, применением антибиотиков, показано применение противогангренозной сыворотки – 30 000 АЕ, анаэробного бактериофага, одновременно с дифагом (стрепто– и стафилококкового фага), которые инфильтруются в край раны или вводятся внутривенно.
Специфическое лечение заключается во внутривенном введении смеси противогангренозных сывороток в количестве 8-10 профилактических доз капельно, вместе с 500 мл физиологического раствора, применяются антибиотики и другие препараты.
Оперативное вмешательство заключается в широком рассечении и удалении погибших тканей, аэрации раны. В запущенных случаях – ампутация конечности.
Столбняк вызывается спороносной анаэробной палочкой. Столбняк может быть общим и местным, в зависимости от причины внедрения разделяется на раневой, постинъекционный, послеоперационный, послеродовой. Инкубационный период составляет от 4 до 14 дней.
Основные симптомы: усиление болей в ране, подергивание мышц вокруг нее, мышечная гипертония вокруг ранения, клонические судороги скелетных мышц, тризм, сардоническая улыбка, описто-тонус.
Профилактикой столбняка является применение противостолбнячной сыворотки, являющейся пассивной иммунизацией, и столбнячного анатоксина (активная иммунизация). Доза профилактическая 3 000 АЕ противостолбнячной сыворотки плюс 0,5 мл анатоксина. Сыворотка вводится по схеме: 0,1 мл внутрикожно сыворотки, разведенной в физиологическом растворе 1: 100, через полчаса – 0,2 мл неразведенной сыворотки, через 40 мин – остальная доза.
Сепсис возникает как осложнение местного гнойного очага при особой реакции организма и вирулентности микроорганизмов. Различают молниеносную, острую, хроническую, рецидивирующую формы.
Лечение комплексное и индивидуальное: вскрытие и иссечение гнойных очагов. Назначается массивная антибактериальная терапия, переливание крови, дезинтоксикационная терапия, ингибиторы протеаз, гормоны, витамины.
Неотложная помощь при переломах и травмах
Ушибы. При ушибах, которые возникают в результате воздействия тупых предметов на мягкие ткани, появляется отек, происходит кровоизлияние в поврежденные ткани, иногда – разрыв мелких сосудов. Внешне это проявляется припухлостью, синяками, гематомами в области повреждения.
Неотложная помощь:
1) холодный компресс (влажная ткань, пузырь со льдом и т. д.);
2) наложение эластичного бинта;
3) при ушибах в области суставов конечности придается покой с помощью давящей повязки, шины, возвышенного положения;
4) при гемартрозе назначается инцизия сустава с последующей иммобилизацией на 5–6 дней; при ушибе пальцев, появлении подногтевой гематомы с выраженным болевым синдромом проводится перфорация ногтевой пластины. При повреждении мышц основными симптомами являются:
1) боль;
2) нарушение функции поврежденной мышцы;
3) припухлость;
4) при полном разрыве – щелевидное западение;
5) образование впадины на месте разрыва;
6) нарушение функции конечности.
Неотложная помощь: иммобилизация конечности, транспортировка в лечебное учреждение для производства операции – сшивания концов мышцы. При неполном разрыве мышц проводится иммобилизация гипсовой лентой в положении максимального расслабления на 2–3 недели, в последующем – массаж, лечебная физкультура.
Растяжения. Растяжения являются результатом повреждения кровеносных сосудов, связок сухожилий вокруг суставов.
Симптомы растяжения:
1) болезненность;
2) изменение цвета кожи;
3) отечность, боль в области сустава;
4) нарушение функции конечности;
5) при поражении мышц – острая боль и вынужденное положение конечности.
Неотложная помощь: иммобилизация сустава, по возможности в физиологическом положении. Руку подвесить на косынку, лодыжку перебинтовать эластичным бинтом.
При повреждении сухожилий отмечается:
1) локальная боль;
2) нарушение функции поврежденного сухожилия;
3) снижение тонуса соответствующей мышцы;
4) западение на месте разрыва;
5) нарушается функция сгибания или разгибания в зависимости от вида сухожилия.
Неотложная помощь при открытом повреждении заключается в остановке кровотечения и наложении асептической повязки. Лечение направлено на восстановление целостности сухожилия. Если рана размозженная и загрязненная, то сшивание сухожилия откладывают на период после заживления раны, в остальных случаях сухожилие сшивается во время хирургической обработки раны.
Открытые повреждения. Раны. Открытыми повреждениями, или ранами являются нарушения целостности кожи и тканей, лежащих под ней, в результате механического или иного воздействия. Раны могут быть поверхностными и глубокими.
По характеру ранящего предмета бывают: колотые, резаные, рубленые, ушибленные, огнестрельные.
Неотложная помощь заключается в остановке кровотечения любым возможным способом, защите раны от загрязнения и инфицирования.
Клинические признаки ран:
1) кровотечение;
2) зияние;
3) боль.
Неотложная помощь: на рану накладывается асептическая повязка из индивидуального перевязочного пакета.
Если имеется возможность, то кожа возле раны обрабатывается спиртом или одеколоном. Первичная повязка обеспечивает отток раневого отделяемого. При обширных и огнестрельных повреждениях на конечность накладывается иммобилизирующая повязка, дается внутрь антибиотик, вводятся обезболивающие средства. С обширными поражениями больные транспортируются в лечебное учреждение.
Правильно наложенная повязка должна полностью закрыть поврежденную часть тела, не мешать движениям свободных от повязки суставов, не вызывать болей и сдавления тканей. В случае если появляется отек, синюшность ниже повязки, нарушается чувствительность кожи, затрудняются движения пальцев, повязка должна быть заменена или ослаблена. При снятии повязки разрезаются все туры бинта в поперечном направлении, что помогает быстро снять повязку. Различают следующие классические виды повязок:
1) круговая циркулярная повязка накладывается на грудь, запястье, нижнюю часть голени, зоб;
2) спиральная – накладывается на продолговатые части тела;
3) восьмиобразная повязка накладывается на суставы, грудь, затылок;
4) ползучей повязкой фиксируют подкладочный материал под гипс;
5) черепашья повязка накладывается на согнутые суставы;
6) возвращающаяся накладывается на культю;
7) контурная повязка выкраивается из марли на фоне определенной части тела с завязками (корсеты, бандажи, пояса и др.);
8) повязка Дезо на верхнюю конечность;
9) повязка на грудную клетку;
10) повязка на область живота;
11) повязка на голеностопный сустав;
12) повязка сетчатая в виде сетчатой трубки.
Огнестрельные и взрывные ранения. Огнестрельные и взрывные ранения возникают в результате действия первичных и вторичных ранящих огнестрельных снарядов и различных факторов взрыва (ударной волны, взрыва, пламени, газовой струи). Они характеризуются открытым механическим повреждением с образованием дефектов как на коже, так и на внутренних частях тела.
Огнестрельное поражение характеризуется:
1) собственно раневым каналом;
2) зоной контузии в виде травматического некроза тканей вокруг раневого канала;
3) зоной молекулярного сотрясения или вторичных некрозов.
В результате дефекта тканей раневой канал имеет форму полости, которая из-за сокращения окружающих тканей превращается в пространство, которое содержит излившуюся кровь, обрывки одежды, другие инородные тела, микроорганизмы. При сквозных ранениях имеются входное и выходное отверстия, при слепых – только входное отверстие. Зона некроза распространяется на расстояние 15 мм. Зона молекулярного сотрясения расположена непосредственно за зоной некроза. Очаги вторичных некрозов могут иметь различную локализацию разрушения тканей, загрязнение раны при огнестрельных ранениях создает условия для развития гнойных осложнений в виде аэробной и анаэробной инфекции.
Первая неотложная помощь оказывается на месте огнестрельного ранения и включает:
1) остановку кровотечения;
2) защиту раны от вторичного микробного загрязнения;
3) уменьшение болей;
4) транспортную иммобилизацию.
На этом этапе при оказании первой врачебной помощи проводится введение противостолбнячной сыворотки, при загрязнении и размозжении раны вводится противогангренозная сыворотка, проводятся противошоковые мероприятия.
Одновременно проводят осмотр, снимают жгут, если он наложен, проводят остановку кровотечения хирургическими методами, отсекают сегменты, погибшие в результате ранения. Рану обрабатывают растворами антисептиков и накладывают повязку с многокомпонентными мазями. Хирургическая обработка раны проводится под наркозом. В этих случаях производят рассечение раны, ревизию, иссечение нежизнеспособных тканей, мышечную и кожную пластику.
Принципами хирургической обработки раны в специализированном учреждении являются:
1) рассечение и раскрытие всех полостей и слепых карманов раны;
2) иссечение раны с удалением всех погибших и нежизнеспособных мягких тканей и костей;
3) окончательная остановка кровотечения;
4) наружный остеосинтез при переломах длинных костей;
5) дренирование раны.
Поврежденные сухожилия и нервы во время первичной хирургической обработки огнестрельной раны не восстанавливаются, крупные сосуды восстанавливаются путем наложения сосудистого шва или временного протеза. Сосуды меньшего калибра перевязываются лигатурой. Обнаженные сухожилия, сосуды, нервы покрываются мягкими тканями. Рана оставляется незашитой. При ранениях мягких тканей, суставов и губчатых костей конечностей производится гипсовая иммобилизация, по показаниям проводятся наружный остеосинтез аппаратами внешней фиксации. При отсутствии перефокального воспаления тканей накладывают вторичные швы: ранние через 8-14 дней после первичной хирургической обработки раны, когда в ране развивается грануляционная ткань. Поздние швы накладываются через 15–30 дней, когда в ране кроме грануляционной ткани развиваются рубцевые изменения.
Переломы. При переломах, в первую очередь, предотвращается попадание инфекции в рану с одновременным обездвиживанием поврежденной конечности. Это создает менее болезненную доставку пострадавшего в лечебное учреждение, а также уменьшает вероятность смещения отломков.
При закрытых переломах необходимо произвести иммобилизацию конечности с помощью шины; если перелом закрытый, поверх повязки можно положить холод (пузырь со льдом) для уменьшения отека.
При открытых переломах кожа вокруг раны смазывается йодом или спиртом, накладывается стерильная повязка, после чего производится иммобилизация.
При переломе предплечья иммобилизируются два смежных сустава: лучезапястный и локтевой.
При отсутствии шины руку прибинтовывают к туловищу, а ногу – к здоровой ноге.
Перелом бедра фиксируется шиной, которая накладывается от стопы до подмышечной впадины.
При фиксации кисти в ладонь вкладывается ватно-марлевый валик, и она прибинтовывается к шине.
Перелом челюсти фиксируется пращевидной повязкой.
При переломах ребер накладывается плотная, но не давящая круговая повязка на грудную клетку.
При травмах позвоночника и таза пострадавшего фиксируют на доске, под колени подкладывают валик.
При переломе переднего отдела таза накладывается кольцевая фиксирующая повязка.
При травмах позвоночника шейный отдел фиксируется шейным воротником.
Транспортировка больных в лечебные учреждения без иммобилизации недопустима. В зависимости от вида перелома транспортировка проводится лежа или, при переломах конечностей, допускается транспортировка сидя.
При транспортировке возможно введение обезболивающих средств.
Основными принципами лечения переломов являются сохранение жизни больному, восстановление анатомической целостности кости, а также восстановление функции поврежденной кости.
Основными задачами при оказании неотложной помощи являются:
1) транспортная иммобилизация;
2) обезболивание;
3) временная и постоянная остановка кровотечения;
4) реанимация при шоке;
5) своевременность оперативного лечения.
Для восстановления целостности кости необходимо по принципу неотложности хирургии произвести:
1) первичную обработку раны;
2) обезболить место перелома;
3) наложить скелетное натяжение;
4) сопоставить отломки;
5) произвести оперативный остеосинтез;
6) произвести репозицию и фиксацию отломков на специальных аппаратах.
При сочетанных открытых переломах и обширных ранах конечностей в настоящее время применяются:
1) первичная хирургическая обработка, завершаемая стабильным остеосинтезом;
2) гипербарическая оксигенация в первые часы и сутки после первичной хирургической обработки (3–4 сеанса в сутки);
3) некроэктомия и ранняя аутопластика в условиях гистобиоло-гической изоляции;
4) при раневой инфекции обработка низкочастотным ультразвуком и гелий-неоновым лазером в зависимости от стадии раневого процесса для подготовки к кожной пластике.
| Назад | Оглавление | Далее |