Профилактика
Глава 2. Заболевания органов пищеварения
Заболевания органов пищеварения стоят на третьем месте по распространенности после заболеваний сердечно-сосудистой и дыхательной системы. Методы диагностики данных заболеваний совершенствуются постоянно. В последние годы в клиническую практику внедрены такие методы обследования, как ультразвуковое исследование (УЗИ) брюшной полости, а также фиброгастроскопия, колоноскопия, сканирование, рентгенологические методы, биопсия органов.
К заболеваниям желудочно-кишечного тракта относятся все болезни желудка и двенадцатиперстной кишки (гастриты, колиты и т. д.), заболевания кишечника (толстого и тонкого), заболевания печени, желчного пузыря, поджелудочной железы.
Хронический гастрит
Хронический гастрит является самым распространенным заболеванием органов пищеварения. Во многих странах гастритом страдают более 90% населения, но даже в европейских странах – таких, например, как Финляндия или Швеция, хронический гастрит наблюдается у 60% населения. В последнее время заболевание значительно «помолодело». Даже в 5–6-летнем возрасте зарегистрированы случаи хронического гастрита.
Данное заболевание характеризуется повреждением слизистой оболочки желудка (рис. 2), при котором страдают железы, вырабатывающие соляную кислоту, пепсин, слизь. При гастрите ухудшаются процессы регенерации клеток, а в результате этого нарушается функция желудка. Эти нарушения могут быть двух видов: повышенный уровень соляной кислоты (хронический гастрит с повышенной секреторной активностью) и пониженный уровень соляной кислоты (хронический гастрит с пониженной секреторной активностью).
Рис. 2
Причины, вызывающие хронический гастрит, разнообразны. Наиболее распространенные вызваны неправильным питанием: недоеданием, перееданием, нерегулярным питанием, употреблением грубой, острой пищи, алкоголя. Указанные факторы хотя и играют, безусловно, большую роль в развитии хронического гастрита, однако не являются его первопричиной. Много ли людей, которые питаются абсолютно правильно в условиях современной жизни? Многие ли употребляют высококачественные натуральные продукты? Но ведь не все болеют хроническим гастритом.
Как показали исследования последних лет, сделанные в крупнейших институтах Европы и Америки, первопричиной заболевания могут быть иммунные нарушения в организме (выработка антител к клеткам слизистой оболочки). Причиной заболевания могут стать особые кислотоустойчивые бактерии, способные жить в условиях очень кислой среды желудка. Специалисты немаловажным фактором считают и наследственную предрасположенность к заболеванию.
Для диагностики хронического гастрита используются фиброгастроскопия, исследование желудочного сока, рентгенологическое обследование желудка. При фиброгастроскопии в желудок вводится тонкий зонд, с помощью которого производится осмотр слизистой оболочки желудка и двенадцатиперстной кишки.
При хроническом гастрите с повышенной секреторной деятельностью больных беспокоят боли в желудке, возникающие натощак, а иногда по ночам, изжога, отрыжка, склонность к запорам. Этот гастрит считается предъязвенным состоянием, и принципы его лечения такие же, что и при язвенной болезни.
Если же наблюдается хронический гастрит с пониженной секреторной деятельностью, то беспокоят не боли, а чувство переполненности желудка, тяжесть после приема пищи, тошнота, иногда поносы. При лечении гастрита этого вида рекомендуется желудочный сок, ацидин-пепсин, абомин. Целесообразно использовать высокоминерализированные воды («Славянская», «Смирновская», «Арзни», «Ессентуки» и др.) в прохладном виде, с газом. Вместо них можно употреблять отвары лекарственных трав: подорожника, ромашки, зверобоя, цветков календулы, мяты, полыни.
Для восстановления слизистой желудка рекомендуются поливитамины, пентоксил, рибоксил, облепиха. Неоценимое значение при хроническом гастрите имеют лечебное питание, очищающие диеты, массаж области живота. Хронический гастрит опасен тем, что способствует развитию других заболеваний органов пищеварения, среди которых рак желудка. Поэтому необходимо использовать всевозможные средства для лечения данного заболевания.
Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь желудка и двенадцатиперстной кишки – хроническое заболевание, характеризующееся образованием язвенных дефектов слизистой (рис. 3).
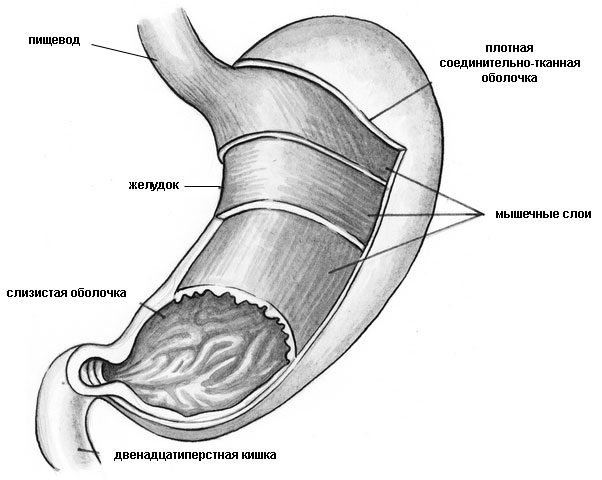
Рис. 3
Язва желудка образуется по нескольким причинам: из-за повышенного образования соляной кислоты, что вызывает воспаление слизистой и образование язвы, или из-за потери способности слизистой желудка защищаться от агрессивного желудочного сока. Факторами агрессии называются факторы первой группы, факторами защиты – факторы второй группы.
К факторам агрессии относятся: избыточное количество соляной кислоты и пепсина (повышенное количество специализированных клеток желудка, вырабатывающих эти вещества), ускоренная моторика желудка, то есть быстрое продвижение не успевшей пройти достаточную обработку пищи из желудка в двенадцатиперстную кишку; желчные кислоты и ферменты поджелудочной железы, которые могут попадать в желудок, а также другие причины. Поэтому обострение язвенной болезни могут провоцировать условия, влияющие на факторы агрессии: алкоголь, курение, нарушение режима питания, бактерии, вызывающие хронический гастрит.
К факторам защиты относят слизь, вырабатываемую в желудке, способность к регенерации клеток слизистой, достаточный кровоток, щелочной компонент сока поджелудочной железы и др. Ослабевают факторы защиты при хроническом гастрите, стрессах, авитаминозах, хронических болезнях. Нарушение равновесия между факторами агрессии и защиты приводит к образованию язвенного дефекта.
Диагностируют язвенную болезнь с помощью фиброгастродуоденоскопии с биопсией (отщипыванием) кусочка слизистой около язвенного дефекта для исследования. Исключается только опухолевая природа язвы.
Язвенная болезнь имеет, как правило, хроническое течение, то есть периоды обострения сменяются периодами ремиссии, во время которых язвенного дефекта не обнаруживается (на месте язвы остаются небольшие рубцы). Для язвенной болезни характерны сезонные обострения: осенью и весной. Раньше считалось, что язвенная болезнь – это заболевание более характерное для молодых мужчин. Однако в настоящее время она все чаще возникает у женщин.
Клинические проявления язвенной болезни желудка и двенадцатиперстной кишки не одинаковы. Для язвенной болезни желудка типично появление болей в подложечной области через 20–30 минут после еды, тогда как при язве двенадцатиперстной кишки боли появляются натощак, по ночам, а при приеме пищи, наоборот, затихают. Язвенная болезнь может сопровождаться изжогой, тошнотой. Иногда из-за того, что язва кровоточит, появляется стул черного цвета. Может изменяться и характер болей: острые кинжальные боли или постоянные, упорные, не снимающиеся лекарствами. Появление жидкого черного стула и рвоты может свидетельствовать об осложнениях язвенной болезни. В лечении язвенной болезни ведущую роль играет правильно организованное питание с учетом стадии болезни, кислотности желудочного содержимого, а также сезона года.
Медикаментозное лечение язвенной болезни предусматривает воздействие как на факторы агрессии, так и на факторы защиты. В первом случае используют лекарства, снижающие секрецию соляной кислоты и уменьшающие моторику желудка. Это гастроцепин, метацин (противопоказан при глаукоме, так как может вызвать сухость во рту), атропин (противопоказан при глаукоме, потому что вызывает нарушение зрения, сухость во рту, сердцебиение). К этой же группе относят лекарства иного механизма действия: циметидин, тагамет, гистодил, ранитидин.
К препаратам, снижающим агрессивность желудочного содержимого, относят также антациды, которые нейтрализуют повышенную кислотность: алмагель, викалин, викаир, фосфалюгель, окись магния (жженая магнезия), смесь Бурже. Прием этих лекарств нужно приурочивать к моменту, когда пища, которая также обладает ощелачивающим действием, покидает желудок и свободная соляная кислота снова может воздействовать на слизистую. То есть лекарства важно принимать строго через 1, 5–2 часа после приема пищи и на ночь. При лечении язвенной болезни обычно используется сочетание антацидов с одним из указанных выше лекарств. Например, алмагель и метацин, викалин и циметидин и т. д.
К средствам, влияющим на факторы защиты, относят такие лекарства, как денол, вентер, сукральфат. Они создают над язвой защитную пленку, препятствующую действию желудочного сока, а кроме того, обладают антацидным действием. Эти препараты можно использовать по отдельности или сочетать с группой циметидина и гастроцепина. Традиционными средствами, влияющими на заживление язвы, всегда считались оксисферискарбон, солкосерил, гастрофарм, винилин, облепиховое масло, биогастрон, витамины группы В, аскорбиновая кислота, метилурацил. Но все они составляют не самостоятельные, а дополнительные способы лечения.
В последнее время, учитывая, что причиной язвенной болезни могут быть микроорганизмы, в лечении используются антибактериальные средства: ампициллин, трихопол и др. Их сочетают с препаратами перечисленных групп.
Длительность заживления язвы составляет в среднем 6–8 недель. Лечение больных проводится в стационаре, затем дома под наблюдением врача. Больной проходит через определенные промежутки времени фиброгастроскопический контроль. После того как острая стадия язвенной болезни минует, назначается лечебный массаж, который затем сменяется профилактическим.
Заболевания желчного пузыря
Нередко больные жалуются на боли в печени, однако в большинстве случаев за этим стоит патология желчного пузыря и желчевыводящих путей (рис. 4). Эти заболевания разделяются на обменные (желчно-каменная болезнь), воспалительные (холецистит), функциональные (дискинезия). Дискинезия проходит без воспалительных процессов, но с нарушением моторики желчного пузыря. Дискинезии наблюдаются наиболее часто, преимущественно у молодых людей.
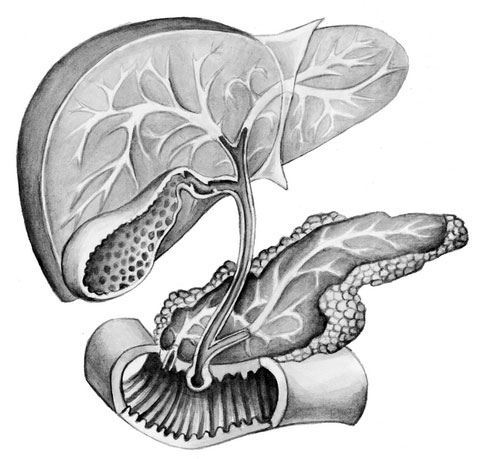
Рис. 4
Желчный пузырь собирает желчь из печени, где она образуется, и в процессе пищеварения, сокращаясь, выделяет желчь, которая необходима для расщепления жиров. При дискинезии возникает нарушение регуляции работы желчного пузыря. Пузырь или очень плохо сокращается (находится в расслабленном состоянии) и желчь из него постоянно вытекает (гипотоническая форма дискинезии), или, наоборот, пузырь спазмирован, сокращен, не выделяет желчи (гипертоническая форма дискинезии).
При гипотонической форме заболевания у больных часто наблюдаются ноющие, тупые, длительные (в течение нескольких часов, а иногда и дней) боли и ощущение тяжести в правом подреберье, возникающее после нервных стрессов, переутомления, в результате нерегулярного питания. При этой форме заболевания показаны желчегонные средства, способствующие выделению желчи и сокращению желчного пузыря, иначе желчь будет застаиваться, что приведет к образованию камней.
Такие средства, как ксилит, сорбит и сернокислая магнезия, хорошо использовать при проведении слепого зондирования (тюбажа), которое показано больным с гипотонической формой дискинезии желчного пузыря и выполняется при обострении 2–3 раза в неделю. Утром натощак принимают раствор магнезии, карловарскую соль или другие средства: ксилит, сорбит, два желтка, стакан минеральной воды и др. В течение 30–40 минут больной лежит на правом боку с грелкой. При этой форме дискинезии показаны высокоминерализованные воды, применяемые в холодном виде, с газом (за 30–40 минут до еды).
Желчегонным действием обладают некоторые травы. При лечении используют мяту перечную (листья), трилистник, ромашку (цветы), боярышник, золототысячник (траву), чабрец, чистотел, ревень (корневище), одуванчик (корень).
Очень большое значение имеет также и характер питания, так как пища может способствовать как образованию, так и выделению желчи. Прежде всего питание должно быть регулярным, частым (5–6 раз в день), желательно в одно и то же время, с последним приемом непосредственно перед сном. Это способствует регулярному опорожнению желчных путей и устраняет застой желчи. Из рациона исключают алкогольные напитки, газированную воду, копченые, жирные, острые, жареные блюда и приправы, так как они могут вызвать спазмы. Не рекомендуются блюда и бульоны 2–3-дневной давности, показана свежеприготовленная пища в теплом виде. Следует отметить, что это не временные ограничения, а рекомендации на длительный срок.
В диете учитывают влияние отдельных пищевых веществ на нормализацию двигательной функции желчевыводящих путей. Так, при гипертонических дискинезиях должны быть резко ограничены продукты, стимулирующие сокращение желчного пузыря: животные жиры, растительные масла, наваристые рыбные, грибные, мясные бульоны. При гипотонии желчного пузыря с нарушенным желчевыделением больные обычно хорошо переносят некрепкие мясные бульоны, уху, сливки, сметану, растительное масло, яйца всмятку. Растительное масло нужно употреблять по чайной ложке 2–3 раза в день за полчаса до еды в течение 2–3 недель, так как оно стимулирует выработку холецистокинина.
Для предотвращения запоров рекомендуются также блюда, способствующие опорожнению кишечника (морковь, тыква, кабачки, зелень, арбузы, дыни, фрукты, изюм, чернослив, курага, апельсины, мед). Выраженный эффект на моторику желчевыводящих путей оказывают отруби. Одну столовую ложку заваривают крутым кипятком и в виде кашицы добавляют к разным гарнирам. Дозу отрубей увеличивают до нормализации стула. Питание должно быть полноценным, с достаточным содержанием белков, жиров, углеводов, а также обогащенным пищевыми волокнами, витаминами. Животные жиры и сладости ограничивают.
При гипотонической форме дискинезии желчного пузыря показаны массаж и лечебная физкультура, влияющие на тонус желчного пузыря; специальное массирование и утренняя гимнастика, включающая упражнения для мышц туловища и брюшного пресса в положении стоя, сидя, лежа на правом боку. Также важны занятия спортом, достаточный сон, а в некоторых случаях и лечение невротических расстройств.
Гипертонический вариант дискинезии желчного пузыря характеризуется острыми приступообразными болями в правом подреберье, отдающими в правую лопатку, плечо, шею и возникающими после стрессов, при нерегулярном питании, употреблении продуктов, вызывающих спазм желчного пузыря (вино, кофе, шоколад, мороженое, лимонад).
Для лечения этого варианта дискинезии используются желчегонные средства, способствующие образованию желчи (холеретики), и спазмолитики. К холеретикам относятся аллохол, холензим, оксафенамид, фламин, циквалон и др. К спазмолитикам – ношпа, галидор, папаверин, метацин. Тюбажи при данной форме дискинезии следует проводить осторожно, с теми же средствами, но принимая за 20 минут до процедуры по две таблетки ношпы, галидора или других спазмолитиков. Минеральные воды слабой минерализации используются в теплом виде, без газа, за 30 минут до еды. Питание должно быть частым, регулярным, в одно и то же время. Кроме того, рекомендуются желчегонные травы в теплом виде перед едой.
Диагностика дискинезий проводится при помощи ультразвукового исследования, холецистографии (рентгенологическое исследование после приема специальных рентгеноконтрастных таблеток) и дуоденального зондирования. Несвоевременное лечение дискинезий желчного пузыря способствует развитию холециститов и желчно-каменной болезни.
Холецистит – воспалительное заболевание желчного пузыря, возникающее вследствие его инфицирования. Клинические проявления напоминают дискинезию желчного пузыря: появление болей после приема жирных, жареных блюд, острых закусок, яиц, вина, пива, а также при физической нагрузке, тряске. Могут проявиться и признаки воспаления: температура, слабость, снижение работоспособности, горечь во рту, тошнота, иногда рвота, поносы.
Для диагностики используются те же методы (за исключением зондирования) в сочетании с исследованием крови. Острые холециститы, которые протекают с выраженными болями, подлежат лечению в хирургических клиниках; обострения хронических холециститов лечатся терапевтически, стационарно или амбулаторно. Для лечения обязательно используются антибактериальные средства: тетрациклин, ампициллин, олететрин и др., а также спазмолитики.
В первые дни обострения лучше не прибегать к желчегонным. В дальнейшем желчегонные используются в зависимости от вида дискинезии, которая всегда присутствует при холецистите.
Питание при холециститах имеет важное значение. Больные хроническим холециститом должны соблюдать диету постоянно. Рекомендуется частое, дробное питание с исключением жирных, жареных, соленых и копченых блюд, крепких бульонов, пива, вина, сиропов, яичных желтков. Строгое соблюдение временных интервалов в приеме пищи и частое питание способствует лучшему оттоку желчи, и наоборот, длительные перерывы в еде вызывают застой желчи в пузыре. Запрещается обильно есть на ночь, так как это нарушает ритм отделения желчи и вызывает спазм желчных путей.
Обострение холецистита способствует застою желчи и образованию камней, то есть возникновению желчно-каменной болезни. К этому предрасполагают также дискинезии желчного пузыря, ожирение, отягощенная наследственность, частые беременности, неправильное питание и некоторые заболевания (сахарный диабет, подагра и др.).
Наличие камней в желчном пузыре иногда может протекать бессимптомно. Часто на фоне полного благополучия возникают приступы печеночной колики: острая боль в правом подреберье с такой же иррадиацией, как при холецистите: тошнота, рвота, не при – носящая облегчения; повышение температуры, появление желтухи. Приступы часто провоцируются приемом обильной, жирной пищи, физическими нагрузками. Лечение желчно-каменной болезни в зависимости от течения (неосложненное и осложненное) проводится в терапевтических или хирургических стационарах.
В последнее время все чаще проводятся операции по удалению желчного пузыря (холецистэктомия) через специальные зонды без вскрытия брюшной полости. При частых тяжелых обострениях желчно-каменной болезни не стоит затягивать с хирургическим лечением, так как оперироваться все равно придется, но только в период обострения, что может затруднить выполнение операции. Консервативное лечение, в том числе и диетотерапия, предлагает те же методы, что и при лечении холецистита.
Для растворения желчных камней в последние годы появились специальные лекарства – хенофальк, урофальк. Но такое лечение должно проводиться под наблюдением врача, так как имеет свои показания: камни должны быть небольшими, желчевыводящие пути хорошо проходимы, кроме того, должны отсутствовать серьезные сопутствующие заболевания.
Заболевания печени
Печень – уникальный орган. Ни сердце, ни легкие, ни почки не могут сравниться с ней по объему и сложности выполняемой работы. Попытки полностью воспроизвести все процессы, происходящие в печени, до сих пор не реализованы: для этого потребовалось бы чрезвычайно сложное сооружение, целое здание, начиненное разнообразными приборами.
Печень – участник всех обменных процессов в организме. В одной печеночной клетке протекает около тысячи химических реакций. Для исследования различных функций печени предложено более тысячи проб. Заболевания печени тоже достаточно разнообразны. Далее приводятся наиболее часто встречающиеся.
Хронический гепатит – хроническое воспалительное заболевание. Чаще всего причиной его возникновения являются вирусные и алкогольные поражения печени. Реже хронический гепатит бывает токсического, в том числе лекарственного, происхождения. Примерно 20% всех хронических гепатитов – вирусные. В основном они развиваются после острых гепатитов.
Острые гепатиты вызываются вирусом гепатита А (наиболее благоприятная форма, заканчивающаяся выздоровлением, при которой крайне редко развивается хронический гепатит; заражение происходит через грязные руки).
Вирус В передается через кровь от больных людей (при переливании крови, инъекциях, через стоматологические и хирургические инструменты), он вызывает острый гепатит В, который может перейти в хронический гепатит. В последние годы выделены еще два вируса – С и D, которые также могут приводить к развитию хронического гепатита.
Проникая в клетки печени, вирус начинает размножаться и вызывает разрушение (некроз) печеночной ткани. Организм начинает сопротивляться этой интервенции и мобилизует силы иммунитета. При гепатите А этих сил достаточно, и вирус в конце концов изгоняется, при других же видах процесс затягивается и переходит в хроническую форму. Хронические гепатиты могут протекать по-разному, иногда совершенно бессимптомно. Человек, являясь носителем вируса, представляет опасность для окружающих, поэтому инъекции и другие медицинские процедуры ему должны выполняться отдельными инструментами, следует всегда предупреждать врачей о вирусе.
При спокойном доброкачественном прохождении заболевания у больных отмечается небольшая слабость, повышенная утомляемость, тупые умеренные боли в правом подреберье, незначительное увеличение печени, иногда тошнота, горечь во рту. Такой гепатит лечится амбулаторно и не требует больших усилий. Однако в этом случае для установления диагноза больной должен пройти соответствующее обследование (исследуется кровь, моча, выполняется УЗИ печени или сканирование). Прежде всего следует устранить всяческие нагрузки на печень: физические нагрузки, употребление алкоголя (исключается в любом виде), вакцинацию, пребывание на солнце и прием медикаментов.
Использование лекарств должно быть минимальным, так как в печени происходит метаболизм почти всех лекарств, и если в условиях здорового организма она становится своеобразной мишенью для лекарств, то больная печень – мишень вдвойне.
При хроническом гепатите показано применение гепатопротекторов, укрепляющих мембраны печеночных клеток, – карсил, легалон, катерген. Используются лекарства, нормализующие обмен веществ в печени: липоевая кислота, лапамид, эссенциале. Проводятся одномесячные курсы лечения указанными средствами (с перерывами). Возможно применение витаминов группы В, ферментных препаратов, не содержащих желчных кислот. В некоторых случаях никакого медикаментозного лечения не требуется.
В том случае, если хронический гепатит протекает агрессивно (активный хронический гепатит), клинические проявления отчетливы: нарастает слабость, появляется желтуха, зуд кожи, увеличивается печень. Происходят изменения и других органов: вздутие живота, поносы и др. Эти формы болезни лечатся в стационарах с применением гормональных средств, цитостатиков, противовирусных препаратов. После выписки рекомендуется проводить поддерживающие курсы, о которых уже шла речь.
При хроническом гепатите особое внимание уделяется питанию. Помимо алкоголя, исключаются все копченые продукты, консервы, в том числе домашние, с уксусом (можно только вареные); тугоплавкие жиры (гусь, утка). В лечебных целях для исключения обострения заболевания назначается массаж в течение месяца по 5–6 сеансов с перерывом на три дня, затем ежемесячные 10–12-дневные курсы в течение года.
Цирроз печени – тяжелое поражение печени с развитием в ней соединительной ткани, которая нарушает структуру и функцию этого органа. Цирроз может развиться в результате активных форм хронического гепатита и алкогольного поражения печени (рис. 5). Наряду с признаками поражения печеночной ткани (некрозы и воспаление, как при хроническом гепатите) наблюдается бурное разрастание узлов соединительной ткани. В результате печень утрачивает свои функции и развивается печеночная недостаточность: появляются признаки отравления организма, и прежде всего нервной системы, токсическими веществами, которые печень в здоровом состоянии должна обезвреживать. Также нарушается синтез белка (появляются отеки, похудение), повышается давление в сосудах печени из-за сдавления их узлами (накапливается жидкость в животе, увеличивается селезенка).
Рис. 5
Больные циррозом в период обострения лечатся в стационарах. Дома они должны продолжать прием мочегонных (обычно это верошпирон или триампур в сочетании с фуросемидом), препаратов калия для снижения давления в сосудах печени, лекарств из группы анаприлина и обзидана. Кроме этого, показано применение гепатопротекторов.
Диета имеет те же особенности, что и при хроническом гепатите, но из-за стадии печеночной недостаточности необходимо обязательно ограничить в пище белок (печеночная недостаточность будет нарастать), а также соль и жидкость (при отеках и накоплении жидкости в животе).
Комплексное непрерывное лечение цирроза создает хорошие предпосылки для увеличения продолжительности жизни. Достижения современной науки позволили найти подходы к воздействию на основные причины хронического гепатита и цирроза печени – вирусы. Это противовирусные лекарства и противовирусные вакцины, которыми можно вакцинировать всех новорожденных. Кроме этого, в некоторых случаях используется трансплантация печени, которая впервые была произведена в 1960-х годах. У донора, чаще всего близкого родственника, забирается часть печени и пересаживается больному. В последнее время число подобных операций значительно увеличилось, так как современная трансплантация дает хороший результат.
Помимо медикаментозного лечения, назначается массаж внутренних органов, шиацу и рефлексотерапия. Больным рекомендуется чаще бывать на свежем воздухе и соблюдать строжайшую диету.
Заболевания поджелудочной железы
На примере заболеваний поджелудочной железы можно проследить, как часто одна болезнь вызывает другую. Так, например, желчно-каменная болезнь может способствовать развитию воспаления поджелудочной железы – панкреатита. Выходной проток поджелудочной железы и желчный проток находятся рядом (см. рис. 4) и при воспалении, камнях в желчном пузыре, когда в нем повышается давление, желчь может забрасываться в поджелудочную железу.
Поджелудочная железа может вырабатывать очень сильные ферменты, расщепляющие при пищеварении белки, жиры, углеводы. В контакте с желчью ферменты поджелудочной железы активируются и могут переваривать ткань самой железы. Такое действие оказывает и алкоголь. Поэтому у больных с патологией желчевыводящих путей и злоупотребляющих алкоголем может развиться панкреатит, проявляющийся острейшими болями в подложечной области, которые носят опоясывающий характер, иррадируют всю спину, часто сопровождаются неукротимой рвотой.
При приступах панкреатита необходимо вызвать «скорую помощь», и, как правило, такие больные лечатся в больнице. Иногда приходится прибегать к операции, исход которой неоднозначен. Панкреатит обычно проявляется в хронической форме: периоды обострений сменяются ремиссиями. Со временем поджелудочная железа склерозируется, так как участки воспаления замещаются соединительной тканью.
Тогда основным симптомом заболевания становится нарушение пищеварения: из-за недостатка ферментов не происходит расщепления и всасывания белков, жиров, углеводов; появляются поносы, развиваются слабость, похудение, авитаминозы. Кроме того, поджелудочная железа вырабатывает инсулин, который способствует утилизации сахара в организме, поэтому при нарушении функции поджелудочной железы у больного может развиться сахарный диабет, первыми признаками которого являются постоянное чувство жажды, сухость во рту, кожный зуд, выделение большого количества мочи.
В лечении больных панкреатитом важнейшее значение имеет диета, так как малейшее нарушение часто может привести к обострению заболевания. При остром панкреатите лучшее лекарство – голод в течение 3–5 дней с приемом щелочных минеральных вод типа «Боржоми» (без газа и слегка подогретых), а также отвара шиповника. Питание при заболевании поджелудочной железы лишь немногим отличается от питания при хроническом гастрите. Слегка увеличивается объем белковых продуктов, но снижается содержание жиров (в основном за счет потребления растительных масел) и углеводов (сахара рекомендуется не более 30–40 г в сутки). При этом часть сладких блюд готовится с использованием ксилита.
Поскольку соляная кислота желудочного сока является также стимулятором секреции поджелудочной железы, необходимо ограничить продукты и блюда, усиливающие выделение желудочного сока. Исключается пища, вызывающая брожение в кишечнике и его вздутие, а также возбуждающая выделение желчи, богатая пищевыми волокнами (бобовые, орехи, грибы, сухофрукты, большинство сырых овощей и плодов); кроме этого, пища соленая, кислая, острая и копченая, холодная. Из рациона исключаются также мясные и рыбные бульоны, богатые экстрактивными веществами, тугоплавкие жиры и продукты расщепления жиров, образующиеся при жарении.
Общее количество жира в блюдах существенно ограничивается (до 50–70 г), зато содержание белка, в соответствии с данными современной диетологии, повышается до 110–120 г за счет нежирных мясных, рыбных, молочных продуктов, белка яиц. Но лечащие врачи большинству больных все-таки рекомендуют придерживаться нормы 70–90 г белка, в связи с тем что поджелудочная железа участвует в переваривании и жиров, и белков, и углеводов, а при панкреатите эта функция нарушается. То же касается и углеводов, особенно легкоусвояемых, так как нарушается не только процесс переваривания углеводов, но и синтез инсулина. Следует использовать в основном вареные или паровые блюда из рубленого мяса и рыбы, а также суфле, желе, муссы, пудинги, кисели, огромную пользу окажут регулярные голодания по 1–3 дня, а также очищающие диеты.
В период ремиссии рекомендуется проведение курсов лечения следующими ферментными препаратами: фестал, дигестал, трифермент, панзинорм, панкреатин, мезим-форте и др.
Обычно в течение месяца проводится лечение одним препаратом. Эти лекарства улучшают процессы пищеварения, однако не следует пользоваться ими постоянно, так как можно подавить и без того сниженную функцию поджелудочной железы. Показаны также спазмолитические средства, витамины. При развитии сахарного диабета проводится соответствующая терапия. Также больному назначаются ванны с травами и растирания, лечебный массаж и обязательные прогулки на свежем воздухе.
Заболевания кишечника
Кишечник состоит из тонкой и толстой кишки, выполняющих разные функции. В тонкой кишке происходит расщепление и всасывание белков, жиров, углеводов. В толстой кишке всасываются вода, электролиты и формируются каловые массы.
Причины, приводящие к заболеваниям кишечника, различные: бактерии, вирусы, глисты, радиация, аллергия, наследственные заболевания. Все это влияет на слизистую оболочку кишечника (рис. 6) и вызывает так называемые органические заболевания: энтериты (тонкая кишка) и колиты (толстая кишка). Однако значительно чаще встречаются функциональные заболевания кишечника – дискинезии, при которых не изменяется слизистая, а страдает только функция кишки, преимущественно двигательная.
Рис. 6
Причинами этих заболеваний являются прежде всего нервные факторы (нервная система регулирует деятельность кишечника), неправильное питание (избыток белковой или углеводной пищи), а также дисбактериоз кишечника. Дисбактериозом называется нарушение нормального состава микрофлоры кишечника. У здорового человека в толстой кишке живут полезные бактерии, которые участвуют в синтезе витаминов группы В, переваривании клетчатки, а также защищают слизистую от патогенных микроорганизмов. При инфекции или длительном лечении антибиотиками эти бактерии погибают, их место занимают другие, вызывающие гнилостную или бродильную диспепсию, что нарушает функцию кишки.
Причины заболевания кишечника различны, а реакции на повреждения однообразны – прежде всего нарушение стула. Считается, что стул у человека может быть и несколько раз в день, и лишь 3–4 раза в неделю. Стул должен быть оформленным, без патологических примесей (кровь, слизь, гной), а акт дефекации не должен приносить болезненных ощущений. Главное, считают некоторые гастроэнтерологи, не частота стула, а изменение его обычного характера. Хотя большинство врачей придерживается мнения, что стул реже 1 раза в сутки уже указывает на начинающиеся запоры.
Для заболеваний тонкой кишки характерно появление поноса – обильного кашицеобразного стула 2–3 раза в день с неприятным зловонным запахом, покрытого пленкой жира (плохо смываемого). Возникает вздутие живота, неопределенные боли вокруг пупка. При органических заболеваниях тонкой кишки (энтеритах) происходят также нарушения всасывания белков, жиров, углеводов, витаминов. В результате постепенно развиваются похудение, появляются отеки, ухудшение зрения, нарушение кожной чувствительности и т. д. Функциональные заболевания толстой кишки (дискинезии толстой кишки) тоже в основном проявляются нарушениями стула: поносами, которые сменяются запорами. Испражнения при поносах имеют водянистый вид, необильные (меньше 200 г в сутки). Опорожнение кишечника частое – до 5–10 раз и более, могут быть ложные позывы на дефекацию. В случае органического заболевания толстой кишки (неспецифический язвенный колит и др.) могут появляться патологические примеси в кале, температура, слабость, поражение других органов: кожи, суставов, печени и т. д.
Органические заболевания кишечника лечатся в стационаре, где используются салазопрепараты (салазодиметоксин, салазолпиридазин, салофальк), гормоны, вливаются белки, солевые растворы и т. д. Диагноз устанавливается после рентгенологического и функционального обследования, в ряде случаев – после биопсии кишки.
Дискинезии лечатся амбулаторно. Диета должна быть полноценной, содержащей достаточное количество белков, жиров, углеводов. Запорам способствует такая пища, как крутые яйца, манная и рисовая каша, белый хлеб, какао, кофе, крепкие бульоны, красные вина. Рекомендуются натощак холодные овощные фруктовые соки, минеральные воды или просто стакан холодной кипяченой воды. Полезны по утрам овощные салаты (морковь, редька, брюква, тыква), заправленные подсолнечным маслом, сметаной, майонезом.
При поносах, наоборот, исключаются черный хлеб, свежие овощи и фрукты, морская капуста, чернослив, грецкие орехи, сардины, майонез, сметана. Пища должна быть теплой, механически обработанной, хорошо прожевываться. Часто на больных с заболеванием кишечника плохо действует молоко. Но боли, метеоризм и понос могут наблюдаться и у здоровых людей после приема молока. В этом случае его следует заменить кисломолочными продуктами.
При хроническом воспалении тонкой кишки (энтерит) или толстой кишки (колит), сопровождающемся вздутием и болями в животе, поносами, потерей массы тела, нарушением нормальной микрофлоры кишечника, необходимо в первую очередь наладить функцию кишечника. Для этого используются продукты и блюда, содержащие вяжущие дубильные вещества (отвары и кисели из сухой черники и малины, ягод черемухи, груш, кизила, айвы, сок и отвар кожуры гранатов, сок калины, плоды и сок терна, крепкий чай и др.). Настой из семян укропа сокращает газообразование в кишечнике, уменьшая тем самым боли. В диету входят блюда, обволакивающие слизистую оболочку кишечника, – отвары круп, особенно рисовой, протертые каши, слизистые супы. Напитки и пищу нужно использовать обязательно только в теплом виде, запрещаются блюда с температурой ниже комнатной, газированные напитки и все продукты, усиливающие перистальтику кишечника.
Поскольку нарушена микрофлора кишечника, необходимо обязательно использовать кисломолочные напитки, небольшое количество хорошо протертых фруктов, ягод, овощей. Эффективны при нормальной переносимости яблочные, овощно-фруктовые диеты. В связи с тем что при поносах значительны потери белка, витаминов и минеральных веществ, их в рационе должно быть несколько больше обычного, в основном за счет вареных мясорыбных, творожных, яичных блюд, а также обогащения пищи синтетическими поливитаминными продуктами.
Из лекарственных средств при поносах применяются антибактериальные, так как дискинезии кишечника способствуют развитию дисбактериоза, что усугубляет функциональные нарушения. Желательно начинать со следующих препаратов: энтеросептол, интестопан, мексаза, мексаформ. Они не влияют на нормальную микрофлору, но патогенные бактерии к ним чувствительны. Эти лекарства принимают по 1–2 таблетки 3–4 раза в день, курс не более 5–7 дней, его можно повторить через 7–10 дней. Противопоказанием к назначению указанных средств служит поражение зрительного нерва, нарушение функции щитовидной железы, аллергия к йоду и брому.
При неэффективности перечисленного выше используются такие средства, как фурадонин, фуразолидон, 5-НОК или сульфаниламиды (бисептол, сульгин, фталазол). В последнюю очередь прибегают к антибиотикам: левомицетин, тетрациклин, олететрин и др.
После 1–2 коротких курсов антибактериальных средств проводится лечение биопрепаратами, содержащими культуру полезных бактерий: бифидум-бактерин, колибактерин, лактобактерин, бификол, бактисубтил. Улучшают процессы пищеварения и ферментные препараты, а также витамины.
Для устранения поносов рекомендуется имодиум, порошки с кальцием, висмутом, белая глина, плоды черники, черемухи, кора граната. При запорах лучше не начинать со слабительных средств, так как к ним можно привыкнуть, а попытаться исправить положение диетой. При неэффективности последней назначают бисакодил и щадящий массаж области живота. Также нередко применяется изафенин. Данные средства усиливают секрецию кишечного сока, не влияя на моторику кишки, и рекомендуются особенно при статических запорах, сопровождающихся болями в животе.
Следующая группа средств усиливает моторику кишечника и показана при атонических запорах, развивающихся часто у пожилых малоподвижных людей. Это сенаде, сенадексин, корень ревеня, рамнил, кора крушины, фенолфталеин (пурген), плоды фенхеля, тмина, жостера.
Можно применять такой слабительный сбор: кора крушины, листья крапивы, трава тысячелистника или листья сенны, плоды жостера, плоды аниса, корни солодки. Данные сборы используются в виде настоев по 1/4–1/2 стакана на ночь. Для снижения вязкости кала применяются масла: вазелиновое (обязательно натощак), касторовое, глицериновые свечи. Уменьшают всасывание воды из кишечника солевые слабительные: ксилит, сорбит, глауберова соль, карловарская соль. Иногда запоры бывают связаны с нарушением акта дефекации из-за трещин заднего прохода, геморроя. В этом случае показаны свечи с белладонной, новокаином.
Врач Куреннов П. М. в своем «Лечебнике» советует при геморроях следующие средства: ледяные свечи, применение в течение 3–5 минут сидячей ванны с холодной водой, противогеморройный чай. Ледяные свечи изготавливаются самостоятельно. В бумажные цилиндрические трубочки наливается вода и замораживается. Перед вводом в задний проход трубочка опускается в теплую воду, чтобы убрать шероховатости, или смазывается вазелином. Первое время ледяные свечи вводятся на полминуты, затем каждые 5 дней прибавляется по полминуты. Противогеморройный чай готовится из почечуйной травы (горец птичий или спорыш). Заваривается как обычный чай и пьется несколько раз в день. Также хорошо помогает орошение заднего прохода холодной водой в течение 2–3 минут 3–4 раза в день до ощущения онемения.
При заболеваниях кишечника также применяется массаж и рекомендуется лечебная физкультура.
| Назад | Оглавление | Далее |