Профилактика
Ортопедические заболевания опорно-двигательного аппарата | Массаж при заболеваниях опорно-двигательного аппарата
Дефекты осанки
Формирование осанки
Осанка – это привычное положение тела спокойно стоящего человека, при котором не происходит излишнего напряжения мышц. Осанка человека зависит от положения и формы позвоночника, угла наклона таза, развития мускулатуры.
Позвоночник, если смотреть на него сбоку, не ровный, как столб, а имеет четыре физиологических изгиба: шейный и поясничный изгибы (лордозы) направлены выпуклостью вперед, грудной и крестцово-копчиковый (кифозы) – выпуклостью назад. Изгибы придают позвоночнику рессорные свойства, делая его более устойчивым и подвижным, защищая головной и спинной мозг от сотрясений.
У новорожденных имеется только крестцово-копчиковый кифоз, остальные изгибы формируются в связи с развитием и функционированием мышц, которые прикреплены к остистым отросткам.
В первые месяцы жизни ребенок, лежа на животе, начинает поднимать и удерживать голову, в результате развивается шейный лордоз.
Во второй половине первого года жизни ребенок учится садиться и сидеть в продолжение некоторого времени, что приводит к формированию грудного кифоза.
Поясничный лордоз появляется под влиянием мышц, задействованных в принятии и сохранении вертикального положения тела при стоянии и ходьбе. Когда ребенок встает, его таз поворачивается по оси, образованной головками бедренных костей, переднее полукольцо таза опускается, а заднее приподнимается.
Угол наклона таза определяет выраженность физиологических изгибов позвоночника, который неподвижно сочленен с тазом. При увеличении угла наклона позвоночник сгибается вперед, а так как необходимо сохранять вертикальное положение тела, увеличиваются поясничный лордоз и вышележащие изгибы. Соответственно, при уменьшении угла наклона таза изгибы становятся менее выраженными.
Устойчивость телу при вертикальном положении придают также нижние конечности. Например, когда поясничный лордоз несколько сглажен, ноги бывают слегка согнуты в коленях. Сильно выпрямленные в коленях ноги компенсируют недостаточно выраженный грудной кифоз.
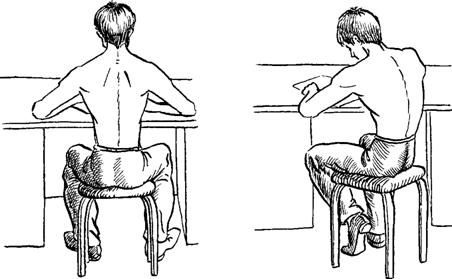
Рис. 5. Поза при сидении за столом: а – правильная, б – неправильная
В дошкольном и младшем школьном возрасте осанка еще неустойчива. В подростковый период, когда происходит усиленный рост тела в длину, костный, суставно-связочный и мышечный аппараты развиваются неодновременно. При замедлении темпов роста неодновременность развития сглаживается. К тому моменту, когда рост остановится, осанка полностью сформируется. Неправильная поза детей во время учебных занятий (рис. 5, б) ведет к неравномерной нагрузке на позвоночник и мышцы спины, в результате может сформироваться неправильная осанка.
Осанка достаточно сильно зависит и от психического состояния человека. Очень большое влияние на осанку оказывает развитость мышц шеи, спины, живота, нижних конечностей, а также сила этих мышц, которая определяет, насколько долго они могут находиться в статическом напряжении. Кроме того, важным фактором являются эластические свойства межпозвоночных дисков, хрящевых и соединительно-тканных образований суставов и полусуставов позвоночника, таза и нижних конечностей.
Нормальная осанка
Нормальной считается такая осанка, когда части тела расположены симметрично относительно позвоночника. Центр тяжести проецируется на уровне III крестцового позвонка и находится над линией, которая соединяет оба тазобедренных сустава. Направляющая сила тяжести при этом проходит через оси движения коленных и голеностопных суставов, оставаясь в пределах площади опоры, образованной стопами. В результате обеспечивается наибольшая устойчивость тела при вертикальном положении. Ось тела в боковой проекции проходит через ухо, колено и середину стопы.
При нормальной осанке (рис. 6, а) голова расположена вертикально, подбородок слегка приподнят, линия, соединяющая нижний край орбиты и козелок уха, горизонтальна, как и линия плеч. Шейно-плечевые углы симметричны. Грудная клетка не имеет ям и бугров, симметрична относительно средней линии. Живот подтянут, брюшная стенка вертикальна, пупок находится в центре. Лопатки прижаты к туловищу, расположены на равном расстоянии от позвоночника, углы лопаток находятся на одной горизонтальной линии. Треугольники талии симметричны.
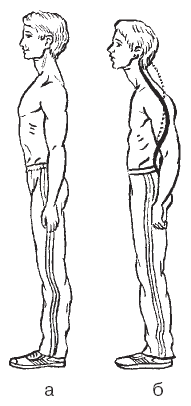
Рис. 6. Осанка: а – правильная, б – неправильная
При осмотре сбоку нормальная осанка выражается приподнятой грудной клеткой, подтянутым животом, выпрямленными ногами. Физиологические изгибы позвоночника выражены умеренно. Угол наклона таза от 35 до 55°: у мальчиков и мужчин меньше, у девочек и женщин – больше. Функциональное состояние мышц способно изменить осанку. Неправильное положение тела закрепляется в новом стереотипе движения.
Нарушения осанки
Отклонения от нормальной осанки – это нарушения, или дефекты, вызываемые функциональными изменениями опорно-двигательного аппарата, при которых закрепляется неправильное положение тела, а навык правильной осанки утрачивается. Таким образом, дефекты осанки не являются заболеваниями.
В первую очередь искажается осанка у ослабленных детей, которые перенесли туберкулез, рахит, простудные и инфекционные заболевания. Особенно заметно нарушение осанки, если ребенок плохо развит физически.
Отрицательно влияют на осанку перегрузки детей, неправильное сидение за партой и столом, несоответствие мебели росту ребенка, привычное ношение тяжестей в одной руке и т. д.
Нарушения осанки рассматриваются в саггитальной (боковой) и фронтальной (передней) областях. В сагги-тальной области различают несколько видов нарушений осанки:
1. Дефекты осанки с увеличением физиологических изгибов позвоночника: а) сутуловатость – увеличение грудного кифоза и уменьшение поясничного лордоза; б) круглая спина (тотальный кифоз) – увеличение грудного кифоза с почти полным отсутствием поясничного лордоза. Ноги обычно бывают согнуты в коленях. При сутуловатой и круглой спине наблюдаются запавшая грудь, наклоненные вперед плечи, шея и голова, выпяченный живот, уплощенные ягодицы, приподнятые в виде крылышек лопатки; в) кругловогнутая спина – увеличение всех изгибов позвоночника и угла наклона таза. При таком дефекте осанки голова, шея и плечи наклонены вперед, живот выпячен, колени максимально разогнуты, мышцы задней поверхности бедра, которые прикреплены к седалищному бугру, растянуты и истончены по сравнению с мышцами передней поверхности.
2. Дефекты осанки с уменьшением физиологических изгибов позвоночника: а) плоская спина – уплощение поясничного лордоза и наклона таза. Грудной кифоз слабо выражен, грудная клетка смещена вперед. Нижняя часть живота выступает. Лопатки крыловидные; б) плоско-вогнутая спина – уменьшение грудного кифоза, при этом поясничный лордоз нормальный или слегка увеличен. Грудная клетка узкая, мышцы живота плохо развиты.
Асимметричная осанка – это разновидность нарушения осанки во фронтальной плоскости. Правая и левая половины туловища несимметричны. Позвоночник изогнут дугой вправо или влево. Треугольники талии (пространство между боковой поверхностью тела и внутренней поверхностью свободно опущенной руки) неодинаковы. Плечо и лопатка с одной стороны выше, чем плечо и лопатка с другой.
Чтобы не перепутать асимметричную осанку с началом развития сколиоза, делают рентгенографическое исследование позвоночника в положении лежа. При дефекте осанки отклонения от нормы на рентгенограмме не видны.
Нарушения осанки не только некрасивы, но и зачастую приводят к расстройству деятельности внутренних органов. Так, при дефектах осанки отмечены уменьшение экскурсии грудной клетки и диафрагмы, снижение жизненной емкости легких, уменьшение колебаний внутригрудного давления. Эти изменения затрудняют работу дыхательной и сердечно-сосудистой систем, уменьшают физиологические приспособительные запасы детского организма, ослабляя его. Плохо развитые мышцы живота неблагоприятно влияют на функционирование желудочно-кишечного тракта. При плоской спине, когда отмечается снижение рессорной функции позвоночника, во время ходьбы, бега и других движений происходят частые микротравмы головного мозга. Как следствие, наблюдается быстрая утомляемость и даже головные боли. Уменьшение физиологических изгибов приводит и к другим неврологическим нарушениям. Кроме того, дефектный позвоночник легче поддается деформации под влиянием внешних факторов.
Почти при всех нарушениях осанки мышцы ослаблены, за исключением круглой спины, при которой они развиты хорошо, однако преобладает развитие мышц-сгибателей.
Из всего сказанного выше ясно, что сами по себе нарушения осанки не являются болезнями, но приводят к различным недомоганиям, особенно часто к заболеваниям позвоночника.
Профилактика дефектов осанки
Для предотвращения дефектов осанки необходимо, чтобы высота стола и стула соответствовала росту ребенка. Рабочий стол должен хорошо освещаться.
Нарушения зрения и слуха могут вынуждать ребенка принимать согнутое положение, поэтому требуется своевременно проводить их обследование и при необходимости коррекцию.
Кровать ребенка не должна быть слишком мягкой, а подушка – очень большой (рис. 7).
Рис. 7. Правильная позиция человека во время сна
Необходимо осуществлять общеукрепляющие мероприятия, в частности закаливание.
Для закаливания применяются водные процедуры: обливание, обтирание. Они укрепляют и тонизируют нервную систему, тренируют деятельность сердца и сосудов, способствуют лучшему питанию мышц. К систематическому закаливанию лучше приступать с детства, осторожно и постепенно. Простейший способ закаливания – воздушные ванны. В помещении их можно принимать круглый год, а на свежем воздухе – в теплые дни. Если вы приучите себя и своих детей жить при открытой в любое время года форточке – это уже большой шаг в закаливании.
Приступать к серьезному закаливанию необходимо с обтираний. Несколько дней обнаженное тело обтирают сухим полотенцем, затем переходят к влажным обтираниям, после которых тело необходимо обсушить и энергично растереть. Температура воды для влажных обтираний в первые дни должна быть равна 35—36° С. В дальнейшем она понижается. Когда организм привыкнет к холодным влажным обтираниям, можно приступить к обливаниям. Летом их хорошо проводить на свежем воздухе после утренней зарядки. Очень полезны купания в открытых водоемах, начиная с 3 – 4 минут и заканчивая 10—12. Хорошо закаленные люди (моржи) купаются даже зимой при небольших морозах. После такой процедуры должно ощущаться тепло во всем теле, бодрость, прилив сил. Ни в коем случае нельзя допускать появление озноба, слабости.
Закаленные люди намного реже страдают не только простудными заболеваниями, но и сердечно-сосудистыми, а также болезнями обмена веществ.
Серьезное внимание следует уделять общему физическому воспитанию ребенка, в частности развитию его мышц, особенно мышц спины. Благоприятное воздействие на мышцы оказывают физические упражнения и массаж, в том числе и самомассаж.
Исправление дефектов осанки
Исправить дефекты осанки можно при создании условий для здорового образа жизни и нормального развития ребенка (питание, режим дня, личная гигиена).
Большую помощь может оказать специальное физическое воспитание, в которое входят: 1) улучшение и нормализация течения основных нервных процессов и эмоционального состояния ребенка, активизация работы всех органов и систем, улучшение общего физического развития, повышение внутренних резервов организма; 2) стимуляция общих и местных (в мышцах туловища) процессов обмена веществ, развитие силовой и общей выносливости мышц туловища, улучшение координации движений, формирование двигательных навыков и повышение их качества. Решение первого и второго вопроса создает предпосылки для формирования нормальной осанки; 3) исправление имеющегося нарушения, направленное на формирование правильной осанки.
Если осанка нарушена, на ее исправление потребуется немало времени и еще больше волевых усилий. Даже незначительные дефекты поддаются коррекции только после длительных целенаправленных занятий лечебной физкультурой. Занятия обязательно должны проводиться систематически, не реже 3 раз в неделю; лечебный комплекс необходимо выполнять и дома самостоятельно.
Специальные упражнения позволяют нормализовать угол наклона таза, нарушение физиологических изгибов позвоночника, исправить положение и форму грудной клетки, добиться симметрии плечевого пояса, выровнять положение головы, подтянуть живот. Правильное положение частей тела при движении поддерживается созданным для этого естественным мышечным корсетом.
Таким образом, в комплекс лечебной физкультуры входят упражнения, направленные на создание мышечного корсета и исправление имеющихся дефектов.
Для исправления асимметричной осанки рекомендуются симметричные упражнения. Они перераспределяют нагрузку и тем самым способствуют выравниванию мышц спины и ликвидации асимметрии мускульного напряжения. При выполнении таких упражнений для сохранения срединного положения тела более слабые мышцы на стороне отклонения позвоночника выполняют большую работу, чем более крепкие мышцы на другой стороне туловища. Такой эффект принято называть физиологической асимметрией.
Дефекты осанки в саггитальной плоскости корректируются при помощи специальных упражнений.
При увеличении угла наклона таза выполняют упражнения на растягивание мышцы передней поверхности бедер, поясничной части длинных мышц спины, квадратной мышцы поясницы и подвздошно-поясничных мышц, а также на укрепление мышц брюшного пресса и задней поверхности бедер.
При уменьшении угла наклона таза комплекс лечебной физкультуры включает в себя упражнения для укрепления мышц поясницы и передней поверхности бедер.
Специальные упражнения используются и для нормализации физиологических изгибов позвоночника. Эти упражнения нацелены на улучшение подвижности позвоночника в месте наиболее выраженного дефекта, например в грудном отделе при сутуловатой спине.
Крыловидные лопатки и приведенные вперед плечи можно исправить, выполняя статические и динамические упражнения на укрепление трапециевидных и ромбовидных мышц и на растягивание грудных мышц.
Для исправления выступающего живота используют упражнения, укрепляющие брюшной пресс, которые выполняются обычно из положения лежа на спине. Наибольший эффект приносят упражнения с максимальным напряжением прямых и косых мышц живота, которые выполняются одновременно.
Исправленная осанка стойко закрепится лишь в том случае, если в это же время у человека сформируется навык правильной осанки, который появляется на основе мышечно-суставного чувства, т. е. способности ощущать положение определенных частей тела. Предварительно человеку объясняют, какой должна быть правильная осанка, и очень хорошо, если ее демонстрируют на конкретном примере. Затем начинается закрепление необходимых мышечно-суставных ощущений при помощи: 1) тренировки перед зеркалом (т. н. зрительный самоконтроль); 2) взаимного контроля занимающихся в одной группе; 3) принятия правильной осанки с коррекцией имеющихся нарушений у стены (в таком случае к суставно-мышечным ощущениям прибавляются тактильные); 4) исправления нарушений под руководством инструктора.
Умение напрягать и расслаблять отдельные мышцы или группы мышц особенно необходимо для поддержания правильной осанки. Оно формируется на основе упражнений на расслабление и напряжение, которые чередуются в определенной последовательности. К примеру, сначала принимают правильную осанку у зеркала, затем расслабляют мышцы туловища, после чего быстро стараются снова принять правильную позу.
И конечно же, закрепить правильную осанку помогают общеразвивающие упражнения, в которых необходимо сохранять требуемое положение тела и равновесие, а также упражнения на координацию движений.
Как правило, исправление осанки происходит в детском возрасте. На занятиях можно использовать подвижные игры, в которых необходимо удерживать правильную осанку.
В результате занятий у пациентов должно оформиться представление о правильной осанке, закрепиться навык положения отдельных частей тела, развиться умение самостоятельно принимать и в течение достаточно длительного периода сохранять правильную осанку.
Массаж при дефектах осанки
Хороший эффект для исправления осанки может быть получен в результате дифференцированного использования массажа. Воздействию подвергается в первую очередь спина, включая пояснично-крестцовую область и ягодицы, а также по мере необходимости грудная клетка и живот.
В месте грудного кифоза при круглой спине и сутуловатости необходимо применять все энергичные приемы, в том числе растирание и разминание, чтобы добиться большего тонуса мышц.
При значительно выраженном поясничном лордозе используют массажные приемы поглаживания и вибрации, чтобы способствовать расслаблению мышц.
При асимметричной осанке подбирают разные приемы для каждой половины спины. Та половина, в сторону которой ребенок имеет привычку наклоняться, массируется с использованием расслабляющих приемов. Другая стимулируется всеми возможными приемами.
В ходе массажа по мере необходимости применяются корректирующие приемы: надавливание, оттягивание и др., при помощи которых массажист стремится придать телу пациента симметрию.
По тому же принципу массируется передняя часть грудной клетки.
Массаж живота показан в тех случаях, когда наблюдается его выпячивание и мышцы брюшной стенки чересчур слабые.
Хороший эффект для профилактики дефектов осанки имеет самомассаж. Овладев в совершенстве его приемами, можно производить и дифференцированное воздействие в целях коррекции.
Сколиоз
Сколиозом называют тяжелое прогрессирующее заболевание позвоночника, которое проявляется в дугообразном искривлении во фронтальной плоскости и скручивании позвонков вокруг вертикальной оси – торсии (рис. 8).
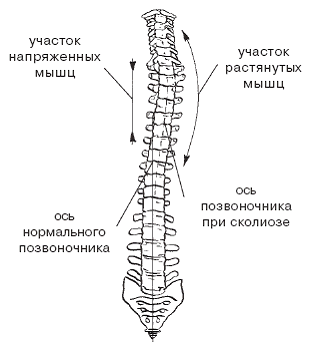
Рис. 8. Возможные смещения позвоночника при сколиозе
На последней стадии болезни сначала формируется реберное выпячивание, а затем реберный горб – гиббус.
Сколиоз – это не только косметический изъян, это многочисленные дисфункции внутренних органов, особенно сердечно-сосудистой и дыхательной систем. Сколиоз – это уже не просто нарушение осанки, а болезнь.
Причины возникновения сколиоза
Очень редко сколиоз может быть врожденным и обуславливаться неправильным развитием позвонков. Гораздо чаще сколиотическая болезнь возникает в возрасте от 5 до 15 лет, когда позвоночник растет. Сколиоз чаще встречается у девочек.
Причин возникновения этого заболевания обычно бывает несколько. Не всегда возможно установить, что привело к его развитию.
Факторы возникновения сколиотической болезни принято делить на три группы.
1. Врожденные или приобретенные первично-патологические факторы, которые приводят к нарушению роста и развития позвоночника.
В качестве иллюстрации можно привести пример, когда у ребенка имеется врожденный клиновидный или полуклиновидный позвонок. Его тело растет асимметрично. Позвоночник по мере роста принимает форму дуги, а патологический позвонок находится на вершине сколиоза.
Сколиотическое искривление позвоночника может быть вызвано врожденным отсутствием одного ребра или, напротив, наличием лишнего ребра на какой-либо стороне.
Сколиоз развивается также в результате сращения V поясничного позвонка с крестцом или перехода I крестцового позвонка в область поясницы.
К приобретенным факторам относятся рахит, неправильно леченный компрессионный перелом позвоночника, туберкулезное поражение позвонков.
2. Статодинамические факторы, когда в результате длительного асимметричного положения тела происходит компенсаторное искривление позвоночника.
Длительное асимметричное положение тела наблюдается, например, в тех случаях, когда от рождения одна нога короче другой, или на одной ноге имеется плоскостопие, или наличествует врожденный вывих бедра. Та же ситуация складывается при неправильно сросшемся переломе костей одной из нижних конечностей. Все эти патологии приводят к косому положению таза и возможному последующему развитию сколиоза. Кроме названных причин, косое положение таза и деформацию позвоночника вызывают паралич одной половины тела, крупные ожоги мягких тканей и иногда оперативные вмешательства.
Иногда больной в течение длительного времени принимает искривленное положение, чтобы уменьшить боли, возникающие в результате некоторых заболеваний позвоночника и периферической нервной системы, и как результат развивается сколиоз.
У взрослых сколиоз может возникнуть вследствие длительных асимметричных нагрузок на мышцы спины – т. н. сколиоз скрипачей, швей, носильщиков. В этих случаях при уже законченном росте скелета искривление развивается медленнее и редко достигает такой степени, как у детей.
3. Общепатологические факторы. Сколиоз часто формируется у ослабленных в результате тяжелой болезни детей или, например, в период полового созревания, когда нарушается равновесие желез внутренней секреции.
Лечение сколиоза должно происходить с учетом его этиологии. Первые из перечисленных факторов не всегда приводят к развитию сколиоза или его прогрессированию. Они очень опасны в сочетании с факторами второй группы, однако последние часто поддаются излечению. Наибольшую тревогу должно вызывать сочетание факторов всех трех групп.
Идиопатические сколиозы вызваны неопределенными факторами, когда четких причин возникновения сколиоза установить не удается. Чаще всего в таком случае говорят о нервно-мышечной недостаточности и неполноценности костных тканей. Такие сколиозы протекают очень тяжело и быстро прогрессируют.
Общая физическая культура ребенка также немаловажна. Сколиоз часто возникает у детей, отстающих в физическом развитии или имеющих плохую осанку.
Степени сколиоза
Выделяют 4 степени сколиоза в зависимости от его тяжести. При этом обращают внимание на различия по форме дуги сколиоза, по углу отклонения первичной дуги от вертикальной линии, по степени выраженности торсионных изменений и по стойкости имеющихся деформаций.
I степень сколиоза. При утомлении мышц спины позвоночник слегка отклоняется вбок. После отдыха искривление исчезает. Дуга искривления простая, в виде русской буквы С. Угол отклонения позвоночника не больше 10°, что видно на рентгенограмме, сделанной в положении лежа. Торсионные изменения при осмотре больного выражены слабо, но на рентгенограмме видны асимметрия корней дужек и небольшое отклонение остистых отростков позвонков от средней линии. Искривление позвоночника заметно в положении стоя. В расслабленном состоянии, например в положении лежа, оно проявляется меньше.
II степень сколиоза. Изменения выражены значительно. При активном выпрямлении усилием воли искривление не исчезает. Только при подвешивании на руках (растягивание позвоночника под весом тела) позвоночник выпрямляется, но не в каждом случае. Часто позвоночник бывает искривлен в виде латинской буквы S в результате появления компенсаторной дуги. Угол отклонения основной дуги искривления – до 30°. Торсионные изменения заметны не только на снимках, но и при осмотре больного: реберное выпячивание, мышечный валик. В положении лежа при небольшом вытяжении искривление почти такое же, как и в положении стоя. Деформации позвоночника становятся более устойчивыми. Подвижность его резко уменьшается. Всякое физическое упражнение утомительно. Часто пациенты жалуются на мышечные и межреберные боли (невралгии).
III степень сколиоза. Позвоночник имеет не меньше двух дуг. При подвешивании на руках искривление не исчезает. В области искривления образуется неподвижность. Угол отклонения основной дуги на рентгенограмме – до 60°. Торсионные изменения: значительная деформация грудной клетки, наличие реберного горба. Деформации позвоночника и грудной клетки устойчивы. Появляются нарушения со стороны внутренних органов и неврологические расстройства.
IV степень сколиоза. Образование кифосколиоза с деформацией позвоночника как в боковом, так и в переднезаднем направлениях, вызванное прогрессирующим боковым отклонением позвоночника и скручиванием его по оси. Наличие переднего и заднего реберного горба, деформация таза и грудной клетки. Угол отклонения позвоночника от вертикальной оси превышает 60°. Общее состояние больного ухудшается. Нарушается деятельность органов дыхания, сердца и нервной системы.
Диагностирование сколиоза по степени важно для подбора наиболее целесообразных лечебных мероприятий и для оценки их эффективности. Установление степени сколиоза происходит при соблюдении тех же условий, что и при дефектах осанки.
Со стороны спины наблюдается реберное выпячивание при II степени и реберный горб при III. В I стадии сколиоза реберное выпячивание обнаруживается при наклоне туловища вперед.
В положении стоя и лежа на животе отмечаются боковое отклонение позвоночника, наличие противо-искривлений, реберное выпячивание или реберный гиббус, мышечный валик и т. п.
При диагностике сколиоза уровень стояния лопаток и их поворот вокруг оси уточняются путем измерения расстояния от остистых отростков до угла лопатки справа и слева и расстояния между горизонтальными линиями, проведенными на уровне углов лопаток.
Кроме того, проводят общие замеры, определяя массу тела, рост, окружность грудной клетки, динамометрию, спирометрию и др. Результаты показывают общее физическое отставание и непропорциональность физического развития больных сколиозом.
Для диагностики сколиоза необходимо рентгенологическое обследование, которое проводят в положении пациента стоя и лежа.
Профилактика сколиоза
Предупредить сколиоз гораздо легче, чем вылечить. Профилактику детского, в том числе школьного, сколиоза обеспечивают: ровная постель, правильное сидение за партой и столом, хорошее и правильное освещение рабочего места, пребывание на свежем воздухе, подвижные игры, полноценное питание, достаточный сон, утренняя гимнастика, самомассаж.
Основой профилактики сколиоза и нарушений осанки следует считать правильное физическое воспитание детей в семье и школе, общее укрепление детского организма. Особенно важны занятия физкультурой и спортом в детстве и в период полового созревания.
Профилактика профессиональных сколиозов заключается в соблюдении правильного режима труда и отдыха, наличии физкультурных пауз во время работы. Большую роль играют занятия спортом.
Огромное значение в профилактике детского сколиоза имеет правильное размещение в классе детей, а иногда и парт.
Благоприятно влияют на детский организм физкультминутки – несколько корригирующих упражнений, выполняемых в классе во время наибольшего утомления детей. Такие упражнения необходимо уметь проводить всем педагогам. Инициатором организации таких физкультминуток должен быть школьный врач.
О предупреждении сколиоза нужно говорить и на родительских собраниях. Беседы и лекции на эту тему необходимы и родителям, и учащимся. Возможно привлечение всех средств просвещения (кино, плакаты).
Режим для детей, больных сколиозом
Помимо систематического лечения в поликлинике, больным детям необходимо создать дома условия, способствующие благоприятному ходу излечения.
В течение суток детям как можно больше времени нужно проводить на воздухе. Ночной сон должен быть достаточно продолжительным. Следует приучать детей рано ложиться и рано вставать.
Постель должна быть ровной и относительно жесткой. Перины и пружинные матрацы для больных сколиозом не годятся. Лучше использовать тонкие тюфячок или ватную подстилку. Подушку необходимо подобрать небольшую и сравнительно плоскую. Засыпать дети должны на спине. Если во сне они повернутся, то будить их, конечно, не стоит.
Очень полезен для детей сон в течение часа в дневное время, после обеда. Днем спать или лежать также необходимо на спине, руки вдоль туловища. Брать в постель книжку или игрушку не следует.
Питание больных детей должно быть своевременным, желательно в одни и те же часы. Пища необходима разнообразная, с достаточным количеством белков и витаминов, особенно витаминов С и D.
Домашнюю корригирующую гимнастику следует проводить 2 раза в день: утром, через час после завтрака (с упитанными детьми – натощак), и во второй половине дня (через 2 часа после еды). Летом заниматься гимнастикой можно на свежем воздухе в тени. Рекомендуются игры с мячом, особенно перебрасывание мяча через голову. Дети постарше могут играть в любительский волейбол.
Полезны занятия плаванием в стиле брасс и греблей двумя веслами. Однако в соревнованиях больным сколиозом лучше не участвовать. Дети младшего возраста могут играть в подвижные игры без резких поворотов и прыжков. Зимой можно совершать неспешные лыжные прогулки и кататься на коньках.
Детям не рекомендуется играть сидя на песке или на земле. Песочница нужна высокая. Для игр в куклы необходимо использовать столик.
Малоподвижные занятия (рисование, лепка и др.) проводятся за партой, высота которой должна быть примерно на 3 см выше локтя опущенной руки.
Летом в малоподвижные игры желательно играть меньше. Их обязательно нужно чередовать с подвижными или физкультминутками через каждые 20 минут. Так же поступают и при подготовке домашних заданий.
Детям, больным сколиозом, нельзя переносить тяжести, прыгать, кататься на велосипеде. Работу по дому, которая требует длительного пребывания в согнутом положении, нужно ограничить.
Летом необходимо как можно больше времени проводить на солнце, чередуя это с пребыванием в тени. Купание в открытых водоемах разрешается не более 2 раз в день по 5, 10, 15 минут (в зависимости от возраста ребенка).
Настольные игры лучше не использовать.
Лечение сколиотической болезни
Благоприятные результаты при лечении сколиоза возможны при максимальных усилиях врачей, родителей и самого больного ребенка. Комплексное лечение, которое может быть успешным, включает в себя ортопедические мероприятия, лечебную физическую культуру и массаж, общетерапевтические средства, меры гигиены. Иногда показано ношение корсета. Применение только одного из слагаемых лечения малоэффективно. В тяжелых случаях иногда предпринимается оперативное вмешательство.
Исправление сколиозов I степени необходимо проводить в школах, детских садах и в домашних условиях. Путем комплексных мероприятий возможно не только остановить прогрессирование деформаций, но и добиться их обратного развития.
Важное значение имеет преподавание физкультуры, уроки которой необходимо использовать для коррекции сколиоза и осанки. Важно участие детей в спортивной жизни школы. В начальной стадии сколиоза чрезвычайно полезно плавание на груди как общеукрепляющее и корригирующее средство. Хорошо влияют лыжный и конькобежный спорт, занятия легкой атлетикой, спортивные игры.
Для детей с выраженными предсколиотическими состояниями целесообразно организовать в школе дополнительные занятия типа лечебной гимнастики, особенно это касается сельских школ.
Лечение тяжелых форм сколиоза проводят в специальных ортопедических учреждениях. В настоящее время применяют хирургические методы лечения. Широко используется остеопластическая фиксация позвоночника с помощью ауто– или гомотрансплантата с систематическим комплексным лечением как до хирургического вмешательства, так и после.
После операции фиксация позвоночника обычно осуществляется при помощи специального корсета. Ношение ортопедических корсетов наиболее эффективно в сочетании с активной лечебной гимнастикой.
Лечебная физкультура при сколиозе
ЛФК имеет важное значение при лечении сколиоза. Она оказывает влияние на формирование и развитие костно-связочного аппарата позвоночника через функциональное состояние мышечной системы. Достаточное количество физических упражнений оказывает общеукрепляющее действие на организм, улучшает обмен веществ, трофику мышц спины и позвоночника. Таким образом создаются условия, при которых прогрессирование болезни замедляется и происходят необходимые исправления.
Развитие мышц спины способствует созданию мышечного корсета, необходимого для поддержки позвоночника и удержания его в максимально выпрямленном состоянии. Если выпрямить позвоночник уже невозможно, хорошо развитый мышечный корсет помогает предупредить прогрессирование заболевания.
Методика ЛФК в каждом конкретном случае зависит от клинических особенностей болезни, степени сколиоза, целей общей терапии. Лечение сколиозов I—II стадии при помощи средств ЛФК длительное, не менее 6 – 8 месяцев. Занятия при этом проводят 3 раза в неделю в кабинете лечебной физкультуры и ежедневно дома самостоятельно.
Лечебная физкультура призвана решить следующие задачи:
1. Создание физиологических предпосылок для восстановления правильного положения тела, а именно развитие и постепенное увеличение силы и выносливости мышц туловища, формирование мышечного корсета.
2. Стабилизация сколиотического процесса. На его начальном этапе возможная коррекция имеющихся нарушений.
3. Воспитание и закрепление навыка правильной осанки.
4. Нормализация действия других систем организма: сердечно-сосудистой, дыхательной и пр.
5. Повышение сопротивляемости организма патологическим факторам.
Комплекс лечебной гимнастики при сколиозе включает в себя упражнения для мышц спины и брюшного пресса, которые выполняются обычно в положении лежа. Такое положение способствует не только наращиванию мышечного корсета, но и закреплению максимальной коррекции, которая отмечается в этой позе.
Создать предпосылки для восстановления нормального положения тела помогает развитие пояснично-подвздошных и ягодичных мышц.
Упражнения, направленные на устранение имеющихся нарушений, бывают двух видов: симметричные и несимметричные.
Во время выполнения симметричных упражнений сохраняется срединное положение позвоночного столба, которое нелегко достигается при сколиозе, так как мышцы получают неодинаковое напряжение: на стороне выпуклости они достаточно сильно напрягаются, а на стороне вогнутости слегка растягиваются. Таким образом с течением времени мышечная тяга с обеих сторон выравнивается, асимметрия сглаживается, частично ослабевает и уменьшается мышечная контрактура на стороне вогнутости сколиотической дуги.
Специальные исследования показали, что симметричные упражнения не нарушают компенсаторных приспособлений, которые выработались у больного, и не приводят к развитию противоискривлений. Такие упражнения выгодны тем, что их относительно просто подобрать и затем проводить.
Асимметричные упражнения воздействуют локально, на конкретном участке позвоночника. Так, отводя ногу в сторону выпуклости дуги сколиоза, добиваются изменения положения таза и уменьшения угла дуги. Поднимая руку со стороны вогнутости, изменяют положение плечевого пояса, и дуга сколиоза таким образом сглаживается.
Шаблона в выборе асимметричных упражнений при сколиозе не существует. Для каждого ребенка они подбираются индивидуально, при этом строго учитываются локализация процесса и характер воздействия подобранных упражнений на кривизну. Неправильный выбор асимметричных упражнений может усугубить положение и способствовать либо увеличению кривизны дуги позвоночника, либо усилению противоискривления. Назначать асимметричные корригирующие упражнения должен врач.
Симметричные упражнения в этом отношении безопаснее и используются более широко.
Общеразвивающие упражнения, показанные при сколиозе, включают упражнения на равновесие и координацию движений, для мышц грудной клетки, для других мышц. Проводятся они из разных исходных положений, с постепенно увеличивающейся нагрузкой.
В комплекс ЛФК при сколиозе обязательно включают дыхательные упражнения, статические и динамические. Они способствуют нормализации нарушенной в результате сколиоза функции органов дыхания.
Большое значение придается воспитанию и закреплению навыка правильной осанки. Больному демонстрируют, какой должна быть осанка. Закрепляются полученные во время занятий навыки при помощи само– и взаимоконтроля.
Большое внимание уделяется созданию у ребенка мышечного чувства, которое позволит удерживать правильное положение тела лежа, сидя, стоя и при ходьбе.
Упражнения, направленные на развитие подвижности позвоночника, при сколиозе нужно использовать с большой осторожностью, чтобы не нарушить компенсаторные механизмы, которые препятствуют прогрессированию болезни. Однако такие упражнения могут быть полезны в тех случаях, когда требуется оперативное вмешательство. Более подвижный позвоночник легче выпрямить при операции.
Если же оперативной коррекции не предполагается, мобилизирующие упражнения используются в небольших дозах и только после создания мышечного корсета.
К мобилизирующим упражнениям относятся ползание на четвереньках, смешанные висы, упражнения на наклонной плоскости.
Лечебная физкультура и массаж при сколиотической болезни отнюдь не являются единственными способами терапии. Они сочетаются с лечением положением, правильным режимом движений и статических нагрузок, приемом необходимых лекарств и специальными ортопедическими методами.
Физические упражнения при нарушениях осанки и сколиозах
А. Упражнения для формирования и закрепления навыка правильной осанки:
1. Исходное положение (и. п.) – стоя. Принять правильную осанку, касаясь стены затылком, лопатками, ягодицами, икрами и пятками.
2. Принять правильную осанку, как в упражнении 1. Отойти от стены на 1 – 2 шага, сохраняя положение тела.
3. Принять правильную осанку у стены, сделать 2 шага вперед, присесть, встать. Вновь принять правильную осанку.
4. Принять правильную осанку у стены, сделать 2 шага вперед, расслабить мышцы шеи, плечевого пояса, рук и туловища. Принять правильную осанку.
5. Принять правильную осанку у стены. Приподняться на носки, удерживаться в этом положении 3 – 4 секунды. Вернуться в и. п.
6. То же упражнение, но без стены.
7. Принять правильную осанку. Присесть, разведя колени в стороны. Голова и позвоночник прямые. Медленно встать. Принять и. п.
8. И. п. – сидя на гимнастической скамье. Принять правильную осанку, касаясь стены затылком, лопатками и ягодицами.
9. И. п. то же, что в упражнении 8. Принять правильную осанку. Последовательно расслабить мышцы шеи, уронить голову, расслабить плечи, спину. Вернуться в и. п.
10. И. п. – лежа на спине. Голова, туловище и ноги вытянуты в прямую линию, руки прижаты к туловищу. Приподнять голову и плечи, проверить прямое положение тела. Вернуться в и. п.
11. И. п. – лежа на спине в правильном положении. Прижать поясницу к полу. Встать. Принять правильную осанку. Придать пояснице то же положение, которое было первоначально.

Рис. 9. Лечебная ходьба
12. И. п. – стоя. Принять правильную осанку. Ходьба по залу с остановками (рис. 9). Осанку сохранять.
13. И. п. – стоя с правильной осанкой, держа мешочек с песком на голове. Присесть, стараясь не уронить мешочек. Вернуться в и. п.
14. Ходьба с мешочком на голове при сохранении правильной осанки.
15. То же с перешагиванием через препятствия (через веревочку, гимнастическую скамейку) с периодическими проверками осанки.
16. Принять правильную осанку с мешочком на голове. Поймать мяч. Бросить его двумя руками от груди партнеру. Сохранять осанку.
17. Осложненная ходьба с мешочком на голове: в полуприседе, с высоким подниманием колен и т. п.
Б. Упражнения для создания и укрепления мышечного корсета
Для мышц спины:
1. И. п. – лежа на животе, положенные друг на друга кисти находятся под подбородком. Перевести руки на пояс, приподнимая голову и плечи, лопатки соединить, живот не поднимать. Удерживать принятое положение в течение 3 – 4 секунд.
2. То же упражнение, но кисти рук перевести к плечам или за голову. 3. И. п. то же. Приподнимая голову и плечи, медленно перевести руки вверх, в стороны и к плечам (как при плавании стилем брасс).
4. И. п. то же. Движение рук в стороны-назад, в стороны-вверх.
5. И. п. то же. Поднять голову и плечи. Руки в сторону. Сжимать и разжимать кисти рук.
6. И. п. то же, что в упражнении 5, но производить прямыми руками круговые движения.
7. И. п. – лежа на животе, руки под подбородком. Поочередное поднимание прямых ног, не отрывая таза от пола. Темп медленный.
8. И. п. то же. Одновременное приподнимание прямых ног с удерживанием их в течение 4 – 5 секунд.
9. И. п. то же. Поднять правую ногу, затем, не опуская ее, – левую. Держать в таком положении 5 секунд. Опустить правую, затем левую ногу.
10. И. п. то же. Приподнять выпрямленные ноги, развести их в стороны, соединить и опустить на пол.
11. И. п. – партнеры лежат на животе друг против друга, один держит мяч в согнутых руках перед собой.
Перекатывание мяча партнеру, ловля мяча с сохранением приподнятого положения головы и плеч.
12. И. п. то же. Приподнять голову и плечи, удерживая согнутыми в локтях руками мяч перед грудью. Бросить мяч партнеру, руки вверх, голова и грудь приподняты, поймать мяч.
13. И. п. то же. Упражнения с гимнастической палкой, удерживаемой на груди. Бросать палку партнеру и ловить ее, захватывая сверху и снизу.
14. И. п. – лежа на гимнастической скамейке головой к партнеру. Приподнять голову, грудь и выпрямленные ноги. Удерживать 3 – 5 секунд.
15. И. п. то же. Выполнять руками и ногами движения, как при плавании брассом.
16. И. п. то же. Перекатывать мяч партнеру.
Для мышц брюшного пресса:
1. И. п. для упражнений – лежа на спине, поясница прижата к опоре. Согнуть и разогнуть одну ногу в коленном и тазобедренном суставах, затем другую.
2. Согнуть обе ноги, разогнуть их, медленно опустить.
3. Упражнение «велосипед» – поочередно сгибать и разгибать ноги на весу.
4. Руки за головой. Поочередно поднимать прямые ноги.
5. Руки вверх, медленно поднять обе прямые ноги и так же медленно опустить их в и. п.
6. Согнуть ноги, разогнуть их и поднять под углом 45° к полу, развести прямые ноги в стороны, соединить их и медленно опустить.
7. Удерживая мяч между коленями, согнуть ноги, выпрямить под углом 45° к полу, затем поднять до угла 90°, медленно опустить.
8. То же упражнение, но держа мяч между лодыжками.
9. Круговые движения прямых и поднятых под прямым углом ног.
10. Приподнимание и скрещиванние прямых ног.
11. Из и. п. лежа на спине перейти в положение сидя, при этом сохраняя правильное положение спины и головы.
12. Руки в стороны, медленно приподнять голову и туловище до положения сидя, вернуться в и. п.
13. Руки вверх, приподнять прямые ноги, одновременно с махом руками сесть, руки перевести на пояс, принять правильную осанку.
14. Ноги зафиксированы нижней рейкой гимнастической стенки или удерживаются партнером. Медленный переход в положение сидя и возврат в и. п.
15. И. п. – сидя верхом на гимнастической скамейке. Отклониться назад до положения лежа, удерживая прямыми ноги, вернуться в и. п.
16. Аналогичное упражнение, но в сочетании с различными движениями рук или с использованием предметов.
Для боковых мышц туловища:
1. И. п. – лежа на правом боку, правая рука вытянута вверх, левая – вдоль туловища. Удерживая тело в положении лежа на боку, приподнимать и опускать левую ногу.
2. То же упражнение на левом боку. Приподнимать и опускать правую ногу.
3. И. п. – лежа на правом боку, правая рука вытянута вверх, левая рука согнута и упирается ладонью в пол. Приподнять обе выпрямленные ноги, удерживать их 3 – 5 секунд, медленно опустить в и. п.
4. То же упражнение на левом боку.
5. И. п. – лежа на боку. Приподнять одну ногу, затем, удерживая ее, – вторую, опустить ноги, возвратиться в и. п.
6. То же на другом боку.
В. Корригирующие упражнения
Симметричные:
1. И. п. – лежа на животе, подбородок на тыльной стороне кистей, положенных друг на друга, локти в стороны (прямое положение туловища и ног проверяет инструктор). Выпрямить руки вверх, тянуться в направлении рук, не поднимая подбородка и туловища. Возвратиться в и. п.
2. То же упражнение, но с выполнением громкого счета по заданию инструктора до 5 – 10.
3. И. п. то же. Приподнять обе выпрямленные ноги, руки вверх, тянуться всем туловищем в направлении рук.
4. И. п. – лежа на животе, руки под подбородком. Сохраняя срединное положение позвоночника, отвести назад прямые руки, прямые ноги приподнять («рыбка»).
5. И. п. то же. Приподнять голову и грудь, вытянуть руки вверх, прямые ноги приподнять. Сохраняя правильное положение тела, несколько раз качнуться.
6. И. п. – лежа на спине, руки вдоль туловища. Руки поднять через стороны вверх, тянуться, не поднимая головы, плеч и туловища.
7. И. п. то же. Руки вверх с одновременным приподниманием выпрямленных ног. Тянуться, стараясь не увеличивать расстояния между поясницей и опорой.
8. То же упражнение, но с попеременным скрещиванием прямых ног.
Асимметричные:
1. И. п. – стоя перед зеркалом. Принять правильную осанку. Поднять плечо с поворотом его кнутри на стороне вогнутости грудного сколиоза.
2. И. п. то же. Опустить плечо и повернуть его кнаружи на стороне грудного сколиоза.
3. И. п. – основная стойка. Поднять одну руку на стороне грудного сколиоза ладонью вверх до горизонтального положения, приводя лопатку к средней линии, другую руку поднять и вращать внутрь, отводя лопатку.
4. То же упражнение, но с гантелями или булавами.
5. И. п. – основная стойка. Отвести руки в стороны, одновременно поднять прямую ногу назад («ласточка»). Опора на ногу со стороны поясничного сколиоза.
6. Ходьба по гимнастической скамейке с мешочком на голове и отведением ноги со стороны поясничного сколиоза.
7. Ходьба по гимнастической скамейке с полуприседанием на ноге со стороны поясничного сколиоза и опусканием ноги на стороне поясничного западения.
8. И. п. – лежа на животе, руки вверх, держась за рейку гимнастической стенки. Приподнять напряженные ноги и отвести их в сторону поясничного сколиоза.
9. То же на наклонной плоскости.
10. И. п. – лежа на боку с валиком под областью грудного сколиоза. Приподнять обе выпрямленные ноги. Можно проделать упражнение на наклонной плоскости, держа мяч между коленями или лодыжками.
11. И. п. – стоя на четвереньках. Поднять руку со стороны вогнутости грудного сколиоза и отвести выпрямленную ногу назад на стороне вогнутости поясничного сколиоза.
Массаж при сколиозе
При помощи массажа можно увеличить эффективность лечебной гимнастики. Без массажа невозможно лечение паралитических сколиозов, а также сколиозов у детей, которые страдают соматическими заболеваниями и по этой причине не могут выдерживать достаточную физическую нагрузку.
Массаж способствует повышению общего тонуса организма; нормализует функции сердца, сосудов и органов дыхания; участвует в формировании правильной осанки; укрепляет мышцы туловища и способствует образованию мышечного корсета.
Массаж выполняется с учетом его физиологического действия. На стороне спастически сокращенных мышц в области вогнутости сколиоза используются приемы расслабления (вибрация, поглаживание). На стороне расслабленных мышц в области выпуклости сколиоза массаж должен поднять тонус, там применяются все приемы в значительной дозировке. При положении больного лежа на животе массажист находится справа; лежа на спине – слева; если на противоположной стороне грудного сколиоза, то стоит за спиной.
Методику массажа определяют строго индивидуально. В сложном случае, когда искривление позвоночника имеет S-образную форму, процедуру проведения массажа условно делят на 4 части.
Порядок проведения массажа при сколиозе
Положение больного – лежа на животе. Массажист находится со стороны грудного сколиоза (рис. 10). Начинают массаж с поглаживания всей поверхности спины. Применяются все виды этого приема: плоскостное, обхватывающее, граблеобразное, глажение. Затем массажист пытается расслабить трапециевидную мышцу, чтобы вызвать седативный эффект. Для этого выполняются поглаживание, круговое растирание пальцами, непрерывистая вибрация. После этого приступают к локальному массированию на возвышении в области грудного сколиоза, используя следующие приемы: гребнеобразное растирание, щипцеобразное разминание по длинным мышцам спины, прерывистая вибрация (поколачивание, рубление), призванные тонизировать мышцы. Далее выполняют расслабляющие массажные приемы (поглаживание, растирание, непрерывистая вибрация) в области поясничной вогнутости.
Рис. 10. Положение пациента при массаже
Пациент меняет положение, поворачиваясь на левый бок. Далее осуществляются приемы оттягивания за правый подвздошный гребень.
Массируемый поворачивается на живот. Выполняют стимулирующие приемы в области сколиоза в поясничной области и в области выпуклости: разминание, прерывистую вибрацию. Приемы призваны укрепить мышечный валик. Затем применяют поглаживание. Далее массируют межреберья, производя следующие приемы: граблеобразное поглаживание, растирание, лабильная вибрация. После этого следует растягивание подлопаточной области (левой лопатки): левый угол лопатки оттягивается от позвоночника. Затем проводятся энергичные приемы (растирание, разминание, прерывистая вибрация, в том числе ударные приемы) в области надплечья, мышц над левой лопаткой, верхней части трапециевидной мышцы.
Пациент принимает положение лежа на спине. Массажному воздействию подвергается передняя часть грудной клетки.
Стимулирующие приемы (растирание, разминание, прерывистая вибрация, ударные приемы) выполняются в подключичной и надключичной областях, в области грудных мышц. Такой массаж должен способствовать образованию мышечного корсета. Надавливания кзади и выравнивания производятся в области переднего реберного выпячивания (горба). Здесь же выполняются другие тонизирующие приемы. Активные приемы производятся с целью стимуляции мышц живота: гребнеобразное растирание, разминание, прерывистая вибрация, ударные приемы. Расслабляющие приемы выполняются на верхнем отделе грудных мышц справа. Затем производится оттягивание плеча назад, выравнивание надплечий.
В завершение выполняют поглаживание всей области спины, надплечий и поясницы.
В области запавших ребер и мышц нельзя использовать приемы жесткого надавливания. Массажист должен стремиться к уменьшению асимметрии тела больного и с этой целью производить приемы пассивной коррекции.
Продолжительность процедуры – 20—30 минут. Курс лечения – 20—25 сеансов.
Плоскостопие
Плоскостопие – одно из самых тяжелых ортопедических нарушений. Оно проявляется как деформация стопы, при которой происходит уменьшение высоты продольных сводов в сочетании с пронацией пятки и супинационной контрактурой переднего отдела стопы.
Пронация – такой поворот стопы, при котором внутренний край опускается, а наружный приподнимается. Супинация – это, напротив, приподнимание внутреннего края. Под контрактурами понимают стойкое ограничение нормальной подвижности. То есть при плоскостопии стопа скручивается по оси, а ее своды заметно уменьшаются. Деформация стоп приводит к тому, что при ходьбе и стоянии основная нагрузка ложится на их уплощенный внутренний край. При этом рессорные свойства стоп почти утрачиваются. В результате нарушается нормальная функция головного мозга и остальных внутренних органов. Развивающееся плоскостопие вызывает общие тяжелые расстройства организма и в конечном счете ведет к инвалидности.
Различают поперечное и продольное плоскостопие; возможно сочетание обеих форм. При поперечном плоскостопии уплощается поперечный свод стопы, ее передний отдел опирается на головки всех пяти плюсневых костей, а не на I и V, как это бывает в норме. При продольном плоскостопии уплощен продольный свод и стопа соприкасается с полом почти всей площадью подошвы.
Причины возникновения плоскостопия
По происхождению плоскостопие бывает врожденным, рахитическим, паралитическим и статическим (последнее особенно распространено).
Врожденная плоская стопа – нечастое явление. Ее возникновение вызвано внутриутробным пороком развития.
Рахитическая плоская стопа, как понятно из названия, формируется в результате перенесенного рахита. При этом изменяются кости и суставно-связочный аппарат, которые впоследствии могут деформироваться под тяжестью тела. Чтобы уберечь ребенка от рахитического плоскостопия, нужно не допускать заболевания рахитом или вовремя его лечить.
Причиной паралитического плоскостопия является паралич одной или обеих большеберцовых мышц, а также коротких мышц стопы. Часто такое плоскостопие возникает при параличах, вызванных перенесенным полиомиелитом.
Статическое плоскостопие является результатом слабого мышечного тонуса, чрезвычайного утомления мышц (это особенно касается некоторых профессий, которые требуют длительного пребывания на ногах). Такое плоскостопие возникает иногда в том случае, когда в течение короткого времени человек сильно прибавляет в весе. Способствует формированию плоской стопы ношение неудобной обуви (узкой, на высоких каблуках).
Симптомы плоскостопия
Люди, страдающие плоскостопием, быстрее устают при ходьбе, испытывают боли в икроножных мышцах при длительной ходьбе и к концу дня. При плоскостопии снижается общая работоспособность. Так как рессорная функция стоп при этом заболевании снижена, возникают многочисленные микротравмы головного мозга и появляются головные боли. Боли в стопе, как правило, локализуются в области свода и таранно-ладьевидном сочленении, а при резком вальгировании стоп с опорой на внутренний край – в области лодыжек. Боль может отдаваться в бедрах и пояснице. К вечеру часто появляется отек ног, исчезающий за ночь.
Страдающие плоскостопием ходят, широко расставив ноги и развернув стопы, слегка сгибая ноги в тазобедренных суставах и усиленно размахивая руками; у них обычно изнашивается внутренняя сторона подошв и каблуков обуви.
Плоскостопие отличается изменением формы стопы. Она уплощается и расширяется, особенно посередине. Пятка при этом отходит кнаружи.
Чтобы точно диагностировать плоскостопие, используют метод плантографии, когда снимают отпечатки стоп. Чтобы получились отпечатки, исследуемый встает босыми ногами на войлочную или поролоновую площадку, смоченную специальным раствором (10%-ный раствор полуторахлористого железа).
Затем исследуемый сходит с площадки и становится на увлажненную 10%-ным спиртовым раствором танина бумагу. На бумаге остается четкий темный отпечаток стоп.
Нормальная стопа отличается от плоской тем, что середина ступни не отпечатывается и остается светлой, так как она находится под сводом стопы. Резко выраженное плоскостопие дает отпечаток всей подошвенной поверхности стопы.
Профилактика и лечение плоскостопия
С ранних детских лет необходимо проводить профилактику приобретенных форм плоскостопия, потому что, возникнув, оно с трудом поддается лечению. Так как дети не особенно жалуются на боли при начинающемся плоскостопии, необходимо периодически осматривать их стопы и при обнаружении признаков заболевания обращаться к врачу.
В целях профилактики дети должны выполнять специальные упражнения, чтобы укреплять мышцы и суставно-связочный аппарат стоп. С этой целью рекомендуется ходьба босиком по неровной почве, по песку, мелкому гравию. При такой ходьбе рефлекторно поддерживается свод стопы (рефлекс щажения) и тренируются мышцы голени. Полезны также плавание и лазанье по канату.
Необходимо подобрать ребенку удобную обувь. Не рекомендуется носить обувь на плоской подошве, а также мягкую и войлочную. Лучше всего подходит обувь из натуральной кожи, имеющая твердую подошву, небольшой каблук и шнуровку. Взрослые, профессия которых требует длительного пребывания на ногах, должны носить удобную обувь с каблуком высотой 3 – 4 см. Им рекомендуется в рабочее время ставить ноги параллельно друг другу, отдыхать несколько раз в день по 5 – 10 минут, опираясь на наружные края стоп.
Для профилактики плоскостопия у детей необходимо следить за их осанкой, обращая внимание на то, чтобы они всегда держали корпус и голову прямо, не разводили широко носки ног при ходьбе. Укреплению мышечно-связочного аппарата ног способствуют ежедневная гимнастика и занятия спортом.
При первых признаках плоскостопия следует обратиться к врачу-ортопеду.
На ранней стадии плоскостопия необходимо соблюдать меры гигиены, использовать удобную обувь, уменьшить нагрузку на стопы при стоянии и ходьбе. Хороший эффект оказывают массаж и лечебная гимнастика. Рекомендуются также ежедневные теплые (температура воды 35—36° С) ванны до колен.
В более поздний период больным назначают супинаторы – специальные стельки с выполнением свода и поднятием внутреннего края пятки. Они не исправляют плоскостопия, а только помогают устранить боли. При длительном ношении супинаторов мышцы и связки стопы могут ослабнуть еще больше, поэтому использование супинаторов необходимо сочетать с занятиями лечебной гимнастикой или массажем. Для больных с тяжелой формой плоскостопия индивидуально изготавливают специальную ортопедическую обувь.
Комплексный подход является необходимым условием в лечении плоскостопия.
Лечебная физкультура при плоскостопии
ЛФК – необходимое средство комплексного лечения всех форм плоскостопия. При помощи физкультуры требуется нормализовать подвижность, повысить силу и выносливость мышц, особенно мышц ног, общую работоспособность и укрепить иммунитет организма.
Помимо общих задач физического воспитания, лечебная физкультура призвана решить специальные при данном заболевании задачи: исправить деформацию стоп, а именно уменьшить имеющее уплощение сводов, пронированное положение пятки и супинационную контрактуру переднего отдела стопы. И конечно же, необходимо закрепить полученный результат.
Исходное положение сидя или лежа, из которого выполняются специальные упражнения, освобождает своды стоп от давления на них веса тела. Не рекомендуется исходное положение стоя, особенно с развернутыми стопами. При таком положении сила тяжести максимально направлена на внутренний свод стопы.
В комплекс лечебной гимнастики включены специальные и общеразвивающие для всех мышц упражнения, а также упражнения на расслабление. В начальный период лечения стремятся выравнять тонус мышц, удерживающих стопу в правильном положении, улучшить координацию движений, повысить физическую работоспособность больного. Плоскостопие часто встречается у ослабленных, отстающих в физическом развитии детей, поэтому важное значение имеют общеукрепляющие упражнения.
В основной период курса лечения добиваются исправления положения стопы, которое затем закрепляют. Эта задача решается при помощи упражнений для большеберцовых мышц и сгибателей пальцев, которые выполняют с увеличивающейся нагрузкой, сопротивлением, постепенно увеличивающейся статической нагрузкой на стопы с учетом достигнутого исправления. Часто используются упражнения с предметами: захват пальцами ног и перекладывание камушков, шариков, карандашей, катание палки ступнями и т. д. С этой же целью может применяться езда на велосипеде со специальнымии педалями, которые имеют конусообразный валик.
Закрепить достигнутую коррекцию помогают специальные виды ходьбы: на носках, на пятках, на наружной поверхности стоп, ходьба с параллельной постановкой стоп. Ходьба будет полезна и для исправления дефекта, если проводить ее на ребристых досках, скошенных поверхностях или при помощи других специальных средств.
Специальные упражнения необходимо чередовать с упражнениями на формирование правильной осанки и общеукрепляющими. Последние следует подбирать, учитывая возраст больного ребенка.
При успешно проведенном лечении наблюдаются сдвиги: уменьшаются и исчезают неприятные ощущения при длительном стоянии и при ходьбе, нормализуется походка и восстанавливается правильное положение стоп.
Физические упражнения при плоскостопии
И. п. – лежа на спине:
1. Поочередно и вместе оттягивать носки стоп, одновременно приподнимая и опуская их наружный край.
2. Согнуть ноги в коленях, упереться стопами в пол. Развести пятки в стороны. Вернуться в и. п. После серии движений – расслабление.
3. И. п. то же. Поочередно и вместе приподнимать пятки.
4. Ноги согнуты в коленях, бедра разведены, подошвы ног соприкасаются друг с другом. Отводить и приводить пятки с опорой на пальцы ног.
5. Согнуть ногу в колене и положить ее на колено другой полусогнутой ноги. Вращать стопой в одну и другую сторону. Сменить ноги и выполнить то же другой ногой.
6. Скользящее движение стопой одной ноги по голени другой с одновременным обхватом голени. То же – другой ногой.
И. п. – сидя:
1. Ноги согнуты в коленях, стопы поставить параллельно друг другу. Приподнимать пятки вместе или по одной.
2. И. п. то же. Тыльное сгибание стоп вместе или попеременно.
3. И. п. то же. Приподнимание пятки одной ноги с одновременным тыльным сгибанием стопы другой.
4. Ноги выпрямлены в коленях. Сгибать и разгибать стопы.
5. Положить одну ногу на колено другой ноги. Вращать стопой в одну и другую сторону. То же упражнение – другой ногой.
6. Захватывать пальцами стоп мелкие предметы и перекладывать на другую сторону. То же упражнение – другой ногой.
7. И. п. – сидя на полу, скрестив ноги (по-турецки). Подогнуть пальцы стоп, наклоняя туловище вперед, встать с опорой на тыльную поверхность стоп.
8. И. п. – сидя на полу, ноги прямые, кисти рук в упоре сзади. Разводя колени, подтягивать стопы до полного соприкосновения ступней.
И. п. – стоя:
1. И. п. стоя. Стопы поставить параллельно друг другу, на расстоянии ширины ступни, руки поместить на пояс:
а) поднимать пятки обеих ног или каждой поочередно;
б) приподнимать с опорой на пятки пальцы обеих ног или каждой поочередно;
в) перекат с пятки на носок и обратно.
2. Полуприседания и приседания на носках, руки в стороны, вверх, вперед.
3. И. п. – стоя, стопы расположены паллельно. Перейти в положение стоя на наружных краях стоп.
4. И. п. – стоя, носки вместе, пятки врозь. Полуприседания и приседания с движениями рук.
5. И. п. – стоя, стопы параллельны, руки на поясе. Поочередно приподнимать пятки. Ходьба на месте, не отрывать пальцы ног от пола.
6. И. п. – стоя на гимнастической палке, стопы параллельны. Полуприседания и приседания в сочетании с движениями рук.
7. То же, стоя на рейке гимнастической стенки, держась за нее руками на уровне груди.
8. И. п. – стоя на гимнастической стенке с опорой на пальцы ног. Приподняться на носки и возвратиться в и. п.
9. И. п. – стоя на набивном мяче. Приседания в сочетании с движениями рук.
Упражнения во время ходьбы:
1. Ходьба на носках.
2. Ходьба на наружных краях стоп.
3. Ходьба с поворотом стоп.
4. Ходьба с поворотом стоп – носки внутрь, пятки кнаружи.
5. Ходьба на носках с полусогнутыми коленями.
6. Ходьба на носках с высоким подниманием обоих коленей.
7. Скользящие шаги со сгибанием пальцев.
8. Ходьба по ребристой доске.
9. Ходьба по скошенной поверхности, носки вниз.
10. Ходьба вверх и вниз по наклонной плоскости на носках.
Массаж при плоскостопии
Массаж способствует укреплению мышц свода стопы, снятию утомления, уменьшению боли. При помощи массажа (в комплексной терапии) можно восстановить функцию стопы и ее рессорные свойства.
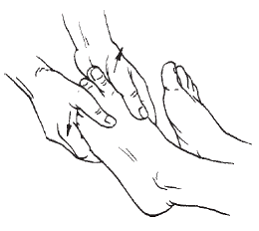
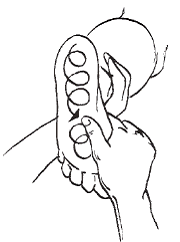
Рис. 11. Растирание стопы
Массаж проводится в положении пациента лежа на животе, затем на спине. Сначала массируют мышцы бедра, затем мышцы передней и задней поверхности голени, голеностопный сустав. Используют все приемы: поглаживание, растирание, разминание и вибрацию. Затем приступают к массажу стопы. Применяют следующие приемы: растирание (рис. 11), надавливание и сдвигание (рис. 12).
В заключение процедуры выполняют активные и пассивные движения стопой.
Рис. 12. Сдвигание
Продолжительность массажа – 10—15 минут. Курс лечения – 12—15 процедур. Рекомендуется проводить их через день.
Врожденная косолапость
Косолапостью называют одно из врожденных заболеваний опорно-двигательного аппарата, которое встречается довольно часто. Оно характеризуется приведением, супинацией стопы и ее подошвенным сгибанием. Данная деформация возникает в результате контрактуры мягких тканей стопы и развивается с годами. При длительной статической нагрузке на больную стопу усиливается патологическая супинация и приведение стопы, на тыльной поверхности стопы образуются натоптыши.
Лечение врожденной косолапости
Если косолапость диагностирована сразу после рождения ребенка и лечение начато в первые 3 – 4 недели, можно избавиться от нее, не прибегая к хирургическим методам. Дети такого возраста имеют мышцы и связки очень податливые и растяжимые, что позволяет достичь необходимой коррекции. Своевременное лечение обеспечивает нормальные условия роста и развития стопы, восстановление ее формы и функции.
Наилучшие результаты дает лечение с поэтапной коррекцией и последующим закреплением достигнутого положения при помощи гипсовой лонгетки. У детей старше 4 месяцев стопу фиксируют циркулярной гипсовой повязкой.
Дети старше 2 лет лечатся по методу этапно-сегментарной коррекции В. А. Штурма. В данном случае применяют гипсовую повязку, состоящую из двух частей, которые дают возможность проводить поэтапную коррекцию патологического положения стопы и пятки и последующую фиксацию сменяемой части повязки. В случаях запущенной косолапости требуется оперативное вмешательство.
Лечебная физкультура при косолапости
Основными задачами ЛФК при лечении косолапости являются создание физиологических предпосылок для нормального роста и развития стопы, восстановление нормальной функции стопы и закрепление результатов коррекции и, конечно, общеукрепляющее действие на организм.
Занятия гимнастикой, как и массажем, зависят от возраста ребенка. С детьми до 3 месяцев практикуют рефлекторные упражнения, выкладывают малышей на живот. Более усложненный комплекс рекомендуется детям старше 3 месяцев: повороты туловища с помощью, пассивные упражнения для рук и ног.
Специальные упражнения для стоп добавляют после снятия гипсовой повязки. Это могут быть отведения и приведения, супинации и пронации при обязательном сохранении исправленного положения стопы.
Лечебная физкультура для больных с врожденной косолапостью, которые подвергались хирургическому лечению, строится на тех же принципах, что и при любом оперативном вмешательстве. Она призвана обеспечить полноценную предоперационную подготовку, гладкое послеоперационное течение, восстановление в возможных пределах функции оперируемой стопы, а также развитие свойственной возрасту нормальной двигательной активности ребенка.
Массаж при косолапости
В возрасте до 3 месяцев назначают общий поглаживающий массаж туловища и конечностей. С 3-месячного возраста, после снятия гипса, проводят избирательный массаж мышц голени и стопы.
Массаж передненаружных мышц голени осуществляется с использованием всех приемов для того, чтобы повысить мышечный тонус. На внутренней и задней стороне выполняют поглаживания и вибрацию, стремясь расслабить мышцы.
Кривошея
Кривошеей называется деформация шеи, которая сопровождается неправильным положением головы с наклоном ее в сторону пораженной мышцы и поворотом в здоровую сторону. Такое положение головы обусловлено односторонним натяжением мышц и других мягких тканей шеи, искривлением или заболеванием шейного отдела позвоночника. Иногда голова к тому же бывает слегка выдвинута вперед.
Наиболее частой причиной возникновения кривошеи является внутриутробный порок развития грудино-ключично-сосцевидной мышцы, который выражается в недоразвитости мышечных волокон этой мышцы и замене части мышечной ткани соединительной (врожденная кривошея). Возможна кривошея и в результате повреждения мягких тканей шеи ребенка во время трудных родов. В любом возрасте кривошея может развиться при образовании рубцов на шее после ожогов, ран, воспалительных процессов.
Основной симптом врожденной кривошеи – фиксированный наклон головы в сторону пораженной мышцы. Затылок приближен к плечу с той же стороны, а подбородок приподнят и повернут в противоположную сторону. При кривошее, возникшей в результате рубцового процесса, наклон головы зависит от расположения и выраженности рубцов. Движения головы ребенка ограниченны, но безболезненны.
Выраженность признаков врожденной кривошеи зависит от площади поражения мышцы (чем больше площадь, тем заметнее деформация) и от возраста ребенка. В первую неделю жизни кривошею еще трудно распознать, но уже на 8 – 9-й день становится заметным утолщение и уплотнение пораженной мышцы в средней и нижней части, а через 3 – 4 недели обнаруживаются наклон и поворот головы. При нелеченой кривошее деформация шеи и поворот головы увеличиваются, лицо и череп становятся несимметричными. Грудино-ключично-сосцевидная мышца при пальпации тоньше и плотнее нормальной. На стороне поражения возможно укорочение трапециевидной и передней зубчатой мышц, что внешне проявляется как более высокое стояние лопатки и надплечья.
Нередко голова новорожденного бывает удлиненной формы и как бы сплюснутой с боков. Это изменение, будучи результатом родов, в дальнейшем исчезает. Однако такой ребенок лежит с постоянно отклоненной в сторону головой, что может подтолкнуть развитие кривошеи. По этой причине детям под затылок рекомендуется подкладывать мягкий ватный «бублик», для того чтобы их голова лежала прямо.
В раннем младенческом возрасте кривошею можно вылечить консервативным методом при помощи специальных ортопедических мероприятий, лечебной физкультуры и массажа.
Кроватку ребенка устанавливают, а его самого укладывают в ней так, чтобы пораженная сторона была обращена к источникам раздражения (свет, звук и пр.), но не к стене. Реагируя на звук или свет, ребенок поворачивает голову в сторону кривошеи. Можно повесить с этой стороны яркие игрушки.
У 6 – 7-месячных детей лечение кривошеи включает специальную фиксацию положения тела мешками с песком. Вес мешков – 4 – 6 кг. Требуется три мешка, при помощи которых фиксируется туловище ребенка и в правильном направлении отклоняется голова.
Детей в возрасте старше 7 – 8 месяцев лечат при помощи ватно-картонного воротника Шанца, который служит для удержания головы в нужном положении. Чем раньше начато лечение, тем успешнее оно будет.
У более старших детей деформация мышц становится заметнее, и требуется проведение лечебной гимнастики и массажа в большем объеме, но до 2-летнего возраста еще есть шанс добиться достаточной коррекции без оперативного вмешательства.
С 2 лет обычно назначают операцию.
Лечебная физкультура при кривошее
Лечебная гимнастика и массаж при кривошее необходимы для того, чтобы улучшить обменные процессы в пораженной мышце, способствовать уменьшению и ликвидации ее контрактуры, обеспечить компенсаторное увеличение тонуса мышц на здоровой стороне, предупредить деформацию головы и шеи, помогать нормальному психофизическому развитию ребенка.
Упражнения, входящие в комплекс лечебной физкультуры, подбираются индивидуально в зависимости от задач ЛФК и возраста конкретного ребенка.
Лечебную гимнастику начинают проводить при данном заболевании с месячного возраста. Дети такого возраста обладают рядом следующих безусловных двигательных рефлексов: разгибание спины при проведении двумя пальцами по обеим сторонам позвоночника, разгибание ног при щекотании подошвы и некоторые другие. Кроме того, у месячных детей физиологически преобладает тонус мышц-сгибателей над тонусом мышц-разгибателей.
Естественные особенности детского организма ограничивают выбор средств ЛФК. При кривошее применяют в основном рефлекторные движения. Активные упражнения дети делать еще не умеют, а из пассивных подбираются те, которые не увеличат еще более тонуса сгибательной мускулатуры.
Лечебная гимнастика проводится только после массажа. Она обеспечивает улучшение питания пораженной мышцы, способствует выравниванию тонуса мышц на обеих сторонах шеи и предупреждает развитие деформации головы и шеи.
Пассивные упражнения проводят, зафиксировав плечи ребенка. Инструктор (или мать после соответствующего инструктажа) обхватывает голову малыша ладонями, затем плавно и медленно поворачивает ее в сторону пораженной мышцы, после чего наклоняет голову ребенка в здоровую сторону.
Рефлекторное разгибание спины и отведение головы назад при проведении пальцами вдоль позвоночника выполняют, когда ребенок лежит то на правом, то на левом боку. Исправляющий эффект оказывает упражнение при проведении его на боку, противоположном стороне поражения. При выполнении этого упражнения голова наклоняется в здоровую сторону и поворачивается в сторону поражения, если инструктор стоит со стороны лица ребенка.
Боли малыш ощущать не должен. После каждого сеанса необходимо зафиксировать голову ребенка в достигнутом положении. Для этого к чепчику со здоровой стороны пришивают тесьму, которую прикрепляют булавкой к распашонке.
При поздней диагностике и лечении кривошеи у 7-месячных детей специальные занятия лечебной гимнастикой в поликлинике и домашняя физкультура проводятся ежедневно. Кроме специальных коррегирующих упражнений, в этом возрасте в комплекс ЛФК включают общеразвивающие упражнения, которые, разумеется, должны соответствовать возрастным возможностям ребенка. Если развитие некоторых двигательных навыков задерживается, лечебная гимнастика должна стимулировать их возникновение.
Лечебная физкультура при подготовке к операции способствует повышению иммунитета, созданию положительного эмоционального настроя. В то время, когда ребенок находится в гипсе, ЛФК предупреждает возникновение послеоперационных осложнений и развитие пневмонии, создает условия для быстрейшего заживления раны. Рекомендуются общеразвивающие упражнения в положении лежа, сидя и стоя, дыхательные упражнения в расслаблении и для формирования правильной осанки, малоподвижные игры.
Через 6 недель после операции гипсовая повязка заменяется воротником Шанца. С этого времени в занятия включают специальные упражнения, активные и пассивные, для тренировки мышц шеи, растяжения рубцов, избирательного укрепления мышц. Упражнения проводятся в положении лежа и сидя, с обязательной фиксацией плеч руками инструктора. Используют наклон головы и поворот ее в здоровую сторону, поворот головы в прооперированную сторону и разгибание шеи. Исправленное после занятий положение закрепляется съемным воротником Шанца.
В последующем в комплекс включают больше общеразвивающих упражнений, специальные упражнения с отягощением и сопротивлением, например в положении лежа с головой на весу. Кроме того, добавляют упражнения, которые способствуют предупреждению и исправлению компенсаторного искривления грудного отдела позвоночника.
Когда асимметрия мышечной тяги будет устранена, количество специальных упражнений уменьшают. В это время более необходимыми становятся упражнения на формирование правильной осанки.
Общеразвивающие симметричные упражнения для мышц шеи, спины, груди, брюшного пресса должны соответствовать возрасту ребенка.
Занятия лечебной гимнастикой после операции по поводу кривошеи продолжаются в течение года.
Массаж при кривошее
Консервативное лечение кривошеи, которое включает лечебную гимнастику и массаж, начинают с месячного возраста. Естественно, что массаж становится одним из важнейших средств лечения. Так как у детей 4-недельного возраста преобладает тонус сгибателей над тонусом разгибателей, выполняют массаж, который должен повлиять на состояние мышечной системы.
Массаж способствует улучшению лимфо– и кровообращения в грудино-ключично-сосцевидной мышце, ее расслаблению и стимуляции с противоположной стороны.
Ограничение подвижности мышц на пораженной стороне может быть уменьшено и постепенно ликвидировано при помощи приемов поглаживания и вибрации. Поглаживание выполняют подушечками пальцев по направлению от уха к ключице, после производят поколачивание подушечками пальцев в произвольном направлении. Завершают массаж пораженной стороны поглаживанием.
На здоровой стороне массаж делается, чтобы увеличить компенсаторный тонус мышц, поэтому здесь используют все массажные приемы. Сначала выполняют вводное поглаживание, спиралевидное растирание, снова поглаживание, легкое разминание пальцами обеих рук, заключительное поглаживание.
Расслабления мышц в массируемой области добиваются поворотом головы ребенка в нужную сторону.
В возрасте от 2 недель до 3 месяцев при кривошее выполняют:
1. Общий поглаживающий массаж верхних и нижних конечностей.
2. Массаж живота.
3. Массажные приемы (поглаживание и вибрация) на стороне поражения.
4. Массаж на здоровой стороне шеи.
5. Пассивные гимнастические упражнения (повороты и наклоны головы из исходного положения лежа на спине с фиксацией плеч).
6. Поглаживающий массаж грудино-ключично-сосцевидных мышц с обеих сторон.
7. Выкладывание на живот.
8. Общий поглаживающий массаж спины.
9. Рефлекторное ползанье.
10. Поглаживающий массаж спины и шеи.
11. Рефлекторное разгибание спины в положении на правом и левом боку.
12. Поглаживающий массаж живота.
13. Повторение специальных приемов массажа шеи.
14. Массаж и рефлекторные упражнения для стоп.
15. Поглаживающий массаж верхних и нижних конечностей.
Занятия по приведенной схеме проводятся 1 раз в день в течение 10—15 минут. Курс лечения – 15—20 сеансов. Рекомендуется проводить их ежедневно. Помимо занятий в лечебном учреждении, 3 – 4 раза в день родителям ребенка следует выполнять специальный массаж шеи и пассивные гимнастические упражнения. Продолжительность самостоятельной процедуры – 5 – 10 минут. Порядок ее проведения: поглаживающий массаж шеи с обеих сторон, поглаживание и вибрация на стороне поражения, поглаживание, растирание и разминание на здоровой стороне, в заключение поглаживание шеи с обеих сторон. Далее один из родителей становится у ног ребенка и прижимает его плечики к поверхности стола, а другой садится у головы ребенка и ладонями осторожно выполняет несколько раз плавные повороты головы ребенка в сторону пораженной мышцы и наклоны головы в здоровую сторону.
Детям от 7 месяцев до 2 лет проводят 20—25 сеансов массажа ежедневно с перерывом на 1 месяц.
Специальный массаж шеи дополняют массажем мышц лица на пораженной стороне, так как они бывают в некоторой степени атрофированы.
Через 6 недель после снятия гипса перед выполнением специальных гимнастических упражнений проводят расслабляющий массаж, который поможет сделать их менее болезненными. В данном случае массируют шею, спину и лицо.
Остеохондропатии
Остеохондропатиями называют некротические дегенеративные процессы в губчатых отделах эпифизов или ядрах их окостенения. Эпифиз – это суставный конец трубчатой кости. «Некроз» означает «омертвение». Заболевание проходит пять стадий: некроз, компрессионный или импрессионный перелом, фрагментация, восстановление, остаточные явления.
Причины возникновения остеохондропатий различны: это может быть усиленная механическая нагрузка, сильная одномоментная травма, микротравма, сосудистые и нервно-трофические расстройства, нарушения обмена веществ. Влияют на развитие болезни также механическое повреждение сосудов, тромбоз, эмболия с последующим нарушением кровоснабжения.
Остеохондропатии могут возникать в различных костях. Насчитывается более 20 видов этого заболевания. Характерна болезнь Келлера II, при которой болезненность второй плюсневой кости возникает вначале при нагрузке, а в последующем – при стоянии. Постепенно боль усиливается, возникает хромота. Кроме данного заболевания, в детском возрасте встречаются осте-охондропатия тазобедренного сустава (болезнь Легга – Кальве – Пертеса), апофизов тел позвонков (болезнь Шейерманна – Мау), тела одного позвонка (болезнь Кальве). Эти заболевания при отсутствии лечения приводят к значительной деформации опорно-двигательного аппарата.
У взрослых известна болезнь Дейчлендера, при которой происходит патологическая перестройка плюсневых костей. Болезнь возникает в результате чрезмерной нагрузки, обусловленной функциональной недостаточностью стоп и их деформацией, в частности при плоскостопии, шпорах, деформирующем артрозе суставов стоп и др. Заболевание характеризуется резкими болями в переднем отделе стопы и припухлостью. Предрасполагающими факторами являются перегрузка ног, связанная с профессией, ношение неудобной обуви и др. При ранней диагностике болезнь Дейчлендера можно вылечить.
Остеохондропатия тазобедренного сустава
Этому заболеванию подвержены в основном мальчики от 2 до 15 лет. Оно проявляется хромотой и болями в тазобедренном суставе и, особенно, в колене после длительной ходьбы. Наблюдается некоторое ограничение возможностей сгибания в пораженной конечности. Мышцы ягодиц, бедра и голени слегка атрофированы. Длина конечности обычно не изменена, но возможно ее небольшое укорочение за счет снижения высоты эпифиза и подвывиха бедра кверху или удлинение при локализации перестройки вблизи от ростковой зоны. При ощупывании сустава чувствуется болезненность. На ранних стадиях возникает ограничение подвижности в суставе. Диагноз подтверждается с помощью рентгенограммы.
Через 3 – 5 месяцев развития болезни уменьшается высота эпифиза, уплотняется его структура. Затем начинается его перестройка (фрагментация), в которой участвует и суставная впадина. Шейка, как правило, расширяется. Через 1 – 1,5 года активизируются процессы регенерации. В итоге головка восстанавливается, а впадина перестраивается. Своевременное энергичное лечение приводит к положительным результатам в 80% случаев.
Комплексное лечение остеохондропатии включает в себя лечебную физкультуру и массаж.
На острых I и II стадиях заболевания наблюдаются боли, заметная контрактура, поэтому лечебная физкультура способствует восстановлению общего тонуса организма больного ребенка, предупреждению гиподинамических явлений и осложнений болезни. Назначают общеразвивающие упражнения в соответствии с двигательным режимом, дыхательные упражнения. Упражнения в больном суставе в этот период не выполняют.
На III стадии процесса появляются первые признаки восстановления пораженного тазобедренного сустава. В дополнение к общеразвивающим используют активные упражнения в этом суставе (включая все возможные движения) с постепенно увеличивающейся амплитудой.
Начиная с IV стадии пациенту разрешается садиться. Упражнения становятся разнообразнее, больной выполняет большее их количество. Вводят специальные корригирующие упражнения для больной ноги, которые подготавливают ребенка к вставанию и ходьбе на костылях.
С наступлением V периода ЛФК призвана обеспечить полное восстановление функции пораженного сустава и добиться по возможности более полного совпадения суставных поверхностей. Движения выполняют по всем осям, вводят отягощение и сопротивление. При помощи гимнастики вырабатывают правильную походку. Физкультура должна способствовать восстановлению общей работоспособности.
Массаж при остеохондропатии тазобедренного сустава в I и II стадиях выполняют на грудной клетке для предупреждения застойных явлений, а в последующем – на пораженной конечности, тазобедренном суставе и ягодице. Массаж должен способствовать улучшению трофики тканей, укреплению мышц, уменьшению болезненности. Он производится в качестве подготовительного перед выполнением лечебных физических упражнений.
Остеохондропатия апофизов тел позвонков
Апофизы – это отростки кости. В данном случае речь идет о юношеском кифозе, которым страдают мальчики от 10 до 16 лет.
Остеохондропатия может быть нераспространенной, т. е. захватывать не больше 3 – 4 позвонков, и распространенной, при которой поражается более 4 позвонков.
Выделяют 4 стадии заболевания: 1) тела позвонков и соответствующие апофизарные кольца приобретают неправильные контуры, что видно на рентгенограмме; 2) происходит фрагментация позвонков и их остеопороз; 3) развивается клиновидная деформация; 4) стадия восстановления (остеопороз уменьшается и исчезает). Деформация позвоночника становится устойчивой, если ее своевременно не лечить.
Главный признак заболевания – кифотическая деформация позвоночника. При локализации болезни в грудном отделе значительно увеличивается грудной кифоз; если поражен поясничный отдел, сглаживается поясничный лордоз.
Умеренные боли в спине возникают при физических нагрузках, отмечается быстрая утомляемость. Замечено, что заболевают мальчики, которые опережают в росте своих ровесников. Часто болезнь возникает после спортивных перегрузок.
Кроме характерной деформации, наблюдается напряжение мышц спины. На I и II стадиях можно исправить имеющуюся деформацию, в III и IV кифоз закрепляется. В III стадии деформация позвонков увеличивается, возникают грыжи Шмоля и остеопо-роз. В процесс вовлекаются межпозвоночные диски, межпозвоночная щель сужается. На IV стадии при правильном лечении форма позвонков улучшается, уменьшается остеопороз, восстанавливаются межпозвоночные диски, полностью или частично ликвидируются грыжи Шмоля. Остеопороз уменьшится и без лечения, но форма тел позвонков не восстановится, как и межпозвоночные диски. Нелеченая остеохондропатия апофизов тел позвонков приводит к стойкой деформации позвоночника.
Лечение длительное, поэтому проводить его лучше в стационарах санаторного типа. Дети размещаются в специальных реклинирующих гипсовых кроватках. В значительной мере терапевтический успех определяется применением лечебной физкультуры и массажа.
В задачи лечебной физкультуры входит создание мышечного корсета для исправления имеющейся деформации и формирования правильной осанки, а также стимуляция восстановительных процессов в тканях, предупреждение атрофии мышц, повышение иммунитета и улучшение эмоционального состояния больного ребенка.
На I—III стадиях упражнения выполняют в положении лежа. Они подбираются с учетом характера поражения позвонков и степени деформации. Рекомендуются общеразвивающие на все группы мышц, дыхательные упражнения, упражнения на координацию. При их выполнении необходимо следить за сохранением выпрямленного положения грудного отдела позвоночника.
Специальные упражнения направлены в основном на укрепление мышц-разгибателей спины. Они к тому же улучшают окислительно-восстановительные процессы в позвоночнике и способствуют скорейшему выздоровлению. Их выполняют в исходном положении лежа на животе с постепенным увеличением нагрузки. Лежа на спине, укрепляют мышцы брюшного пресса. Нельзя включать упражнения, способствующие увеличению грудного кифоза.
В этот период показан избирательный массаж спины.
Для подготовки больных к вставанию в конце III периода вводятся упражнения в исходном положении стоя на четвереньках.
В IV периоде лечебной гимнастикой можно заниматься в санатории или поликлинике. В комплекс нельзя включать упражнения, связанные со сгибанием позвоночника в саггитальной плоскости кпереди, чтобы не допустить дополнительной деформации тел и дисков позвонков. После того как больному разрешат вставать, особенно если он должен будет носить корсет, занятия лечебной физкультурой проводятся еще интенсивнее, не менее 1,5 – 2 часов в день. Сидеть будет позволено не раньше чем через 9 – 12 месяцев после выписки из больницы.
На данном этапе физкультура должна решить следующие задачи: закрепить достигнутую коррекцию, нормализовать функции опоры и движения позвоночника, восстановить и нормализовать двигательные навыки, соответствующие возрасту ребенка, сформировать и закрепить навык правильной осанки, а также повысить иммунные силы организма, физическую работоспособность и подготовить ребенка к нормальной жизни.
Большое значение имеют общеразвивающие упражнения, которые выполняются из разных исходных положений, при этом могут использоваться дополнительные приспособления, снаряды. Полезно включать в комплекс ЛФК прикладные упражнения. Ряд упражнений должен способствовать восстановлению и тренировке боковой подвижности позвоночника, подвижности назад. Наклоны вперед применяются редко и только за счет тех отделов позвоночника, которые не поражены болезнью.
Массажу при остеохондропатии апофизов тел позвонков подвергается грудная клетка на начальных периодах лечения, а на III и IV периодах – спина.
Остеохондропатия тела одного позвонка (болезнь Кальве)
В отличие от заболевания, описанного выше, в данном случае поражается только один позвонок, но захватывается все его тело и часто возникает некроз. После некроза наступает компрессионный перелом, за которым следует восстановление. Стадия фрагментации при данном заболевании отсутствует.
Болезнь проявляется болями в спине или болями опоясывающего характера, которые иногда отдают в переднюю брюшную стенку. При пальпации остистых отростков в месте поражения ощущается боль. Обнаруживается напряженность мышц спины и сглаженность бороздки, которая проходит по остистым отросткам. Один или два остистых отростка могут выступать. Межпозвоночные диски не деформированы.
Лечение болезни Кальве включает в себя использование гипсовой кроватки, реклинацию кифоза, физиотерапию, лечебную гимнастику и массаж.
Лечебную физкультуру назначают с первых этапов лечения. Она помогает создать мышечный корсет, улучшить трофику тканей и способствует регенерации пораженного позвонка. ЛФК необходима, чтобы предупредить или уменьшить возникшую деформацию позвонка, улучшить общее состояние организма и состояние его отдельных органов и систем.
В методике ЛФК различают 4 периода: в I и II полностью исключается осевая нагрузка на позвоночник, в III осуществляется плавный переход к осевой нагрузке, в IV периоде разрешается полная осевая нагрузка на позвоночник.
Использование исходных положений лежа на спине, на животе, стоя на четвереньках, стоя и сидя зависят от места поражения, периода патологического процесса и назначаются врачом.
Массаж передней поверхности грудной клетки в первые периоды способствует улучшению общего состояния организма, стимулирует обменные процессы. Начиная с III периода проводят массаж спины.
Массаж при ушибах
Массаж способствует усилению крово– и лимфообращения, активизирует обменные процессы в зоне повреждения, уменьшает ощущение болезненности, ускоряет рассасывание гематом, помогает восстановить подвижность поврежденного сустава или другой части тела.
В первые 2 – 3 дня при проведении массажа применяют отсасывающую методику, которая заключается в том, что все приемы проводятся выше места ушиба, чтобы усилить отток крови от него. Сначала производят поглаживание по току лимфы, затем растирание, нежное разминание, лабильную непрерывистую вибрацию.
С 4 – 5-го сеанса показан массаж непосредственно места повреждения. Приемы и их дозировка подбираются индивидуально в зависимости от состояния места ушиба и реакции больного на массаж. Обычно применяют плоскостное круговое и обхватывающее поглаживание по ходу лимфы, растирание подушечками пальцев, легкое разминание, непрерывистую лабильную вибрацию. Ударные приемы в месте ушиба, разумеется, применять не следует.
Продолжительность одного сеанса – 15—20 минут. Курс лечения – 5 – 10 процедур. Рекомендуется проводить их ежедневно. При незначительных повреждениях массаж в месте ушиба можно проводить сразу. В более тяжелых случаях упражнения показаны с 3 – 4-го сеанса.
Массаж при миозитах
Главный симптом острого миозита – боли при движениях в мышцах, которые подвергались наибольшей перегрузке, особенно нехарактерной для данной группы мышц. Мышцы становятся плотными. Движения часто ограниченны.
При миалгиях мышцы отечно набухают. Возникает боль ломящего, стреляющего характера. В мышечной ткани образуются валикообразные утолщения. Мышцы становятся напряженными. Хронические формы миалгии осложняются явлениями фибромиозита и миогелезы (в них образуются узловатые уплотнения, становится невозможно расслабить мышцы).
Процедура способствует улучшению кровообращения, рассасыванию отека, обезболиванию, усиливает тканевый обмен, ускоряет восстановление функции мышцы. Массаж проводится на максимально расслабленных мышцах. Сначала массируют область выше болезненного места. Используют все приемы: поглаживание, растирание, разминание, вибрацию. Затем выполняют нежный массаж поврежденного участка. Хорошо сочетать его с согревающими физиопроцедурами.
По мере выздоравливания массаж болезненного участка делают интенсивней. Рекомендуется особое внимание уделять самым болезненным точкам. В завершение выполняют плоскостное поглаживание (рис. 13) и растирание.
Рис. 13. Плоскостное поглаживание спины
Длительность массажа – 10—15 минут. Курс лечения – 5 – 8 сеансов. Проводят их ежедневно или через день.
Массаж при ожогах и отморожениях
Массажному воздействию подвергают поврежденную область после полной эпителизации и в период рубцевания.
Массаж активизирует лимфо– и кровоток, способствует рассасыванию рубцов, улучшает подвижность, уменьшает боль, стимулирует восстановительные процессы в поврежденных тканях, повышает иммунитет.
Начинают массаж с поглаживания и растирания области вокруг места повреждения. Затем приступают к поглаживанию и растиранию непосредственно области повреждения (рубца). Рекомендуется использовать следующие приемы: пиление, щипцеобразное поглаживание, растирание, разминание, сдвигание и растяжение, надавливание, лабильная непрерывистая вибрация (рис. 14). Через некоторое время можно ввести прерывистую вибрацию: пунктирование, поколачивание пальцами, а также встряхивание всей конечности или сотрясение всего тела.
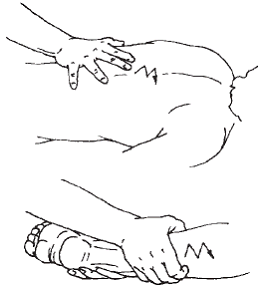
14. Лабильная непрерывистая вибрация
Продолжительность процедуры зависит от площади повреждения, его месторасположения и степени нарушения функций. Курс лечения – 10—15 процедур. После перерыва в 1 месяц или несколько дней показан повторный курс – 7 – 10 сеансов. Массаж выполняют ежедневно или через день.
Подготовка ампутационной культи к протезированию
Формирование культи требует длительного времени – до 15 месяцев. Массаж и лечебная гимнастика помогают ускорить этот процесс. Приступать к массажу можно после снятия операционных швов. Выполнять массаж можно при наличии гранулирующей поверхности, если нет признаков воспаления.
Продолжительность первых сеансов – 5 – 10 минут, затем ее постепенно увеличивают до 15—20 минут. Выполняют поглаживание, растирание, нежное разминание, вибрацию.
Не разминают область вблизи операционного шва до тех пор, пока он не окрепнет (приблизительно в течение недели).
Если после ампутации образовались рубцы, при массаже они подвергаются сдвиганию, растиранию, щипцеобразному разминанию, надавливанию, легкой вибрации.
Чтобы культя могла служить опорой, ее конец массируют с помощью ударных приемов: пунктирования, поколачивания, рубления, а также надавливания.
В завершение производят активные и пассивные движения в суставах, встряхивание.
Курс массажа – 10—12 сеансов. Проводят процедуры ежедневно.
Массаж при заболеваниях и повреждениях сухожилий
Чаще всего сухожилия повреждаются по причине повторных микротравм, которые приводят к постоянному раздражению мест прикрепления сухожилий к кости и зоны скольжения сухожилий.
При повреждении сухожилий возникает тупая боль в местах их прикрепления, которая обостряется во время движения в суставе.
Паратенонит
Паратенонитом называется воспалительное заболевание околосухожильной клетчатки. Длительная тяжелая физическая или спортивная нагрузка иногда приводит к частым надрывам отдельных волокон и окружающей клетчатки сухожилия и в результате к паратенониту. У больного возникает чувство неловкости, боль при некоторых движениях. Паратенонит часто встречается в области пяточного сухожилия, тыла стопы, в нижней трети передней поверхности кисти или предплечья. Область сухожилия становится припухлой, по ходу сухожилия образуется много узловатых уплотнений, болезненных при пальпации. Кожа становится повышенно-потливой. Подвижность ограниченна.
Нелеченый паратенонит становится хроническим и характеризуется ноющими болями, наличием муфтообразных болезненных утолщений.
Массаж при паратеноните
Усиливает крово– и лимфообращение, снимает симптомы воспаления, устраняет припухлость, обезболивает, способствует восстановлению подвижности. Предварительно выполняют массаж вышележащей области с использованием всех приемов: поглаживания, растирания, разминания, непрерывистой вибрации. Затем массируют суставную сумку по ходу лимфы, применяя круговые поглаживания, растирания пальцами, разминания.
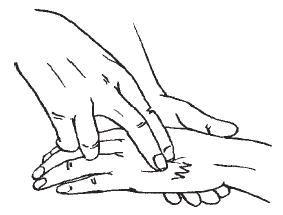
Рис. 15. Надавливание
В болезненной области выполняют щипцеобразное поглаживание, растирание, надавливание (рис. 15), сдвигание, растяжение, непрерывистую вибрацию, которые чередуют с обхватывающим поглаживанием.
В завершение выполняют пассивные движения в суставе.
Длительность процедуры – 10—15 минут. Курс лечения – 12—15 сеансов.
Тендовагинит
Это заболевание сухожильных влагалищ, к которому также приводят физические перегрузки. На оболочках, выстилающих внутреннюю поверхность сухожильных влагалищ, появляются точечные кровоизлияния, возникают отечность и асептическое воспаление. Наиболее часто заболевание локализуется на разгибателях стопы и сгибателях кисти.
Массаж при тендовагините
При остром тендовагините массаж противопоказан. Хронические формы заболевания допускают использование массажа.
Массаж обезболивает, улучшает крове– и лимфоток, ускоряет восстановление подвижности в суставе.
Сначала выполняют массаж вышележащего участка (голени, например, если патологический процесс происходит в стопе), при этом все приемы (поглаживание, растирание, разминание и вибрация) осуществляются по ходу тока лимфы. Массажные движения носят преимущественно обхватывающий характер. Затем переходят к массажу мест прикрепления сухожилий. Используют следующие приемы: щипцеобразное поглаживание, растирание, разминание, надавливание. В заключение выполняют обхватывающие поглаживания по направлению к ближайшему лимфоузлу.
Длительность процедуры – 5 – 10 минут. Курс лечения – 7 – 10 сеансов. Проводят массаж 2 – 3 раза в день.
Тендинит
Это заболевание сухожилия, которому предшествуют длительные и интенсивные физические нагрузки. При заболевании ткани сухожилия дегенерируют, само сухожилие истончается. Возникают боли.
Массаж при тендините
Массаж обезболивает, улучшает лимфо– и кровоток, питание тканей, ускоряет восстановление утраченных функций. Вначале массируются проксимальные отделы конечностей. Применяют плоскостное и обхватывающее поглаживание, растирание, разминание, в том числе продольное, непрерывистую вибрацию и сотрясение. На сухожилии выполняют щипцеобразные приемы по направлению тока лимфы.
Длительность сеанса – 10 минут. Курс лечения – 7 – 10 сеансов ежедневно.
Массаж при заболеваниях и повреждениях надкостницы
Периартрит
При периартрите поражаются места прикрепления сухожилий к кости вблизи сустава. Заболевание возникает в коротких и широких сухожилиях, которые испытывают наибольшую нагрузку и подвергаются существенному натяжению. При периартрите происходят дегенеративно-дистрофические процессы с элементами воспаления.
Причины возникновения периартрита: частые микротравмы, переохлаждение, внезапное перенапряжение.
Заболевания обычно бывают односторонними. Болезненность ощущается ночью. Обостряет боль лежание на пораженной стороне. Боль локализуется в местах прикрепления сухожилий.
Наиболее распространены плечелопаточный пери-артрит, периартрит локтевого, лучезапястного, коленного суставов.
Массаж при периартрите
Массаж обезболивает, снимает воспаление, питает ткани, улучшает лимфо– и кровоток, ускоряет восстановление подвижности в пораженном суставе.
Выполняют массаж области, расположенной выше пораженного сустава. Движения (поглаживание, растирание, нежное разминание (рис. 16), непрерывистая вибрация) направлены по ходу тока лимфы. Далее массируют больное место с использованием приемов растирания, плоскостного поглаживания, при этом особое внимание уделяется местам прикрепления сухожилий, сухожильным влагалищам, суставным сумкам.
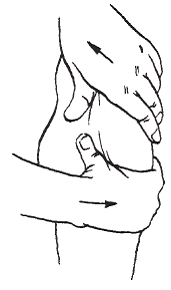
Рис. 16. Продольное разминание
Например, массаж при периартрите коленного сустава начинают с бедра, тазобедренного сустава, ягодичных мышц. После этого выполняют массаж мышц голени и только затем массируют сам коленный сустав. Массаж завершают пассивными движениями в пораженном суставе.
Длительность процедуры – 10—15 минут. Курс лечения – 10—12 сеансов. Проводят 1 – 3 процедуры в день.
Периостит
Периоститом называется асептическое воспаление надкостницы с частичным вовлечением в процесс кости в местах прикрепления к ней мышц, сухожилий, связок. Заболевание вызывается надрывом отдельных коллагеновых волокон и микроизлияниями в надкостницу.
Наиболее подвержена заболеванию область костей голени. Течение болезни может быть подострым или хроническим. На передней поверхности голени возникают кратковременные ноющие, пульсирующие боли. Резкая боль ощущается при пальпации.
Массаж при периостите
Массаж обезболивает, способствует уменьшению воспаления.
Выполняют массаж бедра и голени, используя следующие приемы: все виды поглаживания, растирание, разминание (надавливание, сдвигание и растяжение, щипцеобразное разминание). На месте поражения применяют приемы периостального массажа. Воздействуют также на самые болезненные точки. При массаже обязательно учитывается реакция больного.
Длительность процедуры – 5 – 10 минут. Курс лечения – 10—12 сеансов. Допускается проводить до 3 сеансов в день. В том случае, если больной выполняет самомассаж, можно использовать рассасывающие мази: венорутон, васкулярин, бутадион.
Массаж при эпикондилитах
Причиной возникновения эпикондилитов является расстройство кровообращения в плечевом или локтевом суставе. Эпикондилит локтевого сустава называется еще «локоть теннисиста». При заболевании происходят надрывы в надмыщелке и перенапряжение мышц с недостаточностью их кровоснабжения. Эпи-кондилит проявляется болями в области надмыщелка, ограничением подвижности в суставе, слабостью и утомляемостью.
Массаж обезболивает, способствует уменьшению воспалительных явлений, ускоряет восстановление подвижности в суставе.
Непосредственно сустав при данном заболевании массировать нельзя.
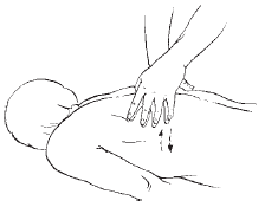
Рис. 17. Граблеобразное поглаживание
Сначала выполняют успокаивающий массаж в воротниковой зоне, на уровне сегментов D2 – С4. Возможно использование приемов сегментарного массажа: сверления, пиления, воздействия на ткани между остистыми отростками позвонков. Далее массируют трапециевидные мышцы и широчайшие мышцы спины. Применяют граблеобразное поглаживание (рис. 17), растирание, разминание, вибрацию. Затем нежно, с учетом реакции больного, массируют боковую поверхность шеи, надплечья и сустава. Отдельно массируются дельтовидная и грудная мышцы. Массаж должен быть расслабляющим, если эти мышцы напряжены. В таком случае используют поглаживание и лабильную непрерывистую вибрацию. В завершение выполняют несколько активных движений и встряхивание.
Длительность процедуры – 10—15 минут. Курс лечения – 7 – 10 сеансов. Рекомендуется проводить массаж через день.
Массаж при заболеваниях и повреждениях позвоночника
При некоторых заболеваниях и повреждениях позвоночника (сдавление нервных корешков в результате сужения межпозвоночных отверстий, выпячивания, выпадения межпозвоночных дисков, нарушения суставно-сумочного аппарата позвонков, невралгии, невриты, периартриты, эпикондилиты, спондилиты, пояснично-крестцовые боли, ишиалгия, прострел и пр.) назначают сегментарный массаж.
Противопоказанием являются доброкачественные и злокачественные новообразования, остеомиелиты, деформации позвоночника, при которых массаж переносится болезненно.
Положение пациента – лежа на животе. Массируют область спины, таз и затылок. Направление движений снизу вверх. Сначала выполняют плоскостное поглаживание вдоль позвоночника, затем поочередно производят поясные поглаживания от поясничного отдела до шейного. После этого приступают к сегментарному массажу, используя следующие приемы: сверление, воздействие между остистыми отростками позвонков, пиление в паравертебральной области, обработка окололопаточных областей, реберных дуг и подвздошных гребней.
Положение пациента – лежа на спине. Массируют переднюю часть грудной клетки. Движения направлены по ходу тока лимфы. Массируют межреберья. В заключение производят сотрясение.
При массаже могут появиться неприятные ощущения в области сердца. Чтобы устранить их, следует помассировать левый край грудной клетки. Появляющиеся иногда при массаже неприятные ощущения в области желудка устраняются массированием нижнего края грудной клетки слева по направлению от мечевидного отростка к левому подвздошному гребню.
Проводят 6 – 8 сеансов через день. Можно сочетать сегментарный массаж с другими видами.
Специальные приемы сегментарного массажа типа перемещения можно включать с 4 – 5-го сеанса, ориентируясь на состояние и восприимчивость больного.
Перед началом сеанса следует проверить, не исчезли ли рефлекторные изменения в сегментах. Если рефлекторных изменений не осталось, то не надо проводить больше 5 процедур.
Продолжительность массажа – 20—25 минут.
Заболевания и повреждения суставов
Сегментарный массаж рекомендуется при повреждениях суставно-связочного аппарата, вывихах, ушибах суставов, повреждениях менисков, болезни Гоффа, артрозах, артритах, травматических бурситах и др. Такой же массаж можно проводить при плоскостопии.
Противопоказанием являются тяжелые формы повреждения костей и суставов, которые сопровождаются обширными гематомами, отечностью, повышением температуры, а также хронические формы остеомиелита, инфекционные неспецифические заболевания суставов в острой стадии, туберкулез костей и суставов, воспалительные процессы в мягких тканях, новообразования костей, суставов, общие инфекции.
Артроз
Артроз – это хроническое заболевание суставов. Вследствие дистрофии суставного хряща происходит сглаживание контуров суставов, небольшая атрофия ближайших мышц, уменьшение подвижности в суставе. Уплотнения обнаруживаются в околосуставных тканях. При движении суставы хрустят. Болезненные точки можно найти в области живота и проекции сердца.
Артрозы обычно развиваются в крупных суставах: коленном, тазобедренном, голеностопном; более редко они возникают в мелких суставах, например в суставах позвоночника. Артрозом суставов позвоночника страдают танцоры, спортсмены, машинистки, водители дальних рейсов.
Массаж обезболивает, предупреждает прогрессирование процесса дегенерации, способствует общему оздоровлению, улучшает подвижность в суставе.
При деформирующем артрозе коленного сустава сначала массируют бедро больной ноги по направлению снизу вверх с использованием приемов поглаживания, растирания, разминания и вибрации. Затем выполняют массаж мышц голени. После этого приступают к воздействию на коленный сустав. Выполняют круговые, плоскостные, щипцеобразные поглаживания, различные виды растираний. В болезненных местах массаж выполняют нежно и легко.
Продолжительность сеанса – 15—20 минут.
Рис. 18. Пассивные движения в локтевом суставе
При артрозе локтевого сустава сам сустав массировать нельзя. Выполняют массаж шейного и грудного отделов позвоночника, области надплечий, плеча, предплечья. Приемы: поглаживание, растирание, разминание, вибрация. В завершение выполняют активные и пассивные движения (рис. 18).
Длительность массажа – 10—15 минут. Курс лечения – 10—12 процедур. Массаж проводят через день.
Артрит
Артритом называется воспаление сустава. Моноартрит – это поражение одного сустава, полиартрит – нескольких. Заметные изменения происходят в суставе, оболочке, костях, капсуле, связках. В результате подвижность сустава значительно уменьшается, а в тяжелых случаях отсутствует.
Массаж проводится в положении больного лежа при артритах нижних конечностей и сидя в прочих случаях. Сначала выполняют все приемы классического массажа в паравертебральных зонах на уровне сегментов D2 – С4 (при артрите суставов верхних конечностей) или на уровне S4-1 – D11 (при артрите суставов нижних конечностей). Далее массируется область ниже пораженного сустава и симметричная ей область на здоровой конечности. После этого производят массаж больного сустава, особое внимание уделяют сухожилиям, околосуставным тканям, сухожильным влагалищам, суставным сумкам.
В завершение производят максимально возможные пассивные и активные движения.
Продолжительность сеанса для верхней конечности – 10—15 минут, для нижней – 20—25 минут. Курс лечения – 10—12 сеансов. Массаж рекомендуется проводить через день.
Бурсит
Бурсит – это заболевание синовиальных сумок, расположенных между выступами костей и мышц, сухожилий, фасций, между кожей и другими тканями, которые подвергаются трению при движении. Хронический бурсит характеризуется ограниченной припухлостью на передней поверхности и болезненными ощущениями при надавливании.
Массаж уменьшает боль, действует противовоспалительно, улучшает подвижность сустава.
При бурсите локтевого сустава массируют шейный и грудной отделы позвоночника с применением всех приемов классического массажа. Затем выполняют массаж мышц плеча. Локтевой сустав прорабатывают более тщательно с наружной поверхности, выполняют круговое поглаживание, прямолинейное и круговое растирание, щипцеобразное разминание, надавливание. Заканчивают пассивными движениями в суставе.
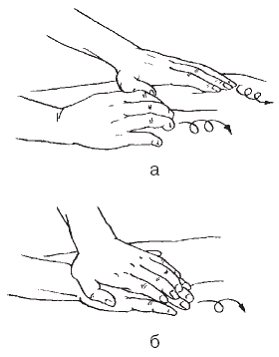
Рис. 19. Спиралевидное растирание: а – без отягощения, б – с отягощением
При локализации бурсита в области коленного сустава массируют мышцы бедра, область надколенника. Используются следующие приемы: поглаживание, спиралевидное растирание (рис. 19), разминание, надавливание, сдвигание, растяжение, непрерывистую вибрацию. Затем производят массаж мышц голени. После чего массируют коленный сустав. Выполняют несколько пассивных и активных движений.
Время массажа – 10—15 минут. Курс лечения – 10—12 сеансов. Массаж назначают через день.
Болезнь Гоффа
Так называется гиперплазия жировой ткани под наколенником. Для заболевания характерна небольшая боль при движении и надавливании, припухлость по сторонам связки надколенника. Заболеванию подвержены спортсмены. С течением времени происходит замена жировой ткани соединительной.
Массаж улучшает питание мышц, уменьшает боль, ускоряет восстановление подвижности сустава, предупреждает прогрессирование заболевания.
Массируют бедро и голень (все приемы), затем сам сустав (преимущественно поглаживание и растирание). Заканчивают пассивными движениями.
Массаж при переломах верхних конечностей
Массаж усиливает лимфо– и кровоток, обезболивает, способствует рассасыванию гематом, улучшает питание поврежденных тканей, ускоряет образование костной мозоли, предупреждает атрофию мышц и тугоподвижность в соседних суставах, ускоряет восстановление функции поврежденной конечности.
Массаж производят при наличие гипсовой иммобилизации или скелетного вытяжения. В первом случае пациент может находиться в положении сидя или лежа на спине.
На первых сеансах массируют верхнегрудной отдел в области D4 – C2 в местах выхода нервных окончаний с левой и правой стороны. Возможно использование вибромассажеров, с помощью которых иногда воздействуют и через гипсовую повязку. Вибромассаж проводится по направлению от кисти к плечу (снизу вверх). Полезно массировать зону, симметричную пораженной, при этом можно использовать все приемы.
Через 7 – 10 дней, если нет противопоказаний, можно вырезать окно в гипсе и через него осуществлять пунктирование, штрихование. Также применяется вибромассажер.
При использовании клеевого или скелетного вытяжения на 2 – 3-й день после перелома начинают массаж неповрежденной конечности. В завершение выполняют активные движения. Продолжительность процедуры – 15—20 минут. Проводят массаж ежедневно.
Рис. 20. Строгание
Поврежденную конечность массируют выше или ниже перелома в зависимости от его локализации. Воздействуют на доступные части тела, используя следующие массажные приемы: поглаживание, растирание, штрихование, строгание (рис. 20), прерывистая вибрация. Время массажа увеличивают до 25—30 минут.
Необходимо следить за состоянием мышечного тонуса, избегая спазма отдельных мышц. Если мышечный тонус повысился, необходимо выполнить несколько расслабляющих приемов и сократить продолжительность воздействия.
Массаж при переломах нижних конечностей
Массаж улучшает функцию органов дыхания и служит профилактическим средством против застойных явлений в легких, повышает тонус кишечника, улучшает лимфо– и кровоток в брюшной полости и органах малого таза, позволяет сохранить подвижность в суставах, улучшает питание тканей нижних конечностей.
В период гипсовой иммобилизации или вытяжения производят массаж груди с использованием всех приемов. При отсутствии внутреннего кровотечения выполняют массаж живота (легкое поглаживание, растирание, нежное разминание, пунктирование). На нижних конечностях выполняют все приемы массажа по отсасывающей методике. Особое внимание уделяют суставам. Выполняют возможные движения в суставах.
Длительность сеанса – не более 15 минут. Массаж проводят ежедневно.
Массаж после снятия гипса или прекращения вытяжения в первые дни применяется осторожно и не слишком долго, чтобы не вызвать кровоизлияния, усиления боли или увеличения отечности тканей.
Начинают процедуру приемами сегментарно-рефлекторного массажа в пояснично-крестцовой области. Затем массируют здоровую конечность, а за ней (по отсасывающей методике) – пораженную. Последнее предполагает воздействие сначала на вышележащий участок, затем – на нижележащий. Используют поглаживание, растирание, разминание и вибрацию. Движения направлены по току лимфы. В месте поражения применяют спиралевидное поглаживание и растирание. Ориентируясь на реакцию больного, можно применять прерывистую вибрацию. Сухожилия массируются с использованием следующих приемов: поглаживание, растирание, разминание. На суставах обрабатываются точки. Рекомендуются пассивные движения. В завершение процедуры производят общие обхватывающие поглаживания, встряхивание, сотрясение конечности.
Продолжительность сеансов постепенно увеличивается с 7 – 10 минут до 25—30. Курс лечения – 15—20 процедур. Необходимо сочетать массаж с занятиями лечебной физкультурой. В дальнейшем можно назначать гидромассаж.
Массаж при переломах позвоночника
Переломы позвоночника – это самые тяжелые травмы. Особенно опасны они в том случае, когда сопровождаются сдавлением или повреждением спинного мозга, которое может привести к развитию парезов, параличей, потере чувствительности ниже места повреждения. При подобных травмах иногда происходят нарушения актов дефекации и мочеиспускания. У мужчин очень часто возникает импотенция. У больных образуются труднозаживающие пролежни.
При небольшой травме (ушиб, легкое сдавливание) патологические явления быстро исчезают.
При переломах позвоночника производят массаж грудной клетки, спины, живота и конечностей.
На грудной клетке выполняют поглаживание, растирание, разминание больших грудных мышц, несильные ударные приемы. На спине применяют поглаживание и растирание. Живот и конечности массируют с использованием всех приемов. Рекомендуются пассивные движения. При парезах необходимо выполнять активные упражнения для паретичных мышц.
Длительность сеанса – 10—20 минут. Курс лечения – 10—12 сеансов. Массаж выполняют ежедневно или через день в течение подострого периода травмы.
| Назад | Оглавление | Далее |