Медицинская реабилитация
Глава 9. Грыжа межпозвонкового диска
Под грыжей межпозвонкового диска принято понимать выпячивание элементов диска в просвет позвоночного канала, приводящее к компрессии (сдавлению) спинного мозга и/ или спинальных элементов. Необходимо обратить внимание на локализацию грыжевого выпячивания: в протает канала (не пугать с грыжей Шморля, при которой грыжевое выпячивание происходит в тело смежного позвонка, не имеет никаких клинических проявлений и обнаруживается чаще как рентгенологическая находка).
В этой книге тема грыжи межпозвонкового диска вынесена в отдельную главу (по сути, это разновидность стеноза позвоночного канала) по нескольким причинам. В первую очередь, из-за сложившихся стереотипов, сформировавшихся за многие десятилетия на базе публикации в 1934 г. работы J. W. Mixter et J. S. Barr и изложенной в ней концепции о грыже диска. Теория грыжи диска являлась доминирующей в возникновении болей в спине и генерации неврологической симптоматики. Дискогенная природа пояснично-крестцового радикулита стала общепризнанной. Число оперативных вмешательств по поводу грыж межпозвонковых дисков росло просто катастрофически, достигая, по сообщениям зарубежных хирургов, четырехзначных чисел. При этом положительного результата удалось добиться, по разным источникам, от 50 до 70% случаев, в результате того, что не все клинические проявления дегенеративно- дистрофического процесса, происходящего в позвоночнике, можно объяснить только патологией межпозвонкового диска. Кроме того, по данным современных исследований, грыжи дисков — достаточно распространенное явление, но жалобы на какие-либо страдания в связи с этим встречаются достаточно редко. Это удалось доказать при помощи МРТ, проведенной среди тех, у кого не болела спина. Результаты впечатляют: в возрасте до 60 лет повреждения одного или нескольких дисков отмечены примерно в 20% случаев, а после 60 лет — у каждого третьего, при этом — никаких жалоб.
Грыжи дисков были выявлены у 80% исследуемых. Здесь необходимо заметить: в данном случае имеются в виду протрузии дисков, о которых пойдет речь ниже. В последнее время широко рекламируются мануальные лжетерапевты, костоправы, остеопаты и разного рода «народные целители», которые смело и уверенно продиагностируют вам грыжу диска, «вправят» ее и «исцелят» вас.
Аксиома. Грыжу межпозвонкового диска нельзя вправить надавливанием пальцами рук, бесконтактным массажем щи при помощи заклинаний.
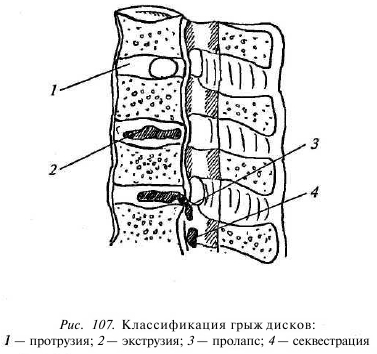
В настоящее время получила признание следующая классификация грыж межпозвонковых дисков (рис. 107).
Протрузия диска — смещение в сторону позвоночного канала пульпозного ядра и выбухание в позвоночный канал элементов фиброзного кольца межпозвонкового диска без нарушения целостности последнего.
Экструзия — выбухание в позвоночный канал элементов фиброзного кольца и дегенерированного пульпозного ядра.
Пролапс — выпадение в позвоночный канал через дефекты фиброзного кольца фрагментов дегенерированного пульпозного ядра, сохраняющих связь с диском.
Секвестрация, или секвестрированная грыжа диска, — смещение выпавших фрагментов дегенерированного пульпозного ядра по позвоночному каналу.
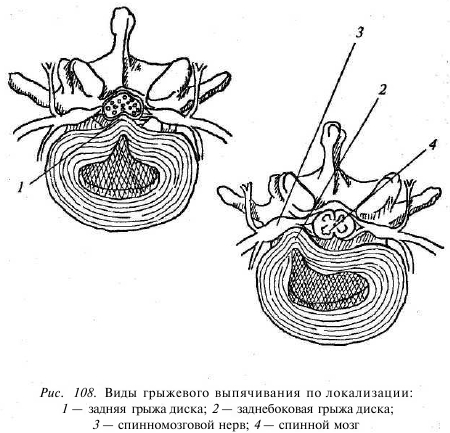
На бытовом уровне целесообразно разделение на протрузии и истинные грыжи, причем последние сдавливают спинной мозг и/или спинальные элементы и нуждаются в оперативной декомпрессии. При этом различают задние, заднебоковые, боковые и фораминальные грыжи в зависимости от направления выпячивания (рис. 108). При оценке величины и значимости грыжи диска учитываются не только размер выпячивания в метрических единицах (мм), но и индекс позвоночного канала, соотношение размера выпячивания и размера канала, в котором находятся компремируемые невральные элементы, заинтересованность твердой мозговой оболочки (например, эпидурит, рубцово-спаечный процесс в позвоночном канале), арахноидит, ликворный блок, варикозно расширенные вены и др. Кроме того, важное значение имеют анамнез заболевания (давность страдания, причины), тяжесть и длительность клинической симптоматики. Грыжевое выпячивание, в зависимости от величины и направления, приводит к сдавлению спинного мозга, корешков или сдавливает сосуды, их питающие, что приводит к нарушению питания и «отмиранию» заинтересованных невральных структур. Для примера возьмите нитку, намотайте плотно на палец руки — и вы увидите, что ниже места сдавления палец начинает краснеть, отекать, через некоторое время приобретает багрово-синюшную окраску (снимите нитку!), затем посинеет (в результате венозного застоя), побелеет (местное малокровие), через время почернеет (сухая гангрена), в зависимости от силы и длительности сдав-
ления возможно преходящее чувство онемения, ползанья мурашек и т.п.
Внимание! Не доводите этот опыт до конца! То же самое происходит и с нервами, с той лишь разницей, что нервная ткань во много раз чувствительнее, она острее переносит голодание, чем мышечная, и восстанавливается гораздо хуже.
Совокупность многих факторов, собранных воедино, позволяет поставить пациенту диагноз грыжа диска и определиться с тактикой и стратегией показанного ему лечения, а также спрогнозировать возможные результаты применения тех или иных методик консервативного или оперативного лечения.
Непосредственной причиной грыжи межпозвонкового диска чаще всего является какая-либо травма, подъем тяжести, гораздо реже — резкое некоординированное движение. Но ведь не каждое поднятие тяжести или травма вызывают появление грыжи диска — из-за одного неловкого движения диск не смещается, превращая человека в калеку. В здоровом состоянии диски на удивление крепки и эластичны (легче разрушить кость, чем диск). Перефразируя известного классика, утверждавшего, что для свершения революции необходимо наличие предпосылок, можно сказать, что и грыжа диска не возникает внезапно, это закономерный результат дегенеративно-дистрофических изменений в диске. Травмы, разрушающие понемногу фиброзное кольцо, приводят ктому, что в нем появляются микротрещины, которые организм «латает» рубцовой тканью, не столь эластичной и прочной, как ткань фиброзного кольца, и в определенный момент поврежденный участок не выцерживает повышения внутридискового давления. Чаще всего грыжи возникают вдисках L4—L5 и L5—S1, гораздо реже — в шейном и грудном отделах. Связано это, во-первых, с тем, что изданные сегменты приходится самая значительная осевая нагрузка, а это не только влечет за собой более высокое внутридисковое давление, но и (по теории вероятностей} увеличивает вероятность повреждения фиброзного кольца. Во-вторых, анатомически в поясничном отделе больше развита передняя продольная связка, препятствующая значительным сдвиговым нагрузкам и укрепляющая фиброзное кольцо, чем задняя, которая на этом уровне истончается и постепенно сходит на нет на уровне S1. Отсюда и возникает опасность.
Таким образом, клиническая картина складывается обычно так: человека периодически беспокоят болевые ощущения в соответствующем отделе позвоночника (чаще всего в поясничном), затем после какой-либо травмы, подъема тяжести, неосторожного движения (чаще после переохлаждения, на фоне воспалительных реакций) появляется резко выраженная боль с иррадиацией по ходу ущемленного корешка. Боль может быть колющей, жгучей, стреляющей, ломящей или зудящей, локализуется поначалу в ягодице или в тазобедренном суставе, затем переходит в бедро, голень, стопу. Интенсивность болевого синдрома настолько значительна, что заставляет искать самые немыслимые позы, в которых болевые ощущения хотя бы немного уменьшились. Обычно под живот или под «здоровый» бок подкладывают подушку (иногда под больной бок), подтягивают колени к животу, свешивают больную ногу с кровати, принимаютколенно-локтевое положение ИТ. д. Появляется анталгический перекос туловища, выпрямляется или даже кифозируется лордоз. Так организм пытается освободить сдавленный корешок спинного мозга и предотвратить те движения, которые смогут навредить корешку. Кроме того, определяется блок пораженного сегмента. Любая попытка наклона туловища, в особенности назад и в больную сторону (в заднелевом или заднеправом направлении), приводит к резкому усилению болей и распространению их по ходу пораженного корешка. Достаточно характерным признаком дискрадикулярного конфликта является симптом «кашлевого толчка», когда при чихании или кашле возникает простреливающая в ногу боль. В зависимости от уровня поражения к симптомам раздражения корешка присоединяются симптомы нарушения нервной проводимости, появляются различные виды парестезии (чувство ползанья мурашек, жжения, зябкость в ноге и т.п., нарушения чувствительности, иногда «болевой узел» локализуется только в тазобедренном суставе или гребне болынеберцовой кости, в гребне подвздошной кости или прямой кишке, например «ощущение в заднем проходе инородного тела, причиняющего боль»), снижение мышечной силы, тазовые нарушения (недержание или задержка мочеиспускания, дефекации, импотенция и т.д.). Даже после снятия выра
женного болевого синдрома еще длительное время сохраняются явления неврологического дефицита и вынужденное (анталгическое) положение больного, формируется своеобразный двигательный стереотип с хромотой на соответствующую конечность (рис. 109). Важное значение в диагностике имеет иррадиация болей во внутренние органы грудной и брюшной полостей, а также малого таза. При этом клиническая картина полностью соответствует заболеваниям висцеральных органов. Люди с такими болями могут попасть в отделения соответствующего профиля с диагнозами: инфаркт миокарда, ИБС, острый панкреатит, аппендицит, аднексит или пельвиоперитонит, кишечная колика и др. Характерно, что такие обострения наблюдаются поздним вечером и ночью и обычно сопровождаются вызовом «скорой помощи». Только после дополнительного обследования и динамического наблюдения таким больным можно поставить точный диагноз.
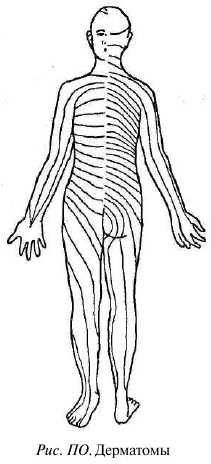
Какуже упоминалось выше, боли бывают истинные (в месте причины) и отраженные (проекционно связанные с патологическим очагом). Отраженные боли бывают поверхностными и глубокими. Поверхностные боли соответствуют дерматомам — зонам.чувствительности кожи, иннервируемым данными корешками (рис. ПО); глубинные боли соответствуют склеротомам. Проекция глубинных болей не соответ-
ствуетдерматомному распределению корешковой иннервации. Кроме того, глубинные боли имеют свои характерологические особенности:
1. Субъективные оттенки боли: ломящая, мозжащая, жгучая, нарывающая, стягивающая, сверлящая и т.д.
2. Они довольно постоянные, хотя нередко усиливаются ночью, при изменении погоды, после физических перегрузок и ослабевают при легких движениях и физических упражнениях.
При грыже диска L5—S1 и сдавлении корешка S1 глубинные боли возникают чаще в области крестцово-подвздошного сочленения и в наружной лодыжке, реже в наружной части шейки бедра и верхней части пяточной кости.
При грыже диска L4—L5 с компрессией корешка L5 глубинные боли чаще возникают в большом вертеле, тазобедренном суставе и верхней части малоберцовой кости, реже в голеностопном суставе.
Лечение
Лечение межпозвонковых грыж требует строго дифференцированного и индивидуального подхода в каждом конкретном случае. Самолечение применимо в фазе восстановления, после проведенного лечения в стационарных условиях.
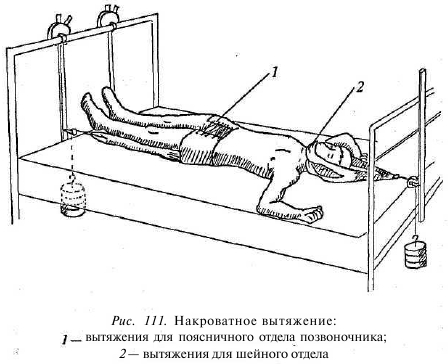
Консервативное лечение должно быть комплексным. В острой фазе обязателен постельный режим. Применяются противовоспалительные препараты (например, диклофенак натрия), анальгезирующие смеси — внутривенно, капельно. Проводится противоотечная терапия для уменьшения явлений отека и сдавления корешка. С этой целью назначаются ферментные препараты, например Lлизина эсцинат, серта; мочегонные средства (фуросемид), транквилизаторы и вегетолитики; миорелаксанты; витаминные комплексы группы В; сосудистая терапия (актовегин, пентилин, трентал); препараты, улучшающие нервную проводимость (прозерин, нейромедин, нуклео СМФ форте). Чтобы уменьшить внутридисковое давление и разгрузить суставы заднего опорного комплекса, применяется накроватное вытяжение. После снятия выраженного болевого синдрома возможно подводное вытяжение или вытяжение в специальных устройствах. Для шейного отдела позвоночника хорошо зарекомендовало себя вертикальное вытяжение в песте Глиссона. Данная методика подразумевает не только уменьшение внутридискового давления, но и возможность вправить свежую грыжу.
Дополнительно к действию по уменьшению внутридискового давления при осевом вытяжении на грыжевое выпячивание действует напрягающаяся задняя продольная связка, которая при натяжении старается вправить выпятившийся межпозвонковый диск. Застарелые и секвестрированные грыжи диска таким способом вправить невозможно, но вытяжение разгружает суставы заднего опорного комплекса и увеличивает просвет каналов корешков спинного мозга, уменьшая их сдавление (рис. 111). Активно применяются лечебная физкультура, массаж мышц спины, физиолечение.
При отсутствии эффекта от консервативного лечения и сохраняющемся выраженном болевом синдроме, прогрессировании в неврологической симптоматике пациентам показано оперативное лечение. Показания к этому остаются относительными (абсолютные показания к оперативному вмешательству — угроза жизни в случае непроведения операции). Поэтому практически все операции по поводу грыжи межпозвонкового диска имеют своей целью улучшение качества жизни пациента. Кроме того, в случаях комбинации грыжи диска с врожденным или дегенеративным стенозом, нестабильностью в том же сегменте благоприятные прогнозы относительно эффективности консервативного лечения уменьшаются, а показания к оперативному лечению данного страдания возрастают.
В последнее время не только на территории СНГ, но и в мире наметилась тенденция к более избирательному, дифференцированному подходу к оперативному лечению пациентов вертебрологического профиля. С течением времени и накоплением оперативного опыта в мировой медицине наблюдается склонность к малоинвазивным и эндоскопическим вмешательствам на позвоночнике. В 50-е годы оперативные доступы были достаточно велики и выполнялись широкие декомпрессирующие операции, например ламинэктомия, когда убиралась полностью дужка позвонка вместе с остистым отростком. Резецировались также дугоотростчатые суставы вместе со связочным аппаратом, нарушая анатомию заднего опорного комплекса позвоночника, что в последующем приводило к другим проблемам, например к послеоперационной нестабильности в сегменте и возобновлению болевого синдрома. С развитием топографической интраоперационной навигации появилась возможность осуществлять оперативный доступ при разрезе 3—5 см с минимальным повреждением структур заднего опорного комплекса. Для профилактики рецидива грыжи диска производится полное удаление остатков пульпозного ядра (если их не удалять, то сохраняется высокая вероятность рецидива), но при этом тела позвонков садятся друг на друга, уменьшая тем самым просвет межпозвонкового отверстия, а повышенная нагрузка, перераспределенная на дугоотростчатые суставы, приводит к их деформации, развитию нестабильности и формированию рубцово-артрогенного сужения канала корешка и рецидиву компрессионно-корешкового синдрома. Поэтому с целью восстановления нормальных значений опорностидля структур переднего и заднего опорного комплекса (напомним, 80% нагрузки приходится на переднюю опору и 20% — на заднюю) и профилактики вышеперечисленных осложнений в пустой межтеловой промежуток вводят лопастный керамический имплантат, титановый кейдж, эндопротез диска.
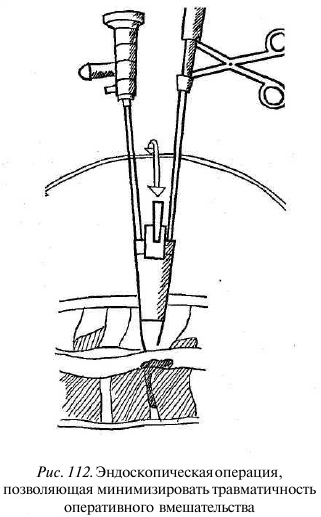
Современные оперативные методики с применением эндоскопической и микроскопической техники позволяют уменьшить объем оперативного вмешательства, снизить кровопотерю, максимально сохранить структуры заднего опорного комплекса и восстановить нарушение нагрузочного баланса между позвоночными структурами (рис. 112).
С другой стороны, существуют методы малотравматичных вмешательств, суть которых заключается в уменьшении внутридискового давления. В первую очередь это лазерная деструкция пульпозного ядра (лазерная вапоризация), которая получила достаточно широкое распространение в мире. Сущность данной методики заключается в следующем: под контролем электронно-оптического преобразователя (ЭОП) в поврежденный диск вводится зонд, имеющий два канала: один — для лазера, второй — для испаряющихся газов. Лазер испаряет пульпозное ядро, а образующиеся при этом газы свободно выходят на поверхность. Внутридисковое давление снижается, вследствие чего грыжевое выпячивание как бы втягивается обратно. То же можно сказать и о механической нуклеотомии (удалении ядра), только вместо лазера в диск вводится зонд с бормашиной (наподобие той, которую применяют стоматологи), в остальном смысл тот же. Такие вмешательства имеют ряд преимуществ: малотравматичность,
отсутствие кровопотери, одно-, двухдневное пребывание больного в стационаре, малые сроки нетрудоспособности. К недостаткам в первую очередь относится узость показаний к применению данных методик, т.е. при пролапсе, секвестре, застарелой грыже диска они абсолютно неэффективны. А применение без показаний, как известно, — худший враг метода.
Лечебная физкультура в послеоперационном периоде
После вмешательств на шейном отделе. Наиболее частый вид хирургического вмешательства при этой локализации процесса — дискэктомия с передним спондилодезом (корпородезом) тел позвонков.
Раннийпослеоперационньійпериод(5-8д,кеи).ІІослеоперации больного в положении лежа на спине укладывают на функциональную кровать с приподнятым головным концом. Голову и шею фиксируют с обеих сторон мешочками с песком. Лечебная гимнастика в этот период направлена на профилактику осложнений со стороны внутренних органов (гипостатическая пневмония, тромбозы, атония кишечника и др.), на улучшение периферического кровообращения и повышение общего тонуса больного.
В занятиях используют дыхательные упражнения (статические и динамические), упражнения для средних и мелких мышечных групп. Активные движения ногами рекомендуется выполнять, не отрывая стопы от постели.
77ротмво«о/сазань/активныедвижениявплечевыхсуставах, изометрическое напряжение мышц плечевого пояса.
На 5—7-й день после операции с целью подготовки больного к переводу его в вертикальное положение занятия дополняют рядом упражнений, направленных на тренировку вестибулярного аппарата, координации движений, восстановление опороспособности нижних конечностей, укрепление мышц туловища. Упражнения выполняют в ИП лежа на спине, полусидя на кровати и сидя. Прежде чем перевести больного в положение полусидя на кровати, ему надевают воротник типа Шанца, фиксирующий шейный отдел позвоночника.
В позднийпослеоперационньш период, продолжающийся с момента подъема больного с постели до наступления костного сращения (3—4 месяца), лечебная гимнастика направлена на улучшение условий кровообращения в области операции, укрепление мышц шеи и плечевого пояса. В занятия включают физические упражнения раннего послеоперационного периода, но с большим числом повторений каждого.
Через 10—12 дней после операции движения для ног могут выполняться уже с отрывом стоп от постели. Назначают упражнения для верхних конечностей (движения для мелких, средних и крупных суставов), изометрическое напряжение мышц шеи и плечевого пояса с малой экспозицией (2—3 секунды). Противопоказано поднимать руки выше горизонтального уровня вследствие опасности смещения трансплантата. В эти сроки больной может передвигаться не только в пределах палаты, но и отделения.
Через 3 недели после операции для укрепления мышц шеи используют упражнения для удержания головы в положении лежа на спине (2—3 секунды). При этом необходимо следить за тем, чтобы не происходило сгибания в шейном отделе позвоночника. В дальнейшем по мере укрепления мышц рекомендуется выполнять упражнения в ИП сидя на стуле, занятия дополняют упражнениями с гимнастическими предметами. Все упражнения больной выполняет в воротнике типа Шанца, фиксирующем шейный отдел позвоночника.
Спустя 3-4 недели после операции при удовлетворительном состоянии больного выписывают из стационара в фиксирующем воротнике, который необходимо носить в течение, 4 месяцев (с момента операции).
Через 3 месяца после операции можно приступить к более интенсивному укреплению мышц шеи и плечевого пояса. В ИП лежа на спине, на боку, на животе больной выполняет упражнения для удержания головы, упражнения с легким отягощением и сопротивлением. В положении сидя используют изометрическое напряжение мышц шеи (путем попытки произвести активные движения в шейном отделе) и др. Эти упражнения проводят на фоне общеразвивающих и дыхательных упражнений.
Через 4 месяца после клинического обследования снимают фиксирующий воротник. Лечебная гимнастика в этот период направлена на укрепление мышц шеи и плечевого пояса, на восстановление подвижности в шейном отделе позвоночника. С целью постепенной адаптации больного к более сложным условиям (после снятия фиксирующего воротника) все упражнения в течение нескольких дней выполняют только в облегченных условиях (в положениях лежа на спине и на животе). На фоне общеразвивающих и дыхательных упражнений больному рекомендуются осторожные движения головой (повороты в сторону, сгибание и разгибание). При отсутствии дискомфорта или боли следует производить эти движения более активно. В занятия включают изометрические напряжения мышц шеи и плечевого пояса с большей экспозицией и большим числом повторений упражнений. Проводят статическое удержание приподнятой над кушеткой головы и плечевого пояса. Эти упражнения можно усложнить за счет использования дозированного сопротивления (рука инструктора, мешочки с песком разной массы и объема и др.). В дальнейшем физические упражнения выполняют в ИП лежа, сидя и стоя.
После вмешательств на грудном отделе позвоночника. После задней костнопластической фиксации позвоночника больного укладывают на функциональную кровать. В первые 5—6 дней после операции физические упражнения направлены на профилактику возможных осложнений со стороны внутренних органов, улучшение деятельности сердечно-сосудистой системы и органов дыхания, повышение общего тонуса больного. Используют дыхательные упражнения (статические и динамические) в сочетании с общеразвивающими упражнениями для мелких и средних мышечных групп, которые больной выполняет лежа на спине. С первых дней после операции больному разрешают поворачиваться на живот, но выполнять физические упражнения в этом положении рекомендуется лишь с 4—5-го дня. При выполнении больным общеразвивающих упражнений противопоказано значительное сгибательно-разгибательное движение туловищем, так как это может привести к смещению костного трансплантата.
С 14-го дня после операции физические упражнения направлены на укрепление мышц туловища. Включают статические и динамические упражнения для нижних конечностей, легкие отягощения для ног, дозированное сопротивление, изометрические напряжения для мышц туловища. Добавляют упражнения в ИП стоя на четвереньках.
На 21—23-й день после операции больного поднимают в ортопедическом корсете ленинградского типа, минуя положение сидя на кровати. Больной выполняет физические упражнения в ИП лежа, стоя у кровати (придерживаясь за спинку кровати), передвигается в пределах палаты. С этого времени лечебная гимнастика направлена на дальнейшее укрепление мышц туловища и выработку правильной осанки. В занятиях широко используют физические упражнения с гимнастическими предметами, у гимнастической стенки, с отягощением и сопротивлением.
Через 6—8 месяцев ортопедический корсет снимают, лечебная гимнастика в эти сроки способствует укреплению мышц туловища, увеличению подвижности позвоночника, восстановлению трудоспособности больного. Назначают массаж мышц спины и грудной клетки, плавание, лыжные прогулки.
После вмешательств на поясничном отделе позвоночника. В настоящее время наиболее широко применяют два вида хирургического вмешательства: ламинэктомию и дискэктомию с последующим передним спондилодезом (корпородезом).
Ламинэктомия. Положение больного после операции на боку. Под матрац положен щит. После операции больных следует поворачивать через каждые 3—4 часа. С 3—4-го дня разрешается лежать на спине.
В течение первых суток лечебная гимнастика направлена на профилактику осложнений со стороны внутренних органов, улучшение условий кровообращения в области операции, повышение общего тонуса организма.
Назначают статические .и динамические дыхательные упражнения, активные движения верхними конечностями и в дистальных отделах нижних конечностей, которые больной выполняет лежа на боку.
С 6—7-го дня проводят физические упражнения в ИП лежа на спине. Добавляют прогибание в грудном и поясничном отделах, подъем таза при согнутых в коленях ногах с опорой на стопы, изометрическое напряжение мышц туловища с малой экспозицией (2—3 секунды).
После снятия швов физические упражнения выполняют в ИП лежа на животе и стоя на четвереньках с целью дальнейшего укрепления мышц туловища и восстановления нормальной подвижности позвоночника. Рекомендуется ползание по плоскости постели вперед-назад.
С 10—11-го дня физические упражнения направлены на подготовку больного к переводу его в вертикальное положение. С этой целью больного из ИП стоя на четвереньках переводят в положение стоя на коленях с опорой руками на спинку кровати. При отсутствии выраженной боли и удовлетворительном состоянии мышц туловища ему разрешается ходить с 13—14-го дня. Первую неделю после подъема с постели больному рекомендуется передвигаться при помощи костылей, постепенно уменьшая опору на них. Этим предусматривается щадящая тренировка позвоночника.
К исходу 3—4-й недели разрешается ходьба без дополнительной опоры, а при достаточно выраженном мышечном корсете туловища — раньше.
Садиться можно через 3—4 недели после операции.
После снятия швов назначают массаж конечностей и мышц спины.
Через 3—4 месяца после операции рекомендуется санаторно-курортное лечение на бальнеологических курортах.
Дискэктомия и передний корпородез тел позвонков. После операции больного укладывают на функциональную кровать в положении лежа на спине с приподнятым головным концом кровати.
В ранний послеоперационный период (в течение 2 недель) задачи лечебной гимнастики: профилактика послеоперационных осложнений (гипостатическая пневмония, атония кишечника и мочевого пузыря, парез кишечника, трофические нарушения, тромбоэмболии идр.), улучшение деятельности органов дыхания и сердечно-сосудистой системы, повышение психоэмоционального тонуса больного. Проводят дыхательные статические и динамические упражнения, общеразвивающие упражнения для дистальных отделов конечностей. Активные движения нижними конечностями в первые 5—7 дней целесообразнее проводить попеременно и без отрыва стоп от постели, в последующем (до 14-го дня) — попеременно, но с отрывом стоп от постели. С 7—10-го дня занятия дополняют изометрическим напряжением мышц спины, конечностей (по 2—3 секунды).
С 14-го дня после операции до перевода больного в вертикальное положение в занятия включают физические упражнения, способствующие укреплению мышц туловища и конечностей, тренировке вестибулярного аппарата, улучшению репаративных процессов в области операции. Используют движения, охватывающие крупные мышечные группы и суставы, в сочетании с дыхательными упражнениями. По мере адаптации организма больного к возрастающей физической нагрузке упражнения усложняются благодаря введению дозированного отягощения и сопротивления, изометрических напряжений мышц туловища и конечностей (по 5—7 секунд).
Противопоказаны наклоны и повороты туловища.
Через 30—60 дней после операции (в зависимости от количества стабилизированных позвоночных сегментов) больному в положении лежа на спине надевают ортопедический корсет ленинградского типа. С этого дня ему разрешается сидеть на кровати, а затем и вставать (вначале с опорой на спинку кровати или стула). Включают упражнения для ног в ИП стоя (подъем на носки, перекаты с пятки на носок, стояние на одной ноге, полуприседание с прямой спиной), дозированную ходьбу вначале в пределах палаты, а затем и отделения. Занятия проводят в палате и в гимнастическом зале. Больной выполняет физические упражнения в ИП лежа на спине, на боку, стоя на четвереньках, стоя, не снимая при этом ортопедического корсета.
При отсутствии осложнений через 7—10 дней после перевода больного в вертикальное положение его выписывают домой, рекомендуя постоянно носить ортопедический корсет (до 6—8 месяцев) и систематически заниматься лечебной физкультурой.
Через 6—8 месяцев после операции проводится клинико- функциональное обследование больного. При отсутствии болевого синдрома или дискомфорта в области операции, укреплении мышц спины и живота, наличии костного анкилоза в области стабилизации тел позвонков можно освободить больного от постоянного ношения ортопедического корсета.
| Назад | Оглавление | Далее |