Медицинская реабилитация
Глава 6. Нестабильность позвоночно-двигательного сегмента
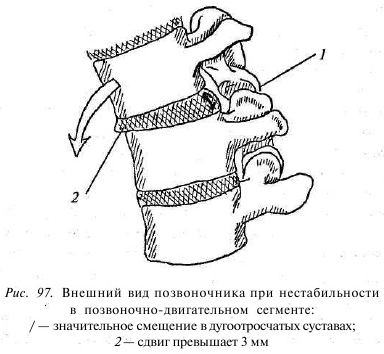
Под нестабильностью следует понимать потерю или отсутствие способности ПДС сохранять среднефизиологическое положение позвонков относительно друг друга в покое и при движениях. По сути, это неконтролируемое смещение вышележащего позвонка относительно нижележащего в горизонтальной плоскости в переднезаднем и боковых направлениях. Нестабильность обусловлена патологическими .дегенеративными процессами, происходящими в первую очередь в диске, а затем и в дугоотростчатых суставах. Следует добавить к этому несостоятельность связочно-мышечного аппарата, вследствие чего нарушается фиксирующая роль этих образований. В основе процесса лежит дегенерация диска: уменьшается внутридисковое давление, снижается высота диска, уменьшается натяжение передней и задней продольных связок, что провоцирует повышение амплитуды сдвига вышележащего позвонка во время наклонов. Данное явление называется дискогенной нестабильностью (рис. 97). В стройной фигуре позвоночного столба появляется преходящая Z-образная деформация. В процесс вовлекаются капсулы дугоотростчатых суставов, связочный аппарат заднего опорного комплекса с растягиванием этих структур. Это явление получило название дискартрогенной нестабильности.
В развитии нестабильности ПДС важную роль играет мышечный компонент. Хорошо развитые глубокие мышцы спины способны длительное время компенсировать нестабильность. Но при длительно существующем болевом синдроме человек начинает щадить свою спину, ограничивает количество наклонов и их амплитуду, что со временем приводит к гипотрофии мышц, т.е. уменьшению их массы и силы, и кпрогрессированию нестабильности в сегменте. Для нестабильности характерно постепенное прогрессирование заболевания. Периодически появляются болевые ощущения во время наклона вперед и распрямления, когда позвоночник проходит определенную точку. Этот момент может сопровождаться щелчком и неприятным ощущением, а иногда сублюксацией с развитием функциональной блокады. Примером могут служить наклоны, когда вы застилаете постель, наклоняетесь, чтобы завязать шнурки, и т.п. В результате у человека формируется двигательный стереотип, когда во время наклона у него появляется ощущение чего-то знакомого в спине (предощущение), а если он продолжает совершать движение, у него возникает боль, и эти движения в дальнейшем уже сознательно ограничиваются. Из-за ограничения двигательной активности мышцы на этом уровне становятся дряблыми, сила и тонус снижаются, как это происходит, допустим, когда человек не нагружает определенную ногу из-за ее повреждения.
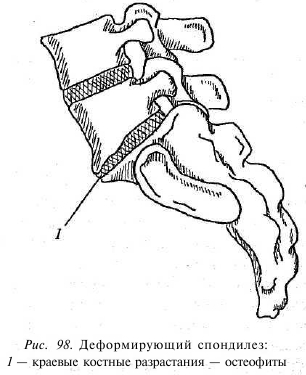
Показателен такой случай: мужчина средних лет во время игры в футбол повредил внутренний мениск левого коленного сустава. При ходьбе щадил левую ногу и старался ее не нагружать. Через некоторое время (2 месяца) щадимая нога стала тоньше, контуры мышц нечеткими, а сила мышц значительно уменьшилась. То же самое происходит с мышцами спины в результате длительного подавления их активности. В острый период нестабильность очень трудно выявить, так как клиническая картина заболевания больше похожа на проявления остеохондроза и спондилоартроза позвоночника и сопровождается выраженной ответной реакцией мышц на болевые ощущения. Прощупать нестабильный сегмент в едином напряженном мышечном блоке сегментов зачастую не представляется возможным. Уточнить диагноз нестабильности можно только с помощью рентгена во время максимального сгибания и разгибания позвоночника в подострый период или период ремиссии, когда устранен выраженный болевой синдром и снят мышечный спазм. В результате длительно существующей нестабильности на краях тел позвонков появляются костные разрастания — «шипы», остеофиты (рис. 98). Так природа пытается увеличить опорную площадь тела позвонка и стабилизировать сегмент. Иногда эти костные разрастания направлены в позвоночный канал, и тогда возникает опасность сужения позвоночного канала и сдавления этими образованиями спинного мозга и его элементов. Такие же изменения с образованием остеофитов, деформацией суставных поверхностей происходят и в суставах заднего опорного комплекса, суставы увеличиваются в объеме, и возникает возможность сдавления корешков спинного мозга (см. главу «Стеноз позвоночного канала»).
Клиническая картина нестабильности достаточно многообразна при вовлечении в процесс суставов заднего опорного комплекса, что связано с изменениями в чувствительной капсуле дугоотростчатых суставов, особенно в острой фазе. Процесс сопровождается значительным болевым синдромом, защитной реакцией мышц, и постепенно наступает выздоровление. При значительной нестабильности и реакции дугоотростчатых суставов в виде отека и деформации возможно развитие выраженной корешковой симптоматики (значительные отраженные боли, сопровождающиеся парестезиями и даже парезами заинтересованных сегментов). Лечение на данном этапе заболевания в основном оперативное. Зачастую, особенно если вы занимаетесь спортом (посещаете тренажерный зал, бассейн, занимаетесь фитнесом, аэробикой), появившаяся нестабильность может месяцы и годы не давать о себе знать, особенно если хорошо развиты не только мышцы спины, но и брюшного пресса, которые весьма мощно компенсируют недостаточность капсульно-связочного аппарата ПДС. Это позволяет фиброзному кольцу диска, капсулам дугоотростчатых суставов, а также связкам восстановить свою функциональную значимость. Нестабильным может стать любой сегмент, но чаще это происходит в сегментах, соседствующих с тем сегментом, в котором отсутствуют или значительно ограничены активные движения. Тогда сегментам, расположенным рядом, приходится брать на себя его функцию, и при наличии в них вышеуказанных факторов (дегенерация межпозвонкового диска и дугоотростчатых суставов, несостоятельность связочно-капсульного аппарата и слабость глубоких мышц спины) складываются все предпосылки для развития нестабильности. Вовлечение в процесс костных структур позвоночника с их деформацией может привести к значительному смещению позвонков относительно друг друга в горизонтальной плоскости.
Профилактика
Исходя из принципов профилактических мероприятий, для предотвращения нестабильности в ПДС необходимо устранить причину — дегенеративное перерождение диска и суставов заднего опорного комплекса позвоночника, укрепить связочно-мышечный аппарат. Таким образом, рекомендации по профилактике приблизительно те же, что и для профилактики остеохондроза: избегать травмоопасных ситуаций, заниматься утренней и производственной укрепляющей гимнастикой и, конечно же, правильно питаться.
Лечебнаятактика при нестабильности в ПДС определяется клиническими проявлениями, острой стадией и стадией развития процесса: при незначительной нестабильности после купирования острых явлений процесса (требуется консультация врача) необходимо заняться укреплением мышц спины и брюшного пресса (см. об укрепляющей гимнастике в главе «Остеохондроз»), При частых обострениях больные нуждаются в динамическом наблюдении специалиста, фиксации позвоночника полужесткими корсетами (воротниками), а иногда и в оперативном вмешательстве, т.е. в мероприятиях, направленных на дополнительную стабилизацию сегмента.
Фиксация отдела позвоночника полужестким корсетом продолжается в среднем около полугода (6—8 месяцев). Корсетотерапия не только ограничивает движения в фиксируемом отделе, но и снижает осевую нагрузку на позвоночник, беря на себя функцию мышечного корсета, как бы подменяет его, дает возможность уставшим, спазмированным мышцам расслабиться и отдохнуть. Но если в течение этого длительного периода больной не будет заниматься лечебной физкультурой, направленной на поддержание и укрепление околопозвоночных мышц и мышц брюшного пресса, то ослабленные, гипотрофированные мышцы после снятия полужесткого корсета просто не смогут выдержать обрушившуюся на них нагрузку. Длительная фиксация, кроме того, пагубно влияет и на связочный аппарат, который, не испытывая значительных нагрузок, расслабляется. Таким образом, ношение полужесткого корсета с целью ограничить движения в нестабильном сегменте и дать возможность связочно-мышечному аппарату позвоночника восстановить свою функциональную значимость имеет отрицательные стороны. Учитывая вышесказанное, основной целью и первоочередной задачей самолечения следует на звать лечебную физкультуру, включающую в себя курс изометрической гимнастики, направленной на укрепление мышечного корсета (см. главу «Спондилоартроз»), Четкое понимание целей, процессов, происходящих в организме, а также осознание риска возможных осложнений делает пациента партнером врача и накладывает на него ответственность за процесс лечения.
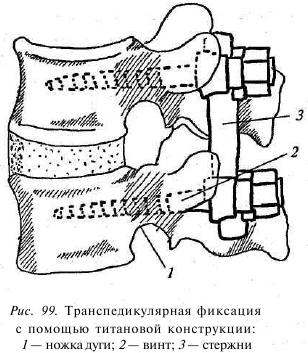
Оперативное лечение нестабильности ПДС получило в мировой практике широкое распространение и подразумевает стабилизацию структур ПДС при помощи металлических (титановых) конструкций и костной аутопластики или керамопластики. Мировые тенденции склоняются к системам транспедикулярнойфиксациитипаМОСТ, СЬМидр. (рис. 99). Винты данных конструкций проходят через ножки (педикулюс) дуги в тело позвонка, отсюда — транспедикулярная (чресножковая) фиксация. В межтеловой промежуток после удаления диска вводится костный или керамический имплантат, который со временем срастается с телами смежных позвонков, образуя костный блок. Имплантаты для межтеловой стабилизации позвоночного столба должны отвечать целому ряду требований. Это адекватная восприимчивость к нагрузкам, стабильное положение на протяжении длительного времени, биологическая инертность. Они не должны также препятствовать выполнению полноценного исследования в послеоперационный период, в том числе МРТ. Костный аутотрансплантат обычно берется из крыла подвздошной кости пациента во время операции.
Керамические имплантаты изготовлены из монолитной или пористой биологически инертной керамики. Имплантаты из монолитной керамики изготавливают различных, заранее, определенных размеров, а из пористой керамики — в виде блоков. Свойства пористой керамики позволяют придать ей необходимую форму и адаптировать к конкретному случаю. Поверхность пористой керамики такова, что позволяет добиться неплохого сцепления с костью и обеспечить стабильное положение имплантата. Со временем вокруг монолитного имплантата образуется капсула с плотным сращением керамики с костной тканью, а в случае с пористыми имплантатами отмечается врастание в поры костных балочек и формируется прочный костно-керамический блок. В последнее время применяются металлические кейджи с упорными краями, позволяющими упрочить положение имплантата. Любая операция призвана сохранить функционирование позвоночника в полном объеме. Это возможно благодаря замещению некоторых структур позвоночного столба на период формирования костного блока. Концепция формирования костного блока после операций на позвоночнике является одной из наиболее весомых в спинальной хирургии. С другой стороны, после формирования костного блока движения в сегменте отсутствуют и функцию этого сегмента берут на себя смежные сегменты. Если они функционально не готовы взять на себя эту работу, то повышается риск возникновения нестабильности на вышележащем уровне. Отсюда концепция максимально раннего начала реабилитационного лечения, направленного на укрепление мышечного корсета. Если пациент понимает это и занимает активную позицию в восстановительном лечении, он способствует благоприятному исходу оперативного вмешательства.
| Назад | Оглавление | Далее |