Медицинская реабилитация
Глава 3. Остеохондроз
Под остеохондрозом принято понимать процесс дегенеративного поражения позвоночника, в основе которого лежит дегенерация межпозвонкового диска с последующим вовлечением тел смежных позвонков, межпозвонковых суставов и связочного аппарата позвоночника. В основе процесса лежит нарушение эластичности (или старение) межпозвонкового диска, в результате которого он утрачивает жидкость, внутридисковое давление снижается и диск как бы проседает. Человек является единственным млекопитающим, жизнедеятельность которого связана с прямохождением, т.е. позвоночный столб во время движения расположен не горизонтально, а вертикально, в связи с чем межпозвонковые диски, призванные обеспечивать амортизационную способность позвоночника и его гибкость, испытывают значительные перегрузки. К этому добавляются подъем тяжестей, некоординированные движения, тряска и езда в транспорте с резкими остановками и стартами плюс слабый мышечный корсет, который призван предохранять позвоночник от перегрузок, — и результат: «эпидемия» остеохондроза. Поражая в основном трудоспособную часть населения, остеохондроз приводит к значительным трудопотерям.
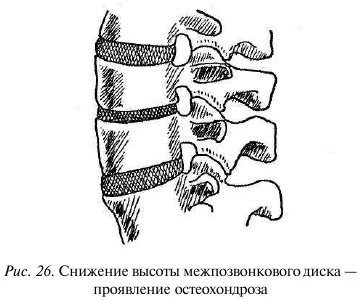
Итак, в первой стадии процесса появляются позвоночные сегменты, в которых ядро диска несколько утратило свою способность удерживать жидкость, в результате снизилось внутридисковое давление (ситуация напоминает спущенный футбольный мяч). Это приводит сначала к снижению высоты диска, гипермобильности (чрезмерной подвижности) в сегменте, микротравматизации фиброзного кольца диска, а следовательно, к его утолщению и тугоподвижности в данном сегменте (рис. 26). Формируется мишень для травмы, ведь такой тугоподвижный сегмент утрачивает свою амортизационную способность, что при определенном напряжении может привести к повреждению фиброзного кольца диска и перелому смежных позвонков данного сегмента.
Но об этом позже. Появление одного или нескольких таких «ленивых» сегментов никаких клинических проявлений не вызывает, функция позвоночника в целом остается удовлетворительной. Это объясняется тем, что соседние сегменты берут на себя часть функциональной нагрузки пораженного сегмента.
Чаще всего сегменты с ограниченной подвижностью хаотично-распределены по всей длине позвоночника, но, как уже говорилось выше, остеохондроз — это прежде всего патология межпозвонкового диска, связанная с прямохождением человека. Естественно, что поражается в первую очередь поясничный отдел, который испытывает максимальные нагрузки. Безусловно, профессия и образ жизни также откладывают свой отпечаток на локализацию процесса. Так, машинистки, секретари-референты, программисты, бухгалтеры и представители другие «сидячих» профессий страдают чаще шейно-грудной формой остеохондроза, водители — поясничной и т.д. Связано это в первую очередь с длительными статическими нагрузками данных отделов. Некоторые отделы позвоночника должны быть менее подвижными, чем другие. К примеру, шея куда свободнее поворачивается во всех направлениях, а нижняя часть позвоночника выполняет функции опорной сваи, поддерживающей весь позвоночный столб. В других отделах какие-то движения совершаются свободно, а какие-то — сильно ограничены. В грудном отделе наклоны в сторону не могут быть значительными, потому что мешают ребра, зато повороты здесь осуществляются вполне свободно.
В нижней части позвоночника свобода движений сведена до минимума, за исключением наклона вперед. Почти все детали анатомического строения данного отдела спины способствуют выполнению этой единственной важнейшей функции. В некотором смысле главная задача нижнего отдела позвоночника — сделать скелет сгибаемым посередине, что позволяет верхней части туловища принимать любое положение.
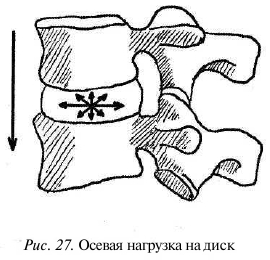
Прежде чем рассматривать причины, необходимо остановиться на особенностях питания межпозвонковых дисков. Как отмечалось выше, межпозвонковый диск является хрящевой тканью, в которой отсутствуют кровеносные сосуды. Питательные вещества попадают в него из сосудов замыкательных пластинок тел позвонков, во-первых, на разнице осмотического давления различных питательных веществ в замыкательной пластинке, в фиброзном кольце и пульпозном ядре диска; во-вторых — на разнице давлений осевых нагрузок на позвоночник, т.е. при ходьбе, стоянии осевая нагрузка на ядро диска увеличивается и стремится как бы выжать находящуюся в нем жидкость (рис. 27). При разгрузке позвоночника, потягивании, вытяжении, висах на перекладине и т.п. внутридисковое давление значительно снижается, что способствует проникновению жидкостной составляющей внутрь диска. Питание межпозвонкового диска, таким образом, не напрямую, а опосредованно зависит от качества кровоснабжения. Чем лучше развиты мышцы, тем лучше они
снабжаются кровью, тем лучше кровообращение в телах позвонков и питание замыкательных пластинок межпозвонковых дисков. То, что диски теряют жидкость и проседают, можно проверить очень легко: измерив свой рост утром после сна и вечером после трудового дня, вы убедитесь в том, что разница между утренними и вечерними показателями колеблется в пределах трех сантиметров — это и есть та высота, на которую диски проседают за день. Поэтому непременным условием поддержания регенеративной способности эластичности и подвижности межпозвонковых дисков является обеспечение возможности их осевой разгрузки. Хорошее питание и кровообращение, а также профилактика отрицательного воздействия осевых нагрузок — залог долгого здоровья и функциональной активности позвоночника.
Безусловно, отдых в горизонтальном положении ночью полностью восстанавливает высоту здоровых межпозвонковых дисков. Однако процессу восстановления высоты и эластичности дисков в ночное время способствует также релаксация мышц, которые в расслабленном состоянии растягиваются и позволяют человеку как бы вырасти. Недостаток движения в дневное время делает мышцы и связки менее эластичными, их способность к растяжению снижается, что не дает дискам восстановиться за ночь (клинически это может проявляться скованностью по утрам). Чем длительнее малоподвижный образ жизни, чем меньше позвоночник совершает активных движений, тем больше дисков вовлечено в процесс. Затвердевшие стенки фиброзного кольца ограничивают свободу передвижения студенистого ядра. Эластичность диска снижается, гибкость в этом позвоночном сегменте ограничивается. Постепенно разрушается ядро диска, меняется его молекулярная структура, оно теряет способность всасывать жидкость, в результате чего диск проседает и утрачивает свою амортизационную функцию.
Как уже отмечалось, наиболее частой локализацией остеохондроза является поясничный отдел, притом в своем нижнем отделе — это диски L4—L5 и L5—S1. Сначала не наблюдается никаких симптомов. Изредка спина затекает после длительной езды в автомобиле или сна в непривычной позе ит. п., иногда появляются различные формы парестезии в ногах (чувство «ползанья мурашек», «покалывания иголками») при длительном сидении, приходится менять положение ног чаще, но пока это только неудобства, которые проходят после легкой разминки. И вот человек оступился при ходьбе, поскользнулся, повернулся (любое некоординированное движение) — и резкий болевой синдром вывел его из строя. Мощный болевой синдром в спине не дает возможности активно двигаться. Ощущение у человека в это время такое, что если он пошевелится, то произойдет что-то непоправимое. Стоять с прямой спиной практически невозможно, ноги подкашиваются, сидеть тоже неудобно, даже лежать бывает больно, потому что спина слишком чувствительна. В это время даже слабое надавливание на остистые отростки позвонков и околопозвоночные мышцы резко болезненно. Движение резко ограничено, физиологическая кривизна в пораженном сегменте выпрямляется. Околопозвоночные мышцы напряжены — происходит так называемый защитный мышечный спазм, который препятствует любым движениям в воспаленном сегменте. Обычно спазм держится в течение суток, затем мышцы постепенно расслабляются, позволяя человеку произвести движения именно в таком объеме, который не будет препятствовать восстановлению поврежденного сегмента. При нормально протекающем процессе восстановления воспаленного сегмента мышечный спазм достаточно быстро проходит, нормальный объем движений восстанавливается — и болевой синдром исчезает. Но иногда команда к расслаблению мышцам не поступает, и рефлекторный защитный механизм мышечного гипертонуса становится сам причиной тугоподвижности и болевого синдрома. Длительное сокращение околопозвоночных мышц приводит к их укорочению и мышечной контрактуре в данном отделе. Так называемый миофасциальный синдром (длительное спазмированное состояние мышц, сопровождающееся стойкой болью и значительным ограничением функций позвоночника) может поддерживаться даже в том случае, если первопричина была устранена. Исходя из вышесказанного, к причинам остеохондроза можно отнести все то, что нарушает питание диска и препятствует его самовосстановлению, а именно: - длительные статические нагрузки, вызывающие застойные явления в мышцах спины и препятствующие нормальному кровообращению;
- длительное пребывание в неблагоприятных для позвоночника позах, в первую очередь сидение;
- травмы, повреждающие как замыкательную пластинку (грыжа Шморля), таки волокна фиброзного кольца.
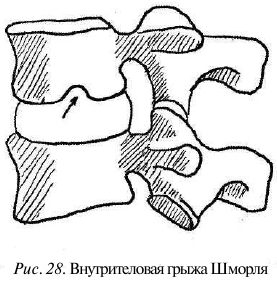
Как уже говорилось, замыкательные пластинки на верхних и нижних поверхностях позвонков в местах соединения покрыты тонким слоем гиалинового хряща. В этих пластинках есть множество крошечных отверстий для кровеносных сосудов, к которым примыкают полости в ячеистой структуре губчатой костной ткани. Благодаря им жидкость и питательные вещества из тел позвонков поступают в диски, но именно эта хрящевая прослойка является слабым местом и разрушается под давлением. Когда многократно отраженный толчок проходит по позвоночному столбу, хрящ может прорваться. Пульпозное ядро (зона высокого давления) проникает в губчатое тело позвонка, образуя так называемые внутрителовые грыжи (грыжи Шморля) (рис. 28). Такие грыжи не дают клинически значимых проявлений и чаще обнаруживаются при рентгене.
Болевой реакции может и не быть, потому что процесс протекает в нечувствительной внутренней части диска, но в результате этот сегмент обычно делается неподвижным. Начинаются репаративно-восстановительные явления в замыкательной пластинке с последующим прорастанием поврежденного эластичного гиалинового хряща малоэластичной рубцовой тканью. Такойдиск, конечно, разделяет позвонки, но у него нет той эластичности, которая присуща здоровому связующему звену позвоночника и благодаря которой диск справлялся со своими функциями.
Травматическое повреждение замыкательной пластинки можно выявить при помощи рентгенографии, а микротравмы фиброзного кольца, точнее его волокон, выявить доступными методами не удается. Но эти самые минимальные повреждения запускают процессы регенерации (заживления), микротрещины зарастают рубцовой неэластичной тканью, фиброзное кольцо уплотняется и как бы затвердевает.
Повредить диск можно разными способами, однако чаще всего это происходит, когда человек, несущий тяжесть, срывается со ступеньки (особенно если груз находится на плечах) или случайно садится мимо стула. Это может также произойти, когда рывком пытаются поднять что-то тяжелое или резко встают, ударившись при этом головой, т.е. при различных резких осевых нагрузках.
Синдромы остеохондроза позвоночника
Для остеохондроза позвоночника различной локализации характерен комплекс симптомов, объединенных в синдромы. Например, для шейного отдела позвоночника это цервикалгия.
Сивдром цервикалгии часто является первым проявлением остеохондроза шейного отдела позвоночника. Проявляется болью самого разнообразного характера, что связано с преобладающим поражением вегетативных нервных волокон. Боли в верхнешейном отделе обычно свидетельствуют о нарушениях в области затылочно-шейного перехода, а в среднешейном — о функциональных блокадах в ПДС С,.б. Чаще блокады шейных ПДС проявляются не местной болью, а нарушением подвижности плечевых суставов, которая восстанавливается после манипуляций на шейном отделе (К. Левит, 1975). Кроме того, рефлекторные изменения в плечевой области часто возникают и при блокадах верхнешейных ПДС.
Цервикокраниалгия — это заднешейный симпатический синдром, или синдром позвоночной артерии, описанный в 1925 г. Барре, а затем в 1928 г. Лиу.
Ущемление менискоидов при блокадах ПДС и возникающие вследствие этого нарушения кровообращения и иннервации в области ПДС играют существенную роль в формировании данного синдрома. Это обусловлено близостью прохождения позвоночной артерии от дугоотростчатых суставов, особенно в верхнешейном отделе, а также участием шейного отдела симпатического ствола и корешков спинномозговых нервов, иннервирующих дугоотростчатые суставы, в формировании позвоночного нерва (Т. В. Золотарева, Т. А. Дещук, 1980).
Для клинической картины указанного синдрома характерно наличие боли в области шеи и затылка, распространяющейся на теменную, затылочную и лобную области головы. Боль сопровождается головокружением, тошнотой, шумом в ушах, неприятными ощущениями в области сердца и сердцебиением. Головокружения могут сопровождаться тошнотой и рвотой; они значительно усиливаются при изменении положения головы, особенно при запрокидывании ее. Перечисленные симптомы резко усиливаются при движениях головы.
Заболевание часто сопровождается эмоциональной и вегетативной лабильностью, общей слабостью и повышенной утомляемостью.
При данном синдроме особое внимание необходимо уделять верхнешейному отделу позвоночника, боль в затылочной области часто связана с блокадами шейно-грудного перехода (ПДС Q-T,).
Цервикобрахиалгии. К проявлениям патологии позвоночника относится и такое вертеброгенное заболевание, как синдром брахиалгии, или плечелопаточный синдром.
В литературе (К. Lewit, 1975; Е. Rychlikova, 1980) можно выделить следующие наиболее часто встречающиеся варианты брахиалгии:
1. Брахиалгия, связанная с нарушениями шейного отдела позвоночника, Проявляется болью в шейном отделе, распространяющейся на верхний плечевой пояс и всю руку и сопровождающейся некоторым ограничением движений в плечевом суставе.
Подвижность руки значительно улучшается после мануального восстановления функции шейного отдела позвоночника с помощью манипуляции или мобилизации с постизометрической релаксацией.
2. Брахиалгия, котораяначинаетсяспоявленияболивобласти шеи и протекает пот ипу цервикалгии. Затем присоединяется боль в плечевом суставе, сопровождающаяся ограничением его подвижности, особенно при отведении руки. В дальнейшем такой вариант плечелопаточного синдрома протекает самостоятельно и исправление функции шейного отдела не оказывает существенного влияния на его течение.
3. Брахиалгия, при которой боль и ограничение движений, обычно больше выраженное в какой-то одной плоскости, возникают внезапно вследствие резкого движения или отмечаются утром после сна. В основе этого варианта течения лежит блокада плечевого сустава, поэтому манипуляция на этом суставе в большинстве случаев приводит к полному выздоровлению больного.
4. «Замерзшее» плечо — специфическое заболевание плечевого сустава, которое характеризуется ограничением движений. Оно имеет типичные клиническую картину и течение. Болеют чаще всего лица в возрасте от 40 до 60 лет. Клиническое течение обычно разделяется на три стадии:
I стадия — продолжается от 2 до 4 месяцев и характеризуется постепенным нарастанием боли и прогрессирующим ограничением подвижности сустава во всех плоскостях. Боль достигает значительной интенсивности.
II стадия — продолжается обычно от 2 до 3 месяцев и характеризуется постепенным уменьшением боли, однако подвижность в суставе остается ограниченной, и только в конце этого периода появляются признаки ее улучшения.
III стадия — продолжается 2—5 месяцев и характеризуется постепенным восстановлением подвижности в суставе. Боль в этой стадии обычно отсутствует. После выздоровления еще длительное время может отмечаться некоторое ограничение подвижности в суставе.
Природа данного заболевания не выяснена, мануальная терапия не эффективна. Из рефлекторных методов лечения хороший противоболевой эффект оказывает иглорефлексотерапия.
5. Брахиалгия, связанная с поражением реберно-поперечных суставов на уровне III—Vpe6ep. Для этого вида брахиалгии типично наличие боли выраженного вегетативного характера, что, по-видимому, связано с тесным соседством симпатического ствола и капсул реберно- поперечных суставов. Больные жалуются на ноющую боль, часто в ночное время, иногда отмечается онемение в области задней поверхности плеча и предплечья. Движения в плечевом суставе несколько болезненны, но не ограничены.
Мобилизация реберно-поперечных суставов и воздействие на участки локального повышенного тонуса в мышцах, поднимающих лопатку, с помощью приемов массажа и постизометрической релаксации значительно уменьшают болевой синдром.
Заканчивая описание основных рефлекторных синдромов остеохондроза шейного отдела позвоночника, следует отметить, что синдром торакалгии, связанный с нарушением шейного отдела позвоночника, будет описан в разделе, посвященном торакалгиям и болевым абдоминальным синдромам, имеющим отношение к поражению грудного отдела позвоночника.
Синдромы остеохондроза грудного отдела позвоночника
Большинство больных с поражением грудного отдела позвоночника жалуются на боль. При типичном варианте течения боль локализуется в грудном отделе позвоночника, чаще с одной стороны, и имеет ноющий или колющий характер. Боль возникает при движении и усиливается при длительных статических перегрузках. Диагностика торакалгий зачастую затруднена из-за того, что главными клиническими проявлениями, как правило, являются расстройства внутренних органов, такие как ишемическая болезнь сердца (ИБС), гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, панкреатит.
Вертеброгенная торакалгия возникает чаще всего при поражениях шейно-грудного отдела позвоночника. Специфичными для' вертеброгенной торакалгий считаются блокады ПДС Th4—Th5 при разгибании, шейно-грудного перехода (ПДС С6—Тїь) и нарушения реберно-поперечных суставов на уровне ПДС Th3—Th6 слева. Особенно часто отмечаются локальные повышения тонуса в области грудных мышц и мышц, поднимающих лопатку, которым принадлежит значительная роль в формировании торакалгий. В зависимости от вовлечения встречаются различные комбинации данных нарушений. Среди тех или иных вегетативных структур различают следующие клинические варианты синдрома вертеброгенной торакалгий: лопаточно-реберный, передней грудной стенки, а также торакалгий, связанные с нарушениями в нижнешейном и верхнегрудном отделах позвоночника. Методы мануальной терапии, применяемые при перечисленных вариантах синдрома, имеют ряд особенностей.
Виды торакалгий, их клиническая характеристика. По данным литературы (Гавата), можно выделить четыре клинических варианта синдрома вертеброгенной торакалгий:
1. Торакалгия, связаннаясфункционалъныминарушениями нижнешейногоотделапозвоночника.Хащшризуетсяболью в верхней части грудной клетки, в над- и подключичной областях с иррадиацией в область шеи, левого плеча и всей руки; боль обычно возникает при поворотах и Наклонах головы.
Объективные исследования выявляют функциональную блокаду шейно-грудного перехода, болезненность в суставах этого отдела при пассивных движениях в виде пружинящего сопротивления, пальпаторную болезненность трапециевидной мышцы, часто определяется повышение тонуса в горизонтальной и вертикальной порциях трапециевидной мышцы.
2. Торакалгия, связаннаясфункциональныминарушениями верхнегрудногоотделапозвоночника.Х арактернойявляется жалоба на длительную боль разлитого, ноющего характера, часто локализующуюся за грудиной. В некоторых случаях кардиалгия сочетается с болью в межлопаточной области. Боль редко связана с движениями туловища, что объясняется жесткой фиксацией грудного отдела позвоночника.
Объективно обнаруживаются характерная функциональная блокада ПДС Th4—Th5 при разгибании, выраженная болезненность при пассивных движениях в данном ПДС, резкая болезненность при пальпации межостистой связки на уровне ПДС Th4—Th5, а также более выраженное слева болезненное повышение тонуса мышц, пальпирующихся в виде валиков в длинных мышцах спины. Реже отмечается локальное повышение тонуса в грудных мышцах.
3. Торакалгия, связаннаяслопаточно-ребернымвариантом синдрома. Характерно разнообразие боли (кратковременная или длительная, ноющая, колющая и т.д.), что зависит, по-видимому, от разнообразия источников болевой импульсации.
Боль приданном варианте синдрома обычно локализована в межлопаточной области, чаще слева, в околососковой области, сбоку, по средней подмышечной линии, несколько ниже подмышечной ямки, нередко связана с актом дыхания. Особенность заключается также в миграции болевых ощущений по ходу ребер при мануальном воздействии.
Объективное обследование обнаруживает функциональную блокаду реберно-поперечных суставов на уровне ПДС Th3—Th6 слева и резкую болезненность их при вызывании пружинящего сопротивления. Определяется повышение тонуса мышцы, поднимающей лопатку (вследствие блокады реберно-поперечных суставов), и межреберных мышц. Пальпаторно часто отмечаются болезненные изменения в надкостнице ребер в области грудино-реберных суставов.
4. Торакалгия, связанная с синдромом передней грудной стенки. Характерны жалобы на тупую, ноюшую боль, как правило, длительную и локализующуюся в зоне, ограниченной окологрудинной и передней подмышечной линиями. Боль нередко усиливается при движении.
Объективно отмечаются значительное ограничение подвижности грудного отдела позвоночника, функциональные блокады ПДС Th,—Th при сгибании и ПДС Th4—ТИ7 при разгибании, пальпаторная болезненность большой и малой грудных мышц.
Выбор тактики лечения определяется вариантом синдрома торакалгии. Так, при лопаточно-реберном варианте основное внимание уделяется воздействиям на реберно- поперечные суставы (мобилизация, манипуляция), восстановлению нормальной подвижности ребер (мобилизация в ритме дыхания), функции мышц, поднимающих лопатку; при синдроме передней грудной клетки — постизометрическим упражнениям для грудных мышц и их сегментарно- рефлекторному массажу; при нарушениях нижнешейного отдела позвоночника — восстановлению функции его ПДС (манипуляции в области шейно-грудного перехода, мобилизация методом бокового сгибания в положении лежа на спине) и трапециевидных мышц (сегментарно-рефлекторный массаж и постизометрическая релаксация); при нарушениях верхнего грудного отдела, — восстановлению нормальной функции грудных ПДС (особенно ПДС Th4—Th5) с помощью приемов манипуляции и мобилизации мышц — ротаторов позвоночника приемами постизометрической релаксации.
Лечебный эффект при вертеброгенной торакалгии обычно достигается после двух—четырех процедур мануального лечения.
Вертеброгенные абдоминальные синдромы
Болевой синдром иногда бывает настолько резко выражен, что возникает необходимость проведения его дифференциальной диагностики (с синдромом острого живота). По данным М. Дусмуратова (1970), около 35% больных с остеохондрозом грудного отдела лечатся по поводу различных заболеваний желудка и кишечника.
По мнению Г. С. Юмашева и М. Е. Фурмана (1984), абдоминальный болевой синдром может бьпь обусловлен раздражением корешков, входящих в солнечное сплетение.
Боли в надчревной области, связанные с поражением позвоночника, обычно ноющие, продолжаются длительное время, реже отмечаются приступообразные боли, появление которых не связано с приемом пищи. Часто наблюдается расстройство стула — запор, трудно поддающийся лечению обычными методами.
Заболевания внутренних органов также сопровождаются рефлекторными изменениями в коже, мышцах, позвоночнике, и часто трудно определить, какие нарушения первичны.
Боль в области желчного пузыря обусловлена поражением ПДС Th8—Th10, наблюдаются боли в области ПДС Тп8—Th1(1 и болевые точки в прямой мышце живота справа и трапециевидной мышце справа.
Устраняют рефлекторные изменения в следующем порядке: массаж, затем манипуляции на блокированных ПДС грудного отдела. Достигнутый эффект сравним с действием сильного спазмолитика. Вертеброгенная боль после манипуляций исчезает практически полностью.
Результаты мануального обследования больных язвенной болезнью желудка и двенадцатиперстной кишки показали, что у таких больных функциональные блокады чаще всего определялись в ПДС Th5—'Th6 (у 68,4% больных), Th6—Th7 (у 22%); пальпаторная болезненность— на уровне ПДС Th5—Ths; мышечные спазмы — на уровне ПДС Th6—Th9; нарушения в реберно-поперечных суставах — на уровне ПДС Th4—'Th6. Особенно высока частота блокад в области верхнешейных ПДС (у 58% обследуемых) и крестцово-подвздошных суставов (у 87%).
Хотя практически невозможно выяснить, что поражается первично — позвоночник или внутренние органы, во всех случаях, по-видимому, в первую очередь необходимо устранить рефлекторные изменения в мышцах и функциональные нарушения позвоночника, так как для этого требуется значительно меньше времени, чем для лечения заболевания внутреннего органа. Если у больного имеется вертеброгенный синдром, после мануальных мероприятий боль полностью исчезает, но ив случае заболевания внутренних органов динамика его после манипуляции положительная. Например, по данным А. П. Тузлукова, Н. С. Горбатовской (1986), устранение рефлекторных изменений в мышцах приводило к улучшению показателей велоэргометрической пробы у больных с нейроциркуляторной дистонией; мануальная терапия в комплексе с иглорефлексо- терапией и введением новокаина в точки максимальной болезненности устраняла боли и давала положительную динамику ЭКГ у больных с ИБС (О. В. Давыдов, 1987).
Синдромы остеохондроза поясничного отдела позвоночника
Непосредственной причиной боли в поясничной области могут быть функциональные блокады ПДС поясничного отдела позвоночника или крестцово-подвздошных суставов. Наиболее часто встречаются блокады на уровне ПДС Г4—St, несколько реже — крестцово-подвздошных суставов. При этом клиническая картина нарушения пояснично-крестцового перехода отличается тем, что боль локализуется ближе к области задней срединной линии. Как отмечалось ранее, блокады верхнепоясничного отдела позвоночника часто сопровождаются иррадиацией боли в брюшную полость.
При блокаде поясничного отдела позвоночника наблюдается иммобилизация этого отдела, причем она выражена при наклонах в положении не только стоя, но и сидя. Ограничение наклона в сторону характерно для блокады ПДС в области пояснично-грудного перехода. Главным признаком блокады является отсутствие сближения и отдаления остистых отростков в соответствующем ПДС при мануальном обследовании, а также болезненность остистых отросткор и мышц в этой области при пальпации.
Характерными признаками блокады крестцово-подвздошного сустава являются спазм подвздошной мышцы, ограничение аддукции ноги, согнутой под углом 90° в тазобедренном суставе, и твердое, а не пружинящее сопротивление при мануальном исследовании крестцово-подвздошного сустава. Эта блокада может сопровождаться и иррадиацией боли по задней поверхности ноги до колена.
Люмбаго («прострел») — острая боль в поясничной области, возникающая обычно внезапно после резкого неловкого движения, подъема тяжести. Приступ боли может возникнуть и после переохлаждения. Клиническая картина развивается при этом в течение нескольких часов.
Боль в поясничной области двусторонняя, значительной интенсивности, особенно в первые часы заболевания; иррадиирует в ягодичную область, иногда в нижнюю часть живота; резко усиливается при любом движении. Больной с синдромом люмбаго щадит поясницу, движения осторожны, поза — часто вынужденная. Болевой синдром сопровождается выраженной тонической реакцией мышц поясничной области, их защитным напряжением. Околопозвоночные мышцы имеют вид симметричных тяжей.
В патогенезе боли важную роль могут играть ущемление менискоидов дугоотростчатых суставов и нарушение диска. Поэтому в начале заболевания лечение назначают осторожно, при мануальных воздействиях избегают силовых манипуляций. Основные назначения — строгий постельный режим, точечное воздействие теплом на участки повышенного тонуса мышц, вольтарен — 2 таблетки, но-шпа — 2 таблетки, консультация врача.
Люмбалгия. Этот синдром, характеризующийся подострой или хронической болью в поясничной области, встречается значительно чаще предыдущего. Моментами, провоцирующими.его возникновение, являются физические перегрузки, неловкие движения, длительное пребывание в определенном статическом положении. Переохлаждение также может способствовать его проявлению.
При люмбалгии боль усиливается постепенно, обычно в течение нескольких дней. Заболевание сопровождается ограничением наклонов туловища, в основном вперед, в связи с болью. Боль чаще отмечается с одной стороны позвоночника, при люмбалгии мышцы более расслаблены и можно пальпировать участки мышечного гипертонуса. При длительном течении заболевания обычно наблюдается значительная пальпаторная болезненность в местах прикрепления мышц.
В патогенезе этого синдрома значительную роль играет ущемление менискоидов дугоотростчатых суставов. Поэтому приемы мануальной терапии в данном случае весьма эффективны. В зависимости от тяжести клинической картины, степени напряжения мышц влечение включают либо мобилизацию блокированных ПДС с постизометрической релаксацией, либо манипуляции с предварительным применением постизометрической релаксации мышц поясничной области.
В начале лечения перед применением манипуляций необходимо убедиться в том, что основным в патогенезе действительно является ущемление менискоидов. Поэтому первые несколько процедур проводятся осторожно и заключаются в мобилизации с постизометрической релаксацией с движением (обычно ротации) в свободном, а не блокированном направлении. Если при этом достигается значительное улучшение, то можно использовать манипуляции.
Сивдром грушевидной мышщлхарактеризуется ишалгией, развивающейся в связи с компрессией седалищного нерва в месте выхода его из малого таза — между крестцово-остистой связкой и грушевидной мышцей в области запирательного отверстия. Корешковые боли при сдавлении нерва чаще бывают тупыми, иногда в форме тяжести, сопровождаются различными неприятными ощущениями (парестезиями) во всей ноге и особенно в стопе. Некоторые больные заявляют, что при попытке опоры на больную ногу у них теряется ощущение ноги, а вместо нее появляется «сноп пылающего огня». Обычно синдром грушевидной мышцы протекает остро.
Лучшим методом лечения (уточнения диагноза) является лечебно-диагностическая блокада грушевидной мышцы с применением кортикостероидов и местных анестетиков, которая сразу снимает боли и все другие признаки синдрома. После стихания острых явлений рекомендуется постизометрическая релаксация. Для растягивания грушевидной мышцы лягте на живот, вытянув руки вдоль туловища. Нога на здоровой стороне выпрямлена и лежит свободно. Ногу на больной стороне согните в колене под прямым углом и позвольте голени свободно опуститься в наружную сторону. При этом под весом повернутой наружу ноги в фушевидной мышце создается преднапряжение. На вдохе немного (на 1—2 см) поверните голень к середине, удерживайте ее в таком положении около 20 секунд, затем на выдохе расслабьте мышцы и позвольте ноге вновь опуститься до следующего вдоха. Необходимо также уделить внимание ПДС L4—L5 и при необходимости провести мобилизацию этого уровня.
Профилактика остеохондроза
Учитывая причины развития остеохондроза, необходимо обратить внимание на предупреждение действия патологических факторов: в первую очередь уменьшение макро- и микротравматизации, а также статической и динамической перегрузки позвоночника. Неблагоприятное действие вынужденных неестественных положений тела или головы во время работы (у станка, за письменным столом, в кабине автомобиля, за компьютером) должно компенсироваться сменой положения тела или головы во время работы, подгонкой рабочего места конкретно под работника, а также проведением производственной гимнастики. В профилактике остеохондроза очень важное значение имеет правильное поднятие тяжестей, длительные статические нагрузки необходимо в обязательном порядке чередовать с комплексом гимнастических упражнений. Очень важно укрепление мышечного корсета вокруг позвоночника. Но не следует сразу после прочтения этой книги бросаться качать мышцы и тянуть связки. Упражнения необходимо подбирать в соответствии с исходным состоянием всего организма, позвоночника и мышц. Есть много упражнений, хороших и разных, прикладного характера, например ходьба. Это наиболее естественная для человека нагрузка. Нарушения осанки отражаются в походке, а упражнения во время ходьбы помогают их исправить. Ходьбу можно включить во все части занятий, преимущественно вводную и заключительную. Ходьбу с сохранением правильной осанки сочетают с дыхательными упражнениями, используют также различные ее варианты: на носках, на пятках, на внутренних и наружных краях стоп, с перекатом пятки на носок, с высоким подъемом бедра, приставным и скрестным шагом. Плавание сочетает закаливающее действие воды и физическую нагрузку. В воде действуют архимедова сила, как известно, выталкивающая тело, погруженное в воду, и нивелирующая сила тяжести, что дает возможность мышцам, поддерживающим осанку, расслабиться, а дискам восстановиться. При упражнениях в воде преодолевается дополнительное сопротивление воды, а значит, тренировка мышц проходит намного эффективнее, чем на суше. Бег — прекрасное средство улучшить общую физическую подготовку, но это и серьезная нагрузка, поэтому заниматься им можно только с соблюдением правил тренировок и с учетом физической подготовки. Особенно осторожно относиться к бегу необходимо при сколиозе, остеохондрозе, плоскостопии и плоской спине (см. главу «Нарушение осанки»), так как при этих нарушениях снижена амортизационная функция опорно-двигательного аппарата. То же относится и к прыжкам.
Если для занятий лечебной физкультурой нет ни времени, ни желания, ни сил, то надо, по крайней мере, соблюдать «правила техники безопасности» для позвоночника. Вот некоторые из них.
1. Любые движения следует выполнять с максимально прямым позвоночником — на корточках, на коленях, сидя на низкой скамейке, — но только не в наклон.
2. При работе стоя старайтесь сохранять оптимальную позу: ноги слегка расставлены, спина чуть отклонена назад. Каждые 5—10 минут переносите тяжесть тела то на одну, то на другую ногу или ставьте ногу на невысокую подставку. Время от времени необходимо присесть на стул или хотя бы на корточки, а если есть возможность — полежать несколько минут.
3. В положении сидя возрастает нагрузка на шейный и поясничный отделы позвоночника, особенно если человек сидит «неправильно»: слишком сильно наклоняет туловище или голову. Для «правильного» сидения лучше всего подходит современный офисный стул, у которого можно регулировать высоту и угол наклона спинки. Такой стул позволяет зафиксировать позвоночник в правильном положении, повторяет все его изгибы и как бы берет на себя часть нагрузки, что ослабляет напряжение мышц спины. Высоту стула необходимо отрегулировать так, чтобы можно было, сидя свободно, положить локти на стол, не сгибая при этом спину.
4. При подъеме грузов с земли (а также при опускании их на землю) используйте возможности таких сильных естественных рычагов, как ноги. Поднимайте тяжести из положения полуприседа с прямой спиной и также опускайте их. При переносе груза не держите его на вытянутых руках, так как в этом случае нагрузка на спину увеличивается в несколько раз. Груз следует держать снизу двумя руками, прижимая к грудной клетке, или переносить на плечах.
5. При переносе грузов на большие расстояния периодически останавливайтесь и отдыхайте, опустив груз на землю, почаще перекладывайте его из одной руки в другую.
6. При подъеме тяжестей на высоту выше вашего роста не поднимайте груз выше уровня плеч — воспользуйтесь какой-нибудь подставкой или стулом.
Диетические рекомендации
Свежие фрукты и овощи должны составлять не менее половины вашего рациона. Это не касается консервированных соков из пакетов — имеются в виду только свежевыжатые соки. Нет ничего полезнее, чем овощной салат из помидоров, огурцов, лука, перца, моркови, редиски, свеклы, петрушки, сельдерея. В качестве приправы лучше использовать хорошее оливковое масло, можно подсолнечное, лимон. Богатая витаминами сырая капуста очень важна для функционирования различных органов и систем человеческого организма.
Белки должны составлять не менее трети вашего рациона. Они содержатся в мясе, рыбе, птице, яйцах, молоке. Свежие яйца можно употреблять в пищу 3—4 раза в неделю. К растительным продуктам, содержащим большое количество белков, относятся соевые бобы, семечки, фасоль, орехи, баклажаны, грибы, пивные дрожжи, необработанные цельные зерна пшеницы, проса, кукурузы, гречихи, ячменя. Из этих продуктов можно приготовить множество блюд.
Жиры должны быть негидрогенизированными и ненасыщенными. Ненасыщенные жиры содержатся в мясе барана, утке, белой рыбе, в оливковом масле, орехах. Чтобы не развивалось разряжение структуры костной ткани (остеопороз), для позвоночника и костной системы нужны прежде всего кальций, фосфор, магний, марганец, витамины А, В, D, С. Больше всего кальция — в сыре и таких видах мяса, как печень, почки, сердце, в свежих яйцах. Много кальция — в орехах, семечках, кукурузной муке грубого помола, артишоках, свекле, в белокочанной и цветной капусте. Фосфор содержится в отрубях, салате, горохе, в белокочанной и цветной капусте, стручках сои, натуральных сырах, рыбе.
Магнием богаты семечки подсолнечника, орехи, авокадо, сырой шпинат, горох, фасоль, стручки бобов, огурцы, побеги люцерны. Марганец есть в натуральных сырах, печени, почках, сердце животных, птице, желтке яиц, морских водорослях, картофеле (особенно в кожуре), бобах, горохе, фасоли, сельдерее, луке, бананах, миндале, грецком орехе, каштанах.
Натуральными источниками витамина А являются свежие яйца, рыба, печень животных, свежие фрукты и овощи — персики, дыни, артишоки, тыква, морковь.
Основной источник витамина D — солнце. Ежедневные солнечные ванны увеличивают количество этого витамина в человеческом организме. Натуральным источником витамина D является рыбий жир, содержат его также сливочное масло, свежие яйца, молоко.
Витаминами группы В (В„ В2, Вб, В|2) богаты бараньи почки, говяжьи печень, сердце, мозги. Меньше их в говяжьем и свином мясе. Источниками витаминов группы В являются свежие яйца, особенно желток, рыба, омары, устрицы, крабы, грибы, молоко, натуральные сыры, зерна ячменя, овса, кукурузы, гречихи, горох, стручки сои, апельсины, грейпфруты, бананы, авокадо.
Витамин С (аскорбиновая кислота) — это яблоки, груши, сливы, различные ягоды, апельсины, мандарины, грейпфруты, авокадо, сладкий перец, белокочанная и цветная капуста, зелень. Этот витамин не накапливается в человеческом организме, так что восполнять его необходимо ежедневно. При нагревании витамин С разрушается, поэтому все содержащие его продукты надо есть сырыми и свежими.
Как видно из перечисленных продуктов питания, вредных продуктов нет, кроме искусственно переработанных. Вредные вещества появляются только при неправильном способе приготовления и могут накапливаться при употреблении их в больших количествах. Если вы ощущаете при употреблении какого-то продукта, например сырой капусты, тяжесть или у вас возникает вздутие в животе, откажитесь от него, так как минеральные вещества и витамины имеются во многих других пищевых продуктах.
Ваши действия при остеохондрозе
В первой стадии остеохондроза самое главное — восстановить нормальную подвижность ПДС. Освободить сегменты помогают упражнения с блоком для спины, перекаты на спине с прижатыми к груди коленями и сидение на корточках, после чего очень важно закрепить достигнутое.
Напряженные мышцы при остром воспалении — это естественная защитная реакция на болевой раздражитель. Но уже через несколько часов боль в основном вызвана именно тем, что мышцы зажали спину и жестко удерживают ее в этом положении. Мало того что из-за этого сегменты еще сильнее прижимаются друг к другу, боль вызывается непосредственно и спазмом мышц. Поэтому в первую очередь необходимо снять мышечный спазм, хотя все техники, с помощью которых это делается, одновременно высвобождают и сегменты. Спазм мышц ослабляется, если их растягивать, поднимая колени к груди; перекаты вперед-назад на нижней части спины помогают разъединять зажатые в единый монолит сегменты; окончательно же «отключить» мышцы спины можно, усилив противоположные им мышцы живота наклонами вперед из положения лежа.
Для закрепления достигнутого эффекта необходимо в первую очередь понять, что здоровье вашего позвоночника в ваших руках, что только вы сами можете и должны поддерживать его в форме. Если вы на данном этапе заболевания займетесь плаванием, занятиями лечебной физкультурой, это не только замедлит процессы старения вашего позвоночника, но и позволит вернуть ему утраченную легкость и гибкость движений.
Медикаментозное лечение
Медикаментозное лечение в первой стадии остеохондроза обычно применяется в минимальном объеме. Это нестероидные противовоспалительные средства, в первую очередь препараты диклофенака натрия (олфен, реопирин, наклофен, алмирал, диклоберл, ортофен и др.). Эти препараты достаточно мощно снимают воспалительную реакцию и болевой синдром, однако обладают побочным эффектом — повышают кислотность желудочного сока и при длительном применении вызывают обострение гастрита и язвенной болезни желудка. К данной группе препаратов мы можем отнести и препараты индометацина (ибупром, ибупрофенидр.), пироксикам. В настоящее время существуют препараты, которые отличаются менее выраженным влиянием на кислотность желудка и гепатотоксическим действием. Это нимесулид (нимесил, апонил, найз, сиган и др.), препараты мелоксикама (мовалис, мелокс и др.), кетаролак (кетанов, кетарол и др.), кокси- бы — целекоксиб (целебрекс, ранселекс) и рофекоксиб (виокс, ріофика, рофникс и др.); спазмолитики — но-шпа, мидокалм, сирдалуд; средства, уменьшающие проницаемость сосудистой стенки, — аскорутин, упсавит. Местно применяются мази с согревающим эффектом — перечная мазь, эспол, финалгон, никофлекс. Назначаются электропроцедуры — электрофорез с раствором новокаина, амплипульс, магнитотерапия, магнитно-лазерная терапия, массаж мышц спины. После снятия острого болевого синдрома необходимо заняться укреплением мышечного корсета (см. ниже).
Лечебная физкультура
Укрепление мышечного корсета. При выборе упражнений для укрепления мышечного корсета необходимо учитывать исходное состояние мышц и индивидуальные особенности осанки. «Накачивать» и без того сильные и тем более перенапряженные группы мышц не только бессмысленно, но и вредно. В зависимости от характера нарушений осанки следует обратить особое внимание на тренировку ослабленных мышц.
Примеры упражнений для мышц спины.
Верхняячастьспиныиплечевогопояса. Укреплять этимышцы необходимо при усиленном грудном кифозе и крыловидных лопатках.
Исходное положение (ИП) .лежа на животе.
1. Перевести руки на пояс, приподнять голову и плечи, свести лопатки. Дыхание не задерживать, живот не поднимать (нижние ребра не отрывать от пола). Удерживать принятое положение до небольшого утомления мышц.
2. Выполнить то же упражнение, но кисти сложить на затылке, плечи отвести назад.
3. Выполнить то же упражнение, держа руки в положении «крылышек».
4. Поднять голову и плечи, развести руки в стороны, сжимать и разжимать кисти.
5. Поднять голову и плечи, медленно перевести руки вверх, в стороны и к плечам (имитировать движения при плавании брассом).
6. Выполнить то же упражнение, но прямые руки двигаются в стороны, назад, в стороны, вверх.
7. Выполнить то же упражнение с круговыми движениями разведенных в стороны рук.
Поясница. Особенно необходимо укреплять мышцы поясницы при уменьшенном поясничном лордозе.
ИП: лежа на животе.
1. Поочередно отводить назад (отрывать от пола) и опускать на пол прямые ноги. Темп медленный, таз не отрывать от пола.
2. Отвести назад прямую ногу (следить за тем, чтобы таз оставался неподвижным), удерживать в этом положении на счет 3—5. Повторить для другой ноги.
3. Отвести назад одну ногу, затем вторую, медленно опустить обе ноги.
4. Отвести назад обе ноги, медленно развести их в стороны, соединить вместе, опустить.
5. Отвести назад обе ноги одновременно, удерживать в этом положении до определенного счета или до небольшого утомления мышц. Это упражнение можно выполнять только при хорошей физической подготовке, так как одновременный подъем обеих ног вызывает большую нагрузку на поясничный отдел позвоночника.
Примеры упражнений для брюшного пресса. Силу мышц передней стенки живота необходимо увеличивать при усиленном поясничном лордозе, выступающем вперед животе.
Если мышцы брюшного пресса очень слабы, опасно начинать тренировку с общепринятых упражнений с подъемом ног и туловища из положения лежа на спине. Резкое повышение внутрибрюшного давления может привести к расхождению прямых мышц живота и грыже. Нетренированным лучше начать укреплять брюшной пресс с упражнений полегче.
ИП: лежа на спине, поясница прижата к полу.
1. Наклонить голову вперед, поднять плечи от пола, потянуться руками к носкам (выдох). Вернуться в ИП (вдох).
2. Согнуть одну ногу, вытянуть ее вперед (вверх), согнуть, поставить ступню на пол (выдох), выпрямить ногу (вдох). Повторить для другой ноги.
3. Согнуть обе ноги, разогнуть их вперед, согнуть, опустить стопы на пол (выдох), выпрямить ноги (вдох).
4. «Велосипед»: поднять согнутые ноги и, имитируя езду на велосипеде, поочередно сгибать и разгибать их в тазобедренных, коленных и голеностопных суставах так, чтобы носки ног описывали правильные круги.
5. Согнуть ноги в коленях, выпрямить их вперед (вверх) под углом примерно 45°, развести в стороны, свести, согнуть, опустить (вдох), вернуться в ИП (выдох).
6. Поднять голову, положить ладони на лоб и надавить ими, как бы сопротивляясь встречному движению головы (выдох), вернуться в ИП (вдох).
После того как мышцы живота достаточно окрепнут, можно выполнять упражнения с большей нагрузкой. Делать их следует медленно, особенно в фазе возвращения в ИП, когда мышцы передней стенки живота работают на сопротивление весу ног и туловища. Чтобы нагрузка приходилась на мышцы живота, а не груди и ног, необходимо по возможности удерживать туловище прямым, а мышцы ног расслаблять. Напрягать мышцы живота следует на выдохе, а вдох делать в ИП.
7. Завести прямые руки за голову, с махом рук перейти в положение сидя, вернуться в ИП.
8. Выполнить то же упражнение, но с руками на поясе.
9. Поочередно поднимать до угла в 45° и опускать прямые ноги.
10. Поднять обе прямые ноги до угла в 45° и опустить.
11. Удерживая между коленями мяч, согнуть ноги, разогнуть их вперед до угла в 45°, опустить.
12. Выполнить то же упражнение, удерживая мяч между лодыжками.
13. «Ножницы»: немного приподняв прямые ноги, скрещивать их и разводить в стороны.
14. Голеностопные суставы фиксированы под опорой или с помощью партнера. Сесть и вернуться в ИП.
ИП: сидя верхом на гимнастической скамейке.
15. Вытянуть ноги вперед, зафиксировать их под скамейкой, отклониться назад до положения лежа и вернуться в ИП.
Примеры упражнений для боковых мышц туловища. Эти мышцы особенно важны для поддержания симметричного положения тела во фронтальной плоскости. При нарушениях осанки в сагиттальной плоскости мышцы правой и левой стороны туловища тренируют с одинаковой интенсивностью. Одинаковая нагрузка для обеих сторон применяется и при сколиозе небольшой степени и в начальном периоде тренировок при любой стадии сколиоза. Если асимметрия мышцы выражена слабо, то симметричная тренировка (одинаковое число повторений упражнения для каждой стороны) выравнивает силу мышц. Слабые мышцы на выпуклой стороне испытывают большее напряжение и «подтягиваются» к более сильным мышцам на вогнутой стороне, на которые такая же нагрузка не оказывает тренирующего действия. При выраженных нарушениях осанки во фронтальной плоскости бывает необходимо укреплять мышцы с выпуклой стороны искривления и расслаблять — с вогнутой, но такую асимметричную тренировку можно проводить только после консультации у ортопеда и специалиста по лечебной физкультуре.
ИП: лежа на боку.
1. Приподнимать и опускать выпрямленную «верхнюю» ногу.
2. Приподнять «верхнюю» ногу, присоединить к ней «нижнюю», медленно опустить обе ноги.
3. Приподнять обе ноги, удерживать их на счет 3—5 (рис. 29), медленно опустить.
ИП: лежа на боку на кушетке, туловище на весу, «нижняя» рука опирается на пол, стопы фиксированы под опорой или их сдерживаетпартнер.
4. Перевести руки на пояс, удерживать туловище на весу на счет 3—5, вернуться в ИП.
Это упражнение используют и в качестве функциональной пробы для боковых мышц туловища.
Мануальная терапия своими руками
Постизометрическая релаксация мышц. При нарушенияхв позвоночнике мышцы туловища и конечностей часто болезненны и спазмированы. Функциональный блок в одном отделе или даже единственном ПДС может вызывать сокращение и болезненность различных мышц, не только тех, которые непосредственно прикрепляются к больному участку позвоночника, но и отдаленных.
Постизометрическая релаксация мышц (расслабление после напряжения) — одна из новейших методик в арсенале мануальной терапии. Это методика, облегчающая расслабление напряженных мышц при мобилизации блокированных сегментов позвоночника.
В основе метода лежит рефлекторный механизм понижения мышечного тонуса после предварительного напряжения мышцы. Особенно легко этот механизм срабатывает при изометрическом напряжении мышц, т.е. при их сокращении без движения в суставе.
Особенностью данного метода является пассивное растягивание мышцы из положения преднапряжения (пассивного движения, максимально возможного для болезненно сокращенной мышцы). Растягивание производится после небольшого мышечного сопротивления, направленного в сторону, противоположную растягиванию. Обеспечивается это минимальное сопротивление мышц часто благодаря весу конечности, особенно при самостоятельном выполнении упражнений.
При постизометрической релаксации используются дыхательные упражнения и изменения направления взгляда: расслабление мышц облегчается на выдохе и при движении глаз в сторону растягивания.
Метод постизометрической мышечной релаксации позволяет окончательно восстановить полный объем движений в блокированном суставе, избавиться от болевого синдрома, снять спазматическое напряжение мышц.
Спазматическое сокращение мышц туловища и конечностей обычно сопровождает блокирование суставов позвоночника. После устранения блокирования позвонков укорочение и спазматическое сокращение мышц часто сохраняются.
При спазматическом сокращении мышц наблюдаются: ограничение движений в сторону, противоположную движению спазмированной мышцы (например, возникает боль при наклоне вперед при сокращении мышцы, разгибающей позвоночник); нарушение положения тела (кривошея, функциональный сколиоз, усиление или сглаживание грудного кифоза или поясничного и шейного лордоза и т.п.); болезненность в местах прикрепления мышцы к надкостнице; болезненные уплотнения в толще мышцы.
Иногда болезненность мышц, суставов и связок оказывается основным симптомом нарушений работы опорно- двигательного аппарата, а лежащие в основе заболевания явления остеохондроза и корешковые синдромы остаются незамеченными.
Приемы постизометрической мышечной релаксации — доступный каждому метод борьбы с хроническими мышечными спазмами и болезненным сокращением мышц. Результаты правильного применения этих упражнений часто ощущаются уже во время растягивания: напряжение мышц буквально «тает», исчезают болезненные мышечные уплотнения, перестают ощущаться болевые точки. Упражнения дают эффект не только при комплексном лечении остеохондроза, но и в других случаях: при реабилитации после инсульта, растягивании мышечных контрактур после травм и операций, а также при утомлении мышц после тяжелой работы или длительного пребывания в одной и той же позе.
Выполнения одних только упражнений постизометрической релаксации, как правило, недостаточно для лечения большинства заболеваний. Мышечный спазм обычно является следствием первичных нарушений (остеохондроза, радикулита и т.п.). В этих случаях перед применением приемов, направленных на растягивание спазмированных и болезненных мышц, необходимо лечение основного заболевания, в том числе снятие функционального блока в позвоночнике. После этого упражнения постизометрической релаксации действительно незаменимы, в частности, потому, что спазматическое сокращение мышц, оставшееся после лечения основного заболевания, может стать причиной его рецидивов.
Чтобы повысить эффективность упражнений, следует соблюдать правила их выполнения. Общиеправила:
1. Перед началом упражнения согреть и расслабить больные мышцы с помощью теплой ванны, горячего компресса, фена для сушки волос, массажа. Для лучшего расслабления рекомендуются потряхивание и разминание спазмически сокращенных мышц.
2. Растягивать мышцу медленно, без рывков, понемногу увеличивая растягивание на каждом выдохе. Представьте себе кусок пластилина: если холодный пластилин резко потянуть, он порвется; медленно растягивая теплую пластилиновую колбаску, ее можно вытянуть.
3. Упражнения выполнять в позе, которая обеспечивает максимальное растяжение мышц в месте воздействия.
4. В тех случаях, когда растягивание производится с поворотом головы или туловища, расслаблению мышц помогает движение глаз в ту же сторону, куда поворачивается голова. При сгибании и разгибании позвоночника (наклонах вперед, назад и вбок) расслабление мышц облегчается, если глаза опускать вниз, к подбородку.
5. Для растягивания мышц использовать силу тяжести (вес конечностей или головы) или усилие свободной конечности.
6. Вначале мышца приводится в состояние преднапряжения — растягивания, максимально возможного без выраженных болевых ощущений. Перед дальнейшим растягиванием мышцы сделать минимальное движение в противоположном направлении и «удерживать» его в течение 10—20 секунд. Это движение может быть изометрическим, т.е. без перемещения в пространстве (например, давление на опору в направлении, противоположном последующему растягиванию), или едва обозначенным (например, подъем носка выпрямленной ноги на 1—2 см).
7. Для более полного расслабления мышц использовать дыхательные упражнения. Напряжение мышц-антагонистов производится на вдохе, растягивание спазмированных мышц — на выдохе. Во время выдоха спазмированную мышцу в течение 10—30 секунд растягивают до нового появления напряжения или ощущения болезненности и в большинстве случаев оставляют в достигнутом положении. На следующем вдохе снова немного напрягают мышцы-антагонисты и повторяют растягивание, с каждым разом все больше вытягивая сокращенную мышцу.
8. Каждый прием повторять 3—5 раз, по нескольку занятий вдень. Длительность лечения до достижения полного восстановления определяется тяжестью нарушений и индивидуальными особенностями человека.
Растягивание отдельных групп мышц
Затылочно-позвоночные мышцы. Короткие малая и большая задние прямые мышцы головы находятся в глубине шейных мышц, соединяя I и II шейные позвонки с затылочной костью.
При двустороннем сокращении этих мышц голова наклоняется назад, при одностороннем — назад и вбок. Движение при этом происходит только в шейно-затылочном суставе.
Болезненное мышечное уплотнение глубоких разгибателей шеи можно нащупать в области шейно-затылочного сочленения в положении лежа на спине с пассивно наклоненной назад (например, свешенной с края дивана) головой.
Для растягивания этих мышц сядьте на стул с высокой спинкой, обхватите голову кистями так, чтобы большие пальцы лежали на скулах (нащупайте бугры под нижним краем глазницы), указательные — под нижним краем затылочной кости, а остальные пальцы поддерживали затылок (рис. 30, а). На вдохе поднимите глаза вверх и слегка надавите затылком на поддерживающие ёго пальцы. Примерно через 10 секунд опустите глаза на медленном выдохе, откидываясь спиной на спинку стула, расслабьте мышцы шеи и руками наклоните голову в шейно-затылочном суставе вниз (рис. 30, б).
Из достигнутого положения, не поднимая головы, повторите прием несколько раз до максимально возможного растягивания мышц. Упражнение можно выполнять несколько раз в день.
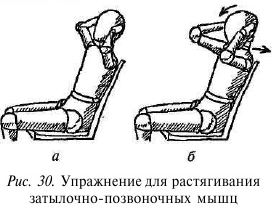
Необходимо следить, чтобы происходило не сгибание шейного отдела позвоночника, а лишь движение в шейно-затылочном суставе — «кивок». Для этого сильней надавите спиной на спинку стула и наклоняйте голову вниз только с помощью рук, расслабив мышцы шеи.
Разгибатели шеи. Многочисленные мышцы задней поверхности шеи и верхней части спины нередко испытывают перегрузку из-за статического напряжения при удерживании головы, особенно при неправильной осанке в позе сидя. У людей со слабыми мышцами часто развивается их спазматическое сокращение. Шейный лордоз при этом усилен, отчего голова выдвинута вперед, как у черепахи, а трапециевидные мышцы на надплечьях не вогнуты вниз, выпукло выступают вверх, как у культуриста (рис. 31, а).
Нарушения в шейном отделе позвоночника часто вызывают хроническую недостаточность мозгового кровообращения, следствием чего могут быть головные боли, обмороки и другие симптомы. Выраженный спазм разгибателей шеи не позволяет коснуться подбородком груди при прямом положении грудного отдела позвоночника. При небольшом укорочении подбородок не достает до груди только при согнутом туловище.
При наличии функционального блока суставов позвоночника обязательно следует вначале устранить блокирование и только после этого приступать к выполнению упражнений постизометрической релаксации.
Сядьте, наклонив голову вперед и положив руки со сцепленными в замок пальцами на затылок. Наклонять туловище
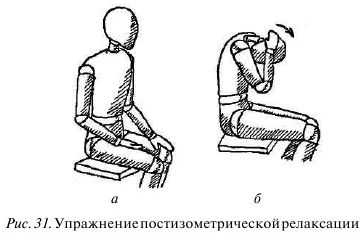
и голову нужно так, чтобы растягивались мышцы шеи, ане спины. На вдохе поднимите глаза вверх, при этом растянутые мышцы рефлекторно напрягутся. На выдохе расслабьте мышцы и позвольте голове еще немного наклониться (рис. 31,6). Давить на голову не следует — для растягивания мышц достаточно веса рук. Прием выполняется 3—5 раз (циклов вдох- выдох) или больше.
Упражнение необходимо выполнять в течение длительного времени, особенно при привычном нарушении осанки. При этом желательно также и упражнение на растягивание верхней части трапециевидной мышцы.
Мышца, поднимающая лопатку. Мыцща проходит от шейных позвонков к верхнему внутреннему углу лопатки, под трапециевидной мышцей.
Спазматическое сокращение этой мышцы проявляется типичной болью при давлении наточку прикрепления мышцы к верхнему внутреннему углу лопатки, только в точке сбоку от остистого отростка II шейного позвонка. Боль в этой мышце типична для блокирования сегмента II—III, реже — I—II шейных позвонков.
Растягивание мышцы, поднимающей лопатку, в положении лежа. Лягте на спину, плечи оттяните максимально вниз (по направлению к ногам). Руку на больной стороне подложите ладонью вверх под ягодицу для фиксации лопатки. Вторую руку подложите под голову, обхватите затылок и наклоните голову в здоровую сторону (рис. 32).
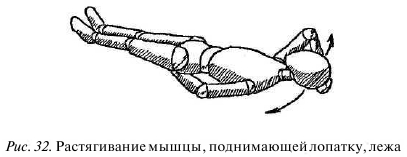
На вдохе скосите глаза в сторону больной мышцы и примерно на 10 секунд слегка, не смещая головы, надавите ею на пальцы руки. На выдохе расслабьте мышцы шеи, переведите взгляд в противоположную (здоровую) сторону и чуть сильнее потяните голову рукой, еще немного наклоняя ее в здоровую сторону и натягивая, таким образом, больную мышцу.
Оставаясь в этом положении, повторите прием еще несколько раз до максимально возможного растягивания мышцы.
При выполнении этого упражнения следует наклонять голову строго вбок, избегая ее поворота и наклона вперед.
Растягивание мышцы, поднимающей лопатку, в положении с идя. Сядьте на стул или табурет. Рукой с больной стороны возьмитесь за сиденье или перекладину стула строго под тазобедренным суставом, туловище слегка наклоните вперед и в здоровую сторону для фиксации лопатки. Голову немного поверните в здоровую сторону и из этого положения опустите, наклоняя вперед (не вбок!). Ладонью второй руки обхватите голову спереди, сбоку и сверху — так, чтобы пальцы находились над ухом с противоположной стороны. Рукой наклоните голову вниз и поверните в здоровую сторону, натягивая больную мышцу (рис. 33).
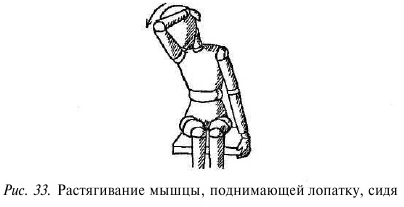
На вдохе оставьте голову в достигнутом положении и переведите взгляд в сторону болезненной мышцы примерно на 10 секунд. На выдохе еще немного расслабьте мышцы, посмотрите в здоровую сторону и рукой еще наклоните голову вниз и поверните ее, сильнее натягивая больную мышцу.
Оставьте голову в таком положении, не поднимая ее, и повторите прием еще несколько раз до максимально возможного растягивания мышцы.
При выполнении этого упражнения следует наклонять голову вперед и поворачивать, но избегать бокового наклона головы. При наклоненной вбок голове будет натягиваться не мышца, поднимающая лопатку, а грудино-ключично-сосцевидная мышца.
Верхняя часть трапециевидной мышцы. Трапециевидная мышца участвует в различных движениях головы, верхней части туловища и плечевого пояса. Верхняя часть трапециевидной мышцы тянется от надплечья к нижней части затылочной кости и остистым отросткам шейных позвонков. Ее болезненность и спазмическое сокращение могут быть связаны как с нарушениями в самой мышце, таки с проявлением шейного остеохондроза.
Лягте на спину на стол или диван, плечи оттяните максимально вниз (в направлении к ногам). Руку на больной стороне отведите в сторону так, чтобы плечо было примерно на одной прямой с верхней частью трапециевидной мышцы в основании шеи. Ухватитесь рукой за край дивана или стола, фиксируя плечо. Второй рукой обхватите голову сверху, за темя, и, насколько возможно (до состояния преднапряжения), наклоните голову в здоровую сторону (рис. 34).
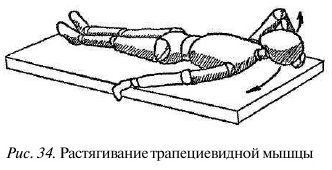
На вдохе переведите взгляд в сторону больной мышцы и слегка надавливайте головой на ладонь в течение примерно 10 секунд. На выдохе расслабьте мышцы, посмотрите в здоровую сторону и рукой еще дальше наклоните голову, натягивая больную мышцу.
Оставаясь в этом положении, повторите прием еще несколько раз до максимально возможного растяжения мышцы.
При выполнении этого упражнения следует наклонять голову строго вбок, избегая ее поворота.
Межлопаточные мышцы. Боль может быть вызвана спазмом находящихся в этой области средних частей трапециевидных мышц или большой и малой ромбовидных мышц, а также остеохондрозом верхнего грудного отдела позвоночника. Характерны болезненность остистых отростков верхнегрудных позвонков, боль, отдающая в руку, и болевые точки междулопаткой и позвоночником. Соответствующие мышцы, в первую очередь средняя часть трапециевидной, растягиваются при отведении лопатки вбок от позвоночника.
Рис. 35. Растягивание межлопаточных мышц.
Для растягивания межлопаточных мышц сядьте, положив руку с больной стороны на противоположное плечо. Второй •рукой обхватите ее за локоть и тяните его, отводя лопатку от позвоночника (рис. 35). Поднимая или опуская локоть, мож
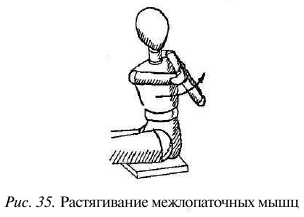
но добиться преднапряжения мышц в области болевых точек и болезненных остистых отростков.
На вдохе в течение примерно 10 секунд слегка надавливайте локтем навстречу растягиванию, направляя дыхательное движение в болезненную межлопаточную область. На выдохе расслабьте мышцы на больной стороне и немного потяните локоть, усиливая растягивание межлопаточных мышц. Оставаясь в этом положении, повторите прием еще несколько раз.
Грудино-ключично-сосцевидная мышца. При давлении на внутренний (расположенный ближе к грудине) конец ключицы спазматическое сокращение этой мышцы проявляется болью, которую можно принять за боль в грудино "ключичном суставе. Боль может ощущаться в шее, в районе поперечного отростка I шейного позвонка. Многочисленные болевые точки по ходу мышцы могут вызывать распространение боли в область лица и головы и напряжение подключичной части большой грудной мышцы.
Для лечения используются сила тяжести, напряжение и сокращение мышцы при вдохе и выдохе. Упражнение очень похоже на мобилизацию шейно-затылочного сочленения с помощью наклона головы вбок.
Лягте на спину на край стола, поверните голову в здоровую сторону и свесьте ее с края стола, опираясь на него сосцевидным отростком. Следует выбрать такое положение головы, чтобы мышцы шеи были расслаблены и вес головы натягивал грудино-ключично-сосцевидную мышцу, обеспечивая преднапряжение — максимальный боковой наклон в шейно-затылочном суставе.
На вдохе поднимите глаза вверх (ко лбу). При этом растянутая весом головы грудино-ключично-сосцевидная мышца напрягается и немного поворачивает голову вбок, вверх. На выдохе опустите глаза вниз, к подбородку. Мышца при этом расслабляется, й голова опускается, натягивая ее (рис. 36).

Если с помощью дыхания и движения глаз не удается вызвать напряжения и последующего расслабления мышцы, можно на вдохе немного (на 0,5—1 см) приподнять голову, а на выдохе расслабить мышцы, позволяя голове опуститься.
Большая грудная мышца
Растягивание верхней части мышцы. При спазматическом сокращении верхней (подключичной) части этой мышцы плечи выдвигаются вперед. В случае выраженного спазма и контрактуры мышцы при отведении руки назад ниже ключицы выступает сухожилие, болезненное при надавливании.
Для растягивания верхних пучков мышцы лягте на спину так, чтобы плечевой сустав оказался на краю дивана или стола или даже немного свисал с него. Поднимите руку, чтобы она находилась под прямым углом к туловищу, и отведите ее назад (вниз) до состояния преднапряжения верхней части мышцы.
На расстоянии вытянутой руки от края ложа заранее поставьте стул или табуретку. Средний и указательный пальцы должны свободно скользить по ножке или спинке стула (рис. 37).
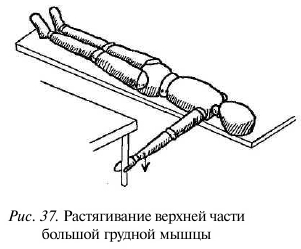
Сделав глубокий вдох, поднимите руку примерно на 2 см, ненадолго задержите дыхание, затем сделайте медленный выдох и расслабьте мышцы, позволяя руке опуститься.
Стул или табуретка нужны для фиксации положения руки: отпадает необходимость удерживать руку и мышцы плечевого пояса лучше расслабляются. Стул позволяет также усилить воздействие на мышцу в тех случаях, когда силы тяжести недостаточно для того, чтобы растянуть ее до желаемого положения. Для этого на вдохе немного сожмите пальцы и слегка надавите рукой вверх, как бы пытаясь приподнять стул. На выдохе расслабьте мышцы и перехватите ножку чуть ниже, фиксируя руку в достигнутом положении.
Еще один способ усилить воздействие на мышцу — достигнув максимально возможного растягивания, на вдохе не позволять руке подняться, а немного разогнуть запястье, перехватывая ножку стула чуть ниже. На выдохе, расслабив все мышцы, кроме мышц двух пальцев и кисти, следует слегка сгибать лучезапястный сустав, еще немного растягивая грудную мышцу.
Растягивание нижней части мышцы. При спазматическом сокращении нижней части большой грудной мышцы ограничен полный подъем руки, сухожилие в подмышечной ямке напряжено и болезненно при надавливании.
Для растягивания нижней части мышцы лягте, как в предыдущем упражнении, но рука должна быть максимально поднята (к голове), насколько это позволяет сокращенная мышца, и отведена назад (вниз) до состояния преднапряжения нижних пучков мышцы (рис. 38).
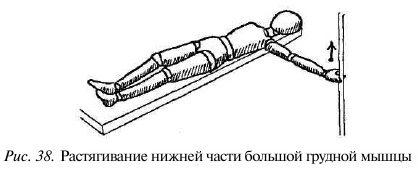
Сделав глубокий вдох, поднимите руку примерно на 2 см, немного задержите дыхание, медленно выдохните и расслабьте мышцы, позволяя руке опуститься и растянуть спазмированные участки мышцы.
Для фиксации положения руки и усиления воздействия можно, как и в предыдущем упражнении, использовать ножку стула.
Болевые точки на ребрах. Напряжение большой грудной мышцы часто сопровождается появлением болезненных мышечных уплотнений в толще мышцы и болевых точек в местах прикрепления отдельных пучков мышцы к ребрам и грудине. Особенно часто болевые точки располагаются на боку, по линии, идущей вертикально вниз от подмышечной ямки, и на линии, идущей вертикально вниз от середины ключицы, и вблизи мест соединения ребер с грудиной. Наличие таких болевых точек часто сочетается с болями в области сердца.
Внимание! Прежде чем приступать к упражнениям, убедитесь, что боли вызваны именно остеохондрозом или болезненным напряжением мышц, а не заболеваниями сердца. Для этого обратитесь к терапевту и сделайте кардиограмму.
Для растягивания большой грудной мышцы, как и в предыдущих упражнениях, лягте на спину так, чтобы плечевой сустав находился на краю дивана или стола. Отведите руку назад (вниз) до состояния преднапряжения мышцы.
В этом положении пучки мышцы напрягаются и болезненные точки легко нащупать пальцами другой руки. Руку с больной стороны следует поднять (отвести в сторону от тела) под таким углом, чтобы болевые точки и болезненные мышечные уплотнения проявились максимально. Для фиксации положения руки можно придерживать пальцами ножку или спинку поставленного в нужном месте стула.
Как и в двух предыдущих упражнениях, рука поднимается на вдохе и опускается на выдохе. На выдохе указательным пальцем второй руки надавите на болезненную точку, слегка оттягивая мышцу к середине груди (рис. 39). Прием для каждой из болезненных точек повторяется 3—5 раз или больше.
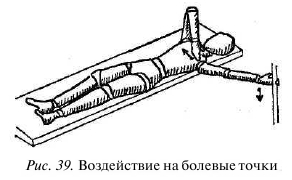
Если при повторном выполнении приема нащупать болезненные точки уже не удается, нужно повторить упражнение на следующий день для контроля и, при необходимости, для продолжения лечения.
Перед воздействием на болевые точки грудной мышцы рекомендуется уточнить, нет ли блокирования верхних ребер и ПДС в области шейно-грудного перехода, и, если оно обнаруживается, начать лечение с ликвидации такого блокирования.
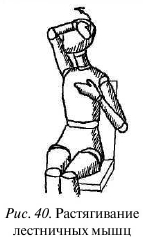
Лестничные МЫШЦЫ. Лестничные мышцы проходят в глубоком слое шейных мышц от нижних шейных позвонков к I и II ребрам и поднимают эти ребра при вдохе. Напряжение лестничных мышц связано с блокированием I ребра в месте его прикрепления к грудине или отросткам первого грудинного позвонка или с блокированием суставов позвоночника в области шейно-грудного перехода.
Самостоятельно обнаружить спазматическое сокращение лестничных мышц трудно, так как оно обычно не сопровождается болью (кроме случаев развития синдрома передней лестничной мышцы — одного из проявлений шейного остеохондроза). Однако напряжение лестничных мышц заметно препятствует дыханию в верхней части грудной клетки и вызывает вторичное напряжение большой грудной мышцы с болевыми точками, обычно вдоль края грудины. В этом случае при лечении лестничных мышц грудная мышца также расслабляется. Спазм лестничных мышц может ограничивать подвижность в шее и плечевом поясе.
Спазматическое сокращение лестничных мышц ограничивает «косое разгибание» шеи (наклон вбок и назад повернутой в туже сторону головы). Может быть ограничен только боковой наклон головы, как при спазме верхней части трапециевидной мышцы.
Для растягивания лестничных мышц сядьте, опираясь спиной на спинку стула. Ладонь руки с больной стороны положите на верхние ребра, ниже ключицы. Голову поверните в противоположную (здоровую) сторону. Руку со здоровой стороны положите на лоб так, чтобы кончики пальцев оказались на верхнебоковом крае глазницы, обхватите голову и наклоните ее назад и вбок (в здоровую сторону) до состояния преднапряжения. На вдохе посмотрите вверх. Рука, лежащая на ребрах, оказывает сопротивление подъему верхних ребер. На выдохе опустите глаза, а рукой, лежащей на голове, еще немного наклоните голову назад и вбок (рис. 40).
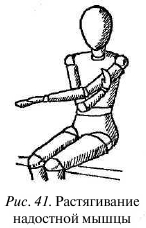
Надостная мышца. Мышца располагается под трапециевидной мышцей, на верхней наружной стороне лопатки, выше ее ости, проходит от нижних шейных позвонков к верхней части плечевой кости и участвует в отведении руки в сторону.
При спазматическом сокращении этой мышцы обычно болезненно изометрическое отведение плеча (например, при попытке толкнуть соседа локтем). Боль ощущается в плечевом суставе и задней поверхности надплечья, под средней частью трапециевидной мышцы.
Для растягивания этой мышцы сядьте, держа руки перед собой. Рука на больной стороне выпрямлена и расслаблена, кисть свободно свисает ладонью вниз. Здоровой рукой обхватите руку на больной стороне чуть выше локтя и тяните ее вдоль тела до состояния преднапряжения (рис. 41). В этом положении на вдохе больная рука оказывает минимальное изометрическое сопротивление, после чего на выдохе расслабляется, а здоровая рука смещает локоть и плечевой сустав еще немного. Оставаясь в этом положении, повторите прием 3—5 раз.
Мышцы, выпрямляющие туловище
Это несколько мышц, проходящих вдоль всей задней поверхности тела от затылка до крестца. В грудном и поясничном отделах эти мышцы можно прощупать под трапециевидными и широчайшими мышцами спины какдва валика, тянущиеся по бокам от позвоночника. Сокращение обеих мышц вызывает наклон назад, одностороннее сокращение — наклон туловища в соответствующую сторону. Мышцы, выпрямляющие туловище, играют важнейшую роль в поддержании осанки и равновесия тела.
Эти мышцы особенно склонны к упрочению и спазму. Здоровый человеке нормальной подвижностью позвоночника способен сидя согнуть туловище до такой степени, чтобы коснуться лбом коленей. При спазматическом сокращении разгибателей спины или блокировании позвоночника в направлении сгибания дело иногда доходит до того, что при наклоне вперед в поясничном отделе сохраняется положение лордоза (в норме при наклоне вперед поясница выгибается назад — кифозируется).
Болезненное напряжение этих мышц, как уже отмечалось, часто остается после устранения блокирования позвоночника. В поясничной части мышц может возникать укорочение, вызывающее усиление поясничного лордоза (при двустороннем напряжении) или функциональный сколиоз (при одностороннем спазме).
Растягивание шейного и верхнегрудного отделов. При лечении используется сила тяжести, вдохи выдох. Лягте на живот, на стол или жесткий топчан так, чтобы голова свешивалась с его края. Поверните голову в больную сторону и положите ее на край ложа, опираясь на него нижней челюстью и сосцевидным отростком височной кости со здоровой стороны (под слишком жесткий край следует подложить небольшую подкладку). Немного приподнимите голову, сделайте медленный вдох и задержите дыхание на 10—20 секунд. Затем опустите головуй медленно выдохните, расслабляя мышцы и позволяя им растянуться под весом головы (рис. 42). Повторите упражнение 3—5 раз (можно больше).
Высота подъема головы на вдохе зависит оттого, в каком отделе находится наиболее болезненный и спазмированный участок мышцы. Лечение верхнешейного отдела мышцы про
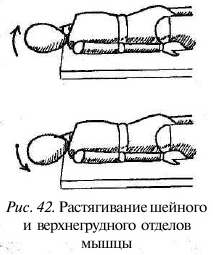
исходит при небольшом подъеме головы. Чем выше поднимается голова на вдохе, тем ниже (в пределах верхнегрудного отдела) находится место максимального растягивания мышцы во время ее расслабления.
Растягивание шейного, грудного и верхнепоясничного отделов. Для растягивания всей мышцы, за исключением ее самого нижнего отдела, используется следующее упражнение.
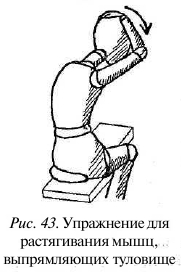
Сядьте, положите руку со здоровой стороны на голову, обхватите темя и наклоните рукой голову (а вместе с ней весь корпус) вперед, одновременно поворачиваясь и сгибаясь в здоровую сторону до тех пор, пока вершина изгиба спины не окажется в области болезненного участка мышцы (рис. 43). После приведения мышцы в состояние преднапряжения на вдохе переведите взгляд в сторону больной мышцы, головой и корпусом слегка надавите на руку, оказывая минимальное сопротивление наклону и повороту. На выдохе мышцы спины и шеи снова расслабляются, глаза переводятся в сторону поворота и рука наклоняет голову и туловище дольше в том же направлении.
При растягивании шейного отдела мышцы можно фиксировать надплечье, держась свободной рукой за сиденье стула. При растягивании нижерасположенных отделов мышцы
приходится немного откидывать туловище в больную сторону, чтобы не опрокинуться. Для того чтобы сохранить равновесие и обеспечить изгиб (боковой наклон) позвоночника в больную сторону, под ягодицу со здоровой стороны можно подкладывать подушку (подушка должна быть тем толще, чем выше находится болезненный участок мышцы).
Растягивание поясничного отдела. Это упражнение очень похоже на мобилизацию поясничного отдела позвоночника с помощью поворота туловища лежа (обратите внимание на мелкие, но существенные различия).
Лягте на бок на краю прочного стола или высокого дивана. При односторонней локализации боли и спазматического сокращения мышц следует лечь на здоровую сторону; при двусторонней боли упражнение выполняется поочередно на правом и левом боку. При спазме мышцы, выпрямляющей туловище, ограничен наклон корпуса вперед, поэтому (сравните с упражнением на мобилизацию поясничного отдела позвоночника) поясница всегдадолжна быть немного кифозирована (туловище наклонено вперед) для большего растягивания мышцы. Чтобы сильнее растянуть мышцу, можно подложить под талию небольшую подушку или валик.
Нижнюю ногу немного согните в колене и тазобедренном суставе (еще одно отличие), верхнюю — свесьте с края стола. Таз при этом поворачивается. Плечи и голову поверните в противоположную от свисающей верхней ноги сторону, верхнюю руку положите свободно или держитесь ею за дальний край стола, усиливая и облегчая поворот туловища (рис. 44).
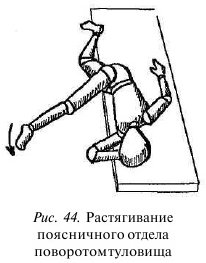
На выдохе отведите глаза в ту сторону, куда повернуты голова и плечи. Мышцы расслабятся, и свешивающаяся нога силой тяжести приведет поясничный отдел разгибателя спины в состояние преднапряжения.
Достигнув преднапряжения мышц, приподнимите ногу на 1—2 см, сделайте глубокий медленный вдох, на 10—20 секунд задержите дыхание. На вдохе глаза поверните в сторону свисающей ноги, а плечи и голову оставьте максимально развернутыми в противоположную сторону. Затем полностью расслабьте мышцы, позволяя ноге опускаться под действием силы тяжести, и сделайте медленный выдох. Глаза на выдохе переведите в сторону поворота головы.
Расслабить мышцы туловища в такой позе довольно трудно, так как они рефлекторно напрягаются, противодействуя вращению туловища.
Как и при мобилизации функционального блока в поясничном и нижнегрудном отделах позвоночника, можно усилить растягивание мышцы давлением руки на свешивающуюся ногу (рис. 45).
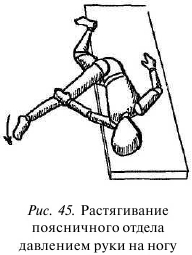
Чем выше расположен спазмированный участок или болезненней мышечное уплотнение мышцы в ее поясничном отделе, тем выше (в сторону головы) должна быть сдвинута свисающая нога.
Рис. 44. Растягивание поясничного отдела поворотомтуловища.
Прямые мышцы живота. Болезненное спазматическое сокращение мышц живота, прежде всего парных прямых мышц, может быть вызвано проявлениями остеохондроза на нижнегрудном уровне и грудопоясничном переходе. Боль, связанная с этой мышцей, ощущается в местах ее прикрепления при давлении на мечевидный отросток грудины и в месте сочленения лобковых костей таза в середине лона. Болезненные мышечные уплотнения можно прощупать на передней стенке живота.
Внимание! При боли в животе необходимо сначала убедиться, что это — спазматическое сокращение мышц, а не язва, не аппендицит и т.п., другими словами, надо исключить боль, подпадающую под понятие «острый живот», и только потом начинать растягивание.
При растягивании прямых мышц живота используется сила тяжести.
Растягивание нижней части прямой мынпц>1 живота. Лягте на спину на достаточно высокий стол так, чтобы ягодицы находились на краю стола, а ноги свисали с него, не касаясь пола.
В случае одностороннего спазма и болезненности мышц живота ногу со здоровой стороны поставьте на табуретку, а под ягодицу с больной стороны подложите небольшую подушечку, чтобы немного повернуть туловище в здоровую сторону. В этом положении расслабьте мышцы, и тяжесть свисающей со стола ноги создаст преднапряжение мышц живота на этой стороне. Приподнимите колено свисающей ноги примерно на 2 см, сделайте медленный вдох животом и на 10—20 секунд задержите дыхание. Затем сделайте медленный выдох, во время которого нога опускается и растягивает спазмированные мышцы (рис. 46).
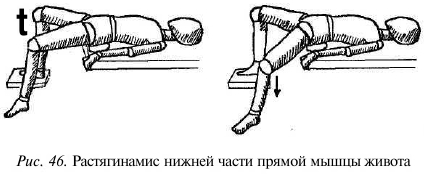
При спазме и болезненности мышц с обеих сторон живота можно растягивать их поочередно, а можно и одновременно.
В этом случае табуретка и подушка не нужны, а ноги поднимаются и опускаются одновременно.
Растягивание верхней части прямой мынпцл живота. Лягте на высокий стол, свесив ноги с его края. Под спину в районе грудопоясничного перехода подложите валик такой толщины, чтобы мышцы живота в его верхней части были растянуты. На вдохе немного приподнимите голову и плечи, на выдохе опустите их, растягивая мышцы (рис. 47).
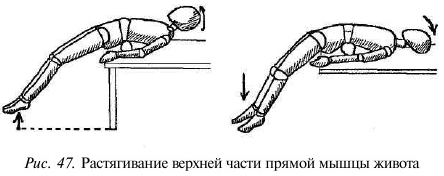
Квадратная мышца поясницы
Эта мышца находится в глубоком слое мышц спины и проходит от нижних ребер до гребня подвздошной кости. При ее сокращении происходит наклон туловища вбок. Спазматическое сокращение мышцы обычно связано с нарушениями в поясничном отделе позвоночника, ограничивает наклон в противоположную сторону и может вызывать функциональный (приходящий, анталгический) сколиоз. Растягивание квадратной мышцы рекомендуется и при истинном (структурном) сколиозе.
При растягивании квадратной мышцы поясницы используются сила тяжести и облегчение расслабления мышц на выдохе.
Растягивание квадратной мынпцл в положении стоя. Встаньте, свободно опустив руки, ноги — на ширине плеч. Наклонитесь в здоровую сторону, пока больная мышца не достигнет состояния преднапряжения. На вдохе поднимите глаза вверх; при этом квадратная мышца на выпуклой стороне рефлекторно сокращается, корпус автоматически приподнимается (рис. 48, а). Задержитесь в этом положении на 10— 20 секунд. После этого посмотрите вниз и сделайте медленный выдох; при этом туловище автоматически опускается, растягивая болезненную мышцу (рис. 48, б). Следите затем, чтобы туловище наклонялось строго вбок без отклонений вперед или назад.
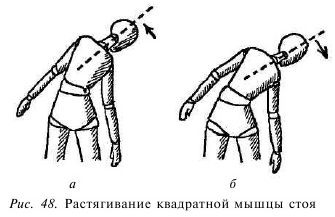
Растягивание квадратной мышцы в положении лежа на боку. Лягте на здоровый бок; если боль ощущается по обеим сторонам позвоночника, упражнение выполняется поочередно на обоих боках. Под поясницу подложите подушку или валик (рис. 49). При этом высота валика должна быть такой, чтобы обеспечить достаточное растяжение мышцы без выраженного дискомфорта.
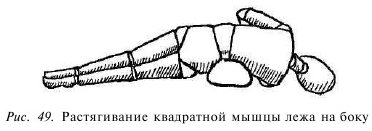
На вдохе 10—20 секунд немного напрягите мышцы верхнего бока, а затем полностью расслабьтесь. По мере растягивания мышцы можно увеличить высоту валика.
Физические упражнения в воде
В открытых и закрытых бассейнах, кинезогидротерапевтических ваннах, воде различного состава, а также в прибрежной полосе водоемов применяют процедуры в виде комплекса физических упражнений, плавания, купания.
При выборе процедур лечебной гимнастики в бассейне следует учитывать специфику воздействия на организм водной среды и упражнений в ней. Так, вследствие гидростатического давления при погружении больного в воду до шеи вдох затрудняется, а выдох облегчается, увеличивается кровенаполнение интраторакальных пространств и легочных сосудов, приподнимается диафрагма, что сопровождается уменынениемжизненной емкостилегких. Дыхание происходит с преодолением сопротивления. Кровообращение затрудняется вследствие усиленного притока крови к сердцу, компрессии поверхностных кровеносных сосудов и относительного застоя крови в ограниченном торакальном пространстве. Эта нагрузка (в физиологических пределах) компенсируется без особых затруднений нормальной сердечно-сосудистой системой прежде всего благодаря увеличению минутного объема сердца. Даже сравнительно легкие движения в воде повышают минутный и ударный объем сердца примерно на 1/3 В то же время гидростатическое давление способствует компрессии периферических венозных сосудов, чем облегчает и ускоряет поступление крови к сердцу. Это один из компонентов благоприятного влияния лечебной гимнастики в воде при венозной недостаточности сосудов нижних конечностей (JI. Боневидр., 1978).
Благодаря гидростатическому давлению создается чувство стабильности в суставах нижних конечностей (особенно в коленном и голеностопном), поэтому дозированные упражнения с ходьбой в бассейне показаны при растяжении, ушибах.
Существенную роль играет уменьшение тяжести тела человека в воде на 9/10 под действием выталкивающей подъемной силы воды. Так, при массе 70 кг человек в воде испытывает массу в 7,5 кг. Это очень важно при физической тренировке лиц с заболеваниями и травмами опорно-двигательного аппарата и нервной системы, при заболеваниях сердечно-сосудистой системы и т.д. Изменение глубины погружения при выполнении упражнений, в том числе ходьбы, позволяет изменять нагрузку, оказываемую на организм больного. Подъемная сила воды облегчает восстановление навыков ходьбы у больных с повреждениями и параличами нижнйх конечностей, при которых необходимы разгрузка и движения в облегченных условиях.
Механическое влияние водной среды связано со значительно большей ее плотностью по сравнению с воздухом, что требует от больного бблыпихусилий для преодоления сопротивления воды при быстрых движениях.
Температурное воздействие водной среды определяется значительно большей по сравнению с воздухом теплоемкостью и теплопроводностью. Выполняя разнообразные движения, больной может переносить более низкую температуру воды. Закаливающий эффект выражен сильнее при процедурах, проводимых в бассейнах открытого типа (температура воды 24—26 °С). Температурный фактор (тепло) способствует уменьшению рефлекторной возбудимости и спастичности мышц, боли.
Имеет также значение химическое действие водной среды, особенно при проведении процедур в бассейнах с минеральной водой.
Показания к физическим упражнениям в воде:
1. Нарушения двигательной функции после повреждения позвоночника со сдавлением или нарушением целостности спинного мозга, а также после повреждения головного мозга и периферических нервов.
2. Вторичные корешковые болевые синдромы при остеохондрозе (в том числе после оперативного вмешательства), спондилоартрите.
3. Последствия повреждения отдельных периферических нервов (парезы, атрофия мышц, контрактуры, деформация и т.д.).
4. Неврозы и астенические состояния, в том числе с сопутствующими вегетативными и сосудистыми расстройствами.
5. Остаточные явления после перенесенного полиомиелита и детских церебральных параличей (парезы, мышечные атрофии, нейрогенные контрактуры и деформации конечностей и т.д.).
6. Нарушения осанки, деформации позвоночника и ног (например, сутуловатость, сколиозы, плоскостопие и др.).
7. Хронические заболевания костей, суставов; артриты и артрозы различной этиологии (деформирующие, ревматоидные, обменные, болезнь Бехтерева и др.) и вне периода обострения заболевания периартикулярных тканей и сухожильно-связочного аппарата посттравматического и другого происхождения.
8. Слабость физического развития, недостаточное развитие мускулатуры, суставно-связочного аппарата и т.д.
9. Восстановительный период после длительной гипокинезии у здоровых лиц и после высоких нагрузок у спортсменов, Примечание. В ряде случаев при тяжелых формах двигательных расстройств (параличи) и сопутствующих заболеваниях упражнения в воде могут проводиться лишь в специальных бассейнах с помощью инструктора ЛФК, при использовании приспособлений для занятий, при оптимальной для данного больного температуре воды.
При показаниях к лечебному применению физических упражнений в воде выбор той или другой методики, решение вопроса о допустимом уровне физической нагрузки соотносят с состоянием каждого больного, учитывая нозологическую форму заболевания, особенности больного, его возраст и общее состояние, степень физической подготовки, в частности умение держаться на воде, и т.д.
Иногда целесообразно начинать занятия с упражнений в ваннах, переходя в дальнейшем к гимнастике и плаванию в бассейне.
Противопоказания к физическим упражнениям в воде:
1. Открытые раны, гранулирующие поверхности, трофические язвы, послеоперационные свищи и т.д.
2. Острые и хронические заболевания кожи (экзема, грибковые и инфекционные поражения).
3. Заболевания глаз (конъюнктивит, блефарит, кератит, повышенная чувствительность к хлору).
4. Заболевания JIOP органов (острые и хронические гнойные отиты, перфорации барабанной перепонки, экзема наружного слухового прохода, вестибулярные расстройства и др.).
5. Состояние после перенесенных инфекционных заболеваний и хронические инфекционные болезни при наличии бациллоносительства.
6. Венерические болезни. Трихомонадный кольпит, обнаружение трихомонад в моче.
7. Эпилепсия.
8. Вертебробазилярная недостаточность с внезапной потерей сознания в анамнезе.
9. Корешковые болевые синдромы, плекситы, невралгии, невриты в фазе обострения.
10. Острые и подострые заболевания верхних дыхательных путей, особенно при повышенной чувствительности к хлору.
11. Недержание мочи и кала, наличие свищей с гнойным отделяемым, обильное выделение мокроты ИТ. п.
12. Туберкулез легких в активной стадии.
13. Ревматические поражения сердца в стадии обострения.
14. Хронические неспецифические заболевания легких в III стадии.
15. Обострение хронической коронарной недостаточности.
16. Другие заболевания сердечно-сосудистой и легочной систем в стадии декомпенсации.
17. Желчнокаменная и мочекаменная болезнь.
18. Острые воспалительные заболевания почек и мочевыводящих путей.
При проведении ЛФК в воде применяют разнообразные физические упражнения, выполняемые при различной глубине погружения человека в воду (до пояса, до плеч, до подбородка). Проводят активные и пассивные упражнения с элементами облегчения и отягощения (например, с водными гантелями, пенопластовыми плотиками); упражнения с усилием у бортика; упражнения в упоре о стенку бассейна, о поручень, о ступени бассейна, с предметами и приспособлениями (гимнастические палки, мячи различного размера, подвесной стульчик, подвесные кольца или трапеции, надувные резиновые предметы, ласты для ног, ласты-перчатки и др.); упражнения, имитирующие «чистые» или смешанные висы; упражнения, способствующие мышечной релаксации и растяжению позвоночника; упражнения с использованием механотерапевтических аппаратов и приспособлений; дыхательные упражнения; разновидности ходьбы в воде.
Особый вид физических упражнений в воде — плавание: свободное, с элементами облегчения (с ластами, пенопластовыми и пластмассовыми дисками, плотиками, надувными резиновыми предметами), с имитацией спортивных стилей (кроль, брасс идр.). Игры в воде (подвижные и малоподвижные) — имитация элементов водного поло, игры с передвижением по дну бассейна и др.
Перечисленные виды упражнений в зависимости от целей и задач при одних заболеваниях могут рассматриваться как специальные, при других — как общеукрепляющие.
Особого внимания требует контроль за соблюдением температурных норм. Температура воды 23—25 °С при температуре воздуха 24—25 "С и относительной влажности 50—70% приемлема для занятий с более сильными и подготовленными группами.
Для больных наиболее комфортна температура пресной воды в бассейне 28—32 "С. При заболеваниях опорно-двигательного аппарата и некоторых заболеваниях нервной системы температура воды при проведении процедур должна быть 35—37 °С. Эта температура показана при сочетании ЛФК с процедурами вытяжения, проводимыми в той же чаше бассейна.
В процессе выполнения физических упражнений в воде для оценки реакции организма больных на дозированную мышечную работу и эффективности этого лечебного метода применяют различные исследования, входящие в систему врачебного контроля (от самых простых приемов до сложных электрофизиологических методик, радиотелеметрии и т.д.). Процедуры ЛФК в воде с использованием группового, индивидуального методов проводит инструктор ЛФК.
| Назад | Оглавление | Далее |