Медицинская реабилитация
11.3. Реабилитационные мероприятия при вертеброневрологических синдромах
Характер реабилитационных мероприятий при неврологических проявлениях дистрофических поражений позвоночника определяется в первую очередь клиническими проявлениями и стадией заболевания. Реабилитолог должен способствовать благоприятному протеканию спонтанных саногенетических процессов, выраженных в той или иной степени у каждого больного. Недифференцированный подход недопустим, поскольку может привести к срыву компенсаторных процессов. Я.Ю.Попелянский в своем труде «Болезни периферической нервной системы» [1989] приводит типичные ошибки, совершаемые врачами: устранение на любом этапе и любой ценой боли без учета ее значения в возможной компенсации; устранение вертебральной деформации и напряжения паравертебральной мускулатуры в тех случаях, когда эти явления носят защитный характер; назначение тракционного лечения в стадии ремиссии в условиях формирования защитного мышечного корсета.
К основным принципам терапии относятся:
(1) покой и исключение неблагоприятных статико-динамических нагрузок на этапе прогрессирования обострения;
(2) иммобилизация пораженного позвоночно-двигательного сегмента на стадии обострения наряду со стимуляцией формирования мышечного корсета;
(3) компексность и фазовость воздействия как на вертебральные, так и на экстравертебральные патологические процессы;
(4) щадящий характер лечебных вмешательств, особая осторожность при определении показаний к хирургическому лечению. Абсолютными показаниями к оперативному лечению считают острое поражение конского хвоста и спинного мозга, проявляющееся тазовыми нарушениями, двусторонными болями и парезами. Относитыьными показаниями считают выраженность и стойкость корешковых симптомов при отсутствии эффекта от адекватной консервативної! терапии, проводимой на протяжении менее чем 3-X-4-X месяцев Вопрос об оперативном вмешательстве решается строго индивидуально, в целом предпочтение отдается консервативным методам лечения.
Подробно вопросы реабилитации больных с вертеброгенными поражениями периферической нервной системы изложены в трудах Я.Ю.Попелянского [1979-1989], В.П.Веселовского [1991], Г.А.Иваничева [1998], Ф.А Хабирова [1991], И.Р.Шмидт [1992].
Основываясь на рекомендациях вышеуказанных авторов, далее мы рассмотрим особенности реабилитационных мероприятий в зависимости от стадии заболевания, характера клинических симптомов и уровня поражения.
11.3.1. Стадия обострения, этап прогрессирования, острая боль
Реабилитационные мероприятия имеют преимущественно симптоматический характер и направлены на уменьшение интенсивности боли, которая в остром периоде заболевания в наибольшей степени дезадаптирует пациента. Кроме того, значительная выраженность боли способствует хронизации болевого синдрома.
Ведущими средствами реабилитации на этапе прогрессирования обострения являются лекарственная терапия, медикаментозные лечебные блокады, ортопедические мероприятия, физиотерапия.
11.3.1.1. Лекарственная терапия
Для достижения противоболевого эффекта используют следующие группы препаратов:
а) ненаркотические анальгетики: анальгетики-антипиретики и нестероидные противовоспалительные препараты. Механизм противоболевого действия связан с торможением проведения импульсов к коре головного мозга за счет влияния на таламические центры. Имеет также значение ингибирование биосинтеза простогландинов и стимулирующее влияние на «ось» гипофиз-надпочечники, способствующее высвобождению коргикостероидов. Оказывают наряду с анальгезирующим действием также антигиперемическое, противоотечное и антипиретическое действие, то есть уменьшают выраженность воспалительных процессов.
Из анальгетиков-антипиретиков чаше всего назначается анальгин (перорально и парентерально). Из нестероидных противовоспалительных средств применяются бутадион, бенетазон (трибузон), ибупрофен (бруфен), ортофен (вольтарен, диклофенак-натрий, реводин), индометацин (метиндол), напроксен (напросин, наликсан), пироксикам, сулиндак в общепринятых дозировках.
При болезненных мышечных спазмах нестероидные противовоспалительные средства можно комбинировать с мышечными релаксантами (миоластан, сирдалуд).
б) опиоиды со слабым действием (трамал, фортрал, трамадол) - при нестерпимых болях. В целом же применения опиоидов при вертеброгенных болях в спине следует избегать даже при выраженном болевом синдроме, либо использовать их очень коротким курсом.
в) местноанестезирующие средства, действие которых основано на создании потока афферентной импульсации, «перекрывающего» импульсацию из очага поражения в сегменте спинного мозга: мази, содержащие раздражающие вещества в виде яда пчел, змей; горчичники.
Для уменьшения воспалительных и болевых явлений наружно используют также бишофит, медицинскую желчь, димексид в виде компрессов на спазмированные мышцы и области нейро-остеофиброза. Аппликации димексида осуществляют следующим образом [Р.У. Хабриев, В.П. Веселовский, 1992]: 4 слоя марли пропитывают раствором, включающим 15 мл димексида, 15 мл 0,5 -1% раствора новокаина и 4-6 мл 50% раствора анальгина, и помещают на 1-1,5 часа на болевую зону, кожу которой предварительно обрабатывают спиртом. При отсутствии явлений раздражения кожи время процедуры может быть увеличено до 3-5 часов. Компрессы делают ежедневно в течение 4-6 дней.
Помимо анальгетиков могут быть использованы антигистаминные препараты, седативные средства, транквилизаторы, а также нейролептики. Их назначают в виде смеси для снятия резких болей внутримышечно, реже внутривенно капельно медленно в физиологическом растворе. Примером может быть следующая рецептура [Машковский М.Д., 1998]:
аминазин 2,5% раствор - 1-2 мл димедрол 2% раствор - 1-2 мл новокаин 0,5% раствор - 1-2 мл сибазон 0,5% раствор - 2 мл
При клинических проявлениях действия компрессионного фактора рекомендуют короткие курсы дегидратации (лазикс, фуросемид в средне-терапевтических дозах 3-4 дня на фоне калийсберегающей диеты).
11.3.1.2. Лечебные медикаментозные блокады
В остром периоде заболевания наиболее широко используются анальгезирующие блокады (см. I том руководства). Самыми распространенными из них, пожалуй, могут считаться предложенные еще в 1932 г. М.И.Аствацатуровым внутрикожные инъекции новокаина, при которых 0,5% раствор данного препарата (до 20-50 мл) вводится в наиболее болезненные зоны, в том числе и в паравертебральные точки, до образования в местах инъекций «лимонных корочек». Внутрикожные блокады можно сочетать и с подкожным введением новокаина. Также показана новокаиновая инфильтрация триггерных точек мышц спины и конечностей, блокады фасеточных суставов.
Эффективным средством при резких болях в пояснице и ногах являются эпи- и перидуральные медикаментозные блокады (узкая щель между двумя листками твердой мозговой оболочки в крестцовой части позвоночного канала называется эпидуральным, а в поясничной части - перидуральным пространством). Эпидуральные крестцовые новокаиновые блокады, предложенные Cathelin в 1903 г., часто используются в практике зарубежных реабилитологов, в то время как в России они менее «популярны». Блокада осуществляется в коленно-локтевом положении больного следующим образом. У места окончания гребня крестца пальпаторно определяют углубление между бугорками по его краям (рожки копчика) и в этой точке делают прокол. Иглу вводят под углом 18-20° к оси позвоночника, а после прокола кожи и фасции, чтобы попасть в hiatus sacralis, меняют ее направление на горизонтальное и осторожно проводят на глубину 5- 6 см (на расстоянии 7 см уже начинается дуральный мешок). Убедившись в том, что игла не попала в субарахноидальное пространство, извлекают из нее мандрен, надевают шприц и вводят до 30-40 мл 0,25% раствора новокаина. В смесь рекомендуется добавлять раствор витамина В!2 (500- 1000 мкг). В случае выявления не только компрессионного, но и воспалительного компонента боли эффективны эпидуральные блокады с применением глюкокортикостероидов - например, гидрокортизона (25-125 мг). После эпидуральной блокады больному советуют в течение 1-2 часа находиться в вертикальном положении (стоять, ходить, сидеть).
Многие авторы считают более целесообразным использование перидуральных блокад на уровне поясничных позвонков, что обеспечивает непосредственное орошение новокаином соответствующих корешков спинно-мозговых нервов.
11.3.1.3. Ортопедические мероприятия
На стадии прогрессирования обострения важнейшим правилом является обеспечение покоя и разфузки пораженного отдела позвоночника. При умеренно выраженной боли в ряде случаев возможно ограничиться иммобилизацией пораженного отдела позвоночника и избеганием провоцирующих боль поз и движений. Иммобилизируюшие ортезы, однако, не рекомедуют носить слишком долго, поскольку при их постоянном использовании развивается слабость и атрофия собственной паравертебральной мускулатуры. Пациентам с сильной болью в спине, иррадиируюшей в конечность, назначается постельный режим сроком от 2 до 4 дней (существует точка зрения, что пребывание в постели более 4 дней может способствовать ослаблению саногенетических реакций). Постельный режим показан и при синдроме позвоночной артерии. В постели больной лежит на щите, размещенном под матрасом.
При поражении шейного отдела используют плоскую небольшую подушку; не рекомендуют длительно оставаться в позе с согнутой или разогнутой шеей. Для иммобилизации применяют либо промышленные варианты воротников-ортезов, либо самодельный мягкий ватно-марлево-картонный воротник Шанца, при этом его задняя (затылочная) часть должна быть несколько выше передней (подбородочной). Это позволяет предупреждать в первую очередь разгибательные движения в шейном отделе. Срок постоянного ношения воротника желательно ограничить 3-4 днями.
При поражении поясничного отдела позвоночника больной принимает защитную, антальгическую позу (на боку, полубоком, на коленях и локтях). Если человек предпочитает спать на боку, то под вышерасположенное колено ему советуют подкладывать подушку. В позе на животе для уменьшения боли целесообразно поместить под живот валик, а при лежании на спине - сложенное одеяло под спину, либо использовать для устранения лордоза перебрасывание ног через спинку кровати. При вставании и ходьбе поясничный отдел фиксируют поясом штангиста или полужестким корсетом. При расширении режима больных обучают «противоболевому поведению» - сидеть рекомендуют с опорой о спинку стула (возможно подкладывание валика под поясницу), без наклона туловища вперед, чтобы передний край сидения не давил на бедра. При вставании со стула советуют в течение 40-60 секунд поддерживать упор на ладонях вытянутых рук, а затем, чтобы удержать вертикальное положение позвоночника, переместиться на край сидения, развернуться под углом примерно 45 0 так, чтобы о сидение упиралось бедро лишь одной ноги, и из этого положения встать (при таком движении нагрузка падает на мышцы-разгибатели ног, а не на паравертебральные мышцы). Подчеркивается недопустимость позы стоя с наклоненным вперед туловищем. При подъеме по лестнице для исключения наклонов вперед рекомендуют осуществлять поворот туловища на 45 0 и передвижение приставными шагами. Больным подбирают корсет, обучают приемам его одевания и ношения.
11.3.1.4. Тракционное лечение
Механизм лечебного действия вытяжения позвоночника связывают с увеличением расстояния между межпозвонковыми дисками, снижением внугридискового давления и декомпрессией пораженных невральных структур, а также с воздействием на рецепторы патологически измененных тканей в области позвоночного столба и уменьшением напряжения паравертебральных мышц. В остром периоде заболевания тракционное лечение ограничено и имеет больше противопоказаний, чем показаний. Оно не назначается пациентам с синдромом позвоночной артерии; с сосудистыми корешковоспинальными синдромами и с компрессией конского хвоста; больным с рефлекторными или корешковыми синдромами при резкой выраженности болей (они плохо переносят данную процедуру); пациентам с умеренными болями в случае выявления у них на спондилограммах выраженной нестабильности позвоночно-двигательного сегмента на одном или нескольких уровнях, резкого снижения высоты межпозвонкового диска с явлениями фибротизации, выраженных задних экзостозов на телах позвонков, а также грубого артроза фасеточных суставов, значительного остеопороза тел позвонков, истинного сиондилолистеза, секвестрированных грыж межпозвонковых дисков, подтвержденных при миелографии и компьютерной томографии. Учитываются также обшие противопоказания к тракционному лечению (воспалительные, онкологические, инфекционные процессы).
Особую осторожность необходимо соблюдать при вытяжении шейного отдела позвоночника для того, чтобы не вызвать или не усугубить травматизацию позвоночной артерии. Вытяжение проводят после предварительного расслабления мышц шеи теплыми грелками, тягу направляют в таком направлении, чтобы скорректировать шейный гиперлордоз (голова больного должна быть чуть наклонена вперед). На этапе прогрессирования обострения выполняют ручное вытяжение, при этом врач стоит позади больного и фиксирует его голову к своей груди, удерживая внутренними краями ладоней нижнюю челюсть пациента. Поднимаясь на носки, врач производит тем самым вытяжение шейного отдела позвоночника. Процедура длится 3 минугы. на курс - не более 10-12 процедур, выполняемых ежедневно.
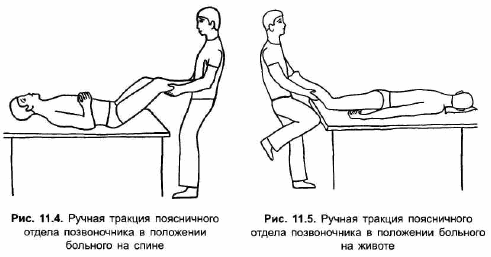
Вытяжение поясничного отдела позвоночника в период прогрессирования обострения также назначается с большой осторожностью, в горизонтальной плоскости. Сеансу предшествует медикаментозное уменьшение напряжения паравертебральных мышц (анальгетики, миорелаксанты). При сглаженности поясничного лордоза рекомендуется ручная ритмическая тракния за приподнятые и слегка согнутые в тазобедренных и коленных суставах ноги лежащего на спине больного (рис. 11.4). Такое положение обеспечивает формирование нейтрального положения оси позвоночника либо небольшой поясничный кифоз и максимальное расслабление поясничной мускулатуры. Врач фиксирует область голеностопных суставов пациента у себя под мышками, охватывает ладонями голени и производит потягивания полусогнутых ног с нарастающим усилием так, чтобы тело пациента не смещалось в направлении тяги. При гиперлордозе осуществляют тракцию в положении больного лежа на животе: врач охватывает лодыжки пациента и, упираясь о торец кушетки, производит ритмические потягивания с нарастающим усилием (рис. 11.5).
Возможно также проводить вытяжение на наклонной плоскости собственной массой тела пациента при приподнятом на 50-60 см головном конце кровати с фиксацией туловища за подмышечные впадины петлями из широких лент. Продолжительность такой тракции составляет 4-6 часов в сутки, с тремя перерывами по 30 минут [Юмашев Г.С., Фурман М.Е., 1984].
11.3.1.5. Кинезотерапия
При шейном остеохондрозе к лечебной физкультуре приступают лишь после прекращения сильных болей. К противопоказаниям относятся: общие противопоказания к ЛФК; нарастание симптомов нарушения спинального кровообращения; нарастание синдромов нарушения кровообращения в вертебробазилярном бассейне. Общие принципы ЛФК у больных с шейным остеохондрозом наиболее полно изложены в методических рекомендациях З.И.Касванде и соавторов [1986J. Лечебная гимнастика проводится в воротнике Шанца. В первые дни острого периода активные движения в шейном отделе позвоночника исключаются, затем они вводятся постепенно, исполняются в медленном темпе без усилия и напряжения. Все гимнастические упражнения чередуются с упражнениями на расслабление Начинают с упражнений на расслабление: вначале обучают расслаблять мышцы здоровой руки, шеи, после этого - больной руки. Кроме того, используют упражнения для укрепления мышечного корсета шеи. Для этого больному, поочередно лежащему на спине, на боку и на животе, предлагают оторвать голову от подушки на 1-3 см и удерживать ее в таком положении несколько секунд, по мере укрепления мышц шеи это время увеличивают до одной минуты. Назначаются также упражнения на сопротивление сгибанию, разгибанию и наклонам головы (сопротивление этим движениям оказывает инструктор либо сам больной; усилия должны быть минимальными, но от процедуры к процедуре интенсивность их возрастает). Эти упражнения чередуют с дыхательными упражнениями. Во время выполнений упражнений не должно возникать боли, в противном
случае нагрузку уменьшают. Противопоказаны рывковые движения при поворотах и наклонах головы. При вестибулярных нарушениях назначают глазодвигательную гимнастику (глава 3 первого тома).
При поясничном остеохондрозе в течение первых 1-2 дней обострения активные движения в пораженном отделе позвоночника исключаются; показаны лишь глубокие дыхательные движения, повторяемые по нескольку раз в день. Позднее можно начинать занятия лечебной физкультурой в постели в положении лежа, при этом упражнения на расслабление мышц туловища и конечностей сочетают с динамическими упражнениями для дистальных отделов конечностей и дыхательной гимнастикой. Первые сеансы по длительности составляют всего 10-15 минут, их проводят с наращиванием и снижением нагрузок. По мере уменьшения болей добавляют движения в средних и крупных суставах конечностей, направленные на «вытяжение» позвоночника и его «кифозирование». Движения начинают со здоровых конечностей, выполняют с укороченным рычагом, в медленном темпе и с паузами для отдыха. Упражнения рекомендуется выполнять в положении лежа на спине или животе («горизонтальный» вариант). Я.Ю.Попелянский [1989J рекомендует в остром периоде заболевания при умеренной выраженности болей выполнять следующие три упражнения: 1. Исходное положение лежа на спине, ноги согнуты, стопы приподняты над ложем, сцепленные в кистях руки вытянуты и обхватывают колени. Больной ритмично и плавно подтягивает колени к груди, затем возвращается в исходное положение.
2. Исходное положение лежа на спине, ноги согнуты в тазобедренных и коленных суставах, стопы покоятся на ложе. На вдохе больной слегка разгибает ноги в тазобедренных суставах и приподнимает таз, на выдохе расслабляет мышцы спины и возвращается в исходное положение.
3. Исходное положение лежа на спине, ноги согнуты, стопы опираются о ложе, руки вытянуты вперед. Пациент усаживается, «округляя» при этом спину. Чтобы облегчить выполнение упражнения, под плечи и голову больного подкладывают подушки, позади пяток устанавливают подпорку, а в момент сгибания туловища придерживают его за кисти рук.
Начинают с первого из перечисленных упражнений, с интервалом в сутки последовательно добавляют второе и третье.
11.3.1.6. Мануальная терапия
При острой боли в спине проводится с большой осторожностью. Основным показанием к данному лечению является избыточное распространенное напряжение паравертебральных мышц при рефлекторных вертеброгенных синдромах.
Противопоказаниями к мануальной терапии служат: тяжелая соматическая патология, инфекционные заболевания, в том числе с вовлечением позвоночника и суставов, злокачественные новообразования любой локализации, травмы, воспалительные заболевания позвоночника, спинного мозга и его оболочек, состояние после операций на позвоночнике, остро развившиеся сосудистые корешково-спинальные синдромы, синдром позвоночной артерии, а также выявленные при рентгенографическом обследовании значительная нестабильность позвоночных сегментов, выраженный спондилолистез, массивные остеофиты, остеопороз. Многими авторами оспаривается целесообразность мануальной терапии при клинически актуальных грыжах межпозвонковых дисков. Существует мнение, что мануальная терапия эффективна при длительности острой боли в спине не более 4 недель и отсутствии признаков радикулопатии [Богачева Л.А., 1997].
Началу лечения предшествует мануальное обследование пациента, определяющее тактику дальнейшего вмешательства. На этапе обострения адекватным считается воздействие на клинически «виновный» позвоночно-двигательный сегмент, служащий источником распространенной миофиксации. Предпочтение отдается приемам мобилизации, которые существенно менее травматичны в сравнении с приемами манипуляции. При осуществлении мобилизации рекомендуется начинать с движений, противоположных по направлению тем, которые вызывают боль, и избегать приемов, включающих ротацию поясничного отдела позвоночника, интенсивное надавливание и ударную технику. Манипуляции уместны лишь при спондилоартрогенных болях на фоне негрубых дискогенных процессов, с целью устранения ущемления менискоидов дугоотростчатых суставов [Попелянский А.Я., Иваничев Г.А., 1984]. Могут использоваться манипуляции на экстравертебральных суставах - например, в случаях, когда острая боль в пояснично-крестцовой области и ноге связана с блокадой крестцово-подвздошного сочленения.
В большинстве же случаев альтернативой манипуляции служит постизометрическая релаксация (ПИР) мышц, обозначаемая рядом авторов как «постизометрическая мобилизация». Следует отметить, что первоначально ПИР применялась с целью мобилизации двигательного сегмента перед проведением манипуляции; лишь впоследствии было установлено ее самостоятельное терапевтическое значение. Принцип методики заключается в пассивном растяжении и сопутствующей ему релаксации пораженной мышцы после ее семи-десятисекундного легкого активного статического (изометрического) напряжения. Возникающее расслабление мышцы при сохранности тоногенного источника является лишь временным, но нередко достаточным для спонтанного разблокирования отдельных позвоночно-двигательных сегментов. Способы постизометрической релаксации паравертебральных мышц изложены в специальных руководствах [Иваничев Г. А., 1998].
Как отмечалось, острое развитие корешкового синдрома, обусловленного грыжей межпозвонкового диска, многие авторы рассматривают в качестве относительного противопоказания к мануальной терапии. В то же время рядом исследователей разработаны способы ручной коррекции указанных нарушений. Приводим последовательность приемов для лечения острых поясничных дискогенных радикулярных болей согласно рекомендациям И.З. Самосюк и соавторов [1992]. На первом этапе уменьшают контрактуру паравертебратьных мышц с помощью приемов мобилизации позвоночно- двигательного сегмента (ритмичного надавливания на остистые отростки заинтересованных позвонков в заднє- переднем и боковом направлениях), а также приемов ПИР. На втором этапе в положении больного лежа на спине с согнутыми и приведенными к животу ногами во время выдоха плавно надавливают кулаком на живот в области проекции пораженного диска и, дойдя до упора, резко отдергивают руку, создавая таким образом отрицательное давление в брюшной полости. При этом обеспечивают некоторое сгибание позвоночника пациента с помощью надавливания сверху вниз на его ноги в области коленных суставов. Прием повторяют 2-3 раза. После процедуры назначают пациенту строгий постельный режим на 3-4 дня, предупреждая его о возможности преходящего усиления болей на следующий день после лечения. Авторы указывают на необходимость крайне осторожного осуществления описанного воздействия, допустимого лишь после всестороннего обследования больного.
11.3.1.7. Физиотерапия, массаж
В остром периоде заболевания эффективным считается применение диадинамических токов, диадинамофореза новокаина, амплипульстерапии, ультрафиолетового облучения в эритемных дозах, ультразвука, чрескожной лазеротерапии, чрескожной нейроэлектростимуляции.
Диадинамотерапию при сильных болях проводят вначале только одним двухтактным током, обладающим минимальным раздражающим действием, длительность сеанса составляет 2-3 минуты. В последующие сеансы по мере стихания болей добавляют токи, модулированные короткими, а затем и длинными периодами. На курс достаточно 6-8 процедур. Обезболивающий эффект усиливают путем диадинамофореза новокаина.
Ультрафиолетовое облучение в эритемных дозах считается наиболее эффективным при острой поясничной боли. При этом воздействуют на следующие поля: пояснично-крестцовая область до межягодичной складки: ягодичная область до ягодичной складки; задняя поверхность бедра до подколенной ямки; задняя поверхность голени. За один сеанс облучают по 1-3 поля, курс включает до 5- 6 сеансов.
Чрескожная электростимуляция (ЧЭС) назначается с целью анальгезии и проводится с применением стимулятора, генерирующего биполярные импульсы длительностью 0,1-0,5 мс частотой 20-120 Гц. Возможно проведение ЧЭС аппаратом «Амплипульс» с подачей синусоидальных модулированных токов в невыпрямленном режиме, использованием первого рода работы с частотой 100 Гц при глубине модуляций 50% и силы тока до ощущения легкой вибрации. При локализации болей в позвоночнике электроды располагают паравертебрально на соответствующем сегментарном уровне, при иррадиации боли в конечности две пары раздвоенных электродов размещают паравертебрально и в области локализации боли на конечности. Длительность процедуры составляет 15-20 минут в паравертебральных зонах; в области конечностей - до нескольких часов.
Массаж, классический и сегментарный, в острую стадию заболевания применяется в случае умеренной (нерезко выраженной) боли. Используют щадящие приемы легкого поглаживания и растирания, которые по мере стихания боли заменяют более интенсивными. При поясничной локализации болей иногда ограничиваются лишь массажем крестца в положении больного на животе.
При сильной выраженности болевого синдрома предпочтение отдается точечному массажу. Г.А. Лувсан [1990] рекомендует при острых болях в поясничном отделе позвоночника после горячего компресса на спину проводить линейный и точечный массаж наиболее болезненных точек из следующей группы: V22 (сань-цзяо-шу), У23 (шэнь-шу), V25 (да-чан-шу), V2S (пан- гуань-шу), V52 (чжи-ши), VB29 (цзюй- ляо). Затем массируются необходимые точки из нижеперечисленных: V36 (чэн-фу), У37(инь-мэнь), V40 (вэй- чжун), V57 (чэн-шань), VB34 (ян-лин- цюань), VB39 (сюань-чжун), Езб (цзу- сань-ли), Е4| (цзе-си). Применяют седирующее раздражение.
Приводим возможные комплексы физиопроцедур для лечения больных с острыми болями в спине:
Комплекс 1
УФО в эритемных дозах (3-4 биодозы) на болевые зоны, 1 раз в день, N° 5-6
ДДТ двухполупериодный непрерывный; или однополупериодный ритмичный или ток, модулированный короткими периодами; или двухполупериодный волновой, дозируемый до появления ощущения вибрации, 1-2 раза в день, № 6-8 УФО и ДДТ назначаются в один день на разные поля.
Комплекс 2
УФО в эритемных дозах (3-4 биодозы) на болевые зоны, 1 раз в день, № 5-6
СМТ в переменном или выпрямленном режиме, III род работы в течение 4-5 минут, затем IV род работы в течение 4-5 минут, частота модуляций 100-80 Гц, глубина 50-75%, сила тока 20-30 мА, общей длительностью от 8 до 10- 30 минут ежедневно. По мере стихания процесса частота уменьшается до 40-30 Гц, а глубина модуляции увеличивается до 100-120%. Всего на курс - 6-10 процедур.
УФО и СМТ назначаются в один день на разные поля, с включением симметричных зон в целях рефлекторного действия.
Комплекс 3
УЗ в импульсном режиме по лабильной методике, 0,2- 0,6 Вт/см2, по 2-3 минуты на зону, ежедневно, на курс 8-10 процедур. Массаж точечный
Комплекс 4
Фонофорез 50% раствора анальгина или баралгина; 5% мази анестезина; при доминировании воспалительного патогенетического компонента- 0,5% раствора гидрокортизона; при преобладании сосудистых нарушений - эуфиллина, компламина; при симпаталгиях - ганглерона; при двигательных нарушениях- 0,05% р-ра прозерина; для стимуляции трофических процессов- 4% раствора мумие, пчелиного яда. УЗ при этом применяется в импульсном или постоянном режимах, мощностью 0,4-0,6 Вт/см2, ежедневно, на курс 8-10 процедур. Массаж сегментарный, до уменьшения сильных болей (преимущественно приемы легкого поглаживания и растирания), № 8-10.
При синдроме позвоночной артерии наиболее распространенным физиотерапевтическим воздействием является электрофорез 2-4% раствора новокаина на шейно-воротниковую зону или паравертебрально на шейный отдел позвоночника.
11.3.1.8. Рефлексотерапия
Методы рефлексотерапии широко используются для снятия острых болей. В традиционной китайской медицине боль в пояснице и ноге объясняется инвазией патогенного ветра, холода, сырости или последствиями травм с блокадой циркуляции энергии в определенных меридианах, а лечение такой боли соответственно производится по Тайяньскому или Шаояньскому типу. В Японской акупунктуре лечение острой распространяющейся в ногу боли во многом определяется ее типом: по принятой классификации выделяют заднюю, латеральную, переднюю, комбинированную, тотальную боль. В современной Западной рефлексотерапии наиболее частой причиной болей в нижней части спины и ноге считают дистрофические болезни позвоночника с вовлечением корешков спинномозговых нервов, при этом тот или иной вариант распространения боли в ногу (болевой паттерн) рассматривают в качестве индикатора поражения определенного корешка и основы для выбора рецепта терапии.
Помимо классического иглоукалывания в лечении острых болевых синдромов используются и все прочие методы рефлексотерапии, в частности, микроиглотерапия и остеопериостальная акупунктура, фармакопунктура, электрические методы воздействия на точки, лазеропунктура, магнитопунктура, криопунктура, прижигание или прогревание точек, а также точечный массах кончиками пальцев, вакуумный массаж, массаж игольчатым молоточком или валиком.
При рефлекторных синдромах поясничного уровня, как правило, используют точки, расположенные в зоне иррадиации боли в ноге, в сочетании с поясничными местносегментарными точками, аурикулярными точками, чувствительной зоной скальпа и периостальными точками [Самосюк И.З. и соавт., 1992]. При люмбоишиалгии в большей степени, чем при корешковых синдромах, эффективна трехуровневая методика Д.М.Табеевой [1978], включающая применение I и II пар чудесных меридианов с последующим присоединением точек, входящих в соответствующий чудесный меридиан, и воздействием на точки YII и XI меридианов [Билалова А.Ш., 1984].
При острых корешковых болях наиболее часто выбирают сочетание местносегментарных точек с отдаленными точками в зонах иннервации заинтересованных корешков и общими точками. Так, при радикулопатиях Ц, S, преимущественно воздействуют на точки меридиана мочевого пузыря, ход которого в своей нижней части соответствует ходу седалищного нерва, формирующегося из соответствующих корешков. При поражении L, корешка преимущественно используют акупунктурные точки меридиана желудка. Применяют, как правило, I или II варианты тормозного метода, то есть осуществляют достаточно сильную стимуляцию точек. Иногда для усиления лечебного эффекта при односторонней локализации боли стимулируют точки и на здоровой нижней конечности, однако с меньшей силой, чем на больной ноге.
В.С.Гойденко и соавторы [1988] указывают на возможность разнообразных подходов к иглотерапии острых корешковых болей. Основными из них являются следующие: 1) сочетание симметричных точек (местных, болевых, отдаленных и общих; 2) двустороннее, одностороннее или перекрестное сочетание местных, болевых, отдаленных и общих точек; 3) сочетание основных точек (болевой синдром определенной локализации) и симптоматических (сопутствующие заболевания); 4) сочетания аурикулярных точек; 5) сочетания аурикулярных и корпоральных точек. При этом рекомендуется следующая последовательность лечения: начинают с точек общего воздействия, их используют и в каждой последующей процедуре. Затем добавляют местные точки в зоне иннервации соответствующего спинномозгового корешка, сплетения или нерва, после чего на проотяжении курса терапии к местным и болевым точкам подключают отдаленные региональные или сегментарные точки или точки, расположенные по ходу нерва симметрично или односторонне. При сочетании в одной процедуре корпоральных и аурикулярных точек начинают воздействие с корпоральных. При аурикулотерапии укалывание проводится в зоны проекции позвоночника и туловища (противозавиток). Первоначально воздействуют на болезненные точки, соответствующие пораженной области. Для усиления эффекта добавляют воздействия на общие точки ушной раковины. Например, основными точками при болях пояснично-крестцовой локализации являются АР152 (люмбаго), АР54 (люмбалгия), АР40 (поясничный отдел позвоночника), АР38 (крестцовый отдел позвоночника, АР53 (ягодица), АР57 (бедро), АР52 (седалищный нерв); вспомогательные точки - АР,3 (надпочечник), АР55 (ШЭНЬ-МЭНЬ), АР29 (затылок).
Сочетания точек в процессе курса лечения корригируют в зависимости от динамики состояния больного.
Подробно с методиками и рецептурами рефлексотерапии острых болей в спине можно познакомиться в широко известных работах отечественных ученых: Ф.Г.Поргнова, Д.М.Табеевой, Е.Л.Мачерет, В.С.Гойденко, Г.Лувсана и др.
В качестве примера подхода к данной проблеме зарубежных авторов приводим методику Agnes Chen [1990], которая в значительной степени опирается на нейрофизиологическую трактовку механизмов иглоукалывания и позиции западной школы акупунктуры. Как отмечалось, представители этой школы чаше всего связывают острые боли в пояснице, иррадиируюшие в ногу, с поражением корешка спинномозгового нерва и не выделяют в самостоятельную группу рефлекторные вертеброгенные синдромы, что нашло отражение в нижеописанной методике. Возможно, некоторые положения автора представляются спорными и несколько упрощенными, но знакомство с ними может оказаться полезным для практической работы реабилитолога-рефлексотерапевта.
Для снятия острой боли в пояснице и ноге Agnes Chen предлагает три метода, обозначенных ею как «паравертебральный» (с использованием точек вдоль люмбосакрального отдела позвоночника), «параневральный» (с использованием точек в области ягодиц) и «дерматомный» (с использованием точек в области определенных дерматомов на ноге). Перед курсом терапии A.Chen рекомендует рефлексотерапевту самому провести тщательный опрос и осмотр больного. Физикальное обследование пораженного отдела позвоночника может иметь следующую последовательность: вначале в положении пациента лежа на животе осматривают люмбосакральные позвонки, обращая особое внимание на то, насколько ровно они «вытянуты» в одну цепочку. Затем большими пальцами обеих рук пальпируют остистые отростки с двух сторон, при этом возникновение болезненности и чувства распирания в определенной точке, по мнению автора, указывает на локализацию пораженного корешка, хотя у многих пациентов болезненность выявляется и в области соседствующих с пораженной зоной точках. Последующая пальпация и исследование чувствительности тканей ноги позволяет уточнить заинтересованный дерматом и, следовательно, как считает A.Chen, выявить вовлеченный в патологический процесс спинномозговой нерв. От результатов обследования зависит характер дальнейшей терапии.
«Паравертебралъный» метод предполагает воздействие на точки заднего срединного меридиана, точки меридиана мочевого пузыря, внемеридианные и хуа-то-цзя-цзи точки, расположенные в пояснично-крестцовой области на параллельных друг другу отрезках.
Применяются такие точки заднего срединного меридиана, как VG2, VG3, VG4, VG5. Например, точка VG3, расположенная между остистыми отростками - Ц, может быть эффективна для «выравнивания» участка позвоночника L w - Lv
Внемеридианные точки, используемые при данной методике, следующие:
ВМ 71 (ся-цзи-шу), расположена под остистым отростком L ш;
ВМ 75 (ши-ци-чжуй), под остистым огростком L v;
ВМ 78 (цзу-ци), ниже S,.
Вместе с точками VG3 и VG4 эти пять точек вытянуты в одну линию и имеют сходные лечебные свойства при радикулярных болях. Точка ВМ75 особенно эффективна при корешковом синдроме Ц-S,.
ВМ85 - точки Хуа-то-цзя-цзи. Расположены на 0,5 пропорциональных отрезка латеральнее нижних поверхностей остистых отростков позвонков, 28 пар этих точек составляют две цепочки по обе стороны позвоночного столба. Отдельные точки обозначаются названиями соответствующих позвонков. Точки S,S2,S3,S4 совпадают с точками ба-ляо канала мочевого пузыря, а именно -с V3|, V32, V33, VM точками.
Точки канала мочевого пузыря V31, VJ2, V33, V34 (ба-ляо), как отмечено, совпадают с точками хуа-то- цзя-цзи SPS2,S3,S4 и расположены вдоль сакрального отдела позвоночника. Среди точек этой группы для снятия острых болей в нижней части спины наиболее важны точки V31 и V32. Иногда используют также некоторые точки шу канала мочевого пузыря, особенно V23 (шэнь-шу) и V25 (да-чан-шу).
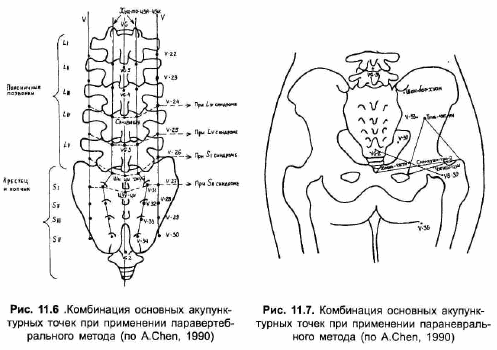
При использовании паравертебрального метода лечения болей в спине и ноге применяется комбинация основных точек, расположенных приблизительно на одной широте и принадлежащих трем параллельным вышеописанным меридианам (рис.11.6). Выбор точек зависит от диагноза (таблица 11.3). Например, при радикулопатии L5 используются точки VG3., хуа-то- цзя-цзи L4 И V^ Дополнительные точки выбираются из трех параллельных меридианов выше и ниже уровня пораженного корешка. Игла должна попадать только в нужную точку на необходимую глубину, при этом предусмотренное ощущение возникает в месте компрессии корешка или распространяется вниз в больную ногу.
«Параневралъный» метод предполагает укалывание точек VBJ0, V54, внемеридианных и новых точек, расположенных в ягодичной области. Известно, что под точкой VB30 в глубоких слоях тканей залегают нижний ягодичный и седалищный нервы, на которые может быть оказано непосредственное воздействие. Техника иглоукалывания точки VB30 предполагает прямое введение иглы на глубину 3- 3,5 пропорциональных отрезка с получением предусмотренного ощущения, распространяющегося через бед-

ро в стопу. Как правило, чем более выражено указанное ощущение, тем отчетливее противоболевой эффект терапии. Под точкой VM в глубоких слоях тканей также проходит седалищный нерв. Прямой укол на глубину 2 пропорциональных отрезка обычно вызывает предусмотренное ощущение в виде прохождения вниз по ноге электрического тока.
Из новых и внемеридианных точек, расположенных в области ягодиц, наиболее часто используются следующие (рис. 11.7):
Хуань-чжун (ВМ84), на середине расстояния между VB30 и VG2, в проекции седалищного нерва в области квадратной мышцы бедра;
Тунь-чжун (ВМ"3), на вершине воображаемого равностороннего треугольника, основанием которого служит линия между задне-верхней поверхностью большого вертела бедренной кости и седалищным бугром (название точки переводится с китайского языка как «центр ягодицы», она проецируется на грушевидную мушцу и ствол седалищного нерва);
Син-цзян, на середине расстояния между большим вертелом и передней верхней спинальной остью;
Син-хуан-тяо-2, на середине расстояния между верхушкой копчика и большим вертелом;
Шан-бао-хуан, на нижне-латеральной поверхности задней верхней спинальной ости;
Чжуан-цзи, на середине между верхним краем большого вертела и верхним краем седалищного бугра.
Сочетание точкиУ30 с одной или двумя из перечисленных новых точек усиливает лечебный эффект при острых болях в ягодичной области и ноге.
Метод «дерматомного» иглоукалывания
Основан на представлении, согласно которому зону распространения боли в ноге можно соотнести с определенным дерматомом и таким образом выбрать наиболее эффективные точки для лечения пораженного спинномозгового нерва. Сочетание точек для рефлексотерапии при различных радикулярных синдромах приведено в таблице 11.4.
Как отмечалось, диагноз компрессии того или иного корешка A. Chen рекомендует устанавливать на основании изучения характера распространения боли и данных пальпаторного обследования (считается, что рефлексо-терапевт не обязан владеть методами обследования, используемыми неврологами для диагностики радикулопатии).
При компрессии L4 корешка боль из верхней или наружной части ягодичной области иррадиирует в переднюю или медиальную часть бедра

вниз до колена, иногда распространяясь вниз по передней стороне голени, но не доходя до стопы. В Японии она классифицируется как «передний» тип боли. Точки для воздействия преимущественно выбирают из меридиана желудка. Если боль концентрируется в области ягодиц, бедра и колена, можно комбинировать точки Е33 и Е35 с точкой VB30. В тех случаях, когда боль распространяется в голень, можно использовать точку Е36: иглу вводить в нее прямо, слегка по направлению к большеберцовой кости, на глубину 1-1,5 пропорциональных отрезка до получения ощущения электрического тока, распространяющегося вниз в ступню.
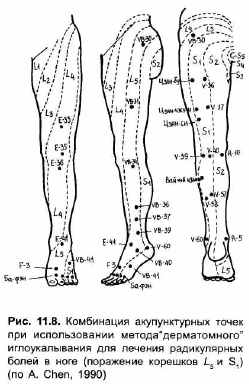
При поражении Ls корешка в типичных случаях боль из латеральной области ягодицы иррадиирует по задней и латеральной части голени вниз до наружной лодыжки и большого пальца стопы. Эту боль можно классифицировать как Шаояньский, или латеральный тип боли. Точки выбираются из меридиана желчного пузыря - VB31, VB34, VB 36, VB37, VB" (рис. 11.8). Следует отметить, что точка VB34 расположена в месте деления общего малоберцового нерва на поверхностную и глубокую ветви, а точки VB36, VB37 VB39 соответствуют ходу поверхностного малоберцового нерва. В случаях, когда при поражении L5 корешка имеется снижение поверхностной чувствительности в области медиального края стопы и большого пальца, к лечению добавляют точки F3 и Е41, расположенные по ходу ветвей глубокого малоберцового нерва. В точку F, игла вводится на глубину 0,5- 0,8 пропорционального отрезка под углом; при этом обычно вызывается предусмотренное ощущение, распространяющееся от тыльной поверхности стопы до подошвы. Прямой укол в точку Е41 на глубину 0,5-0,8 пропорционального отрезка может вызвать местное или распространяющееся вверх ощущение. В тяжелых случаях, когда выявляется слабость мышц-разгибателей всех пальцев стопы, к лечению добавляют воздействие на точки бафэн (ВМ 137), включающие точки F3, Е^, VB43. Укол направлен в этих точках вперед, производится на глубину 0,5-0,8 пропорционального отрезка и обычно вызывает ощущение прохождения электрического тока в кончики пальцев.
Боль при S, корешковом синдроме чаще всего распространяется из центра ягодицы по латеральной и задней поверхности бедра и голени вниз в пятку и вдоль латерального края стопы в мизинец. Она может быть классифицирована как Тайяньский, или задний тип боли. Точки для лечения выбираются преимущественно из канала мочевого пузыря. Но в связи с тем, что указанный канал проходит лишь вдоль медиального края S, дерматома, для достижения хорошего анальгезирующего эффекта в лечение необходимо включать также следующие новые точки, расположенные в латеральной области этого дерматома и известные как «три цзян-точки»:
Цзян-бу (на два пропорциональных отрезка латеральнее V36);
Цзян-чжун (на два пропорциональных отрезка латеральнее VJ7);
Цзян-си (на два пропорциональных отрезка ниже цзян-чжун.
Воздействие на них можно сочетать с укалыванием точек УВ^У^У^, VG4.
Для снятия боли при поражении S, корешка используют точки, расположенные по двум линиям вдоль медиального и латерального краев S, дерматома (рис. 11.8). Линия А включает точки V36, V37, V40,V57 Линия В включает точки цзян-бу, цзян-чжун, цзян-си, V39, вай-чэн-цзинь, V58. Точки линии В особенно чувствительны при пальпации; нередко они являются триггерными пунктами.
В процессе курса лечения точки указанных линий чередуются в зависимости от клинических данных и результатов пальпаторного обследования.
Прямое введение игл в точки V36, V37, расположенные над седалищным нервом, и в точку V40 на глубину 1,5- 2 пропорциональных отрезка дает ощущение прохождения электрического тока вниз в пятку или подошву.
Точка V57 расположена в центре задней поверхности голени, где в глубоких слоях тканей залегает большеберцовый нерв. Введение иглы в эту точку прямо или под углом вниз на глубину 1-1,5 пропорциональных отрезка вызывает предусмотренное ощущение, распространяющееся в пятку или пальцы. Точка V39 проецируется на ствол общего малоберцового нерва; прямое введение в нее иглы на глубину 1-1,5 пропорциональных отрезка вызывает распространяющееся в стопу ощущение. Новая точка вай- чэн-цзинь (соответствует точке Kinoshita, описываемой Г.А.Лувсаном) находится на 1 пропорциональный отрезок латеральнее точки VS6 чэн-
цзинь; она представляется очень важной для лечения радикулярных болей. Прямое введение иглы в точку вай- чэн-цзинь или в точку V5S на 1-1,5 пропорциональных отрезка вызывает местное или распространяющееся в стопу предусмотренное ощущение. При иррадиации боли в пятку дополнительно воздействуют на точку Rs.
В тех случаях, когда поражение S, корешка приводит к снижению поверхностной чувствительности на латеральной поверхности столы, к лечению добавляют укалывание точек V60 и VB41. Точка V^ соответствует месту прохождения икроножного нерва (n.suralis); укол в нее производится с наклоном иглы вперед и вниз по направлению к большому пальцу стопы на глубину 1,5 пропорциональных отрезка и вызывает ощущение прохождения электрического тока в латеральный край стопы. Точка VB4] соответствует ходу промежуточного дорсального кожного нерва (n.cutaneus dorsalis intermedius); введение в нее иглы с продвижением слегка под углом вперед на глубину 0,5-0,8 пропорциональных отрезка вызывает ожидаемое ощущение, распространяющееся в кончик 4 пальца. При выявлении у больного выраженного пареза мышц-подошвенных сгибателей пальцев стопы, дополнительно воздействуют на точку VB.
При корешковых синдромах возможно сочетание паравертебрального, параневрального и дерматомного методов воздействия. Целесобразно использовать первый из них для умень-шения вертебрального синдрома, в то время как второй и третий - соответственно для уменьшения болезненных проявлений в ягодичной области и ноге.
Сеансы иглоукалывания по описанной методике проводятся ежедневно, но если из-за сильных болей пациент астенизирован, их рекомендуется осуществлять реже, до 2 раз в неделю. За один сеанстимулируют не более 10 точек.
В острый период заболевания возможно также применение поверхностного иглоукалывания - раздражения пучком игл болезненных зон со средней интенсивностью воздействия.
11.3.1.9. Психотерапия
При острых болях в спине психотерапия направлена преимущественно на обучение способам произвольного уменьшения болевых ощущений. С этой целью широко используются условно-рефлекторные методики, значительная часть которых создана школой нейролингвистического программирования. В основе одного из приемов лежит ассоциирование пациентом ощущения боли с конкретным визуальным, тактильным, слуховым или другим образом, который он в состоянии описать словами (вербализовать). Затем осуществляется постепенное преобразование данного образа в иной, сопряженный в опыте пациента с положительными эмоциями и состоянием эмоциональной и мышечной релаксации. Например, после того, как пациент мысленно увидел мучающую его боль в виде черного пятна на воображаемом экране, терапевт просит его изменить размеры, цвет, интенсивность окраски и другие характеристики данного пятна и добиться замены этого образа на другой, вызывающий у пациента приятные ощущения. Данный подход может быть использован также для обучения больного релаксации определенных мышечных групп. Напряженная мышца в большинстве случаев зрительно представляется более интенсивно окрашенной и имеющей более резкие границы, чем контрлатеральная «здоровая» мышца. Мысленное изменение человеком визуальных характеристик соответствующего образа и замена его на образ, ассоциированный с расслабленной мышцей, обеспечивает миорелаксацию. Описанные условно-рефлекторные техники оказывают кратковременное действие, однако они обладают тем преимуществом, что легко усваиваются больным, который в дальнейшем может использовать их самостоятельно.
Для снятия острых болей возможно использование и других способов, методик и упражнений по психофизиологической саморегуляции, таких, например, как упражнение «Дыхание против боли» [Сандомирский М., 1995].
11.3.2. Подострая боль, этапы стабилизации и регрессирования обострения
Основными задачами реабилитационных мероприятий на данных этапах являются возможно более полное купирование болевого синдрома, преодоление ограничений подвижности пациента, возвращение его к привычной жизнедеятельности.
Общими направлениями реабилитационных воздействия являются следующие:
а) уменьшение боли симптоматическими средставми;
б) купирование основных механизмов раздражения рецепторов в пораженном позвоночно-двигательном сегменте: в зависимости от доминирующего механизма проводится стимуляция мышечно-тонических реакций в области ПДС, улучшение микроциркуляторных процессов, декомпремирующие воздействия, противовоспалительные мероприятия;
в) уменьшение нейротрофических и сосудистых нарушений в тканях пораженного отдела позвоночника и конечностях; данные воздействия имеют не только симптоматическую, но также саногенетическую направленность, способствуя ускорению восстановительных процессов и полноценной адаптации опорно-двигательного аппарата;
г) стимуляция саногенетических реакций (биомеханических, микроциркуляторных, иммунных, репаративных): для этого помимо местных воздействий проводится коррекция состояния эндокринной и вегетативной систем, улучшение общего метаболизма и повышение реактивности организма, обучение больного приемам формирования адекватного двигательного стереотипа;
д) воздействие на этиологические факторы: мероприятия направлены на укрепления костной ткани, улучшение обменных процессов в опорно-двигательном аппарате;
е) коррекция психологических факторов, затрудняющих реабилитацию пациента и его возвращение к труду.
Основными средствами реабилитации на данных этапах являются лекарственная терапия, медикаментозные лечебные блокады, ортопедические мероприятия, кинезо и физиотерапия, мануальная терапия, психокоррекция.
11.3.2.1. Лекарственная терапия
Помимо вышеописанных анальгезирующих препаратов используются также следующие группы лекарственных средств.
Витамины группы В (BJt В3, В6, В12, В/5) и их коферментные аналоги (кокарбоксилаза, пиридоксальфосфат), которые являются неспецифическими стимуляторами метаболизма за счет участия в ферментных реакциях по регуляции белкового, углеводного и опосредованно жирового обмена. С этой же целью используется препарат эссенциале - комплекс витаминов с фосфолипидами и ненасыщенными жирными кислотами.
Препараты, стимулирующие процессы регенерации:
- биогенные стимуляторы (экстракт алоэ, ФиБС); применяют при нейродистрофических изменениях в мышцах;
- гиалуронидазоактивные препараты и протеолитические ферменты (лидаза, папаин), предупреждающие развитие коллагенового рубца и уменьшающие его выраженность;
- румалон - препарат, содержащий экстракт из хрящей молодых животных и экстракт костного мозга, оказывает регулирующее действие на метаболические процессы при дистрофических изменениях позвоночника.
Вазоактивные препараты и препараты, улучшающие микроциркуляцию:
назначают в случаях преобладания дисциркуляторного механизма вертебральных и экстравертебральных нарушений. Применяют сосудорасширяющие и спазмолитические средства (папаверин, эуфиллин, дибазол), венотонизирующие (троксевазин, венорутон);
улучшающие микроциркуляцию и реологические свойства крови (трентал или пентоксифиллин, агапурин, релофект, тиклид или тиклопедин, курантил или дипиридамол.).
Препараты с нейромодуляторным действием, стимуляторы энергетического метаболизма нервных клеток, антиоксиданты: церебролизин, актове гин, ноотропы, энцефабол, альфа-токоферола ацетат и др. Особенно показаны при замедленном восстановлении нарушенных функций и распространенных выраженных нейродистрофических изменениях тканей.
Выбор тех или иных препаратов определяется патогенетическим вариантом поражения невральных структур (преимущественно воспалительный, дисциркуляторный, дисфиксационный, компрессионный), выраженностью мышечно-тонических, вегето-сосудистых и нейродистрофических изменений в тканях, наличием сопутствующей патологии.
11.3.2.2. Лечебные медикаментозные блокады
В период стабилизации обострения используют как с целью уменьшения болей, так и для стимуляции трофических процессов, рассасывания рубцово-спаечных очагов, расслабления определенных групп мышц, а в ряде случаев - для деструкции очагов патологической импульсации в тканях. В зависимости от цели блокады могут вводиться местноанестезирующие препараты (новокаин, лидокаин), кортикостероиды (гидрокортизон), витамины группы В и другие средства (см. I том руководства, главу 2).
Наиболее часто блокады проводят с целью расслабления тех мышц, рефлекторный спазм которых вызывает туннельные невропатии: нижней косой мышцы головы (компрессионная неропатия большого затылочного нерва), передней лестничной мышцы (компрессионная ангионевропатия плечевого сплетения и подключичной артерии), малой грудной мышцы (компрессионная ангионевропатия плечевого сплетения и подмышечных артерии и вены), грушевидной мышцы (компрессионная подгрушевидная невропатия седалищного нерва). Техника этих блокад описана в главе 3 первого тома данного руководства.
Иногда проводят также инфильтрацию новокаином мышечных триггерных пунктов в тканях плечевого или тазового пояса и конечностей (вводят 1-2 мл 2% раствора новокаина), что способствует уменьшению выраженности локальных гипертонусов. Однако данная процедура сопряжена с некоторым риском усугубления трофических расстройств в тканях из- за травматизации их иглой, в связи с чем многие авторы отдают предпочтение неинвазивным методам устранения болезненных мышечных уплотнений (ишемической компрессии, постизометрической релаксации, влажным теплым компрессам и др.).
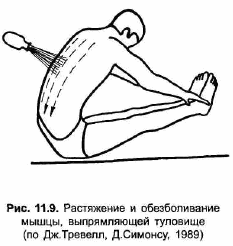
Для уменьшения избыточных мышечно-тонических реакций паравертебральной мускулатуры возможно применение методики Дж.Г. Тревелл и Д.Г.Симонса 11989] с орошением болевых зон летучим хладагентом. При растяжении и обезболивании мышцы, выпрямляющей туловище, больной садится на ровную поверхность, ноги вытянуты и разогнуты в коленях, позвоночник кифозирован в грудном и поясничном отделах (рис.11.9). Надавливая на верхнегрудной отдел позвоночника, врач растягивает и одновременно орошает хладагентом паравертебральные нижнегрудные и поясничные мышцы, а также ягодичные мышцы. Хладагент наносится параллельными рядами вдоль и с обеих сторон от позвоночника сверху вниз. После орошения на спину лежащего больного накладывают горячий компресс. В качестве варианта данной методики возможно использовать поверхностный массаж льдом с растяжением мышц и последующим прогреванием их влажными компрессами.
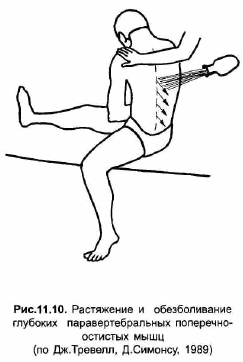
Для растяжения глубоких паравертебральных поперечно-остистых мыши (многораздельных мышц и мышцврашателей) больной садится на ровную поверхность, спускает одну ногу с кушетки и сгибает позвоночник, ротируя его в контрлатеральную опущенной ноге сторону и поворачивая в ту же сторону лицо. Врач наносит хладагент короткими параллельными полосками на стороне поворота туловища в направлении от средней линии косо вниз, одновременно нажимая на противоположное плечо больного и производя таким образом дополнительное растяжение мышц (рис.11.10).
Нанесение хладагента с растяжением мышц и последующим их прогреванием влажными компрессами может оказаться полезным также для устранения триггерных точек в области конечностей.
11.3.2.3. Аппаратная физиотерапия и массаж
Примененяются на стадии стихающего обострения с целью снятия болевого синдрома, улучшения трофических процессов и микроциркуляции в тканях, активизации общих адаптационных механизмов и стимуляции саногенеза.
Используются следующие факторы:
- импульсные токи низкого напряжения и низкой частоты (электоросон, диадинамические токи, синусоидальные модулированные токи);
- постоянный ток (лекарственный электрофорез);
- переменное магнитное поле;
- электрические и электромагнитные поля высокой, ультравысокой и сверхвысокой частоты (индуктотермия, электрическое поле УВЧ, СМВ и ДМВ);
- ультразвук;
- лазер;
- природные физические факторы и их аналоги (лечебная грязь; сульфидные, углекислые, хлоридные натриевые, кислородные, скипидарные, йодобромные ванны, климатотерапия, воздушные ванны).
Массаж (классический, сегментарный, точечный, восточный)
Эффект классического и сегментарного массажа может быть усилен подводным душем-массажем.
Особенностью массажа при подострых болях в спине и конечностях является использование, помимо общеизвестных приемов, так называемого ишемизируюшего разминания мышечных триггерных пунктов, которое заключается в прерывистом, постепенно возрастающем давлении на зону мышечного гипертонуса и ее разминании. Через 4-5 минут воздействия боль в подвергающейся воздействию триггерной точке стихает, а через 8- 10 сеансов исчезает само мышечное уплотнение.
На данной стадии заболевания широко применяется также аппаратный массаж (вакуумный, вибрационный), с техниками работы преимущественно в релаксирующем режиме.
Следует отметить, что физиотерапевтические процедуры и особенно массаж могут приводить к усилению болей и развитию мышечно-тонических реакций в безболезненных до того зонах. Появление новой симптоматики или временное обострение требует пересмотра и коррекции назначений.
11.3.2.4. Рефлекторно-пунктурная терапия
Акупунктура, электропунктура, лазеропунктура занимают значительное место в программах лечения подострых болей. На данной стадии заболевания уменьшается интенсивность тормозного воздействия на болевые точки, в рецептуру в большем, чем в остром периоде, количестве вводятся отдаленные региональные точки и точки для коррекции сопутствующей патологии.
Для длительного действия на акупунктурные точки широко применяется микроиглотерапия (корпоральная и аурикулярная), которая может иметь самостоятельное значение или служить дополнением к другим методам рефлексотерапии. При этом 1-6 микроигл вводят либо на 1-2 суток после каждого сеанса классического иглоукалывания, либо на более длительный срок (стальные - до 3-10 дней, серебряные или золотые - до 2-4 недель) после завершения основного курса рефлексотерапии в целях закрепления результата.
Проводят также сеансы поверхностной многоигольчатой акупунктуры. Так, при болях в пояснице и ноге на первом этапе наносят раздражения вдоль всего позвоночного столба и крестца, затем осуществляют продолжительное и интенсивное воздействие преимущественно на пояснично-крестцовый отдел позвоночника, а впоследствии - на области дистрофических изменений в конечностях. Перкутируют зоны задней поверхности бедра и голени (в направлении от дистальных отделов к проксимальным), подколенной ямки (от ее латеральных отделов к медиальным), подошвенной поверхности стопы (от пальцев по направлению к пятке). Раздражение пучком игл области надколенника и тазобедренного сустава осуществляется циркулярно; в ягодичной области пучок игл перемещается по направлению от ягодичной складки к гребню подвздошной кости. Интенсивность воздействия средняя, в участках наибольшей болезненности тканей - сильная.
Вариантом многоигольчатого раздражения является иглоаппликация по И.И.Кузнецову (1981). Аппликатор с укрепленными на нем иглами (1-16 штук на 1 см2) накладывают паравертебрально вдоль пораженного отдела позвоночника, либо же больной ложится на пластину с иглами так, чтобы раздражение осуществлялось в паравертебральных зонах. Продолжительность сеанса составляет от 30 минут до 1,5 часа.
Приводим некоторые возможные сочетания физических факторов при реабилитации пациентов на этапе стабилизации и обратного развития симтоматики. Вполне понятно, что окончательное формирование терапевтичесих комплексов требует индивидуального подхода и зависит от клинических особенностей заболевания, наличия сопутствующей патологии, характера ранее проведенного лечения.
Комплекс 1
СМТ, III и IV род работы, по 4- 5 минут каждый, частота модуляций 30-50 Гц, глубина 75-50%, ежедневно, № 10-12;
вибрационный массаж через резиновую подушечку, наполненную водой температуры 37-38°С при малой дозе звукового давления (2000-3000 бар в течение 3-4 минут) при частоте 10 Гц или 50 Гц, ежедневно, № 10-12.
Комплекс 2
хлорэтиловые блокады предварительно растянутых мышц, со скоростью 10 см/ с, до наступления расслабления мышц, с последующим их согреванием путем прикладывания на 1- 3 минуты салфеток, смоченных в горячей воде;
СМТ форез лекарственных веществ (ганглерон, новокаин, лидаза, папаверин, никотиновая кислота), III и IV род работы, по 4-6 минут каждым, при частоте модуляций 80-100 Гц, глубине 50-75%, ежедневно, № 8-10;
массаж, классический и сегментарный, ежедневно, № 10-12.
Комплекс 3
чрескожная электростимуляция с применением стимулятора, генерирующего биполярные импульсы до 100 В длительностью 0,1-0,5 мс, частотой 20- 120 Гц. Электроды накладывают над кожными проекциями определенных нервов и паравертебрально на соответствующем сегментарном уровне; интенсивность воздействия - до получения неболезненных ощущений вибрации, длительность процедуры 15-20 минут в паравертебральных зонах; в области конечностей - до нескольких часов. Применяется с целью анальгезии;
массаж, классический и сегментарный, ежедневно, № 10-12.
Комплекс 4
электронунктура: электрический ток подается через введенную иглу; можно использовать прибор для электроиглотерапии «Элита-4», ток двухполярный импульсный, частота 100 Гц, сила тока до 50 мкА, время воздействия 20 мин, ежедневно, в течение 9-15 дней;
массаж, классический и сегментарный, расслабляющий; ежедневно.
Комплекс 5
ДМВ в олиготермических дозах, в течение 5-20 минут, через день, № 7- 15;
электрофорез новокаина, либо платифиллина, ганглерона, анальгетической смеси, при силе тока 10-20 мА в течение 15-20 минут, ежедневно, № 10-15;
массаж, сегментарный и местный; ежедневно, № 10-12.
Комплекс 6
ПеМП низкой частоты (Полюс-1) в непрерывном или импульсном режиме, при контактном или дистационном методе, напряжение поля от 100 до 500 мТ; ежедневно, № 10-15;
УЗ либо фонофорез анестезина (эуфиллина, ганглерона, анальгина, гидрокортизона), УЗ при этом применяется в импульсном или постоянном режимах, мощностью 0,4-0,6 Вт/см2, ежедневно, на курс 8-10 процедур;
массаж, сегментарный и местный; № 10-12.
Комплекс 7
лазеротерапия на болевые точки (плотность потока мощности 4 мВт/ см2), ежедневно, № 10-15; ванны сульфидные, или сероводородные, хвойные, скипидарные и др., № 10-12, ежедневно;
массаж, сегментарный и местный.
Комплекс 8
СМТ -форез новокаин-адреналиновой смеси, или анальгина, тримекаина, при силе тока 10-20 мА в течение 15-20 минут; через день; № 10- 12;
СМВ в олиготермических дозах (25-30 Вт без ощущения тепла при цилиндрическом и 40-50 Вт при прямоугольном излучателе), в течение 12- 15 минут, через день, на курс № 10- 15;
массаж, сегментарный и местный.
Комплекс 9
СМТ-форез никотиновой кислоты, или трентала, но-шпы, эуфиллина, при III и IV режимах работы, глубина модуляций 50-75%, частота 80 Гц, ежедневно, № 10-12;
ванны хлоридные натриевые, радоновые, сульфидные, скипидарные, йодобромные, вибрациошше, ежедневно, № 10-12;
массаж, сегментарный и местный.
Комплекс 10
УВЧ в импульсном и постоянном режимах, в слаботепловых дозах, мощность до 70-100 Вт при зазоре до 2-4 см, длительность воздействия 5-15 минут, ежедневно, на курс № 5-10;
УЗ или фонофорез анестезина либо гидрокортизона, анальгина, эуфиллина, ганглерона, при импульсном или постоянном режимах УЗ воздействия и его мощности 0,4-0,6 Вт/см2, ежедневно; непосредственно после процедуры УВЧ, на курс 8-10 процедур.
массаж, сегментарный и местный, № 10-12.
Комплекс 11
индуктотермия в олиготермических дозах, через день, № 8-10;
электрофорез экспоненциальным током (аппарат для электростимуляции мышц) анальгетической смеси, через день, № 8-10;
массаж, сегментарный и местный, ежедневно.
Комплекс 12
УЗ или фонофорез анестезина либо гидрокортизона, анальгина, эуфиллина, ганглерона, при импульсном или постоянном режимах УЗ воздействия и мощности 0,4-0,6 Вт/см2, ежедневно, на курс 8-10 процедур;
ванны хлоридные натриевые, радоновые, сульфидные, скипидарные, йодобромные, вибрационные, ежедневно, № 10-12;
массаж, сегментарный и местный, ежедневно.
Комплекс 13
ДДТ, модулированный длинными периодами или однополупериодный волновой, сила тока - в соответствии с ощущениями больного до появления отчетливой вибрации под электродами, время воздействия 4-5 минут; ежедневно, на курс 5-10 процедур.
подводный душ-массаж, ежедневно, № 10-15.
Комплекс 14
Д'арсонвализация местная, на область конечности, длительность сеанса 5-10 минут, на курс № 5-10 процедур;
ванны хлоридные натриевые, или сульфидные, скипидарные, йодобромные, ежедневно, № 10-12.
Комплекс 15 (для стимуляции гипотоничных мышц)
СМТ 1 и II режимы работы, при частоте модуляций 10-30 Гц и глубине 75-100%, по 8-12 минут, через день, № 8-12;
вибромассаж при частоте 100 Гц и большой дозе звукового давления (6000-8000 бар) в течение 8-15 минут, через день.
Комплекс 16
ванны хлоридные натриевые, радоновые, сульфидные, скипидарные, йодобромные, вибрационные, через день, № 10-12;
грязелечение (озокериго- или парафинолечение), через день; при неполной ремиссии - грязевые аппликации невысокой температуры (до +38°С), при ликвидации болевого синдрома и стабилизации положительного эффекта- повышение температуры грязевых аппликаций до +40-44° С; на курс № 10-12;
массаж, сегментарный и местный; ежедневно; № 10-12.
Комплекс 17
УЗ или фонофорез апизартрона, или биокортана, гидрокортизона, кортана-1, кортана-2, нафталана, эуфиллина; мощность УЗ воздействия 0,5- 0,8/см2, по лабильной методике, в течение 5-15 минут, ежедневно, на курс № 8-12;
грязелечение (озокерито- или пара-финолечение), через день; при неполной ремиссии - грязевые аппликации невысокой температуры (до +38°С), при ликвидации болевого синдрома и стабилизации положительного эффекта- повышение температуры грязевых аппликаций до +40-44° С; на курс № 10-12;
массаж, сегментарный и местный, ежедневно; № 10-12.
Комплекс 18
индуктотермия, сеанс 10-30 минут до получения ощущения тепла, ежедневно, на курс 10-12 процедур;
УЗ или фонофорез апизартрона, или биокортана, гидрокортизона, кортана-1, кортана-2, нафталана, эуфиллина; мощность УЗ воздействия 0,5- 0,8 /см2, по лабильной методике, в течение 5-15 минут, ежедневно, на курс № 8-12.
массаж, сегментарный и местный, ежедневно, № 10-12.
Комплекс 19
СМВ с интенсивным тепловым воздействием, от 4 до 15 минут на поле, через день, на курс №10-12.
ванны хлоридные натриевые, радоновые, сульфидные, скипидарные, йодобромные, вибрационные, через день, № 10-12;
массаж, сегментарный и местный; ежедневно, № 10-12.
Комплекс 20
ИРТ, ежедневно;
ванны хлоридные натриевые, радоновые, сульфидные, скипидарные, йодобромные, вибрационные, через день, № 10-12;
массаж, сегментарный и местный, ежедневно, № 10-12.
Комплекс 21
ДМВ, при использовании цилиндрического излучателя зазор 3-4 см, мощность воздействия 20-30 Вт, в течение 8-10 минут, ежедневно;
УЗ в непрерывном режиме, по лабильной методике, мощность воздействия 0,4-0, 6 Вт/см2, по 3-4 минуты на поле, ежедневно, № 8-10;
массаж, сегментарный и местный, ежедневно, № 10-12.
Комплекс 22
локальная гипертермия, с помещением пораженной конечности в брезентовую камеру, в которую калорифером нагнетается горячий воздух; продолжительность процедуры 20-30 минут при температуре воздуха в камере сухого жара 80-90°С, через день;
аппликации лечебной грязи при температуре 42-46°С;
массаж классический и сегментарный, расслабляющий, № 10-12.
Комлекс 23
ПеМП от аппарата «Полюс-1», с использованием прямоугольного индуктора, паравертебрального, соответственно проекции области нарушения спинального кровообращения, интенсивность магнитной индукции 25 мТ, в непрерывном режиме, 25-30 мин ежедневно, № 10-15;
при нарушении функции тазовых органов- электростимуляция ДДТ или СМТ области мочевого пузыря, кишечника;
при вялых парезах конечностей - электростимуляция мышц;
массаж конечностей, точечный или классический: тонизирующий при вялых и расслабляющий при спастических парезах (параличах).
Комплекс 24
ДМ В на область нарушения спинального кровообращения, мощность 30-40 Вт, с использованием прямоугольного излучателя 16x35 см при зазоре 4-5 см, по 12-15 мин ежедневно, № 15;
при нарушении функции тазовых органов - электростимуляция СМТ или ДДТ области мочевого пузыря, кишечника;
массаж конечностей, точечный или классический: тонизирующий при вялых и расслабляющий при спастических парезах (параличах).
Комплекс 25
СМТ -форез эуфиллина на очаг нарушения спинального кровообращения, режим СМТ выпрямленный, III род работы, частота 50 Гц, глубина модуляций 50%, сила тока от 5 до 15 мА, в течение 6-20 минут через день, № 20;
при вялых парезах конечностей - электростимуляция мышц, через день, № 10-15;
сульфидные ванны концентрации 50-150 мг/л, по 10-15 мин, 3-4 раза в неделю;
массаж классический, № 10-15.
Комплекс 26
электрофорез иода, новокаина, лидазы, при вялых парезах - дибазола, галантамина, прозерина на область позвоночника и конечностей с помощью гальванического тока или СМТ, в течение 10-15 минут, через день, № 15-20;
ванны кислородные (радоновые, йодобромные), температуры 37-38°С через день, № 10-15;
при вялых парезах нижних конечностей - электростимуляция мышц через день, № 10-15;
массаж; классический или точечный, № 10-15.
Комплекс 27
индуктотермогрязелечение на область позвоночника, № 10, через день;
при нарушениях функции тазовых органов - электрофорез атропина (при гипертоническом состоянии) и галантамина, прозерина или пилокарпина (при гипотоническом состоянии), ежедневно, № 15-20;
массаж; классический или точечный, № 10-15.
Комплекс 28
ванны сульфидные, радоновые, морские, через день или два, № 10 - 15;
при вялых парезах конечностей - электростимуляция мышц; ежедневно, № 15-20;
при нарушении функции тазовых органов- э.п. УВЧ на область мочевого пузыря в слаботепловой дозировке, по 6-10 минут, через день, № 12- 20 процедур;
массаж, классический или точечный.
Комплекс 29
парафиновые аппликации температуры 50-60°С через день № 20-30;
ванны сульфидные, радоновые, морские, через день или два, № 10- 15;
при нарушениях функции тазовых органов - ИРТ;
Массаж, классический или точечный.
Комплекс 30
грязевые аппликации на пораженный отдел позвоночника и конечности; при нарушениях функций тазовых органов грязевые аппликации применяются также на область живота или в виде грязевые тампонов, температура 36-44°С, длительностью 30-60 минут, через день, № 10-15; при спастических парезах тепмература грязи должна быть ниже (36-40СС), чем при вялых (40-44°С);
при вялых парезах конечностей - электростимуляция мышц, через день, № 10-15;
массаж, классический или точечный.
Комплексы 1-12 могут быть использованы в подострую стадию заболевания при умеренно выраженном болевом синдроме; комплексы 13-22 -при слабо выраженных болях, с целью активизации саногенетических процессов. Комплексы 23-30 назначаются в подострой стадии или стадии остаточных проявлений после спинального инфаркта, обусловленного корешково-сосудистой компрессией.
11.3.2.5. Ортопедические мероприятия
Ортопедические мероприятия на стадии стабилизации и стихания обострения включают тракционную терапию, а также ношение разгрузочных ортезов (воротника Шанца, корсета или пояса штангиста) в те периоды, когда больному не удается избежать статико-динамических нагрузок, при подъеме и переносе тяжестей, длительной тряской езде.
Тракционное лечение, предложенное в 1949-50-хх годах для больных с радикулярными синдромами, в настоящее время широко используется и при рефлекторных вертеброгенных нарушениях на стадии стихающего обострения.
Основными показаниями к его применению считаются подострые боли в спине и ноге, преимущественно обусловленные действием компрессионного фактора, то есть сдавлением либо мелких волокон, иннервирующих позвоночный сегмент, либо непосредственно корешков спинномозговых нервов. Противопоказания к вытяжению больных на данном этапе заболевания включают сосудистые корешково-спинальные синдромы (за исключением случаев негрубых медленно развивающихся радикуломиело-ишемических нарушений, обусловленных действием компрессионных факторов у больных с достаточно широким спинномозговым каналом [В.П.Веселовский и соавт.,1985]; синдром сдавления конского хвоста; следующие изменения, выявляемые при рентгенографическом обследовании: выраженная, уточненная функциональными спондилограммами нестабильность на одном или нескольких уровнях, резкое снижение высоты межпозвонкового диска с явлениями фибротизации, выраженные задние остеофиты, грубый артроз фасеточных суставов, остеопороз, истинный спондилолистез (со спондилолизом). Противопоказанием также считается наличие секвестрированной грыжи межпозвонкового диска по данным ренгеноконтрастных исследований, поскольку в данном случае применение быстронарастающей и большой тракционной нагрузки на позвоночник, особенно при узком спинномозговом канале, может привести к усилению неврологической симптоматики за счет дальнейшего продвижения или выпадения грыжевого секвестра. Тракционное лечение также противопоказано больным со ПБ-ІІІ стадиями гипертонической болезни, грубым варикозным расширением вен ног, выраженными дыхательными и сердечно-сосудистыми заболеваниями, воспалительными и онкологическим процессами.
Относительным противопоказанием является наличие триггерных зон при явлениях нейромиофиброза в мышцах тазово-ягодичной области; резкая сколиотическая деформация позвоночника; фиксированный гиперлордоз; негрубо выраженная нестабильность позвоночника. При резко выраженных мышечно-тонических проявлениях (напряжение паравертебральных, грушевидной или других мышц) вытяжение осуществляют после устранения соответствующих контрактур.
Вытяжение при подострых болях, обусловленных патологией поясничного отдела позвоночника, чаще всего осуществляют на тракционных столах в горизонтальной плоскости и в воде в вертикальной плоскости. Для вытяжения в горизонтальной плоскости используют специальные столы с неподвижными или подвижными платформами. Как правило, груз при этом крепят к поясничному корсету, в то время как верхняя часть туловища фиксирована при помощи лифа. Положение больного на тракционном столе не должно вызывать длительного сдавления алгических зон нейромиофиброза и существенно изменять патологически зафиксированную конфигурацию позвоночника. При стойких вертебральных деформации используют корригирующие подкладные валики под поясницу (при фиксированном лордозе), под живот (при фиксированном поясничном кифозе). При некорригируемых кифолордосколиозах допустимо вытяжение в положении пациента на боку. Продолжительность сеансов и величина грузов варьируют, но общими правилами является как постепенное увеличение и снижение массы груза во время одного сеанса, так и постепенное наращивание и уменьшение максимальной процедурной нагрузки при повторных сеансах на протяжении курса лечения. В большинстве случаев сила растяженния составляет от 20 до 40 кг, а длительность сеанса не превышает 40-60 минут.
Вертикальное вытяжение в воде, предложенное K.Moll в 1953г., имеет некоторые преимущества перед «сухой» тракцией, связанные с рефлекторным улучшением кровоснабжения тканей в теплой воде, уменьшением гравитационной нагрузки на опорно- двигательный аппарат и возникающим при этом снижением мышечного тонуса. Такая подводная релаксация позволяет использовать при лечении грузы небольшой массы. Применение плавных малых тракционных нагрузок в условиях уменьшенной гравитации снижает импульсацию из растягиваемых тканей и реже вызывает обострение боли при наличии в них нейродистрофических изменений и триггерных пунктов. Температура воды не должна превышать 36° во избежание развития отека и ущемления невральных структур. Вертикальное подводное вытяжение можно проводить даже при наличии малого бассейна длиной 2-3 метра, шириной 1,5-2 метра и глубиной до 2,2 метров. Возможно осуществление тракции без применения груза или тянущих устройств - вытяжение весом собственного тела. Однако чаще применяют грузы, которые фиксируют к поясу или ногам, либо используют тяги с вынесением груза, рычагов или натягивающих устройств за пределы бассейна, что позволяет осуществлять плавное прерывистое дозированное вытяжение. Нагрузки составляют от 3-6 до 15-21 кг при продолжительности сеанса 10-30 минут. Заканчивается процедура плавным уменьшением груза по 3 кг через 2-3 минуты. Помимо вертикального, существуют и другие варианты подводного вытяжения - на наклонном щите и пр.
Тракционная терапия назначается не ранее, чем через час после еды. Рекомендуется предварительно проводить расслабляющие и обезболивающие физиотерапевтические воздействия на паравертебральные мышцы. Однако нецелесообразно сочетать подводное вытяжение с лекарственными препаратами-миорелаксантами [Веселовский В.П. и соавт.,1985]. Во время самой процедуры у больного не должно быть неприятных ощущений.
Так как после тракционного лечения из-за миорелаксации позвоночно- двигательный сегмент лишается мышечной защиты, то для профилактики дисфиксационных осложнений пациенту перед вставанием на ноги рекомендуется фиксировать поясничный отдел позвоночника поясом, после доставки его на каталке в палату лежать там, (сняв пояс), не менее часа и в течение этого времени выполнять гимнастические упражнения для стимуляции мышечного корсета.
При передозировке нагрузки, а также при наличии зон миофиброза в тазово-ягодичной области или паравертебральных мышцах после вытяжения возможно усиление ирритации из триггерных пунктов, возникновение защитного мышечного напряжения, повышение внутридискового давления и усиление боли. В таких случаях перед последующими тракциями назначают новокаинизацию триггерных зон или аппликации на них свежеприготовленного теплого 33% раствора димексида с 0,2% раствором новокаина.
При возникновении или усилении корешковых болей и парестезий в момент вытяжения рекомендуется уменьшить груз или изменить положение больного. Нарастание имевшейся ранее или присоединение новой корешковой и, тем более, спинальной симптоматики после любого из сеансов служит показанием к отмене вытяжения и пересмотру всего комплекса реабилитационных мероприятий. Отсутсгвие положительной динамики после 6-7 сеансов ставит под сомнение необходимость продолжения тракционного лечения из-за его бесперспективности. При благоприятном эффекте число сеансов определяется индивидуально. Их рекомендуется завершать после исчезновения у больного симптоматики постоянной компрессии корешков или синувертебрального нерва.
Вытяжение при подострых болях, связанных с остеохондрозом шейного отдела позвочника, проводят с помощью петли Глиссона. Приводим описание данного метода согласно рекомендациям В.П.Веселовского и соавторов [1985], М.А.Фарбера и Н.М.Маджидова. [1986]. Вытяжение выполняется на специальном тракционном стуле. Во избежание гиперэкстензии направление тяги должно соответствовать биссектрисе угла, образуемого подбородочной и затылочной лямками, а напряжение подбородочной лямки ни в коем случае не должно превышать напряжение затылочной лямки. Трос, к которому прикреплена петля Глиссона, перебрасывается через два блока, находящихся выше головы пациента, к свободному концу троса подвешивается груз. Блоки крепятся к коромыслу длиной 50 см (длина переднего рычага коромысла должна быть не менее 30-35 см), а коромысло в свою очередь располагается под углом 100-110° к стойке высотой 190 см. Стойка фиксируется к спинке стула, на котором сидит больной. Первую процедуру вытяжения начинают с груза 0,5 кг, в течение первой минуты тягу увеличивают до 1,5 кг, в последующие 2 минуты эта нагрузка остается стабильной. Снижение нагрузки также производят плавно, груз в течение последней минуты процедуры плавно уменьшают до 0,5 кг. Продолжительность последующих процедур увеличивают каждый раз на 1 минуту, максимальный груз не должен превышать 5-6 кг, при этом сеанс с грузом 6 кг занимает по времени 12 минут. Обязательно постепенное увеличение и уменьшение груза. В случае появления болей или головокружения вес груза плавно уменьшают, а в дальнейшем используют щадящую методику. Число сеансов от 6 до 15.
В настоящее время наряду с описанным способом применяются современные технические устройства для вытяжения шейного отдела позвоночника, позволяющие тонко подбирать параметры воздействия и строго его дозировать.
Может выполняться и подводное вытяжение. Продолжительность первого сеанса, в процессе которого вытяжение осуществляется весом собственного тела, составляет 5 минут. В последующие сеансы через 5 минут от начала процедуры к специальному поясу еще на 5 минут подвешивают груз массой 1-3 кг. В дальнейшем на протяжении курса лечения груз может быть постепенно увеличен до 6 кг. Груз снимают с пояса также постепенно. После процедуры рекомендуется надевать воротник Шанца на 30- 60 минут.
Важно помнить о том, что передозировка тракционной терапии может привести к снижению фиксационных свойств мышечно-связочного аппарата и усугублению тяжести течения заболевания. После завершения курса вытяжения основные усилия направляются на создание локальной миофиксации в области пораженного позвоночно-двигательного сегмента, для чего применяют акупунктуру паравертебральных точек, точечный массаж, токи Бернара в стимулирующем режиме, лечебную физкультуру. Больным, у которых после курса вытяжения боли прошли, но развилась нестабильность позвоночно-двигательного сегмента, с целью предотвращения дислокации грыжи диска рекомендуется длительное (не менее 3 месяцев) ношение разгрузочного ортеза в сочетании с постоянной тренировкой собственного мышечного корсета.
11.3.2.6. Кинезотерапия
Имеет очень важное значение для реабилитации больных в период стихающего обострения: физические упражнения благоприятно воздействуют как на организм в целом (активизируют обменные процессы в тканях, улучшают реактивность всех систем, повышают эмоциональный фон настроения, восстанавливают навыки бытовой активности пациента), так и на морфологический субстрат болезни (улучшают кровообращение в пораженном корешке, укрепляют мышечный аппарат). В процессе лечебной гимнастики осуществляется ломка порочного и создание компенсированного статокинематического стереотипа, закрепляются новые позные и двигательные навыки.
Однако проведение кинезотерапии требует известной осторожности, поскольку любые некоординированные движения на фоне недостаточной мышечной защиты пораженного позвоночно-двигательного сегмента могут стать причиной ухудшения состояния больного.
Противопоказаниями к лечебной гимнастике в подострой стадии обострения являются преходящие нарушения спинального кровообращения, компрессионные синдромы, требующие оперативного вмешательства (синдром поражения конского хвоста и др.), а также общие противопоказания: тяжелые соматические и инфекционные заболевания, онкологическая патология.
К основным принципам кинезотерапии при болях в спине на этапе стабилизации обострения относятся:
- строгая индивидуализация занятий в зависимости от стадии заболевания, уровня локализации процесса, характера синдрома, вовлечения тех или иных конкретных анатомо-функциональных образований, двигательного позно-локомоторного стереотипа больного;
- адекватность нагрузки возможностям пациента, оцениваемым по общему состоянию, состоянию сердечно-сосудистой и дыхательной систем, а также по резервам дефицитарной функциональной системы;
- последовательная активизация воздействий на определенные функции и весь организм путем наращивания объема и сложности нагрузок для достижения тренирующего эффекта;
- соблюдение дидактических принципов в обучении больных физическим упражнениям: сознательность, активность, наглядность, доступность, систематичность, последовательность (от простого к сложному, от легкого к трудному, от известного к неизвестному);
-постоянный медицинский контроль за реакцией пациента на физические нагрузки.
Задачами лечебных воздействий являются: снижение патологической импульсации из пораженного отдела позвоночника к мышцам и улучшение крово- и лимфообращения в тканях; стимуляция локальной мышечной и органической иммобилизации пораженного позвоночного сегмента; нормализация подвижности в суставах конечностей; улучшение координации движений. Используют упражнения, направленные на коррекцию патологического двигательного стереотипа, создание и закрепление новых познолокомоторных навыков.
При индивидуальном подборе лечебных упражнений целесообразно придерживаться следующих рекомендаций [Саховский П.И. и соавт.,1984]:
- на мышцы, подвергающиеся перегрузкам и находящиеся в состоянии длительного тонического напряжения, даются физические упражнения, вызывающие их релаксацию; при вовлечении этих мышц в упражнение обеспечивается короткий период их действия и длительный период отдыха;
- основные нагрузки в статическом режиме даются на мышцы- антагонисты пораженных мышц;
- все активные упражнения чередуются с упражнениями на расслабление и дыхательными упражнениями; при этом расслабление мышц плечевого пояса и верхних конечностей приводит к уменьшению патологической импульсации на шейные сегменты, а расслабление мышц поясницы и ног- на поясничные позвоночно-двигательные сегменты.
- при отсутствии локальной миофиксации пораженного позвоночно-двигательного сегмента упражнения назначаются для мышц конечностей без вовлечения вертебральных мышц, что способствует стимуляции защитной миофиксации в пораженном отделе позвоночника за счет рефлекторных влияний с периферии.
При дистрофических поражениях позвоночника важным представляется обучение самих пациентов методикам ЛФК и формирование у них установки на самостоятельное ежедневное повторение комплексов упражнений. Считается, что для разрушения патологических стереотипов и нормализации центральной регуляции требуются систематические занятия лечебной гимнастикой в среднем около года [Попелянский Я.Ю., 1986].
Лечебная гимнастика при поясничных болях на этапе стабилизации и регрессирования обострения имеет следующие особенности.
Перед сеансом кинезотерапии желательно релаксировать участвующие в создании неадаптивных поз мышцы, для чего могут быть использованы способы изометрической релаксации (расслабление покоящейся мышцы после ее изометрического напряжения) или постизометрической релаксации (растяжение мышцы после ее изометрического напряжения, либо пассивное, под действием силы тяжести, либо активное).
Исходные положения для выполнения упражнений разнообразны, однако наиболее физиологичным считается исходное положение на «четвереньках». В последнем случае исключаются связанные с вертикальной позой перегрузки опорно-двигательного аппарата, обеспечивается более быстрое закрепление нового мышечно-динамического стереотипа (Хабриев Р.У., Веселовский В.П., 1992J. Выделяют несколько вариантов указанного исходного положения. При «глубоком» варианте, соответствующем позе «ползания по пластунски», в движение включаются преимущественно шейные и верхне-грудные позвоночно-двигательные сегменты. Коленно-локтевое «полуглубокое» исходное положение обеспечивает преимущественную нагрузку среднегрудных, а коленно-локтевое «горизонтальное» положение - нагрузку нижнегрудных позвоночно- двигательных сегментов. Такое положение, как «полукрутое» (коленно-кистевое) включает в работу преимущественно нижнегрудные и верхнепоясничные сегменты, в то время как «крутое» (коленно-пястное, с упором рук не на ладонные поверхности кисти, а на пястья) обеспечивает в основном функционирование поясничных позвоночно-двигательных сегментов.
Другая часть упражнений выполняется лежа, сидя, стоя с опорой о спинку стула, гимнастическую стенку. Упражения для пояса нижних конечностей в положении лежа на спине и боку (сгибания ног, приподнимание и повороты таза) чередуют с упражнениями для растяжения позвоночного столба стоя у гимнастической стенки или с использованием гимнастических колец (смешанные висы с откидыванием таза на вытянутых руках, качательные движения таза назад и в стороны), а также с упражнениями для корпуса и конечностей в положении сидя на стуле (ритмичные маятнико- образные движения туловища в медленном темпе, без рывков и наклонов вперед). В ходе курса кинезотерапии постепенно увеличивают нагрузки на мышцы корпуса, вводя в комплекс упражнений прокатывания и метание легких гимнастических мячей - от груди, за голову, в стороны (но не между ногами, что опасно для пораженного отдела позвоночника).
Недопустимы рывковые движения, упражнения с наклоном туловища вперед и подниманием прямой ноги в положении лежа и сидя, так как они вызывают грубое растяжение паравертебральных мышц и, возможно, смещение межпозвонкового диска. С осторожностью, чтобы не спровоцировать развитие контрактур, назначают упражнения, сопровождающиеся растяжением тканей больной ноги в случае наличия в них зон нейрофиброза. Например, при синдроме грушевидной мышцы исключают резкую ротацию бедра внутрь, допуская растяжение соответствующей мышцы лишь в процессе специальных приемов (постизометрическая релаксация и др).
При проведении ЛФК у больных с компрессионным механизмом поражения невральных структур необходимо учитывать взаимоотношения между сосудисто-нервными и костно-связочными образованиями. Например, движения сгибания и разгибания в позвоночнике могут приводить к сужению межпозвонкового отверстия до 1/3. Потенциально опасные в плане компрессионных влияний движения проводятся в медленном темпе и с небольшой амплитудой, либо исключаются из комплекса. Полный отказ от ЛФК в целях предотвращение травматизации рецепторных и стволовых нервных образований нецелесообразен, поскольку физические упражненияя улучшают тканевое кровообращение и мышечную иммобилизацию пораженного отдела позвоночника.
Усиление болей после занятия служит показанием к пересмотру используемых упражнений.
Приводим возможные упражнения для пациентов с вертеброгенными болями в спине и ногах на стационарном этапе и этапе стихающего обострения (по Р.У. Хабриеву, 1992; В.П. Правосудову, 1980).
Стационарный этап, умеренные боли
Исходное положение лежа на спине.
1) Руки вдоль туловища. Подъем рук через стороны вверх (вдох), опустить их (выдох). Руки скользят по полу 4-5 раз.
2) Свободно шевелить пальцами рук и ног, 8-10 раз
3) Сгибание и разгибание стоп, 8-10 раз.
4) Круговые движения стопами, 8 раз в каждую сторону.
5) Ноги на ширине плеч. Повернуть стопы носками кнутри- кнаружи, 6-8 раз.
6) Диафрагмальное дыхание, 4-5 раз.
7) Руки вдоль туловища. Поочередное сгибание ног в коленных суставах, без отрыва пяток от пола, 15-20 раз каждой ногой. При отсутствии болевых ощущений - ходьба лежа 1-2 мин.
8) Подъем рук через стороны вверх (вдох), опустить (выдох). Руки скользят по полу. 4-5 раз.
9) Руки согнуты в локтях. Сжимание пальцев в кулак, носки ног потянуть на себя. Вернуться в И.П. 10-15 раз.
10) Руки согнуты в локтях. Опираясь на локти и затылок, поднять грудь (вдох), опустить (выдох). 4-6 раз.
11) Руки вдоль туловища. Поднять руки вверх, потянувшись туловищем за ними, носки ног взять на себя (выдох), вернуться в исходное положение (вдох), расслабиться. Повторить 5- 6 раз.
12) Поочередное сгибание ног в коленных суставах. Согнуть ногу- счет «раз»; выпрямить ногу - «два»; опустить ногу - «три, четыре». Повторить 5- 6 раз каждой ногой.
13) Ноги согнуты в коленных суставах, руки на локтях. Поднимание таза с одновременным разведением колен. 5-6 раз.
14) Диафрагмальное дыхание. Расслабиться.
15) Руки вдоль туловища. Прижать лопатки к полу, держать три счета, затем расслабиться.
16) Соединить и прижать к полу ягодицы, держать три счета, затем расслабиться.
17) Напрячь мышцы бедер и голеней, ноги прижать к полу, носки потянуть на себя, держать три счета.
18) Прижать лопатки к полу, соединить и прижать ягодицы, напрячь бедра и голени, носки потянуть на себя, кисти сжать в кулак, держать три счета, затем расслабиться. Повторить 3-4 раза.
19) Ноги приподняты, согнуты в коленях. Упражнение «велосипед», I- 2 минуты.
20) Ноги согнуты в коленных суставах. Наклоны коленей в стороны, не отрывая туловища от пола. 5- 6 раз в каждую сторону.
Исходное положение «на четвереньках». Темп медленный.
1) Приседание на пятки с наклоном головы вниз (выдох). Кисти рук остаются в исходном положении. Возвращение в исходное положение (вдох). В дальнейшем в исходном положении следует поднимать голову как можно выше. Повторить 2- 6 раз.
2) Глубокие попеременные повороты туловища в стороны при скольжении вытянутых рук (не отрывать их!) по полу. Темп очень медленный. Повторить 2-4 раза.
3) Попеременное поднимание вытянутой руки вперед - в сторону - вверх (выдох). При этом взгляд фиксируется на кончиках пальцев кисти руки, находящейся в движении. Повторить 4-10 раз.
4) Раскачивание таза в стороны с попеременным безболевым увеличением амплитуды движений. Дыхание произвольное. Повторить в медленном темпе 4- 10 раз.
5) Упражнение «кошечка» - прогибать спину дугой вверх-вниз. 7-8 раз.
6) Вращательные (круговые) движения тазом попеременно по и против часовой стрелки. Дыхание произвольное. Постепенно увеличивать темп и амплитуду, выполнять 1 - 3 минуты.
7) Передвижение из исходного положения «на четвереньках» вперед, назад и в стороны. Темп медленный. Следить за дыханием. Варианты ходьбы:
- попеременное перемещение коленей и кистей разноименных сторон;
- то же при одновременном выдвижении разноименных руки и ноги;
- попеременное перемещение коленей и кистей одноименных сторон. Например, вначале выдвигается вперед правая рука, затем - правая нога и т.д.;
- то же при одновременном выдвижении одноименных руки и ноги.
В последующем все варианты передвижения «на четвереньках» можно производить попеременно, произвольно при этом прогибая позвоночник вверх, вниз.
Этап регрессирования обострения, слабые боли
Исходное положение лежа на спине.
1) Руки вдоль туловища. Подъем рук через стороны вверх (вдох), опустить их (выдох). 4-5 раз.
2) Руки вдоль туловища. Поочередное сгибание ног в коленных суставах, без отрыва пяток от пола, 15-20 раз каждой ногой. При отсутствии болевых ощущений - ходьба лежа, 1-2 мин.
3) Поочередное отведение прямых ног в сторону (скользя пяткой по полу), 4-5 раз в каждую сторону.
4) Поочередное поднимание прямых ног вверх. Повторить 5-6 раз.
5) Диафрагмальное дыхание, расслабиться.
6) Ноги приподняты, согнуты в коленях. Упражнение «велосипед» 1-2 минуты.
7) Приподнять прямую ногу и, скрестив ее с другой, достать носком пол - 5 раз каждой ногой.
8) Поочередное подтягивание колен к груди. 4-5 раз каждой ногой.
9) Ноги согнуты в коленных и тазобедренных суставах, стопы опираются о пол на ширине плеч. Правым коленом достать левую пятку, затем левым коленом - правую. 5- 6 раз.
10) Ноги согнуты в коленных и тазобедренных суставах и приведены к туловищу. Обе ноги соеденены вместе. Наклонить ноги в сторону, потянувшись коленями к полу. 4- 5 раз в каждую сторону.
11) Ноги приподняты и согнуты в коленном и тазобедренном суставах. Упражнение «велосипед», 1-2 минуты.
12) Диафрагмальное дыхание.
13) Руки в «замке» за головой. Приподнять верхнюю часть туловища, не отрывая поясницы от пола (счет 1-2), расслабиться (счет 3-4). 5-6 раз.
14) Руки разведены в стороны, ноги широко расставлены. Достать правой рукой левую ладонь, не отрывая таз от пола. То же повторить другой рукой, 5-6 раз каждой рукой.
15) Ноги согнуты в коленных и тазобедренных суставах, стопы на полу, на ширине плеч. Кисти рук к плечам. Достать левым коленом правый локоть, затем правым коленом - левый локоть. 4-5 раз.
16) Диафрагмальное дыхание, расслабиться.
17) Ноги согнуты в коленных и тазобедренных суставах, упор на руки, выпрямленные вдоль туловища. Попеременное перекладывание сомкнутых коленей влево-вправо. 10-20 раз.
Исходное положение лежа на животе.
1) Руки под подбородком. Счет «раз»- руки вперед, оторвать голову от пола; счет «два» - руки в стороны; «три»- руки вперед; «четыре» - в исходное положение. Повторить 6- 8 раз.
2) Попеременное сгибание и разгибание ног в коленных суставах. 16- 20 раз.
3) Попеременное отведение прямых ног в стороны (скользя тыльной стороной стоп по полу), 4-5 раз в каждую сторону.
4) Руки вверх. Прогнуться назад, приподняв верхнюю часть туловища (счет 1-2-3-), расслабиться (счет 4- 5-6-7-8-9-10). 6-8 раз.
5) Приподнять прямую ногу и, скрестив ее с другой, достать носком пол. 8-10 раз.
6) Руки вверх. Прямые руки и прямые ноги приподнять от пола (счет 1-2-3), расслабиться (счет 4-5-6-7- 8-9-10). 6-8 раз.
7) Попеременные движения прямыми руками вверх- вниз. 10-12 раз.
Исходное положение лежа на боку.
1) На левом боку. Маховые движения прямой рукой и прямой ногой в сторону, 8-10 раз.
2) Подтягивание колена к груди. 8-10 раз.
3), 4) Повторить упражненяе 2 и 3 на правом боку.
5) На левом боку. Маховые движения прямой ногой вперед-назад. 8-Ю раз.
6) Круговые движения прямой ногой. 4 раза в каждую сторону.
7), 8) Повторить упражнения 5 и 6 на правом боку.
Исходное положение «на четвереньках».
1) Из исходного положения «на четвереньках» произвести медленное опускание туловища с выпрямленным позвоночником (подбородок касается пола - выдох), поднятие корпуса в исходное положение и одновременное «усаживание» ягодиц на пятки (вдох).
То же, но с попеременным кифозирование и лордозированием позвоночника. Повторить 5-Ю раз.
2) Из исходного положения «по пластунски» и «коленно-локтевого» произвести попеременное и одновременное отведение рук назад - вверх (выдох). Возвращение в исходное положение (вдох). Повторить 5-10 раз).
3) «Японский поклон», выполняется на четвереньках: медленное кифозирование позвоночника с одновременным сгибанием рук в локтях до упора на локтевые суставы и лбом в пол. Возвращение в исходное положение (вдох). При каждом повторении следует сокращать расстояние между лбом и коленями. Повторить до 10 раз.
4) Все варианты передвижения на четвереньках, описанные в первом периоде занятий ЛФК, но с ускорением темпа.
5) Те же варианты передвижения на четвереньках, но с легким грузом на голове в виде папки, книги (для отработки координации).
6) Передвижение на четвереньках по шведской стенке, положенной на пол. Темп медленный. Закрепляются хватательные движения кистями и пальцами стоп. Следить за дыханием. Наколенники и налокотники обязательны!
По мере улучшения состояния включают упражнения лазания «на четвереньках» по шведской стенке, установленной с приподнятым концом на угол в 20°, 30°, а затем 45' от пола. Затем осуществляется переход к лазанию по вертикально установленной шведской стенке. Лазание проводится по всем четырем направлениям: вперед-назад и в стороны.
Постепенно включают упражнения на развитие опорной функции (ходьба без палки, ходьба по прямой с изменениями направления и перешагиванием через предметы, подъем по лестнице. В процессе возвращения пациента к нормальной активности ему следует рекомендовать упражнения, увеличивающие физическую выносливость, такие, как ходьба, велоэргометр, плавание, легкий оздоровительный бег.
Лечебная гимнастика при шейном остеохондрозе на этапах стабилизации и регрессирования обострения проводится с учетом ведущего клинического синдрома.
При синдромах цервикалгии, цервикокраниалгии важно информировать больного о том, что круговые движения головой с большой амплитудой (вращение головой) абсолютно противопоказаны, поскольку могут привести к усилению болей и вестибулярных нарушений. Основные усилия направляют на создание мышечного корсета для шейного отдела позвоночника. Вводят упражнения на сопротивление сгибанию, разгибанию и наклонам головы, интенсивность сопротивления от процедуры к процедуре увеличивают. Пациента обучают также расслаблять мышцы плечевого пояса и верхних конечностей (упражнения типа "потряхивания", маховые движения в сагиттальной и фронтальной плоскостях). Включают также гимнастические упражнения для мышц плечевого пояса, рук и туловища с целью улучшения крово- и лимфообращения верхних конечностей и плечевого пояса. Укрепление мышц плечевого пояса и грудной стенки (большой и малой грудных, трапецивидной, широчайшей мышцы спины, подлопаточной, над- и подостной мышц) позволяет при выполнении повседневных действий перераспределять нагрузку с шейного отдела позвоночника на эти мышцы. Расслабляющие и общеукрепляющие упражнения чередуют с дыхательными (статическими и динамическими) упражнениями.
Помимо проведения ежедневных занятий с инструктором, больного обучают самостоятельному выполнению упражнений.
Возможный комплекс упражнений для больных с подострыми болями в шейном отделе позвоночника приведен ниже.
1. Исходное положение лежа на спине. Постараться максимально расслабить мышцы шеи, плечевого пояса и рук в течение 1 минуты.
2. Исходное положение то же Подтянуть колено к груди - вдох, выпрямить ногу - выдох. Повторить 4-6 раз поочередно обеими ногами.
3. Исходное положение то же. Руки вдоль туловища. Совершать наклоны сначала в одну сторону с движениями одной руки вдоль туловища к колену, а другой - к подмышечной области - выдох. Вернуться в исходное положение - вдох. То же в другую сторону.
4. Исходное положение то же. Повороты головы вправо и влево, ухом касаться пола. Обязательно останавливать на 1 секунду голову в промежуточном положении (когда нос направлен в потолок). Дыхание произвольное. Темп медленный.
5. Исходное положение то же. Наклоны головы вперед и разгибание назад. Обязательная остановка в промежуточном положении на 1 секунду. Дыхание произвольное. Темп медленный.
6. Исходное положение то же. Руки в стороны: правую ладонь тянуть к левой, приподнимая правое плечо и лопатку, то же в другую сторону. Дыхание произвольное.
7. Исходное положение - лежа на правом боку, правая рука под головой, выпрямить левые ногу и руку, поднять их вверх и прогнуться. То же на левом боку.
8. Исходное положение - лежа на животе, руки согнуты в локтях с упором на ладони. Поднять голову и опустить. Темп медленный. Дыхание произвольное. Повторить 3-4 раза.
9. Исходное положение - стоя на четвереньках. Поднять руку - вдох, опустить - выдох. То же другой рукой.
10. Исходное положение стоя на четвереньках. 4-5 раз повернуть голову вправо и влево, медленно.
11. Исходное положение лежа на спине. Потянуться, вытянуть руки за голову - вдох. Руки вдоль туловища - выдох. Темп медленный.
12. И.п. сидя на стуле, руки согнуты в локтевых суставах, а пальцы кистей уложены на область плечевых суставов. Производить круговые движения рук в плечевых суставах, вращая руки сначала в наружную сторону, а затем внутрь, постепенно увеличивая амплитуду движений. Темп медленный. Повторить 5-6 раз.
13. Сесть на стул, положить руки за голову, сцепив их в кистях. Разводя руки кзади, делать вдох, сводя их вперед - выдох. Повторить 5-10 раз. Темп медленный.
14. Исходное положение - стоя, ноги на ширине плеч, руки на поясе. Делать повороты туловища влево и вправо (4-5 раз в каждую сторону). Темп медленный. Дыхание произвольное.
15. Сесть на стул, поднять вверх расслабленные руки - вдох, опуская их, отвести назад и слегка наклониться вперед, смотря перед собой - выдох. Повторить 5-6 раз.
16. Исходное положение сидя на стуле. Выпрямиться, отвести плечи назад и, сильно напрягая мышцы, свести лопатки. Задержаться в этом положении 4-6 секунд. Затем полностью расслабиться и свободно подышать. Повторить 5- 6 раз.
17. Исходное положение сидя на стуле. Взяться обеими руками снизу за сиденье и попытаться приподнять себя. Задержаться в таком положении 3-4 секунд, затем полностью расслабиться и свободно подышать. Повторить 5-7 раз.
18. В положении сидя сделать 3- 4 спокойный вдоха через нос, хорошо расслабившись, выдыхая воздух через рот. Повторить 5-7 раз.
19. Ходьба обычная с высоким подниманием бедер. Дыхание произвольное.
20. Исходное положение стоя. Руки вверх - вдох, опустить руки и полуприсесть, расслабляясь - выдох.
Упражнения для укрепления мышечного корсета в шейном отделе позвоночника
21. Исходное положение сидя, фиксировать своими руками голову в среднем положении, разместив ладони рук в височных областях. На вдохе попытаться совершить поворот головы вправо, оказывая этому движению сопротивление правой рукой. Максимальное напряжение при этом должно продолжаться от 5 до 10 секунд. Затем на выдохе мышцы шеи расслабить на 5- 10 секунд. Аналогично выполняется упражнение с попыткой поворота головы в левую сторону.
22. Исходное положение сидя. Руками фиксировать голову в обычном удобном положении. Попытаться совершить наююн головы вправо, напрягая соответствующие мышцы, но препятствуя изменению положения головы правой рукой. Максимальное напряжение при этом должно продолжаться от 5 до 10 секунд. Затем мышцы шеи расслабить на 5-10 секунд (выдох). Аналогичным образом совершается упражнение с попыткой наклона головы влево.
23. Упражнение лучше выполнять сидя за столом. Руки согнуть в локтях и поставить на поверхность стола на ширине плеч; на вдохе лбом давить на ладони обеих рук. Максимальное напряжение должно продолжаться от 5 до 10 секунд. Затем мышцы шеи расслабить на 5-10 секунд (выдох)
24. Исходное положение сидя на стуле или стоя. Руки сцепить в замок на затылке, на вдохе головой давить на ладони сцепленных рук в течение 5-10 секунд. Затем мышцы шеи расслабить на 5-10 секунд (выдох).
25. Исходное положение сидя на стуле или стоя, руки опущены вдоль туловища, голова в среднефизиологическом положении. Сохраняя вертикальное положение головы, на вдохе втянуть подбородок, переместив голову несколько назад. На выдохе вернуться в исходное положение.
26. Исходное положение сидя, ла-дони положить на область темени. На вдохе попытаться вытянуть голову кверху, одновременно в течение 5-10 секунд ладонями противодействуя движению головы, затем на 5-10 секунд расслабиться (выдох).
27. Исходное положение сидя, опираясь подбородком на тыл ладони. На вдохе попытаться опустить голову, одновременно в течение 5-10 секунд надавливая тылом ладони на подбородок и противодействуя тем самым движению головы, затем на 5-10 секунд расслабиться (выдох).
Упражнения 21-27 повторяются по 5-10 раз каждое.
При болях в нижнешейном и грудном отделах позвоночника к этому комплексу добавляют следующие упражнения, направленные на улучшение дыхания и подвижности грудного отдела (по Р.Нордемару, 1991):
1. Исходное положение сидя на стуле с крепкой спинкой и без острых углов. Положить руки на затылок и прогнуться назад так, чтобы позвоночник был прижат к верхнему краю спинки стула. Затем наклониться вперед. Повторить 4- 5 раз (рис. 11.11).
2. Исходное положение лежа на спине на твердой горизонтальной поверхности, под спину в области грудного отдела позвоночника подложить валик диаметром около 10 см (например, полотенце, намотанное на скалку). Положив руки за голову, лечь на валик. Прогнуться, затем приподнять верхнюю часть туловища (рис. 11.12).
При прогибании назад - вдох, при подъеме верхней части туловища - выдох. Для разработки разных участков грудного отдела позвоночника передвигать валик вдоль позвоночника и повторять упражнение по 3-4 раза.
3. Исходное положение сидя или лежа. Обернуть полотенцем нижнюю часть грудной клетки. Взяться руками за свободные концы (рис. 11.13).
Ослабив натяжение полотенца, сделать глубокий вдох. При выдохе максимально стянуть материю, способствуя полному выдоху. Повторить 5-10 раз. При синдроме позвоночной артерии особое значение придается тренировке вестибулярной функции. Тренируют функцию отолитового аппарата (ходьба в разных направлениях и в переменном темпе с резкими остановками, поворотами), полукружных канальцев (ходьба по кругу, повороты туловища вокруг вертикальной оси), равновесия (упражнения на координацию с предметами и без них, упражнения на гимнастической скамейке, с изменением площади опоры). От процедуры к процедуре постепенно усложняют задания (уменьшают площадь опоры, усложняют упражнения движениями рук и ног и изменением направления движения, включают упражнения на равновесие, выполняемые с закрытыми глазами, и т.д.). Избегают упражнений с резкими или значительными боковыми наклонами и поворотами головы. Примерный комплекс упражнений приведен ниже (табл. 11.5).
При компрессионных радикуло- и миелопатических синдромах помимо общеукрепляющих, дыхательных, укрепляющих мышечный корсет упражнений, в комплекс ЛФК добавляют упражнения для паретических мышеч-
Таблица 11.5
Примерный комплекс лечебной гимнастики при синдроме позвоночной артерии, умеренных клинических проявлениях (по З.В.Касванде и соавт., 1986)
| № | Исходное положение | Описание упражнений | Дозировка | Методические указания |
|---|---|---|---|---|
| 1 | Стоя, руки вдоль туловища, стопы вместе | Проверка пульса, воспитание правильной осанки: плечи назад, голова прямо, живот подтянут | 1 мин. | |
| 2 | В ходьбе | Ходьба обычная | 15 сек. | |
| 3 | В ходьбе | На счет 1-4: на носках, сжимая и разжимая пальцы рук, на счет 5-8: руки на пояс, ходьба перекрестным шагом | 4-6 раз | |
| 4 | В ходьбе, руки на пояс | На счет 1-4: шаги по прямой вперед (пятка к носку), на счет 5-8: ходьба в полуприседе | 6-8 раз | Спина прямая |
| 5 | В ходьбе, руки к плечам | На счет 1-4: круговые движения назад в плечевом суставе, на счет 5-8: ходьба приставным шагом вправо, затем влево | 8-12 раз | По возможности, полная амплитуда движений в плечевом суставе |
| 6 | В ходьбе по кругу | На счет 1-4: маховые движения прямыми руками вперед, на счет 5-8: ходьба по кругу | 8-10 раз в каждую сторону | |
| 7 | Стоя, руки 8 стороны | На счет 1-2: потянуться за рукой вправо, на счет 3-4: влево, 5-7: руки опустить, наклоняясь вперед - «расслабление» рук, 8-исход- ное положение | 6-8 раз | Добиваться полного расслабления |
| 8 | Стоя | На счет 1-4: быстрые шаги вперед, 5-8: медленно назад, 9-10: наклон вперед, руки за спиной. 11-12: вернуться в исходное положение | 6-8 раз | Один наклон - в быстром, второй- в медленном темпе |
| 9 | Стоя, руки на пояс | На счет 1-4: махи правой ногой вперед и назад, 5-8: четыре шага назад | 6-8 раз | Выполнять махи ногами попеременно, корпус прямой |
| 10 | Стоя, руки в стороны | На счет 1: присесть, 2: встать, хлопок руками перед лицом, 3-4: поворот на 360°, вернуться в исходное положение | 6-8 раз | Прямая спина, приседать попеременно с открытыми и закрытыми глазами |
| 11 | В ходьбе | На счет 1-2: два шага вперед, вдох, руки в сторону, 3-4: опуская руки, расслабление, выдох | 3-4 раза | Добиться полного расслабления |
| 12 | В ходьбе | На счет 1-4: четыре шага вперед, 5-8: четыре шага назад, 9-12: на месте с закрытыми глазами | 3-4 раза | Темп менять, стоять с закрытыми глазами, ноги плотно вместе, руки на поясе |
| 13 | Бег | На счет 1-7: бег, 8-16: руки за спину, «вальс» | 4-6 раз | Темп средний и быстрый |
| 14 | Бег | Бег в разных направлениях | 1 мин. | Темп бега менять по сигналу методиста |
| 15 | В ходьбе | Обыкновенная ходьба, расслабление, дыхательные упражнения | 30 сек. | Добиться полного расслабления и нормализации дыхания |
| 16 | Лицом к гимнастической стенке, руки на пояс | На счет 1: поднять согнутую правую ногу на четвертую рейку, 2: приставить ногу, 3: поднять левую ногу на рейку, 4: приставить, 5- 6: два шага назад, 7-8: два шага вперед | 4-8 раз | Менять темп |
| 17 | К гимнастической стенке правым боком, правая рука на высоте плеч на рейке, левая- в сторону | На счет 1-4: потянуться за левой рукой, кисть-в тыльном сгибании, 5-8: расслаблять руки и плечевой пояс, наклоняясь вперед. То же левым боком к стенке | 3-4 раза | Фиксировать внимание на тыльном сгибании кисти |
| 18 | Стоя, с мячом а правой руке | На счет 1-2: подбросив мяч вверх, повернуться на 180°, и поймать мяч | ' 4-6 раз | Темп средний |
| 19 | То же | На счет 1-4:перекидывать мяч из руки в руку, продвигаясь вперед, 5-8: назад, 9- 12: держа мяч в руке, закрыть глаза | 4-6 раз | Не потерять мяч |
| 20 | Стоя, руки вниз, мяч в руках | На счет 1-2: поднять руки с мячом вверх-вдох, 3-4: опустить вниз- выдох | 5 раз | Дышать равномерно, при выдохе расслабляться |
| 21 | Лежа на полу на спине, руки вдоль туловища | На счет 1-3: приподнять голову от пола, удерживать на весу, 4-6: опустить голову на пол, расслабиться | 5-6 раз | Не допускать наклона головы вперед |
| 22 | То же, руки вверх | На счет 1-4: перекаты по полу вправо (влево), 5-6: руки вперед, сесть, 7-8: лечь на спину, руки вверх | 6-8 раз | Менять темп, по команде закрывать глаза |
| 23 | То же, руки вдоль туловища | На счет 1-4: имитация движения «велосипед», 5-8: «ходьба» по полу, колени согнуты | 4 раза | Не задерживать дыхание |
| 24 | На четвереньках | На счет 1-2: правая рука в сторону, вдох, поворот головы вправо, 3-4: вернуться в исходное положение, выдох. То же - в другую сторону | 3-4 раза | Глазами следить за движениями рук |
| 25 | Стоя | Ходьба, расслабляя руки и ноги | 30 сек. | Добиваться полного расслабления |
| 26 | Стоя на гимнастической скамейке | Обыкновенная ходьба- руки на пояс, затем за голову. Ходьба приставным шагом вправо, влево- руки на поясе. Ходьба спиной вперед, руки в стороны | 2 мин. | Оказывать страховку. |
| 27 | На гимнастической скамейке, пластмассовая тарелка на голове, руки в стороны | Ходьба приставным шагом вправо и влево | 3-4 раза | Оказывать страховку, следить за правильной осанкой |
| 28 | В ходьбе | Ходьба по залу в сочетании с расслаблением рук, ног и динамическими дыхательными упражнениями, на счет 1-4: ходьба «пятка к носку», 5-8: подняться на носки, устоять, руки на поясе | 30 сек. | Следить за правильной осанкой и точным выполнением, поднявшись на носки закрыть глаза |
| 29 | В ходьбе | На счет 1-4: четыре шага вперед, махи руками вправо, влево, 5-8: четыре шага на месте, руки вниз, смотреть вниз, вверх, вправо, влево | 6-8 раз | Выполняя махи, наклонять корпус вперед |
| 30 | Стоя | Повороты направо, налево, кругом | 4-6 раз | Следить за правильной осанкой, темп медленный |
| 31 | Стоя | Дыхательные упражнения Проверка пульса | 3-4 раза | Внимание на полноценный выдох |
ных групп: при вялом парезе - упражнения, рассчитанные на повышение тонуса и силы мышц, при спастическом парезе - направленные в первую очередь на расслабление мышц (см. главу 1).
В подострый период продолжается обучение пациента «безопасным» движениям при подъеме предметов с пола (за счет сгибания ног в коленях, а не в поясничном отделе позвоночника), при сидении за рабочим столом и т.д. Эффективными могут стать занятия по выработке правильной позы, проводимые перед зеркалом. Больной, выполняя перед зеркалом повседневные действия, одновременно следит за собой. Такая "обратная связь" способствует выработке автоматизма в принятии безопасных и безболезненных поз.
11.3.2.7. Мануальная терапия
На стадии стабилизации и регресса симптоматики применяется в основном для коррекции мышечных связочно-суставных осложнений неоптимально формирующегося статолокомоторного стереотипа.
Противопоказания к мануальному лечению включают все состояниях больного, при которых даже минимальные физические нагрузки могут спровоцировать ухудшение (тяжелая соматическая патология, инфекционные заболевания), а также опухоли, травмы, воспалительные поражения позвоночника.
Помимо общеневрологического и инструментального обследования лечению предшествует мануальная диагностика, в процессе которой определяется функциональное состояние всех позвоночно-двигательных сегментов, кранио-вертебрального и крестцово- подвздошного переходов. В ходе мануальных воздействий осуществляется стимулирование локальной мышечной зашиты пораженного сегмента позвоночника и поэтапное устранение патологической распространенной миофиксации. Ошибкой считается тотальное деблокирование всех дугоотростчатых суставов, так как искусственное устранение компенсаторной иммобилизации измененного позвоночно-двигательного сегмента приводит к его нестабильности и затягиванию периода обострения. При лечении подострых цервикалгий предпочтение отдается использованию приемов постизометрической релаксации (ПИР) как наиболее безопасных при работе на шейном уровне. При лечении подострых люмбалгий и сакралгий так же, как и в остром периоде, оптимальным считается использование приемов мобилизации и постизометрической релаксации; манипуляции в области поясничного отдела небезопасны из-за часто встречающихся в этой зоне фыж диска. Однако даже постизометрические релаксационные воздействия проводятся с осторожностью во избежание нарушения компенсаторной миофиксации. В вышележащих отделах позвоночника допустимы приемы ПИР в сочетании с мобилизацией блокированных позвоночно-двигательных сегментов и манипуляциями.
При болях, распространяющихся в ногу, мобилизация и манипуляции используются для купирования тех симптомов, которые связаны с функциональной блокадой крестцово-подвздошного сочленения. По показаниям осуществляются манипуляции для деклинации голено-стопных и пяточно-таранных сочленений. Методики миорелаксации применяются для устранения локальных мышечных гипер тонусов и нейродистрофических нарушений в конечностях, обусловленных позными либо компенсаторными (при слабости мышц-агонистов) перегрузками отдельных групп мышц при рефлекторных или корешковых синдромах.
На стадии стихающего обострения наряду с приемами для уменьшения основных патологических проявлений в суставах и мышцах, используют также и мануальные воздействия на все ключевые зоны позвоночного столба и конечностей, направленные на восстановление их нормальных функций.
С целью профилактики дальнейших обострений важно обучить больного приемам ауторелаксации мышц и аутомобилизации движений в пораженном отделе позвоночника. Для этого предварительно пациенту объясняют общий принцип ПИР, который заключается в осуществлении им 8-10-ти секундной изометрической работы мышцы, ее активного напряжения без изменения длины, с последующим пассивным растяжением данной мышцы. Указывают, что вначале пациент должен растянуть мышцу до того уровня, далее которого в ней возникают боли и защитное ограничение объема движений в суставе. Из этого положения затем осуществляется попытка произвольного сокращения мышцы и одновременно оказывается равное по силе сопротивление, чаше всего с помощью рук. Такая изометрическая работа мышцы продолжается 7-10 секунд и проводится обычно на вдохе, так как во время вдоха облегчается мышечное напряжение (дыхательные синергии). С той же целью в ряде случаев используются определенные движения глазных яблок (глазодвигательные синергии). После периода изометрического напряжения пациент на выдохе должен расслабить мышцу и с тем же усилием, которое было направлено на сопротивление сокращению, пассивно растянуть мышцу дальше, увеличивая объем движения в обслуживаемом ею суставе до нового крайнего положения, далее которого безболезненное растяжение уже невозможно. После описанного инструктажа проводится репетиция необходимого по силе и длительности изометрического напряжения и постизометрического удлинения (релаксации) мышцы. Подчеркивается, что изометрическое напряжение должно быть равномерным, а пассивное растяжение в фазе релаксации необходимо выполнять без насилия и без боли. За один сеанс осуществляется 5-7 приемов в режиме ПИР; допускается последовательное применение ПИР на нескольких укороченных мышцах.
Некоторые из приемов ауторелаксации и аутомобилизации при остеохондрозе позвоночника (согласно рекомендациям В.С.Гойденко и соавт., 1988; Ф.А.Хабирова, 1991; К.Левита и соавт., 1993; Г.А.Иваничева, 1997) приведены ниже.

Постизометрическая ауторелаксация прямых (больших и малых) мышц головы Показана при синдроме позвоночной артерии. Исходное положение - сидя, обхватить заднюю часть головы так, чтобы большие пальцы находились на скуловых дугах, а остальные на затылочной кости (рис. 11.14). Указательные пальцы обхватывают затылочную кость на уровне субокцигштального отверстия. Сделать вдох, задержать дыхание и в течение 7 секунд с небольшим мышечным усилием пытаться наклонить голову назад, препятствуя данной попытке'с помощью рук; глаза при этом отвести кверху. Затем сделать выдох, глаза отвести книзу и в течение 3 секунд при помощи рук с прежней, небольшой силой пассивно наклонить голову вперед, как бы вращая ее вокруг оси, проходящей через вершины сосцевидных отростков. После достижения нового крайнего положения, в котором возникает ограничение дальнейшего наклона головы, движение прекратить. Упражнение повторить 3 раза.
Постизометрическая релаксация косых (верхней и нижней) мышц головы.
Показана при синдроме нижней косой мышцы головы.
Исходное положение - сидя, голова наклонена вперед и в сторону, противоположную напряженным косым мышцам (рис. 11.15). Ладонь одноименной релаксируемым мышцам руки установить на нижней челюсти противоположной стороны, пальцы обращены назад. Другой рукой захватом через голову оказывать давление на висок на стороне пораженных мышц. Задержав дыхание на вдохе, в течение 7-8 секунд с небольшим усилием пытаться наклонить голову в сторону пораженных косых мышц вокруг сагиттальной оси, проходящей через краниовертебральный переход, и одновременно повернуть голову в ту же сторону, оказывая противодействие данной попытке при помощи рук. На выдохе в течение 3 секунд расслабить мышцы головы и при помощи рук с прежним их усилием пассивно растянуть пораженные косые мышцы головы. Упражнение повторяется 3 раза.
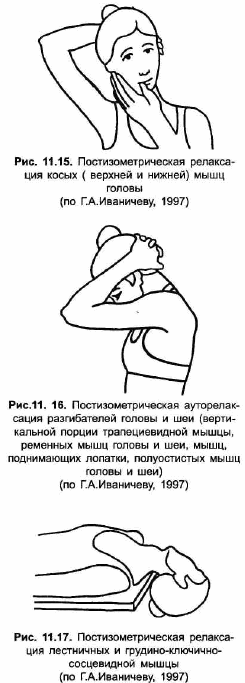
Постизометрическая ауторелаксация разгибателей головы и шеи (вертикальной порции трапециевидной мышцы, ременных мышц головы и шеи, мышц, поднимающих лопатки, полуостистых мышц головы и шеи).
Исходное положение - сидя. Голова наклонена вперед. Пальцы сцепить в «замке» на затылке (рис.11.16). Задержать на вдохе дыхание, отвести глаза кверху и в течение 7-8 секунд пытаться с небольшим усилием разогнуть шею, с той же силой противодействуя данной попытке давлением рук. На выдохе расслабить мышцы шеи, отвести глаза вниз и при помощи рук с их прежним усилием пассивно согнуть шею до нового крайнего положения, из которого дальнейшее движение ограничено.
Постизометрическая релаксация лестничных и грудино-ісіючично-сосцевидной мышцы.
Исходное положение - лежа на спине. Голову свесить с края плоскости кушетки и повернуть в противоположную напряженным мышцам сторону, при этом мышцы растягиваются за счет веса головы (рис.11.17). На вдохе, задержав дыхание на 7 секунд, попытаться с минимальным усилием согнуть шею. Роль внешнего сопротивления при этом играет сила тяжести. На выдохе в течение 3-4 секунд расслабить мышцы шеи, не меняя положения головы; в этот период за счет действия силы тяжести происходит дополнительное по сравнению с исходным растяжение утомленных мышц на стороне поражения. Упражнение противопоказано больным пожилого возраста.
Постизометрическая ауторелаксация коротких ротаторов шейного отдела позвоночника (вращателей, многораздельных мыши)
Исходное положение - сидя. Голова находится строго в вертикальном положении и повернута в сторону заинтересованных мышц. Ладонь располагается на щеке на стороне, противоположной пораженным мышцам (рис.11.18). На вдохе задержать дыхание на 7-8 секунд и пытаться с небольшим усилием повернуть шею в противоположную сторону, оказывая при этом равносильное сопротивление рукой. На выдохе расслабить мышцы шеи и, оказывая рукой давление прежней силы, осуществить дополнительный пассивный поворот шеи в сторону пораженных мышц до возникновения нового ограничения движению.
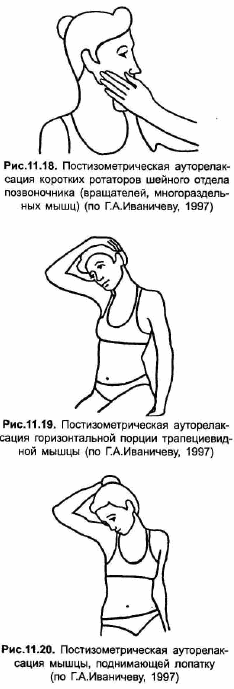
Постизометрическая aymopeJlaкcaцuя горизонтальной порции трапециевидной мышцы
Исходное положение - сидя, рука на стороне релаксируемой мышцы фиксирована (кисть подложена под ягодицу), другая рука захватом через голову оказывает давление на височно-теменную область на стороне релаксируемой мышцы и наклоняет голову в противоположную сторону (рис.11.19). На вдохе задержать дыхание на 7-8 секунд и с небольшим усилием попытаться наклонить голову в сторону релаксируемой мышцы, с равной силой противодействуя этой попытке рукой. На выдохе в течение 3-4 секунд расслабить мышцы плечевого пояса и с помощью руки произвести дальнейшее пассивное отклонение головы к противоположному растягиваемой мышце плечу.
Постизометрическая ауторелаксация мышцы, поднимающей лопатку
Исходное положение - сидя. Рука на стороне пораженной мышцы фиксирована (кисть подложена под ягодицу), другая рука наклоняет голову кпереди и, не вращая, отклоняет ее в противоположную растягиваемой мышце сторону до возникновения ограничения этому движению (рис. 11.20). Во время 7-8 секундной задержки дыхания на вдохе оказать легкое давление головой на руку и рукой на голову, на выдохе в течение 3-5 секунд расслабить мышцы надплечья и пассивно при помощи руки с прежним ее усилием дополнительно наклонить голову в противоположную пораженной мышце сторону гак далеко, насколько это возможно.
Постизометрическая ауторелаксация аддукторов плеча (широчайшей мышцы спины, большой грудной, подостной, большой и малой круглых мышц.
Исходное положение - сидя, плечо максимально отведено с помощью другой руки (рис. 11.21). Во время 7- 8 секундной задержки дыхания на вдохе попытаться привести руку, оказывая равносильное сопротивление этой попытке здоровой рукой. На выдохе расслабить пораженные мышцы и осуществить с помощью здоровой руки дополнительное пассивное отведение плеча, насколько это возможно.
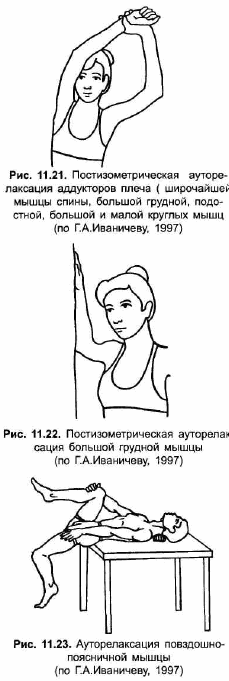
Постизометрическая ауторелаксация большой грудной мышцы
Исходное положение - стоя, боком к дверному косяку или стене, на расстоянии вытянутой руки от нее. Ноги на ширине плеч. Разогнуть руку в локтевом суставе, поднять ее над головой и опереться ладонью о стену (или о дверной косяк) (рис. 11.22). Затем, задержав дыхание на вдохе, с небольшим усилием начать давить ладонью на стену в течение 7-10 секунд. На выдохе расслабить мышцы грудной стенки и сделать легкое падающее движение вперед с небольшой ротацией туловища в противоположную сторону, не отрывая ладони от стены. Упражнение повторить 3 раза.
Постизометрическая ауторелаксация межлопаточных мышц (средней порции трапециевидной мышцы, ромбовидных мыши)
Исходное положение - стоя, лицом к стене на расстоянии от нее 40-50 •см, ноги на ширине плеч. Упереться в стену ладонями согнутых в локтевых суставах рук. На вдохе, задержав дыхание, в течение 10 секунд давить руками на стену, затем совершить выдох, расслабить межлопаточные мышцы и увеличить разгибание в локтевых суставах. Упражнение повторить три раза.
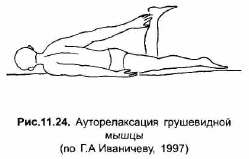
Ауторелаксация подвздошно-поясничной мышцы
Исходное положение - лежа на спине на кушетке, ноги свободно свисают с торца кушетки. На здоровой стороне максимально согнуть ногу в коленном и тазобедренном суставах, захватить ее одноименной рукой в области коленного сустава и привести к животу (рис. 11.23). На свободно свисающую ногу в верхней трети бедра на вдохе в течение 8-10 секунд оказывать по направлению вниз незначительное давление другой рукой. На выдохе, не наращивая силы давления на бедро, пассивно увеличить объем разгибания в тазобедренном суставе на больной стороне. Повторить упражнение трижды с постепенным увеличением объема движения.
Ауторелаксация грушевидной мышцы
Исходное положение - лежа на животе на кушетке. На стороне спазмированной мышцы нога согнута в коленном суставе под углом 90-100°, бедро ротировано кнутри, то есть голень отклонена кнаружи. Задержав дыхание на вдохе, в течение 8-10 секунд пытаться ротировать бедро кнаружи, оказывая при этом минимальное сопротивление ладонной поверхностью своей кисти со строны внутренней лодыжки (рис. 11.24). Затем на выдохе расслабить мышцу и, оказывая на внутреннюю лодыжку давление с прежней интенсивностью, постепенно увеличить объем внутренней ротации бедра. Упражнение повторяется трижды с постепенным увеличением объема пассивного движения.
Ауторыаксация задней группы мышц бедра
Исходное положение - лежа на животе у торца кушетки, ноги на уровне тазобедренных суставов свободно свисают с кушетки. Поднять больную ногу кверху до места ограничения движения и удерживать ее в течение 20 секунд. Повторить упражнение трижды с постепенным увеличением объема движения. Отдых между упражнениями 15-20 секунд.
11.3.3. Хроническая боль (стадия неполной ремиссии)
Тип течения вертеброгенной патологии (рецидивирующий, хронический, хронически-рецидивирующий) и стадии заболевания при его рецидивирующем течении (обострения, неполной и полной ремиссии) являются независимыми классификационными понятиями, однако на практике нередко весьма сложно отграничить неполную ремиссию при часто рецидивирующем течении от стабильных проявлений заболевания при его хроническом течении. Здесь и далее под хроническими болями в спине мы понимаем боли слабой или умеренной интенсивности, имеющие хроническое, хронически-рецидивирующее или часто рецидивирующее течение. Нередко у таких пациентов в покое боли отсутствуют, но появляются при ходьбе и физических нагрузках, либо при повседневных однообразных позах. На этом фоне возможны выраженные обострения, при которых показаны мероприятия медицинской реабилитации, описанные выше. Однако и вне обострений, на стадии неполной ремиссии, больные с хроническими болями также имеют существенные ограничения жизнедеятельности, что предопределяет актуальность их реабилитации. Общепризнана сложность восстановительного лечения таких больных. По данным R.P. Di-Fabio and all [1995], у пациентов с острыми болями в спине после завершения реабилитационных мероприятий улучшение показателей физического и социального статуса в два-три раза выше, чем у больных с хронической симптоматикой.
Проблемы восстановительного лечения данного контингента больных во многом обусловлены большой частотой выявления у них неправильно сформировавшихся позно-динамических установок и инкоординации, а также выраженного эмоционального дистресса и неоптимальных типов отношения к болезни. Например, депрессивные расстройства встречаются у больных с хроническими болями в спине и конечностях по данным различных авторов в 3-4 раза чаще, чем в общей популяции [Кузьмин Ю.Н., 1997; Sullivan M.J. end all, 1992]. В этой связи появилось мнение, что реабилитация больных с хронической болью представляет более психо-социальную, чем медицинскую проблему. Традиционная патогенентическая терапия, используемая при острой боли в спине, менее пригодна для пациентов с хронической болью, поскольку когнитивные и эмоциональные факторы, а также противоболевое поведение нередко оказываются более значимыми для хронизации заболевания, чем первоначальные ноцицептивные стимулы.
Целью реабилитационных программ является не столько снижение боли, сколько достижение максимально возможной физической и психосоциальной адаптации больных. Реабилитационным мероприятиям предшествует тщательное всестороннее неврологическое, ортопедическое, соматическое, психологическое обследование пациентов, направленное на исключение заболеваний внутренних органов, воспалительной и онкологической патологии, а также на уточнение особенностей их исходного медико-биологического и психологического статуса. Как отмечалось, у больных с хроническими болями часто имеется недостаточность микроциркуляторных, иммунологических и репаративных саногенетических реакций, неадекватность сформировавшегося двигательного стереотипа, перегрузки близлежащих к пораженному позвоночно-двигательному сегменту и отдаленных участков опорно-двигательного аппарата. В связи с этим перед началом лечения важно выявить факторы, препятствующие полноценным саногенетическим реакциям и формированию оптимального двигательного стереотипа (нарушения в трофических системах при эндокринной и вегетативной патологии, заболеваниях внутренних органов; посттравматические изменения мышц и суставов конечностей; неполноценность церебральных двигательных систем; значительный поток афферентной импульсации из пораженного позвоночного сегмента при действии компрессионного фактора, и др). Лечение максимально индивидуализируется, любые назначения обсуждаются с больным, его активно вовлекают в решение всех вопросов реабилитации. Сохраняется мультимодальная направленность терапии. Наибольшее значение придается мероприятиям кинезотерапии и психотерапии, хотя в комплексные программы включают также и физиотерапевтические, ортопедические, медикаментозные воздействия.
Ниже мы подробно остановимся на вопросах медицинской реабилитации больных с хроническими болями в пояснице и ногах. Хронизация боли при дистрофических поражениях шейного отдела позвоночника, как правило, сопряжена с развитием экстравертебральных патологических проявлений (плечелопаточный периартроз, эпикондилез и др.), восстановительные мероприятия при которых рассматриваются в главе 9.
11.3.3.1. Лекарственная терапия при хронических поясничных болях
Направлена на:
- купирование основных механизмов раздражения синувертебрального нерва и устранение сосудистых и дистрофических изменений в области экстравертебральных очагов: нестероидные противовоспалительные средства, десенсибилизирующие, сосудистые препараты, которые могут при необходимости сочетаться с миоспазмолитиками (сирдалуд, миоластан);
- активизацию трофических процессов: биогенные стимуляторы (алоэ, ФИБС), комбинированные препараты витаминов (ундевит, пентавит и др.), анаболичесские препараты (оротат калия);
- коррекцию сопутствующих пограничных нервно-психических расстройств: транквилизаторы, трициклические (амитриптилин, доксепин, кломипрамин), тетрациклические (леривон, мапротилин) и другие антидепрессанты.
Назначается также лечение сопутствующих заболеваний опорно-двигательного аппарата, внутренних органов, церебральной и эндокринной патологии; проводятся мероприятия по улучшению функций сердечно-сосудистой и дыхательной систем.
В целом же тактика реабилитации направлена на уменьшение количества лекарственных препаратов, принимаемых больным.
11.3.3.2. Ортопедические мероприятия
Тракционное лечение при хронических болях в спине на практике применяется реже, во многом в связи с тем, что такие больные обычно лечатся в амбулаторных или санаторно-курортных условиях, где возможности данной терапии ограничены. В целом же показания и противопоказания к вытяжению соответствуют тем, которые описаны выше для стадии стихающего обострения. К особенностям можно отнести необходимость особого внимания к профилактике осложнений данной терапии, связанных со срывом уже сформировавшихся компенсаторных механизмов при неадекватности вновь активизируемых саногенетических процессов. В частности, у пациентов с хроническими болями нередко выявляется избыточная релаксация паравертебральных мышц и гипермобильность пораженного отдела позвоночника. Рентгенографически такая «разболтанность» проявляется в виде нестабильного, то есть при движениях позвоночника изменяющегося по своей величине смещения позвонков относительно друг друга. При тракциях нестабильность позвоночного сегмента легко можно усугубить, вызвав таким образом клиническое ухудшение. Проведение вытяжения при гипермобильпости пораженного отдела позвоночника требует одновременной стимуляции его локальной мышечной защиты. Приводим методику сухого вытяжения для больных с недостаточной миофиксацией поясничного отдела позвоночника по В.П.Третьякову [1981].
После расслабления мускулатуры тепловыми физиопроцедурами больному назначается 30-минутная пробная тракция, во время которой первичный груз в 3 кг плавно за 10 минут увеличивается до 10-15 кг и затем после 10 минут удержания плавно за 10 минут снижается. На протяжении нескольких последующих сеансов максимальный процедурный груз увеличивается на 3 кг ежедневно, до предельного, не превышающего 1/3 массы больного. Каждый сеанс включает период постепенного наращивания груза (15 минут), период удержания максимального процедурного груза (30 минут), период постепенного снятия груза в конце процедуры (15 минут). Со второй тракции после начала снятия груза (при остаточном грузе 5-6 кг) больной начинает совершать по 5 сгибательно-разгибательных движений в крупных суставах ног с чередованием движений в руках. Движения выполняются плавно, стопы скользят вдоль тракционного стола. После окончания тракции сгибательно-разгибательные движения в конечностях начинают чередовать с минимальными движениями в пояснично-крестцовом отделе позвоночника при поднятии и поворотах тазового пояса. Движения совершают в медленном темпе, без рывков. Продожительность таких тренировок возрастает с каждым сеансом, достигая к 7 сеансу 15 минут. Начиная с 5-6 сеанса, после процедуры вытяжения и мышечной тренировки больному назначают тонизирующие методы рефлекторного воздействия.
11.3.3.3. Физиотерапия
Больным с болями в спине на стадии неполной ремиссии показана бальнеотерапия: грязевые, озокеритовые аппликации, торфолечение, рапные грязи, а также ванны: серо-водородные, хлоридно-натриевые, йодобромные, радоновые. Грязелечение, однако, не рекомендуется назначать тем пациентам, в анамнезе которых имеются указания на провоцирование обострений действием тепловых факторов. В остальных случаях для предупреждения усиления болей целесообразно сочетать грязелечение с фонофорезом гидрокортизона или проведение его под прикрытием антигистаминных препаратов. В санаторно-курортных условиях возможно проведение дозированного горизонтального вытяжения поясничного отдела позвоночника в сероводородных ваннах.
Помимо бальнеопроцедур широко используется массаж - ручной и аппаратный (вакуумный, вибрационный), рефлексотерапия, а также методы аппаратной физиотерапии, направленные на активизацию саногенетических процессов и устранение дистрофических изменений в тканях вертебральной области и конечностей.
Сочетания физиопроцедур могут соответствовать тем, которые используются для больных на стадии стихающего обострения (описанные выше комплексы 12-22, при наличии резидуальной симтоматики при сосудистых корешково-спинальных синдромах - комплексы 23-30).
Особенности физиотерапии связаны с более целенаправленной коррекцией некоторых представляющих значение для хронизации заболевания нарушений. Например, при недостаточной мышечной защите пораженного отдела позвоночника и нестабильности поясничных позвоночно-двигательных сегментов показана электростимуляция мышц-выпрямителей туловища, а также широчайшей мышцы спины, большой и малой ягодичных мышц при их гипотрофии. С этой целью И.З.Самосюк и соавторы [1992] предлагают использовать стимулы частотой 40-60 Гц, промодулированные током частотой 0,1-0,5 Гц с глубиной амплитудной модуляции 100-150%. Пачка импульсов при силе тока 40-60 мА посылается в течение 3 секунд, с паузами между посылками в 4-5 секунды. Электроды располагаются перпендикулярно к оси позвоночного столба, то есть поперечно к сечению мышц, что позволяет проходящему току охватить все мышечные волокна и вызвать их сокращение. Для крепления электродов используется эластичный бинт. Длительность процедуры составляет 20-30 минут, после чего больному рекомендуют надеть на 1-2 часа пояс штангиста. Процедуры проводят ежедневно в течение 12-15 дней.
11.3.3.4. Мануальная терапия
У больных с хроническими болями в спине и ногах направлена прежде всего на коррекцию неправильно сформировавшегося двигательного стереотипа и устранение нейродистрофических изменений опорно-двигательного аппарата. При выявлении избыточного распространенного напряжения паравертебральной мускулатуры постепенно, с интервалом в несколько дней, при помощи приемов мобилизации устраняют ее, достигая локальной мышечной защиты лишь пораженного позвоночно-двигательного сегмента. Мануальная терапия используется помимо этого и для устранения ортопедических дефектов: перекосов в сочленениях таза с крестцом, функциональных деформациий кривизны позвоночника. Для устранений мышечно-тонических и нейродистрофических изменений в мышцах конечностей применяют методики ПИР. Оптимальным является обучение необходимым приемам самих больных с последующим включением упражнений по постизометрической аутомиорелаксации в комплексы лечебной физкультуры.
11.3.3.5. Кинезотерапии
Роль лечебной физкультуры в реабилитации больных с хроническими болями особенно велика в связи с тем, что у них, как правило, выявляется недостаточность адаптационных механизмов и порочный стереотип поз и движений, сопровождающийся перегрузкой определенных структур опорно-двигательного аппарата. При этом восстановление ослабленных мышц затруднено из-за их функциональной замены другими мышцами.
Принципиально задачи и принципы лечебной физкультуры совпадают с теми, которые реализуются при реабилитации пациентов на стадии стихающего обострения, возможно также использование описанных выше лечебных комплексов. Однако кинезотерапия еще больше индивидуализируется. Важна согласованная работа мануального терапевта, физиотерапевта и кинезотерапевта. В случае неполноценности компенсаторно-приспособительных реакций опорно-двигательного атпарата пациента перед проведением лечебной гимнастики желательно при помощи мануальной терапии и физиотерапии устранить имеющиеся функциональные ортопедические дефекты и мышечные контрактуры (перекосы в сочленениях таза с крестцом, функциональные деформации кривизны позвоночника, избыточное распространенное тоническое напряжение паравертебральной мускулатуры, патологическое напряжение тех мышечных групп конечностей, которые участвуют в закреплении неадаптивных поз и двигательных навыков). Возможна как изометрическая миорелаксация (с внушением ощущений тепла, покоя в расслабляемой мышце после ее предварительного изометрического напряжения), так и постизометрическая релаксация, заключающаяся в активном (с помощью методиста или пассивном (под тяжестью веса конечности) растяжении мышцы вслед за ее изометрическим сокращением.
Непосредственно в процессе ЛФК осущестатяется миокоррекция, направленная на выработку и закрепление новых оптимальных стато-кинетических навыков. При недостаточной локальной миофиксаиии назначаются упражнения в статическом режиме на поддерживающие позвоночник мышцы поясницы для укрепления мышечного «корсета».
Ниже мы приводим описание некоторых физических упражнений и приемов мышечной релаксации для коррекции такого часто встречающегося синдрома нарушения двигательного стереотипа у больных с хроническими болями в спине и ногах, как «нижний перекрестный синдром». У данных пациентов наблюдается вялость большой ягодичной мышцы и/ или средней ягодичной мышцы и/или мышц брюшной стенки в сочетании с укорочением подвздошно-поясничной мышцы и/или нижней части мышцы, выпрямляющей туловище и/ или квадратной мышцы поясницы. В результате происходит поворот таза вокруг горизонтальной оси с опусканием лона книзу и формированием фиксированного гиперлордоза поясничного отдела. Кроме того, дисбаланс между напряженной квадратной мышцей поясницы и ослабленной средней ягодичной мышцей вызывает дискоординацию движений вокруг сагиттальной оси таза, что при симметричном поражении приводит к изменению походки по типу «утиной», а при асимметричном - к сколиозу и викарным перегрузкам мышц. Типичен общий вил больного, характеризующийся поясничным или пояснично-крестцовым гиперлордозом, выбуханием живота, вялыми ягодичными мышцами. Форма живота своеобразна: выбухает его нижняя часть с некоторым втяжением верхней части, что отличает данное нарушение от вздутия живота или ожирения.
Адекватный подбор физических упражнений при данном синдроме проводится после диагностики состояния указанных мышц. Напомним, что используемые в практике мануальных терапевтов термины «вялость», «укорочение», «напряжение» мышцы не соответствуют таким привычным неврологами понятиям, как парез, мышечная гипотония или спастичность. Соответственно, отличаются и приемы выявления указанных расстройств, описанные детально в специальных руководствах [Иваничев Г.А.,1997]. Ниже мы лишь коротко остановимся на некоторых из них.
Укорочение (повышение функциональной активности с уменьшением способности к релаксации) подвздошно-поясничной мышцы и других сгибателей бедра выявляется в положении пациента лежа на спине, ягодицы его находятся на краю кушетки. Одна нога его свободно свисает, а другую он обхватывает руками за согнутое колено руками и притягивает к животу. При укорочении подвздошно поясничной мышцы свисающая нога поднимается выше горизонтального уровня.
Укорочение мышп-разгибателей туловища выявляется при оценке позы стоящего пациента на основании увеличения лордоза поясничного отдела. В положении сидя пациенту предлагается достать в наклоне вперед лбом коленей. Укорочении исследуемых мышц диагностируется, если во время этого движения в пояснице не происходит формирования кифоза (предполагается отсутствие структурных изменений позвоночника). Тестом на укорочение квадратной мышцы поясницы является боковой наклон туловища. На стороне, противоположной напряженной мышце, пациент не может достаточно низко опустить кончики пальцев.
Укорочение трехглавой мышцы голени проверяется в пробе приседания на корточки: пациента просят присесть, не отрывая пятки от пола. При укорочении мышцы возможно приседание лишь на носках, без касания пяткой опоры.
Вялость (снижение позно-тонической возбудимости и активности мышцы без снижения ее силы при произвольных нагрузках) средней ягодичной мышцы оценивается в позе пациента стоя на одной ноге либо в положении лежа на боку со сгибанием ноги, находящейся снизу. В последнем случае больного просят отвести другую ногу, не допуская ротации бедра кнаружи или внутрь. При вялости средней ягодичной мышцы чистая абдукция не удается, происходит наружная ротация ноги и сгибание ее в тазобедренном суставе за счет преобладания функции мышцы, натягивающей широкую фасцию бедра.
Вялость прямой мышцы живота выявляется в позе пациента стоя, по выбуханию нижней части его живота.
На основании результатов исследования выбирают необходимые для соответствующей коррекции методики миорелаксации и кинезотерапии, ряд из которых приведен ниже (согласно рекомендациям В.Янда и соавторов [1993]; ГАИваничева [1997]; Дж.Г.Тревелл и Д.Г.Симонса [1989]; В.С.Гойденко и соавторов [1988]). Данные упражнения целесообразно включать в общий комплекс лечебной физкультуры.
1. Исходное положение (и.п.) лежа на спине с выпрямленными ногами. Инструктор с нарастающим усилием давит своими ладонями на колени пациента, вызывая тем самым изометрическую активацию подвздошно-поясничных мышц. При самостоятельном выполнении этого упражнения помощь инструктора можно заменить размещением на коленях тяжелого предмета. Через 8-10 секунд давление устраняется, а пациента просят расслабить подвздошно-поясничные мышцы, вызывая в них ощущение тепла. Упражнение направлено на достижение изометрической релаксации соответствующих мышц.
2. И.п.стоя с опущенными выпрямленными руками, ноги на ширине плеч. Пациента просят отклонить вбок свободно свисающие руки, плечи и туловище, не перенося центр тяжести с одной ноги на другую. Отклоненное в противоположную сторону туловище удерживается 21 секунду. Процедура повторяется 3 раза, с перерывами для отдыха по 15-20 секунд. Упражнение направлено на растяжение и релаксацию квадратной мышцы поясницы (удлиняется мышца, противоположная стороне наклона).
3. И.п. лежа на спине на кушетке, ноги свободно свисают с торца кушетки. Пациента просят на здоровой стороне максимально согнуть ногу в коленном и оказывать давление с прежним усилием в течение 7 секунд, после чего на выдохе пассивно увеличить объем отклонения свисающей ноги вниз, используя прежнюю силу давления. Процедура повторяется трижды с постепенным увеличением объема движения. Упражнение направлено на постизометрическую релаксацию подвздошно-поясничной мышцы.
4. И.п. «на четвереньках» с опорой на кисти вытянутых рук. Пациента просят усилить поясничный лордоз («прогнуть спину»), после чего на выдохе втянуть живот, кифозировать поясничный отдел позвоночника («выгнуть спину дугой») и почти одновременно, сохраняя поясничное кифозирование, разогнуть ноги в тазобедренных суставах, оторвать руки от пола и поднять их вверх (рис. 11.25). Упражнение направлено на растяжение и релаксацию паравертебральных мышц.
5. И.п. лежа на спине. Больного просят согнуть ногу в коленном и
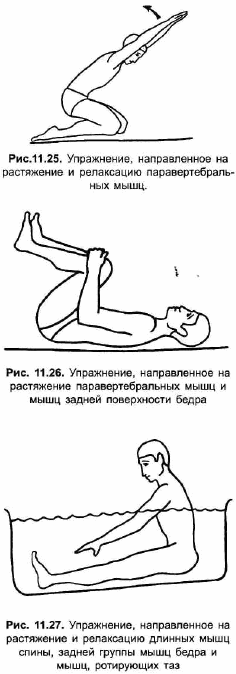
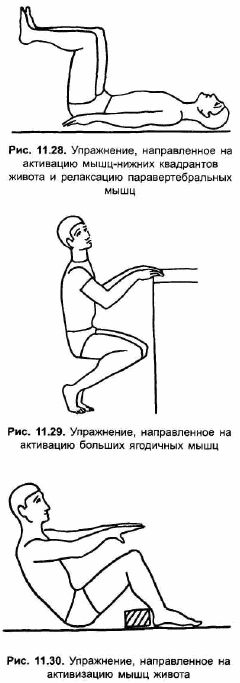
тазобедренном суставах, обхватить ее руками за коленный сустав, или, что еще лучше, за бедро, и подтянуть колено к груди. Тот же прием повторяют с другой ногой. Затем подтягиваются оба колена сразу (рис. 11.26), при этом приподнимается таз и кифозируется поясничный отдел позвоночника. Упражнение направлено на растяжение паравертебральных мышц и мышц задней поверхности бедра.
6. Следующее упражнение выполняется в горячей ванне. И.п. сидя с выпрямленными ногами. Больному рекомендуется наклонить туловище и голову вперед и, перебирая пальцами рук по голеням, сгибать спину (рис. 11.27). После возникновения ощущения незначительного дискомфорта желательно сохранять эту позу в течение нескольких секунд, а затем разогнуться и расслабиться. Упражнение выполняется несколько раз; оно направлено на растяжение и релаксацию длинных мышц спины, задней группы мышц бедра и мышц, ротирующих таз.
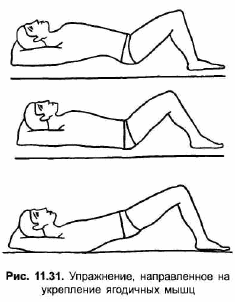
7. И.п. лежа на спине, руки вдоль туловища, спина прижата к поверхности пола для избежания лордозирования, ноги слегка согнуты в коленных суставах, стопы на полу. Больного просят на вдохе поднять согнутые в коленях ноги вверх за счет сгибания бедер, а затем на выдохе вернуться в исходное положение, опустив согнутые ноги в исходное положение (рис. 11.28). Упражнение направлено на активацию мышц - нижних квадрантов живота и релаксацию паравертебральных мышц.
8. И.п. сидя «на корточках», руками удерживаясь за опору. Из этого положения предлагается подняться на несколько сантиметров при выпрямленной спине (рис. 11.29). Упражнение направлено на активацию больших ягодичных мышц.
9. И.п. лежа на боку, находящаяся снизу нога согнута в коленном суставе. Пациента просят отвести (поднять) ногу, расположенную сверху. Правильное выполнение этого упражнения предполагает отведение ноги во фронтальной плоскости, без сгибания в тазобедренном суставе. Из-за вялости средней ягодичной мышцы при выполнении упражнения обычно происходит сгибание ноги в тазобедренном суставе. Инструктор корректирует это нарушение, затем несколько увеличивает отведение, после чего внезапно убирает поддержку, вызывая этим автоматическое сокращение средней ягодичной мышцы. Далее пациенту предлагают самому производить правильное отведение ноги, одновременно пальпаторно контролируя активность мышцы. Упражнение направлено на активизацию средней ягодичной мышцы и ее координированную работу с мышцей, напрягающей широкую фасцию бедра.
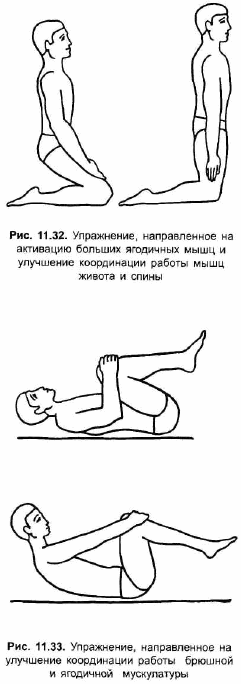
10. И.п. сидя, поджав ноги, с упором подошвами о пол. Пациента просят медленно и плавно лечь на спину, производя при этом перекат спины постепенно, с позвонка на позвонок, не отрывая стопы от поверхности пола. Затем рекомендуют сделать несколько глубоких вдохов и выдохов и расслабить мышцы. Упражнение направлено на активизацию прямых мышц живота; его следует выполнять ежедневно, с увеличением количества опусканий до 8 - 10. После освоения описанного приема, когда пациент достигает положения лежа, не «падая», переходят к следующему упражнению.
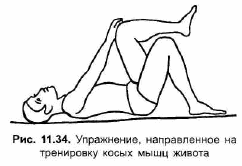
11. И.п. лежа на спине, ноги согнуты в коленных и тазобедренных суставах, руки вытянуты вперед. Пациента просят сесть, «округляя» в процессе усаживания спину. Чтобы облегчить этот прием, можно положить позади пяток подпорку (рис. і 1.30). Не рекомендуется фиксировать стопу сверху во избежание ненужной активации подвздошно-поясничной мышцы и передней большеберцовой мышцы. Упражнение направлено на активизацию мышц живота и отработку их координированной деятельности с мышцами ягодиц и бедер.
12. И.п. лежа на спине с согнутыми в коленях ногами, стопы прижаты к кушетке. При обучении упражнению можно рекомендовать положить одну руку на область лонного сочленения, другую - на область мечевидного отростка грудины. Дыхание произвольное, спокойное. Пациента просят усилить лордоз поясничного отдела позвоночника за счет напряжения разгибателя спины, при этом его руки расходятся. Затем он прижимает поясницу к полу, расслабляя мышцы спины и одновременно напрягая мышцы живота и ягодиц, при этом его руки непроизвольно сближаются. После этого пациент при сомкнутых коленях поднимает таз, отрывая его от кушетки за счет кифозирования сначала поясничного, а затем и грудного отделов позвоночника (рис.11.31). Далее производится опускание таза за счет последовательного уменьшения кифоза в среднегрудном, нижнегрудном и поясничном отделах. Необходимо следить за тем, чтобы колени оставались сомкнутыми. Это упражнение, обозначаемое иногда как «качание таза» или «приподнимание таза», направлено на укрепление ягодичных мышц и тренировку их координированных сокращений с мышцами живота.
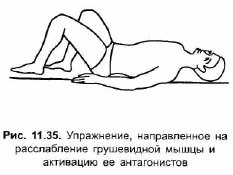
13. И.п.сидя на пятках, с прямой спиной и опорой передними поверхностями голеней и тыльными поверхностями стоп о пол. Пациенту предлагается приподняться так, чтобы лишь слегка касаться ягодицами пяток и удерживать эту позу несколько секунд. Возможен другой вариант данного упраженения: больного из описанного исходного положения просят подняться на колени при помощи мышц бедер и ягодичных мышц, сохраняя спину прямой (рис.11.32). Упражнение направлено на активацию больших ягодичных мышц и улучшение координации работы мышц живота и спины.
14 И.п.сидя на стуле перед зеркалом, руки отведены в стороны. Больного просят сначала произвольно расслабить мышцы живота и ягодичные мышцы, лордозируя при этом поясничный отдел позвоночника, а затем медленно кифозировать его путем сокращения названных мышц. Необходимо избегать сопутствующих движений плечевого пояса. Упражнение направлено на выработку осознаваемого контроля за положением и движениями таза.
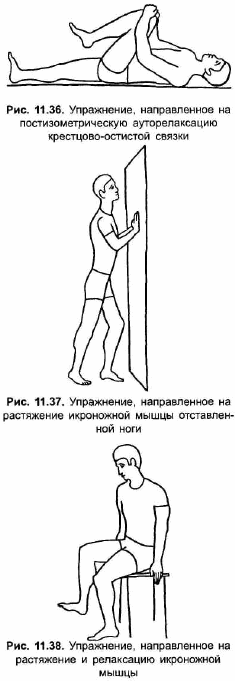
15. И.п. стоя, прислонясь спиной к стене. Больного просят понаблюдать свое дыхание и положение таза. Дыхание должно быть свободным. Затем больного обучают вращать вокруг фронтальной оси таз (поднимать лобковые кости) и уплощать нижнепоясничный лордоз, прижимаясь спиной к стене, живот при этом втягивается автоматически. Упражнение направлено на тренировку ягодичных мышц.
16. И.п. лежа на животе, обе ноги повернуты носками кнаружи. Пациента просят удерживать эту позу в течение нескольких минут. Не рекомендуется активно поднимать ноги во избежание активации разгибателей спины. При выраженном гиперлордозе под живот подкладывают подушку. Упражнение направлено на активацию больших ягодичных мышц.
17. И.п. лежа на спине, колени прижаты пальцами сцепленных рук к груди. Дыхание произвольное. Больного просят привести голову к коленям, немного разогнуть бедра и сделать качательное движение вперед, одновременно кифозируя поясничный отдел и поднимая ірудной отдел позвоночника. Удерживающие колени руки при этом напрягаются (рис. 11.33). Затем необходимо, округлив спину, перекатиться назад в исходное положение. Упражнение повторяется 4-6 раз, после чего пациенту предлагается выполнить этот же прием, но с вытянутыми вперед руками. Данное упраженение, называемое «люлька», направлено на улучшение координации работы брюшной и ягодичной мускулатуры.
18. И.п. лежа на спине, ноги слегка согнуты в коленных и тазобедренных суставах. Больного просят приподнять согнутую в колене левую ногу, вытянуть вперед правую руку, положив ладонь на левое колено, а затем на вдохе в течение 8-10 секунд оказывать давление ладонью на колено и коленом на ладонь (рис. 11.34). На выдохе осуществляется возвращение в исходное положение и расслабление всех мышц конечностей и туловиша. Упражнение направлено на тренировку косых мыши живота. Оно повторяется по 5-10 раз для каждой ноги.
Следует отметить, что описанные упражнения, направленные на уменьшение выраженности поясничного лордоза и на укрепление мышц брюшной стенки, включаются в программу консервативного лечения пациентов с люмбадьным стенозом, а также больных со спондилолистезом I - II степени, страдающих поясничными болями. Этим пациентам противопоказаны упражнения, сопровождающиеся гиперэкстензией поясничного отдела позвоночника.
Наряду с нижним перекрестным синдромом у больных с хроническими болями в пояснице и ноге нередко выявляется также и верхний перекрестный синдром, связанный с дисбалансом между мышцами- верхними и нижними фиксаторами плечевого пояса. Отмечается напряжение верхней части трапециевидной мышцы, мышц, поднимающих лопатки, лестничных мышц на фоне вялости нижней части трапециевидной мышцы, передней зубчатой мышцы. Также отмечается напряжение больших и малых грудных мыши при вялости межлопаточных мышц. Характерен общий вид пациента: увеличение грудного кифоза и шейного лордоза, шея смешена вперед, плечи высокие, несколько сведены кпереди. В комплекс кинезотерапии таких больных дополнительно к методикам ауторелаксации верхней части трапециевидной мышцы, мышц, поднимающих лопатки, лестничных мышц и больших грудных мышц также вводятся упражнения, направленные на активацию вялых мышц. Перед активизированием нижней части трапециевидной мышцы (нижних фиксаторов лопатки) обязательно проводят релаксацию верхней части этой мышцы методом ПИР. Далее рекомендуется следующий прием. В положении стоя пациент активно сдвигает плечи вниз за счет сокращения нижних фиксаторов лопатки. При этом происходит одновременная активация мышц живота, глубоких сгибателей шеи и ягодичных мышц при релаксации грудных мышц и поясничной порции разгибателя спины. Во время выполнения упражнения плечи должны быть опушены вниз, но не выдвинуты вперед (во избежание активации большой грудной мышцы) и не сведены кзади (во избежание активации межлопаточных мышц). Данное упражнение (команда «плечи вниз») может выполняться во время ходьбы, сидения. Второе упражнение направлено на активизацию передней зубчатой мышцы. Положение пациента стоя на четвереньках, голова в горизонтальном положении. Тяжесть тела смешается на руки, ротированные кистями внутрь. Производится медленное опускание головного конца туловища с упором на руки, при этом локти сгибаются кнаружи. Во время выполнения упражнения недопустимо лордозирование позвоночника, так как при этом резко снижается функция нижних фиксаторов лопатки и передней зубчатой мышцы.
У большого числа пациентов с хроническими болями в пояснице и нижних конечностях отмечаются напряжение грушевидной мышцы, дистрофические изменения крестцово-остистой и крестцово-бугорной связок, укорочение трехглавой мышцы голени, сколиотическая деформация позвоночного столба. Приводим некоторые упражнения и способы миорелаксации для коррекции перечисленных нарушений.
1. И.п. лежа на спине с полусогнутыми ногами, стопы опираются о пол. Больного просят плавно поочередно соединять и разводить колени, а затем соединить полусогнутые ноги и энергично толкать одним коленом в другое в течение 3-5 секунд (рис. 11.35). Упражнение направлено на расслабление грушевидной мышцы и активацию ее антагонистов.
2. И.п.лежа на животе. Больная нога согнута в коленном суставе под углом 90-100°, бедро ротировано кнутри, то есть голень отклонена кнаружи. Пациента просят, задержав дыхание на вдохе на 6-7 секунд, попытаться ротировать бедро кнаружи, оказывая при этом минимальное сопротивление ладонной поверхностью своей кисти со стороны внутренней лодыжки. Затем пациента просят на выходе расслабить мышцу и, оказывая на внутреннюю лодыжку давление с прежней интенсивностью, постепенно увеличить объем внутренней ротации бедра (рис.11.24.), Упражнение направлено на постизометрическую ауторелаксацию грушевидной мышцы. Оно повторяется трижды с постепенным увеличением объема пассивного движения.
3. И.п. лежа на спине, здоровая нога выпрямлена, а больная согнута в коленном и тазобедренном суставах (рис. 11.36). Пациента просят обхватить кистями коленный сустав и привести бедро к средней линии до момента ограничения движения, а затем во время задержки дыхания на вдохе в течение 7-8 секунд с небольшим усилием оказывать руками давление в направлении противоположного плечевого сустава. На выдохе больному рекомендуют, не наращивая силу давления, увеличить объем пассивного движения бедра в направлении противоположного плечевого сустава. Упражнение направлено на постизометрическую аугорелаксацию крестцово-остистой связки. Для растяжения крестцово-бугорной связки используются аналогичные приемы, однако давление на бедро оказывается в направлении к одноименному плечевому суставу.
4. И.п. стоя лицом к стене, одна нога ставится перед другой так, чтобы стопы были расположены по одной линии перпендикулярно стене, а отставленная назад нога была разогнута в коленном суставе. Больной упирается ладонями выпрямленных рук в стену на уровне груди, затем наклоняется к стене, сгибая руки в локтях и перенося на них вес тела, но не отрывая пятки от пола (рис.11.37). Прием повторяют, поменяв ноги. Упражнение направлено на растяжение икроножной мышцы отставленной ноги.
5. И.п.сидя на стуле, одна нога положена на другую так, чтобы о колено опиралась верхняя треть задней поверхности голени (рис 11.38). Больного просят выполнить пять сгибательных и разгибательных движений в голеностопном суставе расположенной сверху ноги. Затем пациент размещает ногу так, чтобы на противоположное колено опиралась середина икроножной мышцы и вновь повторяет сгибательные и разгибательные движения в голеностопном суставе. Упражнение повторяют по 4 раза для каждой ноги. Оно направлено на растяжение и релаксацию икроножной мышцы.
6. И.п. сидя на кушетке, одна нога вытянута, другая спущена с кушетки и опирается стопой о пол. Сохраняя спину прямой, больной наклоняется вперед до тех пор, пока не почувствует легкое напряжение тканей в подколенной ямке (рис 11.39). Упражение направлено на изолированное растяжение мышц задней поверхности ноги, без вовлечения паравертебральных мышц.
Следующие упражнения предназначены для коррекции сколиотической деформации позвоночника:
1. И.п. лежа на спине. Пациента просят вытянуть в длину слегка отведенную ногу вместе с соответствующей стороной таза по оси конечности, как бы удлиняя ее. Другая нога в это время совершает движение в противоположную сторону, что ведет к перекосу таза (рис. 11.40). Выдвижение ног осуществляется попеременно. Упражнение направлено на обучение пациента корригированию положения таза и на растяжение напряженной квадратной мышцы поясницы на стороне, противоположной выпуклости сколиоза.
2. И.п.на лежа боку, верхняя вытянутая нога отведена (поднята над тазом). Больного просят совершать попеременное сгибание и выпрямление расположенной сверху ноги, имитирующее ходьбу (рис.11.41). Упражнение направлено на'Тре'нировку правильно координированного стереотипа ходьбы.
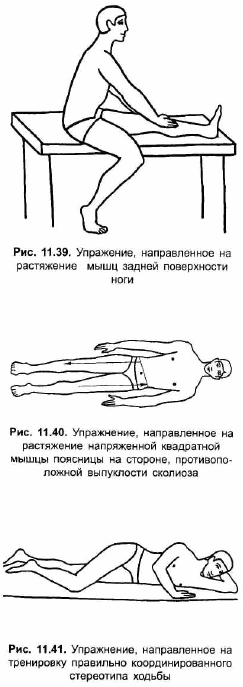
3. И.п.сидя на стуле перед зеркалом, руки отведены в стороны. Пациента просят производить попеременные движения смещения грудной клетки в стороны, не наклоняясь и не изгибаясь. Масса тела смещается на ягодицу и ногу с той же стороны (рис. 11.42). Упражнение направлено на укрепление мышц живота и компенсацию сколиотической осанки.
При наличии миофасциальных триггерных точек в околопозвоночных мышцах рекомендуют упражнение для их ишемической компрессии: больному в положении лежа на спине советуют подложить под спину теннисный мячик и надавливать им на болезненное мышечное уплотнение в течение минуты или более, пока не уменьшится болезненность. После процедуры желательно наложить на данную зону горячий компресс.
При выявлении у больного слабости мышц-разгибателей спины с недостаточной миофиксацией поясничных позвоночных сегментов рекомендуются следующие упражнения для тренировки соответствующей мускулатуры.
1. И.п. лежа на животе, на подушке, руки вытянуты вдоль туловища. Больной в медленном темпе приподнимает голову и грудную клетку нал поверхностью кушетки, затем возвращается в исходное положение, 5-6 раз (рис. 11.43).
2. И.п. сидя на стуле, руки согнуты в локтевых суставах, плечи вдоль туловища. Больной в медленном темпе перемещает локти рук назад, сохраняя горизонтальное положение предплечий, затем возвращается в исходное положение; 7-8 раз (рис.11.44).
3. И.п. лежа на животе, руки согнуты в локтевых суставах, плечи вдоль туловища, предплечья покоятся на кушетке. Разгибая руки в локтевых суставах, больной приподнимает голову и грудную клетку над поверхностью кушетки, затем возвращается в исходное положение, 5-6 раз (рис. 11.45).
11.3.6. Психотерапия
Роль психотерапии в реабилитации больных данной группы определяется особой значимостью психологических факторов в поддержании хронической боли в спине. Известно, что боль у данных пациентов нередко провоцируется психогенными факторами, а невротические и неврозоподобные синдромы, тревожные и депрессивные расстройства отмечаются более, чем у половины больных с неврологическими проявлениями остеохондроза по-
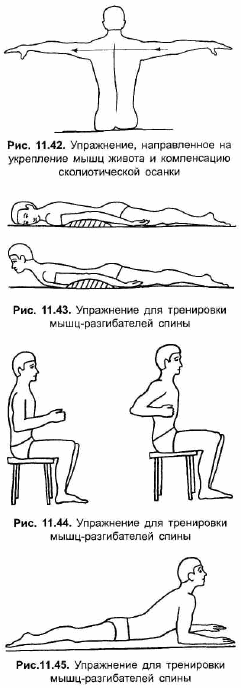
звоночника [Попелянский Я.Ю., 1995; Holmes S., North NT., 1998].
Можно выделить два основных аспекта влияния психологических факторов на хронизацию болей в спине и ноге при дистрофических заболеваниях позвоночника: психо-эмоциональное напряжение и личностный тип отношения к болезни.
Хронический эмоциональный стресс исходно может быть обусловлен как имеющейся вертеброневрологической патологией, так и не относящимися к ней психогенными факторами. Однако в дальнейшем соматогенные и психогенные факторы вступают в неразрывное взаимодействие с друг другом, что способствует стабилизации психо-эмоциональной дезадаптации. С одной стороны, сам периферический болевой очаг изменяет функциональное состояние головного мозга и таким образом повышает чувствительность к психогенным раздражителям; влияние это осуществляется как физиогенным путем, через восходящие афферентные пути болевой чувствительности, так и психогенным путем, поскольку болезнь является стрессорным фактором [Ампилова Н.В, 1990; Романенко И.В., Голубев В.Л., 1994; Кром В.Л. и соавт., 1997]. С другой стороны, любое беспокойство, тревога, чем бы они ни были обусловлены, увеличивают кортикальную активацию в ответ на патологическую афферентную импульсацию, то есть снижают порог восприятия и повышают чувствительность к боли. Усиление восприятие болевых раздражений на фоне психо-эмоционального напряжения считается одним из проявлений общей психической гиперестезии и центробежного повышения возбудимости рецепторов, облегчающего афферентный синтез в условиях несоответствия между доминирующей потребностью и сниженными возможностями организма.
Храническое психо-эмоциональное напряжение влияет не только на субъективные, но и на объективные проявления вертеброгенной патологии - рефлекторные, мышечно-тонические, нейродистрофические, сосудистые синдромы, а также на позно-динамическое выражение боли. Это влияние опосредуется развитием вегетативной и нейрогуморальной дисрегуляции, изменением рефлекторной активности аппаратов спинного мозга вследствие надсегментарных нарушений при стрессе.
На проявлениях и характере течения вертеброгенной патологии существенно сказывается также тип личностного реагирования на болезнь в его аффективных, когнитивных и поведенческих проявлениях. Неблагоприятны низкая мотивация на выздоровление, пассивное поведение, неадекватный прием лекарственных препаратов (например, слишком интенсивный прием анальгетиков), нереально высокие ожидания, неоптимальные стратегии совладания с болью. Вариантами поведения, способствующими персистенции боли, признаны, в частности, следующие: стратегия избегания физической активности; чрезмерная тенденция терпеть боль, «сжав зубы», а также тенденция к невербальному выражению боли (с помощью мимики, жестов типа потирання больных зон) [Hasenbring М. end all, 1994]. Существует мнение, что эмоциональное восприятие и представления пациента о тяжести и прогнозе заболевании опосредуют свое влияние через поведенческие факторы, способствующие в свою очередь формированию адекватного или неадеватного двигательного стереотипа [Менделевич Е.Г.,1993). Так, чрезмерное избегание физической активности ведет к детренированности мышечного аппарата и снижению способности организма справляться с малейшими физическими нагрузками, в то время как стремление выносить боль, «несмотря ни на что», способствует патологическому напряжению мышц. Поведение с подчеркнуто-демонстративным невербальным выражением боли считается замаскированным «призывом о помоши» к окружающим, и также рассматривается в качестве неоптимальной стратегии. По мнению M.Hasenbring и соавторов [1994], наиболее адекватной поведенческой стратегией при болях в спине является прямое обращение к социальной поддержке.
Таким образом, эмоциональный дистресс и неадаптивный тип отношения к болезни затрудняют реабилитацию пациентов. Между тем именно эти психологические особенности выявляются наиболее часто у больных с хроническими вертеброгенными болями. По нашим данным [Григорьева В.Н., 1997], более, чем у 60% больных с хроническими дорсалгиями имеются признаки эмоционального перенапряжения, и более 60% больных не уверены в возможности выздоровления. Приблизительно у половины пациентов обнаруживается неосознаваемая условная желательность заболевания, обусловленная возможностью уйти от ответственности за бездеятельность в психотравмирующей ситуации, либо избежать самой этой ситуации, либо получить определенные социальные льготы в связи с болезнью. Наиболее часто всречающимися психологическими особенностями больных с хроническими болями в спине являются: поведенческая пассивность, снижение спонтанности и активного отреагирования эмоций, отказ от самореатизации, снижение мотивации достижения, ригидность установок, некоторое замедление речедвигательной активности, склонность к когнитивной переработке ситуации на фоне повышенной тревожности и чувствительности к неудачам, сосуществование противоположных личностных тендеций, приводящее к внутренним конфликтам.
Указанные особенности предопределяют важную роль психотерапии в реабилитации данного контингента больных.
Дифференцированный подход к психотерапии вертеброневрологических больных предполагает выбор клинико-психологических воздействий в зависимости от степени выраженности психо-эмоциональной дезадаптации пациента. Данный подход подразумевает необходимость психодиагностического исследования больных перед началом лечения.
Клинико-психологическая работа с больными, имеющими незначительную выраженность психо-эмоционального напряжения, ограничивается коррекцией неоптимальных типов реагирования на болезнь и обучением несложным приемам психо-физиологической регуляции. Такая работа, как правило, осуществляется в процессе бесед с больными непосредственно их лечащим врачом. Пациентам со значительным психо-эмоциональным напряжением необходима помощь психотерапевта. Задачами психокоррекционной работы является коррекция типа отношения к заболеванию, помощь в решении наиболее тервожащих пациента проблем, как связанных с заболеванием, так и не имеющих к нему непосредственного отношения, но приводящих к эмоциональному дистрессу, а также обучение способам психо-физиологической саморегуляции.
За рубежом наиболее широко используются методики когнитивно-поведенческой психотерапии и релаксационные техники. В последние годы у больных с мышечно-тоническими синдромами используются также методы телесно-ориентированной терапии, направленные на осознание пациентами своих мышечных «зажимов» и их устранение.
Когнитивно-поведенческая психотерапия (ее ведущим разделом считается эмотивно-рациональная психотерапия) базируется на представлении о том, что хроническая боль одновременно вовлекает когнитивный, сенсорно-аффективный и поведенческий уровни жизнедеятельности, а восприятие боли существенным образом зависит от того, что думает по поводу этой боли пациент. Соответствующие воздействия направлены преимущественно на исправление неадаптивных убеждений пациента для улучшения его эмоционального фона и оптимизации поведенческих реакций на болезнь. Используются такие техники, как «исправление когнитивных искажений», «конструктивный разговор с самим собой», тренинг по решению проблем. Проводится также обучение пациентов способам мышечной и эмоциональной релаксации. Предполагается активная сознательная работа самого пациента, хотя в процессе сеансов неизбежно используются элементы внушения и условно-рефлекторные приемы.
В качестве примера приводим краткое описание курса эмотивнорациональной психотерапиии и миорелаксации, предложенного для больных с хроническими дорсалгиями австралийскими психологами G.J.Boyle, V. М. Сіссопе |1994]. Курс включает пять 90 минутных групповых сеансов, проводимых один раз в неделю.
На первом занятии пациентам в популярной форме предоставляется информация о порочном круге «боль - отрицательные эмоции - мышечное напряжение», а также сведения о позах и поведении, усиливающих боли в спине. Объясняется, каким образом мышечная релаксация может уменьшить эмоциональное напряжение и боль. Пациентов просят в дальнейшем вести ежедневные записи своих мыслей о заболевании, отмечать продолжительность и качество сна, физические ощущения на протяжении дня, частоту и длительность самостоятельных занятий по миорелаксации.
На втором сеансе больным излагается базовая модель эмотивно-рациональной психотерапии «Прошлое, Поведение, Последствия» и приводятся соответствующие примеры с участием пациентов группы. Обсуждается методика использования «карточек убеждений». Проводится обучение приемам мышечной релаксации с самовнушением чувства тяжести и тепла в конечностях.
На третьем занятии пациентам раздаются листки с перечнем разумных, позитивных самоутверждений. Иллюстрируются примерами из группы такие неадаптивные типы мышления (когнитивные искажения), как мышление в стиле «черное-белое» и в стиле «должен-обязан», катастрофизация будущего, фокусирование негативных явлений, отрицание позитивного, самоуничижение, наклеивание ярлыков и др., обсуждается проблема низкой фрустрационной толерантности. Рассматриваются конкретные жизненные ситуации пациентов. Нерациональные мысли записываются на отдельный «лист катастроф» и анализируются, после чего в имеющийся список позитивных убеждений каждым больным самостоятельно вносятся дополнения, которые помогут ему лучше справиться с болью. Пациентов просят аналогичным образом потренироваться дома.
На четвертом сеансе больных обучают приемам мышечного расслабления при помощи воображения определенных образов (пляжа, моря и т.д.) и обеспечивают аудиокассетами с соответствующим музыкальным сопровождением. Проверяется выполнение домашних заданий, при анализе записей обращается внимание даже на небольшую положительную динамику состояния пациента. Рассказывается о методике «тренинг решения проблем» и обсуждается возможность ее использования при болях в спине. Приводятся краткие рекомендации по образу жизни, диете, физическим упражнениям. Заслушиваются рассказы пациентов об их опыте преодоления боли, рассматриваются альтернативные подходы. Группа сочиняет свой список действий по профилактике боли, а также советы по противоболевому поведению в период острой боли.
На пятом занятии пациенты демонстрируют свои достижения по мышечной ауторелаксации на группе. Вновь обсуждаются теоретические вопросы, касающиеся модели эмотивно- рациональной терапии и эффекта негативных убеждений. Пациенты рассказывают все, что они знают о боли и связи ее с эмоциями и мышечным напряжением. В конце занятия участников группы просят поделиться своими планами на будущее и теми способами преодоления боли, которые они будут использовать в случае обострения заболевания.
Таким образом, методики конгитивно-поведенческой терапии требуют достаточно продолжительной работы с пациентом: курс может занимать несколько недель. Однако доказано, что включение таких методик в программы реабилитации пациентов с хроническими болями в спине позволяет повысить эффективность традиционных лечебных мероприятий и добиться более значительного улучшения как физиологических показателейй, так и показателей восстановления трудовой активности [Lindstrom J. end all., 1992].
Наряду с вышеописанными, возможно применение любых других методик поведенческой, гуманистической или аналитической психотерапии. Важно соответствие их личности пациента, а также личности и мировоззрению терапевта.
Приводим в качестве одного из возможных вариантов описание курса психотерапии для больных с хронической болью в спине, включающего 8-9 занятий (групповых и индивидуальных), проводимых ежедневно или через день, длительностью 40 минут каждое.
1-4 занятия посвящены коррекции неадаптивных убеждений пациента и обучению его приемам психо-физиологической саморегуляции, включая техники мышечной и эмоциональной ауторелаксации, способы отреагирования отрицательных эмоций и т.д. 5-8 занятия посвящены решению конкретных тревожащих пациента проблем, включая проблему выздоровления от имеющегося заболевания. На завершающем (8 или 9) занятии проводится обзор успехов и сложностей, возникших у пациента в процессе обучения.
На 1 занятии пациентам предоставляется информация о взаимосвязи эмоционального дистресса, мышечного напряжения, вегетативной и нейрогуморальной регуляции работы внутренних органов. Обьясняется, каким образом использование приемов эмоциональной и мышечной релаксации может способствовать уменьшению мышечных болей и улучшению состояния здоровья в целом. Обосновывается необходимость самонаблюдения для освоения техник психофизиологической саморегуляции. Проводится обучение больных некоторым способам самонаблюдения, а также методике диафрагмального глубокого ритмичного дыхания (по B.C. Лобзину, М.М. Решетникову [1986J; М.Сандомирскому [1995]).
На 2 занятии проводится беседа, касающаяся вопросов сохранения жизненного опыта в памяти человека в виде образов, ощущений, эмоций и убеждений, и о возможности каждого человека научиться в любой момент времени воспроизводить желаемое психофизиологическое состояние.
Больные обучаются упражнениям по миорелаксации, включающим запоминание ощущений тяжести и тепла после коротких серий активных движений в определенных суставах и тренировку мысленного воспроизведения указанных ощущений. Проводится обучение приемам самомассажа головы и шейно-воротниковой зоны. Больным предлагается отработать полученные навыки в процессе самостоятельных занятий дома.
На 3 занятии выясняются успехи и затруднения, возникшие у пациентов во время их самостоятельных тренировок. Проводится обучение приемам миорелаксации при помощи воспроизведения из памяти эмоциональноком-фортных зрительных и слуховых образов (пляжа, моря и др.).
В процессе индивидуальной работы предлагаются упражнения по ауго-релаксации тех мышц, в которых при клиническом осмотре были выявлены нейродистрофические изменения. С этой целью пациента обучают конструированию зрительных образов патологически измененной и симметричной («здоровой») мышцы, сравнению характеристик созданных образов (цвета, формы, размеров и т.д.), видоизменению воображаемых визуальных параметров патологически напряженной мышцы в направлении сближения их с параметрами «здоровой» мышцы. Одновременно пациенту предлагается отслеживать исчезновение болевых ощущений в соответствующей области тела и замену их на комфортные ощущения. При пояснично-крестцовых болях наиболее эффективна ауторелаксация грушевидных и паравертебральных мышц.
Пациентам с неврологическими проявлениями остеохондроза шейного отдела позвоночника, имеющим склонность к ангиоспазму церебральных сосудов и предъявляющим жалобы на головные боли, объясняется техника воображаемой дилатации сосудов головного мозга. Для этого человека обучают созданию зрительных образов кровеносных сосудов в различных участках тела - в области головы, в области релаксированных мышц конечностей и т.д. Затем проводится обучение произвольному мысленному расширению спазмированных церебральных сосудов путем изменения их визуальных характеристик (цвета, диаметра и др.) в направлении сближения с соответствующими характеристиками образов сосудов в расслабленных мышцах туловища. Одновременно пациенту предлагается отслеживать уменьшение головной боли и церебрального дискомфорта.
В ходе данного занятия также проводится обучение упражнению «дыхание против боли» (по М.Сандомирскому [1995]) и способу уменьшения болевых ощущений путем создания зрительного образа боли с последующей заменой этого образа на эмоционально комфортный.
На 4 занятии проводится беседа, включающая обсуждение следующих положений:
1) Каждый человек имеет собственное, основанное на его индивидуальном опыте, представление о мире и о конктретных явлениях, не обязательно являющееся истиной для других людей. 2) Любая эмоциональная и поведенческая реакция в каждой конкретной ситуации имеет, с одной стороны, определенное приспособительное и защитное значение для человека, но, с другой стороны, может привести и к неблагоприятным последствиям. Важно уметь анализировать все «плюсы» и «минусы» (в отношении себя и окружающих) используемых способов реагирования. 3) В жизни нет неудач, есть только обратная связь, то есть каждая «неудача» создает бесценный жизненный опыт. 4) Человек может научиться различным вариантам эмоционального, мыслительного и поведенческого реагирования; и чем разнообразнее их «запас» в его памяти, тем легче человек может достичь желаемого результата в любой ситуации.
На этом же занятии пациенты знакомятся со способами отреагирования отрицательных эмоций с использованием методик «пустого стула», техник визуализации, использования физических нагрузок и др.
На 5 занятии в процессе индивидуальной работы выясняются наиболее актуальные, требующие решения проблемы пациента. Проводится обучения способу психо-эмоциональной релаксации путем воспроизведения из памяти комфортных состояний, соответствующих удовлетворению ведущих индивидуально-личностных потребностей. С этой целью последовательно стимулируются воспоминания о нескольких конкретных ситуациях, в которых человек испытывал ощущение покоя, защищенности после миновавшей опасности; или ощущение, что его любят и одобряют; или уверенность в своих силах и чувство независимости; либо радость от успеха после физической или умственной нагрузки, удовлетворение от творчества, самоотдачи и т.д. В каждом случае, когда пациент, вспомнив во всех подробностях определенную ситуацию и соответствующие ей зрительные, слуховые, кинестетические и обонятельные образы, начинает испытывать комфортное ощущение, терапевт условно-рефлекторно «закрепляет» возникие психо-физиологическое состояние (по терминологии нейролингвистического программирования, производит его «якорение»). Для этого в момент воспроизведения больным определенного состояния производится воздействие раздражителем определенной модальности, локализации и силы. Естественно, что для различных психо-физиологических состояний используются различные раздражения.
Прием вызывания комфортных воспоминаний с одной стороны, выполняет роль теста, помогая выявить ведущие потребности, которые наиболее часто привык удовлетворять в своей жизни пациент (воспоминания, связанные с удовлетворением доминирующей потребности, вызываются наиболее быстро). С другой стороны, этот прием имеет и терапевтическое значение, поскольку помогает пациенту скорригировать убеждения о возможности улучшения самочувствия (в момент воспроизведении комфортных состояний боли забываются).
6-8 занятия проводятся индивидуально и посвящены решению нескольких проблем пациента, волнующих его в наибольшей степени, в том числе - проблеме выздоровления от имеющегося заболевания. Помощь в решение конкретной проблемы включает обучение пациента созданию образа желаемого результата и соответствующего ему комфортного эмоционального состояния, а также обучение способам поведенческого программирования для достижения желаемого результата в будущем.
Для облегчения конструирования желаемого результата терапевт просит больного выразить в словах и как можно ярче представить в зрительных, слуховых, кинестетических, обонятельных образах то состояние, которое человек хочет получить в результате решения своей проблемы, то есть представить во всех подробностях конкретную желаемую ситуацию, увидеть в деталях и в цвете окружающую обстановку, услышать звуки и запахи, а также увидеть себя в этой ситуации со стороны, почувствовать ощущения от мышц туловища и конечностей, услышать звук своего голоса и т.д. Терапевт также оказывает помощь пациенту в осознании им того психо-эмоционального состояния, которое человек более всего хотел бы испытывать в этой конкретной ситуации. Для этого терапевт условно-рефлекторным путем, с помощью ранее использованных им раздражителей, поочередно вызывает из памяти пациента несколько уже знакомых ему комфортных психо-эмоционатьных состояний, соответствовавших удовлетворению различных биосоциальных потребностей в прошлом, а затем предлагает выбрать из них то состояние, которое пациент хотел бы более всего испытывать в результате решения проблемы. Проводится совместная с терапевтом коррекция представления данного результата в соответствии с психофизиологическими возможностями самого пациента и объективной реальностью.
Осуществляется помощь в осознании пациентом тех способов эмоционального, когнитивного и поведенческого реагирования, которые реализуются им при решении указанной проблемы в настоящем и которые приводят к возникновению имеющихся у него некомфортных ощущений. Проводится анализ положительных и отрицательных сторон этих реакций для самого пациента и окружающих. Прием способствует осознаванию пациентом своего привычного стиля реагирования в определенных ситуациях.
Далее пациенту предлагается вспомнить те пути, которые в прошлых ситуациях приводили его к достижению комфортного состояния, близкого к тому желаемому эмоциональному состоянию, которое пациент хотел бы пережить в результате решения заявленной проблемы. С учетом данного опыта пациент осуществляет мысленную коррекцию прежних и выработку новых, более адаптивных вариантов реагирования. Помогая ему в этом, терапевт может также использовать различные приемы внушения и обучения.
На завершающем этапе пациента просят несколько раз повторно представить все выбранные и сконструированные пути достижения желаемого результата и то комфортное состояние, которое будет получено в итоге.
В дальнейшем, целесообразно обсуждение с пациентом другиъ возможностей решения предъявленной проблемы, путем удовлетворения другой его потребности и с использованием иных способов эмоционального, когнитивного и поведенческого реагирования.
Помимо описанного способа, во время 5-8 занятий применяются и другие воздействия, направленные на изменение эмоциональных, когнитивных и поведенческих реакций больного, наиболее соответствующие характеру заявленной проблемы, а также личностным особенностям врача и пациента.
На 9 занятии проводится обзор успехов и сложностей, возникших у пациентов в процессе обучения. Предоставляются ответы на вопросы, рекомендации по образу жизни, питанию, общеоздоровительным процедурам.
Для психотерапевта важны знания основ физической реабилитации при хронических болях в спине. Они оказываются необходимыми при работе с проблемой выздоровления для эффективного анализа совершавшихся пациентом в прошлом ошибок и коррекции программы самооздоровительной работы в будущем.
На протяжении курса лечения проводится последовательная работа с несколькими проблемами пациента. Курс психотерапии проводится в комплексе с другими мероприятимя медицинской направленности.
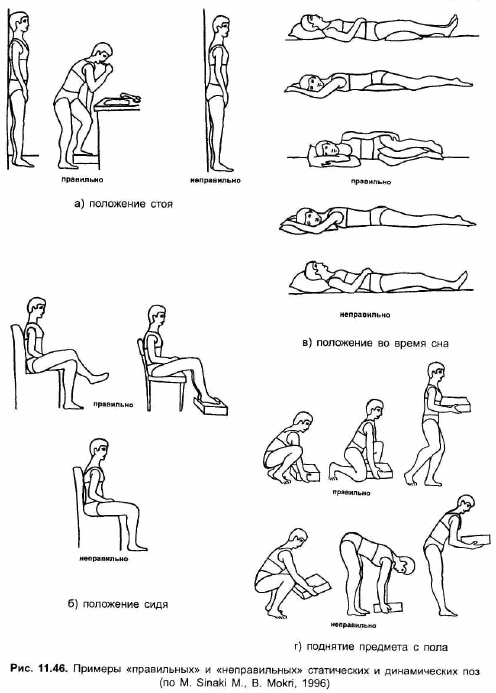
В настоящее время широкое распространение в реабилитации пациентов с хронической болью в спине и конечностях получила система занятий с больными, обозначаемая как «школа». В процессе обучения в ней слушатели получают сведения о болезни, советы, обучаются движениям и позам с наименьшей нагрузкой на спину для профилактики обострений, разучивают упражнения, увеличивающие физическую силу и выносливость [Bernstein J.A., 1998]. Примеры «правильных» и «неправильных» статических и динамических поз приведены на рис. 11.46.
При неэффективности консервативного лечения хронической боли в спине в ряде случаев используют инвазивные методики противоболевой терапии, среди которых наименее безопасной считается разрабатываемая за рубежом с начала 1970-х годов радиочастотная деструкция невральных структур позвоночно-двигательного сегмента. Метод позволяет устранить боль, обусловленную преимущественно артрозом фасеточных суставов и/ или раздражением нервных окончаний в фиброзном кольце измененного межнозвонкового диска и/или корешковой компрессией. Ведущий ноцигенный источник определяется на основании стимуляции указанных структур с воспроизведением типичного для больного паттерна боли. В зависимости от результатов диагностики соответственно используют чрескожную радиочастотную денервацию фасеточного сустава путем воздействия на дорсальную ветвь спинномозгового нерва, либо перерыв серой постганглионарной соединительной ветви, связывающей симптический узел со спинномозговым нервом и участвующей в иннервации периферических отделов фиброзного кольца диска (способы деструкции синувертебрального нерва еще не разработаны), либо
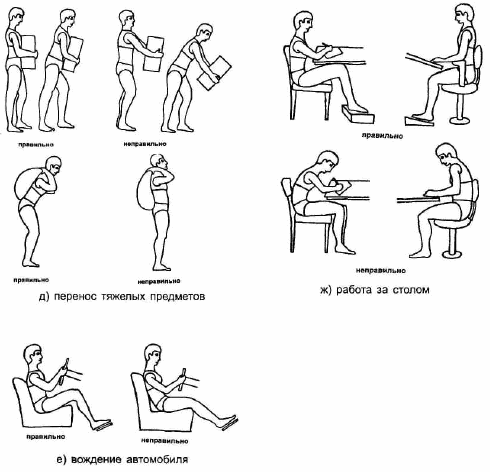
в составе заднего корешка спинномозгового нерва. Лечение миофасциальных болей данным методом еще не разработано [M.E.SIuijter, 1988]. Подчеркивается, что применять описанное лечение у больных с хроническими болями в спине и ногах можно только в случае неэффективности предшествующей адекватной консервативной терапии, после тщательного обследования, уточнения диагноза и устранения способствующих хронизации психологических факторов (депрессия, тревога, условная желательность заболевания), а также лишь в условиях высокой мотивации больного на выздоровление. Существенным ограничением для широкого распространения описанного метода противоболевой терапии является его высокая стоимость.
Оперативное лечение хронических поясничных болей (открытая поясничная ламинэктомия и дискэктомия, фасетэктомия и фораминоэктомия, микродискэктомия, чрескожная люмбальная нуклеотомия, хемонуклеолиз) показано пациентам с прогрессирующим и значительным неврологическим дефицитом (с отчетливыми признаками поражения корешков спинномозговых нервов). При правильном отборе больных на хирургическое лечение отличные результаты лечения отмечаются приблизительно у двух третей прооперированных, у половины из оставшейся одной трети больных наблюдается уменьшение болей.
| Назад | Оглавление | Далее |