Медицинская реабилитация
Глава 5. Повреждения грудного и поясничного отделов позвоночника
Наш материал основан на анализе данных о 1115 пациентах с повреждениями грудного и поясничного отделов позвоночного столба, находившихся на лечении в клиниках патологии позвоночника Харьковского НИИ ортопедии и травматологии им. проф. М.И. Ситенко и на базах кафедр ортопедии и травматологии Харьковского института усовершенствования врачей.
Диагностика и лечение повреждений грудного и поясничного отделов позвоночника является неотъемлемой частью ежедневной работы врачей травматологов, нейрохирургов. Эти повреждения часто встречаются, требуют много усилий от пациента и врача для достижения хорошего результата восстановления функций позвоночного столба и, спинного мозга.
Для лечения такой сложной категории больных врач должен определить патоморфологию, биомеханику повреждений, предусмотреть пути восстановления опорной, защитной и двигательной функций позвоночника. Решению этих задач значительно способствовали исследования Magerl et al., 1994, которые разработали классификацию повреждений грудного и поясничного отделов, основанную на патоморфологических критериях [1]. Согласно этой классификации, наиболее распространенные типы переломов характеризуются главными механизмами воздействия сил на позвоночный столб - сжатием, растяжением и ротацией (осевым кручением).
Безусловно, основным при определении всех аспектов поврежденных структур является выяснение их роли в обеспечении стабильности позвоночного столба, а следовательно и выполнении его основных функций.
В 1949 году Nicoll выделил два вида повреждений позвоночника - стабильные и нестабильные [2]. Многие авторы отметили важность различных анатомических структур в обеспечении стабильности позвоночного столба.
Исходя из понятия стабильности позвоночного столба в последующем были созданы классификации Holdswort (1970), трехколонная модель позвоночного столба Denis (1983) [3, 4].
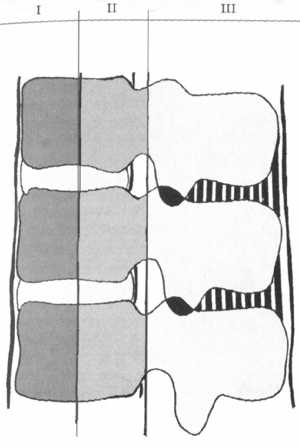
Рис. 5.1.
Последняя до сих пор наиболее популярна среди хирургов (рис. 5.1). Передняя колонна модели формируется из передней продольной связки, передней части фиброзного кольца межпозвонкового диска и передней части тел позвонков. Средняя колонна включает заднюю продольную связку, задние отделы фиброзного кольца и заднюю часть тел позвонков. Задняя колонна состоит из заднего костного комплекса (корни дуг, дугоотростчатые суставы, остистые и поперечные отростки) и связок (желтой, меж и надостистой, капсул суставов).
Следуя определению White и Panjabi (1990), нестабильность позвоночника - это снижение его способности под влиянием физиологических нагрузок сохранять взаимоотношения между позвонками в таком положении, которое предупреждает в последующем раздражение спинного мозга или корешков, к тому же без развития деформаций и боли [5].
По мнению Whiteside (1976), стабильным является такой позвоночник, который может противодействовать передним аксиальным нагрузкам телами своих позвонков, противостоять задним силам растяжения и ротационным деформациям и, таким образом, поддерживать тело в вертикальном положении без прогрессирующего кифоза, предохраняя содержимое позвоночного канала от дальнейшей травматизации [6].
В понимании Харьковской школы ортопедов-травматологов нестабильность позвоночника представляет собой возникающее по разным причинам его патологическое состояние, ведущим признаком которого является недостаточность несущей способности позвоночника, проявляющаяся под воздействием нагрузок избыточной деформацией, патологическими перемещениями или нарастающим разрушением элементов позвоночного сегмента [7].
Представления о переломах позвоночника основываются на познании механизмов травмы и патоморфологии повреждений. Только при анализе повреждения отдельных элементов и сопоставлении их в целом можно определить основные детали создавшегося состояния и прогнозировать его в дальнейшем, избрать правильный путь лечения для восстановления функций позвоночника, способных обеспечить опору, защиту спинальных элементов позвоночного канала и движение.
Исходя из механизма травмы, т.е. из понимания воздействия механических сил выделяют основные группы переломов, определяющих пути и направления в лечении.
Компрессионные повреждения позвоночника
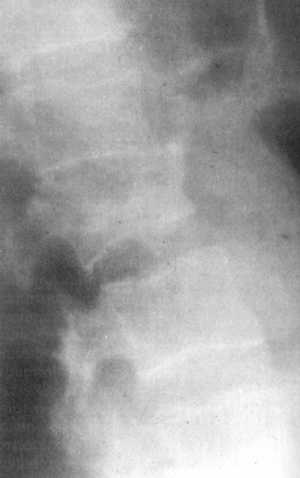
Рис. 5.2.
Анализируя наиболее популярные в настоящее время классификации повреждений позвоночника, следует признать, что деление на группы, учитывая только три основные силы - сжатия, растяжения и кручения является условным, так как при осевой нагрузке сжатием на тела позвонков через минимально короткий срок на связки и части тел позвонков начинают действовать силы растяжения, которые редко являются симметричными, в результате чего присоединяется и ротационный компонент. Следует также обратить внимание и на эластичность тел позвонков и корней дуг, которые нередко выдерживают 50% сжатия, без возникновения патоморфологической основы перелома [8].
Компрессионные переломы составляют наиболее многочисленную группу повреждений позвоночника. Это широкая гамма повреждений, начиная от краевых переломов передне-верхнего угла тела позвонка до многооскольчатых взрывных разрушений.
Компрессионные вколоченные переломы тел позвонков, как правило, являются стабильными, связочный аппарат при них не поврежден. Подвергаются разрушению только элементы передней колонны позвоночного столба. Задняя стенка позвонка остается интактной. Неврологическая симптоматика маловероятна. При возникновении клиновидной деформации тела позвонка она может быть несимметричной, что приводит к нарушению оси не только в сагиттальной, но и во фронтальной плоскостях (рис. 5.2).
При выраженном остеопорозе компрессия тел позвонков приводит к относительно равномерному снижению их высоты. По форме позвонки в таких случаях называются рыбьими. Другое название их формы (или состояния) - коллапс тел позвонков. Такие повреждения, по нашим наблюдениям, не сопровождаются возникновением неврологических расстройств, хотя по мнению некоторых авторов, костные осколки могут проникать в позвоночный канал и компримировать элементы спинного мозга.
Нередко компрессионные оскольчатые переломы тел позвонков сопровождаются раскалыванием как в сагиттальной, так и во фронтальной плоскости с различной степенью смещения отломков. Как правило, между отломками интерпонируют элементы поврежденного межпозвоночного диска, что препятствует сращению позвонка (рис. 5.3). Такой перелом по определению Я.Л. Цивьяна, является проникающим [9].
В некоторых случаях отломки передних отделов смещены кпереди. Деформации позвоночного столба могут быть заметно выраженными. Задняя стенка позвонка остается интактной и неврологическая симптоматика в остром периоде развивается редко. Сопротивление компрессионным нагрузкам и угловым деформациям снижается, нередко развивается несращение перелома и патологическая подвижность на уровне повреждения.
Большую и сложную часть повреждений грудного и поясничного отделов позвоночника, являющихся следствием компрессионных нагрузок составляют взрывные переломы (рис. 5.4). Тело позвонка разрушено полностью или частично и состоит из осколков, расположенных в центре и на периферии.
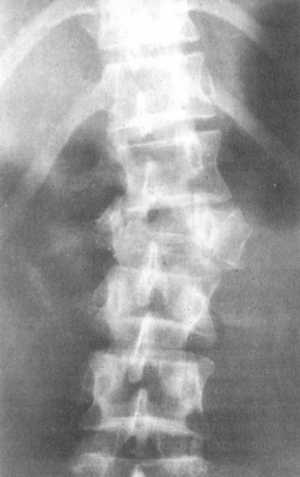
Рис 5.3.
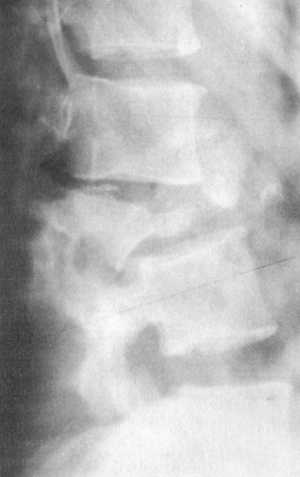
Рис 5.4.
Физиологической основой перелома является превышение внутрителового давления над прочностью его структур, вследствие чего происходит подобие взрыва. Элементы межпозвоночных дисков, как правило, внедряются между отломками, что несомненно препятствует консолидации перелома в дальнейшем.
Связочный комплекс повреждается не часто, а вот костные структуры задней колонны при данном виде переломов тел позвонков также часто повреждаются. Наиболее типичным повреждением в таких случаях является вертикальная трещина дуг или перелом остистых отростков.
При взрывных переломах тел позвонков наиболее опасны костные осколки, расположенные у задней стенки тела. Они являются причиной разрушения спинного мозга и его элементов.
Взрывные переломы могут быть крупно или мелкооскольчатыми, охватывать все тело позвонка или его часть.
Клиническая картина при компрессионных переломах тел позвонков характеризуется болью, напряжением паравертебральных мышц, припухлостью над пораженным отделом. Пальпаторно болезненна нагрузка на остистые отростки поврежденного позвонка. При выраженной клиновидной деформации тела позвонка можно отметить гиперкифоз нал местом повреждения, а пальпаторно определяется ступенька, увеличенное расстояние между смежными остистыми отростками.
При взрывных переломах кифотическая деформация позвоночного столба, как правило, отсутствует, однако более выражены отек, напряжение паравертебральных мышц.
Рентгенологическая картина в общем соответствует тяжести и структуре патоморфологических нарушений. Общие признаки характеризуются снижением высоты тела позвонка. При компрессионных клиновидных переломах в передних отделах, при взрывных на всем протяжении с продольным раскалыванием дуг по всей высоте. В первом случае заметна кифотическая деформация, а во втором она не выражена.
Дистракционные повреждения позвоночника
Суть этих повреждений заключается в разрыве передних и задних структур позвоночного столба в результате чрезмерного растяжения. В зависимости от величины повреждающей силы разрываются капсулы дугоотростчатых суставов, желтая, меж и надостистые связки, иногда с вовлечением мышц разгибателей спины и фасции. Повреждение передней и средней колонны характеризуется разрывом межпозвоночного диска.
Разрыв заднего связочного комплекса характеризуется возникновением подвывиха, вывихов суставных отростков, возможен их перелом.
При таких повреждениях развивается нестабильность позвоночника и угроза развития неврологической симптоматики очень высока.
Нередко разрывы связочных элементов задней колонны позвоночного столба при дистракционных повреждениях сочетаются с компрессионными переломами тел позвонков различных видов - мелко- и крупнооскольчатыми, заметно реже с взрывными.
Существенно более тяжелой травмой является разрыв задней колонны с обширным повреждением костных структур. Такие повреждения нестабильны и часто приводят к неврологическим осложнениям.
Клиническая картина таких повреждений характеризуется выраженным болевым синдромом, образованием обширной гематомы в подкожной клетчатке, увеличением расстояния между остистыми отростками при пальпации. Нередко можно отметить образование кифотической деформации.
Патоморфологическая картина при дистракционных повреждениях позвоночного столба состоит из переломов суставных, остистых отростков, корней дуг, тел позвонков в передней и задней части, разрыва капсул суставов, связочного аппарата всех трех колонн. Крайне редко встречаются повреждения позвоночного столба, основным патогенетическим звеном которого является разрыв передней колонны. В этих случаях отмечается смещение кзади с переломом суставных отростков.
Ротационные повреждения позвоночника
Наиболее тяжелыми повреждениями позвоночника со всех точек зрения является ротационное разрушение всех колонн с ротационным смещением. В этих случаях отсутствие неврологической симптоматики является казуистикой. Отмечаются разрушения всех анатомических структур, нередко с полным смещением на полный поперечник. Ротационные повреждения включают компрессионные переломы тел позвонков, разрывы дисков, переломы суставных отростков, переломы и вывихи ребер. Для них характерны асимметричные повреждения, нередко со смещением позвоночника на полный поперечник. Обращают на себя внимание и срезающие переломы с косой плоскостью излома.
Тяжелая авто- или железнодорожная авария, производственная заводская травма могут вызвать предположения о возможности таких тяжелых повреждений позвоночника.
Несомненно, что такие переломы и переломо-вывихи позвоночника сочетаются с полным повреждением поперечника спинного мозга, что скорее правило чем исключение.
Статистически наиболее часто встречаемыми повреждениями были компрессионные и, по нашим данным занимали около 70% от общей суммы всех наблюдений. Среди них, к счастью, неврологические осложнения встречались не часто. Повреждения спинальных элементов позвоночного канала как правило развивались при взрывных переломах.
Частота встречаемости различных видов повреждений грудного и поясничного отделов позвоночника на нашем материале представлена в таблице.
| Вид повреждения | Количество больных | % |
|---|---|---|
| Компрессионные Дистракционные Ротационные |
780 123 212 |
59,9 11,1 19,0 |
Основная часть повреждений была представлена компрессионными переломами тел позвонков, среди них около трети взрывные. Наиболее часто этот вид повреждений локализовался в грудо-поясничном отделе. Для грудного отдела более характерны клиновидные компрессионные переломы тел позвонков, а для верхнепоясничного - взрывные. Дистракционные повреждения позвоночника, как правило, локализуются на уровне верхнепоясничного отдела (L1-L2). Ротационные разрушения позвоночника оказались более характерными для поясничного отдела позвоночника.
Неврологическая симптоматика имела широкий спектр: от монорадикулярного компрессионного корешкового синдрома до полной параплегии. Редко развивалось сдавление спинальных элементов позвоночного канала при компрессионных клиновидных переломах небольших степеней со снижением высоты тела позвонка менее 50%. Встречались преимущественно компрессионные корешковые синдромы, которые уходили в процессе лечения. При более выраженном снижении высоты тела позвонка (более 50%), грубая кифотическая деформация приводила к развитию тяжелой неврологической симптоматики вплоть до развития у 3 пациентов параплегии.
Чаще и выраженнее неврологическая симптоматика отмечалась при взрывных переломах за счет компрессии спинальных элементов позвоночного канала костными осколками тела позвонка. Высокая частота неврологических нарушений характерна для дистракционных повреждений позвоночника. Ротационные повреждения, как правило, сопровождаются грубой неврологической симптоматикой, которая часто усугубляется во время транспортировки с места происшествия в специализированное отделение.
Диагностика повреждений грудных и поясничных позвонков
Клинические проявления повреждений. Одним из основных диагностических признаков повреждений является характер и интенсивность боли в позвоночнике с возможной динамикой их в период транспортировки в лечебное учреждение.
Интенсивность болей во многом зависит не только от тяжести костных повреждений, но и от травмы мягких тканей, общего состояния пострадавшего и сопутствующей травмы других органов, при которой больной не обращает внимания врача на боли в позвоночнике. Обычно при нестабильных повреждениях боли резко усиливаются при малейшем движении и носят опоясывающий характер или иррадиируют в нижние конечности.
Правильно собранный анамнез и жалобы больного позволяют целенаправленно произвести клиническое обследование. При осмотре обращают внимание на вынужденное положение больного, деформацию оси позвоночника. Выраженность последней зависит от локализации повреждения, характера травматических изменений как костных, так и мягко-тканных анатомических образований, конституции пострадавшего. В поясничном отделе не бывает такой кифотичес-кой деформации, как это имеет место в грудном отделе, а наблюдается обычно в виде сглаженности или уплощения поясничного лордоза. Сколиотическая деформация встречается только при значительной боковой компрессии тела позвонка или при переломо-вывихах.
Выраженный болевой сидром сопровождается напряжением паравертебральных мышц, являющимся рефлекторным актом, предупреждающим возможную патологическую подвижность в позвоночном сегменте и дальнейшее смещение отломков, чаще всего у лиц с развитой мускулатурой.
Определение уровня повреждения производится пальпацией, вначале поверхностной, а в случае отсутствия выраженных болей - глубокой, проводя пальцами рук сверху вниз и снизу вверх по остистым отросткам и их промежуткам. Пальпацией паравертебральных областей определяют состояние длинных мышц спины и болезненность в области поперечных отростков при их переломах. Боли в животе и напряжение мышц передней брюшной стенки (клиника острого живота) - обычное явление при тяжелых травмах грудопоясничного отдела позвоночника, объяснимое, как правило, забрюшинной гематомой, раздражающей солнечное сплетение, пограничный симпатический ствол, что приводит к вздутию живота и парезу кишечника.
Нестабильное повреждение позвоночника, по нашим данным, в 4,6% случаев сочетается с травмой органов брюшной полости и почек, при которой приходится прибегать вплоть до диагностической лапаротомии.
С помощью перкуссии остистых отростков уточняется уровень травмы. Однако дифференцировать повреждение задних и передних отделов позвоночного столба с помощью перкуссии не удается, и ее не следует выполнять при подозрении на перелом дужек и наличии даже незначительных неврологических расстройств (нижнего пареза или корешковых нарушений).
В свежих случаях травмы позвоночника такие симптомы, как: определение подвижности позвоночника, осевая нагрузка давлением на голову или пятки, а также в положении сидя (симптом Томсона), выслушивание костной крепитации в момент движений позвоночника могут быть опасными, и в момент проверки следует опасаться усугубления травматических изменений со стороны позвоночника и спинного мозга. Указанные исследования допустимы в поздние сроки с момента травмы или в свежих случаях, когда все другие методы обследования, включая и рентгенологические, не указывают на перелом позвоночника.
Специфическим симптомом повреждения передних отделов грудопоясничных и поясничных позвонков является симптом усиливающихся болей в позвоночнике при поднимании прямых ног в положении больного лежа на спине с одновременным надавливанием кончиками пальцев на остистые отростки позвонков. Давление пальцами на каждый остистый отросток по очереди помогают врачу уточнить локализацию повреждения.
Неврологические нарушения. Повреждение позвоночника нередко (до 44%) сопровождается неврологическими расстройствами со стороны функции спинного мозга и его корешков. Клиническое обследование больного было бы неполным без анализа неврологических проявлений.
Нарушение функции спинного мозга, конского хвоста и спинномозговых корешков наблюдается в результате их ушибов, сотрясений, сосудистых нарушений, а чаще всего от сдавлений костными отломками и фрагментами диска, выпавшими в позвоночный канал, штыкообразной деформации позвоночного канала на уровне переломовывиха и реже - от эпидуральных и субдуральных гематом. Нами установлено, что причина сдавления спинного мозга зависит от вида повреждения.
Так, при дистракционных или ротационных повреждениях чаще отмечаются тяжелые неврологические проявления в виде параличей или парезов, причинами которых могут быть деформация позвоночного канала и сдавления выше указанными факторами, а при компрессионных переломах тел позвонков отмечаются незначительные неврологические расстройства в виде корешковых нарушений, возникающих в результате нестабильности в поврежденном сегменте или сдавления спинномозгового корешка в межпозвонковом отверстии поврежденным и смещенным суставным отростком.
Такой контингент больных характеризуется тяжелым общим состоянием, ортопедическими признаками повреждения позвоночного столба и различными неврологическими расстройствами. Последние выступали в клинической картине на первый план и косвенно обуславливали тяжесть травмы позвоночника. Все больные в зависимости от характера неврологических нарушений делятся на три группы.
Первую группу составляют пострадавшие с синдромом полного нарушения проводимости спинного мозга и конского хвоста в виде нижних параличей с нарушениями функции тазовых органов. У этой группы пострадавших синдром физиологического перерыва спинного мозга и его элементов в раннем периоде спинальной травмы часто скрываются грубые анатомические нарушения.
Вторая группа больных с частичным нарушением проводимости спинного мозга и конского хвоста в виде нижних парапарезов. Активные движения нижних конечностей хотя и сохраняются, но их объем и мышечная сила резко снижены. Рефлексы коленные и ахилловы обычно снижены или полностью отсутствуют.
Совершенно иную (третью) группу представляют больные с наличием иррадиирующих, часто резких опоясывающих болей или прострелов в нижние конечности,выраженность которых зависит от изменения положения нижних конечностей, но может быть снижена сила только отдельных групп мышц.
Тактильная чувствительность, как и у предыдущей группы больных, чаще нарушается. Рефлексы, с одной стороны, могут сохраняться, а с другой - отсутствовать.
У больных с полным или частичным нарушением проводимости, особенно на уровне пояснично-крестцового сегментов спинного мозга, где располагаются спинальные центры мочеиспускания и дефекации, развиваются тяжелые нарушения функции тазовых органов. К тому же, появляющиеся очаги ирритации в системе спинальных афферентных элементов приводят к деструктивным изменениям в тканях, потерявшим чувствительность и подвергающихся давлению. Нарушение функции тазовых органов и трофические расстройства несомненно отягощают состояние пострадавших.
Если неосложненные повреждения от ослонсненных отличаются с помощью неврологического исследования, то нестабильные повреждения от стабильных - в основном по рентгенологическим признакам.
Рентгенологическое исследование больных является решающим в диагностике повреждений позвоночника. Оно выполняется в обязательном порядке в двух взаимо перпендикулярных проекциях (переднезадней и боковой), а при необходимости - косых 3/4 проекциях с центрацией рентгеновского луча на место максимальной болезненности позвоночника. Для более детального выявления патологического изменения как тела позвонка, так и задних его отделов, прибегают к томографии. При застарелых повреждениях патологическая подвижность (нестабильность) в сегменте выявляется функциональной рентгенографией, чаще всего в боковой проекции.
Интерпретацию полученных данных проводят в определенной повледовательности, начиная анализ рентгенограммы переднезадней проекции, которая по качеству изображения обычно лучше, чем боковая, особенно у тучных лиц. При этом обращают внимание на ось позвоночника, боковые контуры тел позвонков и их талии, четкость замы-кательных пластин, высоту межтеловых промежутков, а затем анализируют задний отдел позвоночного столба, начиная с нижней дуги, заканчивая остистым отростком.
Наличие рентгенологической триады (снижение высоты заднего отдела тела поврежденного позвонка, нарушение четкости замыкающей пластинки на всем протяжении и сужение межтелового промежутка) обычно косвенно свидетельствуют о выпадении фрагментов диска и тела поврежденного позвонка в сторону позвоночного канала, что заставляет выделять этих больных в отдельную группу.
Наибольшую информативность в определении тяжести повреждения позвоночного столба представляют рентгенограммы, выполненные в боковой проекции, по которым для объективизации оценки различных рентгенологических симптомов можно провести некоторые рентгенологические исследования. Так, с целью определения степени кифотической деформации, на профильных рентгенограммах измеряют величину угла, образованного при пересечении двух линий, которые проводятся по задней поверхности тел выше- и нижележащих позвонков, образующих кифоз. Величина же горизонтального смещения выражается длиной задних участков тела, выступающих в позвоночный канал между вышеуказанными двумя линиями.
Следует отметить, что величина деформации позвоночного канала на уровне поврежденного сегмента прямо пропорционально влияет на степень тяжести неврологических нарушений. Так, при кифотической деформации более 20° и горизонтальном смещении не менее 6 мм при переломовывихах отмечаются тяжелые неврологические расстройства в виде полного нарушения проводимости спинного мозга.
Костные отломки тела компремированного позвонка, смещенные в позвоночный канал, обычно настолько малы, в виде костной крошки, что на рентгенограммах не всегда выявляются, так же как и выпавшие кзади фрагменты поврежденного диска.
Для определения снижения высоты заднего отдела тела поврежденного позвонка проводят его замеры и сравнивают с высотой выше- и нижерасположенных позвонков, которая оказывается обычно на 2-3 мм ниже.
Большое внимание уделяют диагностике повреждений не только передних, но и задних структур позвоночника (дуг, суставных отростков и связок), которые, как известно, определяют характер повреждения (стабильные или нестабильные), а также тактику хирургического вмешательства.
По нашим данным, повреждения элементов заднего опорного комплекса в различных группах больных отмечаются до 60,0% случаев.
Среди них наиболее часто наблюдаются переломы верхних суставных отростков (43,1%) и несколько реже - переломы дуг позвонков в сочетании с повреждениями суставных отростков (26,4%). Перелом дуги диагностируется на переднезадней рентгенограмме в виде щели между суставными и остистыми отростками в задней своей части, а при переломе в области ножки дуги нарушается ее четкая овальная тень со смещением отдельных сегментов в сторону или вообще тень не дифференцируется.
Переломы суставных отростков в грудном отделе выявляются на боковых рентгенограммах, а в грудопоясничном и поясничном отделах лучше на косых 3/4 рентгенограммах. В сомнительных случаях диагностике помогает томографическое исследование.
Увеличение расстояния межостистого промежутка свидетельствует о нарушении сумочно-связочного аппарата (над- и межостистой, а порой и желтой связок с повреждением капсулы и связок истинного сустава) на месте кифотической деформации позвоночного столба.
При нестабильных компрессионных переломах II и III степени со снижением на 1 /2 и более должной высоты переднего отдела тела обычно отмечается сужение межпозвонкового промежутка, свидетельствующее о повреждении диска. Тем более, что при этом усиливается кифоз и появляется переднее смещение вышележащего позвонка на 2-3 мм с расхождением межостистого промежутка (появляются элементы подвывиха).
Все вышеперечисленное является дифференцирующим признаком нестабильных компрессионных переломов тел позвонков, которые нуждаются в совершенно ином подходе лечения в отличие от относительно стабильных компрессионных переломов.
Следует заметить, что рентгенконтрастные методы исследования при нестабильных повреждениях позвоночника оказываются недостаточно информативными из-за грубых костных нарушений, особенно у больных с выраженной деформацией позвоночного канала. Поэтому эти методы исследований выполняются редко.
Использование компьютерной томографии дает ценные дополнительные сведения о повреждениях костной структуры позвонков, дает возможность оценить форму и размер позвоночного канала, что особенно важно при планировании оперативных вмешательств. Так, по мнению многих авторов, декомпрессивную операцию необходимо предпринимать в случае сужения размеров позвоночного канала более чем на 30% [10,11]. Однако, по мнению проф. Harms, данные компьютерной томографии нередко могут ввести в заблуждение и вывести хирурга на неверный путь при оперативном лечении [12].
В этом отношении более надежные сведения дает магнитно-резонансное исследование позвоночного столба. Достаточно четко определяется патоморфология повреждений, взаимоотношение костных структур со спинальными элементами позвоночного канала. Это позволяет уточнить диагноз, привести в соответствие понимание разрушений костно-связочных структур с неврологической симптоматикой.
Лечение повреждений грудного и поясничного отделов позвоночника
Приступая к описанию лечения повреждений грудного и поясничного отделов позвоночника мы отдаем себе отчет в состоянии этого вопроса как в среде врачей, так и среди пациентов. Это состояние можно отразить следующим образом. Повреждения, сопровождающиеся неврологическими осложнениями со стороны спинного мозга и его элементов, в большинстве случаев не вызывают разногласий в направлении мышления врача и пациента. Даже более активно настаивает на операции больной, иногда требуя повторных вмешательств, вселяющих надежду хоть на минимальное облегчение своих страданий.
Совершенно иная ситуация в случаях неосложненных повреждений. Пациент в большинстве случаев надеется излечиться без операции. Учитывая уровень пропаганды медицинских знаний в нашей стране эта психология понятна.
Несколько другая картина, на наш взгляд, отмечается среди врачей.
До сих пор, ведущее положение в лечении пациентов занимает функциональный метод Древинг-Гориневской. Безусловно, на значительном отрезке времени этот метод сыграл свою положительную роль. От него нельзя отказываться и сейчас. Однако резкое расширение показаний не означает быстрого восстановления трудоспособности. Тем более, что анатомические и функциональные результаты оставляют желать лучшего.
Такая приверженность к методу функционального лечения объяснима тем, что основная часть травматологов на местах слабо подготовлена для операций на позвоночнике, а оснащенность операционных не дает возможности выполнять операции в полном объеме, так как этого требуют правила хирургии.
Консервативное лечение повреждений грудного и поясничного отделов позвоночника
Существуют два противоположных, на первый взгляд, метода лечения: функциональный, или метод ранней мобилизации, и одномоментной репозиции с последующим наложением корсета. Эти методы лечения и их разновидности подробно описаны во многих руководствах и монографиях [13-15]. В связи с этим нет необходимости в данном пособии повторять ранее изложенное, а лишь остановимся на некоторых моментах консервативного лечения повреждений.
Метод одномоментной репозиции с последующим наложением гипсового корсета показан при стабильных неосложненных компрессионных переломах тел позвонков у лиц молодого возраста, особенно у детей. Противопоказаний к применению этого метода очень много: переломы задних структур позвоночного столба, травма ребер и ушибы органов грудной и брюшной полости. Одномоментная репозиция противопоказана больным в преклонном возрасте, при гипертонической болезни II-III стадий, стенокардии, сердечно-легочной патологии, ожирении.
Существует множество методик одномоментной репозиции позвонков, в основе которых лежит единый принцип - максимальным разгибанием восстановить должную высоту переднего отдела тела позвонка, нарушенную в результате травмы. При этом передняя продольная связка, прочно сращенная с телами позвонков, натягиваясь растягивает компремированный передний отдел тела позвонка. Перерастяжению позвоночника препятствует передняя продольная связка, прочность которой превышает 400 кг [16].
Однако наши наблюдения и данные литературы показывают, что расправление сломанного позвонка возможно, но далеко не всегда удается полностью восстановить анатомическую форму тела позвонка, особенно при снижении переднего отдела тела на 1/2 и более нормальной высоты, когда нарушаются межпозвонковый диск и связки при наличии сохраненных костных задних структур, т.е. появляются признаки нестабильности в поврежденном сегменте. В дальнейшем на этом уровне и обычно ниже развивается дегенеративно-дистрофический процесс - посттравматический остеохондроз, приводящий к инвалидности.
Появление указанных неблагоприятного течения восстановительного процесса можно объяснить отсутствием стабильной фиксации (иммобилизации) перелома корсетом любой конструкции. Поэтому после наложения корсета многие травматологи считают целесообразным задерживать подъем больных до 4 и более недель, а снимать корсет через 4-7 месяцев в зависимости от степени повреждения позвонков, выраженности мышц и веса больного. В ряде случаев срок иммобилизации продлевается до года и более ношением съемного ортопедического корсета.
Одномоментная репозиция проводится под местным обезболиванием по Schneck с предварительной премедикацией.
Методика по Davis заключается в реклинации позвоночника больного, уложенного на горизонтальный стол лицом вниз. Таз при подтягивании больного вверх за голеностопные суставы должен быть приподнят над столом на 30-40 см. Недостаток методики заключается в неудобстве наложения верхней части гипсового корсета, где образуется щель между грудиной и столом, через которую необходимо проходить нагипсованным бинтом.
По методике Watson-Jones репозицию проводят на двух разновысоких столах, a Bohler предложил на один из одинаковых столов [головной] подкладывать ящик с мягкой подстилкой высотой 30-40 см, на который укладывают подбородок и руки. Таким образом, тело больного провисает между столами, что обеспечивает свободное наложение корсета, тем более, что методика Watson-Jones-Bohler дает возможность производить большее разгибание.
В отличие от вышеуказанных методик, А.В. Каплан репозицию проводит в положении на спине лицом вверх с помощью узкого гамачка виде широкого пояса, подвешенного под грудопоясничный отдел позвоночника и осуществляющего тракцию вверх с помощью лямок, фиксированных к балканской раме или переброшенных через блоки.
Корсет накладывают в положении достигнутого при репозиции максимального разгибания позвоночника непосредственно после репозиции и рентгенографического контроля. Подъем больных на ноги возможен по истечению 3 недель с момента репозиции и наложения корсета. Средний срок стационарного лечения с неосложненными стабильными компрессионными переломами позвонков в грудопоясничном отделе обычно равен 35,5 дня.
Метод одномоментной репозиции не лишен существенных недостатков. Так, при отсутствии своевременной диагностики переломов дуг и суставных отростков, а также имеющейся нестабильности в поврежденном сегменте позвоночника появляются осложнения со стороны спинного мозга и его корешков. Продолжительная гиперэкстензия позвоночника сопровождается у лиц старше 40-50 лет дыхательной и сердечно-сосудистой недостаточностью, головокружением, тошнотой, рвотой.
Перерастяжение мышц передней брюшной стенки при наличии забрю-шинной гематомы, нередко сопутствующей при компрессионных переломах тел позвонков, приводит к паралитической непроходимости кишечника.
В результате потери высоты переднего отдела тела компремированного более чем на 1/3 и повреждения сумочно-связочного аппарата заднего комплекса позвоночного столба (нестабильное повреждение), даже при целостности дуг и суставных отростков, наблюдаются вторичные смещения позвонков в корсете. К тому же, раннее наложение корсета и длительное пребывание больного в нем вызывают резкую атрофию мышц спины и рубцовые изменения связочного аппарата и выраженную скованность позвоночного столба.
Указанные осложнения заставляют сдержанно относиться к одномоментной репозиции с последующим наложением гипсового корсета.
Функциональный метод, или метод ранней мобилизации, показан больным со стабильными компрессионными переломами тел позвонков (как и для предыдущего метода). Но, в отличие от него, функциональный метод, как наиболее щадящий, не имеет столь обширных противопоказаний. Он может быть с осторожностью использован при лечении ослабленных и тучных больных, а также с патологией легочной и сердечнососудистой систем.
Функциональный метод преследует цель - создать полноценный мышечный корсет путем иммобилизации позвоночника постельным режимом и ранней лечебной гимнастики.
Принято считать, что основоположником этого метода в 1929 году является Maynus, а В.В. Гориневская и Е.Ф. Древинг (1933). функциональный метод детально разработали и довели до совершенства.
В связи с отсутствием полноценной нагрузки на сломанный позвонок при постельном режиме больного некоторые авторы считают целесообразным осуществлять вытяжение за подмышечные области на скользящем щите кровати. Благодаря такому положению больного, под действием веса собственного тела и разгружается позвоночник.
Попытки к расправлению компримированного позвонка с помощью давящих пелотов и валиков на сломанный позвонок при функциональном методе лечения приводят к резкому усилению болей в позвоночнике и страданию пострадавших.
Метод функционального лечения предусматривает применение физиотерапии и массажа.
Комплекс лечебной гимнастики состоит обычно из 3-4 периодов возрастающей трудности. Каждый период включает в себя предыдущий и охватывает определенный промежуток времени (10-15 дней).
Функциональный метод требует больших усилий со стороны больного и сознательного отношения к лечебной гимнастике. Часто после стихания болевых ощущений больными нарушается режим, они пытаются встать или сесть. При безуспешности повторных разъяснений и убеждений приходится продолжать лечение наложением экстензионного корсета (в 30% случаев), что удлиняет лечение и ухудшает его результаты.
В последние годы как у нас в стране, так и за рубежом стали применять методику К. Манна, описанную в 1973 г. в журнале Ортопедия, травматология и протезирование [17], заключающуюся в лечении стабильных переломов позвонков активными движениями почти с первых дней после травмы.
Метод постепенной этапной репозиции в сочетании с функциональным методом или иммобилизацией гипсовым корсетом может быть показан и при нестабильных повреждениях, у которых имеются даже переломы дуг и суставных отростков, если у данной группы больных имеются противопоказания к оперативному лечению.
В связи с множеством недостатков у одномоментной репозиции сломанного позвонка А.В.Каплан предложил репозицию выполнять этапами, постепенно увеличивая реклинацию, достигая к 10 дню максимального разгибания с помощью реклинаторов. Такая щадящая методика имеет много поклонников среди травматологов и хирургов.
Считается, что наиболее целесообразно постепенную репозицию выполнять под местной анестезией по Schneck с укладыванием больного лицом вверх на наклонную плоскость и вытяжением за подмышечные области.
Для постепенной репозиции предложено множество различных приспособлений и металлических и резиновых конструкций. Наиболее распространены наборы самодельных плотных валиков из материи размером 40x20 см для максимальной реклинации к 8-10 дню. Такие валики укладываются под область поврежденных позвонков.
Через 15-20 дней после начала лечения, когда в области перелома стихают боли, в дальнейшем лечение можно продолжить различными методами: или накладывается экстензионный корсет на 4-6 месяцев, или лечение осуществляется функциональным методом с пребыванием больного в постели на реклинаторе. Выбор того или иного метода зависит от многих факторов: характера повреждения, возможной переносимости больным избранных методов, а также отношения больного к лечебной физкультуре и гипсовому корсету.
Таким образом, каждый из методов консервативного лечения имеет свои положительные и отрицательные качества, показания и противопоказания. Но ясно видно, что чем тяжелее травма позвоночника (большая степень компрессии тела, повреждение задних костно-связочных структур), тем менее эффективны будут консервативные методы лечения, особенно при нестабильных повреждениях позвоночника. Общий недостаток описанных методов лечения заключается в том, что ни один из них не обеспечивает надежной иммобилизации поврежденного позвонка на весь период заживления перелома при одновременной мобилизации поврежденных отделов позвоночника. Консервативная тактика лечения в таких случаях не оправдывает себя ни клинически, ни экономически по той причине, что после почти годичного консервативного лечения не наступает выздоровления и больной нуждается в смене профессии и продолжении лечения. Даже самое настойчивое и совершенное консервативное лечение компрессионных переломов со снижением переднего отдела тела на 1/3 и более часто оставляют кифотическую деформацию на месте повреждения, имеющую тенденцию к последующему прогрессированию, что приводит к дегенеративно-дистрофическим изменениям в позвоночнике, функциональной нестостоятельности, дискорадикулярному конфликту, а, возможно, и к спинальным расстройствам.
Большое количество застарелых деформаций с развившимися неврологическими осложнениями спустя 1-3-6-12 и более месяцев после травмы, которые нам пришлось оперировать в клинике побуждает обратить более пристальное внимание на определение показаний к оперативному вмешательству в ближайшем периоде.
Показания к операции, выбор объема вмешательства, вида и протяженности фиксации позвоночного столба являются очень важными и зависят от степени повреждения различных структур позвоночника и особенно от степени нестабильности, существующей опасности повреждения структур спинного мозга. Необходимо также учитывать, что связочный аппарат и диски обладают слабой способностью к заживлению, т.е. восстановление функций позвоночника в таких ситуациях маловероятно, и оперативное вмешательство необходимо в большинстве случаев, включая использование спондилодеза.
Более двух десятилетий наблюдается эволюция в представлениях о лечении повреждений грудного и поясничного отделов позвоночника - от сугубо консервативного к оперативному [18].
Результаты хирургического лечения повреждений этой локализации показали повышение вероятности возвращения пациентов к успешной и продуктивной жизни [19-21].
Более вероятно и восстановление функций спинного мозга после оперативного вправления и стабилизации позвоночного столба [22-24].
Как уже было сказано, повышению роли оперативного лечения способствовало развитие диагностического оборудования, что позволило уточнить патоморфологию и степень повреждения структур позвоночника в каждом конкретном случае.
Кроме того, в последние годы разработаны многочисленные системы внутренней и наружной, передней и задней фиксации. Хирургическое лечение имеет два важных преимущества.
Первое - возможность биомеханической коррекции травматической деформации с восстановлением формы позвоночного столба в трех плоскостях, восстановление формы позвоночного канала. Soreff (1977) в обзоре отдаленных результатов консервативного лечения повреждений грудопоясничного отдела позвоночника показал, что на результат имеет большое влияние флексионная деформация, включая компрессию более 40%, кифоз более 23°, снижение высоты межтелового промежутка более 23%, сколиоз более 23° [25].
Второе, оперативное лечение позволяет снизить количество неврологических осложнений, сократить время реабилитации.
Компрессионные переломы со снижением высоты тела позвонка менее чем на 50% и углом кифотической деформации менее 15° являются стабильными к разгибанию, ротации и консервативное лечение в реклинирующем ортезе или гипсовой повязке приносят хорошие результаты.
Переломы со снижением высоты тела позвонка более чем на 50% и углом кифоза более 15-20° являются нестабильными к сгибанию и потенциально к другим видам движений, уже требуют оперативного пособия.
Учитывая целость связочных элементов, как правило достаточно и можно использовать инструментацию, которая может обеспечить дистракцию и противодействовать осевой нагрузке. Например задний спондилодез с использованием дистрактора Харингтона, пластин ХНИИОТ, конструкций с транспедику-лярной фиксацией винтами.
Неплохие результаты приносит и обеспечение межтеловой опоры из переднего доступа.
Взрывные переломы также могут лечиться с использованием реклинирующего корсета, но и в этих случаях, как показали исследования, снижение высоты тела позвонка более 50%, угол кифоза более 20° и сужение позвоночного канала более чем на 30% требуют активной хирургической тактики. Показаны дистракционные системы инструментации. По утверждению R.X. Montesano (1993) в 75% случаев взрывных переломов, ему удалось добиться исправления деформации позвоночника и реконструкции позвоночного канала только за счет задней дистракционной инструментации [11]. У 25% больных, все таки потребовалась дополнительная передняя декомпрессия с формированием межтеловой опоры.
Я.Л. Цивьян был приверженцем передних операций, отмечая особо проникающие переломы тел позвонков. Он считал и аргументировано доказал, что при повреждении межпозвоночного диска и проникновении его фрагментов между отломками тела позвонка достаточной консолидации перелома произойти не может. Это приводит к развитию хронической нестабильности и, как следствие, необходимости оперативного вмешательства. Поэтому без использования частичной резекции тела позвонка с последующим формированием межтеловой опоры на хороший результат рассчитывать не приходится.
Мы имеем большой опыт хирургического лечения взрывных повреждений грудного и поясничного отделов позвоночника с использованием конструкций для задней стабилизации ХНИИОТ, пластинами типа Roy-Camille, конструкциями с транспедикулярной фиксацией стержнями с короткой инструментацией.
Приблизительно в 20% случаев, понадобилась передняя декомпрессия с формированием межтеловой опоры. Наряду с костными ауто- и аллотрансплантатами для этой цели мы использовали имплантаты из пористой и монолитной керамики конструкции ХНИИОТ.
При дистракционных повреждениях с разрушением задних отделов позвоночного столба иногда также возможно консервативное лечение с использованием корсета, но в исключительных случаях.
При разрывах диска, связочного аппарата задних отделов позвоночного столба, передней продольной связки, необходимы оперативные вмешательства с обеспечением как задней стабилизации, так и переднего межтелового спондилодеза.
В некоторых случаях возможен передний спондилодез с последующей фиксацией корсетом в послеоперационном периоде.
Сомнений нет, что в большинстве случаев ротационные повреждения позвоночника нуждаются в оперативном лечении, причем с надежным и полным спондилодезом, так как вероятно смещение в любом направлении и в любое время. Система стабилизации должна противостоять растяжению, компрессии, сдвигу и кручению.
Причинами неудачных исходов оперативного лечения являются неправильная оценка патоморфологии повреждений, неправильный выбор хирургических мероприятий, и нередко, неправильное обращение с инструментами.
Профессор Harms считает, что основной причиной развития посттравматических Деформаций является переоценка возможностей дорсального подхода как такового с его, исключительно дорсальными коррегирующими и стабилизирующими мерами. Кроме того, относительно стабильный компрессионный перелом часто трансформируется в гораздо более нестабильный дистракционный перелом после резекции важных костных и связочных структур.
Литература
1. MAGERL F., АЕBI М., GERTZBEIN S.D. et al. A comprehensive classification of thoracic and lumbal injures // Europ. Spine J. - 1994. - Vol. 3 4- P. 184-201.
2. NICOLL E.A. Fractures of the dorso-lumbar spine //J.BoneJt.Surg. - 1949. - Vol. 31 B. - P. 376.
3. HOLDSWOKTH F.W., CHIR M. Fractures, Dislocations and Fracture-Dislocations of the Spine //J. Bone Jt. Surg. - 1970. - Vol. 52 A. - P. 1534
4. DENIS F. The three column spine and its significance in the classification of acute thoracolumbar spinal injures // Spine. - 1983. - Vol. 8. - P. 817
5. WHITE A.A., PANJABI M. Clinical biomechanics of the spine. - 2 ed. - Philadelphia: J.B. Lippricott, 1990.
6. WHITESIDE Т.Е., SHAH S.J.A. On the management of unstable fractures of the thoracolumbar spine: rationale for use of anterior decompression and fusion and posterior stabilization // Spine - 1976. - Vol. 1. - P. 99.
7. ХВИСЮК Н.И., КОРЖ Н.А., МАКОВОЗ Е.М. Нестабильность позвоночника // Ортопед, травматол. -1984. - 3. - С. 1-7.
8. PEREY О. Fracture of the vertebral end-plate in the lumbar spine // Ada Orthop. Scand. - 1957. - Supp.25.
9. Цивьян Я.Л., РАЛИХ Э.А., МИХАЙЛОВСКИЙ MB. Репаративная регенерация тела сломанного позвонка. - Новосибирск: Наука, 1985. - 183 с.
10. MARNAY Т. Vertebral osteosynthesis // Sauramps medical. - 1993. - P. 186.
11. MANTESANO P.X., BENSON D.K. Thoracolumbar spine fractures // Operative orthopaedics. Ed. M.W. Capman., Philadelphia: J.B. Lipprocott Co. - 1993. - P. 2665-2697.
12. HARMS J., STOLZE P. The indications and principles of correction of posttraumatic deformities // Europ. Spine. - 1992. - Vol. 1. - P. 142-151.
13. DA VIES W.E., MORRIS J.H., HILL V. An analysis of conservation (nonsurgical) management of thoracolumbar fractures and fracture-dislocations with neural damage // J. BoneJt. Surg. - 1980. - Vol. 62 A. -P. 1324.
14. ЮМАШЕВ Г.С., Силин Л.Л. Повреждения тел позвонков, межпозвонковых дисков и связок. - Ташкент: Медицина, 1971. - 228 с.
15. Цивьян Я.Л. Хирургия позвоночника. - Новосибирск, 1993. - 364 с.
16. ЮМАШЕВ Г.С., ЕПИФАНОВ В.А. Оперативная травматология и реабилитация больных с повреждением опорно-двигательного аппарата. - М.: Медицина, 1983. - 383 с.
17. МАНН К. Лечение переломов позвонков активным движением // Ортопед, травматпол. - 1973. - 8. - С.47-49.
18. ACBI M., ETTER CHR., KEHL TH., THALGOTT J. The internal skeletal fixation system. A new treatment of thoracolumbar fractures and other spinal disorders // Clin. Orthop. - 1988. -Vol. 227. - P. 30-43.
19. ANDERSON P.A., CRUTCHER J., KING M., MONTESANO P.X. Spinal canal decompression in thoracolumbar burst fractures treated with posterior distraction rods // J. Orthop. Trauma. - 1989. - Vol. 3. - P. 160.
20. BERNARD T.N., WHITECLOUD T.S. III, RODRIGUEZ R.P., MADDAD R.J. Segmental spinal instrumentation in the management of fractures of the thoracic and lumbar spine // South Med. J. - 1983. - Vol. 76. - P. 1232.
21. Advanced Trauma Life Support Manual. - Chicago: Am. Col. Surg., 1984.
22. BRADFORD D.S., MCBRIDE J. Surgical management of thoracolumbar spine fractures with incomplete neurologic deficits // Clin. Orthop. - 1987. - Vol. 218. - P. 201.
23. BROOM M.J., JACOBS R.R. Current status of internal fixation of thoracolumbar fractures // J. Orthop. Trauma. - 1989. - Vol. 3. - P. 148.
24. BEDBROOK J.M. Stability of spinal fractures and fracture dislocations // Paraplegia. - 1971. - Vol. 9. - P. 23.
25. SOREFF J. Assessment of the late results of traumatic compression fractures of the thoracolumbar vertebral bodies // Thesis, Karolinska Hospital. - Stockholm; Sweden, 1977.
| Назад | Оглавление | Далее |