Медицинская реабилитация
6.2. Правила выполнения мануальной терапии
В связи с тем что патоморфологической основой неврологических проявлений остеохондроза являются дегенеративно-дистрофические изменения в сегментах позвоночного столба, а клинические проявления в значительной мере формируются по рефлекторным механизмам, существенная роль среди реабилитационных мероприятий принадлежит приемам МТ.
На первом плане всегда стоят мышечно-тонические синдромы и в зависимости от давности процесса,— нейродистрофические изменения. В результате таких реакций образуются функциональные блоки, воздействовать на которые позволяют приемы МТ.
Общим требованием для назначения МТ является установление нозологического диагноза заболевания при обязательном рентгенологическом обследовании в целях исключения воспалительных, травматических и опухолевых заболеваний опорно-двигательного аппарата, когда противопоказана МТ. Для диагностики функциональных блокад и нестабильности большое значение имеет динамическая, или функциональная, рентгенография. Снимки проводят в положении сгибания, разгибания, латерофлексии. Межпозвонковый диск снижается в области вогнутости и увеличивается в области выпуклости. Отсутствие этих изменений указывает на остеохондроз, то есть нарушения функции желатинозного ядра или на блокады межпозвонковых суставов. Кроме того, при нестабильности тело вышестоящего позвонка в момент разгибания может смещаться кзади.
При использовании классических приемов МТ частота повторных манипуляций зависит от давности заболевания, длительности обострения, конституциональных особенностей больного, его костно-мышечной системы и типа нервной деятельности. Манипуляции на одном сегменте желательно не повторять чаще одного раза в 3 — 4 дня. Это связано с тем, что каждая манипуляция вызывает микротравматизацию, тогда как мобилизацию можно проводить ежедневно. Нужно стремиться к постепенному восстановлению двигательных функций позвоночного столба, добиваясь при каждой последующей манипуляции улучшения состояния. Необходимо применять наименьшие усилия (с учетом конституциональных особенностей больного, силы и тонуса мышц), но достаточно эффективные и успешные для манипуляции, а также выполнять ее с наименьшей болезненностью.
Силовые манипуляции могут вызывать микротравматизацию мягких тканей и микрокровоизлияние. В период проведения МТ, а также после ее окончания на протяжении 1—1,5 мес не следует назначать горячие ванны и другие интенсивные тепловые процедуры, которые могут вызвать усиление отека тканей и кровоизлияние.
Пробным манипуляциям уделяется большое внимание. После того, как исключены известные противопоказания, врач может установить диагностическую и терапевтическую концепцию, сервильность которой подчеркивается успешным пробным лечением больных. Если отсутствует субъективный и объективный успех пробного лечения, то диагностика заболевания и оценка его должны быть заново обсуждены и отработаны. При пробном лечении больных прежде всего обращают внимание на мышечный дисбаланс и нарушенную механику суставов. Положительная динамика наблюдается при повторном исследовании, зона ирритации качественно и количественно изменяется, хотя миотендинозы при этом имеют большой скрытый период.
При выборе вида лечения больных необходимо учитывать стадию заболевания — острое (1—14 дней) болевое состояние и хроническое (более 30 дней — остаточные явления при интермиттирующем типе хронического течения или нарастание болевого синдрома при прогредиентном). Отрезок времени между 14-м и 30-м днем может быть определен как субхроническая стадия.
Больные со сформировавшимся хроническим болевым синдромом трудно поддаются лечению. Поэтому при острой боли следует ставить задачу полного излечения больного, тогда как при хронической боли в ближайший период реально и доступно только улучшение с определенной компенсацией состояния.
Боль, описываемая пациентом как локальная или распространяющаяся на другие участки, должна из-за возможных слондилогенных и артрогенных связей регистрироваться и анализироваться. Типично иррадиирующая вдоль нервных корешков и периферических нервов боль, в первую очередь, является выражением радикулярной компрессии. Как свидетельствует опыт, больные с острой локальной болью лучше поддаются манипуляции, так как мобилизация сустава (сегмента) до патологической границы движения (доведение до преднапряжения) выполняется легко и способствует выполнению манипуляции.
Пациенты с хронической распространяющейся на другие участки болью (в рамках спондилогенного рефлекторного синдрома) должны лечиться сначала с помощью мобилизации или нейромышечной терапии.
При обнаружении ограничения движения в кинематических цепях имеет значение оценка блокад. Так, жестко выраженное ограничение в большинстве случаев вызывается артрозными (остеохондрозными) изменениями, мягкая остановка — сокращением тонических мышц (рис. 408). В случае известного выраженного положительного симптома Ласега при поясничной грыже, как правило, наблюдается также жесткое ограничение движения. Пациентов с сегментарной гипомобильностью и жестким ограничением без выраженной боли и без выраженных артрозных (остеохондрозных) изменений лечат преимущественно путем мобилизации с импульсом (манипуляцией), а с сегментарной гипомобильностью с мягким ограничением и выражен-
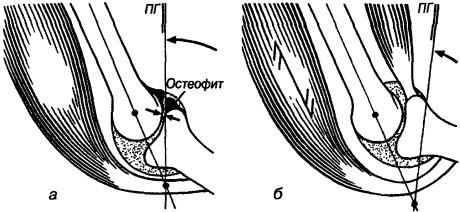
Рис. 408. Виды блокад при исследовании: а — жесткое ограничение движения в суставе, обусловленное артрозными изменениями, 6 — мягкое ограничение движения из-за сокращения тонических мышц; ПГ — патологическая граница движения
ной болью — с помощью мобилизации без импульса или нейро-мышечной терапией.
Силовые воздействия осуществляют дифференцированно с учетом сегмента поражения, его блокирования. Если установлена гипермобильность, мобилизация с импульсом или без него противопоказана. При локальной гипермобильности устраняют функциональную блокаду в ниже или выше расположенном ПДС, а также проводят аутотренинг в изометрическом режиме сокращения мышц соответствующего отдела позвоночного столба. При этом у больных следует лечить мышечный дисбаланс, укреплять естественный мышечный корсет, способствовать разгрузке позвоночного столба.
При безболезненных нарушениях позвоночного столба и суставов конечностей не следует применять мобилизацию. Но если одновременно установлен мышечный дисбаланс, то пациентов нужно побуждать к проведению домашних упражнений (растяжение мышц, автономная мобилизация, изометрическое усилие мышц).
После МТ назначают покой и иммобилизацию позвоночного столба корсетом, исключают физическую нагрузку и резкие движения. Иммобилизация приобретает особый смысл при явлениях нестабильности в ПДС, а манипуляции (как и при гиперодвижности) на пораженном сегменте противопоказаны. При хроническом процессе при умеренно выраженном болевом синдроме. Можно не создавать иммобилизацию, если есть основа-рассчитывать на хороший мышечный корсет. Разгрузка позвоночного столба в зависимости от стадии, остроты и тяжести процесса предусматривает щадящий режим, при котором исключаются определенные усилия, чрезмерные осевые нагрузки позвоночного столба, форсированные резкие движения. Вытяжение позвоночного столба также относится к разгрузке.
Первое воздействие МТ должно проводиться на ключевые (особые функционально значимые) зоны. В одно посещение — одна ключевая зона и одна не ключевая. Мобилизация должна быть безболезненной и осуществляться ежедневно или через день. При необходимости на данный ПДС манипуляцию можно повторять не ранее чем через 3 — 5 дней.
Больной должен получать соответствующую инструкцию по проведению аутомобилизации в свободное от процедур время (гимнастика).
Известно, что межпозвонковый диск, пораженный дегенеративно-дистрофическим процессом, нельзя восстановить до нормы, однако следует стремиться создать условия, благоприятные для репаративных процессов, заканчивающихся фиброзом между телами позвонков, что приводит к их стабилизации с последующим улучшением состояния больного и постепенным уменьшением боли.
Приемы МТ в общем комплексе лечебно-реабилитационных мероприятий направлены на устранение характерных для вертеброгенных поражений функциональных нарушений, на развитие компенсаторных саногенетических механизмов и коррекцию двигательного стереотипа при его неоптимапьности и постуральном дисбалансе мышц.
На основа вышесказанного строится тактика мануального лечения, которое должно быть обоснованным, дифференцированным и использоваться с другими методами лечения, в том числе и с санаторно-курортными (природными и преформированными). МТ рекомендуется назначать после лечебных ванн, грязевых аппликаций, массажа, акупунктуры.
На этапе реконвалесценции применяют преимущественно те методы и способы, которые в комплексном действии дают выраженный саногенетический эффект, стимулируя реституционно-регенеративные процессы (грязелечение, биостимуляторы, лечебные ванны и другие физические методы, активно стимулирующие обмен веществ, трофику). Однако наибольшее значение приобретают методы усиления компенсаторных механизмов (ЛФК, специальные двигательные режимы, аутогенная релаксация, аутомобилизация, коррекция неоптимального двигательного стереотипа), которые обеспечивают достижение оптимальных возможностей выполнения трудовых и бытовых функций и обязанностей.
В ходе дальнейшего длительного наблюдения за больным актуально применение физических факторов для оздоровления организма. Применяя курортное лечение, можно получить результат практически полной ремиссии, рекомендуя больному определенные нагрузочные ограничения на работе и в быту (статодинамические профилактические мероприятия).
В современной литературе часто подчеркивается несоответствие между выраженностью остеохондроза и его клиническими проявлениями. Это означает, что лечение больных, направленное на ликвидацию или уменьшение остеохондроза, не может быть обоснованным и соответственно давать клинический эффект. Главная задача при лечении больных с вертеброгенными синдромами состоит именно в ликвидации болевого синдрома с помощью патогенетически и саногенетически обоснованной терапии.
| Назад | Оглавление | Далее |