Медицинская реабилитация
2.11. Мануальная диагностика шейного отдела
В шейном отделе рассматривается три уровня: верхний — краниовертебральная область и позвоночный сегмент С|_и (суставы головы), средний — сегменты Сц—щ, Сщ________iv. Civ—у, нижний — Cy_vi, Cvi_vii. Суп_Thi- Шейные позвонки имеют небольшое тело, раздваивающийся на конце остистый отросток, поперечные отростки, пронизанные отверстиями для позвоночной артерии и верхнелатеральные гребешки (крючкообразные отростки) для суставов Лушки. Последние увеличивают латеральную стабильность, позволяя свободу движений между позвонками. Остистые отростки нарастают в длине в каудальном направлении. Атлант (С|) и аксис (Си) имеют другое строение. Атлант состоит из передней и задней дуг, соединенных латеральными массами (рис. 175, а). Си (рис. 175, б) имеет спереди зубовидный отросток, который прилежит к внутренней поверхности передней дуги
Рис. 174. Исследование 1 ребра
атланта, и удерживаемый на месте поперечной связкой. Между С| и Си (как и между атлантом и затылочной костью) нет дисков. Они связаны по срединной линии непарным и парными латеральными синовиальными суставами.
Срединный сустав имеет две синовиальные полости: одна — между зубовидным отростком и передней дугой атланта и вторая — между зубом и поперечной связкой (рис. 176).
Наклон поверхности суставов средней и нижней части шейных позвонков составляет около 45° по отношению к горизонтальной плоскости, при этом нижние сегменты более вертикальны. Возможные движения в отдельном сегменте могут характеризоваться как комбиниро-
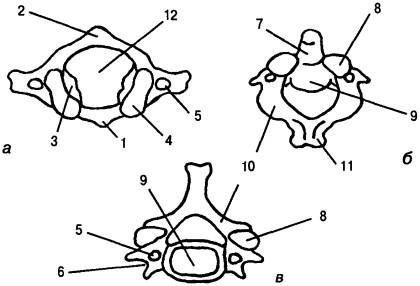
Рис. 175. Строение шейных позвонков: а — атлант, б — аксис, в — форма остальных шейных позвонков; 1 — передняя дуга, 2 — задняя дуга, 3 — боковые массы, 4 — суставная ямка, 5 — отверстие в поперечном отростке, 6 — поперечный отросток, 7 — зубовидный отросток, 8 — суставная поверхность, 9 — тело позвонка, 10 — дуга позвонка, 11 — остистый отросток, 12 — позвонковое отверстие
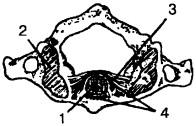
Рис. 176. Срединный сустав между аксисом и атлантом: 1 — зубовидный отросток, 2 — верхняя суставная поверхность на латеральной массе, 3 — поперечная связка, 4 — срединные суставные полости (передняя и задняя)
ванные трансляторно-ангулярные движения вокруг соответствующей оси трехмерной системы координат. В шейном отделе отмечены сопутствующие движения при наклонах в стороны и вращениях (как при движениях в суставах головы и грудном отделе), имеющие важное клиническое значение для оценки функционального состояния шейных сегментов. При наклонах головы в сторону костный ствол двигается в сторону выпуклости: при наклоне влево — вправо и наоборот. В шейном отделе круговые вращения вокруг оси Z (сагиттальной оси) сопровождаются круговым вращением вокруг оси Y (вертикальной оси) и наоборот: ротация сопровождается латерофлексией. Следовательно, если позвонки в положении сгибания (разгибания) в норме ориентированы строго в сагиттальной плоскости, то наклоны в одну сторону сопровождаются круговыми вращения-

Рис. 177. Сопутствующие ротационные движения шейных позвонков при наклонах головы в сторону: а — наклон влево, б — срединное положение, в — наклон вправо
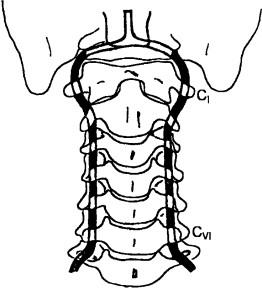
Рис. 178. Схема расположения позвоночных артерий
ми в ту же самую сторону (рис. 177). Круговые вращения шейных позвонков, связанные с наклонами в стороны, измерены и составляют при оси Си 2“ круговых вращений на 3° наклона в сторону, а при оси СЧ/ц — 1° круговых движений на 7,5° наклона в сторону.
Для шейного отдела большое значение имеет наличие позвоночных артерий, являющихся ветвями первого отдела подключичной артерии (то есть до входа в пространство между передней и средней лестничной мышцами). Эти артерии поднимаются кверху сначала между передней лестничной и длинной мышцами шеи, а затем — через отверстия поперечных отростков шейных позвонков, начиная с Cvi и заканчивая Q (рис. 178). Выйдя из отверстия в поперечном отростке атланта, артерия делает несколько изгибов — вначале переходит из вертикального хода в горизонтальный, ложась на одноименную борозду задней дуги и поворачиваясь при этом медиально чуть кзади, а затем, поворачиваясь в направлении медиально и кпереди, прободает заднюю атлантозатылочную перепонку и твердую мозговую оболочку и, повернув кверху, через большое затылочное отверстие попадает в заднюю черепную ямку. В полости черепа обе артерии сходятся, сливаясь в одну непарную основную артерию. На своем пути позвоночные артерии отдают мелкие ветви к мышцам, спинному мозгу и твердой мозговой оболочке задней черепной ямки, а также крупные ветви к спинному мозгу и мозжечку. Позвоночная артерия, проходящая параллельно стволу общей сонной артерии и участвующая наряду с ней в кровоснабжении головного мозга, является коллатеральным сосудом для головы и шеи. Не останавливаясь детально на особенностях мозгового кровообращения, заметим, что кровоснабжение между каротидной и позвоночной системами распределяется таким образом: внутренняя сонная артерия питает кровью лобные и теменно-височные отделы головного мозга, тогда как позвоночные артерии снабжают кровью затылочные, височно-базальные отделы его полушарий и ствол, где находятся жизненно важные центры.
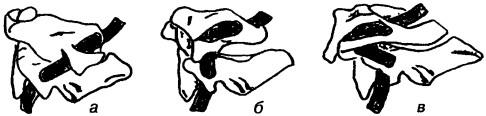
Рис. 179. Перемещение левой позвоночной артерии во время ротации в атлантоосевом суставе: а — поворот влево, б — исходное нейтральное положение, в — поворот вправо
При исследовании влияния движений в суставах краниоцервикального перехода на кровоток в позвоночных артериях установлено, что такие движения головы, как форсированные повороты, сопровождаются сдавливанием позвоночной артерии вплоть до полного ее пережатия с одной стороны при одновременном компенсаторном расширении другого одноименного сосуда. Сдавление происходит на противоположной стороне от направления поворота за счет натяжения артерии как тетивы лука между атлантом и затылочной костью с одной стороны и аксисом — с другой (рис. 179). Этому во многом способствуют изгибы позвоночной артерии. Отмечено также сдавление артерий между задней дужкой атланта и чешуей затылочной кости при запрокидывании головы.
Результаты клинических наблюдений показали возможность возникновения при резких поворотах и запрокидывании головы кратковременных, а иногда и стойких стволовых симптомов. Частое нарушение кровообращения в вертебробазилярной системе объясняется тем, что сосуды, образующие указанную систему, кровоснабжают жизненно важные и легко ранимые отделы головного мозга, а их функция тесно связана с биомеханикой шеи и краниоцервикальной области.
Существует методика оценки относительной подвижности в шейном отделе путем измерения портняжной лентой расстояния между общепринятыми выраженными топографически костными точками в исходном положении и после выполнения исследуемого максимального движения. В этом случае определить норму не удается, так как возможны довольно большие индивидуальные особенности. Необходимо четко фиксировать методику измерения, чтобы воспроизвести ее при следующем обследовании. Сравнение исходных и контрольных результатов позволяет оценить положительный результат МТ.
Исследование сгибания и разгибания в сагиттальной плоскости. В положении больного свободно сидя со взглядом, направленным прямо, определяют расстояние от затылочного бугра до остис-
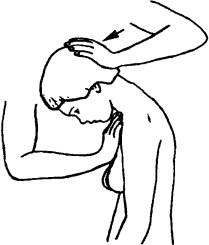
Рис. 180. Исследование пассивной подвижности при сгибании
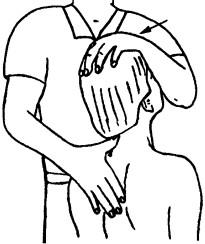
Рис. 181. Исследование пассивной подвижности при разгибании
того отростка Cvn. При максимальном сгибании шеи вперед это расстояние в среднем увеличивается на 5 см, а при движении в противоположную сторону — уменьшается на 6 см. Аналогично можно измерять расстояние методу подбородком и яремной ямкой.
Исследование боковых наклонов во фронтальной плоскости. Измеряют расстояние от сосцевидного отростка височной кости или от мочки ушной раковины до акромиального отростка лопатки в том же положении, а также после выполнения наклонов во фронтальной плоскости (без компонента вращения). Разница в сантиметрах является мерой подвижности данного отдела позвоночного столба.
Исследование вращательных движений в горизонтальной плоскости. Измеряют расстояние от акромиального отростка лопатки до самой низкой точки подбородка в исходной позиции, а затем после выполнения движения. В среднем это расстояние увеличивается на 6 см.
После исследования активных движений переходят к обследованию общей пассивной подвижности шейного отдела. Для этого больного усаживают на кушетку или стул. Врач располагается сбоку или сзади. Затем проводят диагностику во всех направлениях: сгибании и разгибании, в боковом наклоне и ротации.
Исследование пассивных движений в сгибании. Больной сидит расслабившись, врач сбоку. Одной рукой врач фиксирует грудину больного, а другой — затылок. Надавливая на затылок, осуществляют пассивное сгибание (подбородок упирается в рукоятку грудины; рис. 180).
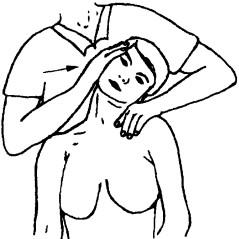
Рис. 182. Исследование пассивной подвижности при латерофлексии (1-й вариант)
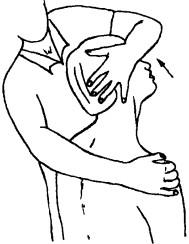
Рис. 183. Исследование пассивной подвижности при латерофлексии (2-й вариант)
Исследование пассивных движений при разгибании. Больной сидит, врач сбоку. Одной рукой врач фиксирует шейно-грудной переход, а другой — лоб. Надавливая на лоб, осуществляют пассивное разгибание (рис. 181).
Исследование пассивных движений в латерофлексии. Больной сидит, врач находится сзади него. Одной рукой, как «вилкой», врач фиксирует шейно-грудной переход (ладонь лежит на надплечье, большой палец упирается сбоку на остистый отросток Thi; рис. 182). Полученный объем подвижности и болезненность при этом сравнивают, обследуя обе стороны. Можно вместо описанной фиксации применить другой вариант: плечевой сустав фиксируется сверху рукой одноименной стороны, а другая рука захватывает голову сверху и сбоку (с противоположной боковой стороны головы) и тянет ее в свою сторону (рис. 183). Важно в обеих случаях исключить ротацию головы. Во время латерофлексии возникает ротация аксиса в сторону бокового сгибания. При этом остистый отросток аксиса будет отклоняться в сторону, противоположную наклону. Наиболее часто ограничиваются ротация и латерофлексия.
Исследование пассивной ротации вначале проводят в вертикальном (нейтральном) положении. Врач, стоя сзади больного, кистью одной руки фиксирует темя, локоть устанавливает на плечевой сустав, тогда как пальцы другой руки захватывают подбородок, осуществляется ротация в сторону фиксирующей руки, а затем в другую сторону (рис. 184). Сравнивают объем движе-

Рис. 184. Исследование пассивной ротации в нейтральном положении
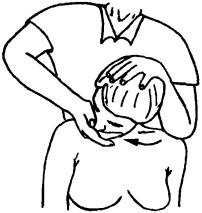
Рис. 185. Исследование пассивной ротации при максимальном наклоне головы вперед
ний поворотов шейного отдела позвоночного столба в обе стороны. В норме угол ротации составляет 90' в каждую сторону. При таком движении ротацию осуществляет преимущественно среднешейный отдел.
Затем исследуют пассивную ротацию головы при максимальном наклоне вперед (рис. 185). В таком положении тест будет характеризовать преимущественно функцию краниоцервикального перехода (сегмента Сщ). Нормой этого движения является угол 45' в каждую сторону. Ограничение ротации ниже Си проявлегся мало, тогда как блокада краниоцервикального перехода (суставов головы) обнаруживается отчетливо, так как не может в полной мере быть компенсированным нижележащим отделом. Поэтому выраженное ограничение ротации свидетельствует о блокированном атлантоосевом суставе, а небольшое ограничение движения говорит об атлантозатылочном блоке.
Исследование пассивной ротации головы в положении разогнутой шеи. Пациент сидит выпрямившись, врач обхватывает

Рис. 186. Исследование пассивной ротации в положении разогнутой шеи
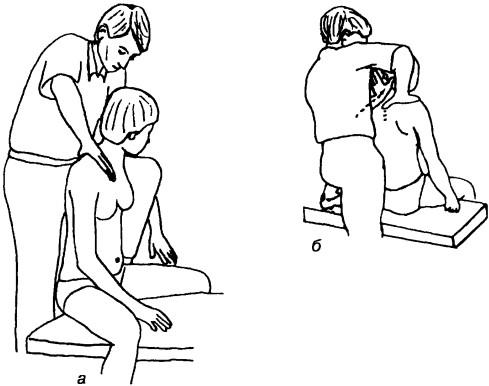
Рис. 187. Исследование латерального пружинения шейно-грудного перехода: а — вид сбоку, б — вид сзади
его голову обеими руками в теменной области и осуществляет разгибание. При этом суставы головы замыкаются и дальнейшее их движение исключается. Производят пассивную ротацию головы с сопутствующим наклоном в ту же сторону (рис. 186).
Ротация в положении разгибания шеи возможна только в сегментах нижнешейного отдела и шейногрудного перехода, в норме она составляет 60° в каждую сторону.
Таким образом, существует общее правило: чем каудальнее расположен сегмент, тем более выраженное разгибание необходимо придать шее для его мобилизации, а чем краниальнее сегмент, тем в более согнутое положение располагают шейный отдел.
Исследование латерального пружинения шейно-грудного перехода. Больной сидит, врач стоит сзади него. Большим пальцем одной руки врач оказывает давление сбоку на нижний остистый отросток, а запястьем другой руки фиксирует с противоположной стороны верхний позвонок сегмента. Голова больного при этом должна быть слегка повернутой в сторону и разогнутой. Надавливая на верхний позвонок кистью латерально и кпереди, проводят мобилизующее движение (рис. 187).
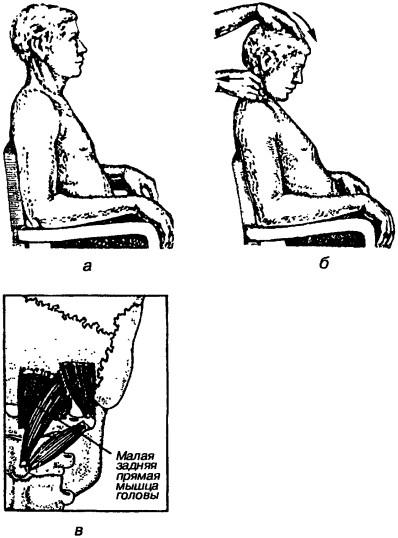
Рис. 188. Проба на выявления укорочения глубоких разгибателей головы: а — исходное нейтральное положение (положение покоя), б— проведение пробы (сгибание головы в атлантозатылочном суставе растягивает мышцы-разгибатели), в — схема коротких мышц затылка: наиболее сильно подвергается растяжению малая задняя прямая мышца головы (интенсивно окрашена), частично — большая задняя прямая и верхняя косая мышцы головы (менее интенсивно окрашены)
При исследовании подвижности в суставах головы необходимо учитывать участие в затормаживании движений за счет укороченных, напряженных глубоких заднешейных мышц в области задней дуги атланта. Выявление ограничения подвижности черепа относительно верхних шейных позвонков проводится в положении сидя.
При стабилизации шейного отдела ограниченность подвижности определяется по раннему движению между шейными позвонками ниже атлантоосевого сустава (Дж. Г. Тревелл, Д. Г. Симонс, 1989). При проведении пробы на пассивное сгибание врач одной рукой фиксирует средний отдел шеи, чтобы определить, на каком уровне
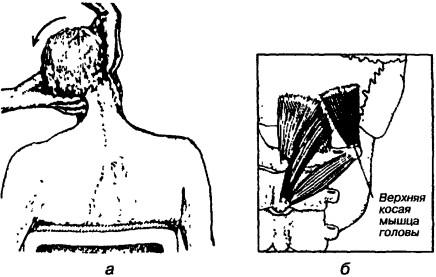
Рис. 189. Проба на выявление укорочения мышц, участвующих в наклоне головы в атлантозатылочном суставе: а — выполнение пробы, б — схема коротких мышц затылка: наиболее растягивается верхняя косая мышца головы (интенсивно окрашена) и менее большая задняя прямая мышца головы
позвоночного столба происходит сгибание в момент, когда другая рука, расположенная на темени, осуществляет сгибание позвоночного столба (рис. 188). Такое движение приводит к растяжению мышц-разгибателей. Проба на пассивный наклон в сторону осуществляется с помощью обхватывания головы с боков так, чтобы большие пальцы находились на темени, остальные — на шее ниже сосцевидного отростка. Во время движения в сторону происходит растяжение мышц, участвующих в наклоне головы в атлантозатылочном суставе в противоположную сторону, пальцы врача отмечают включение сегментов в латерофлексию (рис. 189). Затем проводят пробу, во время которой осуществляется пассивное вращение головы с наклоном вперед, и растягиванием мышц, участвующих в запрокидывании и повороте головы (рис. 190).
Исследование функционального состояния поперечного отростка атланта (сегмент Co-i). В положении больного сидя проводят обследование окончания ротации атланта при вращении головы. Одной рукой, взявшись за подбородок больного, врач производит вращение головы, а указательным пальцем другой руки (за мочкой уха) проверяет амплитуду движения и упругость поперечного отростка по отношению к сосцевидному отростку, сравнивая данные с обеих сторон (рис. 191).

Рис. 190. Проба на выявление укорочения мышц, участвующих в запрокидывании и повороте головы: а — выполнение пробы (пробное диагональное растяжение мышц), б — схема коротких мышц затылка: наиболее растягиваются большая задняя прямая и нижняя косая мышцы головы
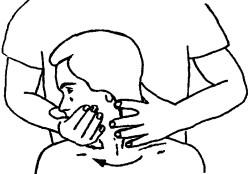
Рис. 191. Исследование функцио нального состояния поперечного отростка атланта
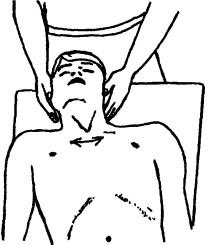
Рис. 192. Исследование трансляторных движений в атлантозатылочном суставе
Исследование трансляторных движений в сегменте Co-i при пассивных наклонах головы (в виде кивательных движений). Больной лежит на спине. Обязательным условием является выпрямленное положение шеи, благодаря чему движение осуществляется только на уровне верхнешейных суставов. Врач, стоя у головного конца кушетки, обеими руками фиксирует голову больного с двух сторон в теменно-височных областях, а подушечки указательных или средних пальцев его находятся за мочками ушей между поперечными отростками атланта и сосцевидными отростками, осуществляя смещение головы поочередно латерально, во время чего происходит увеличение расстояния между поперечным и сосцевидным отростками на стороне смещения и сужения промежутка с легким латеральным смещением поперечного отростка на противоположной стороне (рис. 192). Объем смещений (пружинения) с изменением промежутков между поперечным и сосцевидным отростками, а также болезненность будут характеризовать функцию. При перемещении подушечек пальцев между поперечными отростками атланта и аксиса врач исследует трансляторные движения в сегменте С|_ц.
Исследование пассивного наклона в сторону в сегменте Со_/ при максимальной ротации («кив»). Больной лежит на спине со свешенной за край кушетки головой. Это положение обеспечивает достаточное расслабление мышц шеи. Врач стоит возле головного конца кушетки. Голова пациента максимально ротирована в сторону и лежит на руке врача. Другой рукой, расположенной как «вилка» над мочкой уха в области проекции первого головного двигательного сегмента (большой палец находится на отрезке нижней челюсти, остальные пальцы располагаются на чешуе затылочной кости), врач проводит движение вокруг мнимой оси, проведенной через кончик носа и большой бугор затылочной кости. В это время верхняя рука пациента направляет свое усилие как бы на основание черепа, а нижняя подтягивает фиксированную часть черепа снизу-вверх. Объем движений во время выполнения пробы в норме незначительный и характеризуется как пружинение (рис. 193).
Исследование пассивного наклона вперед в сегменте Co-i («предкив»). Больной лежит на спине на кушетке, голова наклонена чуть-чуть вперед; врач большим и указательным пальцами одной руки как «вилкой» обхватывает снизу заднюю дугу атланта с упором запястья на край кушетки. Другой рукой он оказывает давление на лоб больного каудально, вызывая необходимое движение (рис. 194).
Исследование пассивного наклона назад в сегменте Co-i («за-кив»). Больной лежит на спине, голова немного наклонена назад; врач большим и указательным пальцами одной руки, как
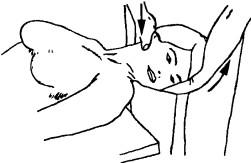
Рис. 193. Исследование пассивного наклона в сторону в сегменте С0_| при максимальной ротации (“кив”)
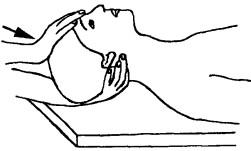
Рис. 194. Исследование пассивного наклона вперед в сегменте пассивного наклона вперед
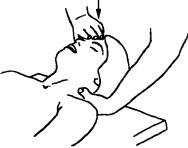
Рис. 195. Исследование пассивного наклона назад в сегменте С0_| (“закив”)
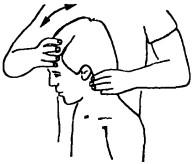
Рис. 196. Исследование в положении сидя С0_, (“предкив”) и назад в сегменте С0_,
«вилкой», обхватывает снизу заднюю дугу атланта с упором запястья на край кушетки, другой оказывает давление на лоб больного вниз (рис. 195). Исследование наклона вперед и назад можно проводить в положении сидя (рис. 196).
Среди пассивных движений атлантозатылочного сустава в направлении сгибания, разгибания и латерофлексии наиболее часто ограничивается «кив».
Исследование латерофлексии в сегменте Co-i («кив» в нейтральном положении) показано на рис. 197. Тест аналогичен исследованию трансляторных движений, но отличается направлением. Таким же образом производят исследование бокового наклона в сторону в сегменте С|_ц. Больной лежит на спине, подушечки указательных пальцев врача упираются в верхнебоковой край поперечных отростков Сц и одновременно накрывают поперечный отросток атланта. «Кив» С|_ц выполняется вокруг мнимой оси, идущей через кончик носа при сохранении постоянной оси шеи. Осуществляя движение, врач в норме ощущает, как поперечный отросток аксиса «прячется» под поперечный отросток атланта («уходит» из-под указательного пальца) на стороне наклона. На противоположной стороне происходит расширение промежутка между поперечными отростками. Отсутствие этого феномена указывает на блокаду сегмента.
Исследование функционального состояния остистого отростка Сц (в ротации). Больной сидит, голова немного наклонена вперед; врач стоит сзади него, положив указательный палец одной руки на остистый отросток Сц или захватив его с боков большим и указательным пальцами, другой рукой, находящейся на темени пациента, делает вращательные движения в стороны. В норме остистый отросток Сц сразу не включается в движение, а как бы запаздывает за движением, то есть, исчерпав ротацию сегмента С|_ц, следующий по порядку сегмент Сц_щ приходит в движение (ротируется позвонок Сц), что проявляется отклонением остистого отростка аксиса в противоположную сторону (рис. 198). В случае блокады сегмента С|_ц отмечается почти одновременная ротация аксиса. при повороте головы. На стороне ротации происходит натяжение крыловидной связки (рис. 199), тогда как с другой стороны ее натяжение ослабевает.
Исследование функционального состояния остистого отростка Сц (в латерофлексии). Больной сидит, голова его немного наклонена вперед; врач стоит сзади больного, положив указательный палец одной руки на остистый отросток Сц или захватив его с боков большим и указательным пальцами, другой рукой, находящейся на темени пациента, делает боковые наклоны в стороны. В норме за счет сопутствующей ротации аксиса в сторону латерофлексии отмечается отклонение остистого отростка аксиса в противоположном направлении (рис. 200). При блокаде сегмента С|_и остистый отросток остается неподвижным, то есть нарушается синхронность движений вправо и влево.
Исследование дорсального смещения шейных позвонков. Больной сидит, врач стоит сбоку, обхватывает его голову одной рукой так, чтобы подбородок находился в локтевом сгибе, а кисть захватывала затылок. Большим и указательным пальцами другой руки (как «вилкой») врач обхватывает дугу нижележащего позвонка обследуемого сегмента, тогда как ульнарный край запястья и мизинец фиксируют дугу вышележащего позвонка (рис. 201). В шейно-грудном переходе со стороны нижнего позвонка фиксируется только остистый отросток, а в локтевом сгибе врача располагается лоб пациента (голова больного согнута).
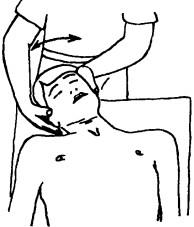
Рис. 197. Исследование лвте-рофлексии в сегменте С0_,
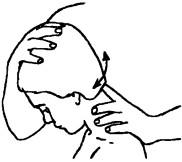
Рис. 198. Исследование функционального состояния остистого отростка См в ротации
Рис. 199. Натяжение крыловидной связки на стороне ротации в атлантоосевом суставе
Осуществив фиксацию аналогичным образом, но изменив направление смещения, можно обследовать латеро-латерапьные смещения шейных сегментов.
Исследование посегментной пассивной подвижности в сгибании -разгибании. Больной сидит, врач находится сбоку. Одной Рукой врач фиксирует темя, а пальцы другой кладет сегментарно на три соседних остистых отростка сразу двух сегментов. Во время пассивного сгибания-разгибания определяется объем
Рис. 200. Сопутствующее ротационное движение аксиса при исследовании функционального состояния остистого отростка С" в латерофлексии связки на стороне ротации)
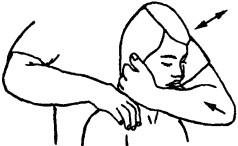
Рис. 201. Исследование дорсального и латерального смещения шейных позвонков по отношению к каудально расположенному соседнему позвонку натяжение крыловидной
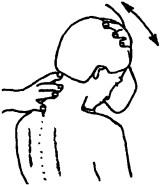
Рис. 202. Исследование пассивной подвижности шейных сегментов в сгибании - разгибании
движений каждого отростка, а также их подвижность по отношению друг к другу (рис. 202).
Иногда трудно установить, к какому позвонку относятся пропал ьпированные остистые отростки нижнешейного отдела (Cyi, Суп).
Отличительной особенностью является то, что остистый отросток Суп по отношению к Th| при сгибании-разгибании не сдвигается вперед, а только расширяется межостистый промежуток, тогда как Су| при разгибании осуществляет трансляторный сдвиг кпереди.
Исследование посегментной пассивной ротации. Больной сидит выпрямившись, 4 пальца пальпирующей руки врач кладет
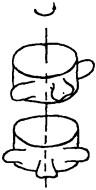
Рис. 203. Ротация вышележащего позвонка по отношению к нижележащему с соответственным изменением положения отростков
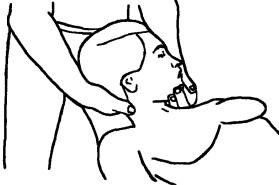
Рис. 204. Исследование пассивной ротации шейных сегментов в положении лежа
на остистые отростки. Свободной рукой фиксирует темя головы и проводит пассивную ротацию в обе стороны. Пальпирующие пальцы отмечают амплитуду движений отдельных остистых отростков. Так как ротация на отдельных уровнях сегментов не достигает большой величины, то, соответственно, и путь определенного остистого отростка при повороте позвонка невелик (рис. 203).
Исследование посегментной пассивной ротации в положении лежа. Пациент лежит, голова свешена с кушетки. Врач, поддерживая его голову своим корпусом, может боковым движением наклонить ее в сторону или сгибанием и разгибанием колен согнуть или разогнуть шею. Затем, стоя у изголовья, кладет голову больного на свои предплечья и одной рукой за подбородок поворачивает ее в сторону необходимой ротации, в то время как большой и остальные пальцы другой руки для определения локализации блокады пальпируют сзади поперечные отростки в направлении ротации. Движения обеих рук — синхронные. Исследование ротации в положении лежа из-за отсутствия мышечного напряжения более удобно, хотя при этом будут недоступны верхние грудные позвонки. Для большей ясности голову больного перед ротацией следует немного наклонить в противоположную сторону и по мере исследования более каудально расположенных сегментов слегка ее приподнять (Рис. 204).
Исследование посегментной пассивной подвижности в ла-ТеР°флексии. Больной находится в таком же положении, как и

Рис. 205. Исследование пассивной подвижности в средне- и нижнешейном отделе при латерофлексии: а — вид с одной стороны (сторона мобилизации), б — вид с противоположной стороны
при исследовании ротации лежа, плечи на краю кушетки, а голова касается бедра врача. Радиальный край указательного пальца одной руки врача расположен на поперечном отростке нижележащего позвонка, дистальная фаланга — на его суставном и остистом отростке сбоку и сзади. Другой рукой врач захватывает голову больного с противоположной стороны и осуществляет боковой наклон. Наклоняя затылок в сторону, определяют подвижность в каждом отдельном средне- и нижнешейном сегментах. Во время выполнения латерофлексии следует слегка поворачивать голову больного в противоположную сторону и, по мере продвижения исследования в сторону каудально расположенных сегментов, приподнимать (для сгибания шеи; рис. 205).
Исследование сопутствующих движений при наклонах в сторону. Больной сидит, врач находится сбоку него. Пальпирующие пальцы врача лежат на остистых отростках, а свободной рукой он делает пассивные наклоны головы больного в стороны. Остистые отростки при этом двигаются в сторону конвексии. Сопутствующие движения, то есть амплитуда сдвигания остистых отростков при ротации позвонков в верхних сегментах больше, чем в нижних.
Исследование пассивных движений шейных сегментов в положении лежа на боку. Больной лежит на кушетке на боку. Врач, стоя сбоку у края кушетки лицом к пациенту, кладет его голову на свое предплечье и прижимает лоб к своей груди. Радиальный край кисти и мизинец руки, которая держит голову, располагают на дугу верхнего позвонка обследуемого сегмента. При этом есть возможность приподнимать голову (латеральное движение), передвигать ее к себе (вентрально) или от себя (дорсально). Другая рука врача большим пальцем фиксирует сверху остистый отросток нижележащего позвонка (рис. 206). Таким
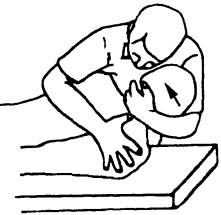
Рис. 206. Мобилизация шейно-грудного перехода в положении лежа на боку
приемом можно проводить мобилизацию Cv—-Thui сегментов (шейно-грудного перехода).
Пальпацию шейного отдела рекомендуют проводить также в положениях сидя и лежа. При пальпации обращают внимание на напряжение мышц в заднешейных мышцах. Между мочкой уха и сосцевидным отростком пальпируется поперечный отросток атланта, болезненность которого будет свидетельствовать об атлантозатылочном блоке. Затем при легкой флексии шеи пальпируют поперечные отростки остальных шейных позвонков, межпозвонковые суставы и остистые отростки. При этом обращают внимание не только на болезненность, но и на симметричность отростков и суставов, срединное положение остистых отростков, наличие локальных болезненных мышечных гипертонусов.
Функциональное исследование двигательной системы и особенно шейного отдела позвоночного столба требует от врача мягкого, безболезненного, минимального по силе, но достаточного для тестирования воздействия. Это необходимо не только для того, чтобы не навредить больному, но чтобы избежать неправильной оценки состояния позвоночного столба и суставов. Грубое, причиняющее боль тестирование может вызвать реакцию сопротивления больного пассивным движениям, а это приведет к ошибочной диагностике блокирования, тогда как обследуемый сегмент может иметь нормальную подвижность или даже быть гипермобильным. Необходимо также добиваться полной релаксации больного, так как активное его участие в проведении диагностического приема будет мешать правильной оценке состояния пассивной подвижности. Эти условия создают определенные трудности в проведении мануальной диагностики, игнорировать которые невозможно. Только повседневная практика с применением теоретических знаний, привязанных к конкретному больному, обеспечивает действительный успех данного метода в комплексном лечении больных с вертеброневрологической патологией.
| Назад | Оглавление | Далее |