Медицинская реабилитация
Глава 2. Методика мануального обследования
2.1. Общая схема мануального обследования
Важным этапом МТ является диагностический процесс. Обследование больных с вертеброгенными неврологическими синдромами обязательно включает следующие составные элементы: а) сбор жалоб и анамнеза, общий осмотр; б) исследование неврологического статуса; в) изучение мышечной системы (силы и тонического напряжения мышц); пальпацию сегментов и суставов; г) исследование статики; д) изучение простых активных движений и более сложных форм двигательного стереотипа; е) исследование пассивных движений.
Больных обследуют чаще всего в связи с жалобами на боль в спине, ограничения движений и деформации позвоночного столба. Выяснение жалоб в первую очередь будет касаться локализации боли (вертебральная, экстравертебральная) и уточнения ее характера: острая, стреляющая, тупая, ноющая, жгучая, зудящая, ломящая, постоянная, периодическая. Причем необходимо точно убедиться в локализации болевого синдрома. Локализация со слов больного (например, «плечо» или «бедро») может не соответствовать действительности. Следует попросить пациента указать место максимальной болезненности и очертить площадь ее распространения. Экстравертебрапьный болевой синдром может быть самостоятельным или иррадиирующим. Важно определить, в каком положении появляется или усиливается боль (в покое, при статической нагрузке или движении) и существуют ли позы, приводящие к ее ослаблению или исчезновению. Устанавливают степень выраженности болевого синдрома.
Качественная характеристика боли в целом мало информативна, за исключением острой стреляющей боли с иррадиацией, характерной для ущемления корешка.
Для понимания характера боли необходимо отмечать факторы, усиливающие или уменьшающие ее. Боль, связанная с движением сустава, указывает на ее механический характер, особенно, если она усиливается при функциональной нагрузке и быстро уменьшается после ее окончания. Боль в покое или боль более сильная в начале движения, чем в конце, свидетельствует о выраженном воспалительном компоненте. Ночная боль является тяжелым изматывающим больного симптомом. Она отражает внутрикостную гипертензию и сопровождает такие патологические состояния, как аваскулярный некроз или коллапс костной ткани в районе выраженной артропатии. Постоянная (днем и ночью) «костная боль» характерна для метастазов опухолей.
При сборе жалоб выясняют наличие парестезий и онемения (постоянные, периодические, при каких движениях усиливаются), двигательных нарушений (параличей, парезов), вегетативных расстройств (наличие чувства жара или похолодания в пораженной конечности, судорог мышц), расстройств функции тазовых органов.
Из анамнеза устанавливают начало и предшествующие провоцирующие факторы (когда и при каких условиях возникли впервые) проявления болезни. Определяют, какие факторы облегчают или утяжеляют состояние. Выясняют длительность первого и последующего обострений, их частоту, использованные лечебные методы, эффективность лечения и продолжительность ремиссий, а также профессию, характер работы и рабочие позы, особенности микроклимата на производстве, перенесенные травмы опорно двигательного аппарата и спондилиты, наследственную предрасположенность к заболеванию. Необходимы сведения о временной и стойкой утрате трудоспособности, перемене профессии и вида труда в связи с заболеванием. Уточняют рост и массу тела.
Общий осмотр больного проводят в положении стоя, сидя и лежа, в покое и при движении. Больной должен быть обнажен. Выявляют патологические изменения на коже (гиперемия, отек, кожная сыпь, опухоль и др.). Расширенная подкожная венозная сосудистая сеть свидетельствует о венозном застое, приведшем к болевому синдрому. При этом важно уточнить у больного наличие таких сопутствующих заболеваний, как варикозное расширение вен голеней, тромбофлебит и геморрой. Признаки дизрафии у больного — асимметрия сосков молочной железы, добавочные рудиментарные соски, раздвоенные подбородок и кончик языка, высокое нёбо, неправильные ряды зубов, диспластическое строение лица, ушей, необычная форма черепа, шестипалость, избирательный гипертрихоз в области поясницы — могут свидетельствовать о возможных аномалиях в развитии и позвоночного столба.
При внешнем осмотре прежде всего обращают внимание на нарушение формы тела, положение конечностей (активное, пассивное и вынужденное), выраженность и симметричность кожных складок, контуры суставов и выраженность мышечных валиков (визуальная оценка состояния трофики мышц и ее изменений — гипертрофии, гипотрофии и атрофии).
Благоприятным симптомом является активное положение туловища и конечностей, указывающее на отсутствие грубых функциональных нарушений в поврежденном органе. Пассивное положение больного говорит о тяжести заболевания (повреждения). Оно возникает при параличах, переломах, синдроме раздавливания. Вынужденное положение конечности или туловища может возникнуть при нарушении конгруэнтности суставных концов костей (например, при травматическом вывихе плеча). Такое состояние сохраняется до тех пор, пока не будет произведено вправление вывиха.
Отмечают наличие анталгической позы: отклонение туловища больного в сторону, вперед, назад (очень редко). При согнутой позе нога на стороне боли несколько развернута и отставлена назад, иногда больной стоит с полусогнутой ногой. Это происходит из-за переноса тяжести тела на здоровую ногу. Походка больного скована, чрезвычайно осторожна, он делает мелкие шаги, может прихрамывать на больную ногу. Анталгическая поза при поясничном вертеброгенном синдроме проявляется также в положении больного сидя на кончике стула, опираясь только на ягодицу здоровой стороны, больная нога при этом отставлена кнаружи. При выраженном болевом синдроме больной сидит, опираясь обеими руками на сидение стула или подлокотник с выпрямленным туловищем, благодаря чему уменьшается нагрузка на позвоночный столб (симптом треноги). В случае грудного вертеброгенного синдрома больной стремится сидеть, опираясь на спинку стула, а при шейной локализации патологии разгружает шейный отдел, поддерживая голову руками и упираясь локтями в стол.
Часто в острый период больной принимает анталгические позы в горизонтальном положении: лежа на больном боку, согнув в тазобедренном и коленном суставах ноги или только больную ногу. Встречается симптом подкладной подушки: больной подкладывает под живот подушку, а при резкой боли принимает коленно-локтевое положение. Реже пациент лежит на спине с согнутой и приведенной к туловищу больной ногой, что напоминает позу Брудзинского при менингите.
Наличие анталгической позы связано чаще всего со смещением позвонка, которое вызывает стенозирование позвоночного канала или межпозвонкового отверстия. Возникшая патологическая ситуация обычно сочетается с изменением диска, а при
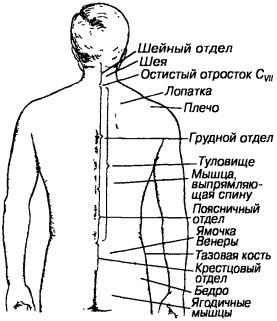
Рис. 37. Отделы позвоночного столбв
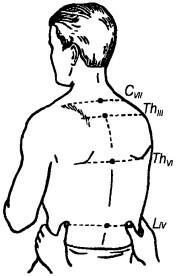
Рис. 38. Опознавательные пункты позвоночного столба
его грыжевом выпячивании происходит компрессия одного из корешков.
Осматривая больного спереди, отмечают положение головы и шеи, высоту плеч, форму грудной клетки и ее деформацию (коническая, плоская, цилиндрическая, воронкообразная, килевидная), ход ребер (наличия реберного горба), положение грудины, ключиц, форму живота, симметричность и высоту гребней и передних верхних остей подвздошных костей, форму и симметричность верхних и нижних конечностей. Осматривая больного сзади, обращают внимание на положение головы, уровень надплечий, положение лопаток, контуры талии, на треугольники, образующиеся между опущенными руками, бедрами и талией, на отклонение от срединной линии большой ягодичной мышцы, анальной складки, отдельных частей позвоночного столба и головы, установку и форму стопы и колена, высоту ягодичной линии.
Грудной отдел лучше наблюдать сзади в положении больного стоя со скрещенными на груди руками.
Для определения локализации патологического очага необходимо знать опознавательные точки позвоночного столба (рис. 37, 38). Различают следующие опознавательные точки: 1) выступающий остистый отросток Cvm (Cvm — vertebra prominens), особенно хорошо заметный при опущенных верхних конечностях; 2) линию, соединяющую верхние углы лопаток, она проходит через остистый отросток Thin; 3) линию, соединяющую нижние углы лопаток; она проходит через остистый отросток ThVii; 4) линию, соединяющую высшие точки гребней подвздошных костей (linea cristarum posterior), которая проходит через остистый отросток Цу.
От остистого отростка Суп книзу до крестца видно борозду спины, образованную длинными мышцами спины. Эти мышцы своими брюшками расположены на дугах позвонков, выступая над уровнем остистых отростков.
Внимательно осматривая спину, отмечают степень смещения в сторону, западения или выпячивания остистых отростков. Определяют рельеф и симметричность мышц. По симметрии или асимметрии плеч, лопаток и боковых треугольников устанавливают, нет ли бокового искривления позвоночного столба. При нерезко выраженном искривлении можно каждый остистый отросток отметить чернильными точками, тогда линия остистых отростков будет четко видна, либо наклонить больного вперед и изучать спину, ГЛЯДЯ со стороны головы вдоль линии остистых отростков. В этом положении хорошо видно боковое искривление позвоночного столба (сколиоз), а также заметен односторонний валик и начинающий формироваться реберный горб. Асимметрия мышечных валиков в поясничной области может быть обусловлена также наклоном (креном) таза при разной длине ног (рис. 39). При отсутствии сколиоза отвес, фиксированный к области остистого отростка Суп, проходит вдоль линии остистых отростков через межъягодичную складку (рис. 40). При сколиозе его степень определяется следующим образом: сантиметровой лентой соединяют остистый отросток Суп и зону копчика; расстояние от этой ленты до линии позвоночного столба покажет степень сколиоза.
Место сколиоза определяют по вершине дуги (поясничный, тораколюмбальный или грудной), а направление — по стороне выпуклости (рис. 41). Постуральный сколиоз (без внутренних нарушений позвоночного столба, ребер) исчезает, когда больной наклоняется вперед, в отличие от структурного сколиоза, который сохраняется или усиливается при наклоне. При грудном сколиозе ротация позвонков может привести к взгорбливанию ребер на стороне выпуклости.
Сколиоз при вертеброгенных мышечнотонических синдромах является рефлекторной реакцией, направленной на ослабление боли и создание наиболее благоприятных условий пораженному сегменту позвоночного столба. Сколиоз считается гомолатеральным при его выпуклости в больную сторону и гетеролатеральным, если выпуклость обращена в сторону, противоположную бо-
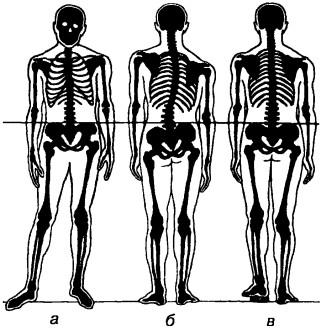
Рис. 39. Асимметрия скелета при короткой левой ноге: а — для того чтобы компенсировать асимметрию, больной стоит на короткой ноге, отставив в сторону и вперед длинную ногу. При такой позе выравнивается положение таза; б — при положении «ноги вместе» таз наклонен в сторону короткой ноги, появляется сколиоз и наклон плечевого пояса в сторону длинной ноги; в — разница в длине ног скорректирована подъемом пятки короткой ноги на необходимую высоту, положение таза выровнено
левому синдрому. Если в ответ на искривление пораженного отдела позвоночного столба происходит компенсаторное искривление в соседних, обычно верхних отделах, то формируется S-образный сколиоз. Поэтому направление сколиоза определяется по поясничному отделу, а не грудному.
При компрессионных синдромах формирование сколиоза (правый или левый) зависит от локализации грыжи диска, ее размеров, подвижности корешка и характера резервных пространств позвоночного канала (Г. С. Юмашев, М. Е. Фурман, 1984). Гетеролатеральный сколиоз развивается при расположении корешка кнутри, а гомолатеральный — при локализации его кнаружи от грыжи диска (рис. 42). Альтернирующие сколиозы характерны для небольших протрузий, чаще срединных.
Сколиоз сопровождается напряжением mm. erector trunci на
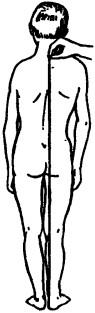
Рис. 40. Определение степени сколиоза (отклонение линии позвоночного столба от нити отвеса)
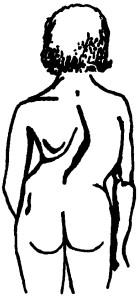
Рис. 41. Сколиоз (правосторонний грудной)
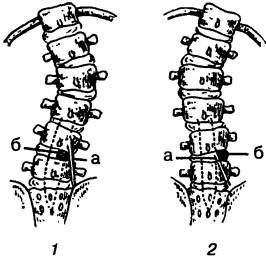
Рис. 42. Отношение спинномозгового корешка (а) к грыже диска (б) при гомолатеральном (1) и гетеро-латеральном (2) сколиозах
выпуклой стороне и mm. multifidi — на вогнутой. Чаще он носит угловой, реже — S-образный характер, а у 1/4 больных сочетается с кифозом.
Я. Ю. Попелянский (1974) выделяет три степени сколиоза и рекомендует для его оценки пользоваться следующими клинико-функциональными показателями: I степень — сколиоз выявляется только при функциональных пробах (сгибание, разгибание и боковые наклоны); II степень — сколиоз хорошо определяется при осмотре в положении больного стоя, но он непостоянен и исчезает при провисании на стульях и в положении лежа на животе; III степень — стойкий сколиоз, не исчезающий при провисании на стульях и в положении лежа на животе.
Для определения выраженности дезадаптации всего позвоночного столба сколиотическую деформацию оценивают по отклонению головы от оси тела, различая при этом две степени сколиоза: I степень — когда точка проекции головы не выходит за пределы стопы, II степень — когда точка проецируется лате-ральнее стопы (Я. Ю. Попелянский, 1989). М. Доэрти и Дж. Доэрти (1993) различают сколиоз компенсированный (Th| центрирован над крестцом) и декомпенсированный (перпендикуляр, опущенный из Th|, проходит вне крестца).
При S-образном сколиозе сохраняется гравитационная вертикаль, приспособление считается обеспеченным (относительно адаптированная форма вертебральной деформации). При формировании углового сколиоза, когда в покое или после нагрузки лежащие над пораженным сегментом отделы позвоночного столба отклоняются от гравитационной вертикали, приспособление становится недостаточным (дезадаптированная форма вертебральной деформации). Хорошая адаптация должна сохраняться не только в покое, но и после нагрузок на позвоночный столб. Вертебро-неврологические синдромы, особенно со сколиозами, приводят к неравномерному распределению осевой нагрузки на ноги, достигающей 5 кг и более. Для исследования этого распределения можно применять обычные напольные весы (2 шт.). Наклон в поясничном отделе в выпуклую сторону невозможен из-за усиления боли, а в вогнутую сторону сохраняется свободный наклон.
При осмотре больного сбоку выявляют, нет ли патологических искривлений позвоночного столба в сагиттальной плоскости с учетом того, что в норме в шейном и поясничном отделах имеется физиологический лордоз, а в грудном — кифоз, а также с учетом возможности различных нарушений осанки, патологического кифоза и лордоза. Анализируют форму оси тела, для чего используют отвес, проведенный перед лодыжками на os naviculare. При нормальном статическом положении отвес проходит от наружного слухового прохода через Суп и Ly немного сзади тазобедренного сустава.
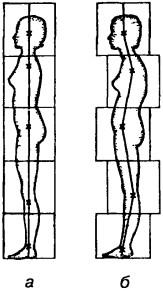
Рис. 43. Физиологическая (а) и патологическая (б) осанки
Понятие о правильной, или физиологической, осанке основывается на симметрии отдельных частей человеческого тела, его гармоничном устройстве и непринужденности позы. Изгибы позвоночного столба удерживаются активной силой мышц, связками и формой самих позвонков, что очень важно для поддержания устойчивого равновесия без излишней затраты мышечной силы. Нарушения правильной осанки (сутулость, круглая, кругловогнутая и плоская спина) создают неблагоприятные биомеханические условия для туловища по отношению к тазу вследствие смещения центра тяжести назад по отношению к поясничным позвонкам. Наиболее типичной является «расслабленная» осанка, при которой таз выдвигается вперед по отношению к отвесу (В. С. Гойденко и соавт., 1988).
Слабость мышц туловища, при которой не создаются физиологические изгибы позвоночного столба, приводит либо к дугообразному искривлению позвоночного столба кзади и формированию сутулости (рис. 43), либо к развитию инфантильного типа позвоночного столба — плоской спины. Физиологические изгибы очень тесно взаимосвязаны, поэтому усиление кифоза в грудном отделе будет всегда сопровождаться гиперлордозом в области поясницы и шеи.
Компенсаторный гиперлордоз появляется в результате смещения центра тяжести тела вперед, что наблюдается при ожирении, постоянно согнутом состоянии бедер у женщин, носящих обувь на высоких каблуках, при спондилолистезе. Поясничный гиперлордоз, способствуя уравновешиванию тела, с течением времени приводит к перегрузке задних отделов позвоночного столба.
Выпрямление поясничного и шейного лордозов у больных с вертеброневрологическими синдромами рассматривается как компенсаторная приспособительная реакция. Известно, что в шейном и поясничном отделах вследствие лордоза задние отделы диска ниже, чем передние. Поэтому выпрямление лордоза, а иногда и кифозирование приводит к выравниванию высоты передней и задней части диска с уменьшением нагрузки на его задний отдел как наиболее дегенерированный. Вследствие растяжения задних отделов фиброзного кольца уменьшается вы-
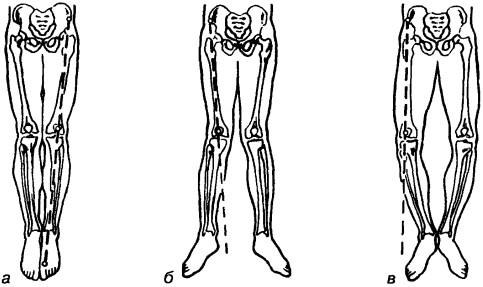
Рис. 44. Различные виды искривлений нижних конечностей: а — нормальная ось конечности, б — отклонение голени кнаружи — вальгусная деформация коленного сустава, в — отклонение голени кнутри — варусная деформация' колейного сустава
пячивание (протрузия) диска и увеличивается сагиттальный диаметр межпозвонкового отверстия. В таких ситуациях может формироваться даже согнутое положение позвоночного столба, а попытка выпрямиться будет приводить к усилению болевого синдрома. Однако при разрывах фиброзного кольца наклон вперед приводит к ущемлению грыжи диска и усилению боли. В грудном отделе в результате физиологического кифоза наблюдается противоположная картина. Поэтому наибольшей нагрузке подвергаются передние отделы дисков. При поражении нескольких сегментов чаще происходит усиление кифоза — увеличение физиологического изгиба, тогда как при поясничном и шейном вертеброгенном синдромах изгибы выпрямляются.
Далее при осмотре отмечают положение головы по отношению к грудной клетке. Оценку положения головы в спокойном состоянии проводят в положении сидя и стоя. При этом наблюдают за шейным отделом позвоночного столба и мышцами в этой области, а также отмечают угол, который составляет подбородок с линией шеи. При правильном положении головы выявляют умеренный лордоз и умеренное напряжение задних шейных мышц. Угол, образуемый подбородком и шеей, составляет около 90е. В грудном отделе в норме определяются умеренный кифоз, умеренное напряжение межлопаточных и подлопаточных
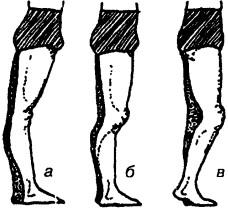
Рис. 45. Другие виды искривлений нижних конечностей: а — переразгибание коленного сустава (genu recurvatum), б — задний подвывих голени, в — сгибательная контрактура
мышц и верхних квадрантов брюшных мышц. Плечевые суставы не должны быть выдвинуты вперед, верхняя часть трапециевидной' мышцы не должна быть напряжена.
В некоторых случаях нарушается нормальная ось конечности. В норме ось нижней конечности проходит от передне-верхней ости подвздошной кости через средину надколенника и промежуток между I и II пальцами стопы (рис. 44, а). Осью руки является линия, проходящая через центр головки плечевой кости, головки лучевой и локтевой костей.
Нарушения нормальной оси конечности могут быть следствием деформаций в зоне сустава и на протяжении диафизов конечностей. Например, отклонение голени в коленном суставе кнаружи от нормальной оси называется genu valgum (типично для воспалительных процессов с поражением всех отделов сустава, например, ревматоидный артрит и псориатический артрит), отклонение к средине — genu varum (типично для остеоартроза, когда процесс максимально поражает медиальные отделы; рис. 44, б, в). Среди других видов искривлений нижних конечностей встречаются: переразгибание коленного сустава (обычно для генерализованной гипермобильности), задний подвывих голени (характерно для детского возраста, например, при гемофилии, ювенильном хроническом артрите), сгибательная контрактура (встречается при различных артропатиях; рис. 45). Аналогичное искривление отмечается и на других сегментах — humerus valgus, humerus varus, femur valgum, femur varum (рис. 46, а, б, в).
Выявляют патологические формы стоп (рис. 47). Так, полая стопа (pes excavatus) характеризуется чрезмерно высоким продольным сводом с большим выпячиванием плюсневых и предплюсневых костей, при котором опорными точками стопы становятся пяточная кость и головки плюсневых костей, головка I плюсневой кости резко опущена к подошве, подошвенный апоневроз Укорочен и напряжен. Наружный и внутренний края стопы дугообразно изогнуты. Задний отдел стопы (пяточный) находится в положении небольшой супинации, а передний отдел пронирован.
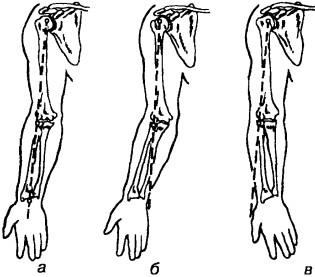
Рис. 46. Виды искривлений верхних конечностей: а — нормальная ось, б — отклонение предплечья кнаружи (cubitus valgus), в — отклонение предплечья кнутри (cubitus varus)
Чаще наблюдается ее сочетание с «конской» и «приведенной» стопами при паралитических деформациях на почве ( полиомиелита, миелодисплазии, болезни Фридрейха, Шарко — Мари, спастических параличах и др. Полая стопа часто сопровождается разгибательно-сгибательной контрактурой пальцев — так называемые молоткообразные пальцы. Сухожилия разгибателей пальцев при этом натянуты под кожей.
Плоская стопа (pes planus) — вид деформации стопы, характеризующейся уплощением свода стопы различной степени. Понижение продольного свода приводит к продольному плоскостопию, поперечного — к поперечному. Расширяется передний отдел стопы. Подошва опирается на значительно большую площадь горизонтальной поверхности, чем в норме. При плоской стопе опорой является вся поверхность подошвы. Функция конечности при этом нарушена, походка изменена, теряется ее
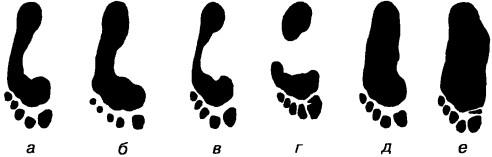
Рис. 47. Отпечатки подошвы при нормальной и патологически измененной стопе: а, б — нормальная, в, г — полая (в слабо выраженной и резко выраженной форме), д — уплощенная, е — плоская
эластичность. Отпечаток стопы приобретает характерную для плоскостопия форму — внутренняя вырезка слабо выражена или отсутствует. При сильно выраженном плоскостопии внутренний край контура выпуклый, стопа пронирована. Нередко плоскостопие сочетается с отклонением стопы кнаружи, и тогда говорят о плосковальгусной стопе. К вечеру у больных может появиться отечность на тыле стоп, симулирующая сердечную недостаточность. Врожденное плоскостопие встречается редко и является следствием первичных внутриутробных пороков развития тканей эмбриона. Приобретенное плоскостопие делят на статическое, рахитическое, травматическое и паралитическое. С увеличением степени поперечного плоскостопия появляются hallux valgus и молоткообразные пальцы. Паралитическое плоскостопие образуется при параличе мышц, поддерживающих свод стопы, наиболее часто после полиомиелита.
Встречаются и другие виды деформации стопы: «конская», «пяточная», «вальгусная» и «варусная» стопа (рис. 48—51).
«Конская» стопа (pes equinus) выражается в чрезмерном подошвенном сгибании (рис. 48). Анатомические изменения заключаются в укорочении и контрактуре мышц — сгибателей стопы, главным образом, икроножной. При этом напряжены капсула и связочный аппарат заднего отдела голеностопного сустава, подошвенный апоневроз и мышцы стопы. Пяточная кость в варусном положении. Стопа опирается на пальцы и головки плюсневых костей. При тяжелых и длительно существующих формах наступает деформация и изменение взаиморасположения костей стопы: пяточная кость подтягивается укороченным пяточным сухожилием кверху, таранная кость смещается кпереди, шейка и головка таранной кости опускаются на подошвенную сторону, что приводит к подвывиху в поперечном подплюсневом суставе (шопаровом суставе), ладьевидная и кубовидная кости клиновидно деформируются, плюсневые кости веерообразно расходятся, продольный свод стопы резко выражен.
Врожденная «конская» стопа является результатом задержки эмбрионального развития стопы в первые недели ее формирования и может быть либо одним из компонентов врожденной косолапости, либо самостоятельной деформацией.
Среди приобретенных форм «конской» стопы первое место занимают заболевания, связанные с поражением центральной или периферической нервной системы: полиомиелит, спастический гемипарез, полиневрит, миопатия, ранения седалищного и малоберцового нервов, пояснично-крестцовые радикулиты с поражением L5 и др. Паралитическая форма «конской» стопы ооразуется в результате преобладания тяги икроножной мышцы на фоне пареза или паралича разгибателей стопы. Функция

Рис. 48. «Конская» стопа (pes equinus) — вид деформации стопы, которая выражается в чрезмерном подошвенном сгибании, один из видов контрактуры голеностопного сустава
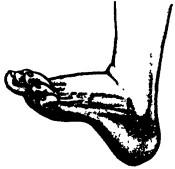
Рис. 49. «Пяточная» стопа (pes calcaneus) — а ид деформации стопы, которая характеризуется положением резкого фиксированного разгибания
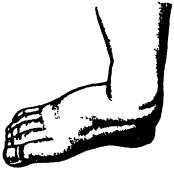
Рис. 50. «Вальгусная» стопа (pes valgus) — вид деформации, характеризующейся отведением переднего отдела стопы, пронацией пятки, поднятием наружного края стопы

Рис. 51. «Варусная» стопа (pea varus) — косолапость (pes equinovarus) — сложная комбинированная деформация стопы, при которой стопа повернута внутрь
отдельных сохранившихся мышц вызывает сочетание «конской» стопы с другими деформациями — супинацией пятки, приведением переднего отдела стопы и др. Артрогенная форма «конской» стопы возникает при различных заболеваниях голеностопного сустава (ревматоидном, туберкулезном артрите, синовите), гнойных процессах в суставах голени и стопы. Миогенные травматические формы обусловлены воспалительными процессами в икроножной мышце, мышцах стопы, неправильно сросшимися переломами костей стопы, лодыжек, ошибками при иммобилизации голеностопного сустава после травмы или оперативного вмешательства. При неправильном лечении больных с тяжелыми ожогами и обширными травмами мягких тканей в области голени с дефектом кожи, мышц, сухожилий возникают рубцовые формы «конской» стопы. У ослабленных, истощенных больных длительное отвисание стоп приводит к образованию привычной, или вестиментарной, формы «конской» стопы. Компенсаторная форма «конской» стопы образуется в результате статического приспособления больного для выравнивания неодинаковой длины нижних конечностей.
«Пяточная» стопа (pes calcaneus) характеризуется положением резкого фиксированного разгибания (рис. 49). По форме является полной противоположностью «конской» стопе. Опора происходит на бугор пяточной кости, активное сгибание отсутствует. Деформация чаще всего развивается при параличе задней (тибиальной) группы мышц.
«Вальгусная» стопа (pes valgus) характеризуется отведением переднего отдела стопы, пронацией пятки и поднятием наружного края стопы (рис. 50). При ходьбе больной опирается на внутренний край стопы. «Вальгусная» стопа чаще сочетается с продольным плоскостопием — так называемая плосковальгусная стопа (pes planovalgus). Область голеностопного сустава деформирована. Плюсневые кости резко выступают кпереди. Причиной образования такой формы стопы является ослабление связочного аппарата и передней группы мышц голени, особенно передней большеберцовой мышцы. «Вальгусная» деформация стоп может быть врожденной, паралитической (например, на почве спастического детского церебрального паралича, полиомиелита и др.), развиваться вследствие травмы или носить статический характер.
«Варусная» стопа (pes varus) — косолапость (pes equinovarus) — сложная комбинированная деформация стопы (рис. 51), при которой наблюдаются следующие изменения ее формы и положения: 1) стопа повернута внутрь — супинирована, главным образом пяточная область и предплюсна,— внутренняя косолапость (pes varus, talipes); 2) стопа находится в положении подошвенного сгибания — pes equinus, сумма этих изменений называется pes equinovarus; 3) приведение — аддукция переднего отдела стопы — pes adductus. При ходьбе стопа больного опирается на наружно-боковую поверхность, плоскость подошвы приближается к вертикали; при ходьбе выпадают задние и передние точки опоры; опорная поверхность подошвы весьма незначительна, и человек сохраняет равновесие при помощи вспомогательных приспособлений туловища.
Врожденная косолапость (врожденная внутренняя конско-косолапая стопа) — одна из наиболее часто встречающихся деформаций. Среди врожденных деформаций косолапость занимает первое место.
Приобретенная косолапость. Паралитическая косолапость наблюдается при неврологических нарушениях, сопровождающихся параличом перонеальной группы мышц, а функция мышц, супини-рующих стопу, сохраняется (например, при полиомиелите, травме малоберцового нерва и др.). Косолапость встречается после неправильно леченых переломов таранной кости или нескольких костей стопы, при переломе лодыжек с подвывихом стопы в голеностопном или таранно-пяточном суставах (травматическая косолапость). Косолапость может быть следствием различных воспалительных процессов голеностопного сустава. Рубцовые формы косолапости возникают после глубоких ожогов, воспалительных процессов. Косолапость может образоваться после ишемического некроза мышц голени.
Для статики имеет значение наружный поворот стопы. В таком положении при ходьбе стопа перекатывается не с пятки на пальцы, а с наружного края на ее внутренний. В случае наружной ротации бедра (поворот стопы кнаружи) происходит напряжение отводящих и растяжение приводящих мышц, тогда как при внутренней ротации бедра (поворот стопы кнутри) возникает напряжение приводящих и растяжение отводящих мышц.
Целесообразно проводить осмотр больного в положении стоя на одной ноге, согнув вторую. При этом наблюдают за всеми суставами конечности, на которой стоит больной, отмечают ось и центр тяжести тела. При правильном стоянии на одной ноге все ее суставы находятся на одной оси друг над другом. Центр тяжести смещается по отношению к позиции стояния на обеих ногах вперед, от os naviculare к промежутку между проксимальными головками II и III плюсневых костей. Гребень подвздошной кости располагается горизонтально, физиологические изгибы позвоночного столба не изменяются. В норме стояние на одной ноге сопровождается напряжением паравертебральных мышц на противоположной стороне (контралатерально). На стороне опорной ноги (ипсилатерально) паравертебральные мышцы расслабляются. Если больному удается стоять на больной ноге, ипсилате-ральная группа мышц не выключается (симптом напряжения паравертебральных мышц). Кроме того, может появиться или усилиться сколиоз, могут измениться физиологические изгибы, суставы ноги располагаться не на одной оси.
Затем проводят осмотр больного в положении сидя на стуле без опоры во время беседы с врачом. Обращают внимание на положение стоп, высоту гребней подвздошных костей, положение поясничного отдела позвоночного столба и тонус брюшных,
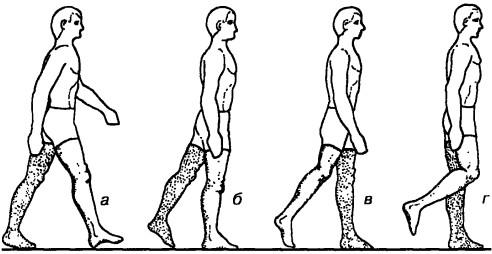
Рис. 52. Основные фазы нормальной походки (ближайшая нога): а — фаза касания пятки, б — фаза нагрузки-стояния, в — отталкивания носком, г — фаза переноса
паравертебральных, поясничных и ягодичных мышц. При правильном сидении стопы всегда опираются на землю, гребни подвздошных костей располагаются на одной высоте, поясничный лордоз выпрямлен, напряжение мышц равномерно, умеренно. Отмечают, не появился ли кифоз в поясничном отделе, сидит ли больной симметрично, располагаясь на обеих половинах седалища или переминается с одной половины на другую.
Целенаправленно исследуют походку, как больной садится и встает, ложится на кушетку, отмечают скованность движений. Больному предлагают ходить раздетым и босиком. При этом наблюдают, как он нагружает конечности, как ступает, обращают внимание на движения таза и позвоночного столба, положение головы, сопутствующие движения верхних конечностей, положение центра тяжести (рис. 52). При правильной ходьбе длина шагов обеих ног одинакова, а нагрузка равномерно-перемежающаяся. Ступая на пол, больной касается его пяткой и перекатывает затем всю стопу как пресспапье. Положение таза горизонтальное, он поднимается и опускается равномерно с обеих сторон. Размах этих колебаний у женщин бывает больше, чем у мужчин. Во время ходьбы равномерно сокращаются и расслабляются ягодичные мышцы. Позвоночный столб свободно и равномерно движется слегка из стороны в сторону, причем максимальные экскурсии наблюдаются на уровне середины поясничного отдела, а в грудной области отмечается незначительный компенсаторный сколиоз в противоположном направлении. Голова при ходьбе почти не движется в стороны. Верхние конечности производят равномерные сопутствующие движения, которые начинаются от плечевого сустава, лопатки фиксированы спинными мышцами («больной не производит толчков плечами»). Движение центра тяжести в вертикальной и горизонтальной плоскостях мало заметно и равномерно, то есть больной при ходьбе не качается и не подскакивает (К. Левит, 1975).
По М. Доэрти и Дж. Доэрти (1993), нормальная походка характеризуется:
плавным движением руки, связанным с движением противоположной ноги;
гладким, симметричным движением таза, поворачивающегося вперед с передней ногой;
сгибанием в тазобедренном суставе при постановке пятки, разгибанием в этом суставе при отталкивании носком;
разгибанием коленного сустава при постановке пятки, сгибанием при переносе;
нормальной постановкой пятки, пронацией стопы в среднем положении, подниманием пятки перед отталкиванием, тыльным сгибанием голеностопного сустава при переносе.
В невропатологии при поражении двигательных и координаторных систем различают следующие патологические походки: паретическую, спастическую, атаксическую, «кукольную», «утиную», «танцующую», «истерическую».
Больные с вертеброгенными неврологическими синдромами во время ходьбы щадят больную ногу (щадящая, или анталгическая, походка; рис. 53), касаясь пола только носком; почти вся нагрузка приходится на здоровую ногу. При вертеброгенной радикуло- или миелопатии встречается паретическая походка, при которой больной идет, с трудом передвигая ноги. Такая походка характерна для периферических парезов. Для того чтобы отвисающие стопы не цеплялись за землю, пациент вынужден делать лишние движения в коленном и тазобедренном суставах: высоко поднимать конечность и выбрасывать ее вперед. Вследствие того что во время броска стопа принимает горизонтальное положение, а также из-за слабости разгибателей она резко опускается на пол. В результате слышится характерный шлепок, по которому можно определить походку, даже не глядя на больного. Эта походка, напоминающая шаг петуха или породистой лошади, получила название «степпажа», «штампующей» или «петушиной» походки (В. П. Губа, 1983). При поражении малоберцового нерва или корешка L5 формируется «конская» стопа, которая выражается в чрезмерном подошвенном сгибании («повисшая стопа»). При поражении больше-
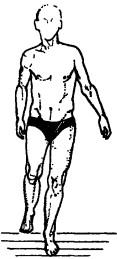
Рис. 53. Анталгическая походка. Боль и деформация заставляют пациента быстро переносить массу тела с больной ноги на здоровую, задерживаясь на последней (часто с сопутствующей асимметрией движения руки)
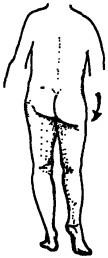
Рис. 54. Походка Тренделенбурга. В результате неэффективного отведения в тазобедренном суставе в фазу стояния на пораженной ноге на противоположной стороне таз опускается. «Утиная» походка — двусторонняя походка Тренделенбурга
берцового нерва или корешка Si формируется «пяточная» стопа, характеризующаяся чрезмерным тыльным сгибанием. По форме она является полной противоположностью «конской» стопе (В. В. Кованов, А. А. Травин, 1983). Затруднение переноса пораженной ноги вперед будет свидетельствовать о слабости подвздошно-поясничной мышцы. Опускание противоположной стороны таза и его боковое смещение в пораженную сторону при стоянии на этой же ноге или при ходьбе (рис. 54) говорит о слабости абдукторов бедра. Затруднение в удержании колена при переносе тяжести тела на пораженную ногу указывает на слабость четырехглавой мышцы.
Некоторые приемы, выполняемые больным, способствуют лучшему выявлению слабое в соответствующих мышцах:
во время ходьбы поднятие ноги при каждом шаге — в подвздошно-поясничной мышце;
поднимание туловища — в большой ягодичной и четырехглавой мышцах;
приседание на корточки и последующее поднимание — особенно в четырехглавой мышце;
хождение на пятках — в передней большеберцовой мышце и разгибателях пальцев стопы;
хождение на носках — в трехглавой мышце голени.
При исследовании движений (двигательные тесты) желательна демонстрация трудовых занятий пациента и положения его тела при этом; анализируют производственные движения.
Таким образом, походка больного в сочетании с видимой мышечной гипо- или атрофией будет указывать на слабость определенных мышц.
Больных с вертеброневрологической патологией в большинстве случаев осматривает терапевт. Поэтому они обычно не нуждаются в подробном терапевтическом осмотре, но измерить артериальное давление и подсчитать пульс, прослушать легкие и сердце необходимо у каждого пациента. Наличие внутренней патологии позволяет судить о вторичное вертеброгенного синдрома.
В неврологическом статусе отмечают основные функции: сознание, состояние коры большого мозга, черепных нервов, движения, чувствительное; исследуют состояние рефлексов и вегетавной нервной системы. Нет необходимости у всех больных проводить полное клиническое обследование нервной системы. Обычно всесторонне обследуется только область, причиняющая беспокойство больному, а остальные отделы нервной системы осматриваются бегло.
Больной становится против света. Исследуют фотореакции, состояние зрачков, реакцию на аккомодацию и конвергенцию. Для определения объема движений глазных яблок и нистагма больному необходимо следить за движениями молоточка перед его глазами при фиксированной голове. Иннервацию лица и языка проверяют с помощью закрывания глаз, оскала зубов и высовывания языка. Проверяют объем аюивных движений верхних и нижних конечностей. Исследуют болевую чувствительность сверху вниз и справа налево. Из рефлексов изучают только основные: на верхних конечностях — с сухожилий трехглавой, двуглавой мышц и карпорадиальный рефлекс; на нижних — коленный, ахилловый и подошвенный рефлексы, а также три пары брюшных рефлексов. Из координатор-ных проб проверяют пальценосовую, коленно-пяточную и позу Ромберга. При обследовании состояния вегетативной нервной системы проверяют частоту пульса и характер дермографизма, наличия акроцианоза и гипергидроза. Для выявления очаговой патологии при органических поражениях нервной системы важно установить наличие у больного патологических рефлексов: Штрюмпелля, Ба-бинского, Россолимо, Оппенгейма, Гордона, Шефера, хватательного, орального автоматозма, клонусов и синкинезий.
У больного определяют болевые точки (Валле, Тара, шейных симпатических узлов, Эрба, надэрбовских точек, точек позвоноч-
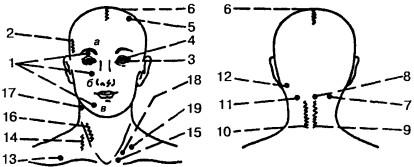
Рис. 55. Расположение некоторых болевых точек и зон области головы и лица (Б. С. Агте, 1981): 1 — точки тройничного нерва на 2 см латеральнее средней линии; а — надглазничная — по краю надбровной дуги, 6 — подглазничная, на 1см ниже края орбиты, в — подбородочная, на 2 см ниже края десен; 2 — височная зона Раздольского — по ходу артерии, 3 — глазная зона Керера — Куимова — глазное яблоко, 4 — орбитальная точка Гринштейна — внутренневерхний край орбиты, 5 — теменная точка Гринштейна (верхушка теменной кости), 6 — проекция сагиттального синуса, 7 — точка большого затылочного нерва (середина линии: сосцевидный отросток — остистый отросток С)), 8 — атлантозатылочная мембрана, 9 — остистые отростки шейных позвонков и межостистые связки, 10 — шейные паравертебральные точки (на 2 см латеральнее остистых отростков), 11 —точка позвоночной артерии (на 1/3 расстояния от верхушки сосцевидного отростка до остистого отростка Сц), 12 — точка малого затылочного нерва (позади сосцевидного отростка), 13 — надключичная точка Эрба (позади грудино-ключично-сосцевидной мышцы, на 2 — 3 см выше ключицы), 14 — надэрбовские точки (позади той же мышцы, по передне-боковой поверхности позвонков), 15 — диафрагмальная точка Мюсси (между ножками той же мышцы), 16 — зона сонной артерии (по ходу сонной артерии), 17 — точка верхнего симпатического узла (передняя поверхность поперечных отростков Сц-ц|), 18 — точка звездчатого узла — передняя поверхность поперечных отростков Cvi_vii> 79 — точка передней лестничной мышцы — позади грудино-ключично-сосцевидной мышцы, над I ребром
ных артерий, мышц и др.), симптомы натяжения (Ласега, Бехтерева, Брагара, Нери, Мацкевича, Дежерина, Вассермана, Бонне-Бобровниковой, «посадки») и другие симптомы («звонка», Клейна, проба Эдсона, проба Берчи).
Болевые точки представляют собой пальпаторно болезненные участки различных тканей. Это прежде всего очаги нейроостеофиброза, имеющие характеристику миофасциальных триггерных Пунктов, а также зоны периоста и участки периневрия, перивазапьные симпатические сплетения и вегетативные узлы,
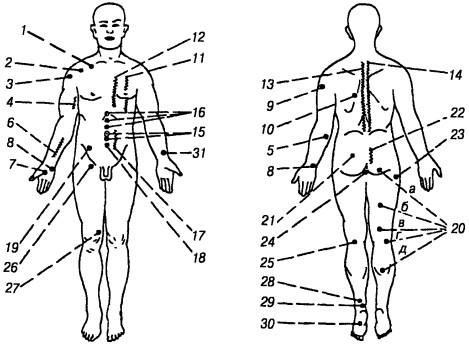
Рис. 56. Расположение некоторых болевых точек и зон области туловища и конечностей (Б. С. Агте, 1981): 1 — подключичная точка Эрба — в углублении ниже ключицы и у медиального края клювовидного отростка, 2 — точка клювовидного отростка лопатки (медиальнее и на 2 — 3 см ниже акромиально-ключичного сустава), 3 — зона прикрепления сухожилий и серозных сумок плечевого сустава, 4 — зона сосудисто-нервного пучка плеча, 5 — точка локтевого нерва, 6— зона срединного нерва, 7 — зона запястного канала — ладонная поверхность лучезапястного сустава соответственно тенару (прохождение срединного нерва), 8 — зона прохождения локтевых нерва и артерии, 9 — зона лучевого нерва (между дельтовидной мышцей и наружной головкой трехглавой мышцы плеча), 10 — лопаточная точка Лазарева, 11 —точки межреберных нервов, 12— реберно-грудинные сочленения, 13 — остистые отростки грудных и поясничных позвонков и межостистые связки, 14 — паравертебральные точки — на 2—3 см латеральнее остистых отростков — задние точки Тара — диски L,v — Ly, 15 — передние точки Тара — Школьникова (передняя поверхность позвоночного столба на уровне пупка — диск L,v и на 3— 4 см ниже — диск Ц,), 16 — солярные точки — под мечевидным отростком, на границе средней и верхней, средней и нижней трети грудинопупочной линии, 17 — зона брюшной аорты (левее средней линии выше и ниже пупка), 18 — гипогастральная зона (на 4—5 см ниже пупка), 19 — овариальные зоны (в подвздошной области, выше и латеральнее лобкового сращения), 20 — точки Валле: а — ягодичная, б — бедренная, в — подколенная, г — малоберцовая, д — икроножная, 21 — зона
места перехода мышц в сухожилия и их прикрепления к костям, фиброзные кольца межпозвонковых дисков и капсулы суставов, остистые и поперечные отростки (рис. 55—56).
Считают, что в генезе всех симптомов натяжения действуют два механизма: раздражение болевых рецепторов тканей соответствующих участков конечности и позвоночного столба и мышечнотоническая рефлекторная реакция на раздражение рецепторов.
Симптом Ласега характеризуется ограничением сгибания в тазобедренном суставе и появлением боли по задней поверхности вытянутой ноги при ее подъеме (рис. 57). Если в этот момент согнуть ногу в колене, боль исчезает. Перекрестный симптом Ласега (симптом Бехтерева) заключается в возникновении боли на стороне поражения при подъеме здоровой ноги. Считают, что он обусловлен дополнительным смещением раздраженного корешка. Во время подъема ноги от 0 до 40° натяжения нервных корешков не происходит, однако устраняется провисание седалищного нерва. Между 40 и 70* отмечается растяжение нервных корешков (в основном l_5, Si и S2). При угле выше 70* дальнейшей деформации корешков не происходит, а любая возникающая после этого уровня боль носит суставной характер. После подъема ноги до 70” пациента просят согнуть шею и дотронуться подбородком до грудины или проводят пассивное тыльное сгибание стопы поднятой ноги (симптом Брагара). Появление боли при любом способе указывает на натяжение твердой мозговой оболочки (центральный пролапс вызывает боль большей интенсивности в спине, чем в ноге, латеральный пролапс — наоборот). Боль в поднятой ноге, появляющаяся не при этих двух приемах, свидетельствует о процессе в задней группе мышц бедра или о боли поясничного или крестцового происхождения (ощутимая больше в спине, чем в ноге). Выраженный симптом Ласега связан с механическим препятствием в нервном корешке (грыжей диска, сужением межпозвонкового отверстия). Отечность раздраженного или сдавленного нервного корешка может давать самые различные варианты степени выраженности симптома Ласега. Воспроизведение боли на пораженной стороне при подъеме противоположной ноги часто указывает
грушевидной мышцы (вершина рввностороннего треугольника, основание которого — линия, соединяющая седалищный бугор и большой вертел), 22— зоны крестцово-подвздошных сочленений, 23 — зона большого вертела, 24 — зона копчика, 25 — точка подколенной артерии, 26 — зона сосудисто-нервного пучка бедра, 27 — бедренная точка Лапинского (передневнутренняя поверхность бедра, на 3 — 4 см выше надколенника), 28 — зона ахиллова сухожилия, 29 — зона предплюсневого канала (ниже и сзади от внутреннего надмыщелка голени — прохождение заднего большеберцового нерва), 30 — среднеподошвенная точка Бехтерева
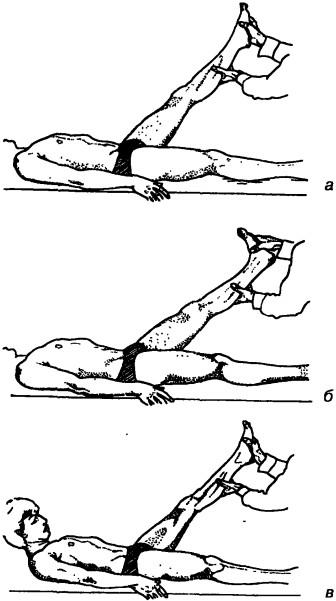
Рис. 57. Симптом Ласега: поднять ногу до возникновения боли (а), слегка опустить ногу и провести тыльное сгибание стопы (б; симптом Брагара) или согнуть ногу (в)
на оболочечное сдавление большим образованием, расположенным медиально по отношению к нервному корешку (грыжа диска или опухоль). Если поднимаются обе ноги вместе («двусторонний тест подъема выпрямленной ноги»), то происходит небольшое скручивание нервных корешков. Боль, возникающая при подъеме ноги до 70°, вероятно, происходит из крестцово-подвздошного сустава, более 70’ — из поясничного отдела позвоночного столба.
Выделяют мышечный «псевдо-Ласег», который не сопровождается признаками раздражения, натяжения или сдавления нервных корешков. В результате смещения позвонка включаются компенсаторные механизмы для удержания туловища в вертикальном положении и стабилизации позвоночного столба. При сравнительно небольшой степени смещения позвонка напрягается главным образом выпрямитель спины в поясничном отделе. По мере дальнейшего смещения для удержания туловища в вертикальном положении сильно напрягаются сгибатели голени, точки прикрепления которых находятся на костях таза. При нестабильной форме значительно выраженного спондилолистеза задача удержания туловища в вертикальном положении еще больше усложняется и приводит к нейро-дистрофическим изменениям с потерей эластичности мышц.
Таким образом, сформировавшаяся стойкая контрактура мышц ограничивает сгибание туловища и вытянутой ноги во время исследования симптома Ласега.
Такие признаки, как боль и парестезии, иррадиирующие в зону иннервации соответствующего корешка, парезы или параличи, понижение или выпадение рефлексов, мышечные гипо- и атрофии, вегетативные ангиодистонические расстройства в сочетании с анталгическими позами, сглаженностью лордоза или кифозирова-нием поясничного отдела, а также наличие симптома Ласега свидетельствуют о корешковом компрессионном синдроме.
Контрактурное состояние мышц-сгибателей голеней больных со значительным спондилолистезом является следствием вынужденной компенсации для удержания туловища в вертикальном положении и признаком объективного отражения компре-мирования спинномозговых корешков в позвоночном канале или в межпозвонковых отверстиях (И. М. Митбрейт, 1978).
Симптом Нери проявляется острой болью в поясничной области и по ходу седалищного нерва при условии, если резко пригнуть к груди голову больного, лежащего на спине с выпрямленными нижними конечностями.
Симптом Дежерина характеризуется внезапным нарастанием боли при физическом напряжении во время смеха, кашля, чиханья или при натуживании во время акта дефекации. Механизм возникновения симптома объясняется внезапным повышением давления спинномозговой жидкости или мышечно-тонической рефлекторной реакцией на раздражение зон нейроостеофиброза.
Симптом Вассермана выявляют в положении больного лежа на животе. Он характеризуется возникновением боли по передней поверхности бедра или в пояснице во время поднятия кверху вытянутой нижней конечности (разогнутой в коленном суставе).
Симптом Мацкевича заключается в том, что у больного, лежащего на животе, при сгибании нижней конечности в коленном суставе усиливается или появляется боль в области передней поверхности бедра или в пояснице.
Симптомы натяжения (Ласега, Мацкевича, Вассермана) при задних срединных или парамедианных хрящевых узлах обычно выявляют с двух сторон, а при заднебоковых — с одной стороны. При односторонних пояснично-крестцовых радикулитах нередко наблюдается перекрестный симптом Ласега и Мацкевича.
Симптом «звонка» («кнопки») заключается в воспроизведении или усилении радикулярной боли при интенсивной пальпации паравертебральных точек. Этот симптом может иметь определенное топодиагностическое значение.
Симптом «посадки» вызывается следующим образом: больному, лежащему на спине с вытянутыми нижними конечностями, предлагают сесть, не меняя их положения. При положительном симптоме наблюдается сгибание одной или обеих конечностей в коленном суставе. Если препятствовать их сгибанию, туловище больного отклоняется назад.
Проводя пробу Берчи, врач становится сзади сидящего больного, располагая основания ладоней на боковой поверхности головы в области сосцевидных отростков. Опираясь предплечьями на плечи больного, врач как бы выталкивает его голову вверх, проводя ритмически 5 — 8 движений. Во время выполнения пробы вследствие разгрузки сегментов и увеличения диаметра межпозвонкового отверстия происходит уменьшение боли и парестезий.
Проба Эдсона характеризуется похолоданием верхней конечности, цианозом, онемением, отечностью, уменьшением, а иногда исчезновением пульса на лучевой артерии при глубоком вдохе, поднимании подбородка и повороте головы к обследуемой стороне (И. П. Кипервас, 1985). Пульс на лучевой артерии пальпируется как в покое, так и при глубоком вдохе, поворотах половы, отведениях рук. Во время выполнения пробы происходит компрессия подключичной артерии в результате уменьшения межлестничного промежутка при сокращении передней лестничной мышцы и поднимании I ребра. Г. С. Юмашев и М. Е. Фурман (1984) считают, что ведущую роль при этом играет не непосредственное сдавление артерии, а нарушение симпатической иннервации.
Симптом Клейна проявляется головокружением и горизонтальным спонтанным нистагмом во время поворота глаз в стороны при запрокидывании головы, поворотах ее в стороны или боковых наклонах.
| Назад | Оглавление | Далее |