Медицинская реабилитация
Хирургическое лечение осложненной травмы позвоночника в остром периоде
А.Г. Аганесов, К.Т. Месхи, А.П. Николаев, Е.П. Костив
Российский научный центр хирургии РАМН, Москва
Московская медицинская академия им. И.М. Сеченова
Проведен анализ хирургического лечения 193 больных с осложненной травмой шейного, грудного и поясничного отделов позвоночника. Рассмотрены оптимальные сроки оперативного вмешательства, доступы, этапы операции, необходимость выполнения фиксации пораженных сегментов. При травме шейного отдела позвоночника производились декомпрессия, спондилодез аутокостью и фиксация пластиной СSLР (АО). У пострадавших с травмой грудного и поясничного отделов выполнялись декомпрессивная ламинэктомия, ревизия, при необходимости - менингомиелорадикулолиз, шов поврежденных корешков с последующей транспедикулярной фиксацией системой USS (АО). Показана высокая эффективность хирургического лечения осложненной травмы позвоночника при наличии основных составляющих: минимальное время с момента травмы до операции, рациональное предоперационное планирование, полноценное анестезиологическое обеспечение, широкая декомпрессия, правильный выбор имплантируемой металлоконструкции.
Analysis of surgical treatment of 193 patients with complicated injury of cervical, thoracic and lumbar spine was performed. Optimum time for surgery, approaches, operation stages as well as necessity of injured segments fixation are considered. In cervical spine injuries decompression, spondylodesis with autobone and CSLP (AO) plate fixation were performed. In thoracic and lumbar spine injuries decompressive laminectomy, revision, meningomyeloradiculosis when indicated, suturing of injured radicis with following transpedicular fixation using USS (AO) system were carried out. High efficacy of surgical treatment for complicated spine injuries is proved in availability of minimum time after injury, rational preoperative planning, adequate anesthesio-logic provision, wide decompression, and accurate choice of implanted metal device
До настоящего времени основным способом оперативного лечения при осложненной травме позвоночника является декомпрессия спинного мозга из переднего или заднего доступа, а иногда и из того и из другого. В некоторых лечебных учреждениях хирург, обнаружив частичное повреждение спинного мозга в виде мозгового детрита, заканчивает операцию, считая такого больного бесперспективным. При этом неполноценная декомпрессия приводит к ущемлению спинного мозга в декомпрессионном "окне" в результате отека и к развитию дистанционного, еще более тяжелого некроза. Вот теперь больной становится бесперспективным. И это не секрет для большинства специалистов, но до сих пор к нам поступают больные с неполноценно выполненной первичной операцией.
Когда оперировать таких больных? Как можно раньше! Большинство специалистов [1-9] указывают на малую эффективность оперативного лечения пострадавших с осложненной травмой позвоночника, выполняемого позднее 72 ч после травмы. Конечно, часто такие больные поступают с сопутствующими, иногда более тяжелыми повреждениями, несущими угрозу жизни, тогда лечебные мероприятия должны быть направлены на ликвидацию этих осложнений и спасение пациента.
Принципиальным для решения данной проблемы является эффективное и полноценное анестезиологическое обеспечение. Анестезиолог, работающий в составе травматологической бригады, принимает непосредственное участие в оказании экстренной помощи пострадавшим. Важными позициями анестезиологического обеспечения являются оценка проходимости верхних дыхательных путей и осуществление респираторной поддержки. При манипуляциях, связанных с дыхательными путями, необходимо помнить о риске аспирации, поэтому всегда должен использоваться прием Селлика, а у пациентов с подтвержденной или предполагаемой травмой шейного отдела позвоночника - ручная аксиальная стабилизация. Выбор адекватного способа обезболивания представляет сложную задачу из-за гемодинамической нестабильности. В рассматриваемой ситуации предпочтительнее использовать препараты, оказывающие минимальное депрессивное действие на гемодинамику (малые дозы бензодиазепинов, наркотические анальгетики). Гипотензия, обусловленная кровопотерей и/или повреждением позвоночника и спинного мозга, устраняется ликвидацией источника кровотечения, аппаратной аутогемотрансфузией, инфузионной терапией и применением вазопрессоров. Обеспечение необходимого минимума мониторинга требуется на всех этапах оказания помощи: приемное отделение, операционная, реанимация. Мониторинг для пациентов, находящихся в состоянии травматического шока, включает инвазивное измерение артериального давления, пульсовую оксиметрию, многоканальную электрокардиографию, измерение частоты дыхания, контроль содержания гемоглобина, гематокрита, исследование кислотно-щелочного состояния и уровня электролитов плазмы крови, температуры тела. У больных с повышенным риском повреждения спинного мозга весьма желательно использовать во время операции мониторинг функции спинного мозга (соматосенсорные вызванные потенциалы), что позволяет оптимизировать положение пациента на столе, уровень артериального давления и тем самым избежать возможного нарастания неврологического дефицита. Положению пациента следует уделять особое внимание, так как в позиции на животе повышенное внутрибрюшное давление способствует увеличению кровопотери. Кроме того, некорректное положение больного может привести к повышению внутриглазного давления, что в сочетании с системной гипотензией может стать причиной развития ишемической зрительной нейропатии со снижением остроты зрения в послеоперационном периоде.
Другая не менее важная проблема - производить ли фиксацию пораженных сегментов, когда, чем? Эти вопросы давно не возникают у специалистов ведущих вертебрологических клиник, но тогда откуда появляются больные, оперированные иначе? Доказано, что при отсутствии фиксации или при ее неэффективности в постоянно травмируемых в результате нестабильности участках спинного мозга происходят не только микроциркуляторные расстройства, приводящие к рубцеванию, но и прямая механическая травма нервной ткани. Мы не говорим при этом о таких осложнениях, как миграция имплантатов вследствие несостоятельной фиксации, которая приводит к повторной, грубой травме. Фиксацию необходимо осуществлять в любом случае осложненной травмы, даже при полном повреждении спинного мозга, так как при этом в его культях не возникают ишемические расстройства, способные привести к вторичным изменениям выше уровня травмы. К тому же стабильная фиксация позволит рано активизировать парализованного пациента и, следовательно, полноценнее реабилитировать его. Когда спинной мозг поврежден частично или имеется его сдавление либо ушиб, полноценная фиксация направлена не только на раннюю активизацию пациента, но и на спасение спинного мозга. Нам представлялось, что обсуждение этих вопросов закончилось в 80-х годах прошлого столетия (А.А. Корж, Н.И. Хвисюк, Я.Л. Цивьян, Г.С. Юмашев и др.), однако практика показывает, что оно необходимо и сейчас, когда появились и получили широкое распространение принципиально новые виды фиксаторов.
Главное в хирургической тактике при осложненной травме шейного отдела позвоночника - скорейшая декомпрессия спинного мозга, которая состоит из двух этапов: удаления сломанного или смещенного тела позвонка и исправления деформации позвоночного канала. Преимущество переднего доступа для декомпрессии позвоночного канала и его содержимого в шейном отделе позвоночника доказано многими хирургами, оперирующими пострадавших с неосложненными и осложненными переломами позвонков, первичными и метастатическими опухолями позвонков, воспалительными процессами и др. Проблема декомпрессивной операции заключается в выборе такого способа стабилизации оперированного сегмента позвоночника, который позволит сразу же начать активизацию пациента.
Показаниями к применению фиксирующих операций на шейном отделе позвоночника прежде всего являются травма этого отдела и ее последствия. Наш опыт свидетельствует о том, что стабилизация, а следовательно, и профилактика посттравматических осложнений и лечение заболеваний шейного отдела позвоночника намного эффективнее при применении пластин. Анализ отдаленных результатов за 30 лет показал несостоятельность фиксации и развитие вторичных деформаций в 21,9% случаев при спондилодезе без пластин.
Мы в основном используем для фиксации шейного отдела позвоночника пластину СSLР (АО). Техника операции при применении этой пластины состоит в следующем: дискэктомия или удаление поврежденного тела позвонка; репозиция, обработка паза для аутотрансплантата; взятие и подгонка аутотрансплантата; фиксация пластины к позвонкам; фиксация аутотрансплантата.
Основные этапы установки пластины таковы: подбор размера пластины; фиксация ее к телам временными винтами по диагонали; высверливание канала под постоянный винт; нарезание резьбы в канале; установка винта; расклинивание головки винта. Анодированные титановые пластины выпускаются размером от 18 до 92 мм, что позволяет фиксировать как один сегмент, так и практически все шейные позвонки. Винт для фиксации пластины к телу позвонка является монокортикальным, что предохраняет от повреждения заднюю стенку позвонка и содержимое позвоночного канала, и в этом состоит значительное преимущество применяемой системы. Основная стандартная длина винта (14 мм) позволяет без опаски вводить его в тело шейного позвонка, хотя иногда требуются винты длиной 12 и 16 мм.
Высверливание канала и нарезание резьбы должны выполняться обязательно с использованием направителей, так как отклонение сверла в стороны приводит к увеличению размера канала, а колебания метчика деформируют резьбу. При соблюдении этого условия винт прочно фиксируется в теле позвонка при минимальном разрушении костной ткани резьбой.
Головка винта при завинчивании должна полностью погрузиться в отверстие пластины - только в этом случае произойдет расклинивание ее дополнительным винтом. Головка винта может не войти полностью в паз пластины, если винт вводится под углом более 12° к плоскости пластины. При этом винт не будет прочно фиксирован в пластине, что является самой распространенной ошибкой. Расклинивание головки каждого винта в пластине приводит к формированию единой прочной системы "пластина-винты", практически неспособной к миграции.
Вторая основная ошибка - расположение пластины под углом во фронтальной плоскости, что уменьшает стабильность системы, особенно при фиксации на протяжении.
Для большей стабильности системы пластину необходимо тщательно моделировать по передней поверхности позвонков, для чего используется специальный шаблон из мягкого металла.
Таблица 1. Применение пластин СSLР при травмах шейного отдела позвоночника
| Уровень травмы | Число больных |
|---|---|
| С3 С4-6 С7 Два уровня Три уровня |
4 44 12 14 1 |
| Всего | 75 |
Широко применяя эту систему для фиксации позвонков (табл. 1), мы убедились в значительных ее преимуществах при лечении неосложненной и осложненной травм шейного отдела позвоночника (рис. 1). Ни в одном случае мы не наблюдали миграции пластины или винтов. Все пациенты были активизированы сразу после операции в мягком воротнике, а после заживления раны - без внешнего фиксатора. Необходимо подчеркнуть, что все это возможно только при тщательном соблюдении технологии фиксации.
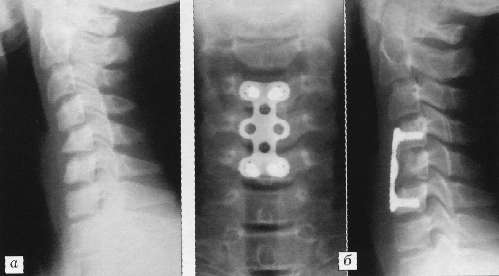
Рис. 1. Больной Е. 16 лет.
а - рентгенограмма при поступлении: компрессионный осложненный перелом С5 позвонка;
б - рентгенограммы после операции: передняя декомпрессия, спондилодез С4-6, фиксация СSLР.
По нашему мнению, цервикальная пластина АО в сочетании с аутотрансплантатом является универсальной стабильной конструкцией для выполнения декомпрессирующих и стабилизирующих операций на шейном отделе позвоночника.
Травма грудного и поясничного отделов позвоночника в остром и раннем периодах травматической болезни спинного мозга требует другой тактики лечения, однако и здесь главным остается скорейшая декомпрессия. Типичным, самым распространенным и эффективным доступом для декомпрессии грудного и поясничного отделов позвоночника является ламинэктомия. Она должна выполняться не менее чем на один уровень выше и ниже сломанного позвонка. Так называемые "щадящие" ламинэктомии - только на уровне повреждения - вредны для спинного мозга, ущемление отечного спинного мозга в ламинэктомическом "окне" приводит к его вторичному повреждению.
При осложненной травме в грудном и верхнепоясничном отделах позвоночника (т.е. на уровне спинного мозга) декомпрессия должна обязательно дополняться ревизией спинного мозга под оптическим увеличением. Это необходимо для выявления внутримозговых гематом и подоболочечных кровоизлияний, которые следует удалять, так как они приводят к образованию кист и рубцов. Спайки между оболочками, корешками и веществом спинного мозга образуются очень быстро, и поэтому уже в раннем периоде может потребоваться выполнение менингомиелорадикулолиза, обязательно с использованием оптического увеличения и микроинструментов.
В поясничном отделе позвоночника при травме корешков конского хвоста производятся аналогичные манипуляции, которые в случае разрыва корешков должны дополняться их микрохирургическим швом.
Анализ отдаленных результатов фиксации грудных и поясничных позвонков за 30-летний период выявил в 25,2% случаев несостоятельность существовавших тогда методов фиксации и образование вторичных деформаций, приводящих к вторичной компрессии спинного мозга (пластины Willson, Антонова-Каплана, Харьковского НИИОТ).
Использование транспедикулярных фиксаторов в нашей клинике началось с систем "Мartburg" (производства бывшей ГДР), Steffeе и различных модификаций фиксаторов Соtrel-Dubousset. Система "Мartburg" не обеспечивала стабильной фиксации вследствие миграции винтов, фиксатор Steffeе устарел. Фиксаторы Соtrel-Dubousset и сегодня широко применяются у нас наравне с системой USS.
Транспедикулярные конструкции позволяют не только осуществить стабильную фиксацию, но и полностью устранить деформацию позвоночного сегмента и стеноз позвоночного канала в области травмы. Они обеспечивают стабильную фиксацию после ламинэктомии. К тому же эти фиксаторы в большинстве случаев не удаляются и потому гарантируют профилактику вторичной деформации. Немаловажным является то, что транспедикулярные фиксаторы стабилизируют только поврежденный двигательный сегмент. Необходимо избегать неоправданного увеличения массы имплантатов и протяженности спондилодеза.
В течение 5 лет мы используем систему USS (АО) (табл. 2), которую считаем наиболее предпочтительной из-за ее простоты и универсальности, а также широких функциональных возможностей. Применяем и другие системы - "Теnor" и его модификации, российские аналоги ("Конмет") и др. - в зависимости от материальных возможностей пациентов, однако USS представляется нам наиболее удобной.
Таблица 2. Применение системы USS при травмах грудного и поясничного отделов позвоночника
| Уровень травмы | Число больных |
|---|---|
| Т5 Т6-11 Т12-L1 L2-5 |
2 33 59 24 |
| Всего | 118 |
Примечание. У 23 из 118 больных были повреждения на двух уровнях.
Система USS выполняет функцию репозиции и опоры. Имплантат позволяет производить компрессию и дистракцию или фиксацию в нейтральной позиции в любой ситуации с созданием или без создания предварительного напряжения в сторону лордоза или кифоза.
USS не используется выше уровня Т4 вследствие малого размера ножек позвонков. Нам удавалось вводить винты 5 мм в ножки четвертого грудного позвонка, однако оптимальным верхним уровнем введения винтов является Т6. Методика установки винтов известна и описана в соответствующих руководствах [2, 5, 6].
При переломах позвонков без разрушения задней стенки для репозиции достаточно произвести реклинацию. При переломах всех других типов, включая взрывные и ротационные переломы, а также все переломы с проникновением фрагментов тела в позвоночный канал, репозицию необходимо начинать с дистракции и осуществлять поэтапную реклинацию. При осложненной травме позвоночника, когда производится ламинэктомия, опасность повреждения спинного мозга во время репозиции меньше, так как манипуляции выполняются под визульным контролем положения спинного мозга. После окончания репозиции и закрепления элементов системы дополнительно устанавливаются одна или две поперечные деротационные штанги.
На рис. 2 представлен результат лечения осложненного перелома первого и второго поясничных позвонков у 37-летней пациентки. Клиническая картина включала нижнюю параплегию и нарушение функции тазовых органов. Через 16 ч после травмы больной произведены декомпрессивная ламинэктомия, менингомиелорадикулолиз, репозиция, восстановление высоты позвонка путем пластики тела аутокостной крошкой через ножку позвонка и фиксация системой USS. Через 6 нед - полное восстановление, пациентка вернулась к привычной работе.
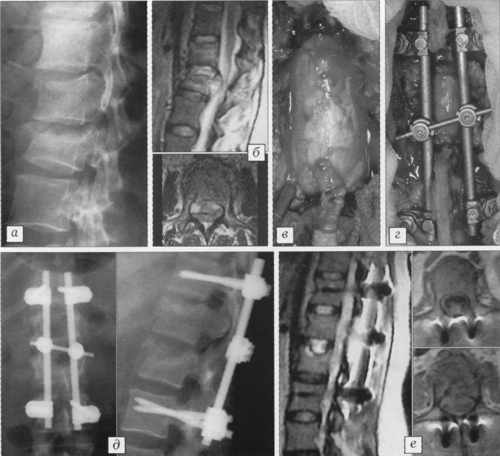
Рис. 2. Больная 3. 37 лет.
a - рентгенограмма при поступлении: компрессионный осложненный перелом L1-2;
б - МРТ при поступлении: компрессия корешков конского хвоста телом L2;
в - декомпрессия дурального мешка;
г - фиксация USS;
д - рентгенограммы после операции;
е - МРТ после операции: полноценная реконструкция позвоночного канала.
Таким образом, наш опыт показывает, что система USS является универсальной и удобной для лечения травм и заболеваний позвоночника.
В заключение хотелось бы отметить, что эффективность хирургического лечения осложненной травмы позвоночника в остром и раннем периодах зависит прежде всего от срока проведения оперативного вмешательства, полноценности декомпрессии и фиксации. Если выполнить полноценную фиксацию в экстренной ситуации невозможно, ее можно произвести позднее, как второй этап операции. Это намного лучше, чем использовать неэффективные, устаревшие фиксаторы или подделки под настоящие. Трудности внедрения новых видов фиксации связаны, как правило, не с дороговизной методик, а со сложившимся стереотипом экономических, этических и методологических взаимоотношений специалистов, пациентов и администрации клиник. Сегодня эти взаимоотношения необходимо пересмотреть и шире внедрять эффективные методики оперативного лечения травм позвоночника.