Медицинская реабилитация
9.1.4. Осложнения и последствия повреждений позвоночника и спинного мозга
Осложнения и последствия повреждений позвоночника и спинного мозга делят следующим образом [Бабиченко Е.И., 1994; Yarkony G., Chen D., 1996]:
1) инфекционно-воспалительные осложнения;
2) нейротрофические и сосудистые нарушения;
3) нарушения функции тазовых органов;
4) ортопедические последствия.
Инфекционно-воспалительные осложнения могут быть ранними (развиваются в острый и ранний периоды ПСМТ) и поздними. В остром и раннем периоде гнойно-воспалительные осложнения в первую очередь связаны с инфицированием дыхательной и мочевыводящей систем, а также с пролежневым процессом, который протекает по типу гнойной раны. При открытой ПСМТ возможно также развитие таких грозных осложнений, как гнойный эпидурит, гнойный менингомиелит, абсцесс спинного мозга, остеомиелит костей позвоночника. К поздним инфекционно-воспалительным осложнениям относят хронический эпидурит и арахноидит.
Нейротрофические и сосудистые нарушения возникают в связи с денервацией тканей и органов. В мягких тканях у больных ПСМТ очень быстро развиваются пролежни и плохо заживающие трофические язвы. Пролежни и язвы становятся входными воротами инфекции и источниками септических осложнений, приводя в 20-25% случаев к смерти [Гайдар Б.В. и соавт., 1997].
Для анатомического перерыва спинного мозга характерно возникновение так называемых твердых отеков нижних конечностей. Характерны нарушения метаболизма (гипопротеинемия, гиперкальциемия, гипергликемия), остеопороз, анемия. Нарушение вегетативной иннервации внутренних органов приводит к развитию гнойно-некротических язвенных колитов, энтероколитов, гастритов, к острым желудочно-кишечным кровотечениям, к дисфункции печени, почек, поджелудочной железы. Наблюдается тенденция к камнеобразованию в желчных и в мочевыводящих путях. Нарушение симпатической иннервации миокарда (при травмах шейного и грудного отделов спинного мозга) проявляется брадикардией, аритмией, ортостатической
гипотензией. Может развиться либо усугубиться ишемическая болезнь сердца, при этом больные могут не чувствовать боли в результате нарушения ноцептивной афферентной импульсации от сердца [Arrowood J. и соавт., 1987]. Со стороны легочной системы более чем у 60% больных в раннем периоде развивается пневмония, которая служит одной из наиболее частых причин гибели пострадавших [De Vivo М. и соавт., 1993].
Другим грозным осложнением, приводящим нередко к летальному исходу, является тромбоз глубоких вен, возникающий по различным данным у 47-100% больных ПСМТ [Merli G. и соавт., 1988]. Наиболее высок риск тромбоза глубоких вен в первые 2 недели после травмы. Следствием тромбоза глубоких вен может стать эмболия легочной артерии, которая возникает в среднем у 5% больных и является ведущей причиной смерти при ПСМТ [Waring W., Karunas R., 1991]. При этом по причине повреждения спинного мозга могут отсутствовать типичные клинические симптомы эмболии (боль в груди, диспноэ, кровохарканье); первыми признаками могут быть нарушения сердечного ритма [Fluter G., 1993]. Диагностические мероприятия при подозрении на тромбоз глубоких вен или эмболию ветвей легочной артерии описаны в главе 5.
Реабилитологу необходимо знать и еще об одном осложнении - вегетативной дизрефлексии. Вегетативная дизрефлексия представляет собой мошную симпатическую реакцию, возникающую в ответ на болевые или иные стимулы у больных с уровнем поражения спинного мозга выше Тh6 (т.е. выше отхождения ветвей поясничной части симпатического ствола). У больных с тетраплегией этот синдром наблюдается, по данным разных авторов, в 48- 83% случаев, обычно спустя 2 и более месяцев после травмы [Lindan R. и соавт., 1980]. Причиной служит болевая либо проприоцептивная импульсация, обусловленная растяжением мочевого пузыря, катетеризацией, гинекологическим или ректальным обследованием, а также другими интенсивными воздействиями. В норме проприоцептивные и болевые импульсы следуют к коре головного мозга по задним столбам спинного мозга и спиноталамическому пути. Полагают, что при перерыве этих путей импульсация циркулирует на спинальном уровне, вызывая возбуждение симпатических нейронов и мощный взрыв симпатической активности; при этом нисходящие супраспинальные ингибирующие сигналы, в норме модулирующие вегетативную реакцию, в силу повреждения спинного мозга не оказывают должного тормозного воздействия [Erickson R., 1980]. В результате развивается спазм периферических сосудов и сосудов внутренних органов, что приводит к резкому подъему артериального давления. Нескорригированная гипертензия может привести к потере сознания, к развитию внутримозгового кровоизлияния, острой сердечной недостаточности.
К достаточно частому осложнению ПСМТ относится гетеротопическая оссификация, развивающаяся обычно в первые 6 месяцев после травмы, по различным данным, у 16-53% больных [Venier L., Ditunno J., 1971]. Эктопические оссификаты появляются лишь в областях, расположенных ниже неврологического уровня поражения. Обычно поражаются области крупных суставов конечностей (тазобедренные, коленные, локтевые, плечевые).
Нарушения функции тазовых органов проявляются расстройствами мочеиспускания и дефекации. В стадию спинального шока наблюдается острая задержка мочи, связанная с глубокой депрессией рефлекторной активности спинного мозга. По мере выхода из шока форма нейрогенной дисфункции мочевого пузыря зависит от уровня поражения спинного мозга. При поражении надсегментарных отделов (мочевой пузырь получает парасимпатическую и соматическую иннервацию из сегментов S2-S4) развивается нарушение мочеиспускания по проводниковому типу. Вначале наблюдается задержка мочеиспускания, связанная Т повышением тонуса наружного сфинктера мочевого пузыря. Может наблюдаться парадоксальная ишурия - при переполненном мочевом пузыре моча выделяется по каплям в результате пассивного растяжения шейки мочевого пузыря и пузырных сфинктеров. По мере развития автоматизма отделов спинною мозга, находящихся дистальнее уровня поражения (спустя 2-3 недели после травмы, а иногда и в более отдаленные сроки), формируется рефлекторный (иногда его называют гиперрефлекторный) мочевой пузырь: начинает работать спинальный центр мочеиспускания, локализующийся в конусе спинного мозга, и мочеиспускание происходит рефлекторно, по типу автоматизма, в ответ на наполнение мочевого пузыря и раздражение рецепторов его стенок, при этом нет произвольной (корковой) регуляции мочеиспускания. Наблюдается недержание мочи. Моча выделяется внезапно, небольшими порциями. Может наблюдаться парадоксальное прерывание мочеиспускания в связи с непроизвольным преходящим торможением мочевого потока в течение рефлекторного опорожнения. При этом императивный позыв на опорожнение мочевого пузыря указывает на неполное нарушение проводимости спинного мозга (сохранность афферентных проводящих путей от пузыря к коре больших полушарий), тогда как спонтанное внезапное опорожнение мочевого пузыря без позыва - на полное нарушение проводимости спинного мозга. На неполное поражение проводящих путей указывает также ощущение самого процесса мочеиспускания и ощущение облегчения после мочеиспускания (сохранность путей температурной, болевой и проприоцептивной чувствительности от уретры к коре головного мозга). При надсегментарном поражении положителен тест холодной воды: через несколько секунд после введения через уретру в мочевой пузырь 60 мл холодной воды вода, а иногда и катетер, с силой выталкиваются наружу. Повышен также тонус наружного ректального сфинктера. С течением времени в стенках мочевого пузыря могут наступить дистрофические и рубцовые изменения, приводящие к гибели детрузора и формированию вторично-сморщенного мочевого пузыря (органический арефлекторный мочевой пузырь). При этом наблюдается отсутствие пузырного рефлекса, развивается истинное недержание мочи.
При травме спинного мозга с непосредственным поражением спинальных центров мочеиспускания (крестцовых сегментов S2-S4) происходит угасание рефлекса опорожнения мочевого пузыря в ответ на его наполнение. Развивается гипорефлекторная форма мочевого пузыря (функциональный арефлекторный мочевой пузырь), характеризующаяся низким внутрипузырным давлением, снижением силы детрузора и резко заторможенным рефлексом мочеиспускания. Сохранность эластичности шейки мочевого пузыря приводит к перерастяжению мочевого пузыря и большому количеству остаточной мочи. Характерно напряженное мочеиспускание (для опорожнения мочевого пузыря больной натуживается или производит ручное выдавливание). Если больной перестает напрягаться, опорожнение прекращается (пассивное прерывистое мочеиспускание). Тест холодной воды отрицателен (рефлекторный ответ в виде выталкивания введенной в мочевой пузырь воды не наблюдается в течение 60 секунд). Анальный сфинктер расслаблен. Иногда пузырь опорожняется автоматически, но не за счет спинальной рефлекторной дуги, а в связи с сохранением функции интрамуральных ганглиев. Необходимо отметить, что чувство растяжения мочевого пузыря сохраняется даже при полном повреждении спинного мозга в пояснично-крестцовом отделе благодаря симпатической иннервации, которая распространяется до верхних грудных сегментов (симпатическая иннервация мочевого пузыря связана с сегментами Тh11, Тh12, L1, L2). По мере развития в мочевом пузыре дистрофических процессов и потери шейкой пузыря эластичности формируются органический арефлекторный мочевой пузырь и истинное недержание с постоянным выделением мочи по мере ее поступления в пузырь.
Для определения формы и степени нарушения функции мочевого пузыря по прошествии спинального шока с целью выбора методов лечения необходимо использование целого комплекса урологических исследований.
Нейроурологическая характеристика функционального состояния мочевого пузыря и почек должна включать детальные сведения об акте мочеиспускания, о взаимоотношении тонуса детрузора и сфинктера, морфологических изменениях в стенке мочевого пузыря, а также данные о мочеобразовательной и мочевыделительной функциях почек. С этой целью прежде всего определяют количество мочи, выделяемой однократно при сохранившемся мочеиспускании, а также количество остаточной мочи и емкость мочевого пузыря. Затем проводят урологическое обследование - сфинктерометрию, цистометрию, цистоуретрографию, цистоскопию, измерение скорости потока мочи. Эти методы позволяют оценить высоту пузырного рефлекса, объем мочевого пузыря и количество остаточной мочи, тонус мочевого пузыря, собственную силу детрузора. Необходим также лабораторный и бактериологический анализ мочи и соответствующие биохимические анализы крови (остаточный азот, мочевина). При необходимости проводят изотопную ренографию, ультразвуковое исследование почек.
Для выполнения сфинктеро- и цистометрии существуют специальные приборы, выпускаемые в основном зарубежными фирмами. Можно пользоваться и более простыми приспособлениями, с помощью которых возможно определение рефлекторной сократительной функции и тонической активности мочевого пузыря и его замыкательного аппарата.
Сфинктерометрия основана на измерении давления, необходимого для преодоления запирательных механизмов ретроградно вводимым в уретру воздухом или жидкостью. Для исследования суммарного сопротивления замыкательного аппарата мочевого пузыря в уретру нагнетается воздух аппаратом для измерения артериального давления, соединенным с уретрой специальным наконечником и переходной резиновой трубкой (рис.9.2). Тонус сфинктера фиксируется в момент прорыва воздуха через сфинктер в мочевой пузырь по характерному хлопающему звуку.
Цистометрия или цистоманометрия может быть определена путем измерения высоты пузырного давления водным манометром при различных степенях фракционного наполнения мочевого пузыря теплым (37°) раствором фурацилина в концентрации 1:5000 (рис.9.3).
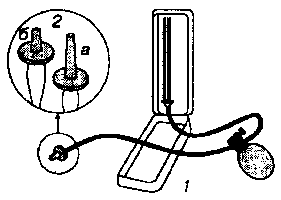
Рис. 9.2. Схема аппарата для сфинктерометрии: 1 - аппарат Рива-Рочи, 2 - наконечники, вставляющиеся в уретру (2а - для мужчин, 2б -для женщин) (О.А.Перльмуттер, 2000)
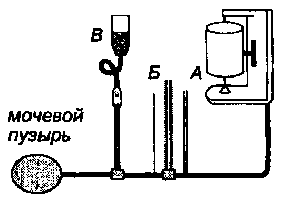
Рис. 9.3. Схема аппарата для цистоманометрии: А - кимограф, Б - водяной манометр, В - капельница с фурацилином (О.А.Перльмуттер, 2000)
Нулевой пункт манометра устанавливается на уровне мочевого пузыря. Регистрация внутрипузырного давления производится при наполнении мочевого пузыря порциями по 50 мл фурацилина. Наполнение производят до появления сильного позыва на мочеиспускание. Если такой позыв отсутствует, то вводят не более 600-700 мл раствора. На кимографе регистрируются волнообразные линии, которые вдруг внезапно увеличиваются по амплитуде, это признак того, что детрузор начал сокращаться в ответ на раздражение его стенки вводимой жидкостью. Одновременно с появлением этих высокоамплитудных колебательных движений на водяном манометре образуется короткий пиковый подъем, амплитуда которого характеризует тонус детрузора. Введенное количество раствора обозначает эффективную мощность мочевого пузыря. Данные внутрипузырного давления, определяемые по манометру, сопоставляют с данными эффективной мощности пузыря, при этом получают графическое изображение (рис.9.4).
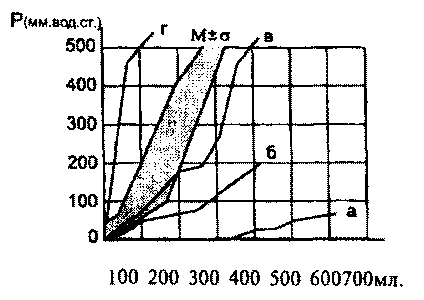
Рис. 9.4. Различные типы цистометрических кривых у больных с травмами позвоночника и спинного мозга: а - атонический, б - гипотонический, в - нормотонический, г - гипертонический (О.А.Перльмуттер, 2000)
При выделении клинических синдромов основное значение придается тонусу детрузора и сфинктера и их взаимоотношению. Тонус детрузора или силу его сокращения измеряют по приросту внутрипузырного давления в ответ на введение всегда постоянного количества жидкости - 50 мл, если этот прирост составляет 103±13 мм водн. ст., тонус детрузора мочевого пузыря считается нормальным, при меньшем приросте - сниженным, при большем - повышенным. Нормальными показателями сфинктерометрии считаются 70-110 мм рт.ст.
В зависимости от соотношения состояния детрузора и сфинктера выделяют несколько синдромов.
Атонический синдром отмечается чаще при поражении конуса спинного мозга, т.е. спинальных центров регуляции мочеиспускания. При цистометрическом исследовании введение в мочевой пузырь 100-450 мл жидкости не изменяет нулевого пузырного давления. Введение больших объемов (до 750 мл) сопровождается медленным повышением внутрипузырного давления, но оно не превышает 80-90 мм водн. ст. Сфинктерометрия при атоническом синдроме выявляет низкие показатели тонуса сфинктера - 25-30 мм рт.ст. Клинически это сочетается с атонией и арефлексией скелетной мускулатуры.
Синдром гипотонии детрузора - также результат сегментарных дисфункций мочевого пузыря, при этом вследствие снижения тонуса детрузора емкость пузыря увеличивается до 500-700 мл. Тонус сфинктера может быть пониженным, нормальным и даже повышенным.
Синдром преобладающей гипотонии сфинктера наблюдается при травмах на уровне S2-S4 сегментов; для него характерно частое непроизвольное отделение мочи без позыва. При сфинктерометрии выявляется отчетливое снижение тонуса сфинктера и на цистограмме - незначительно сниженный или нормальный тонус детрузора. При пальпаторном исследовании сфинктера прямой кишки и мышц промежности определяется низкий тонус.
Синдром гипертонии детрузора и сфинктера отмечается у больных с проводниковым типом дисфункции мочевого пузыря. Цистометрически при введении в
мочевой пузырь 50-80 мл жидкости наблюдается резкий скачок внутрипузырного давления до 500 мм водн. ст. При сфинктерометрии тонус его высокий - от 100 до 150 мм рт. ст. Наблюдаются резкие сокращения мышц промежности в ответ на их пальпацию.
Синдром преобладающей гипертонии детрузора при цистометрии характеризуется повышением тонуса детрузора при маленькой емкости пузыря (50- 150 мл), отмечается высокий скачок внутрипузырного давления в ответ на введение 50 мл жидкости, а тонус сфинктера может быть нормальным, повышенным или пониженным.
Для выяснения электровозбудимости мочевого пузыря применяют также трансректальную электростимуляцию. При грубых дистрофических процессах в мочевом пузыре детрузор теряет свою возбудимость, что проявляется отсутствием подъема внутрипузырного давления в ответ на электрическую стимуляцию. Степень дистрофических процессов определяют по количеству коллагеновых волокон методом пузырной биопсии (при инфицировании мочевых путей либо значительных трофических нарушениях в стенке пузыря биопсия не показана).
Нарушение акта дефекации при ПСМТ также зависит от уровня поражения спинного мозга. При надсегментарном поражении больной перестает ощущать позывы на дефекацию и наполнение прямой кишки, наружный и внутренний сфинктеры прямой кишки находятся в состоянии спазма, возникает стойкая задержка стула. При поражении спинальных центров развивается вялый паралич сфинктеров и нарушение рефлекторной перистальтики кишечника, что проявляется истинным недержанием кала с его отхождением небольшими порциями при поступлении в прямую кишку. В более отдаленный период может наступать автоматическое опорожнение прямой кишки за счет функционирования интрамурального сплетения.
При ПСМТ возможно также возникновение гипотонического запора, связанного с гипомобильностью больного, слабостью мышц брюшного пресса, парезом кишечника. Нередко наблюдаются геморроидальные кровотечения [Cosman В. и соавт., 1993].
Ортопедические последствия ПСМТ могут быть следующими [Соленый В.И., 1994]: нестабильность травмированного отдела позвоночника; сколиозы и кифозы позвоночника (особенно склонны к прогрессированию кифотические деформации с углом кифоза, превышающим 18-20°); вторичные вывихи, подвывихи и патологические переломы; дегенеративные изменения в межпозвонковых дисках, суставах и связках позвоночника; деформация и сужение позвоночного канала с компрессией спинного мозга. Данные последствия сопровождаются обычно стойким болевым синдромом, ограничением подвижности травмированного отдела позвоночника и его функциональной несостоятельностью, а в случаях сдавления спинного мозга - прогрессирующим нарушением функций спинного мозга. Возникшие ортопедические нарушения при отсутствии своевременного лечения часто прогрессируют и приводят больного к инвалидности.
| Назад | Оглавление | Далее |