Медицинская реабилитация
Глава XIV. Общий анализ врачебных ошибок при черепно-мозговой травме в остром периоде
Врачебные ошибки анализировались на основании изучения и оценки медицинских документов (историй болезни) стационаров четырех центральных районных больниц Белгородской области и нейрохирургического отделения областной больницы № 1 г. Белгорода. В экспертную выборку медицинские документы отбирались по основному выписному диагнозу – формы ЧМТ в остром периоде. Общее число медицинских документов составило 212.
Анализу подвергнуты истории болезни с выписными диагнозами, разделенными на три группы с учетом тяжести полученной травмы. В табл. 10 представлены нозологические формы в анализируемой экспертной выборке.
Количественный состав выборки соответствовал реальной структуре черепно-мозгового травматизма на территории области.
Изучение качества медицинской помощи (КМП) больным с ЧМТ проводилось с использованием автоматизированной технологии экспертизы (АТЭ), разработанной ООО «Центр качества и квалификации» НИИ кардиологии г. Санкт-Петербурга (Государственный регистрационный № 960494 от 21 ноября 1996 г.).
Таблица 10
Распределение нозологигеских форм ЧМТ, представленных в экспертной выборке

В связи с тем, что АТЭ в наибольшей степени отвечает требованиям к эталонному методу оценки КМП, нами было отдано предпочтение именно ей.
Оценка КМП с использованием АТЭ представляет собой последовательное описание при помощи комбинаций постоянных и сменных элементов формализованного языка выявленных ВО по всем блокам врачебного процесса (сбор информации – блок А, постановка диагноза – блок В, лечение – блок С, преемственность – блок D) и обоснование (описание) их негативных последствий.
Мнение эксперта о том, что какое-либо действие или бездействие врача является ошибочным, требует доказательств и может быть признано обоснованным только при условии, если им будут описаны конкретные последствия ВО. Отсутствие обоснования лишает эксперта возможности квалифицировать то или иное неверное, с его точки зрения, действие или бездействие врача как ВО.
Поскольку каждая ВО может иметь одно или несколько негативных последствий, эксперту предоставляется возможность обосновывать ее влияние на состояние пациента, процесс оказания помощи, оценку процесса оказания помощи, ресурсы здравоохранения, управление здравоохранением, социальные ресурсы. Таким образом, АТЭ предусматривает шесть основных направлений обоснования ВО.
В общем виде работа с АТЭ сводилась к выполнению двух процедур. Сначала врач, оценивающий работу другого врача, изучал технологический медицинский документ (историю болезни) и составлял свою экспертную версию о ВО и их негативных последствиях. После этого эксперт переходил к работе с компьютером. Используя формализованный язык (ФЯ), он регистрировал каждую ВО и обосновывал ее путем описания в экспертном протоколе негативных следствий. Регистрация ВО по каждому подблоку врачебного процесса и их обоснование осуществлялись посредством выбора необходимых эксперту фраз из постоянных частей ФЯ и внесения новых элементов описания ситуации. Архивирование выбранных и внесенных фраз ФЯ происходит автоматически.
Результатом деятельности пользователя АТЭ является экспертный протокол, содержащий зарегистрированные ВО и их обоснования. До окончания работы эксперт имеет возможность контрольного просмотра экспертного протокола и его коррекции.
Помимо качественных характеристик, учитывались количественные показатели КМП, оценивались ее существенные компоненты.
Для оценки состояния первого существенного признака КМП – выполнения медицинских технологий – использовали показатель риск возникновения врагебных ошибок. Он определялся как число ВО в пересчете на одного пациента и отражал удельный вес ВО во всей экспертной выборке. Данный показатель позволил судить о вероятности возникновения ВО.
Для количественной характеристики состояния второго существенного компонента КМП – риска для пациента от медицинского вмешательства – использовали два показателя. Риск ухудшения состояния пациентов определялся числом негативных следствий ВО, повлиявших на состояние, в пересчете на одного пациента. Риск социально знагимого ухудшения состояния пациентов соответствовал числу последствий ВО, повлиявших на социальные ресурсы, в пересчете на одного пациента. Первый показатель позволил судить о том, насколько высока для пациента вероятность ухудшения состояния при контакте с данной медицинской подсистемой (врачом, группой врачей). Второй – характеризовал вероятность того, что ухудшение состояния пациента будет иметь социальную значимость.
Третий существенный признак КМП – оптимальность использования ресурсов медицины – характеризуется показателем риск неоптимального использования ресурсов. Он определялся отношением последствий ВО, негативно повлиявших на ресурсы медицинского учреждения, в пересчете на одного пациента.
Применение данных количественных показателей позволило отразить состояние каждого компонента КМП в отдельности. Для определения медицинского учреждения или вида патологии, нуждающегося в первоочередном проведении работы по улучшению КМП, удобнее использовать один количественный показатель. Процедура его получения осуществлялась путем нормирования количественных показателей КМП для разных выборок с помощью метода Z-преобразования.
Методика Z-преобразования представляет собой определение среднеквадратичного отклонения от рассчитанных средних величин риска в группе экспертных выборок. Суммируя среднеквадратичные отклонения для разных видов риска в конкретном медицинском учреждении, получали интегрированный показатель состояния КМП. Обработка информации по результатам экспертизы КМП и математический анализ материала производился автоматически с использованием методов вариационной статистики на базе персонального компьютера Pentium-166. На первом этапе была проведена оценка материально-технического, лекарственного и кадрового обеспечения ЛПУ, в которых изучалось КМП при ЧМТ на момент пребывания пострадавших в стационаре. Это дало возможность оценивать деятельность врачей с учетом их реальных возможностей.
Для проведения экспертизы КМП пострадавшим с ЧМТ в состав экспертной группы были включены четыре врача высшей и первой квалификационных категорий по нейрохирургии. Каждый эксперт получал единовременно от 2 до 5 историй болезни. После знакомства с медицинскими документами эксперту выделялось время работы на персональном компьютере для составления протокола экспертизы. Метаэкспертизе, т.е. повторной экспертизе того же случая оказания медицинской помощи с использованием АТЭ КМП, но с привлечением другого эксперта, подвергалось 90 % историй болезни. Таким образом, общее число выполненных экспертиз для выявления и уточнения типичных ВО при ЧМТ составило 402.
В случае выявления расхождений между протоколами эксперта и метаэксперта между ними проводилось согласование мнений. Только при достижении согласия протокол включался в исследование. По всем случаям оказания медицинской помощи, подвергавшимся экспертизе, было выработано согласованное мнение членов экспертной группы.
В последующем организатор экспертизы с использованием АТЭ проводил анализ совокупностей случаев, объединенных одним признаком (уровень стационара, нозологическая единица). При этом с помощью программы производилось построение итоговых таблиц с определением количественных показателей КМП по каждой конкретной выборке.
Анализ итоговых таблиц позволил выявить как структуру ВО по блокам лечебного процесса, так и риски негативных последствий от взаимодействия пациента и медицинской системы.
Результаты исследования в последующем оформлялись в виде экспертного заключения, формулировки выводов и практических рекомендаций для подготовки управленческих решений.
При анализе общей структуры врачебных ошибок при ЧМТ выявлено значительное преобладание ошибок сбора информации. Они составили в среднем 56 %. 15 % определено при постановке диагноза. Ошибки лечения составили 20 %. Врачебные ошибки преемственности – 9 %. Таким образом, уже видна проблема использования диагностического комплекса. Графическая иллюстрация распределения ВО по этапам врачебного процесса представлена на рис. 75.

Рис. 75. Распределение врачебных ошибок по блокам врачебного процесса
Характеристика ошибок сбора информации о пациенте с черепно-мозговой травмой
В блоке сбора информации ВО распределились следующим образом. Более половины (54 %) врачебных ошибок пришлось на дефекты использования инструментальной диагностики. Неоптимальное использование ресурсов лабораторной диагностики выявлено в 18 % случаев. Примерно одинаковое число врачебных ошибок зафиксировано при оценке непосредственных исследований и правильности привлечения врачей-консультантов (12 и 13 % соответственно). Дефекты описания лечения имеют наименьшую долю (3 %).
Среди непосредственных исследований выявлены недостатки сбора жалоб общемозгового характера (18 % в подблоке), когда неполно описывается их качественная и количественная характеристика (рис. 76). Как правило, отсутствует подробное описание условий возникновения и прекращения отдельных симптомов. При констатации у пострадавшего рвоты не указывается количество рвотных масс, состояние после нее, характер содержимого и т.д.
При сборе анамнеза болезни ВО характеризуются неполным описанием течения заболевания. Зарегистрированы: недостаточно детализованный расспрос о месте, времени травмы, имел ли место факт утраты сознания. Если больному была оказана медицинская помощь на предыдущем этапе, то ее объем не всегда регистрируется, т.е. предшествующее исследование и лечение отражения не получают. Врачебные ошибки сбора анамнеза болезни занимают 41 % в подблоке непосредственных исследований.
Отмечались истории болезни, в которых при возможности адекватного контакта с пострадавшим анамнез жизни полностью исключен из опроса. Во многих случаях неполно описаны перенесенные заболевания, в частности черепно-мозговые травмы. Часто при фиксации в анамнезе ЧМТ не указывается степень ее тяжести. На долю ВО сбора анамнеза жизни приходится 4 % в подблоке.
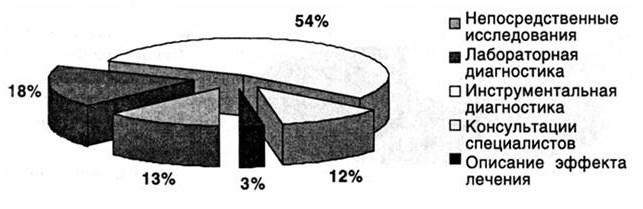
Рис. 76. Структура ошибок сбора информации
При физикальном обследовании пострадавшего зачастую отсутствует описание места приложения травмирующего агента. Оценивая случай в целом, врач-эксперт не может составить истинного представления о биомеханике травмы, так как не описывается характер повреждений покровов головы и их локализация. Не всегда исследуются симптомы раздражения мозговых оболочек. ВО физикальных исследований занимают 37 % в блоке непосредственных методов сбора информации о пациенте.
В блоке лабораторных исследований превалируют ВО в результате не проведенных необходимых анализов (38 % в подблоке). Наиболее гасто не определяется содержание алкоголя в крови пострадавшего. Это необходимо как с медицинской точки зрения (стертость клинических симптомов, сложности дифференциальной диагностики причин угнетения сознания), так и с юридической (производственные и дорожно-транспортные травмы).
В 42 % случаев ВО использования лабораторного комплекса не проводится в полном объеме общий анализ крови, анализ ликвора. Случаи необоснованного использования ресурсов лабораторной диагностики (20 %) встречаются относительно реже и заключаются в избыточном исследовании биохимических показателей крови.
Наибольшее число ВО приходится на инструментальную диагностику. Чаще всего исследование не проводится (81 % в подблоке), минимальный объем экспресс-диагностики практически не соблюдается. Редко проводится эхоэнцефалоскопическое исследование, на втором месте – невыполнение рентгенографии черепа в двух проекциях. Нередки случаи, когда констатируется выраженная ригидность затылочных мышц, а люмбальная пункция не производится. Как правило, объяснение этому – неумение врача произвести эндолюмбальный прокол. В ситуациях, когда клинически имеет место перелом основания черепа в средней черепной ямке, установлена ушная ликворея, а рентгенография черепа в двух стандартных проекциях перелома не подтверждает, рентгенография пирамид височных костей по Стенверсу не производится.
Значительное число исследований проводится неполно (11 % в подблоке). Это в основном выполнение рентгенографии черепа и различных отделов позвоночника в одной проекции. Рентгенография черепа производится, как правило, только в боковой проекции. Спондилография чаще выполняется только в прямой проекции. Обращает на себя внимание довольно частое отсутствие данных измерения артериального давления при поступлении.
81 % замечаний в блоке консультаций относятся к случаям, когда необходимый консультант не был приглашен к больному. Чаще всего не привлекался самый необходимый консультант – невропавые трое суток после травмы, а чаще в первые сутки для оценки картины глазного дна. Излишнее проведение консультаций отмечено в 7 % случаев. Попытки определить застой на глазном дне и связать его с внутричерепным процессом травматического характера безосновательны. Хорошо известно, что даже при подостром течении гематом больших размеров застойные диски можно определить только на 3 – 4-е сутки после травмы.
Замечания по описанию (7 % в подблоке) включают в себя отсутствие четких резюмирующих записей после консультации и рекомендаций. Обращают на себя внимание нередкие случаи, когда невропатолог не дает письменной оценки симптомов раздражения мозговых оболочек. Наиболее типичные ситуации, когда невропатолог в две-три строчки излагает очень кратко неврологический статус и определяет сотрясение головного мозга, хотя при изучении его записи не выявляется ни одного компонента, на основании которого можно поставить такой диагноз. Исследование координации движений, вегетативной симптоматики не производится практически во всех анализируемых случаях.
Как пример можно привести случай лечения больного С., который находился на лечении в хирургическом отделении ЦРБ с 9.05. по 19.05.97 г. с диагнозом: «сотрясение головного мозга». Пациент направлен из поликлинического отделения без диагноза. В стационаре дежурный хирург определяет сотрясение головного мозга и назначает консультацию невропатолога. Через двое суток в истории болезни отмечена запись невропатолога: «Сознание терял. Жалобы на головную боль. Зрачки D=S. Парезов и параличей нет. Диагноз: Сотрясение головного мозга. Рек.: анальгин 1 таб. 3 раза, димедрол 1 таб. 3 раза». Выписан с констатацией выздоровления.
Анализ историй болезни пострадавших с тяжелой ЧМТ показал, что большинство невропатологов не умеет полноценно клинически обследовать пострадавшего, находящегося в бессознательном состоянии. Оценка наличия или отсутствия очаговых симптомов как полушарных, так и стволовых практически невозможна из-за скудности записей. Около 95 % записей невропатолога при тяжелой ЧМТ завершаются заключением: «Ушиб головного мозга. Субдуральная гематома? Консультация нейрохирурга».
Показателен случай оказания медицинской помощи больному Ч., находящемуся на лечении в травматологическом отделении ЦРБ с 3.06. по 14.06.97 г. Доставлен бригадой «скорой помощи» с места автомобильной аварии в бессознательном состоянии. Запись невропатолога при поступлении: «Больной без сознания. Сбит машиной. На болевые раздражители не реагирует. Глазные яблоки «плавают». Зрачки расширены D=S. Парусит щека. Рефлексы торпидные. (+) симптом Бабинского. В затылочной области гематома. Диагноз: Ушиб головного мозга. Субдуральная гематома? Консультация нейрохирурга». Таким образом, оценить наличие или отсутствие латерализованной неврологической симптоматики у пострадавшего по такой записи не представляется возможным.
Оформление историй болезни далеко от совершенства. Дневниковые записи, как правило, очень скудны, редки и нерегулярны. Дефекты описания эффекта лечения (3 % в подблоке) крайне затрудняют экспертную работу.
Так как в ближайшем будущем не предвидится радикальных мер по реорганизации помощи пострадавшим с ЧМТ, то и в дальнейшем основная нагрузка будет лежать на плечах врачей общей практики неспециализированных стационаров. Для того чтобы знать пробелы в подготовке врачей этапа квалифицированной помощи, выявлять их типичные ошибки, необходимо добиваться подробного, детального описания ими своих действий.
(Т) Типигными ошибками сбора информации можно сгитать:
– отсутствие описания места приложения травмирующего агента;
– невыполнение эхоэнцефалоскопии;
– невыполнение рентгенографии черепа в двух проекциях;
– проведение рентгенографии черепа в одной проекции;
– привлечение окулиста в первые часы при поступлении;
– редкое использование невропатолога.
Структура ошибок постановки диагноза
Наиболее часто замечания экспертов вызывали компоненты основного диагноза (50,8 %). На втором месте ошибки постановки сопутствующего диагноза (31 %), и третье место (18,2 %) занимают ВО определения диагноза осложнений (рис. 77).
При постановке диагноза ВО в основном выявлены при анализе содержательной части (89,8 %). Замечания по рубрификации – 5 %, по формулировке – 5,2 %. На рис. 78 отражено данное распределение ВО.
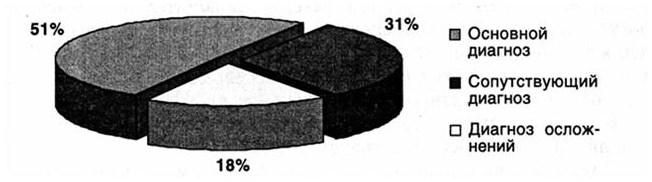
Рис. 77. Структура ошибок постановки диагноза по рубрикам
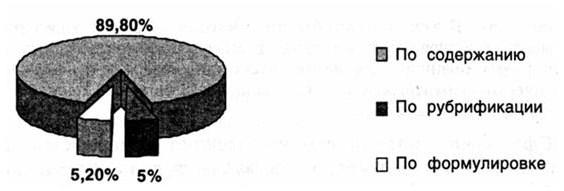
Рис. 78. Структура врачебных ошибок постановки диагноза
Наиболее часты случаи «утяжеления» травмы, когда при клинике ушиба мягких тканей головы диагностируется сотрясение головного мозга. Отмечаются ситуации, когда описание перелома основания черепа или его свода, подтвержденное рентгенологически, трактуется как сотрясение головного мозга. Часто диагноз субарахноидального кровоизлияния не подтверждается объективными методами. В случае лечения больной Р. в хирургическом отделении ЦРБ с 8.05. по 31.05.97 г. диагностирован ушиб головного мозга клинически, перелом костей свода черепа верифицирован при краниографии. Наличие оболочечных знаков позволило лечащему врачу установить диагноз субарахноидального кровоизлияния. Однако объективного подтверждения ему не было, так как люмбальная пункция не производилась.
Коррекция диагноза по содержанию в экспертных протоколах проводилась путем дополнений и исключений отдельных компонентов.
К примеру, если у больной Ш., получившей медицинскую помощь в хирургическом отделении ЦРБ с 1.08. по 9.08.97 г., отмечалось кровотечение из наружного слухового прохода в течение первых суток после травмы и в последующем развился гомолатеральный парез мимической мускулатуры, эксперт думает о наличии перелома основания черепа в средней черепной ямке. В заключительном диагнозе фигурирует сотрясение головного мозга. В этом случае диагноз сотрясения головного мозга исключался, а ставился диагноз ушиба головного мозга средней степени тяжести и перелома основания черепа. Тем более что при краниографии описан перелом височной кости.
В случаях, когда абсолютной уверенности у экспертов не было, дополнения вносились предположительно.
При отсутствии дополнений к сопутствующему диагнозу на титульном листе они учитывались экспертами при их указании в истории болезни (чаще всего консультантами).
Недостаточное знание врачами классификации ЧМТ обусловило большинство замечаний по формулировке. Отсутствие должного внимания к оформлению заключительного диагноза – вот основа большинства замечаний по блоку диагнозов.
Следует отметить, что в абсолютном большинстве случаев ВО постановки диагноза не отражались негативно на процессе лечения.
К типигным ошибкам постановки диагноза можно отнести:
– гипердиагностика при случаях легкой ЧМТ;
– недостаточное знание врачами классификации ЧМТ;
– игнорирование сопутствующей патологии и осложнений, зафиксированных в истории болезни при оформлении заключительного диагноза.
Структура ошибок лечения
Оценка проводимого лечения выявила преобладание ошибок фармакотерапии (93,6 %). Замечания по хирургическим методам составили 5,8 % и по лечебным манипуляциям – 0,6 % (рис. 79).
Как следует из рис. 79, ВО фармакотерапии составляют абсолютное большинство. Структура ошибок фармакотерапии, как наиболее значимого подблока, представлена на рис. 80.
Замечания по выбору препаратов составляют 70,4 %; по применению – 16,2 %; по времени назначения и отмены – 4,8 %; по описанию – 6,4 %; по сочетанию – 2,2 %. Ошибки по выбору включали в себя замечания, когда необходимый препарат не был назначен или применено непоказанное средство.
Замечания по описанию включили в себя ситуацию, когда не указывалась доза, не отмечался путь введения, условия и режим применения лекарственного средства.
Чаще всего не применяются препараты, улучшающие мозговой кровоток, и ноотропные средства, анальгетики, препараты калия. Паритетное представительство имеют случаи необоснованного назначения и неприменения дегидратирующих средств. Необоснованно применялся гемодез, лидаза, спазмолитики, спорадически инфузионные солевые растворы.
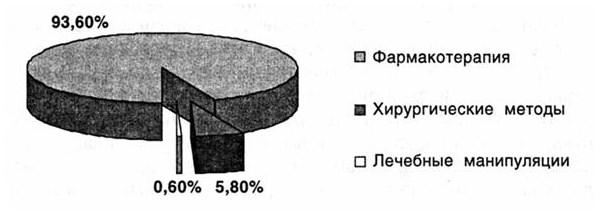
Рис. 79. Структура врачебных ошибок лечения
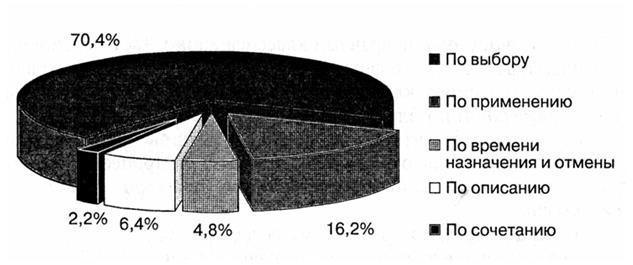
Рис. 80. Структура ошибок фармакотерапии
У врачей выявлены пробелы в знаниях принципов рациональной антибиотикотерапии и фармакодинамики, пенициллина в частности. Типичная ошибка – назначение пенициллина по 500 тыс. ед. 4 раза в сутки.
Нередко отмечается непоказанное сочетание одних и тех же препаратов (фуросемид перорально и лазикс внутримышечно, пирацетам внутримышечно и ноотропил перорально, анальгин и димедрол внутримышечно и внутрь).
Замечания по времени назначения и отмены препаратов в основном обусловлены необоснованно длительной дегидратацией. Так, при отсутствии объективного контроля за водно-электроЛитным балансом и при удовлетворительном состоянии пациента фуросемид нередко применяется свыше 10 сут.
Часто в листах назначения можно встретить назначение витаминотерапии одной строкой – витамины группы В – без указания дозы, кратности введения и т.д.
Замечания по блоку хирургических методов включают в себя выполнение в меньшем объеме размеров трепанационного окна, недостаточное описание хода вмешательства в протоколе операции.
При декомпрессивной трепанации черепа по показаниям врачи ограничиваются выполнением костного дефекта размерами 3x3, 3 х 4 см. Указывая на резкое пролабирование отечного, непульсирующего мозга в костный дефект, хирурги ограничиваются данными размерами трепанационного окна. Хотя общеизвестно, что из такого доступа невозможно произвести адекватную ревизию мозга и манипуляции в таком окне приводят только к дополнительной травматизации мозга.
Протоколы операций очень короткие и не отражают ряда очень важных моментов. Редко указывается вид доступа, состояние твердой мозговой оболочки перед ее вскрытием. Практически ни в одном из анализируемых протоколов не было отмечено состояние внешнего вида коры головного мозга. Редко указывается источник кровотечения, особенно при удалении эпидуральных гематом. В общем списке замечаний по описанию хода вмешательства фигурируют отсутствующие указания на примерный объем удаленной гематомы, состояние мозга после эвакуации сгустков. Не указываются способы дренирования раны, производилось ли ушивание твердой мозговой оболочки и т.д.
Лечебные манипуляции, имеющие самый маленький процент представительства, вызывали замечания в случаях неприменения средств иммобилизации, отсутствия измерения ликворного давления при лечебной люмбальной пункции. Ликворное давление измеряется путем подсчета частоты капель в одну минуту. Типичная запись: получен ликвор такого-то цвета, забрано столько-то миллилитров.
Типигньши ошибками легения можно сгитать:
– необоснованно длительное применение дегидратирующих средств;
– использование мочегонных средств без контроля водно-электролитного баланса у пострадавших;
– неприменение препаратов, улучшающих мозговой кровоток;
– назначение пенициллина в неверной суточной дозе;
– формирование трепанационного окна недостаточных размеров для полноценной ревизии мозга.
Структура ошибок преемственности
В блоке ошибок преемственности, составившем 8,6 % от общего числа ВО, распределение следующее:
– замечания по месту дальнейшей помощи – 22 %;
– по времени передачи пациента – 25 %;
– по информационному обеспечению – 52 %;
– по режиму транспортировки – 1 %.
Как следует из рис. 81, замечания по информационному обеспечению занимают лидирующее положение. Выписные эпикризы в абсолютном своем большинстве не содержат четких рекомендаций по дальнейшему лечению, режиму поведения больного, нет также и экспертно-трудовых рекомендаций.
Замечания по времени передачи пациента – это в основном необоснованная задержка в стационаре. Значительно меньше ВО, связанных с ранней передачей пациента на следующий этап медицинской помощи.
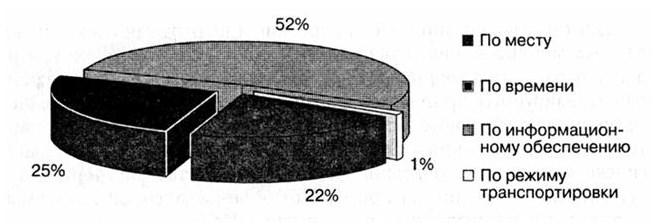
Рис. 81. Структура ошибок преемственности
Замечания по месту дальнейшей помощи учитывались при выписке пострадавших на работу либо просто по месту жительства. В этих случаях, по мнению экспертов, требовалось амбулаторное долечивание у невропатолога по месту жительства.
Типигными ошибками преемственности являются:
– недостаточное информированное обеспечение пациента при выписке;
– необоснованная задержка в стационаре;
– выписка больных сразу же на работу.
Как показано на рис. 82, риск возникновения врачебной ошибки, т.е. число ВО в пересчете на одного пациента, составил 5,49 %; риск ухудшения состояния пациента как число следствий ВО, повлиявших на состояние пациентов, в пересчете на одного больного – 0,89 %; риск социально значимого ухудшения состояния пациентов – 0,05 %; риск неоптимального использования ресурсов здравоохранения – 3,66 %.
Таким образом, можно говорить о том, что качество медицинской помощи пострадавшим с ЧМТ далеко от оптимального. Большинство ошибок врачами допускается при сборе информации о пострадавшем. Недостаточное использование диагностических возможностей приводит к ошибкам постановки диагноза. Чаще диагнозы «утяжеляются», что влечет за собой необоснованное применение средств фармакотерапии и увеличение срока пребывания больного в стационаре.
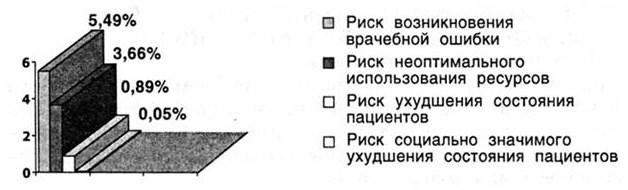
Рис. 82. Количественные показатели состояния компонентов КМП при черепно-мозговой травме в целом
Изучение негативного влияния ВО на ресурсы здравоохранения показало, что стремление объяснить все перманентным дефицитом и недостатками финансирования в случаях оказания медицинской помощи данному контингенту больных зачастую безосновательно. Имеющиеся ресурсы не используются в должной мере, а корни проблемы заклюъаются в недостатогной квалификации врагебного персонала.
Подтверждением этому служат результаты сравнительного анализа КМП при ЧМТ в стационарах различного уровня.
| Назад | Оглавление | Далее |