Физкультура
7. Медицинское обслуживание, врачебный контроль, допуск к участию в тренировках и соревнованиях
Медицинское обеспечение занимающихся осуществляется в соответствии с Приказом Министерства здравоохранения Российской Федерации от 20.08.2001 г. № 337 «О мерах по дальнейшему развитию и совершенствованию спортивной медицины и лечебной физкультуры», приказом Минздравсоцразвития России от 09.08.2010 г. № 613н «Об утверждении порядка оказания медицинской помощи при проведении физкультурных и спортивных мероприятий» и другими нормативными актами,
принимаемыми федеральным органом управления в сфере здравоохранения.
В случае наличия в клубе штатных медицинских работников рекомендуется возложить на них непосредственный медицинский контроль за тренировочным процессом и в период соревнований.
В соответствии с приказом Минздравсоцразвития России от 09.08.2010 г.№ 613н оказание медицинской помощи при проведении тренировочных занятий проводится с целью повышения эффективности процесса спортивной подготовки, функциональных возможностей организма спортсменов и включает:
• допуск к занятиям спортом и спортивным соревнованиям,
• проведение углубленных медицинских обследований (далее - УМО) спортсменов,
• проведение текущего медицинского наблюдения за спортсменами и этапных (периодических) медицинских обследований спортсменов,
• проведение врачебно-педагогических наблюдений (далее - ВПН) за спортсменами.
Углубленные медицинские обследования спортсменов проводятся в амбулаторно-поликлинических учреждениях, отделениях (кабинетах) спортивной медицины амбулаторно-поликлинических учреждений, врачебно-физкультурных диспансерах (центрах лечебной физкультуры и спортивной медицины).
Углубленные медицинские обследования для спортсменов с ограниченными возможностями здоровья (паралимпийцы, сурдлимпийцы) сборных команд Российской Федерации и их резервного состава проводятся по отдельным программам проведения УМО. Результаты обследований и наблюдений оформляются в виде заключений и протоколов и используются в работе врачей, педагогов, тренеров и других специалистов.
Вопрос о допуске к занятиям спортом принимается на основании обследования спортсмена при условии отсутствия морфологических и функциональных отклонений, влекущих за собой при увеличении интенсивности процессов основного обмена веществ, жизненно опасные нарушения функций организма или морфологические отклонения от нормы.
Допуск к занятиям на спортивно-оздоровительном этапе проводится на основании заключения о состоянии здоровья от специалистов по лечебной физкультуре и спортивной медицине отделений (кабинетов) спортивной медицины амбулаторно-поликлинических учреждений, врачебнофизкультурных диспансеров (центров лечебной физкультуры и спортивной медицины).
Этап начальной подготовки (от 1 года до 3 лет занятий спортом):
Зачисление в группы начальной подготовки (1-й год обучения) проводится на основании заключения о состоянии здоровья от специалистов по лечебной физкультуре и спортивной медицине отделений (кабинетов) спортивной медицины амбулаторно-поликлинических учреждений, врачебно-физкультурных диспансеров (центров лечебной физкультуры и спортивной медицины).
УМО занимающихся в группах начальной подготовки (2-й и 3-й год обучения) проводится в отделениях (кабинетах) спортивной медицины амбулаторно-поликлинических учреждений, врачебно-физкультурных диспансерах (центрах лечебной физкультуры и спортивной медицины).
Тренировочный этап (3-5 лет занятий спортом):
УМО зачисленных в тренировочные группы проводится не менее двух раз в год специалистами по лечебной физкультуре и спортивной медицине отделений (кабинетов) спортивной медицины амбулаторно-поликлинических учреждений, врачебно-физкультурных диспансеров (центров лечебной физкультуры и спортивной медицины).
УМО проводится на основании программы, включающей унифицированный перечень видов и объемов медицинских исследований. Виды и объемы медицинских исследований программы УМО определяются с учетом жалоб, анамнеза жизни, спортивного анамнеза, возраста, направленности тренировочного процесса, вида спорта, уровня квалификации спортсмена.
Этап спортивного совершенствования и этап высшего спортивного мастерства (5 и более лет занятий спортом):
УМО занимающихся в группах спортивного совершенствования и группах высшего спортивного мастерства проводится не реже двух раз в год специалистами по лечебной физкультуре и спортивной медицине отделений спортивной медицины амбулаторно-поликлинических учреждений, врачебно-физкультурных диспансеров (центров лечебной физкультуры и спортивной медицины).
Исходные условия для начала занятий физической культурой и спортом:
• наличие медицинских показаний и отсутствие противопоказаний;
• устойчивая мотивация, интерес и функциональные предпосылки;
• стабилизация, достигнутая в результате восстановительного лечения и реабилитационных мероприятий после травмы или заболевания.
Противопоказания в большинстве случаев определяются различными заболеваниями внутренних органов и касаются инвалидов всех категорий, независимо от причины наступления инвалидности.
К регулярным занятиям физкультурой и спортом могут быть допущены инвалиды:
• с поражением спинного мозга на различных уровнях (оперированные или прошедшие курс консервативного лечения). После травм легкой или средней тяжести занятия рекомендуется начинать через 6 месяцев, постепенно увеличивая физическую нагрузку; после тяжелых травм - через 1 год (за исключением повреждений шейного отдела позвоночника);
• после перенесенной нейроинфекции; занятия физкультурой показаны в стадии ремиссии (не ранее, чем через год).
Основные факторы, определяющие возможность занятий физкультурой и спортом инвалидов по зрению:
• состояние здоровья;
• характер глазной патологии;
• общая физическая подготовленность;
• уровень психологической подготовленности.
Эти факторы - основа определения показаний к ограничению и противопоказаний к физическим нагрузкам.
Вопросы допуска спортсменов с поражением опорно-двигательного аппарата к участию в соревнованиях по паралимпийским видам спорта являются предметом многолетних исследований, инициированных Международным паралимпийским комитетом.
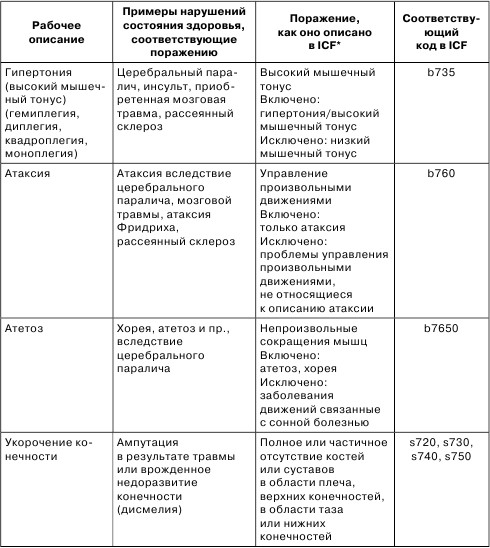
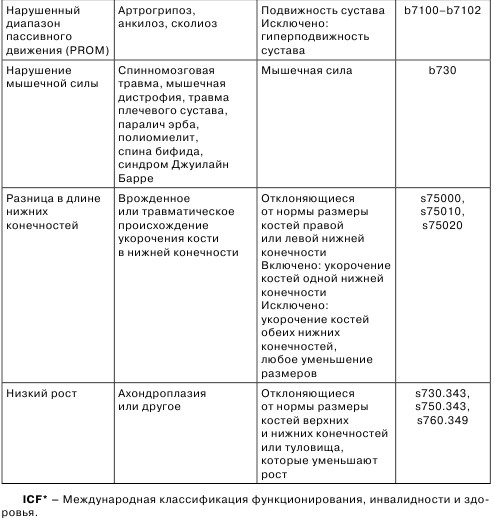
В результате таких исследований был определен перечень поражений опорно-двигательного аппарата, позволяющих спортсменам соревноваться в легкой атлетике (Табл. 5)
Таблица 5
Типы поражений спортсменов, имеющих право на участие в соревнованиях по легкой атлетике
Перечень противопоказаний к занятиям инвалидов физической культурой и спортом в России до настоящего времени официально не утвержден. Да и для здоровых спортсменов этот перечень не обновлялся с 1988 года.
Перечень, представленный ниже, составлен авторами (Г.А. Макарова, А.Б. Краснов, 2000 г.) на основании: а) «Требований к состоянию здоровья граждан, поступающих на службу в органы внутренних дел, средние училища и медицинские колледжи, учебные заведения, лиц рядового и начальствующего состава органов внутренних дел», б) «Перечня медицинских противопоказаний к приему абитуриентов в высшие и средние физкультурные учебные заведения» (Комитет по физической культуре и спорту при Совете Министров СССР, Управление научно-исследовательской работы и учебных заведений, М.,1971) и в) «Перечня заболеваний, препятствующих отбору для поступления в общеобразовательные школы спортивного профиля, ДЮСШ, центры подготовки резервов большого спорта» (Р.Е. Мо-тылянская с соавт., 1988).
Перечень заболеваний и патологических состояний, препятствующих допуску к занятиям спортом
I. Все острые и хронические заболевания в стадии обострения.
II. Особенности физического развития.
1. Резко выраженное отставание в физическом развитии, препятствующее выполнению упражнений и нормативов, предусмотренных учебными программами; резкая диспропорция между длиной конечностей и туловища.
2. Все виды деформаций верхних конечностей, исключающие или затрудняющие возможность выполнения различных спортивных упражнений.
3. Выраженная деформация грудной клетки, затрудняющая функционирование органов грудной полости.
4. Выраженная деформация таза, влияющая на статику тела или нарушающая биомеханику ходьбы.
5. Укорочение одной нижней конечности более чем на 3 см, даже при полноценной походке; выраженное искривление ног внутрь (Х-образное искривление) или наружу (О-образное искривление) при расстоянии между внутренними мыщелками бедренных костей или внутренними лодыжками большеберцовых костей свыше 12 см.
III. Нервно-психические заболевания.
Травмы центральной и периферической нервной системы
1. Психотические и непсихотические психические расстройства вследствие органического поражения головного мозга. Эндогенные психозы: шизофрения и аффективные психозы. Симптоматические психозы и другие психические расстройства экзогенной этиологии.
Лица, имеющие легкое кратковременное астеническое состояние после острого заболевания, допускаются к занятиям спортом после полного излечения.
2. Реактивные психозы и невротические расстройства.
Лица, имевшие острые реакции на стресс, нарушения адаптации и незначительно выраженные невротические расстройства, характеризующиеся в основном эмоционально-волевыми и вегетативными нарушениями, допускаются к занятиям спортом после полного излечения.
3. Умственная отсталость.
4. Эпилепсия.
5. Инфекционные, паразитарные, вирусные заболевания центральной нервной системы и их последствия. Поражения головного и спинного мозга при общих инфекциях, острых и хронических интоксикациях и их последствия (явления астенизации, нейроциркуляторная дистония, стойкие рассеянные органические знаки).
6. Травмы головного и спинного мозга и их последствия.
7. Сосудистые заболевания головного и спинного мозга и их последствия (субарахноидальные, внутримозговые и другие внутричерепные кровоизлияния, инфаркт мозга, транзиторная ишемия мозга и др.).
Лица с редкими обмороками подлежат углубленному обследованию и лечению. Диагноз «нейроциркуляторная дистония» устанавливается только в тех случаях, когда целенаправленное обследование не выявило других заболеваний, сопровождающихся нарушениями вегетативной нервной системы. Даже при наличии редких обмороков подобные лица не могут быть допущены к занятиям единоборствами, сложнокоординационными, травмоопасными и водными видами спорта.
8. Органические заболевания центральной нервной системы (дегенеративные, опухоли головного и спинного мозга, врожденные аномалии и другие нервно-мышечные заболевания).
9. Заболевания периферической нервной системы (включая наличие объективных данных без нарушения функций).
10. Травмы периферических нервов и их последствия (включая легкие остаточные явления в форме незначительно выраженных нарушений чувствительности или небольшого ослабления мышц, иннервируемых поврежденным нервом).
11. Последствия переломов костей черепа (свода черепа, лицевых костей, в том числе нижней и верхней челюсти, других костей) без признаков органического поражения центральной нервной системы, но при наличии инородного тела в полости черепа, а также замещенного или незамещенного дефекта костей свода черепа.
12. Временные функциональные расстройства после острых заболеваний и травм центральной или периферической нервной системы, а также их хирургического лечения.
Лица, перенесшие закрытую травму головного и спинного мозга, при инструментально подтвержденном отсутствии признаков поражения центральной нервной системы могут быть допущены к занятиям спортом не ранее чем через 12 месяцев после полного излечения (не рекомендуются травмоопасные виды спорта).
IV. Заболевания внутренних органов
1. Врожденные и приобретенные пороки сердца.
2. Ревматизм, ревматические болезни сердца (ревматический перикардит, миокардит, ревматические пороки клапанов). Неревматические миокардиты, эндокардиты. Другие болезни сердца: кардиомиопатии, органические нарушения сердечного ритма и проводимости, пролапс клапанов (II степень и выше, I степень - при наличии регургитации, миксоматозной дегенерации клапанов, нарушений сердечного ритма, изменений на ЭКГ), синдромы предвозбуждения желудочков, синдром слабости синусового узла.
Редкие одиночные экстрасистолы покоя и синусовая аритмия функционального характера не являются противопоказанием для занятий спортом.
Лица, перенесшие неревматические миокардиты без исхода в миокар-диосклероз, при отсутствии нарушений ритма сердца и проводимости, на фоне высокой толерантности к физической нагрузке могут быть допущены к занятиям спортом через 12 месяцев после полного выздоровления.
3. Гипертоническая болезнь, симптоматические гипертонии.
4. Ишемическая болезнь сердца.
5. Нейроциркуляторная дистония (гипертензивного, гипотензивного, кардиального или смешанного типов) - допускаются условно.
6. Хронические неспецифические заболевания легких и плевры, диссеминированные болезни легких нетуберкулезной этиологии (включая заболевания, сопровождающиеся даже незначительными нарушениями функции дыхания).
7. Бронхиальная астма.
При отсутствии приступов в течение пяти лет и более, но сохраняющейся измененной реактивности бронхов, допуск к занятиям отдельными видами спорта возможен (не рекомендуются виды спорта, направленные на развитие выносливости, зимние виды спорта, а также виды спорта, занятия которыми проходят в залах и связаны с использованием талька, канифоли и т.п.).
8. Язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения. Язвенная болезнь желудка и двенадцатиперстной кишки в стадии ремиссии с нарушениями функции пищеварения и частыми обострениями в анамнезе.
Лица с язвенной болезнью желудка или двенадцатиперстной кишки, находящиеся в течение 6 лет в состоянии ремиссии (без нарушений функции пищеварения), могут быть допущены к занятиям спортом (не рекомендуются виды спорта, направленные на развитие выносливости).
9. Другие болезни желудка и двенадцатиперстной кишки, включая аутоиммунный гастрит и особые формы гастритов (гранулематозный, эозинофильный, гипертрофический, лимфоцитарный), болезни желчного пузыря и желчных путей, поджелудочной железы, тонкого и толстого кишечника, со значительными и умеренными нарушениями функций и частыми обострениями.
Лица с геликобактерным гастритом могут быть допущены к занятиям спортом после соответствующего лечения.
Лица с хроническими гастритами и гастродуоденитами с незначительными нарушениями функции и редкими обострениями, а также дискинезиями желчевыводящих путей с редкими обострениями могут быть допущены к занятиям спортом.
10. Хронические заболевания печени (включая доброкачественные ги-пербилирубинемии), цирроз печени.
11. Болезни пищевода (эзофагит, язва - до полного излечения; кардиоспазм, стеноз, дивертикулы - при наличии значительных и умеренных нарушений функции).
12. Хронические заболевания почек (хронический гломерулонефрит, хронический первичный пиелонефрит, нефросклероз, нефротический
синдром, первично-сморщенная почка, амилоидоз почек, хронический интерстициальный нефрит и другие нефропатии).
13. Пиелонефрит (вторичный), гидронефроз, мочекаменная болезнь.
Инструментальное удаление или самостоятельное отхождение одиночного камня из мочевыводящих путей (лоханка, мочеточник, мочевой пузырь) без дробления камней мочевыделительной системы, мелкие (до 0,5 см) одиночные конкременты почек и мочеточников, подтвержденные только ультразвуковым исследованием, без патологических изменений в моче, односторонний или двухсторонний нефроптоз I стадии не являются противопоказанием к занятиям спортом.
14. Системные заболевания соединительной ткани.
15. Заболевания суставов - ревматоидный артрит, артриты, сочетающиеся со спондилоартритом, анкилозирующий спондилоартрит, остеоартроз, метаболические артриты, последствия инфекционных артритов.
Лица, перенесшие реактивный артрит с полным обратным развитием, могут быть допущены к занятиям спортом через шесть месяцев после полного излечения.
16. Системные васкулиты.
17. Болезни крови и кроветворных органов.
Лица, имеющие временные функциональные расстройства после несистемных болезней крови, допускаются к занятиям спортом после полного излечения.
18. Стойкие изменения состава периферической крови (количество лейкоцитов менее 4,0х10э/л или более 9,0х10э/л, количество тромбоцитов менее 180,0 х109/л, содержание гемоглобина менее 120 г/л).
19. Злокачественные новообразования лимфоидной, кроветворной и родственных тканей: лимфо-, миело-, ретикулосаркомы, лейкозы, лим-фозы, лимфогранулематоз, парапротеинемические гемобластозы (включая состояния после хирургического лечения, лучевой и цитостатической терапии).
20. Острая лучевая болезнь любой степени тяжести в анамнезе, а также полученная ранее при аварии или случайном облучении доза излучения, превышающая годовую предельно допустимую дозу в пять раз (в соответствии с нормами радиационной безопасности - 76/87).
21. Эндокринные болезни, расстройства питания и обмена веществ (простой зоб, нетоксический узловой зоб, тиреотоксикоз, тиреоидит, гипотиреоз, сахарный диабет, акромегалия, болезни околощитовидных желез, надпочечников, подагра, ожирение II-III степени).
V. Хирургические заболевания.
1. Болезни позвоночника и их последствия (спондилез и связанные с ним состояния, болезни межпозвонковых дисков, другие болезни позвоночника, выраженные нарушения положения позвоночника в сагиттальной плоскости: кифоз рахитический, кифоз туберкулезный, болезнь Шейер-манна-Мау, болезнь Кальве; сколиотическая болезнь, явления выраженной нестабильности).
Лица с нефиксированным искривлением позвоночника во фронтальной плоскости (сколиотическая осанка) и начальными признаками межпозвонкового остеохондроза с бессимптомным течением могут быть допущены к занятиям симметричными видами спорта.
2. Последствия переломов позвоночника, грудной клетки, верхних и нижних конечностей, таза, сопровождающиеся нарушениями функций.
3. Болезни и последствия повреждений аорты, магистральных и периферических артерий и вен, лимфатических сосудов: облитерирующий эн-дартериит, аневризмы, флебиты, флеботромбозы, варикозная и посттромботическая болезнь, слоновость (лимфодема), варикозное расширение вен семенного канатика (средней и значительной степени выраженности); ангиотрофоневрозы, гемангиомы.
4. Хирургические болезни и поражения крупных суставов, костей и хрящей, остеопатии и приобретенные костно-мышечные деформации (внутрисуставные поражения, остеомиелит, периостит, другие поражения костей, деформирующий остеит и остеопатии, остеохондропатии, стойкие контрактуры суставов, другие болезни и поражения суставов, костей и хрящей).
При болезни Осгуда-Шлятерра вопрос о возможности допуска к занятиям спортом решается индивидуально.
5. Застарелые или привычные вывихи в крупных суставах, возникающие при незначительных физических нагрузках.
6. Дефекты или отсутствие пальцев рук, нарушающие функции кисти.
7. Дефекты или отсутствие пальцев стопы, нарушающие полноценную опороспособность, затрудняющие ходьбу и ношение обуви (обычной и спортивной).
За отсутствие пальца на стопе считается отсутствие его на уровне плюснефалангового сустава. Полное сведение или неподвижность пальца считается как его отсутствие.
8. Плоскостопие и другие деформации стопы со значительными и умеренными нарушениями ее функций.
При наличии плоскостопия II степени на одной ноге и плоскостопия I степени на другой ноге заключение выносится по плоскостопию II степени.
Лица с плоскостопием I степени, а также II степени без артроза в таранно-ладьевидных сочленениях могут быть допущены к занятиям спортом.
9. Грыжа (паховая, бедренная, пупочная), другие грыжи брюшной полости. Расширение одного или обоих паховых колец с явно ощущаемым в момент кольцевого обследования выпячиванием содержимого брюшной полости при натуживании - до полного излечения.
Небольшая пупочная грыжа, предбрюшинный жировик белой линии живота, а также расширение паховых колец без грыжевого выпячивания при физической нагрузке и натуживании не являются противопоказанием к занятиям спортом.
10. Геморрой с частыми обострениями и вторичной анемией, выпадением узлов II-III стадии. Рецидивирующие трещины заднего прохода.
Лица, перенесшие оперативные вмешательства по поводу варикозного расширения вен нижних конечностей, вен семенного канатика, геморроидальных вен, трещин заднего прохода, могут быть допущены к занятиям
спортом, если по истечении 1 года после операции отсутствуют признаки рецидива заболевания и расстройств местного кровообращения.
11. Выпячивание всех слоев стенки прямой кишки при натуживании.
12. Последствия травм кожи и подкожной клетчатки, сопровождающиеся нарушениями двигательных функций или затрудняющие ношение спортивной одежды, обуви или снаряжения.
13. Неокрепшие рубцы после операций и повреждений, по своей локализации затрудняющие выполнение физических упражнений; рубцы, склонные к изъязвлению; рубцы, спаянные с подлежащими тканями и препятствующие движениям в том или ином суставе при выполнении физических упражнений.
14. Заболевания грудных желез.
15. Злокачественные новообразования всех локализаций.
16. Доброкачественные новообразования - до полного излечения.
Лица, имеющие временные функциональные расстройства после хирургического лечения доброкачественных новообразований, допускаются к занятиям спортом после полного излечения.
VI. Травмы и заболевания ЛОР-органов.
1. Болезни и повреждения гортани, шейного отдела трахеи, сопровождающиеся даже незначительными нарушениями дыхательной и голосовой функций.
2. Искривление носовой перегородки с выраженным нарушением носового дыхания (операция в подобных случаях проводится в возрасте не моложе 15 лет).
3. Болезни наружного уха - до полного излечения.
4. Заболевания Евстахиевой трубы - до полного излечения.
5. Гнойный одно- или двусторонний эпитимпанит или мезатимпанит во всех формах и стадиях.
6. Стойкие остаточные явления перенесенного отита (стойкие рубцовые изменения барабанной перепонки, наличие перфорации барабанной перепонки).
7. Отосклероз, лабиринтопатия, кохлеарный неврит и другие причины глухоты или стойкого понижения слуха на одно или оба уха (в норме на оба уха восприятие шепотной речи должно быть на расстоянии б м, минимально допустимое снижение этого расстояния до 4 м).
8. Нарушение проходимости Евстахиевой трубы и расстройство барофункции уха.
9. Вестибулярно-вегетативные расстройства, даже в умеренно выраженной степени.
10. Заболевания придаточных пазух носа - до полного излечения.
11. Деформации и хронические изменения в состоянии тканей носа, полости рта, глотки, гортани и трахеи, сопровождающиеся нарушениями дыхательной функции.
12. Болезни верхних дыхательных путей (полипы полости носа, аденоиды, декомпенсированная форма хронического тонзиллита) - до полного излечения.
Под хроническим декомпенсированным тонзиллитом принято понимать форму хронического тонзиллита, характеризующуюся частыми обострениями (2 и более в год), наличием тонзиллогенной интоксикации (субфебрилитет, быстрая утомляемость, вялость, недомогание, изменения со стороны внутренних органов), вовлечением в воспалительный процесс околоминдаликовой ткани, регионарных лимфоузлов (паратонзиллярный абсцесс, регионарный лимфаденит).
К объективным признакам хронического декомпенсированного тонзиллита относятся: выделение гноя или казеозных пробок из лакун при надавливании шпателем на миндалину или при ее зондировании, грубые рубцы на небных миндалинах, гиперемия и отечность небных дужек и сращение их с миндалинами, наличие в подэпителиальном слое нагноившихся фолликулов, увеличение лимфатических узлов по переднему краю грудинноключичнососцевидных мышц.
13. Озена.
14. Полное отсутствие обоняния (аносмия).
15. Лица, имеющие временные функциональные расстройства после обострения хронических заболеваний ЛОР-органов, их травм и хирургического лечения, допускаются к занятиям спортом после полного излечения.
VII. Травмы и заболевания глаз.
1. Лагофтальм, заворот век и рост ресниц по направлению к глазному яблоку (трихиаз), вызывающий постоянное раздражение глаз; выворот век, нарушающий функцию глаза, сращение век между собой или с глазным яблоком, препятствующее или ограничивающее движение глаз и нарушающее функцию зрения, хотя бы одного глаза.
2. Птоз века, нарушающий функцию зрения одного или обоих глаз.
3. Упорное неизлечимое слезотечение вследствие заболевания слезных путей.
4. Хронические заболевания конъюнктивы, роговицы, увеального тракта и сетчатки воспалительного или дегенеративного характера с частыми обострениями.
5. Заболевания зрительного нерва.
6. Атрофия зрительного нерва.
7. Выраженная врожденная и приобретенная (в том числе травматическая) катаракта.
8. Помутнение, деструкция стекловидного тела.
9. Врожденные и приобретенные дефекты развития оболочек глаза, нарушающие функцию зрения.
10. Афакия.
11. Изменения на глазном дне.
12. Состояния после проникающего ранения глаза.
13. Инородное тело в глазе, не показанное к извлечению.
14. Ограничение поля зрения одного или обоих глаз более чем на 20°.
15. Нарушения двигательного аппарата глаз.
16. Выраженный нистагм глазного яблока при значительном снижении остроты зрения.
17. Содружественное косоглазие более 20° - вопрос о допуске решается индивидуально.
18. Нарушения цветоощущения - вопрос о допуске решается индивидуально в зависимости от специфики избранного вида спорта.
19. Аномалии рефракции: общий вариант - острота зрения: а) менее 0,6 на оба глаза (без коррекции); б) не менее 0,6 на лучший и 0,3 на худший глаз (без коррекции); частные варианты - см. табл. 1-2.
Дальнозоркость. При этом виде аномалии рефракции вопрос о занятиях физической культурой и спортом решается в зависимости от остроты зрения и возможности пользоваться коррекцией.
Небольшим степеням дальнозоркости, как правило, свойственна высокая (без коррекции) острота зрения: 1,0 или 0,9-0,8. При подобной остроте зрения и дальнозоркости небольших степеней возможны занятия всеми видами спорта.
Лица, имеющие дальнозоркость +4,0 Д и выше, при снижении относительной остроты зрения, когда коррекция является обязательной, могут быть допущены к занятиям только теми видами спорта, где допустимо использование очков. При этом очки должны быть легкими, прочно фиксированными, обладать высокими оптическими свойствами, а в летнее время иметь желто-зеленые светофильтры.
В случае дальнозоркости высоких степеней (выше +6,0 Д), которая обычно встречается при микрофтальме с тенденцией к возникновению отслойки, занятия спортом противопоказаны.
При дальнозорком и близоруком астигматизме слабых степеней и относительно высокой остроте зрения возможны занятия всеми видами спорта.
VIII. Стоматологические заболевания.
1. Нарушения развития и прорезывания зубов: отсутствие 10 и более зубов на одной челюсти или замещение их съемным протезом, отсутствие 8 коренных зубов на одной челюсти, отсутствие 4 коренных зубов на верхней челюсти с одной стороны и 4 коренных зубов на нижней челюсти с другой стороны или замещение их съемными протезами.
2. Челюстно-лицевые аномалии, другие болезни зубов и их опорного аппарата, болезни челюстей со значительными и умеренными нарушениями дыхательной, обонятельной, жевательной, глотательной и речевой функций.
3. Болезни твердых зубов, пульпы и периапикальных тканей, десен и па-радонта, слюнных желез, языка и слизистой полости рта, не поддающиеся лечению.
IX. Кожно-венерические заболевания.
1. Инфекции и другие воспалительные болезни кожи и подкожной клетчатки, трудно поддающиеся лечению; распространенные формы хронической экземы, диффузный нейродермит с распространенной лихенифика-цией, пузырчатка, герпетиформный дерматит, распространенный псориаз, распространенная абсцедирующая и хроническая язвенная пиодермия, ограниченные и часто рецидивирующие формы экземы, диффузный нейродермит с очаговой лихенификацией кожного покрова, дискоидная красная волчанка, фотодерматиты.
2. Другие болезни кожи и подкожной клетчатки: хроническая крапивница, рецидивирующий отек Квинке, ограниченная склеродермия.
3. Болезнь, вызываемая вирусом иммунодефицита человека (ВИЧ), включая ВИЧ-инфицирование.
4. Сифилис и другие венерические болезни: третичный, врожденный сифилис; первичный, вторичный и скрытый сифилис при замедленной не-гативации классических серологических реакций.
Лица с первичным, вторичным, скрытым сифилисом, гонореей и другими венерическими болезнями (мягкий шанкр, лимфатическая лимфогранулема, паховая гранулема, негонококковые уретриты) могут быть допущены к занятиям спортом после проведения контроля излеченности и снятия с диспансерного учета.
5. Микозы: актиомикоз, кандидоз внутренних органов, кокцидоидоз, гистоплазмоз, бластомикозные инфекции, споротрихоз, хромомикоз, мицетомы.
Лица, страдающие дерматофитиями, вызванными грибами (микроспо-рум, эпидермофития, трихофитон), могут быть допущены к занятиям спортом после проведения контроля излеченности и снятия с диспансерного учета.
X. Заболевания половой сферы.
1. Заболевания мужских половых органов (гиперплазия, воспалительные и другие болезни предстательной железы; водянка яичка, орхит и эпи-дидимит; гипертрофия крайней плоти и фимоз; болезни полового члена; водянка яичка или семенного канатика; нахождение обоих яичек в брюшной полости или паховых каналах; другие болезни мужских половых органов) со значительными и умеренными нарушениями функций. При наличии заболеваний, поддающихся консервативному или оперативному лечению, -до их полного излечения.
2. Воспалительные заболевания женских половых органов (вульвы, влагалища, бартолиниевых желез, яичников, маточных труб, матки, тазовой клетчатки, брюшины) - до полного излечения.
3. Выраженное варикозное расширение вен в области вульвы.
4. Крауроз вульвы.
5. Генитальный и экстрагенитальный эндометриоз.
6. Выраженные нарушения положения женских половых органов.
7. Резко выраженные или сопровождающиеся нарушением функций пороки развития и недоразвитие женской половой сферы (выраженный инфантилизм органов), гермафродитизм.
8. Опущение или частичное выпадение женских половых органов.
9. Стойкие нарушения менструальной функции.
XI. Инфекционные заболевания.
1. Инфекционные и паразитарные болезни: кишечные инфекции, бактериальные зоонозы, бактериальные и вирусные болезни, в т. ч. передаваемые членистоногими, болезни, вызываемые хламидиями, риккетсио-зы и другие болезни, не поддающиеся или трудно поддающиеся лечению, включая временные функциональные расстройства после острых инфекционных и паразитарных болезней.
При наличии положительных серологических или аллергологических реакций (Райта, Хеддельсона, Бюрне) без клинических проявлений бруцеллеза вопрос о допуске к занятиям спортом решается индивидуально.
Носительство поверхностного (австралийского) антигена вирусного гепатита В является основанием для детального обследования с целью исключения скрыто протекающего хронического заболевания печени.
Лица, переболевшие вирусным гепатитом, брюшным тифом, пара-тифами при отсутствии у них нарушений функций печени и желудочнокишечного тракта, могут быть допущены к занятиям спортом, но не ранее чем через 6 месяцев после окончания стационарного лечения (не показаны виды спорта, направленные на развитие выносливости).
2. Туберкулез органов дыхания: легких, бронхов, внутригрудных лимфатических узлов, плевры, в том числе неактивный при малых остаточных изменениях после перенесенного заболевания, включая спонтанно излеченный туберкулез.
Наличие единичных мелких петрификатов в легких или внутригрудных лимфатических узлах не является противопоказанием к занятиям спортом.
3. Туберкулез внегрудной локализации: периферических и брыжеечных лимфатических узлов, перикарда, брюшины, кишечника, костей и суставов, мочеполовых органов, глаз, кожи, других органов.
Лица с неактивным туберкулезом органов дыхания и внегрудных локализаций, т.е. при отсутствии признаков активности после завершения лечения в течение 5 лет, снятия с диспансерного учета и отсутствии любых остаточных изменений могут быть допущены к занятиям спортом.
4. Лепра.
Углубленное медицинское обследование спортсменов паралимпийских и сурдлимпийских сборных команд Российской Федерации и их резервного состава
УМО спортсменов паралимпийских и сурдлимпийских сборных команд Российской Федерации и их резервного состава проводится в федеральных учреждениях здравоохранения в целях получения наиболее полной и всесторонней информации о физическом развитии, оценке состояния здоровья, функциональном состоянии организма спортсмена и показателях его физической работоспособности, о наиболее функционально задействованных физиологических систем организма спортсмена с ограниченными физическими возможностями.
По результатам УМО оценивается адекватность нагрузки на организм спортсмена, соответствие предъявляемой нагрузки функциональным возможностям организма спортсменов, правильности режима применения нагрузок, с целью его допуска к занятиям спортом и к участию в соревнованиях.
Задачи УМО спортсменов паралимпийских и сурдлимпийских сборных команд Российской Федерации и их резервного состава:
• определение наличия заболеваний и патологических состояний, препятствующих допуску к занятиям спортом, ограничивающих спортивную работоспособность;
• определение факторов риска возникновения патологических состояний (в том числе угроза жизни);
• диагностика физического развития спортсмена и его изменений в процессе цикла подготовки в зависимости от направленности тренировочного процесса и спортивного мастерства;
• оценка уровня функционального состояния организма с учетом факторов риска, данных о состоянии здоровья, разработка рекомендаций по коррекции индивидуальных планов подготовки;
• оценка и анализ причины инвалидности, функционального состояния организма, макроморфологических параметров спортсмена;
• определение классификационной группы с учетом используемой классификации;
• оценка и анализ причины потери слуха, оценка речевых навыков, оценка возможности использования жестового языка, подбор при необходимости слухового аппарата (для сурдлимпийцев);
• комплексная диагностика и оценка физической работоспособности, определение уровня резервных возможностей организма спортсмена с учетом характера и степени инвалидизации и этапов подготовки;
• прогноз развития основных физических качеств: быстрота, выносливость, сила, ловкость, гибкость на текущем этапе тренировочного процесса;
• рекомендации по поддержанию уровня здоровья спортсмена;
• рекомендации по коррекции тренировочного процесса в зависимости от выявленных изменений и степени инвалидизации;
• заключение о допуске спортсмена по состоянию здоровья, присвоенной классификации и другим медицинским критериям к тренировочным занятиям и соревнованиям;
• назначение индивидуальных реабилитационно-восстановительных мероприятий, обоснованных выявленными особенностями здоровья, функционального состояния, показателями адаптации организма к нагрузкам.
Проведение УМО включает основную программу УМО и дополнительные исследования и консультации специалистов сверх основной программы УМО, а также лабораторную программу УМО (основную и дополнительную по медицинским показаниям). Выбор и комплектация методов обследования определяются индивидуальными особенностями организма спортсменов, наличием хронических, рецидивирующих заболеваний и ряда других факторов риска, спецификой видов спорта, этапов подготовки, дополнительными медицинскими показаниями в процессе обследования отдельными специалистами. Основная программа:
1) Консультация специалистов по лечебной физкультуре и спортивной медицине:
• сбор анамнеза жизни;
• сбор спортивного анамнеза;
• антропометрические обследования;
• наружный осмотр;
• проведение функциональных проб;
• оценка физического развития;
• оценка состояния здоровья;
• медицинские рекомендации по коррекции тренировочного процесса;
• допуск к тренировочному процессу и соревнованиям;
• анализ полученной информации с унифицированным индивидуальным заключением для каждого спортсмена и в целом для сборной команды.
2) Консультации врачей-специалистов: кардиолога, терапевта, хирурга, педиатра (по возрасту), травматолога-ортопеда, невролога, стоматолога, оториноларинголога, офтальмолога, акушера-гинеколога, дерматовенеролога, медицинского психолога, уролога, эндокринолога (по медицинским показаниям). При необходимости привлекаются врачи других специальностей.
3) Функционально-диагностические исследования:
• флюорография грудной клетки 1 раз в год;
• рентгенография различных отделов опорно-двигательного аппарата (по медицинским показаниям);
• исследование ЭКГ в покое в стандартных отведениях;
• компьютерная спирография с исследованием объемных и скоростных параметров вешнего дыхания (в т.ч. с использованием функциональных проб и диагностических фармакологических тестов);
• УЗИ внутренних органов (печень, желчевыводящие пути, почки, поджелудочная железа, селезенка, предстательная железа, органы малого таза и молочные железы, щитовидная железа);
• ультразвуковое исследование сердца (эхокардиография, доплеркардиография) в покое, после нагрузки - по медицинским показаниям;
• УЗИ суставов - по медицинским показаниям;
• реоэнцефалография, реовазография, реогепатография - по медицинским показаниям;
• электроэнцефалография по медицинским показаниям;
• комплекс методов исследования нервно-мышечного аппарата - элек-тронейромиорефлексография с магнитной стимуляцией (по медицинским показаниям);
• тестирование физической работоспособности и толерантности к физической нагрузке с проведением газоанализа: велоэргометрический тест, бег на тредбане с субмаксимальной (PWC170) или максимальной нагрузками (до отказа от работы);
• специальные нагрузочные тесты по направленности тренировочного процесса и видовой спортивной принадлежности - определяется этапами подготовки, спецификой видов спорта.
Для спортсменов отдельных видов спорта по медицинским показаниям проводятся дополнительные программы медицинского обследования, унифицированные применительно к сурдлимпийцам и паралимпийцам, которые включают следующие методы обследования:
• ультразвуковое исследование нижних или верхних конечностей (УЗДГ) - ПОДА;
• дополнительные исследования врача-невролога: тест Ашфорт для оценки тонуса мышц, для оценки силы мышц - шкала Комитета Медицинских Исследований, шкала ВАШ (визуально-аналоговая шкала) - для оценки боли - ПОДА;
• тестирование: тест Гамильтона определяет уровень депрессии, шкала оценки уровня реактивной и личностной тревожности Ч.Д. Спилберга и Ю.Л. Ханина - ПОДА, паралимпийцы с поражением зрения;
• нагрузочный тест на силовом тренажере с одновременной регистрацией силы, скорости и мощности мышечных сокращений и ЭКГ - ПОДА;
• углубленный осмотр офтальмолога: электроретинография, исследование зрительных вызванных потенциалов, ультразвуковая биометрия -паралимпийцы с поражением зрения;
• МРТ головного мозга - паралимпийцы с поражением зрения;
• полноценный нагрузочный тест (при отсутствии противопоказаний спортивного врача и врача-офтальмолога) - эргоспирография/ PWC170 -паралимпийцы с поражением зрения;
• углубленный осмотр врача-невролога: тестирование по одной из выбранных шкал: для оценки неврологических функций - канадская неврологическая шкала, шкала Американской ассоциации спинальной травмы, международная классификация ДЦП, для оценки сохранности когнитивных процессов - шкалы NINDS-AIREN, MMSE; качества жизни - SF-36; для оценки двигательной активности шкала Тинетти, UPDRS-III, Ривермид, тест Фречай; для оценки тонуса мышц - тест Ашфорт - паралимпийцы с церебральным параличом;
• ультразвуковое исследование (доплерография сосудов головного мозга) - паралимпийцы с церебральным параличом;
• реоэнцефалография - паралимпийцы с церебральным параличом;
• углубленный осмотр врача-сурдолога-оториноларинголога: сбор слухового анамнеза, оценка восприятия слуха, определение порогов слуха по воздушной и костной проводимости, оценка качественной и количественной характеристик потери слуха, оценка навыков использования жестового языка, навыков общей коммуникации - сурдлимпийцы;
• проведение нагрузочного эргоспирометрического теста: определение тренда молочной кислоты прямым способом (исключая метод экспресс-оценки и оценки лактатного порога по кривым потребления кислорода и СО2) - сурдлимпийцы циклических видов спорта.
Дополнительные исследования и консультации специалистов сверх основной программы УМО. При наличии медицинских показаний, для уточнения диагноза и назначения соответствующих рекомендаций по лечебно-реабилитационным мероприятиям в рамках УМО проводят дополнительные инструментальные, лабораторные исследования и консультации специалистов в том числе:
• магнитно-резонансную томографию;
• компьютерную томографию;
• гастродуаденоскопию;
• оценку силы мышц конечностей, выявление скрытого поражения суставов, определение угловой скорости сокращения отдельных групп мышц при тестировании в изокинетическом режиме и скорости сокращения 30 и 60 градусов в 1 минуту для любой конечности;
• определение подвижности и силы мышц позвоночника, включающее обязательное тестирование различных отделов позвоночника в трехмерной системе оценки;
• цитохимический анализ активности митохондриальных ферментов лимфоцитов для определения «митохондриального индекса»;
• консультации врачей-специалистов, включая врача-психиатра, врача-эндокринолога;
• другие необходимые исследования и консультации врачей-специалистов.
Клиническая лабораторная диагностика в рамках УМО проводится с целью получения наиболее полной и всесторонней информации о здоровье и функциональном состоянии организма спортсмена для своевременного выявления предпатологических и патологических отклонений, постановки диагноза, назначения лечения, а также эффективного управления тренировочным процессом. Лабораторные исследования в рамках УМО включают основную и дополнительную лабораторные программы.
По результатам УМО проводится анализ полученной информации и готовится унифицированное индивидуальное заключение для каждого спортсмена и в целом для сборной команды. Все данные результатов УМО заносятся во врачебно-контрольную карту диспансерного наблюдения спортсмена или в электронную медицинскую карту спортсмена.
Текущие медицинские наблюдения и периодические медицинские осмотры (обследования) спортсменов
Текущие медицинские наблюдения (далее - ТМН) за спортсменами осуществляются постоянно для оперативного контроля состояния их здоровья и динамики адаптации организма к тренировочным нагрузкам. Задачи ТМН:
• индивидуализация и повышение эффективности процесса подготовки и восстановительных мероприятий;
• определение уровня функциональной подготовленности (главным образом степени выраженности отставленных постнагрузочных изменений в функциональном состоянии ведущих органов и систем), внесение коррекции в индивидуальные планы подготовки с учетом данных о состоянии здоровья;
• определение допуска спортсмена по состоянию здоровья к тренировочным занятиям и соревнованиям;
• назначение рекомендаций по повышению адаптационных возможностей, проведению профилактических, лечебных и комплексных реабилитационных мероприятий.
Проведение ТМН осуществляется специалистами по лечебной физкультуре и спортивной медицине. В ходе ТМН независимо от специфики выполняемых тренировочных нагрузок оценивается функциональное состояние: центральной нервной системы (ЦНС); вегетативной нервной системы; сердечно-сосудистой системы; опорно-двигательного аппарата.
При выполнении нагрузок, направленных на развитие выносливости, контролируются: морфологический и биохимический состав крови; кислотно-щелочное состояние крови; состав мочи.
При выполнении скоростно-силовых нагрузок контролируется функциональное состояние нервно-мышечной системы.
При выполнении сложно-координационных нагрузок контролируются: функциональное состояние нервно-мышечного аппарата; функциональное состояние анализаторов (двигательного, вестибулярного (результаты вращательных проб), зрительного).
Заключение по итогам ТМН включает: комплексный анализ проведенного обследования спортсменов, на основании которого оценивают: уровень функционального состояния и общей работоспособности; уровень срочного и отставленного тренировочного эффекта физических нагрузок; заключение о проведенном ТМН спортсменов и подготовка соответствующей документации. На основании заключения составляются индивидуальные рекомендации: по коррекции тренировочного процесса; по лечебным и профилактическим мероприятиям; по применению выборочных методов восстановления функций отдельных систем; по коррекции плана медикобиологического обеспечения.
Этапное (периодическое) медицинское обследование спортсменов (далее - ЭО) проводится на различных этапах спортивной подготовки, а также после кратковременных нетяжелых заболеваний. В период соревнований может осуществляться в сокращенном объеме с учетом необходимости и поставленных задач. Основная цель ЭО - оценка при допуске к занятиям физической культурой и спортом состояния здоровья, уровня физического развития, функциональных возможностей систем организма и общей физической работоспособности.
В зависимости от специфики каждого вида спорта, а также с учетом индивидуальных особенностей спортсмена, составляется программа ЭО, согласно которой ЭО проводится не реже 4 раз в год в зависимости от количества этапов подготовки в течение годичного цикла. В процессе ЭО производится определение уровня здоровья, физической работоспособности и подготовленности спортсменов после завершения определенного этапа подготовки. Регистрируются: общая физическая работоспособность; функциональные возможности ведущих для избранного вида спорта систем организма; специальная работоспособность.
Специалисты по лечебной физкультуре и спортивной медицине на основании медицинской документации, состояния здоровья спортсмена и рекомендаций тренера и врача команды определяют порядок и уровень обследования в зависимости от вида спорта, уровня спортивного мастерства, состояния здоровья и физического развития спортсмена.
К ведущим функциональным системам, определяющим уровень спортивных достижений, относятся:
• системы, ответственные за сохранение гомеостаза; сердечнососудистая система, дыхательная система; центральная нервная система; нервно-мышечный аппарат, при выполнении циклической работы большой и субмаксимальной мощности;
• сердечно-сосудистая система, дыхательная система; эндокринная система; центральная нервная система, при выполнении циклической работы умеренной мощности;
• центральная нервная система; нервно-мышечный аппарат; сенсорные системы, при выполнении ациклических упражнений различных видов.
После проведения обследований выдается индивидуальное заключение, включающее в себя сведения о состоянии здоровья, физическом развитии, физической работоспособности, проведенных обследованиях, и допуск к дальнейшим занятиям спортом. При выявлении патологии спортсмен получает рекомендации по дальнейшему обследованию и реабилитации или направляется в медицинскую организацию.
Врачебно-педагогические наблюдения за лицами, занимающимися физической культурой и спортом
Врачебно-педагогические наблюдения (далее - ВПН) за лицами, занимающимися физической культурой и спортом, заключаются в осуществлении совместного контроля специалистами по лечебной физкультуре и спортивной медицине и тренером за ходом тренировочного процесса спортсмена или занятий физкультурника. В процессе ВПН специалистами по лечебной физкультуре и спортивной медицине определяют функциональные особенности организма физкультурника или спортсмена, особенности реакций в различные периоды тренировки, перед, во время и после соревновании, в период восстановления.
ВПН проводятся:
• в процессе тренировки спортсменов для определения уровня готовности и оценки эффективности принятой методики тренировки;
• при организации занятий с детьми и подростками в целях определения правильной системы занятий;
• при необходимости решения вопроса о возможности ранней спортивной специализации.
На основании данных ВПН специалистами по лечебной физкультуре и спортивной медицине оценивается степень соответствия процесса занятий уровню состояния здоровья физкультурника или спортсмена, его физическому развитию и тренированности и дать рекомендации по режиму и методике тренировки.
Целью проведения ВПН является определение уровня адаптации спортсмена (физкультурника) к физическим нагрузкам в условиях спортивной тренировки и разработка индивидуализированных планов по восстановлению или повышению работоспособности на основе текущих наблюдений.
Задачи ВПН:
• санитарно-гигиеническая оценка мест проведения занятий спортом и физкультурой в соответствии с требованиями: температура и влажность воздуха, освещенность и размеры помещения, оснащенность оборудованием;
• выявление соответствия занятия установленным гигиеническим и физиологическим нормам;
• исследование влияния тренировочных и соревновательных нагрузок на организм физкультурника или спортсмена;
• оценка организации и методики проведения тренировок;
• определение функционального состояния и тренированности спортсмена;
• предупреждение спортивного травматизма;
• разработка рекомендаций относительно текущего и перспективного планирования тренировок;
• санитарно-просветительная работа со спортсменами (физкультурниками) (проводятся разъяснения по режиму дня, рациональному использованию факторов закаливания, значению самоконтроля спортсмена, сбалансированному питанию).
ВПН проводятся на занятиях физической культурой и спортом в физкультурно-оздоровительных и спортивных клубах инвалидов не менее 2 раз в год, на тренировках в детско-юношеских спортивных школах, на тренировочных сборах- согласно плану, составленному специалистами по лечебной физкультуре и спортивной медицине и тренером.
ВПН осуществляют специалисты, имеющие соответствующую подготовку и сертификаты по специальности «лечебная физкультура и спортивная медицина», медицинские сестры, работающие в отделениях спортивной медицины ВФД (центров лечебной физкультуры и спортивной медицины) по плану, согласованному со специалистами по лечебной физкультуре и спортивной медицине. Анализ результатов ВПН, проведенных средним медицинским персоналом, осуществляется специалистами по лечебной физкультуре и спортивной медицине отделений спортивной медицины муниципальных и областных ВФД.
ВПН проводятся в несколько этапов:
1 этап: определение условий в местах проведения занятий (температура, влажность воздуха, состояние мест занятий, спортивного инвентаря, одежды и обуви занимающихся, наличие необходимых защитных приспособлений), оценка правильности комплектования групп занимающихся (возраст, пол, здоровье, уровень подготовленности);
2 этап: изучение плана проведения занятия, объема и интенсивности нагрузки, последовательности упражнений, характера вводной и заключительной частей, проведение хронометража работы обследуемых;
3 этап: изучение исходного состояния, реакции на нагрузку и течение процессов восстановления обследуемого физкультурника или спортсмена;
4 этап: составление «физиологической» кривой тренировочного занятия, отражающей различную степень воздействия на организм, и схемы построения занятий;
5 этап: анализ полученных данных врачебно-педагогических наблюдений с тренером (преподавателем) для внесения необходимых корректив в план тренировок (занятий). Определение сроков повторных и дополнительных обследований (при наличии отклонений в состоянии здоровья).
На основании проведенного исследования составляются врачебные рекомендации по режиму тренировки (занятия). Врачебное заключение обсуждается с тренерами (преподавателями), а также с самим спортсменом (физкультурником). Специалисты по лечебной физкультуре и спортивной медицине своевременно информируют тренера (преподавателя) обо всех изменениях, произошедших в состоянии спортсмена (физкультурника). На основании результатов тренер со специалистами по лечебной физкультуре и спортивной медицине планирует тренировочный процесс, участвует в составлении перспективных и текущих планов тренировки (занятия),
обращая внимание на обеспечение индивидуального подхода. По результатам текущих наблюдений вносятся соответствующие коррективы в планы тренировочного процесса.
Методические рекомендации по применению медико-восстановительных средств
Постоянное применение одного и того же средства уменьшает восстановительный эффект, так как организм адаптируется к средствам локального воздействия. К средствам общего глобального воздействия (русская баня, сауна в сочетании с водными процедурами, общий ручной массаж, плавание и т.п.) адаптация организма происходит постепенно. В связи с этим использование комплекса дает больший эффект по сравнению с использованием отдельных восстановительных средств.
При составлении восстановительных комплексов следует помнить, что вначале надо применять средства общего глобального воздействия, а затем - локального.
Комплексное использование разнообразных восстановительных средств в полном объеме (для спортсменов, занимающихся в группах спортивного совершенствования и высшего спортивного мастерства) необходимо после больших тренировочных и соревновательных нагрузок.
В остальных случаях следует использовать отдельные локальные средства в начале или в процессе тренировочного занятия. По окончании занятия с малыми и средними нагрузками достаточно обычных водных гигиенических процедур. Применение в данном случае полного комплекса восстановительных средств снижает тренировочный эффект.
При выборе восстановительных средств особое внимание необходимо уделять индивидуальной переносимости тренировочных и соревновательных нагрузок. В этом могут помочь субъективные ощущения спортсменов, а также такие объективные показатели, как ЧСС, частота и глубина дыхания, цвет кожных покровов, потоотделение и т.д.
| Назад | Оглавление | Далее |