Физкультура
3.2. Варианты клинической картины при болях в нижней части спины
При обследовании по вышеприведённой методике 1490 больных были установлены следующие варианты локализации болевого синдрома (табл. 1).
Табл. 1. Локализация болевого синдрома и частота неврологических нарушений
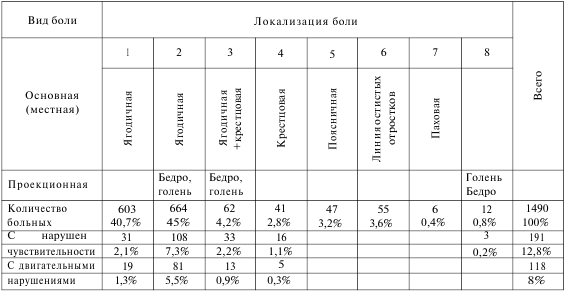
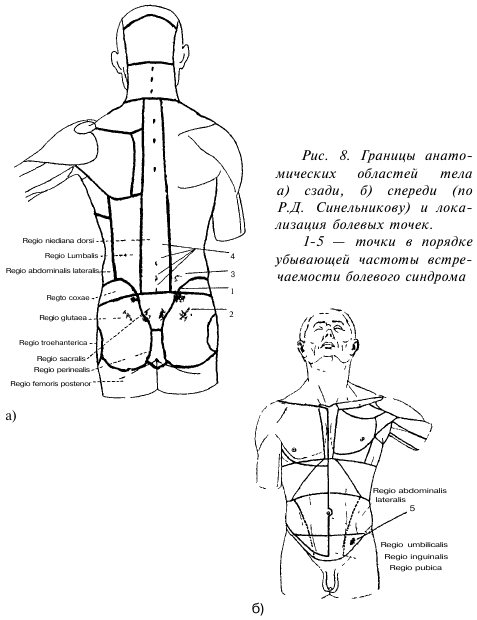
1. У 40,7% пациентов боли и болезненность локализовались только в ягодичной области (рис.8-1), то есть по неврологической терминологии у них имела место местная боль. Как правило, это была точка в верхне-внутреннем квадранте ягодичной области, у верхней задней ости подвздошной кости. Сильное надавливание на эту точку вызывало резкую болезненность. Если обратиться к анатомии, то станет очевидным, что эта точка соответствует месту прикрепления задней длинной крестцовоподвздошной связки. Иногда болезненность распространялась ниже этой связки, на большую ягодичную мышцу. Эти больные на проекционные, иррадиирующие боли не жаловались, но при пальпации (только при пальпации) этой точки нередко возникала боль в бедре и голени.
Чувствительные нарушения в этой группе больных отмечены у 2,1%, двигательные нарушения — у 1,3%. Кроме того, двигательные нарушения в виде ограничения движений, особенно активных, были обусловлены у многих пациентов болью в основной болевой точке.
Рефлексы у этой группы больных не были изменены. 2. 45% пациентов, наряду с болью в ягодичной области, жаловались на боли по задней или наружной поверхности бедра. У некоторых боль распространялась и на голень. Пальпация в ягодичной области была резко болезненна, пальпация бедра и голени — безболезненна. То есть, кроме основной местной боли, имелась и проекционная боль.
У 7,3% больных в этой группе определялась гипестезия в разных отделах голени и стопы.
Двигательные нарушения в виде ослабления разгибателей голени, стопы и пальцев отмечены у 5,5%, из которых у 2 больных была свисающая стопа и резкое снижение коленного и ахиллова рефлексов на поражённой стороне. У них эти расстройства остались и после полной ликвидации болевого синдрома. Умеренные нарушения походки из-за ослабления разгибателей стопы остались у 0,5% пациентов.
Ослабление сгибателей стопы и пальцев было у 1,5%, а сгибателей и разгибателей — у 1%.
Рефлексы были или сохранены и равномерны, или несколько асимметричны — снижены или повышены на больной стороне.
3. У 4,2% пациентов определялись 2 точки местной боли: ягодичная и крестцовая (рис.8 — 1,2). Беспокоила также проекционная боль по задней поверхности бедра, по передневнутренней его поверхности, а у некоторых больных — и по передненаружной, то есть в зоне иннервации седалищного и бедренного нервов. Некоторые больные ощущали боль в голени, стопе, пальцах стопы. Однако пальпация мягких тканей бедра, голени, пальцев была безболезненной, что и подтверждало проекционный характер боли.
Гипестезии в разных участках бедра, голени, стопы отмечены у 2,3%.
У 0,9% пациентов отмечено ослабление силы сгибателей или разгибателей голени и стопы.
Рефлексы, как правило, были нормальны, иногда неравномерны.
4. У 41 больного (2,8%) местная боль локализовалась только в области 3-4 крестцовых позвонков по линии суставного гребня (рис.8 — 2). Самостоятельных иррадиирующих болей в этой группе не отмечено. Лишь у нескольких человек сильное надавливание на основную болевую точку вызывало иррадиирующую боль в ноге на той же стороне.
5. Группа из 47 больных (3,2%) предъявляла жалобы на умеренные боли в поясничной области (над крылом подвздошной кости на границе со срединной областью спины) (рис.8 — 3), усиливающиеся в асимметричных позах (например при стоянии в общественном транспорте). У 0,9% из этой группы боль иррадиировала в паховую область.
Чувствительных и двигательных расстройств и патологии рефлексов в этой группе не было.
6. Большой клинический интерес представляет группа из 55 женщин (3,6%), из которых 45 (3%) были в возрасте от 25 до 46 лет. Все они предъявляли жалобы на боли в области остистых отростков поясничных, а нередко и грудных, и шейных позвонков (рис.8 — 4), а 0,4% жаловались, помимо болей в позвоночнике, ещё и на боли в локтевых, плечевых, тазобедренных, коленных суставах, в области крыльев подвздошных костей. Количество жалоб и болевых ощущений нарастало с возрастом. Почти все они были направлены из поликлиник с диагнозом — остеохондроз позвоночника, а при болях в области суставов к диагнозу остеохондроз позвоночника добавлялся артроз.
У молодых женщин преобладали жалобы на боли в грудном и шейном отделах позвоночника, в меньшей степени — в поясничном отделе. Пожилые женщины чаще предъявляли жалобы на боли в поясничном отделе, у них, как правило, определялся выраженный поясничный гиперлордоз, сформировавшийся по разным причинам (конституциональные особенности осанки, ожирение, диспластический или остеопоротический грудной кифоз с компенсаторным поясничным лордозом).
Пальпаторно у всех пациенток этой группы определялась бо-лезненность верхушек остистых отростков или межостистых промежутков.
Рентгенологическое исследование не выявило остеохондроза ни у одной больной в возрасте до 41 года. Из 2,8% больных в возрасте 42—46 лет остеохондроз обнаружен только у 0,3%. У всех на рентгенограммах обнаружены крупные остистые отростки, которые при гиперлордозе сближаются, иногда до степени формирования межостистых неоартрозов (рис.9).
Боли и болезненность были только местными, никуда не иррадиировали.
Никаких чувствительных и двигательных расстройств, а также патологии рефлексов в этой группе не отмечено.
При жалобах на боли в суставах болезненность определялась в надмыщелках плечевых костей (у локтевых суставов), большого и малого бугорков плечевых костей (у плечевых суставов), больших вертелов бедренных костей, гребней крыльев подвздошных костей, то есть в местах прикрепления сухожилий мышц. Ограничение движений там, где оно определилось, было обусловлено болезненностью именно в этих точках. В литературе эта патология фигурирует под множеством названий: периартроз, периартрит, локоть теннисиста и т.д. Первым понял их единую природу Я.Ю.Попелянский (1974) и назвал нейроостеофиброзом, и в этом его громадная заслуга, хотя сам термин нельзя признать удачным, поскольку на языке патоморфологии это должно обозначать фиброзное замещение нервной и костной тканей. Правильнее, конечно, называть эту, в основе своей дистрофическую патологию по её анатомической принадлежности — тендинозом. Ослабленные дистрофическим процессом сухожилия у мест прикреп-ления к костям (рис. 10) легко подвергаются внутрисухожильному микротравмированию, вследствие чего развивается асептический воспалительный процесс и тогда вполне законно название тендинит. А при вовлечении в воспаление и прилежащего участка мышцы — миотендинит (C.Sandstrum, 1937; П.Л.Жарков, В.А.Талантов, Б.Д.Юдин, 1983).
7. Мы посчитали необходимым включить в наш материал группу пациенток (0,4%), хоть и не предъявлявших жалоб на боли в спине, но, по существу, относящихся к той же категории больных. Все они предъявляли жалобы на упорные тянущие боли в паховой области (рис. 8 — 5), мучившие их и днём, и ночью.
При глубокой пальпации паховой области иногда отмечалась болезненность. В некоторых случаях была болезненна пальпация в проекции малого вертела бедренной кости. Иногда был болезненен активный подъём выпрямленной ноги в положении лёжа на спине. Но у 4 пациенток из 6 этой группы выявлялась болезненность при глубокой пальпации промежутка между внутренней частью крыла подвздошной кости и позвоночником, то есть в проекции подвздошнопоясничной связки. По-видимому, патология этой связки и подвздошной мышцы и обусловливала боль в паховой области. Иррадиацию болей в паховую область при ишиасе отмечал ещё в 1933 г. М.М. Писмарев.
Никаких чувствительных и двигательных расстройств и патологии рефлексов у этих больных не было.
Все лабораторные данные не показали отклонений от нормы.
Полное обследование у хирургов, гинекологов и урологов патологии не выявило.
По-видимому, таких больных гораздо больше, но в сферу внимания ортопедов и неврологов они не попадают, а наблюдаются хирургами, гинекологами, урологами. В то же время при правильной диагностике им может быть оказана своевременная и эффективная помощь. Естественно, что урологическая, гинекологическая, кишечная патология должна быть исключена.
8. Подобную же картину мы наблюдали у 12 пациентов (0,8%), предъявлявших жалобы на боли в ноге (в голени или голени и бедре). Боли усиливались при ходьбе, но и в покое и даже в постели утихали лишь после длительного поиска удобного положения. Пальпация болевых зон голени и бедра во всех случаях была безболезненной, что свидетельствовало о проекционном её характере. Все эти больные поступили на лечение с диагнозом — корешковый болевой синдром. Однако все движения позвоночника при фиксированном тазе на болевых ощущениях не сказывались, тогда как надавливание на заднюю верхнюю ость подвздошной кости вызывало резкую боль в ноге при незначительной болезненности или даже почти полной безболезненности самой ости. Сразу же скажем, что лечебное воздействие на эту область быстро приводило к ликвидации болей в ноге. Нам представляется, что этот феномен заслуживает внимания высококвалифицированных неврологов и не умозрительного объяснения, а глубокого научного изучения.
Во всех основных группах больных рентгенологические находки были самыми различными. Более чем у трети больных (37%) не было найдено никакой патологии. У остальных обнаруженная патология отличалась крайним разнообразием: в пожилом возрасте — хондроз, остеохондроз, фиксирующий гиперостоз (синдром Форестье), спондилоартроз и межостистые неоартрозы (при гиперлордозе); редко в молодом или среднем возрасте — спондилоз; во всех возрастах — различные нарушения развития позвоночника (разные виды сакрализации, люмбализации, перекрест дуг позвонков, spina bifida, диспластический грудной кифоз, крупные остистые отростки, иногда с формированием межостистых неоартрозов, "гемангиомы", и т.п.). Иногда случайными находками были гигантоклеточные опухоли, метастатические поражения позвонков. Однако связать болевой синдром с этими находками мы могли лишь в случаях обнаружения межостистых неоартрозов и только при наличии боли и болезненности в области остистых отростков и межостистых промежутков, а также при опухолевых метастазах в подвздошные кости (рис.7). Такие метастазы были обнаруже-ны в 12 случаях (в наш материал они не вошли). При метастазах в подвздошные кости больные указывали на болевые зоны в области крыла подвздошной кости. При пальпации трудно было определить болевую точку, скорее это были расплывчатые болевые зоны, а если определялись особенно болезненные точки, то не в типичных местах. У 4 пациентов болевой синдром был двухсторонним и метастазы оказались в обеих подвздошных костях.
Такая клиническая картина при опухолевых метастазах в тазовые кости не должна смущать исследователя. Практически по всем поверхностям крыла подвздошной кости прикрепляются мышцы. При выходе любого патологического процесса за пределы кости (воспалительного, опухолевого) повреждается надкостница, к которой в этой области крепятся мышцы. Именно надкостница, насыщенная болевыми рецепторами, и является в таких случаях источником болевой импульсации, независимо от повреждающего её фактора. Такая реальная возможность формирования ягодичного болевого синдрома и обусловливает необходимость обязательной рентгенографии таза, а при подозрении на патологию крестца — КТ или МРТ исследование, а там, где их нет, необходима обычная продольная томография, так как обзорная рентгенография в исследовании крестца мало информативна. У 9 из этих 12 пациентов в анамнезе был рак различной локализации, у 3 метастазы обнаружены до выявления первичной опухоли.
Лабораторные показатели (анализы крови и мочи) в громадном большинстве случаев (89%) даже при острейшем болевом синдроме оставались в пределах нормы. У 11% отмечено увеличение СОЭ или изменение формулы крови и у нескольких — изменения мочи, которые мы не могли связать с болевым синдромом и отнесли к сопутствующим заболеваниям.
Общей температурной реакции ни у одного пациента не было.
| Назад | Оглавление | Далее |