Дети-инвалиды
Осмотр и оценка состояния ребенка на основе принципов МКФ
Прием ребенка на реабилитацию. противопоказания к активной реабилитации
Перед тем как начать работу с ребенком, реабилитационный центр знакомится с его медицинскими документами, в том числе изучая медицинские заключения о сопутствующих церебральному параличу нарушениях и заболеваниях. Некоторые из тяжелых соматических нарушений являются препятствием для курса реабилитации:
• нарушения сердечного ритма и проводимости;
• пороки сердца с НК 1В;
• аневризма сердца или аорты с явлениями недостаточности кровообращения выше I стадии;
• недостаточность функции кровообращения выше IВ стадии, недостаточность функции дыхания выше 1В степени;
• не выключенная из кровотока верифицированная ангиографией аневризма или мальформация сосудов головного мозга;
• сопутствующие заболевания в острой стадии или в стадии обострения или хирургическая патология, требующая оперативного лечения;
• острые инфекционные заболевания до окончания срока изоляции;
• все формы туберкулеза при наличии заключения из фтизиопульмонологического диспансера;
• хронические остеомиелиты; остеопороз;
• злокачественные новообразования;
• хронический пиелонефрит с ХПН I–II стадии;
• пролежни.
Важно! При наличии у ребенка группы диспансерного учета необходима справка от специалиста об отсутствии противопоказаний к физической реабилитации.
Помимо соматических заболеваний, противопоказаниями могут являться также:
• эпилепсия с неконтролируемым течением (возможно проведение реабилитации при достижении медикаментозной ремиссии в течение трех месяцев при наличии заключения эпилептолога);
• наличие психических нарушений: психопатий, психозов – если пациент представляет опасность для окружающих.
О сочетании эпилепсии и двигательных нарушений при церебральном параличе необходимо упомянуть отдельно. Мы придерживаемся точки зрения, что лечение эпилепсии в данном случае первично: как было сказано выше, стойкая ремиссия не менее трех месяцев должна предшествовать активной курсовой реабилитации. Наличие эпилептической активности на ЭЭГ при этом не является противопоказанием реабилитации, лишь незначительно ограничивая выбор методик. В частности, с осторожностью следует использовать методы электростимуляции, исключить микротоковую стимуляцию головного мозга. В период приступов интенсивная реабилитация противопоказана. В период ремиссии можно использовать методы физической терапии, избегая гипервентиляции. Из методов физиотерапии противопоказаны все электропроцедуры и тепловые процедуры, в ходе которых нагревается все тело ребенка. С осторожностью следует использовать рефлексотерапию, избегая активно стимулирующих методов.
Что касается психических нарушений, отказывать в проведении курса реабилитации приходится при наличии нарушений поведения с агрессией – ради безопасности сотрудников и других пациентов центра. Нарушения психического развития без агрессивных форм поведения (например, расстройства аутистического спектра) не являются противопоказанием для реабилитации. При этом ребенку с РАС лучше заниматься в стабильной обстановке с одними и теми же педагогами и специалистами. Курсовая реабилитация в разных центрах для этой категории детей – наименее приемлемый вариант, так как ребенку будет тяжело всякий раз привыкать к новым условиям. Специалисты должны аргументированно объяснить это семье и помочь выбрать вариант получения помощи, оптимальный для ребенка.
Оценка соматического статуса
Эта оценка производится врачом-педиатром при первичном осмотре до начала курса реабилитации и включает в себя:
1) оценку физического развития по массо-ростовым показателям. Если есть признаки пониженного питания – оценку их выраженности. Если мы видим маловесного, обезвоженного ребенка, а главной проблемой ребенка и родителей являются трудности с кормлением, то в первую очередь необходимо пытаться наладить адекватное выпаивание и кормление (см. Главу 11 о питании). До коррекции выраженных нарушений нутритивного статуса (при истощении ребенка) возможно проведение реабилитации только с использованием некоторых методов мягкого мануального воздействия на глубокие связки и фасции. В результате такого воздействия снижается выраженный тонус диафрагмы, передней брюшной стенки, нормализуется дыхание и моторика кишечника;
2) осмотр кожных покровов и слизистых для выявления:
• сухости кожи и слизистых, сниженного тургора тканей из-за недостаточной гидратации, выяснение причин и их неотложная коррекция;
• потертостей, пролежней, экхимозов. Потертости зачастую предваряют возникновение пролежней. При проведении реабилитационных мероприятий нужно быть внимательным к этим местам. Пролежни нужно вылечить до прохождения реабилитации. Множественные синячки и экхимозы могут косвенно указывать на проблемы с сосудистой стенкой, нарушения состава крови. В этом случае необходимо дополнительное обследование (общий анализ крови с коагулограммой);
3) осмотр кожных покровов, видимых слизистых, полости рта, ротоглотки, аускультация легких для выявления инфекционных заболеваний, в том числе респираторных. Если они будут выявлены, реабилитация откладывается до полного выздоровления;
4) анализ кала на кишечную группу, гельминты – необходимая мера предосторожности для предотвращения заражения других детей и персонала. При положительных результатах реабилитация откладывается до полного излечения;
5) общий анализ крови для выявления: анемии, острых воспалительных процессов, тромбоцитопении (особенно у детей, получающих противосудорожную терапию). При железодефицитной анемии I–II степени проводится лечение пероральными препаратами в течение не менее 2,5–3 месяцев. Железодефицитная анемия II и III степени является временным противопоказанием для проведения активной реабилитации. Возможны только реабилитационные методы мягкого мануального воздействия;
6) общий анализ мочи для выявления острых и хронических инфекций мочевых путей. Острые заболевания и обострения хронических являются временным противопоказанием к проведению любого вида реабилитации. Если в анализе мочи впервые выявлены нарушения, необходимо обследование по назначению нефролога: УЗИ мочевых путей, допплерография. Если ребенок имеет диспансерную группу наблюдения, необходимо разрешение нефролога на проведение реабилитации с физической нагрузкой;
7) ЭКГ для выявления:
• косвенных признаков пороков сердца и крупных сосудов:
• нарушений ритма, нередко связанных с дисбалансом ионов Na, Ca, K.
При любых отклонениях необходимо заключение кардиолога об отсутствии противопоказаний к активной физической нагрузке, так как некоторые состояния могут являться смертельно опасными. Например, синдром «короткого QT» может стать причиной внезапной остановки сердца в ответ на физическую нагрузку;
8) денситометрию детям старше 5 лет, если в анамнезе есть переломы костей. Это исследование может с определенностью дать заключение о наличии или отсутствии остеопороза, являющегося противопоказанием к проведению активной реабилитации;
9) рентгенографию тазобедренных суставов для выявления подвывихов и вывихов суставов. Если они выявлены, реабилитация должна учитывать это отклонение. В противном случае есть опасность усугубления проблемы, появление или усиление болевого синдрома.
Если будут выявлены указанные выше противопоказания, активную физическую реабилитацию нужно либо отложить до улучшения физического состояния ребенка, либо исключить. В этом случае родителям можно дать все необходимые рекомендации по уходу за ребенком и его развитию, если есть запрос с их стороны.
Если в ходе оценки состояния ребенка возникли подозрения на сопутствующую патологию или осложнения основного заболевания, исключить которые невозможно по имеющимся медицинским документам, ребенку может понадобиться дополнительное обследование. Например, отсутствие рентгенограмм тазобедренных суставов у ребенка со спастической формой ДЦП не позволит правильно выбрать вид и длительность нагрузок при физической терапии. Иногда необходимо уточнить, насколько хорошо ребенок видит и слышит, – в этом случае тоже нужны соответствующие обследования у специалистов. Если при сборе анамнеза выявлена нетипичная клиническая картина или прогрессирующее течение заболевания, может потребоваться консультация генетика для исключения наследственных заболеваний и другие дополнительные исследования, чтобы составить макимально адекватную программу вмешательства.
Оценка соматического статуса после завершения реабилитационного курса. Во время курса реабилитации организм ребенка из-за физических и эмоциональных нагрузок выходит из привычного состояния патологического равновесия. Ребенок может терять в весе, возможен значительный расход запасов жизненно важных микроэлементов и витаминов. Поэтому важным заключительным этапом реабилитации всегда должна быть оценка соматического статуса ребенка, оценка и коррекция его нутритивного статуса, своевременное выявление и коррекция нарушений.
В этот заключительный период времени специалисты вместе с родителями обычно начинают обсуждать и планировать сроки проведения следующей реабилитации.
После оценки соматического статуса крайне важно объяснить родителям, что ребенку, учитывая его физическое состояние, нужен длительный период отдыха после нагрузки для восстановления нутритивного статуса и снятия эмоционального перенапряжения. Важен разумный подход к частоте повторных реабилитационных курсов.
Применение проблемно-ориентированного подхода и мкф в оценке состояния ребенка
Независимо от того, как устроен ваш реабилитационный центр, каков состав его специалистов и, соответственно, набор услуг, помощь ребенку будет иметь определенные этапы.
Для успешного достижения целей реабилитации последовательность действий специалистов наиболее эффективно выстраивать в соответствии с проблемно-ориентированным подходом, предложенным Лоуренсом Уидом. Этот подход предлагает следующую последовательность шагов:
1) оценка;
2) планирование вмешательства;
3) собственно вмешательство;
4) оценка эффективности вмешательства (См.: Клочкова Е.В. Введение в физическую терапию [60].
Важно выбрать такие методы оценки состояния ребенка, которые соответствуют его проблемам и которые можно будет использовать для оценки эффективности вмешательства. Предпочтительны стандартизированные и наиболее объективныеметоды оценки. Основные из них будут представлены в этой главе.
В ходе первичного осмотра пациента с двигательными нарушениями специалисты должны выявить основные проблемы ребенка в соответствии с категориями МКФ: ограничение активности и участия, нарушение структур и функций, наличие или отсутствие облегчающих и затрудняющих жизнедеятельность факторов среды и персональных факторов, – и составить план курса реабилитации, направленный на решение основных проблем.
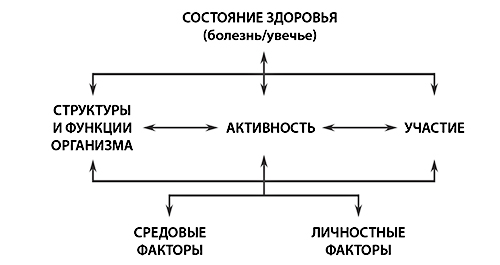
Оценивать функциональную активность ребенка нужно во взаимосвязи всех факторов, влияющих на нее. То есть необходимо рассматривать доступные ребенку на текущий момент двигательные навыки, навыки самообслуживания и продуктивную деятельность (в первую очередь игру) во взаимосвязи:
• с нарушениями структур и функций организма (то есть имеющимися клиническими синдромами, в том числе нарушением психических и речевых функций);
• потенциальными возможностями ребенка выполнять ту или иную деятельность, учитывая его возраст и тяжесть двигательных нарушений;
• его социальным участием (какое участие доступно ребенку, в каком он потенциально нуждается);
• личностными факторами ребенка и его семьи (включая личностные характеристики, мотивацию и т. п.);
• со средовыми факторами, роль которых может быть как ограничивающей (барьеры), так и облегчающей (помощь). Эти факторы рассматриваются на уровне индивида и на уровне общества: есть ли необходимые для активности средства, в том числе ТСР и ортопедические изделия; каковы возможности семьи участвовать и оказывать необходимую помощь в активности ребенка; доступность среды; доступность реабилитационных учреждений и т. п.
Такой объемный взгляд позволяет, определяя доступную активность и оценивая ее качество, анализировать все ограничения, выделять их возможные причины и составлять адекватные программы помощи с учетом все тех же взаимосвязей.
Задачи первичного осмотра пациента командой специалистов:
- установить точный диагноз;
- исключить прогрессирующие заболевания;
- определить тип и тяжесть поражения мозга;
- оценить мышечно-скелетные нарушения и выбрать методы их коррекции;
- оценить сопутствующие, в том числе соматические, сенсорные, когнитивные, речевые и поведенческие нарушения;
- оценить доступные возможности и ограничения активности и участия;
- оценить наличие или отсутствие облегчающих и затрудняющих жизнедеятельность факторов среды и персональных факторов;
- определить реабилитационный прогноз;
исключить противопоказания к активной реабилитации;
- выбрать цели реабилитации, согласуя их с семьей ребенка;
- составить план вмешательства.
Чтобы решить эти задачи, осмотр необходимо проводить с участием нескольких специалистов по различным направленниям реабилитации. Оптимальный состав участников для наиболее полной оценки состояния ребенка таков: невролог-реабилитолог, ортопед, врач-физиотерапевт, психолог, специалист по физической реабилитации (врач ЛФК или физический терапевт). В этом случае можно рассчитывать на то, что будет составлена наиболее адекватная программа вмешательства и что все специалисты, занимающиеся с ребенком, будут работать в одном ключе, единой командой.
Чтобы осмотр и оценка были максимально объективными, важен не только состав участвующих специалистов, не только правильный выбор методов оценки, но и сама процедура осмотра.
Осмотр ребенка нужно проводить в дружелюбной обстановке и только после того, как с ребенком установлен контакт. Желательно попросить у ребенка разрешения на осмотр (разрешение родителей берется в письменном виде до начала осмотра – в установленной законом форме добровольного согласия на медицинское вмешательство). Перед началом каждой манипуляции (например, гониометрии) ребенку нужно объяснить, что именно вы собираетесь сделать. Манипуляции не должны причинять ребенку боли. Если он испугался и начал плакать, надо дать родителям возможность успокоить его.
Кроме оценки состояния ребенка, для эффективной реабилитации и составления долгосрочной программы помощи необходима также оценка бытовых рутин и оценка социальной активности ребенка. Это позволит оценить весь спектр проблем, возникающих в повседневной жизни ребенка и его семьи, и в ходе курса реабилитации дать необходимые рекомендации по их преодолению.
Примерный порядок осмотраребенка и сбора анамнеза врачом-реабилитологом
Итак, для всестороннего анализа состояния ребенка и всех сфер его активности, а также проблем, возникающих у членов семьи в связи с уходом за ребенком и других факторов среды, влияющих на состояние ребенка, понадобится провести:
• сбор жалоб у самого ребенка (при возможности) и его семьи. Важно выяснить, что именно беспокоит семью. Возможно, родители обратились за помощью по поводу какого-то конкретного нарушения или ограничения. Старайтесь получить список конкретных проблем, которые беспокоят родителей, например: не жует, неразборчиво говорит (понимает речь ребенка только мама), не ест сам, не может сам забраться на диван с пола, не просится в туалет и т. п.;
• сбор анамнеза – медицинского и социального: расспрос родителей и знакомство с медицинской информацией. Важно получить сведения о моторном развитии ребенка: в каком возрасте он стал удерживать голову, переворачиваться с живота на спину и обратно, садиться, сидеть без помощи, вставать на четвереньки и ползать, вставать у опоры, ходить с опорой, ходить самостоятельно; не утрачены ли имевшиеся ранее навыки. Эти данные необходимы для уточнения диагноза и уровня двигательных нарушений. Также проводится оценка данных исследований нервной системы: МРТ (или КТ) головного мозга, ЭЭГ, ЭНМГ (если есть);
• в ходе знакомства и установления контакта с ребенком проводится первичная оценка речи (импрессивной и экспрессивной), способности к коммуникации, поведения и познавательного развития ребенка. При первичном осмотре это можно оценить лишь приблизительно, в ходе занятий со специалистами оценка будет уточняться. Например, алалию можно принять за расстройство аутистического спектра, и наоборот. Может быть трудно оценить психическое развитие даже приблизительно, если ребенок не идет на контакт, – не стоит торопиться с выводами, для уточнения диагноза понадобится подробное обследование. В любом случае на особенности коммуникации и поведения нужно обратить внимание уже при первом знакомстве с ребенком, чтобы составить наиболее адекватную программу вмешательства (даже занятия ЛФК при отсутствии контакта с ребенком нужно будет строить совсем иначе);
• оценка общего физического состояния. Проводится клинический осмотр, оценка данных лабораторных и функциональных исследований, применяются инструментальные методы: взвешивание, измерение роста, оценка прироста показателей. Желательно получить информацию о работе ССС пациента: данные АД и ЧСС в покое, ЭКГ, если есть необходимость – изменение этих показателей при физических нагрузках;
• оценка неврологического статуса. В ходе клинического осмотра необходимо получить представление обо всех имеющихся клинических патологических синдромах, оценить степень их выраженности.
Схема неврологического осмотра:
1) оценка уровня сознания, возможности контакта;
2) измерение окружности головы, определение формы черепа и анатомических особенностей челюстно-лицевой системы (например, правильно ли смыкаются зубы при закрывании рта? Недоразвитие нижней челюсти формирует передний открытый прикус, крайне затрудняющий прием пищи);
3) исследование черепно-мозговых нервов: острота зрения, поле зрения, зрачковые реакции, фиксация взора, движения глаз, прослеживание взглядом; жевание, подвижность лицевой мускулатуры; слух; нистагм; движения языка, глотание, звукопроизношение, слюнотечение;
4) оценка координации движений: может ли выполнить определенное изолированное движение по просьбе, нет ли патологических синкинезий, насколько целенаправленны и точны движения конечностей;
5) оценка рефлексов;
6) оценка произвольной двигательной активности конечностей;
7) оценка непроизвольных движений;
8) оценка чувствительности (при необходимости);
9) контроль функций тазовых органов.
При выявлении нарушений зрения и слуха при ориентировочной оценке потребуется провести дополнительное обследование. Например, если нарушение зрения хотя бы частично компенсируется очками, занятия надо проводить в очках! Если ребенок плохо слышит, реабилитация будет более эффективной с использованием ребенком слуховых аппаратов;
• оценка мышечно-скелетной системы. Далее приведены диагностические тесты для оценки состояния мышц и суставов. Для оценки состояния мышц и подвижности суставов используется функциональная гониометрия – измерение амплитуды движений в суставах конечностей, проведение ортопедических тестов. При необходимости проводится измерение длины и окружности конечностей, а также осмотр позвоночника и стоп. Изменения мышечной силы (парезы), тонуса (гипотония, дистонии, спастичность, мышечная ретракция) необходимо отметить в каждой отдельно взятой мышце или группе мышц. Результаты всех измерений записываются в виде стандартной таблицы для последующего сравнения результатов. Оценка рентгенограмм позвоночника – при их наличии, в обязательном порядке – оценка рентгенограмм тазобедренных суставов с определением индекса смещения головок бедренных костей (этот результат также записывается в таблицу для оценки в динамике при последующих исследованиях);
• качественная оценка функциональных возможностей (навыков) ребенка:
- удержание головы (лежа на животе и сидя), повороты головы;
- тракция за руки, присаживание;
- поза сидя: без опоры на руки, с опорой на руки, только с поддержкой;
- четырехопорная стойка;
- ползание: на животе, на четырех опорах – нереципрокное, реципрокное;
- вставание: у опоры, без опоры, с выносом, без выноса ноги;
- поза стоя: с опорой, без опоры;
- ходьба: с поддержкой, с использованием вспомогательных средств, без поддержки;
- бег, прыжки, стояние на одной ноге; ходьба назад.
В позах сидя и стоя оценивается осанка ребенка: насколько симметрична поза, равномерно ли распределен вес, физиологические или патологические изгибы позвоночника.
Определяется уровень нарушений моторной функции по шкале GMFCS с учетом возраста и предшествующего моторного развития;
• количественная оценка функциональной активности:
- оценка крупных моторных функций по GMFM-66 илиGMFM-88 (см. Приложение 3), при наличии технической возможности – анализ видеозаписи походки. Также целесообразно проводить видеозапись движений ребенка по определенному плану (количественная оценка проводится не в ходе первичного осмотра, а отдельно);
- оценка моторики рук по шкале MACS. Оценка проводится в наблюдении за игрой ребенка с предложенными игрушками;
• оценка навыков самообслуживания у ребенка и сложностей при их.
Помимо оценки состояния и возможностей ребенка, для наиболее эффективной помощи нам потребуется оценить средовые факторы, которые также могут влиять на состояние ребенка. Специалистам предстоит ответить на вопросы:
• кто именно непосредственно ухаживает за ребенком;
• адекватно ли члены семьи ухаживают за ребенком: оценка техники кормления, позиционирования, перемещения ребенка членами семьи и др.;
• нуждается ли ребенок в ортопедических изделиях (безнагрузочных ортезах, разводящих шинах, аппаратах, корсетах, головодержателях) для улучшения двигательных функций и профилактики ортопедических осложнений. Соответствуют ли уже имеющиеся у ребенка изделия его физическим параметрам и потребностям, какова их переносимость и влияние на двигательные функции (облегчают или затрудняют). Желательно проводить оценку путем непосредственного осмотра изделий, в том числе на ребенке;
• нуждается ли ребенок в технических средствах реабилитации и каких именно (коляски, вертикализаторы, ходунки, трости и т. п.) для облегчения и повышения функциональной активности. Использует ли их и для каких именно видов активности. На какие расстояния может с ними передвигаться. Есть ли сложности в использовании, какие именно. Соответствуют ли физическим параметрам и потребностям ребенка уже имеющиеся ТСР, каково их влияние на выполнение повседневной активности (при невозможности непосредственного осмотра ТСР членов семьи просят предоставить фото и видеозаписи использования ребенком технических средств);
• какова мотивация ребенка к занятиям. Чем он любит заниматься, какие виды деятельности предпочитает;
• есть ли у ребенка затруднения в повседневной активности (игры, прогулки, общение со сверстниками, обучение и т. п.);
• адаптирована ли окружающая среда (квартира, школа) к нуждам ребенка (есть ли пандусы, входит ли коляска в лифт, есть ли дома поручни, подъемник в ванной, достаточна ли ширина проходов и т. п.);
• какова социальная активность ребенка и его семьи, удовлетворены ли они ею: посещает ли ребенок школу, детский сад, различные детские мероприятия, гуляет ли на детской площадке, общается ли со сверстниками, использует ли компьютер; работают ли родители, если да, кто в их отсутствие занимается ребенком;
• какое мнение имеют члены семьи ребенка о его развитии. Какой опыт – положительный и отрицательный – в реабилитации ребенка они имеют. Есть ли в семье конкретные планы по его дальнейшей реабилитации (возможно, через какое-то время запланирована операция). Каков запрос семьи в отношении предстоящего курса реабилитации;
• каковы возможности родителей в отношении реабилитации ребенка (ограничивающие и облегчающие факторы. Например, в семье есть маленькие дети, и ребенка с двигательными нарушениями не получается возить на занятия. Или у родителей есть профильное образование – дефектолог, массажист, – и они могут самостоятельно заниматься с ребенком, и т. п.);
• доступность услуг по реабилитации в регионе проживания семьи;
• любые другие факторы участия, личностные и средовые факторы, влияющие на состояние ребенка.
Нужно иметь в виду, что в результате осмотра могут быть получены такие данные, которые будут указывать на первоочередную необходимость оперативного вмешательства и лишь затем – реабилитации. В этом случае родителям нужно дать подробные разъяснения и рекомендации, в какое именно медицинское учреждение обратиться за консультацией. Оптимально в этой ситуации организовывать выездные консультации оперирующих специалистов прямо в реабилитационном центре, чтобы обеспечить непосредственный обмен информацией между специалистами и наиболее полное консультирование родителей. Если это невозможно, семье ребенка выдается медицинское заключение с указанием диагноза, клинического синдрома, требующего коррекции, и данных медицинского осмотра – чтобы облегчить получение в поликлинике по месту жительства направления на консультацию в стационар, где проводятся нужные операции.
Если родители не готовы к оперативному лечению и настаивают на проведении реабилитации, их знакомят с полученными результатами обследования, подбирают программу реабилитации, которая не ухудшит состояния ребенка и нацелена на достижение максимально возможной положительной динамики. Нужно заранее оговорить результат, которого планируется достичь, и в конце курса вместе с родителями оценить эффективность реабилитации. Отсутствие значимой положительной динамики может послужить веским аргументом для смены позиции родителей по вопросу операции. Главное – помнить, что решение в этой ситуации принимают именно они (потому что на них лежит ответственность и риски), и с уважением относиться к их выбору, даже если специалисты с ним не согласны.
Диагностические тесты для оценки состояния мышц и суставов
Во время первичного клинического осмотра пациента с ДЦП врач должен оценить амплитуду пассивных и активных движений во всех суставах конечностей. Так он сможет выявить мышечную спастичность и/или мышечное укорочение, контрактуры суставов или степень риска их возникновения. Ниже описаны характерные для ДЦП паттерны мышечной спастичности и укорочения, а также диагностические тесты, используемые для оценки состояния отдельных групп мышц и их функций.
1. Мышечная кривошея
Чаще формируется при дискинетических формах ДЦП либо при тяжелых спастических формах с выраженным влиянием примитивных тонических рефлексов, в частности асимметричного шейно-тонического рефлекса. Проявляется асимметричным повышением тонуса в грудино-ключично-сосцевидных мышцах. Могут вовлекаться восходящие части трапециевидных мышц, другие мышцы шеи. Оценивается при наблюдении за свободным положением головы пациента и ее пассивных поворотах в стороны.
Сгибательно-пронаторная установка верхних конечностей
Паттерн может быть представлен одной или несколькими патологическими установками (в скобках перечислены мышцы, которые участвуют в формировании паттерна):
2. Приведение и внутренняя ротация плеча (большая грудная мышца, подлопаточная мышца, широчайшая мышца спины)
Большая грудная мышца тестируется при выполнении пассивного отведения и наружной ротации плеча. Край большой грудной мышцы четко выделяется, плотный при пальпации, отведение плеча затруднено и ограничено.
3. Сгибание в локтевом суставе (плечевая, двуглавая, плечелучевая мышцы)
Двуглавая мышца плеча тестируется при пассивном разгибании в локтевом суставе при супинированном предплечье, в отличие от плечевой мышцы, которая оценивается в положении пронации предплечья. При ДЦП спастичность плечевой мышцы встречается чаще, поскольку при спастичности верхних конечностей преобладают сгибательно-пронаторные установки локтевого сустава.
4. Пронация предплечья (круглый и квадратный пронаторы)
Тестируются при выполнении пассивной супинации предплечья и кисти при максимальном разгибании в локтевом суставе.
5. Сгибание в лучезапястном суставе и локтевая девиация кисти (локтевой и лучевой сгибатели запястья, длинная ладонная мышца)
Оцениваются при пассивном разгибании в лучезапястном суставе. Для паттерна спастичности верхних конечностей при ДЦП типична сгибательная установка кисти и пальцев, часто – с локтевой девиацией кисти. Оцениваем возможность разгибания в лучезапястном суставе до прямой линии, когда оси предплечья и кисти совпадают, а также разгибания в суставе с согнутыми пальцами.
6. Сгибание пальцев кисти (глубокий и поверхностный сгибатели пальцев)
Оцениваем возможность совместного разгибания в лучезапястных и пястно-фаланговых суставах до прямой линии, когда оси предплечья, кисти и пальцев совпадают. Если при сохранности разгибания в лучезапястном суставе с согнутыми пальцами невозможно разгибание пальцев в этом положении, это говорит об укорочении сухожилий сгибателей пальцев.
7. Приведение и сгибание первого пальца (короткая мышца, приводящая большой палец, короткий и длинный сгибатели большого пальца, межкостные мышцы)
Первый палец кисти спастично приведен, его пассивное отведение и противопоставление ограничены или невозможны, что делает невозможным правильный кистевой хват. Это нарушение часто сочетается с подвывихами и вывихами в первом пястно-фаланговом суставе.
Паттерны спастичности нижних конечностей
8. Сгибательная установка бедра в тазобедренном суставе (подвздошно-поясничная мышца, прямая головка четырехглавой мышцы бедра)
Для уточнения степени выраженности контрактуры в тазобедренных суставах используется тест Томаса: ноги лежащего на спине пациента сгибаются в тазобедренных и коленных суставах до момента полного исчезновения поясничного лордоза. Затем, продолжая фиксировать одну ногу в этом положении, вторую отпускают. Если полного разгибания в тазобедренном суставе не происходит, это говорит о наличии сгибательной контрактуры в тазобедренном суставе. В этом положении можно измерить гониометром угол фиксации в суставе.
Тест Дункан – Эли проводится для тестирования прямой мышцы бедра. Этот тест проводят в положении на животе и на спине. Врач одной рукой производит пассивное сгибание колена пациента, что вызывает растяжение прямой мышцы бедра. В норме бедро остается прижатым к кушетке. Если присутствует укорочение прямой мышцы бедра, то при пассивном сгибании в колене тестируемой ноги пациента бедро будет сгибаться в тазобедренном суставе и поднимать таз над кушеткой.
Смещение надколенников вверх от средней линии коленного сустава также говорит об укорочении прямых головок (оценивается в положении пациента лежа на спине).
При вставании на колени у ребенка со спастичностью или укорочением прямых головок заметен выраженный поясничный лордоз.
9. Аддукторный синдром: приводящая установка бедра (большие, короткие и длинные приводящие мышцы бедра)
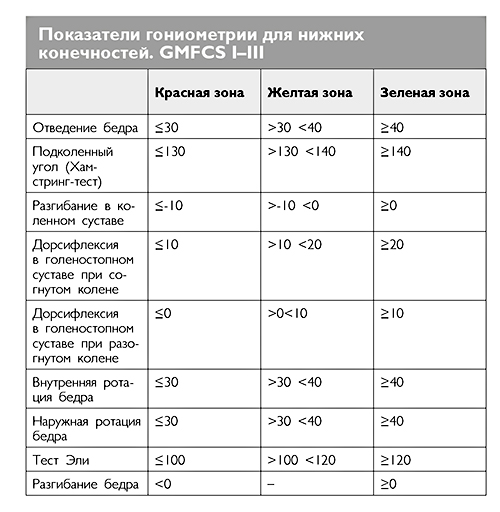
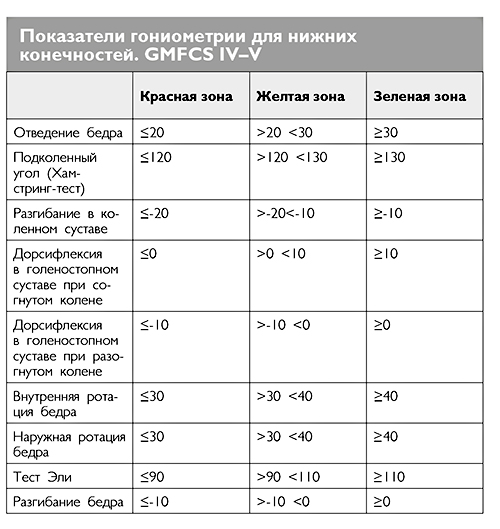
Оценка проводится путем разведения в тазобедренных суставах согнутых в коленях ног (таким образом исключается действие нежных мышц). При спастичности выявляется разница между амплитудой отведения бедра в быстром и медленном темпе. Ограничение отведения в суставе независимо от скорости движения может указывать на укорочение приводящей группы мышц или на нарушение взаимоотношения суставных поверхностей – вывихе в тазобедренном суставе. Асимметрия отведения бедер с двух сторон также может быть признаком вывиха в суставе. Нормальные значения отведения бедер для разных уровней GMFCS приведены в таблице в Главе 3, раздел «Диагностические тесты для оценки состояния мышц и суставов»..
10. Грацилис-синдром: приведение и внутренняя ротация бедер (нежная мышца)
После проведения предыдущего теста оценивается отведение бедра с разогнутым коленным суставом. При наличии спастичности тонких мышц выявляется разница между амплитудой отведения бедра с согнутым и разогнутым коленом. Тест можно проводить в положении лежа на животе (тест Фелпса) или лежа на спине, со свисающими с края кушетки голенями, которые затем разгибаются в коленных суставах (грацилис-тест).
11. Хамстринг-синдром: сгибательная установка коленных суставов (полусухожильные и полуперепончатые мышцы)
Хамстринг-тест проводится в положении пациента лежа на спине, одна нога фиксируется в вытянутом положении, вторая сгибается в тазобедренном суставе под углом 90°, и в этом положении разгибается голень в коленном суставе. Измеряется угол между осями бедра и голени при максимально возможном разгибании коленного сустава в быстром и медленном темпе.
12. Эквинусная установка стоп (трехглавая мышца голени – икроножная и камбаловидная мышцы)
Камбаловидная мышца тестируется при согнутом колене, измеряется угол максимального тыльного сгибания стопы. У детей с нестабильностью голеностопных суставов очень важно во время тестирования фиксировать внутреннюю поверхность сустава, не давая сместиться таранной кости, – таким образом мы можем оценить истинную амплитуду движения стопы в голеностопном суставе. Если таранную кость не фиксировать, амплитуда тыльного сгибания стопы увеличивается за счет присоединения нефизиологического движения в подтаранном суставе.
Икроножная мышца тестируется при разогнутом колене, так как является двусуставной. Измеряется угол максимально возможного тыльного сгибания стопы в быстром и медленном темпе. При выполнении движения стопы также необходимо фиксировать таранную кость.
13. Эквиноварусная установка стоп (икроножная и задняя большеберцовая мышца)
Функция задней большеберцовой мышцы – супинация и (подошвенное) сгибание стопы в голеностопном суставе. Для оценки наличия спастичности мышцы стопу надо максимально разогнуть в направлении тыла стопы и пронировать ее до физиологического положения. Если это движение невозможно выполнить в полном объеме и в конце ощущается мягкое эластичное сопротивление, можно говорить об укорочении задней большеберцовой мышцы.
Функциональная гониометрия
Для того чтобы оценить амплитуду движений в суставах, можно использовать функциональную гониометрию. Специальным прибором – гониометром – измеряют угол максимального пассивного движения во всех плоскостях для каждого отдельного сустава. У детей с ДЦП особенно важна эта оценка для тазобедренных и голеностопных суставов.
Ниже приведены таблицы, разработанные шведскими медиками в рамках Программы профилактического обследования детей с церебральным или подобными симптомами (CPUP) (Подробнее в Главе 1, раздел «Программа профилактического обследования детей с церебральным параличом»). В последнем столбце (зеленая зона) указаны нормальные значения амплитуды движений в суставах конечностей. Пограничные значения (желтая зона) говорят о том, что врач должен пересмотреть методику консервативного ведения пациента, добавив к ней по показаниям ботулинотерапию, ортезирование или другие методы лечения спастичности. Попадание результата гониометрии в красную зону говорит о неэффективности проводимого лечения и необходимости направления пациента на оперативное ортопедическое лечение.
Значения для пациентов с разными уровнями GMF отличаются.
Очень важно, чтобы в момент проведения этих измерений ребенок был спокоен и расслаблен. Результаты измерений, полученные при сопротивлении ребенка осмотру, нельзя учитывать для определения тактики дальнейшего лечения.
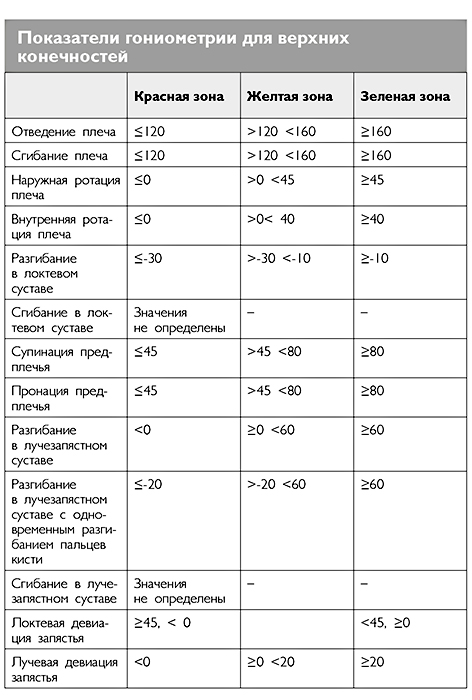
0° – это исходное положение сустава у стоящего человека. Соответственно, 0° в голеностопном суставе – это положение стопы стоящего человека. Дорсифлексия стопы (тыльное сгибание), обозначаемая положительными величинами, – это угол между стопой и горизонтальной поверхностью; отрицательная величина – это угол отклонения от горизонтальной оси в подошвенную сторону.
Оценка функциональной активности ребенка
Оценка функциональной активности входит в задачи врача-реабилитолога. Желательно, чтобы в осмотре ребенка участвовал врач ЛФК или специалист по физической терапии: мало убедиться в наличии или отсутствии какого-либо навыка, важно увидеть особенности его выполнения, оценить трудности ребенка, понять, с чем они связаны, и наметить пути их преодоления.
Конечно, лучше всего оценивать уровень активности ребенка в привычной для него среде, что и делают специалисты по физической терапии, занимающиеся с ребенком на дому. Врачи, работающие в реабилитационных центрах, не имеют такой возможности. Потому мы должны уметь извлечь максимум информации из осмотра ребенка и беседы с его семьей. Будет очень хорошо, если родители предоставят видеозаписи повседневной активности ребенка. Можно попросить их сделать дома видеозаписи и затем показать специалистам.
Даже в рамках одного уровня GMFCS дети могут обладать разными двигательными навыками.
Чтобы оценить двигательные навыки, врач во время проведения клинического осмотра обычно просит ребенка перевернуться со спины на живот и обратно, встать на четвереньки, проползти по коврику, встать у опоры или без опоры, постоять у опоры и без опоры, пройти несколько шагов своим обычным шагом без обуви и в обуви, с теми приспособлениями, которые он использует в обычной жизни, при возможности – пробежаться, постоять на одной ноге, попрыгать на одной и двух ногах, пройтись по лестнице.
Для детей младшего возраста желательно иметь в кабинете набор разнообразных игрушек, которыми можно заинтересовать ребенка и мотивировать его к движению. Наблюдая за тем, как ребенок играет с предложенными игрушками, можно оценить моторику рук. Можно проводить оценку непосредственно в зале для занятий ЛФК. Чтобы правильно оценить уровень двигательной активности, важно сравнивать его с нормативным (см. таблицы моторного развития детей ВОЗ).
Повторимся, что, согласно МКФ, двигательная активность ребенка включает:
1) мобильность, в том числе:
• поддержание позы,
• двигательные переходы из позы в позу,
• манипулирование предметами, перенос предметов,
• собственно передвижение (любыми доступными способами);
2) самообслуживание;
3) любую повседневную деятельность (в том числе игру, обучение, труд).
Ниже приведен примерный перечень навыков, оцениваемых при клиническом осмотре детей с ДЦП в возрасте старше трех лет. Для оценки двигательных навыков детей младшего возраста необходимо соотносить имеющиеся навыки с соответствующими данному возрасту (можно опираться при этом на специальные таблицы моторного развития).
Поза лежа
Чтобы врач мог оценить активность ребенка в позе лежа, ребенок должен находиться на полу, на коврике или гимнастическом мате, потому что некоторые дети боятся лежать без поддержки даже на низкой кушетке и не будут двигаться. Оценка наличия патологических рефлексов, состояния мышц и суставов проводится на кушетке отдельно и не будет упоминаться в этой главе.
В первую очередь оценим позу ребенка на спине: насколько поза симметрична, насколько ребенок ее контролирует. Вынужденное положение – когда ребенок лежит в определенной позе неподвижно и не совершает движений, – может быть обусловлено как тяжелой мышечной спастичностью и сохранностью тонических рефлексов, так и болевым синдромом (при вывихе бедра ребенок может намеренно избегать движений). Детям с тяжелыми двигательными нарушениями могут быть доступны только тонические напряжения корпуса, выгибания дугой, непроизвольные рефлекторные смены положения рук. Если в положении на спине ребенку доступен наклон головы вперед, подтягивание ног к животу, то у него есть предпосылки для дальнейшего развития активных движений.
При высокой спастичности нижних конечностей и вследствие сохранности СШТР в положении ребенка лежа на спине можно наблюдать перекрест ног. Эта поза приводит к прогрессированию подвывихов тазобедренных суставов и в конечном итоге к формированию вывихов.
В положении ребенка лежа на животе можно оценить поднимание головы, которое в раннем возрасте является рефлекторным (установочный лабиринтный рефлекс с головы на шею); опору на предплечья с приподниманием корпуса; поворот на спину и обратно. Неугасшие примитивные тонические рефлексы препятствуют удержанию симметричной позы лежа и формированию первых выпрямительных реакций – установочных рефлексов, которые в норме развиваются к трем месяцам (с поправкой на гестационный возраст).
Если поворот со спины на живот ребенок совершает только блоком, то есть отсутствует торсия между тазом и верхней частью туловища, это говорит о сохранности лабиринтно-тонического рефлекса. Здоровый ребенок учится переворачиваться со спины на живот и обратно в возрасте до 6 месяцев.
Детей с гиперкинезами можно попросить замереть в позе лежа и не двигаться, тогда насильственные движения станут особенно заметными. Иногда это атетоз, иногда дистонические установки конечностей в вычурных позах.
При тракции за руки лежащего на спине ребенка оцениваем его группировку и степень участия в присаживании.
Поза сидя
Здоровый ребенок начинает сидеть в 6–8 месяцев.
В позе сидя оцениваем положение головы ребенка (удерживает или нет); повороты головы при слежении за предметом; удержание позы сидя самостоятельно независимо от опоры, или опора на руки, или внешняя поддержка – три разные степени постуральной компетентности в позе сидя. В этот момент можно оценить опорную функцию рук ребенка: насколько удобно ему раскрывать ладонь, чтобы опираться на руку; достаточно ли в руках силы, чтобы опираться на них, или руки находятся в сгибательно-пронаторной установке и опираться на них невозможно.
Далее выясняем, какое положение предпочитает ребенок для сидения на полу: позу «по-турецки», или позу «W», или позу с вытянутыми вперед ногами. Надо учитывать возможный вред позы «W» для формирования тазобедренных суставов.
Отдельно оцениваем, как ребенок сидит с опорой под ноги (верхом на широком валике или узкой скамье): может ли он в этом положении освободить руки для манипуляций предметами или вынужден с помощью опоры на них поддерживать равновесие. Если ребенку необходимо использовать руки для опоры, когда он сидит на полу или на валике, значит, в этой позе он не может играть, используя руки, и выполнять другие действия руками. Для занятий, требующих использования рук, такому ребенку нужно будет использовать кресло с боковыми фиксаторами для надежной фиксации корпуса, так же, как и в случаях, когда ребенок не может самостоятельно сидеть.
Дети с I–III уровнями моторного развития обычно довольно устойчиво сидят без поддержки; детям с IV уровнем нарушений нужна опора на руки или поддержка корпуса; дети с V уровнем моторики нуждаются в тотальной внешней поддержке.
Сохранность тонических рефлексов влияет на положение ребенка в позе сидя: голова наклонена вниз, спина округляется, ноги согнуты.
Невозможность сидеть на полу с вытянутыми ногами может быть обусловлена спастичностью или укорочением мышц задних поверхностей бедер, а также влиянием СШТР.
Выраженность экстензорного тонуса из-за тонических рефлексов может быть такой высокой, что усадить ребенка не удается совсем, и он может находиться только в положении полулежа на спине, реагируя на любое изменение позы или громкий звук, внезапное появление чего-либо в поле зрения дистонической дугой. Такие тяжелые постуральные нарушения встречаются у детей с V уровнем моторного развития.
В положении ребенка сидя на детском стульчике без боковых поддержек, с опорой ногами в пол, можем оценить постуральную стабильность этой позы: насколько ребенок контролирует смещение центра тяжести, выравнивает ли себя для принятия более устойчивого положения; насколько свободны манипуляции руками в этом положении; нужна ли дополнительная фиксация корпуса. Оцениваем, насколько физиологична поза ребенка, когда он сидит в своей обычной коляске: симметричная ли поза, равномерно ли распределен вес, в каком положении находятся руки и ноги.
Иногда можно увидеть, что коляска, используемая ребенком, вызывает и поддерживает его патологические позы, вплоть до провоцирования контрактур и деформаций. Игнорировать эту ситуацию нельзя, родителей нужно аргументированно проинформировать о необходимости заменить коляску в кратчайшие сроки.
Следующее задание – самостоятельно сесть из положения лежа. Некоторые дети садятся через принятие позы на четырех опорах, выпрямляя корпус и опуская таз между стоп, принимая позу «W», которая вредна для тазобедренных суставов, поскольку провоцирует внутреннюю ротацию бедер и, следовательно, подвывих в тазобедренных суставах. Садиться через боковую опору на руку ребенку значительно сложнее: этому навыку надо его специально обучать. Если ребенку требуется помощь для присаживания, надо выяснить, какой минимальной помощи ему будет достаточно: словесной инструкции, хвата рукой за какой-либо предмет, или нужно приложить мышечное усилие со стороны, чтобы посадить ребенка, и он лишь частично в этом участвует.
Оценивать функцию рук логично именно в позе сидя, причем положение должно быть удобным и стабильным, ребенок не должен бояться упасть во время выполнения задания. Для предварительного заключения достаточно оценить, может ли ребенок дотянуться до игрушки и захватить ее кистью; может ли он при этом пересечь рукой срединную линию тела; какой хват использует ребенок (кистевой, ладонный); каким набором манипуляций с предметами владеет ребенок: захват, удержание, перекладывание из руки в руку, бросание, катание, толкание. Для оценки используем классификацию нарушений функции руки MACS (см. Приложение 4).
Обязательно оцениваем, есть ли патологические установки суставов верхних конечностей, контрактуры, локальная болезненность при выполнении движений руками, нестабильность суставов кистей (первого пястно-фалангового и межфаланговых).
При гемипарезах нарушение моторики руки больше выражено в кисти: ребенок может игнорировать пораженную конечность, не использовать ее в быту, ограничивается двуручная деятельность.
Точность движений рук может страдать при любых формах ДЦП. Во время осмотра обязательно уточняем, выполнение каких именно движений больше всего нарушает повседневную жизнь ребенка. У детей среднего и старшего возраста спрашиваем, что именно хочет улучшить сам ребенок. Расспрашиваем, насколько ловко ребенок справляется с самообслуживанием и в чем именно есть затруднения (например, трудно зачерпнуть ложкой жидкую пищу или наколоть кусочки пищи вилкой), – все это важно знать для составления адекватной программы реабилитации.
Как правило, родителей беспокоит почерк ребенка, неаккуратность во время приема пищи, трудности при самообслуживании (застегивании пуговиц, застежек-молний, обувании). Сам ребенок может сообщить, что у него не получается ловко играть с мячом. Дети младшего возраста часто предпочитают просто не выполнять движения, которые у них плохо получаются. Если вынуждать их работать паретичной конечностью, они могут проявлять негативизм.
Ползание
Здоровые дети учатся ползать на четвереньках на первом году жизни, начиная с 8 месяцев. Дети с I, II уровнями моторики по GMFCS начинают ползать на четвереньках с реципрокным компонентом до двух лет; с III уровнем – до четырех лет; дети с IV уровнем ползают на животе, подтягиваясь на руках, а после четырех лет могут ползать на четырех опорах скачками, подтягивая обе ноги одновременно. В силу глобальной сгибательной синергии реципрокность движений им недоступна.
Для правильного ползания на четырех опорах необходимо устойчивое положение в этой позе и возможность реципрокного движения конечностей. У детей с неугасшим симметричным шейно-тоническим рефлексом опускание головы будет провоцировать сгибание во всех суставах рук и разгибание ног. Принять позу на четырех опорах в таком положении невозможно. Некоторые дети не могут сами встать на четыре опоры, но, пассивно помещенные в это положение, могут его удерживать, раскачиваясь или достаточно устойчиво. Во многом устойчивость позы зависит от полноценной опоры на руки: неполное раскрытие кисти, сгибательные установки в локтевых суставах, выраженная слабость рук будут этому препятствовать. Некоторым детям с гемипаретическими формами ДЦП и высоким в целом уровнем моторики ползание недоступно из-за выраженного пареза одной из рук.
Вставание
При вставании оцениваются два критерия: 1) нужна ли опора для того, чтобы встать, и 2) есть ли вынос бедра вперед при вставании, или ребенок подтягивается на руках, ухватившись за край кушетки или опираясь на нее, постепенно выпрямляя обе ноги.
Помня о том, что нас в первую очередь интересуют навыки, применяемые ребенком в повседневной жизни, нужно уточнить у родителей, как ребенок встает дома, что он для этого использует. Встает ли он на ноги прямо с пола в любом месте квартиры, независимо от напольного покрытия, или должен сначала доползти до особенно удобной опоры? Может ли он с пола забраться на диван, отдельно стоящий стул (для этого сначала надо встать возле них). Если ребенок использует ходунки или трости для ходьбы, может ли он самостоятельно встать со стула с их использованием, или ему нужна устойчивая опора, а ходунки или трости после вставания подают ему родители? Влияет ли обувь, улучшающая опороспособность стоп, на вставание?
У детей, которые не могут самостоятельно принять вертикальное положение, нужно проверить наличие опоры на стопы при пассивной вертикализации. Это необходимое условие для пересаживания с одного сидения на другое (например, с кровати в коляску). Ребенка необходимо обучать навыку пересаживания для облегчения ухода за ним.
Поза стоя
В каком положении ребенок стоит у опоры? Симметрична ли его поза, равномерно ли распределен вес на две ноги? Опирается он на всю стопу или только на мыски? В каком положении находятся ноги: нет ли ротации, приведения, сгибания в тазобедренных суставах, сгибания или рекурвации коленных суставов? Нет ли наклона корпуса вперед с переносом веса на руки? Может ли ребенок стоять без опоры? Насколько устойчиво и как долго?
На все эти вопросы надо получить ответ при оценке позы ребенка в вертикальном положении. При наличии патологических установок нижних конечностей надо выяснить, изменения в состоянии каких мышц и суставов к ним приводят.
При гемипарезах, помимо одностороннего ограничения подвижности голеностопного сустава, возможна меньшая длина паретичной ноги. Оценку разницы длины конечностей проводят как в положении лежа на спине, сопоставляя положение внутренних лодыжек с двух сторон и измеряя расстояние от верхней передней ости таза до внутренней лодыжки, так и в положении стоя, оценивая симметричность расположения тазовых костей. Иногда ребенок компенсирует укорочение ноги эквинусной установкой стопы.
При разнице длины конечностей возможен перекос таза, нарушение осанки. Ребенка с разницей длины нижних конечностей стоит отправить в ортопедический салон или мастерскую до того, как он приступит к занятиям. Проводить занятия ЛФК в вертикальном положении при разной длине ног и перекоса таза нельзя – сначала надо выровнять таз. Ортопеды решают эту задачу с помощью ортопедических аппаратов или ортопедической обуви (или набоек на обувь). Главное – не создать гиперкоррекции. Для этого нужно подбирать степень коррекции в вертикальном положении, ориентируясь при этом на равное положение костей таза.
Иногда анатомическая длина конечностей одинакова, отличается лишь относительная длина. Такое возможно при нарушениях взаимоотношений костей таза и позвоночника. В этом случае возможна мануальная коррекция асимметрии.
В вертикальном положении можно определить наличие патологических установок стоп.
Эквинус (от лат. pesequinus – «конская стопа») – установка стопы в состоянии подошвенного сгибания. Может быть фиксированным и нефиксированным.
В норме амплитуда пассивного тыльного сгибания стопы в голеностопном суставе 20° с согнутым коленом и 10° с разогнутым коленом (у детей с I–III уровнями моторики по GMFCS) и 10° и 0° соответственно у детей с IV–V уровнями моторики.
Первичным нарушением, приводящим к формированию эквинуса стоп, является спастичность икроножных мышц. Исключение – так называемый эквинус переднего отдела стопы, формирующийся в суставах Шоппара и Лисфранка из-за спастичности коротких подошвенных мышц (клинически он проявляется полой или эквинополой стопой, то есть стопой в виде арки) (См.: Перхурова И.С. в книге: Регуляция позы и ходьбы при детском церебральном параличе и некоторые способы коррекции [105]).
Даже при I уровне нарушений двигательных функций у ребенка с гемипарезом можно обнаружить контрактуру голеностопного сустава с формированием фиксированного эквинуса стопы. При двустороннем формировании контрактур функция ходьбы нарушается значительнее.
Если ребенок не получает адекватной ортопедической коррекции, с ростом в мышцах постепенно происходит соединительнотканное перерождение, объем мышцы снижается, слабость ее нарастает. Причина этого – слабость мышц-антагонистов, отсутствие или ограничение активных движений в голеностопных суставах, а также сохранность примитивных тонических рефлексов, которые провоцируют разгибательные установки нижних конечностей. Это приводит к формированию эквинусной контрактуры голеностопных суставов. Изменяется форма и структура таранных и пяточных костей. Под тяжестью веса тела при ходьбе на эквинусных стопах может произойти вывих таранной кости кнутри или кнаружи, что приводит к формированию вальгуса или варуса соответственно. Самая тяжелая степень эквиновальгусной стопы – так называемая стопа-качалка. Также эквиновальгус стопы может сопровождаться развитием Halluxvalgus. Осложнение его бурситом первого плюсне-фалангового сустава вызывает сильные боли. Деформации стоп на двух ногах при спастических диплегиях часто отличаются: с одной стороны может быть эквиноварусная деформация, с другой – эквиновальгусная (Перхурова И.С., [105]). В этом случае тактика реабилитации будет отличаться, и нужно сразу предупредить родителей о необходимости оперативного ортопедического лечения.
Для проведения физической реабилитации, чтобы не навредить ребенку, нужно убедиться, что вертикальные нагрузки не причинят вреда его стопам. При подвывихе таранных костей занятия в вертикальном положении нужно проводить в ортопедической обуви с высоким жестким берцем. Если при вертикальной нагрузке у ребенка появляется болевой синдром в стопах, и это ограничивает его повседневную активность, необходима консультация ортопеда по поводу оперативного лечения деформации стоп (артроэрез или артродез).
Важно, чтобы во время консультации родители сообщили врачу о предшествующем уровне активности ребенка – о том, что ребенок активно передвигался до появления болевого синдрома (к сожалению, врачи-ортопеды, видя ребенка в инвалидном кресле, не всегда сами уточняют, передвигался ли ребенок раньше и давно ли перестал). Это может повлиять на принятие решения о необходимости операции.
Эквинусное положение стоп у стоящего ребенка запускает патологические биомеханические реакции, направленные на сохранение равновесия в этой позе.
Одним из таких патологических механизмов является рекурвация (переразгибание) коленного (или обоих коленных) суставов. Так как угол тыльного сгибания в голеностопном суставе при эквинусном положении стопы больше 90°, голени стоящего ребенка не могут располагаться вертикально земле при опоре на всю стопу. Ребенку приходится либо рекурвировать колено, либо сгибать его и ставить ногу на мысок. Привычное переразгибание вызывает растяжение связок коленного сустава и его нестабильность, в перспективе приводящую к развитию болевого синдрома, повреждению менисков и артрозу сустава.
Поскольку дети с II–III уровнями моторики по GMFCS в целом мало двигаются (или предпочитают ползать, если они дома), а также в силу преобладания у них сгибательного паттерна конечностей, велик риск развития сгибательных установок и контрактур суставов нижних конечностей. Первым признаком формирующейся привычной сгибательной установки тазобедренных суставов будет наклон корпуса вперед в вертикальном положении, вызывающий смещение центра тяжести и необходимость перенесения значительной части веса на опору через руки. Если определить у ребенка с такой привычной позой амплитуду пассивного разгибания тазобедренных суставов в положении лежа на животе, мы получим либо нулевую, либо отрицательную величину. Ректус-тест будет положительным, причем в такой ситуации возможен как вариант спастичности прямой головки четырехглавой мышцы, так и вариант с ее укорочением. Поскольку прямая головка – единственная из всех головок квадрицепса является двусуставной, ее сокращение вызывает сгибание тазобедренного сустава. Укорочение прямой головки приводит к смещению надколенника вверх, что также вызывает ограничение свободной подвижности коленного сустава.
Длительное нахождение ребенка в позе сидя и малое количество времени, проводимое им стоя на прямых ногах (последнее уточнение принципиально), приводит, помимо описанного выше, к сокращению мышц-сгибателей голеней. В паттерне спастичности сгибателей голеней при ДЦП в основном задействованы мышцы задневнутренней поверхности бедер, полусухожильные и полуперепончатые, двуглавые мышцы бедра вовлекаются реже. Укорочение сгибателей голеней проявляется при проведении хамстринг-теста (для III уровня – меньше 130°, для IV– меньше 120°). В длительно существующих случаях укорочения мышц возможно формирование сгибательных контрактур коленных суставов.
Сгибательная установка нижних конечностей также связана со слабостью ягодичных и икроножных мышц, которые выполняют функцию разгибания тазобедренных и коленных суставов соответственно.
Таким образом, в вертикальном положении ребенок занимает позу с наклоном таза вперед и компенсаторным углублением поясничного лордоза, ноги приведены и полусогнуты в тазобедренных и коленных суставах, угол сгибания в голеностопных суставах меньше 90°. Стоять в такой позе, даже относительно недолго, – очень трудно, поскольку требует значительного напряжения мышц бедер. Отсюда плохая переносимость этой позы детьми и их нежелание тренировать ходьбу.
К сожалению, описанная выше поза «тройного сгибания» и ходьба в этом положении ног, имеющая название crouch gait– компенсаторные (третичные) патологические установки конечностей, которые предшествуют полному переходу ребенка на передвижение в кресле. Консервативное лечение должно быть направлено на профилактику этой патологической установки. Если она уже сформировалась, исправить ее можно только оперативным путем. Но и операция не дает стопроцентной гарантии возвращения ходьбы, что делает меры профилактики очень важными.
Ходьба
Типы походки пациентов со спастическими формами ДЦП
Наиболее объективный метод анализа ходьбы пациента с ДЦП – компьютерный видеоанализ ходьбы. Он используется в специализированных ортопедических клиниках. Роль этого метода велика при проведении научных исследований, также он может быть использован для выбора тактики коррекции походки и оценки результатов вмешательства. На практике с той же целью может быть использован клинический анализ ходьбы.
При церебральном параличе походка нарушается из-за нарушения равновесия, ограничения подвижности суставов, а также мышечной спастичности и мышечной слабости в определенных группах мышц. Наиболее распространенные проблемы – это эквиноварусная установка стоп, сгибание коленей, сгибание и внутренняя ротация бедер.
Специалисты выделяют следующие типы походки при спастической диплегии (Впервые их описали Сазерленд и Дэвидс (см. Sutherland and Davids, 1993, цит. по: J. Rodda, H. K. Graham [160]):
1) истинный эквинус (trueequinus). Формируется изолированно спастичными икроножными мышцами. Компенсируется рекурвацией коленных суставов, из-за чего эквинус может быть скрытым;
2) «прыгающая походка» (jump knee или jump gait). В формировании участвуют спастичные икроножные мышцы и сгибатели голеней, прямые головки квадрицепсов, возможно участие подвздошных мышц. При ходьбе ноги ребенка согнуты в тазобедренных и коленных суставах, стопы в эквинусной установке. Сопровождается наклоном таза вперед и усиленным поясничным лордозом. Ребенок как бы пружинит в коленях при ходьбе. Эта походка типична для только начинающих ходить детей со спастической диплегией;
3) кажущийся (ложный) эквинус (apparentequinus). Характерен при спастичности сгибателей голеней и подвздошно-поясничных мышц, прямых головок квадрицепсов. Несмотря на видимый эквинус (опору на мыски) при ходьбе, угол тыльного сгибания в голеностопном суставе равен 90°, икроножные мышцы не включены в этот паттерн;
4) «походка на полусогнутых ногах» (crouch gait) – укорочение сгибателей голеней и подвздошных мышц, спастичность/слабость прямых головок квадрицепсов, слабость ягодичных и икроножных мышц (угол в голеностопных суставах меньше 90°). Появляется при нарастании сгибания в тазобедренных и коленных суставах с ростом ребенка, а также после изолированного оперативного удлинения икроножных мышц при сохранении спастичности и укорочения сгибателей голеней;
5) асимметричная походка (сочетание двух разных вариантов с двух сторон).
В каждый из указанных паттернов может включаться дополнительно «походка на жестких коленях» (stiff knee gait) – уменьшение выноса бедра вперед в фазе переднего шага из-за сокращения прямых головок квадрицепсов (J. Rodda, H.K. Graham [160]).
Эти изменения походки наблюдаются в саггитальной плоскости. Они сосуществуют с нарушениями во фронтальной и горизонтальной плоскостях:
1) походка «ножницы» и внутренняя ротация бедер (scissoring gait). Такая походка выглядит как перекрест ног при ходьбе. Причина – спастичность приводящих мышц бедер и сгибателей голеней в сочетании с антеторсией головок бедренных костей в тазобедренных суставах;
2) раскачивания корпуса из стороны в сторону. Это патологический механизм удержания равновесия. Раскачивания могут усиливаться после оперативного лечения и в период быстрого роста. Физиологический смысл колебаний туловища – поддержание равновесия при ходьбе. В норме колебания в основном происходят в горизонтальной плоскости в виде торсий корпуса. У детей с ДЦП торсии позвоночника ограничены или отсутствуют вовсе, при этом компенсаторно увеличиваются фронтальные колебания туловища при ходьбе (Перхурова И.С., [105]).
С возрастом – с ростом и нарастанием мышечной спастичности и укорочением мышц – типы походки могут трансформироваться. Например, с ростом ребенка типична трансформация прыгающей походки со спастической диплегией в походку на полусогнутых ногах.
Походка детей с гемипарезами подразделяется на четыре типа (См. Winters et al., 1987, цит. по: J. Rodda, H. K. Graham [160]):
1) нет активного тыльного сгибания стопы, стопа в эквинусе. После оперативного удлинения икроножной мышцы тыльное сгибание стопы все равно отсутствует, и пациент нуждается в динамическом ортезе для удержания стопы в нейтральной позиции;
2) тыльное сгибание стопы возможно, но из-за спастичности икроножной мышцы стопа в эквинусном положении. После ботулинотерапии или оперативного удлинения икроножной мышцы паттерн ходьбы нормализуется.
2а: эквинус стопы и нейтральное положение коленного сустава,
2b: эквинус стопы в сочетании с рекурвацией коленного сустава.
Чтобы отличить тип 1 от типа 2, можно провести динамическую электромиографию;
3) сочетание типа 2 со спастичностью сгибателей голени и/или прямой головки квадрицепс, что приводит к рекурвации или «жесткости» колена (ограничению выноса бедра вперед);
4) сочетание типа 3 со сгибательной или сгибательно-приводящей установкой тазобедренного сустава вследствие спастичности подвздошно-поясничной мышцы и аддукторов. Из-за одностороннего поражения сопровождается перекосом таза (J. Roddaand, H.K. Graham).
Могут также присутствовать деформации в горизонтальной плоскости, такие как внутренняя ротация бедра и голени.
В целом при гемиплегиях больше страдают мышцы дистального отдела ноги и истинный эквинус встречается чаще, а при спастических диплегиях эквинус стоп чаще сочетается с вовлечением мышц проксимальных отделов нижних конечностей.
Имеет смысл отдельно оценить выраженность эквинуса стоп при ходьбе без обуви и в обуви, которую обычно использует ребенок (если применяются динамические аппараты, то и в них тоже). Нужно обратить внимание, насколько обувь или аппараты устраняют эквинус, удобны ли они для ребенка, не создают ли ему трудностей при ходьбе.
Для оценки ведущего паттерна ходьбы походку ребенка нужно наблюдать довольно длительно и в разных ситуациях, выводы делать с осторожностью. Наиболее достоверен компьютерный анализ ходьбы. Анализ ходьбы сочетается с другими физическими методами обследования.
Уточнение паттерна походки помогает определить мышцы-мишени для терапевтического вмешательства и подобрать подходящие ортезы. Тактика лечения (ботулинотерапия, оперативное вмешательство, ортезирование или их сочетание) выбирается в зависимости от того, спазмирована мышца или укорочена (эту информацию можно получить при клиническом обследовании), а также на основании рентгенологического исследования тазобедренных суставов и, при необходимости, стоп.
Специфические трудности при передвижении
Помимо нарушения рисунка ходьбы, у детей с двигательными нарушениями обычно снижается переносимость физических нагрузок, в том числе – время самостоятельной ходьбы. Нужно обязательно уточнять у родителей, как долго ребенок может гулять на улице, прежде чем устанет и начнет проситься на руки, в коляску, посидеть на лавочке. Может ли ребенок отправиться на длительную прогулку в парк с семьей, пойти в магазин, – или он может активно двигаться только небольшой период времени.
Также нужно выяснить, насколько ребенок успешен в активных играх со сверстниками, берут ли они его в игру, и если да, то не ограничивают ли его роль в игре (например, только вратарем, но не защитником или нападающим в футболе). Как правило, сам ребенок и родители акцентируют внимание на разных вещах: родителей больше заботит внешнее отличие ребенка от здоровых сверстников («не так ходит, не так ловко бегает»), ребенок акцентируется на успешности выполнения того или иного действия (не получается сильно и далеко бросить мяч двумя руками, не может сильно и точно ударить ногой по мячу, забить гол в ворота).
У детей со II уровнем развития моторики по GMFCS во время ходьбы есть выраженные ограничения, связанные с трудностями удержания равновесия. Например, ребенок может ходить только по асфальтированному тротуару, но не по земле или траве. У детей младше 4 лет возможна ходьба от опоры до опоры – самостоятельно стоять, удерживая равновесие, они не могут. Есть трудности при перешагивании препятствий, при внезапных остановках во время движения, трудно наклониться и поднять с пола предмет, не потеряв равновесия. Снижена длина шага, ребенок широко расставляет ноги при ходьбе для увеличения площади опорного контура.
Дети с атактическими формами ДЦП тоже неустойчивы при ходьбе, ходят на широкой базе, плохо контролируют смену направления движения, из-за низкого мышечного тонуса у них может присутствовать рекурвация коленных суставов.
Для оценки равновесия можно попросить ребенка встать на одну ногу. Балансировать на такой малой площади опоры для ребенка с двигательными нарушениями очень сложно. Поэтому и возникают трудности с удержанием равновесия при ходьбе, ребенок все время «догоняет» свой падающий центр тяжести. Умение во время ходьбы резко остановиться и не упасть говорит о хорошем контроле равновесия.
У детей с ДЦП возможны частые падения при ходьбе, настолько привычные, что родители не считают, сколько их произошло в течение дня. Падения происходят либо из-за плохого контроля равновесия, либо из-за «цепляния» ногами за неровности поверхности (при осмотре надо разобраться, в чем именно причина). Важно, насколько хорошо ребенок умеет группироваться при падении и как именно он падает, – падать навзничь на спину опасно в любом возрасте, это чревато травмой головы, а после двух-трех лет опасно падать и вперед на вытянутые руки, можно их сломать. Ребенка надо научить падать вбок, подгибая колени и опираясь на полусогнутые руки.
Дети со II уровнем крупной моторики не бегают, не прыгают, либо делают это плохо (их бег больше похож на быструю ходьбу, при попытке прыжка ноги не отрывают от пола). По лестнице могут ходить только с поддержкой, либо держась за перила, приставным шагом.
У ребенка могут быть какие-то специфические трудности при передвижении – например, он не может самостоятельно войти на движущийся эскалатор. При подробном расспросе все эти трудности можно выявить.
Важно концентрироваться на оценке безопасности и эффективности передвижения: ребенок должен уметь самостоятельно перемещаться в пределах своей повседневной бытовой активности дома, в школе, на игровой площадке и т. п. – полностью самостоятельно, без посторонней помощи.
Если ребенок использует ортопедические аппараты или ортопедическую обувь, необходимо убедиться, что они облегчают ему движение, а не усложняют. Например, обувь с высоким жестким берцем при фиксированных контрактурах голеностопных суставов очень плохо переносится детьми и может сама по себе служить ограничивающим фактором при передвижении.
У детей с III уровнем моторики, передвигающихся только с использованием различных приспособлений, при осмотре нужно очень внимательно оценить, насколько используемые ребенком технические средства соответствуют его потребностям, облегчают ли они выполнение повседневных задач или же, наоборот, создают новые трудности. К примеру, переднеопорные ходунки будут при ходьбе провоцировать наклон корпуса вперед с переносом веса на руки. В заднеопорных ходунках походка будет более прямой.
Для передвижения на большие расстояния по улице ребенку с III уровнем развития моторики в большинстве случаев понадобится кресло активного типа.
Часто встречается ситуация, когда ребенок может ходить с ходунками или тростями, если его пассивно подняли со стула, поставили на пол и дали в руки эти ходунки или трости. Самостоятельно встать со стула, держась за приспособления, ребенку трудно, или он вовсе не имеет такого навыка. Кроме того, с этими приспособлениями он может идти только по прямой. Регулировать направление движения, совершать повороты он не может, так же как и не может регулировать темп движения. Окончание движения и самостоятельное присаживание на стул, диван или сиденье унитаза также вызывает трудности. В таких случаях очень важно попытаться научить ребенка выполнять необходимые двигательные переходы, отработать навык самостоятельного использования ТСР, при необходимости подобрать более удобные. Также нужно убедить родителей предоставить ребенку максимально возможную самостоятельность в быту, не тренируя в нем «выученную беспомощность» своей всеобъемлющей помощью.
Дети с IV уровнем моторных функций могут ходить только с поддержкой корпуса, с помощью специальных ходунков по ровной поверхности. Если ребенок использует такие ходунки дома, надо попросить родителей снять на видео его передвижение. Как правило, ребенок плохо контролирует направление движения, повороты. Важно, чтобы при ходьбе бедра ребенка были разведены, не должно быть опоры на перекрещенные ноги! Такое положение ног при наличии спастичности аддукторов очень быстро приведет к вывиху тазобедренных суставов.
Также следует осмотреть используемые ребенком ортопедические изделия: соответствуют ли они физическим параметрам ребенка (родители могут не заметить, что ребенок вырос из ортеза, и продолжать его использовать), адекватны ли его потребностям. Если используется разводящий аппарат на бедра SWASH, надо его примерить и убедиться, что поза ребенка в нем симметрична (иногда родители используют неверно собранный аппарат). Кроме того, не все модели этих аппаратов предназначены для ходьбы, и попытки ходить в них могут привести к формированию патологической позы у ребенка.
Мы перечислили наиболее часто встречающиеся особенности функциональной активности детей с ДЦП. Встречаются и другие особенности, у каждого ребенка они будут индивидуальными. При внимательном осмотре ребенка и расспросе родителей можно получить довольно объективную картину, которая будет уточняться в ходе занятий.
Необходимо учитывать мнение самого пациента и его семьи для определения наиболее важных проблем, так как именно они могут лучше всех оценить реальное влияние той или иной проблемы на их повседневную жизнь.
Количественная оценка двигательной активности
Количественная оценка двигательной активности – удобный инструмент для оценки динамики состояния ребенка. Какой бы ни была реабилитация – курсовой или рассчитанной на длительное сопровождение ребенка – она должна иметь измеримые цели (подробнее об этом см. на с. 230). При количественной оценке навыков проще отслеживать динамику их развития не только в отдаленной перспективе, но и за время проводимого курса. Это один из показателей эффективности проводимой работы.
Вот несколько международных шкал, которые можно использовать для количественной оценки.
GMFM-66, GMFM-88: количественная оценка общей двигательной функции
Эти стандартные шкалы были предложены Дианой Рассел (Исследовательский центр детской инвалидности CanChild, Университет Макмастер, Институт прикладных медицинских наук). Разработаны они были для оценки изменений общей двигательной функции с течением времени у детей, страдающих корковым параличом.
Версия GMFM-66 применима к детям с корковым параличом с одного года. Она содержит 66 пунктов оценки выполнения различных двигательных задач по трехбалльной шкале. Версия GMFM-88 отличается группировкой заданий (не по возрасту, в котором их выполнение становится доступным в норме, а по исходной позиции для выполнения заданий: лежа, стоя на четвереньках, сидя, стоя, ходьба, бег и прыжки); а также количеством заданий.
Полная оценка по GMFM-88 занимает около 40 минут. В Приложении 3 вы найдете опросник GMFM-88 и ключ к нему. Для большинства позиций для каждого балла есть специальные описания. Важно использовать описания, содержащиеся в руководстве к шкалам.
Международные шкалы для количественной оценки навыков:
1) GMFM-66 или GMFM-88 – оценка общей двигательной функции;
2) FMS – функциональная шкала двигательной активности;
3) MACS – оценка функции рук;
4) CFCS – оценка нарушений коммуникационных функций.
Оценку удобнее проводить инструктору ЛФК на занятии в начале и в конце курса. Очень полезно записывать на видео исследование двигательных возможностей ребенка при первичном осмотре и в конце курса реабилитации. Это поможет наглядно представить динамику состояния ребенка.
FMS: Функциональная шкала двигательной активности
Шкалу предложил к использованию Хью Уильямсон, специалист из Лаборатории анализа походки Королевской детской больницы г. Мельбурна (Австралия). Шкала используется в рамках профилактической программы CPUP для наблюдения за детьми с ДЦП с 4 до 18 лет.
В.А. Змановская рекомендует использовать эту шкалу для оценки доступной повседневной активности ребенка. Вот краткая инструкция к использованию шкалы:
«Попросите родителей оценить наиболее распространенные функциональные движения на трех дистанциях: 5 метров, 50 метров, 500 метров.
N = не применимо;
С = ползет по комнате (5 метров);
1 = использует инвалидную коляску, может сделать несколько шагов с помощью другого лица;
2 = использует ходунки или опору без помощи другого человека;
3 = использует костыли, обходится при передвижении без помощи другого человека;
4 = использует трости (одну или две), обходится при передвижении без помощи другого человека;
5 = ходит по ровным поверхностям без костылей или помощи другого человека (если мебель, стены, перила, окна используются как поддержки);
6 = ходит по любым поверхностям без костылей или помощи другого человека, в том числе через бордюры и в скоплениях людей.
Результат записывается в виде формулы: «FMS 6, 5, 4» или «FMS 4, 2, 1», где цифрами обозначается способ передвижения на 5, 50 и 500 метров».
MACS: Количественная оценка функции рук
Шкала MACS (Manual Ability Classification System) является общепризнанным инструментом количественной оценки функции рук ребенка (см. Приложение 4). Она позволяет оценить и описать доступность и качество выполнения захвата, переноса и манипулирования предметами.
Обычно оценка по этой шкале производится врачом-реабилитологом во время первичного осмотра и в конце реабилитационного курса. Результаты будут нужны эрготерапевтам, специалистам, занимающимся социально-бытовой адаптацией, развитием функций верхних конечностей.
CFCS: Система классификации нарушений коммуникационных функций
Шкала (см. Приложение 5) позволяет оценить и описать степень доступности вербальной и невербальной коммуникации с членами семьи и посторонними лицами. Используется в работе логопедов и психологов.
Может показаться, что оценка состояния ребенка, одно лишь описание которой заняло столько страниц книги, потребует от специалистов слишком больших усилий и времени. Однако если оценить эффективность затрат времени специалиста на проведение полноценной диагностики состояния ребенка, становится очевидным, что эти затраты себя оправдывают. Без грамотной всесторонней оценки исходного состояния невозможно выбрать необходимые цели реабилитации и пути их достижения, а значит, сложно добиться результата, который удовлетворил бы семью ребенка и команду специалистов, заинтересованных в эффективности своей работы.
Фиксирование результатов первичного обследования
Итог первичной оценки по принципам МКФ: перечень ограничений активности ребенка и их причин:
- на уровне структур и функций организма: степень повреждения мозга, нарушения сенсорных функций, спастичность, парезы, контрактуры, речевые нарушения и т. д.;
- на уровне участия: отсутствие физических нагрузок из-за малоподвижного образа жизни, предпочтение общения со сверстниками в социальных сетях и т. п.;
- на уровне личностных особенностей: тревожность, страхи, задержка психического развития и т. п.;
- на уровне средовых факторов: отсутствие адаптированного кресла, коляски, вертикализатора, отказ в обучении в общеобразовательной школе из-за невозможности самостоятельно передвигаться по лестнице и отсутствия в школе лифта и т. д
Для записи результата обследования, проведенного по описанному плану, помимо стандартных записей в медицинской карте по каждому пункту обследования для лучшей структурированности информации можно использовать такую схему (форма RPS – Rehabilitation Problem Solving).
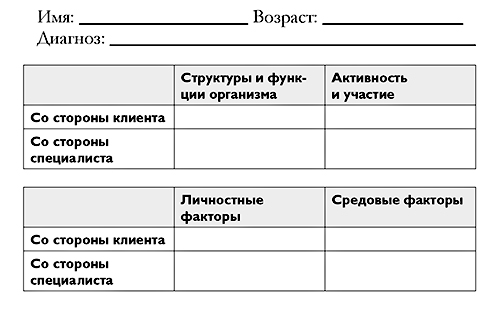
Далее в форме указывают цели реабилитации и план вмешательства. О составлении плана и выборе целей читайте в Главе 4.
Форма RPS хороша тем, что, помимо мнения специалистов, отражает и мнение семьи ребенка о его проблемах.
Пример использования формы RPS
Имя: Настя Д.
Возраст: 5 лет 6 месяцев
Диагноз: шунтированная окклюзионная гидроцефалия. ДЦП, правосторонний гемипарез. GMFCS II.
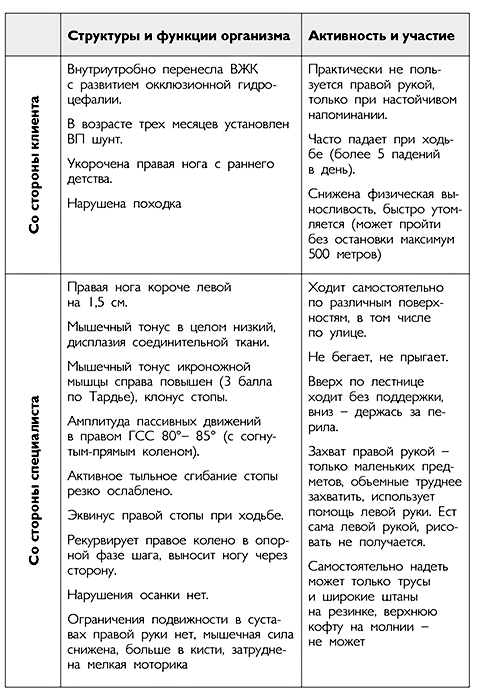
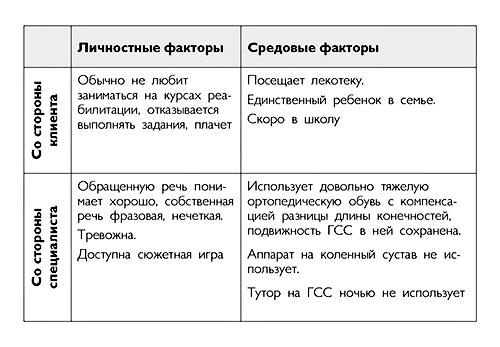
А.А. Шмонин (ПСПбГМУ им. И.П. Павлова) в рамках пилотного проекта «Развитие системы медицинской реабилитации в Российской Федерации» предлагает в качестве бланка записи результатов обследования пациента («реабилитационного диагноза») использовать таблицу, где по вертикали в соответствии с доменами МКФ перечислены все выявленные у пациента нарушения активности и участия, структур и функций организма, средовых и персональных факторов, а по горизонтали – степень выявленных нарушений, а также задачи реабилитации и член реабилитационной бригады (инструктор ЛФК, логопед и т. д.), ответственный за их выполнение. Такой бланк можно использовать и при работе с детьми с ДЦП.
Записи о результатах первичного осмотра, целях и плане реабилитации необходимы для наиболее полной передачи информации о пациенте специалистам, которые будут непосредственно проводить занятия, а также для оценки динамики состояния пациента в ходе курса реабилитации.
Что должна содержать запись результатов обследования?
-конкретно сформулированные проблемы пациента на всех уровнях жизнедеятельности;
-поставленные исходя из выявленных проблем цели реабилитации;
-план вмешательства.
Количественная оценка навыков самообслуживания
Чтобы получить полное представление о навыках ребенка, нужно подробно расспросить родителей об их обычном режиме дня – с утра и до отхода ко сну. Как именно выполняются все бытовые рутины: умывание, чистка зубов, мытье рук, кормление, посещение туалета, одевание, обувание. Специалисту важно понять, что из этого в принципе может быть доступно ребенку – самостоятельно или с использованием какого-либо приспособления, облегчающего задачу.
Для количественной оценки навыков самообслуживания можно использовать специализированные шкалы: Бартел 100 или FIM. Использовать их имеет смысл с подросткового возраста (до этого времени их использование ограничено).
Количественная оценка функциональной независимости по шкале FIM
С помощью шкалы оцениваются действия, которые пациент действительно делает, а не предположительно может делать.
Шкала состоит из 18 пунктов, отражающих состояние двигательных (пункты 1–13) и интеллектуальных (пункты 14–18) функций. Каждая из функций оценивается в баллах – от одного до семи. Суммарная оценка может составлять от 18 до 126 баллов. Чем выше суммарная оценка, тем полнее независимость человека в повседневной жизни.
Комментарий к постановке баллов по шкале FIM:
7 баллов – полная независимостьв выполнении соответствующей функции: все действия выполняются самостоятельно, в общепринятой манере и с разумными затратами времени;
6 баллов – ограниченная независимость: человек выполняет все действия самостоятельно, но медленнее, чем обычно, либо нуждается в постороннем совете;
5 баллов – минимальная зависимость: при выполнении действий требуется наблюдение ухаживающего либо помощь при надевании протеза или ортеза;
4 балла – незначительная зависимость: при выполнении действий нуждается в посторонней помощи, однако более 75% задания выполняет самостоятельно;
3 балла – умеренная зависимость: самостоятельно выполняет 50–75% необходимых для исполнения задания действий;
2 балла – значительная зависимость: самостоятельно выполняет 25–50% действий;
1 балл – полная зависимость от окружающих: самостоятельно может выполнить менее 25% необходимых действий.
I. Cамообслуживание
1. Прием пищи: пользование столовыми приборами, поднесение пищи ко рту, жевание, глотание (1 балл будет соответствовать зондовому питанию).
2. Личная гигиена: чистка зубов, причесывание, умывание лица и рук, бритье либо макияж.
3. Принятие ванны или душа: мытье и вытирание тела, за исключением области спины.
4. Одевание выше пояса.
5. Одевание ниже пояса.
6. Туалет: пользование туалетной бумагой и гигиеническими пакетами.
7. Контроль мочеиспускания.
8. Контроль дефекации.
9. Пересаживание (кровать – кресло).
10. Перемещение на унитаз и обратно.
11. Способность пользоваться ванной или душевой кабиной.
II. Мобильность
12. Ходьба или передвижение с помощью инвалидного кресла (7 баллов – возможность ходьбы без посторонней помощи не менее 50 м; 1 балл – невозможность преодолеть расстояние более 17 метров).
13. Подъем по лестнице (7 баллов – возможность подъема без посторонней помощи на 12–14 ступеней; 1 балл – невозможность преодолеть более четырех ступеней).
III. Интеллект
Общение:
14) восприятие внешней информации (понимание речи и/или письма);
15) изложение собственных желаний и мыслей (устным или письменным способом);
16) социальное взаимодействие (с членами семьи, медперсоналом и прочими окружающими).
17. Принятие решений: умение решать проблемы, связанные с финансами, социальными и личными потребностями.
18. Память: способность к запоминанию и воспроизведению полученной зрительной и слуховой информации, обучению, узнаванию окружающих.
Мы помещаем здесь эти данные только для ознакомления со шкалой FIM. Для того чтобы использовать ее на практике, нужна детализированная информация для точной оценки по каждому пункту (См. подробнее: URL: http://www.cardioneurology.ru/fim/ (дата обращения: 20.08.2017). Обычно этим занимаются специалисты по эрготерапии.
Для удобства анализа результатов оценки по шкале FIM эрготерапевт из Санкт-Петербурга Ольга Викторовна Камаева предложила результаты оценки отображать в виде диаграммы.
Также для оценки навыков повседневной жизни используется шкала CARA (CARA'S KIT for toddlers). Это хорошо структурированный инструмент оценки рутинных дел и занятий с ребенком в семье. Его автор – Филиппа Кэмпбелл из США (Philippa Campbell, CFSRP / Jefferson University). Этот инструмент удобен для социальных педагогов, которые находятся в длительном контакте с семьей.

Количественная оценка сложностей в самообслуживании
Когда представление об имеющихся двигательных и социально-бытовых навыках и ограничениях ребенка получено, нужно с помощью родителей выделить наиболее актуальные задачи, которые предстоит решить во время реабилитационного курса – выбрать те навыки, которые ребенку необходимо приобрести в первую очередь.
О методологии определения цели реабилитации подробно мы будем говорить в Главе 4. Здесь же, предваряя тему, скажем, что определить набор важных проблем – задач реабилитации – бывает непросто. Подробно расспросив родителей, мы можем получить слишком большой список проблем, требующих решения. Охватить их все в течение одного курса реабилитации будет невозможно. Чтобы выбрать узкий круг задач, есть очень удобный инструмент: Канадская система оценки выполнения деятельности (Canadian Occupational Performance Measure) – COPM. Этот инструмент оценки используется эрготерапевтами и физическими терапевтами во всем мире. (Систему разработали в 1994 году М. Ло, С. Баптист, Э. Карсвелл, М.-Э. МакКолл, Х. Полатайко и Н. Полок (Law, Baptise, Carswell, McColl, Polatajko, Pollock).
СОРМ предполагает ранжирование и оценку действий в разных сферах жизни:
• самообслуживание: уход за собой, функциональная мобильность, активность в социальной среде;
• продуктивная деятельность: работа, домашнее хозяйство, игра, обучение;
• досуг: хобби, ремесла, активный отдых, социальное общение.
Оценивать предлагается по трем критериям: важность, выполнение, удовлетворенность. Причем важность каждого действия и удовлетворенность его выполнением оценивает сам пациент или его родитель. Таким образом, система COPM помогает выбрать в качестве целей реабилитации наиболее актуальные для пациента действия, вызывающие наибольшие затруднения. Систему COPM удобно использовать при длительной работе с клиентом, когда есть возможность отслеживать динамику изменений и постоянно корректировать круг задач.
Стандартной формы для оценки по системе COPM не предложено. Нам кажется удобной таблица размещенная ниже, которую можно модифицировать в зависимости от возраста, возможностей и потребностей клиента. Если у ребенка есть индивидуальный запрос на улучшение конкретного навыка, который он считает самым актуальным, в таблицу записывается именно это действие. Например, для одного нашего пациента – подростка с церебральным параличом – актуальной задачей было научиться забивать мяч ногой точно в ворота (он был членом футбольной команды).
Все пункты в таблице приведены в обобщенном виде. Для каждого ребенка нужно конкретизировать действия, которые будут оцениваться в зависимости от его возраста и имеющихся навыков. Это может быть одевание футболки и штанов, расчесывание волос, умывание, чистка зубов, печатание на клавиатуре компьютера – все что угодно из того, что делает ребенок каждый день и что вызывает у него наибольшие трудности. Обычно об этом знают родители, но чаще такая постановка вопроса ставит их в тупик: они не привыкли столь конкретно формулировать свои запросы. «Укрепить мышцы спины» или «пойти ногами» – иногда это все, чего можно от них добиться. Конкретный перечень действий облегчит родителям задачу и поможет уточнить возможные трудности.

Например,для ребенка школьного возраста прием пищи будет включать в себя и все подготовительные действия: достать еду из холодильника, самостоятельно подогреть ее, накрыть на стол. Самостоятельно сделать бутерброд или поджарить яичницу – это тоже навыки, относящиеся к приему пищи, и для подростка они могут быть весьма актуальны. А могут и не быть. Например, тот подросток-футболист не мог сам сделать себе бутерброд, но это его ничуть не смущало, ведь мама очень хорошо о нем заботилась. Наглядный результат оценки имеющихся навыков может помочь и родителям в изменении своих стратегий взаимодействия с ребенком, предоставлении ему большей самостоятельности, и это тоже немаловажно.
Важность каждого пункта оценивается пациентом (или родителем) по шкале от 0 до 10 баллов, где 0 – совсем не важно, 10 – очень важно. Для облегчения задачи можно предложить использовать визуальную шкалу, где нанесены деления от 0 до 10.
Если одинаковую важность в 10 (или любое другое количество) баллов получили сразу несколько пунктов, можно предложить выбрать среди них наиболее важные, жизненно необходимые, и те, выполнение которых хотелось бы улучшить, но это можно отложить на некоторое время.
Для эффективной работы над улучшением навыков их не должно быть слишком много одновременно. Специалисты советуют ограничиться двумя-тремя задачами на один раз, не больше.
По результатам проведенной клиентом оценки навыков для работы выбираются те, которые получили наивысшую оценку по важности. Суммы баллов за выполнение и удовлетворенность выбранных навыков подсчитываются отдельно при первичной и повторных оценках, для оценки эффективности вмешательства.
Использование этого инструмента требует определенной сноровки и достаточного количества времени. Но эти затраты себя оправдывают, так как усилия специалистов и ребенка сосредотачиваются на достижении целей, действительно самых актуальных на данный момент. Это повышает и удовлетворенность результатами реабилитации.
Кроме того, использование COPM помогает специалистам лучше понять проблемы семьи и дать рекомендации по адаптации среды к нуждам ребенка. Например, проблемы с посещением туалета и ванной комнаты можно решить, используя специальное оборудование (поручни, подъемник). Трудности с перемещением ребенка по квартире можно уменьшить, установив потолочную рельсовую систему или поручни вдоль стен. А неудовлетворенность ребенка своей социальной активностью может подтолкнуть родителей к приобретению коляски активного типа и поиску возможностей более активной социализации ребенка.
Елена Владимировна Семёнова, врач-невролог, реабилитолог, рефлексотерапевт
| Назад | Оглавление | Далее |