Дети-инвалиды
Техника хирургических вмешательств
Хирургическое лечение аддукторного синдрома
Сделано операций: 431.
Эта операция в 91% случаев сочеталась с резекцией двигательных ветвей п. obiuratorius.
Операция показана больным, у которых ведущей деформацией является резкий аддукторный спазм или контрактура этих мышц. В положении лежа разведение конечностей резко ограничено. Насильственное пассивное разведенце возможно, в пределах 30—40 см между внутренними надмыщелками бедер и вызывает резкое напряжение аддукторов. В положении стоя бедра плотно соприкасаются, голени отведены. В отличие от здоровых людей разведение конечностей резко уменьшает устойчивость. Произвольная коррекция деформации практически невозможна. Ходьба характеризуется перекрестом конечностей. Диагностическая блокада аддукторных мышц значительно облегчает стояние и ходьбу.
По нашим наблюдениям, миотомия аддукторов дает высокий функциональный результат. При резко выраженной спастичности аддукторов резекция ветвей запирательного нерва этот эффект пролонгирует.
Мы являемся убежденными стдронниками открытого метода, так как только он дает возможность определить и осуществить необходимую степень радикальности вмешательства. В процессе операции мы, как правило, рассекали длинную и короткую головки аддукторов, в ряде случаев отсекали начало нежной мышцы. При тяжелых приводящих контрактурах надсекали также грушевидную и большую приводящие мышцы. При неврэктомии двигательные ветви передней порции n.obturatorius идентифицировали с помощью стимулятора и широко их резицировали. Ни в одном случае не резицировали заднюю порцию нерва.
После операции в зоне вмешательства образуется полость от резкого сокращения отсеченных мышц. Поэтому лучше рассекать их на разных уровнях. Тщательный гемостаз и введение выпускника совершенно обязательны, нбо в противном случае образуется обширная гематома. Иммобилизация конечностей гипсовыми повязками до паха в положении максимальной абдукции продолжается в течение двух недель, после чего больного обучают стоять в гипсе, а затем переходят к обучению ходьбе.
Хирургическое лечение rectus-синдрома
Сделано операций: 477.
Показанием к операции является наличие контрактуры прямых мышц бедра, которая диагностируется с помощью ряда клинических тестов: рентгенологически установленного факта фиксированного наклона таза вперед вниз, типично флексорной исходной позы, практической несостоятельности ее произвольной коррекции, положительного результата диагностической блокады.
Операция производится с обеих сторон в положении больного лежа на спине со свободно свисающими голенями. После рассечения кожи вниз от передне-верхней ости подвздошной кости обнажаются портняжная и напрягающая широкую фасцию мышцы. Последние раздвигают, в просвете обнаруживают прямую мышцу бедра и отсекают ее начало от передне-нижней ости. Обычно мышца резко сокращается. Здесь, на уровне сокращения, ее подшивают к подлежащей промежуточной мышце бедра, выше или ниже проходящей на этом уровне латеральной артерии, окружающей бедренную кость. Накладывают двустороннюю тазобедренную гипсовую повязку, фиксирующую конечности в положении разведения и разгибания в тазобедренных суставах. Через три недели приступают к обучению стоянию в этой повязке, еще через неделю — к ходьбе в ней. Затем удаляют тазовую часть повязки и обучают ходьбе в гипсовой повязке до паха, которую сменяют задними лонгетами. По мере формирования нормализованного стереотипа ходьбы освобождают конечности от фиксации гипсом.
Хирургическое лечение rectus-ротационного синдрома
Сделано операций: 346.
Показанием к операции служит диагностированный rectus- ротационный синдром: стояние на полусогнутых или выпрямленных, но ротированных внутрь ногах, ходьба спастической походкой с колебаниями туловища во фронтальной и сагиттальной плоскостях на согнутых и ротированных внутрь ногах, наличие тестов, характерных для гесгш-синдрома, а также положительный симптом Тренделенбур- га, резкое ограничение объема наружной ротации бедра при тестировании, невозможность произвольной коррекции позы и ходьбы, отчетливое улучшение рисунка ходьбы после диагностической блокады прямых мышц бедра и двигательных точек мышцы, напрягающей широкую фасцию.
В типичном варианте операция состоит из двух этапов. Вначале производится низведение прямой мышцы бедра, затем перемещение внутренних ротаторов, по крылу таза.
В настоящее время операция Барра в нашей клинике подвергается достаточно жесткой критике. Предполагается прн этом, что устранение мышечного компонента внутренней ротации без корригирующей антеторсию и вальгус шейки костной операции дестабилизирует сустав в еще большей степени и способствует развитию коксартрозов, подвывиха и вывиха бедра.
Действительно, антеторсия шейки бедра и coxa valga встречаются при рентгенологическом исследовании этих больных в 48% в разной степени (от 30 до 72‘). Нами сделано 346 операций Барра. Подвывихов и тем более вывихов мы не наблюдали ни в одном случае за 20 лет наблюдений. Рецидив внутренней ротации наступил у 4 больных (на 7 конечностях). У остальных больных отмечался вполне удовлетворительный косметический эффект. Коксартроз у больных со спастической диплегией носит, по-видимому, гиподинамический характер. Как следует из результатов записи биомеханических параметров ходьбы, сгибательная поза в тазобедренных суставах постоянно присутствует при стоянии и при ходьбе очень мало добавляется в объеме. Явления артроза часто наблюдаются и в тазобедренном, и в коленном, и в голеностопном суставах, независимо от наличия внутренней ротации бедра.
Больного укладывают на спину с разведенными бедрами и голенями, опущенными за край стола.
Разрезом по проекции гребня крыла таза на 5—6 см дорзальнее предне-верхней осги его и продолженным По передней поверхности верхней трети бедра рассекаются мягкие ткани. Отсепаровывается фасция таза в виде свободного лоскута. Выделяется и отсекается от таза, как ранее описано, прямая мышца бедра, дистальный конец которой фиксируют к подлежащим тканям.
Выделяется и мобилизуется мышца, напрягающая широкую фасцию бедра, и передняя треть средней ягодичной мышцы. Этот мышечный блок отсекается вместе с надкостницей и частью спонгиозной ткани от передне-верхней ости желобоватым долотом. В гребне крыла таза дорзальнее прежнего места прикрепления мышц на 4—6 см тем же долотом формируется ложе. Мышцы перемещаются сюда и фиксируются в глубину гребня крыла таза двумя лавсановыми швами. Для облегчения фиксации мышц ассистент удерживает бедро в положении отведения и сгибания. Бедру придается положение наружной ротации. Тщательный гемостаз. Рана послойно зашивается. Тазовая фасция сшивается над перемещенными мышцами. Тазобедренная гипсовая повязка в положении сгибания и отведения на 30' ив физиологической наружной ротации на три-четыре недели. Если во время операции не удается отвести бедро на указанный угол, производится подкожная миотомия аддукторов бедра.
Хирургическое лечение hamstring-синдрома
Этих операций сделано 548.
Для лечения hamstring-синдрома показана операция, предложенная Эггерсом.
Сущность операции Эггерса заключается в превращении двусуставных мышц в односуставные путем отсечения внутренних и наружных сгибателей от голени и перемещения их на бедро.
Учитывая возможность ослабления опорной функции коленного сустава после операции Эггерса, мы пользовались ее неполным вариантом. При этом вмешательстве производим пересадку на бедро лишь внутренних сгибателей голени, оставляя интактной двуглавую мышцу бедра. Многочисленные наблюдения убеждают, что эффективность этой операции не уступает авторскому варианту.
Операция показана больным, у которых нарушение обусловлено главным образом гиперспастичностью внутренних сгибателей голени, что приводит к сгибательной установке коленных суставов и внутренней ротации бедер. Факт гипертонуса указанных мышц устанавливается с помощью диагностических приемов, последующая блокада этих мышц уточняет их причастность к деформации ходьбы. Отсутствие анатомических изменений в тазобедренных суставах, могущих вызвать ротацию конечности, невозможность ее произвольной коррекции, наконец, отсутствие гесП«-синдрома или нерезкая выраженность его окончательно решают вопрос в пользу описываемой операции.
Больного укладывают на живот, стопы свешиваются за край стола. Продольным разрезом по задней поверхности коленного сустава рассекают мягкие ткани. Выделяют и последовательно отсекают от голени сухожилия нежной, полусухожильной и полуперепончатой мышц. Мышцы мобилизуют. Обнажается внутренний мыщелок бедра. Изогнутым шилом толщиной 4—5 см (изгиб соответствует изгибу иглы среднего размера) проделывается костный канал в мыщелке бедра. В канал проводится сухожилие полуперепончатой мышцы и фиксируется лавсановой нитью. Оставшиеся две мышцы подшиваются к надкостнице мыщелка кетгутом. Гемостаз, рану зашивают наглухо. Гипсовая повязка до паха на 4 недели.
У больных с тяжелыми сгибательными контрактурами эту операцию дополняют удлинением двуглавой мышцы бедра.
При сочетании йа/гог/чл^-синдрома с выраженной слабостью икроножных мышц мы с 1989 года начали применять принципиально новую идею коррекции hamstring-синдрома — операцию вживления внутренних сгибателей голени в икроножную мышцу.
В основу операции положена идея Б.П.Попова и Н.Г.Никоненко (19), предложенная с целью улучшения функции парализованной икроножной мышцы у больных с пяточной стопой при полиомиелите.
Для этого они пересаживали длинную полусухожильную мышцу по возможности ближе к ахиллову сухожилию. В видоизмененном варианте эта идея была использована нами для усиления спастически парализованной икроножной мышцы в качестве одного из компонентов хирургической коррекции так называемого тибиального синдрома у больных ДЦП (см. ниже). Вскоре, однако, она выделилась в самостоятельный метод лечения hamstring-синдрома, так как обладает рядом преимуществ перед операцией Эггерса.
Операция заключается в отсечении полусухожильной, полуперепончатой и нежной мышц от голени и погружении их в брюшко икроножной мышцы.
Показанием к ней является наличие hamstring-теста — резкое ограничение пассивного разгибания колена при вертикальном бедре, — обусловленного спастически сокращенными или контрагиро- ванными мышцами — сгибателями колена в сочетании с клинически определяемой слабостью икроножной мышцы. Эта ситуация характеризуется чаще всего сгибательной позой нижних конечностей, наклоном голеней, опорой на плоско-вальгусные или пяточные стопы.
Обследование проводили в следующей последовательности: 1) визуально оцениваем особенности позы и ходьбы; 2) в положении лежа на спине определяем степень тяжести hamstring-теста; 3) в положении лежа на животе определяем произвольную и пассивную силовую характеристику икроножной мышцы. В тяжелых случаях отмечается полное отсутствие ее функции, а при пассивной тыльной флексии стопы относительно вертикальной голени образуется острый угол — симптом “лебединой шеи” (рис. 38, Б).
Техника операции. Медиальный продольный разрез кожи по задней поверхности коленного сустава из расчета 2/3 общей длины на бедре и 1/3 на голени. Последовательно обнажаются и отсекаются на уровне “гусиной лапы” полусухожильная и нежная мышцы. Их свободные концы ушиваются двумя взаимно перекрещивающимися кет- гутовыми нитями в виде своеобразных вожжей. Полуперепончатая мышца выделяется вплоть до слияния с капсулой сустава и здесь отсекается как можно дистальнее. Ее свободный конец также прошивается кетгутовыми “вожжами" фиксации, коленный сустав умеренно сгибается, после чего свободные концы отсеченных мышц под умеренным натяжением погружаются и фиксируются в толщу брюшка икроножной мышцы.
Конечности придается положение умеренного сгибания в коленном суставе и максимального эквинуса стопы. Это дает'возможность расслабить икроножную мышцу, после чего свободные концы отсеченных сухожилий под умеренным натяжением погружаются в толщу брюшка икроножной мышцы и фиксируются кетгутовыми “вожжами”. Рана зашивается. Гипсовая повязка до паха фиксирует положение конечности в легком сгибании колена с установкой стопы в максимальной подошвенной флексни. Гипсовая иммобилизация длится в течение месяца, после чего циркулярная повязка заменяется задней лонгетой до паха. Приступают к периоду восстановления движений в голеностопных и коленных суставах, обучению стоянию и ходьбе.
По описанной методике с 1989 года по настоящее время произведено 178 операций.
Внутренняя ротация бедра, кроме мышечного компонента, у некоторых больных имеет костную природу: она может быть обусловлена антеторзией головки бедра. В этих случаях показана деротаци- онная межвертельная или надмыщелковая остеотомия бедренной кости.
В первом случае больного укладывают на боку. Полуовальным разрезом по наружной поверхности таза и бедра рассекают мягкие ткани. Производят типичную надкостничную остеотомию бедра. Предварительно на бедре оставляют насечки для контроля производимой деротации. При сопутствующей coxa valga производят остеотомию и уменьшают шеечно-диафизарный угол, приводя бедро. И.И.Мирзоева пользуется в этих случаях собственной методикой двухплоскостной углообразной остеотомии бедра.
После коррекции элементов деформации производят фиксацию фрагментов металлической конструкцией. Гемостаз, рану послойно зашивают, тазобедренная гипсовая повязка на шесть недель.
В случае надмыщелковой деротационной остеотомии разрезом по наружной поверхности коленного сустава рассекают мягкие ткани. Производят типичную поднадкостничную поперечную остеотомию. Сделав предварительные отметки на костных фрагментах, производят деротацию в необходимых пределах и фиксируют фрагменты металлической пластинкой. Гемостаз, рану послойно зашивают. Гипсовая повязка до паха на шесть недель.
Хирургическое лечение triceps-синдрома
Сделано операций: 464.
Для лечения triceps-синдрома применяем операцию Страйера. Показанием к операции являются фиксированные эквинусные деформации стоп, не поддающиеся консервативному лечению и обусловливающие типичную картину патологической позы и ходьбы. Контрактура икроножной мышцы не ослабевает и от сгибания колена, что делает невозможным коррекцию эквинуса даже в этой позиции.
Эта операция имеет преимущества перед операцией удлинения ахиллова сухожилия и отсечения головок икроножной мышцы от бедра (операция Сильвершельда), так как в данном случае сохраняется воздействие на коленный и голеностопный суставы, что предупреждает развитие осложнений в виде рекурвации коленного сустава и пяточной деформации стопы или нестабильности голеностопного сустава. Основное же преимущество связано с тем, что сохраняется интактной мощная камбаловидная мышца, статическим усилием которой обеспечивается удержание голени.
Больного укладывают на живот. Продольным разрезом по задней поверхности средне-нижней трети голени рассекают мягкие ткани. Выделяют и поперечно рассекают икроножную мышцу на месте ее перехода в ахиллово сухожилие. Коррегируют эквинус. Свободные концы рассеченной мышцы фиксируют к подлежащей камбаловид- :юй мышце на уровне образовавшегося диастаза. Гемостаз, рану <ашивают наглухо. Гипсовая повязка до паха на четыре—шесть недель.
Для коррекции фиксированного эквино-варуса стопы мы с успехом применяем операцию Зацепина, предложенную автором для лечения врожденной косолапости.
Рис. 40. Коррекция эквинуса переднего отдела стопы с помощью клиновидной резекции таранной и пяточной костей:
1— скиаграмма стопы до операции; 2 — скиаграмма стопы после операции.
Часто наблюдается эквинус переднего отдела стопы (см. гл. II). Он существенно отличается от эквинуса всей стопы. Между тем обе разновидности эквинуса лечатся одними и теми же способами: ахил- лопластикой, операцией Страйера или Сильвершельда. Если такими вмешательствами эквинус, образованный в голеностопном суставе стопы, полностью устраняется, то на эквинус переднего отдела эти операции воздействия не оказывают.
Нами предложена операция клиновидной резекции корня стопы (таранной и пяточной костей). Эта операция была предложена Нова- ченко для коррекции полой деформации стопы после полиомиелита (рис. 40).
Техника операции. Разрез по внутренней поверхности правой стопы по проекции головки таранной кости. Из тела таранной кости и пяточной кости прямым долотом иссекается клин, основанием обращенный к тылу стопы. В этот же расщеп клин вводится основанием к подошве, устраняя таким образом эквинус переднего отдела. На этом операцию заканчивают. Накладывается гипсовая повязка до паха на пять — шесть недель, затем проводится курс восстановительного лечения.
Хирургическое лечение тибиального синдрома
Ортопедическое лечение тибиальиого синдрома предусматривает последовательную ликвидацию трех главных деформирующих факторов: дисфункции трехглавой мышцы, сгибательной контрактуры коленного сустава, механического компонента тибиальиого феномена. Консервативное лечение (массаж, электростимуляция трехглавой мышцы голени, ходьба в лонгетах или ортопедических аппаратах, медикаментозное лечение) в основном эффективно у больных с легкой степенью тяжести тибиальиого синдрома. У остальных больных оно эффективно лишь в сочетании с хирургическим лечением.
Хирургическая коррекция синдрома в зависимости от тяжести клинических проявлений включает в себя усиление трехглавой мышцы голени, устранение деформаций коленного сустава и аннулирование механического компонента тибиальиого феномена, т.е. избыточного тыльного сгибания стопы. Сделано 96 операций.
При безуспешности консервативного лечения у больных с легкой степенью тяжести тибиальиого синдрома при наличии hamstring- теста, равного ПО—115", или сгибательной контрактуры под 165— (70" производили операцию вживления сухожилий трех внутренних сгибателей голени в икроножную мышцу. С помощью этой операции устраняли сгибательную контрактуру коленного сустава.
В настоящее время операция вживления (имплантации) внутренних сгибателей голени (полусухожилыюй, полуперепончатой и нежной) в икроножную мышцу приобрела самостоятельное значение и широко применяется для коррекции hamsiring-снндрома., вытеснив операцию Эггерса (А.М.Журавлев, 1994).
При вторичной слабости икроножной мышцы вследствие перене- < енной ранее операции на ахилловом сухожилии производили его укорочение, что способствует улучшению функции и силы мышцы.
При тяжелой степени выраженности тибиальиого синдрома наряду с вышеуказанными хирургическими вмешательствами производили пересадку передней большеберцовой мышцы на пяточный бугор. Пересаживая эту мышцу, мы рассчитываем на устранение дестабилизирующего влияния ТС на голеностопный сустав и создание облегченных условий для функционирования трехглавой мышцы голени.
Техника операции. Как правило, операция проводится двумя бригадами хирургов на обеих ногах одновременно в положении больного на животе. Разрез по внутреннему краю подколенной ямки с переходом на верхнюю треть голени. Выделяется сухожилие полусухо- жильной, полуперепончатой и нежной мышц и отсекается от голени. При согнутом колене (< 170') свободные концы сухожилий погружаются в толщу икроножной мышцы, волокна которой тупо разводятся на протяжении 3—4 см. Фиксация производится не низко, т.к. при дистальной фиксации увеличивается плечо силы, направленной на сгибание коленного сустава (см. гл. II), и в послеоперационном периоде возможен рецидив сгибательной позиции.
При вторичной слабости трехглавой мышцы голени после удлинения ахиллова сухожилия проводится его укорочение.
Рис. 41. Техника пересадки передней большеберцовой мышцы на пяточный бугор:
I — перемещение сухожилия мышцы; 2 — фиксация мышцы к пяточному бугру.
Техника операции.
Разрез 6—7 см по краю ахиллова сухожилия (при наличии порочного послеоперационного рубца он иссекается очень экономно). Выделяется из рубцов ахиллово сухожилие, которое косо иссекается во фронтальной плоскости; наиболее поверхностная порция сухожилия отсекается проксимально, более глубокая — дистально. Гемостаз. Рана послойно ушивается.
При тяжелой степени выраженности синдрома, когда при тестировании тибиального феномена стопа сгибается к тылу до 60" и меньше, вышеописанная операция дополняется пересадкой передней большеберцовой мышцы на пяточный бугор. В этом случае до ушивания ахиллова сухожилия делается разрез кожи 4—6 см по проекции сухожилия передней большеберцовой мышцы'. Оно выделяется и отсекается от ладьевидной кости, проводится межкостно и фиксируется к пяточному бугру под дистальным концом ахиллова сухожилия, после чего последнее сшивается внакладку при максимальном его укорочении (с некоторым напряжением). Стопа при этом устанавливается под углом 120” (рис. 41). Гемостаз. Послойные швы. Гипсовая повязка накладывается до верхней трети бедра в положении сгибания в коленном суставе под углом 170” и подошвенного сгибания стопы под углом 120’ сроком на 6 недель. В послеоперационном периоде нижняя конечность этапно полностью выпрямляется в коленном суставе. После снятия гипсовой повязки начинается восстановительное лечение, задачей которого является укрепление трехглавой мышцы голени, улучшение функции внутренних сгибателей голени и передней большеберцовой мышцы в новых условиях, обучение ходьбе и стоянию в лонгетах. В более легких случаях назначается обувь с боковыми шинами, в более тяжелых случаях — ортопедический аппарат до колена или на всю ногу.
У больных с наружной торзией голени до 50—80' производилось хирургическое вмешательство — торсионная остеотомия костей голени по типичной методике. Рецидив торзии голени у некоторых больных дал основание предположить, что имеются существенные отличия между фиксированной и нефиксированной наружной торзией голени.
Во всех случаях фиксированной торзии голени исход остеотомии был благоприятным. Подвижные формы наружной торзии голени, по-видимому, должны подвергаться другим способам хирургической коррекции. Кроме того, проведенные исследования и анализ результатов операции позволяют предположить, что в наружной торзии голени — как подвижной, так и фиксированной ее форме, роль пускового механизма выполняет двуглавая мышца бедра. В качестве исполнительного механизма выступают мышцы голени, идущие к стопе (длинная и короткая малоберцовые мышцы). Можно предположить, что патогенетически обоснованным методом хирургической коррекции подвижных форм наружной торзии может быть пересадка длинной малоберцовой мышцы на внутренний край стопы или на шейку таранной кости. Эта операция является составной частью остеомиопластики на стопе, предложенной А.М.Журавлевым и др. (1993) и применяемой для коррекции эквино-плоско-вальгусной деформации ее. Кроме улучшения соотношения костей стопы эта операция оказалась эффективной и с точки зрения деторсионно- го воздействия на кости голени при нефиксированной наружной горзии.
Техника операции. Разрез 4 см по передней поверхности голени от нижнего края бугристости большой берцовой кости. Поднадкостнично прямым широким долотом поперечно рассекается большеберцовая кость на 1—1,5 см ниже бугристости. Второй разрез 4—5 см по наружной поверхности голени в нижней трети. Поднадкостнично поперечно рассекается малая берцовая кость. Затем производится деторсия костей до физиологической нормы (18—20" кнаружи). Раны послойно ушиваются. Накладывается гипсовая повязка на 6 недель, после снятия повязки проводится рентгенологический контроль и в случаях хорошей консолидации проводится курс послеоперационного восстановительного лечения.
Hallux valgus — частая и достаточно труднопереносимая деформация у больных детским церебральным параличом. Корригировать ее следует в случаях значительно выраженного болевого синдрома (бурсита), затрудняющего ходьбу. Мы пользуемся собственной методикой операции (А.М.Журавлев, И.С.Перхурова, 1978).
Продольным разрезом по передне-внутренней поверхности стопы рассекают мягкие ткани. Поднадкостнично в основании первой фаланги и под головкой плюсневой кости делают два костных тоннеля, через которые проводят лавсановую ленту, типа восьмерки, с перекрестом на уровне плюсне-фалангового сустава. Производят коррекцию вальгуса первого пальца и затем фиксируют это положение, прошивая ленту капроновой нитью. Ушивают надкостницу.
В более тяжелых случаях дополняют операцию корригирующей клиновидной остеотомией первой плюсневой кости. Гемостаз, рану послойно зашивают. Гипсовая повязка до колена на 4 недели.
Хирургическое лечение эквино-плоско-вальгусной деформации стопы
Сделано операций: 109.
В прошлом предлагались ортопедо-хирургические методы коррекции этой тяжелой деформации. Так, D Grice предложил внесустав- ной артродез таранно-пяточного сочленения с использованием аутотрансплантата. L.Baker, L.Hill применили остеотомию пяточной кости с введением аллотрансплантата по Grice Р Williams, M.Menelaus дополнили трехсуставной артродез внедрением аутотрансплантата из большеберцовой кости. Е Bleck производил вправление таранной кости, трехсуставной артродез, добавляя внесустав- ной артродез по Grice и удлиняя ахиллово сухожилие.
Однако все эти решения не учитывали роли спастически измененных мышц в механогенезе эквино-плоско-вальгусной стопы и не использовали, в частности, пересадку мышц с коррекционной целью, что обеспечивало бы более функциональные способы устранения деформации. Ни в одном из предлагавшихся методов, кроме того, не предусматривалась коррекция вальгусного компонента деформации. Однако основной недостаток их заключался в том, что центральная часть проблемы — удержание таранной кости в положении нормо- коррекции — решалась с помощью трехсуставного артродеза, т.е. анкилозированием основных суставов корня стопы, что резко ухудшало ее рессорную функцию и способствовало развитию деформирующего артроза. Лишь в операции Grice содержится идея стабилизации таранной кости без артродезирования сустава Шопара. Неутешительные клинико-рентгенологические результаты, частые осложнения и неудачи побуждали к поиску новых методов оперативного лечения этой тяжелой деформации.
При разработке этих методов мы исходили из следующей предпосылки: для того чтобы устранить эквино-плоско-вальгусную деформацию, не только придать стопе удовлетворительную анатомическую форму, но и обеспечить хотя бы минимальную функцию, необходимо устранить действие патологических мышечных сил, низвести пятку из эквинуса, вывести таранную кость из положения передневнутреннего подвывиха (вывиха) так, чтобы ее блок вошел в вилку голеностопного сустава, сформировать свод стопы, устранить вальгусный компонент деформации. Наибольшая трудность при решении этой задачи заключается в обеспечении необратимости коррекции.
Все эти задачи успешно решает операция остеомиопластики корня стопы, разработанная А.М.Журавлевым и др. (а.с. № 1745224 с приоритетом от 25.06.90). Она состоит из четырех этапов: 1) низведение пятки; 2) вправление вывиха таранной кости; 3) внедрение костного аутотрансплантата в подтаранное сочленение; 4) перемещение сухожилия длинной малоберцовой мышцы, а также части сухожилия передней большеберцовой мышцы в шейку таранной кости.
Техника операции. Сначала производят типичную операцию Страйера или удлинение ахиллова сухожилия с последующей мануальной тракцией пятки. Второй полукруглый разрез мягких тканей идет по внутренней поверхности стопы от ее середины через выстоя- щую головку таранной кости с продолжением кзади по проекции таранно-пяточного сочленения. Проникнув сюда, рассекают одноименную связку. Редрессирующими движениями достигают вправления таранной кости в вилку голеностопного сустава, добиваясь ее максимально горизонтального положения. Освобождают от хряща сочленяющиеся поверхности пяточной и таранной костей, при этом формируют ступенеобразный выступ по нижней поверхности шейки, ограничивающий хрящевое покрытие головки таранной кости. Из гребня большеберцовой кости заготавливают костный трансплантат размером 3x6 см. Через третий разрез по наружной поверхности стопы выделяют и насколько возможно дистальнее отсекают сухожилие ллинной малоберцовой мышцы (культю подшивают к короткой малоберцовой мышце). Отсеченное сухожилие через разрез по наружной поверхности голени извлекают, затем переводят к центру стопы во вторую рану и здесь вводят внутрикостно в шейку таранной кости. Сюда же подводят и фиксируют часть сухожилия передней большеберцовой мышцы. Теперь под горизонтально расположенную таранную кость подводят в виде платформы заранее заготовленный аутотрансплантат и плотно вколачивают в подтаранное пространство до упора в “ступеньку” шейки (рис. 42). Важной деталью операции является хорошая адаптация сочленяющихся поверхностей ладьевидной и таранной костей, что при необходимости достигается путем их фиксации спицей под визуальным контролем. Раны зашивают. Накладывают гипсовую повязку до средней трети бедра. Через 1 месяц гипсовую повязку меняют, делают контрольные рентгенограммы. Общий срок фиксации до 3 месяцев.
Полная нагрузка в гипсовой повязке разрешается через 2 месяца после операции. По снятии гипсовой повязки проводится восстановительное лечение, направленное на укрепление мышц голени, назначаются тепловые процедуры для улучшения кровообращения, электростимуляция мышц. Больные обучаются стоянию и ходьбе в ортопедической обуви.
Ранние послеоперационные осложнения
Осложнения хирургического лечения были в раннем и позднем послеоперационных периодах.
В раннем послеоперационном периоде осложнения носили местный и в большей степени общий характер.
В первые 2—3 суток после операции значительно повышался тонус мышц конечностей, отмечались болезненные судороги тонического характера.
После открытой миотомии аддукторов бедер в связи с дефектом тканей после контрагирования рассеченных мышц образуется полость, которая заполняется застойной кровью; длительно существующие гематомы задерживают заживление раны. Нагноение их наблюдается редко. Применение трубчатых выпускников в первые двое суток сокращает сроки заживления.
В связи с этим уместно отметить, что раневой процесс у больных с детским церебральным параличом имеет свои особенности, причем отмечается отчетливая зависимость характера течения послеоперационной раны от степени тяжести вегетативных расстройств.
Прежде всего надо отметить, что раневой процесс протекает не как воспалительный, а как дистрофический процесс. В связи с этим мы редко применяли противовоспалительную терапию — антибиотики, сульфамиды и т.п. Рана обычно ареактнвна. Типичное течение осложненного раневого процесса характеризуется расхождением краев раны после снятия швов, образованием зияющей полости, на дне которой видны участки некроза подкожной клетчатки, иногда захватывающего мышцы и сухожилия. Раневое отделяемое скудное. Грануляции бледно-серого или темно-красного цвета развиваются медленно. Эпитализация происходит также медленно, отмечаются участки гипергрануляций, выступающих из раны. Послеоперационный рубец атрофичен, истончен или, напротив, грубый, келлоидный, легко травмируется. Такое течение раневого процесса наблюдалось в
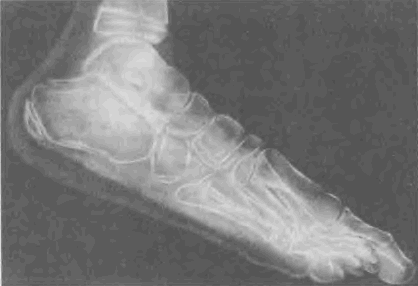
Рис. 42. Рентгенограмма стопы после остеомиопластики: костный аутотрансплантант хорошо адаптирован в промежутке между таранной и пятонной костями.
3,6% операций. Лечение типичное для дистрофичной и некротической раны: некроэктомия, местно — химопсин, химотрипсин, контрикал, стимуляция регенеративного процесса применением местных средств и медикаментов общего действия. Хорошо зарекомендовало себя применение йодоформа, бальзамов, масел шиповника, облепихи, каратолина, солкосерила в виде желе и мази. Иногда обкалывали рану раствором гидрокортизона.
В более поздние сроки после операции у части больных отмечались постиммобилизационные боли и тугоподвижность коленных и голеностопных суставов. Достаточно типичным было развитие реактивных синовитов коленного и, реже, голеностопного суставов. Одной из причин, по-видимому, являлось изменение нагрузки на хрящевые поверхности суставов после коррекции сгибательной позы и эк- винуса стоп.
Длительность течения синовита была в пределах 10—20 дней. Клинически синовит характеризовался припухлостью в области сустава, болезненностью при пальпации и движениях, гиперемии не наблюдалось. Прогноз во всех случаях был благоприятным, ограничения движений не отмечалось ни в одном случае.
Лечение заключалось в создании покоя, тепловых и рассасывающих физиопроцедурах, иглотерапии в течение 10—15 дней. Тугоподвижность суставов была следствием иммобилизации гипсовой повязкой, в частности ограничения сгибания коленного сустава после операции на сгибателях голени.
У шести больных в поздние послеоперационные сроки произошло отторжение шовного материала (лавсановой нити, примененной для фиксации костного фрагмента к крылу таза при хирургическом лечении ректус-ротационного синдрома). В одном случае отторжение лавсановой лигатуры отмечено после операции Эггерса.
| Назад | Оглавление | Далее |