Библиотека
Регенерация специализированных тканейна месте рубцовых изменений
Первый вариант регенерационного процесса
Если на месте пролежней проводилась пластическая операция и кожные лоскуты были пришиты к надкостнице, то часто наблюдается отторжение швов от надкостницы, частичное расхождение их краев. В этом месте образуется раневой дефект.
В раневом дефекте происходят процессы, указанные выше, и рана самопроизвольно закрывается послойно. Если в период заболевания перед пластической операцией было нагноение с вовлечением в процесс костной ткани, то часто наблюдается отхождение секвестра из раны, и лишь затем рана закрывается.
Второй вариант регечерациочиого процесса
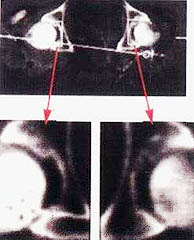
Если рубец не соединен с надкостницей, то расхождение кожных краев в месте рубца, как правило, не происходит. Весь процесс регенерации с признаками небольшого воспаления протекает внутри тканей. Рубец истончается, и со временем (1-2 месяца) на его месте остается депигментированный участок кожи (фото 10.3 - 10.6).
Основные итоги реабилитации у больных со спинальной травмой
Регенерация тканей в области деформирующего рубца
(полное пересечение локтевого и срединного нервов)
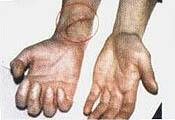
Фото 10.3
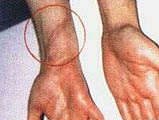
Фото 10.4
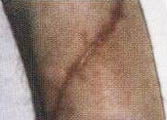
Фото 10.5
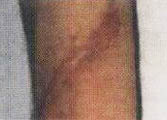
Фото 10.6
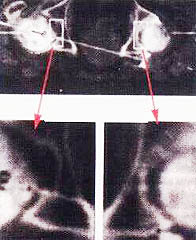
Пациент А., 20 лет, поступил на реабилитацию с диагнозом компрессионный перелом LI. Нижний парапарез. Периферический паралич правой кисти по проводниковому типу. На фотографиях видны грубые рубцовые изменения в области нижней трети правого предплечья, полученные в результате травмы стеклом и последующих оперативных вмешательств. В результате травмы оказались полностью перерезанными: локтевой и срединный нервы, повреждены сухожилия мышц сгибателей ладони и пальцев. Операционное лечение и последующее консервативное лечение по поводу периферического паралича не дали положительного результата. Развилась контрактура пальцев по типу когтистой лапы, начались дегенеративно-дистрофические изменения кисти и пальцев.
Через полгода после травмы пациент обратился к нам. Кисть багрово-синюшного цвета, холодная на ощупь, по сравнению со здоровой явно выражена гипотрофия мышц ладони и пальцев. В течение месяца без применения фармакологических средств и физиотерапевтического оборудования функция кисти и пальцев восстановлены полностью. Одновременно восстановилась трофика тканей. По силе, тонусу и объему правая и левая кисти уравнялись. Изменения тканей в области деформирующего рубца видны на фото 10.4, 10.6.
Такие изменения при применении способов интенсивной реабилитации наблюдаются в области деформирующих рубцов у всех пациентов со спинальной травмой, если в процесс не вовлечена надкостница.
Актуальность проблемы трофических нарушений объясняется еще и тем, что они, по мнению ряда авторов, мешают реабилитационному процессу. При проведении интенсивной реабилитации наличие пролежней в момент их регресса не является противопоказанием для реабилитации и самостоятельных занятий пациентов. Наоборот, активизация пациента усиливает регенерационные процессы на месте пролежней и ускоряет лизис рубцов (фото 1.1-1.2, 10.3-10.6).
Регенерация костной ткани при применении Методов интенсивной реабилитации
Впервые об усилении регенерационных процессов в костной ткани при интенсивной реабилитации сообщалось в работах В.М. Гайдукова, В.А. Качесова (1997-1998). Эти сообщения описывали усиление регенерации костной ткани в области ложных суставов. У больных с сочетанной травмой из-за нарушения трофической функции нервной системы часто формируются ложные суставы. Дистрофические изменения в костях, остеопороз приводят к переломам при незначительной нагрузке. Поэтому вопрос о влиянии реабилитационных процессов на регенерацию костных структур является актуальным. Приведенный ниже пример подтверждает усиление регенерации костной ткани при применении способов интенсивной реабилитации.
Пример регенерации костной ткани в области остеопороза при асептическом некрозе головки левого бедра(с применением морфоденситометрического анализа2)
(2 Работа выполнялась под руководством А.В.Жукоцкого).
У пациента П., 45 лет, в результате автокатастрофы в 1991 году произошел компрессионный перелом ThX – LI без повреждения спинного мозга, осложненный нижней параплегией. Лечился консервативно в нейрохирургическом стационаре. После выписки из стационара в 1991 году движения в правой нижней конечности восстановлены. Сохранился парез левой нижней конечности и беспокоили боли в левом бедре. По поводу этих жалоб через полгода пациент обследован травматологами ЦИТО, где был установлен диагноз: асептический некроз головки левого бедра. Неоднократно проходил лечение в России и за границей. Парез усиливался, боли в левом бедре нарастали. Пациенту была предложена операция протезирования тазобедренного сустава.
В 1996 году пациент обратился к нам. Жалобы при поступлении: боли в левом тазобедренном суставе в покое, усиливающиеся при движении. Не может согнуть, отвести, разогнуть ногу в тазобедренном суставе. При ходьбе волочит левую ногу.
Объективно: левое бедро, левая ягодичная область меньше в объеме, чем правые, примерно в 2 раза. Сглаженность левой ягодичной складки. Пальпация в области левого тазобедренного сустава болезненна. Пассивные движения: сгибание - 50°, отведение - 10°. Разгибания болезненны.
Применен авторский метод реабилитации (без воздействия на тазобедренный сустав).
Результаты. В течение 30 дней функция движения в суставе восстановлена до следующих показателей. Активные движения: сгибание более 90°, разгибание - 30°, отведение - 30°. Отмечается увеличение тонуса мускулатуры и ее объема на левом тазобедренном суставе. Боли не беспокоят, восстановлены сон и работоспособность.
Пациенту до лечения проведена компьютерная томография левого и правого тазобедренных суставов (рис.10.9). Через 6 месяцев после лечения произведена контрольная томография (рис.10.10). С помощью специальной программы обе томограммы стандартизованы и приведены к единому масштабу. Для исследования брались 2 показателя:
а) размеры суставных щелей правого и левого бедер до и после лечения;
б) плотность костных структур головок левого и правого бедер до и после лечения.
Примечание. Нормировку плотности проводили по плотности подвздошной кости данного пациента.
Пример регенерации костной ткани в области остеопороза
КТ левого и правого тазобедренных суставов
До лечения
После лечения
Увеличение выделенных фрагментов

МДМ анализ выделенных фрагментов
Цветокодирование при МДМ анализе

Плотность выделения фрагментов остандартизирована по тазовой кости больного

| Зона А – серый цветпоказывает наименьшую плотность в зоне деструкции |
В зоне А идет усиленная регенерация |
Результаты морфоденситометрического контроля за изменением костных структур в процессе реабилитации:
1) отмечается увеличение размера суставной щели в пораженном суставе, что создает возможность движения в левом тазобедренном суставе;
2) отмечается увеличение плотности в области остеопороза головки левого тазобедренного сустава, что свидетельствует о регенерационных процессах в костных структурах в результате применения способов интенсивной реабилитации;
3) цветокодирование: специальная программа позволяет обозначить условным красным цветом патологические изменения, характерные для воспалительных процессов. Воспаление, как правило, сопровождает как процессы деструкции, так и процессы регенерации.
1. Изображение левого тазобедренного сустава до реабилитации, по сравнению с правым, более насыщено красным цветом, что свидетельствует об активности патологического процесса. После реабилитации площадь участков красного цвета резко уменьшилась. Увеличилась площадь участков желтого цвета, который совместно со светло-коричневым в данной программе обозначает вариант нормы структуры тканей.
2. До реабилитации в области головки левого бедра (зона А) участок серого цвета обозначает отсутствие структуры. После реабилитации в зоне А наблюдаются участки различной окраски, свидетельствующие о различных стадиях процесса регенерации костной ткани.
Подробнее о методе морфоденситометрического анализа можно прочитать в многочисленных отечественных и зарубежных публикациях профессора РГМУ А.В. Жукоцкого.
Указанный пример свидетельствует о том, что в результате применения способов интенсивной реабилитации на организм больного со спинальной травмой усиливаются регенерационные процессы в костной ткани не только в зоне воздействия, но и во всех костных структурах организма пострадавшего (Гайдуков В.М., Качесов В.А., 1998).
Нарушение функций соматической нервной системы
Параличи и парезы различной локализации, сопровождающие спинальную травму с повреждением спинного мозга, - одна из актуальнейших проблем современной медицины. Нерешенной проблемой являются тетраплегии. После стадии спинального шока длительный паралич, свидетельствующий о повреждении соматических нервных волокон, сменяется постепенным восстановлением функций поперечнополосатой мускулатуры.
Восстановление функции соматической нервной системы
Одновременно с усилением кровообращения, появлением отеков на нижних конечностях, могут появиться и признаки слабого тонуса поперечно-полосатой мускулатуры, что свидетельствует о возрастании активности соматической нервной системы и появлении признаков спинального автоматизма. Рассмотрим этот процесс у наиболее тяжелых пациентов с тетраплегиями при повреждении шейного отдела спинного мозга. Восстановление функций у этих больных при применении способов интенсивной реабилитации почти полностью совпадает с развитием функций поперечнополосатой мускулатуры тела и конечностей у новорожденного (табл. 10.1).
Закономерность, проявляющаяся при восстановлении функций у спинальных больных, напоминает последовательность появления функций у новорожденных. Первыми становятся возможными движения головы, затем верхних конечностей, повороты туловища и затем движения в нижних конечностях. Следует учитывать, что появление любых, даже измененных, функций поперечнополосатой мускулатуры в первые дни реабилитации являются положительными признаками. Так, появление синкинезий следует рассматривать как один из этапов реабилитационного процесса. Физиологические синкинезии наблюдаются у детей в первые месяцы жизни и являются нормой. При продолжении реабилитации синкинезии исчезают.
Восстанавливающиеся движения на первых этапах могут быть произвольными и непроизвольными. Вначале появляются непроизвольные движения, свидетельствующие о восстановлении спинального автоматизма ниже места повреждения спинного мозга, которые могут носить судорожный, неуправляемый характер. При проведении интенсивной реабилитации судороги прекращаются, и далее идет процесс восстановления спинального автоматизма без судорожных явлений. Появление синкинезий и судорожных движений может наблюдаться в первый месяц интенсивной реабилитации, и окончательно они исчезают к концу второго месяца.
Конечно, сроки восстановления тех или иных функций указаны условно, так как они зависят от степени поражения спинного мозга. В таблице приведены результаты первого этапа интенсивной реабилитации наиболее тяжелых пациентов с тетраплегиями. Эта таблица показывает аналогию восстановления функций у больных и развития функций у здоровых детей.
Нарушение чувствительности
Болевой синдром встречался у 87 больных (100%). Локальная болезненность в области травмы и болевые симптомы, сопровождающие спастические судорожные явления, отмечались у 87 больных (100%); фантомные боли - у 13 больных (14,9%); корешковые боли - у 87 больных (100%); каузалгии наблюдались у 17 больных (19,5%).
Помимо болевого синдрома нарушение всех видов чувствительности наблюдалось ниже уровня поперечной блокады в 100% случаев и соответствовало сегментарным зонам поражения спинного мозга. Нарушения чувствительности при частичном повреждении спинного мозга несколько отличались от таковых при синдроме Броун-Секара. Так, выше и ниже уровня поражения отмечается поперечная полоса кожи с гиперестезией. Ниже места поражения отсутствует чувствительность на какой-либо половине тела. В неврологии при синдроме Броун-Секара описывается зона нормальной чувствительности с обеих сторон выше участка гиперестезии. При внимательном анализе до проведения интенсивной реабилитации у всех пациентов с тетраплегиями и параплегиями выше зоны описанной гиперестезии отмечается зона не нормальной, а все-таки повышенной чувствительности. Этот факт можно проверить, воздействуя на одинаковые зоны пациента и врача одинаковыми по интенсивности раздражителями, например щипками или потягиванием за волосы. Особенно бурно пациенты реагируют на щипковые пробы кожи лица. Отмечается также асимметрия в зонах повышенной чувствительности выше места блокады проводимости. В дальнейшем при интенсивном реабилитационном процессе сравнительный анализ показывает, что чувствительность выше места поражения нормализуется.
Все пациенты со спинальной травмой отмечают обострение слуха. Они слышат шорохи, которые в норме не слышны человеческим ухом. Их раздражают и пугают обыкновенные звуки, которые у здорового человека не вызывают никакой реакции. Глаза очень чувствительны к яркому свету, часто слезятся. Этим объясняется чрезмерная раздражительность, истеричность и неадекватность поведения пациентов со спинальной травмой. Поэтому восстановление чувствительности и повышение порога возбудимости анализаторов является обязательным в интенсивном реабилитационном процессе.
Восстановление чувствительности
При чтении этого раздела следует учитывать тот факт, что речь идет о возможности восстановления чувствительности, а не о ее нормализации. При анатомическом повреждении спинного мозга восстановление чувствительности протекает в определенной последовательности.
Первой восстанавливается поверхностная кожная чувствительность. Постепенно появляющиеся очаги кожной чувствительности расширяются и сливаются. Обычно к концу 2-й недели при интенсивном реабилитационном процессе поверхностная кожная чувствительность отмечается на всей поверхности кожи ниже места травмы. Скорость восстановления кожной чувствительности показана на фото 10.7 и 10.8 и свидетельствует о том, что включаются компенсаторные механизмы - коллатеральные пути проведения информации, а не регенерационные процессы в спинном мозге. В дальнейшем чувствительность кожи возрастает, но всегда будет меньше, чем чувствительность кожи выше уровня травмы. На некоторых участках наблюдается восстановление дискретных видов чувствительности. Одновременно снижается гиперчувствительность кожи выше места поражения. Полоса гиперестезии по окончании первого этапа реабилитации не диагностируется. Восстановление кожной чувствительности возможно за счет перекрещивающихся рецепторных зон сегментарной иннервации (А.В. Триумфов) и других механизмов, описанных во 2-й главе этой книги.
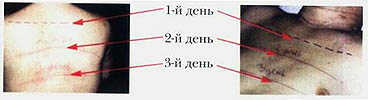
Фото 10.7 Фото 10.8
Восстановление глубокой чувствительности начинается с конца второй недели. Вначале пациент может различать сильный раздражитель - удар по подошве, но не может определить, с какой стороны получает сигнал. Затем порог восприятия снижается, и пациент постепенно все уверенней определяет, с какой стороны поступил сигнал. К концу первого месяца интенсивной реабилитации глубокая чувствительность возрастает, хотя может и не достигать нормы.
Восстановление глубокой чувствительности связано с улучшением циркуляции спинномозговой жидкости, улучшением метаболизма в зонах рецепции твердой мозговой оболочки, образующих перекрещивающиеся поля и восстановление проводимости по r. meningeus. В дифференциации сигнала участвует и поверхностная чувствительность. Болевая чувствительность восстанавливается у таких больных не всегда, но ее восстановление имеет следующие закономерности.
Зоны болевой чувствительности в процессе интенсивной реабилитации опускаются на 5-10 см ниже уровня, определяемого при сегментарных поражениях. При повреждении СV – СVI болевая чувствительность через 2 месяца определяется по всей верхней конечности и в кистях. Восстановление болевой чувствительности начинается с чувства мурашек, которое затем переходит в жжение, затем в гиперпатический вид чувствительности, затем четко определяется болевая чувствительность. Восстановление болевой чувствительности носит вначале также рассеянный характер, затем зоны локализации сливаются. Болевая чувствительность - это дифференцированный вид чувствительности и при массивных поражениях вещества спинного мозга, полное восстановление ее не происходит.
* * *
Описанные явления восстановления функций у пациентов с тетраплегией при травме шейного отдела характерны также для пациентов с другими уровнями поражения спинного мозга и подчиняются определенной закономерности, которая изложена в этой главе. Эта закономерность заключается в том, что в первую очередь будут восстанавливаться структуры менее дифференцированые, филогенетически более древние, а затем - филогенетически более молодые, что и будет проявляться в виде соответствующих функций.
| Назад | Оглавление | Далее |