Советы по уходу
12. Инъекции
Для выполнения инъекций необходимо специальное оборудование - шприцы и иглы. Рассмотрим имеющиеся сегодня их различные виды, преимущества и недостатки шприцев и игл, а также возможности их использования в медицине.
12.1. Шприц
Шприц (нем. Spritze) - инструмент в виде полого градуированного цилиндра с поршнем для нагнетания или отсасывания жидкостей (обычно это игла или катетер), вводимый в ткани и полости организма (рис. 105).
12.1.1. Общие сведения о медицинских шприцах
Шприц - это простейший насос, пригодный для нагнетания и отсасывания. Его главные составные части - полый цилиндр и поршень, который должен плотно прилегать к внутренней поверх-
Рис. 105. Шприц.
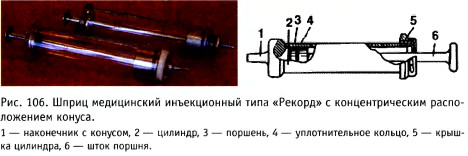
ности цилиндра, свободно скользя по ней, но не пропуская воздух и жидкость. Цилиндр может быть стеклянным, металлическим или пластиковым (в одноразовых шприцах), различной ёмкости. На одном конце он переходит в оттянутый наконечник или конус в виде воронки для насадки иглы; другой конец остается открытым или на нём должна быть съёмная крышечка с отверстием для стержня поршня (рис. 106). Поршень шприца насажен на стержень с рукояткой.
Проверка шприца на герметичность проводится следующим образом: конус цилиндра закрывают указательным или средним пальцем левой руки (в которой держат шприц), правой двигают поршень вниз, а затем отпускают его. Если поршень быстро вернулся в исходное положение - шприц герметичен.
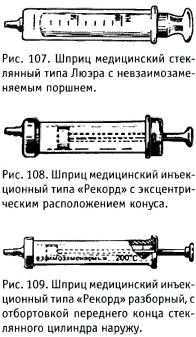
Промышленность выпускает шприцы типа «Рекорд» (с металлическим конусом и ободком на стеклянном цилиндре) и шприцы Люэра (цилиндр вместе с наконечником изготовлены целиком из стекла, рис. 107).
Недостатком шприца «Рекорд» является различная степень изменения объёма стекла и металлического поршня при нагревании и охлаждении, поэтому при нагревании неразобранного шприца стеклянный цилиндр лопается; ввести поршень в цилиндр невозможно, пока шприц не остынет.
Шприцы типа «Рекорд» выпускаются нескольких видов: с эксцентрическим расположением кощса (рис. 108), разборный с отбортовкой переднего конца стеклянного цилиндра наружу (рис. 109), с силиконо-

вым уплотнительным кольцом (рис. 110), комбинированный с взаимозаменяемым стеклянным (шлифованным и нешлифованным) поршнем (рис. 111), комбинированный для инсулина с двойной шкалой (рис. 112), комбинированный для туберкулина (рис. 113), одноразового пользования из полимерных материалов (рис. 114).
Выпускают специальные шприцы, предназначенные для введения жидкости в гортань (рис. 115), в матку, а также стоматологический, для промывания полости рта. Они, как правило, снабжены съёмными наконечниками или канюлями (рис. 116). Для введения противозачаточных средств предназначены специальные шприцы из пластмассы. К специальным относятся также шприцы для введения рентгеноконтрастных веществ. При ангиографии применяют шприцы с фиксатором для иглы или переходника (рис. 117-120), при этом канюля иглы или переходника имеет винтовую нарезку. Для транслюмбальной аортографии используют шприцы аналогичной конструкции, но с металлическим поршнем, на шток которого нанесена шкала. Для промывания полостей могут использоваться шприц Жанне, шприцы типа «Рекорд» с тройником-насадкой или регулируемым диаметром поршня (рис. 118-120).

Выпускают также и комбинированные шприцы, у которых цилиндр имеет металлический подигольным конус, но без ободка, а поршень - стеклянный, а также шприцы специально для введения инсулина, туберкулина, имеющие двойную шкалу (рис. 121).
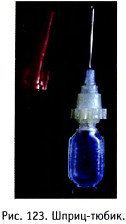
Получили распространение шприцы, изготовленные из поливинилхлорида (рис. 122), предназначенные только для однократного введения лекарственного средства. Их изготавливают и стерилизуют в фабричных условиях и выпускают в герметизированной оболочке. Такие шприцы особенно хороши при оказании первой помощи. Удобны для этой же цели и шприцы-тюбики (рис. 123) - стерильные шприцы однократного применения, уже заполненные лекарственными средствами.
Шприц одноразового использования стал в нашей стране неотъемлемым элементом деятельности медсестры. Многолетний опыт использования одноразовых шприцев дает основание считать их не только простейшим инъекционным уст-

ройством для введения препарата или забора биологических жидкостей, но и инструментом обеспечения безопасности пациента и медицинского персонала.
Одноразовый шприц в обычном исполнении не отличается от своего стеклянного собрата, но предполагает его разовое использование сразу после заполнения. После однократного использования такой шприц подлежит утилизации. Однократное использование стандартного инъекционного шприца регламентируется письменными указаниями и специальным символом Международной организации стандартизации (ISO), обозначающим недопустимость повторного использования ®.
12.1.2. Схема строения одноразового шприца
Одноразовый шприц состоит, как и стеклянный, из цилиндра и шток-пор-шня (разборного или неразборного). Цилиндр имеет наконечник-конус типа Люэра (шприцы «Рекорд» можно выпускать по заявкам, они практически не производятся), упор для пальцев и градуированную шкалу. Узел шток-пор-шень состоит из штока с упором, поршня с уплотнителем и линией отсчета.
В зависимости от строения шток-поршня конструкции одноразовых шприцев подразделяют на 2-компонентные и 3-компонентные. В 2-компонен-тных шприцах шток и поршень представляют собой единое целое, в 3-компонентных шток и поршень разделены. Основным функциональным различием названных конструкций являются характеристики лёгкости и плавности хода поршня. Одноразовые шприцы также могут быть коаксиальными (рис. 124) и эксцентригескими (рис. 125), что определяется положением наконечника-конуса.
Вместимость шприцев определяется их назначением и колеблется по ГОСТу от 1 до 50 мл. Практически диапазон объёмов одноразовых шприцев

колеблется от 0,3 до 60 мл. Шприцы объёмом 0,3; 0,5 и 1,0 мл используют для точного введения лекарственных препаратов (туберкулина, инсулина, стандартных экстрактов аллергенов) в малых объемах - от 0,01 мл.
Выпускались футляры-стерилизаторы для хранения и стерилизации шприцев (рис. 126). Иногда их называли укладками для шприцев. Весьма широко они были распространены в различных полевых условиях. Сегодня укладки вытеснили шприцы одноразового пользования, но встретить их на практике ещё можно.

12.2. Иглы медицинские
Это колющие или колюще-режущие инструменты в виде тонкого стержня или трубки с заострённым концом. Кроме того, выпускают специальные лигатурные иглы.
В зависимости от назначения медицинские иглы подразделяют на:
- инъекционные;
- пункционно-биопсийные;
- хирургические.
12.2.1. Инъекционные иглы
Инъекционные иглы предназначены для введения растворов лекарственных средств, забора крови из вены или артерии, переливания крови. Их применяют вместе со шприцами, а также с системами для переливания жидкостей или крови. Инъекционная игла представляет собой узкую металлическую трубочку, выполненную из определённых сортов стали, один конец которой срезан и заострён, а другой плотно прикреплён к короткой металлической муфте для подсоединения к шприцу или эластичной трубке (внутренний диаметр отверстия головки для шприцев «Рекорд» - 2,75 мм, для шприцев типа Люэра - 4 мм). Все большее распространение получают стерильные одноразовые инъекционные иглы. Их использование резко снижает опасность инфекционных осложнений, они удобны, не требуют предварительной стери-
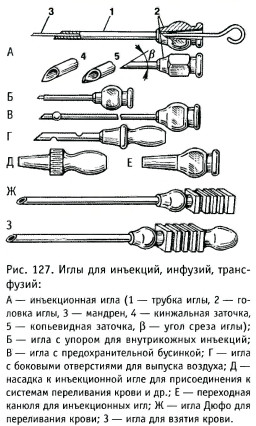
лизации. Основными значимыми параметрами иглы являются длина, внешний диаметр, угол заточки и усилие прокола. Иглы бывают различной длины (от 16 до 90 мм) и диаметра (от 0,4 до 2 мм):
- для внутрикожной инъекции используется игла длиной 16 мм и диаметром 0,4 мм;
- для подкожной инъекции используется игла длиной 25 мм и диаметром 0,6 мм;
- для внутривенной инъекции используется игла длиной 40 мм и диаметром 0,8 мм;
- для внутримышечной инъекции используется игла длиной 60 мм, диаметром 0,8-1 мм.
Практически игла максимальной длины 38(40) мм обеспечивает внутримышечное введение лекарственного препарата в область верхнелатерального квадранта ягодицы у 15% мужчин и 5% женщин (рис. 127).
Угол среза инъекционных игл колеблется от 15 до 45° в зависимости от задачи исполнения:
- 15-18° у инъекционных игл;
- 30° у игл для введения катетеров в вену, для спинномозговой пункции;
- 30 и 45° у игл с коротким срезом для введения рентгеноконтрастных веществ;
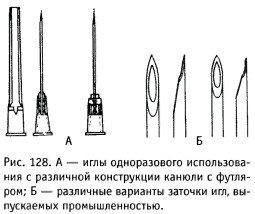
Иглы имеют копьевидную или кинжальную заточку. Наружный диаметр иглы колеблется от 0,4 до 2 мм, длина - от 16 до 150 мм. Номер иглы соответствует её размерам (например, № 0840 означает, что диаметр иглы 0,8 мм, длина - 40 мм).
Игла для внутривенных вливаний срезана под углом 45°, а игла для подкожных инъекций имеет более острый угол среза. Иглы должны быть очень острыми, без зазубрин (рис. 128А, Б). Острие иглы затачивается в трёх плоскостях (копьевидная заточка), что при проколе тканей обеспечивает преобладание колющего эффекта над режущим. Предохраняет иглу от внешних повреждений и обеспечивает безопасность при обращении с ней защитный колпачок. На упаковке вид среза иглы обозначается специальным символом ©.
Важное значение имеют характеристики инъекционной иглы. От них зависит лёгкость пенетрации тканей (пенетрирующее усилие), точность попадания в определённые анатомические структуры, стабильность положения и сосудах, степень травматизации пускаемых промышленностью, тканей, а следовательно и болезненности инъекции. Перечисленные характеристики иглы в определённых случаях наряду со стоимостью определяют выбор всего комплекта (шприц + игла).
К хорошей инъекционной игле предъявляются следующие требования:
- минимальное усилие для прокола;
- продольная устойчивость к изгибанию (упругость);
- прочность, устойчивость соединений со шприцём;
- минимальная шероховатость наружной поверхности и области заточки.
12.2.2. Усилие прокола
Усилие, необходимое для прокола, определяется разными факторами, в том числе конструктивными и производственными. Этот показатель зависит от формы и качества исполнения острия и среза иглы, а также от её диаметра и специального покрытия поверхностей. Некачественный срез может захватывать микрофрагменты кожи. С увеличением диаметра иглы от 0,5 (игла инсулинового шприца - оранжевая канюля) до 0,8 мм (стандартная игла - зеленая канюля) усилие прокола возрастает в 1,5 раза. Лучшее скольжение иглы в момент прокола достигается нанесением на её поверхность силиконового покрытия, которое применяют большинство производителей, в том числе и крупные отечественные.
12.2.3. Упаковка игл
Упаковка игл должна обеспечивать:
- поддержание стерильности содержимого при хранении в сухих, чистых, правильно проветриваемых помещениях;
- минимальный риск загрязнения содержимого в момент её вскрытия;
- адекватную защиту содержимого при обычных условиях хранения и транспортировки;
- создание условий, при которых вскрытую упаковку невозможно повторно закрыть без особых усилий, а факт вскрытия очевиден.

Помимо первичной упаковки, должна быть вторичная жёсткая, обеспечивающая защиту содержимого (рис. 129-131). На упаковке игл, помимо сведений о производителе, поставщике (название и товарный знак) и содержимом, указывают: «годен до...» (англ. - exp. date), а затем число, месяц и год изготовления. Полные данные о производителе или поставщике размещаются на вторичной упаковке. Упаковка должна сохраняется неповреждённой при транспортировке (температура от -50 до +50 °С) в защищённых от осадков транспортных средствах и хранении при температуре от -5 до +40 “С в отапливаемых и вентилируемых помещениях. Упаковка чувствительна к намоканию. Подверженность упаковок отечественных шприцев намоканию при непродолжительном контакте с водой можно определить по плотности бумаги, качеству печати, наличию объёмной сопроводительной информации. Отечественные аналоги упаковок устойчивее к влаге. Упаковки шприцев зарубежного производства имеют большую склонность к намоканию.
Выбирая инъекционные устройства, следует отдавать предпочтение шприцам в упаковке, состоящей из двух частей, так как при разрыве бумажной части упаковки на деталях шприца и игле обнаруживаются волокна упаковочной бумаги, Если упаковка состоит из двух частей, необходимо следовать указанному на ней способу вскрытия.
12.3. Безопасные проведения манипуляции (инъекции)
Говоря о совершенствовании инъекционных устройств (рис. 132), прежде всего имеют в виду обеспечение их безопасности как для пациента, так и для медсестры. По данным ВОЗ, за год в мире производится около 12 млрд инъекций. Различные виды иньекций являются инвазивной процедурой, которая признана самой распространённой в мире.
По данным Американской ассоциации медсестёр, в США зарегистрировано от 600 тысяч до 1 млн случаев травмирования медработников медицинскими иглами, что является причиной, по крайней мере, тысячи новых случаев ВИЧ инфицирования, а также заболевания вирусными гепатитами В или С. Риск инфицирования составляет:
- при ВИЧ инфицировании - 1 случай на 300 травм контаминированными иглами (1:300);
- при вирусном гепатите С -1: 30;
- при вирусном гепатите В - 1: 3.
Повторное использование инъекционных инструментов, по разным оценкам, приводит к заражению:
- от 8 до 16 млн человек вирусом гепатита В;
- от 2,3 до 4,7 млн - вирусом гепатита С;
- от 80 до 160 тысяч человек приводит к ВИЧ-инфицированию.
В 1987 г. в рамках Программы расширенной иммунизации ВОЗ выступила с призывом к внедрению в производство технологий, предупреждающих повторное использование одноразовых шприцев. В итоге появились оригинальные механизмы, позволяющие блокировать и частично разрушать одноразовый шприц после его использования. Одна из наиболее популярных конструкций самоблокирующихся одноразовых шприцев - V-образная клипса (рис. 133). После набора препарата и его полного введения клипса блокирует шток-поршень в положении максимального вытеснения, что делает невозможным повторное использование такого шприца. Самоблокирующиеся шприцы нашли широкое применение при проведении массовой иммунизации. Сегодня все одноразовые шприцы, поставляемые ЮНИСЕФ, производятся в самоблокирующемся варианте.
Есть и ещё один распространённый способ предупреждения повторного использования одноразового шприца - его саморазрушение при вытеснении из него содержимого, которое обеспечивается встроенными в шток-поршень режущими кромками или лезвиями, повреждающими цилиндр шприца. В результате одноразовый шприц в дальнейшем уже не выполняет своих функций, а следовательно и не пригоден к дальнейшему использованию.
В США в 2000 г. подписан Президентом и имеет силу закона Федеральный акт о безопасности медицинских игл и предупреждении случайных

травм. В этом документе медицинские иглы отнесены к категории потенциально опасных объектов.
В настоящее время выпускаются безопасные шприцы, представляющие собой стандартные инъекционные устройства, снабжённые особыми защитными экранами, которые после использования закрывают иглу, предохраняя медсестру от последующего контакта с остриём. Затем шприц подлежит утилизации.
Но все преимущества созданных и выпускаемых промышленностью безопасных инъекционных инструментов утрачивают своё значение при необходимости их дальнейшей обработки, предусматривающей промывание, отсоединение иглы, промывание инструментов после замачивания и т.д. Таким образом, безопасность обеспечивается не столько конструкцией инструмента, сколько целым комплексом превентивных мер.
12.4. Инъекции
Инъекция - парентеральное введение лекарственных веществ (попадание лекарственных препаратов в организм, минуя пищеварительный тракт).
Основными преимуществами этого способа поступления лекарственных препаратов в организм являются быстрота их действия и возможная точность дозировки. Отрицательная сторона заключается в возможности развития различных осложнений, так как проведение данных манипуляций требует хоть и минимального, но повреждения покровов (кожных, слизистых и др.). В зависимости от вида инъекции возможно развитие того или иного вида осложнения или их сочетаний.
Инъекции чаще всего проводятся в приспособленных для этого помещениях - процедурном кабинете стационара или поликлиники, но возможно выполнять в палате или дома, при посещении пациента медработником. В экстренных ситуациях инъекции выполняются и на месте происшествия. Всё зависит от ситуации и необходимости. Например, если пациенту, страдающему инсулинозависимым сахарным диабетом, своевременно не произвести введение инсулина, то нельзя исключить развитие комы и даже смертельный исход.
Для инъекций используют шприцы и иглы. Шприц должен быть герметичным, т.е. не пропускать между цилиндром и поршнем воздух и жидкость. Поршень должен свободно двигаться в цилиндре, плотно прилегая к его стенкам.
Прежде чем набрать в шприц лекарство, необходимо внимательно прочесть его название, чтобы убедиться в его соответствии назначению. Существует свой порядок подготовки и выполнения различных манипуляций. По каждой манипуляции мы стараемся показать пошаговые действия, что должно облегчить ознакомление с ними и их исполнение на практике.
12.4.1. Подготовка к инъекции
12.4.1.1. Набор лекарственного раствора
Цель: выполнить инъекцию.
Показания: инъекционные способы введения лекарственных растворов. Оснащение:
- одноразовый шприц;
- одноразовые стерильные резиновые перчатки;
- стерильный лоток;
- стерильный пинцет;
- лекарственные препараты в ампулах;
- лист назначений процедурной сестры;
- ёмкость с 0,25%-ным водным раствором гибитана;
- пилочки;
- бикс со стерильным перевязочным материалом;
- флакон с 70° спиртом;
- ёмкость для использованных игл;
- ёмкость для использованного материала.
Алгоритм выполнения:
- подготовить всё необходимое оборудование и подготовиться к процедуре;
- вымыть руки;
- взять ампулу и внимательно прочитать название лекарственного раствора, дозу, срок годности;
- сверить данные этикетки с назначением врача;
- необходимо переместить лекарственный препарат из узкой части ампулы в широкую. Для этого взять ампулу одной рукой за дно, а пальцами другой произвести лёгкие удары по узкому концу ампулы;
- надпилить ампулу в центре узкой части специальной пилочкой;
- обработать ватным шариком, смоченным спиртом, место надпила. С помощью ватного шарика отломить конец ампулы в противоположную сторону от надпила и выбросить его в ёмкость для использованного материала;
- взять шприц в правую руку так, чтобы были видны деления. Захватить вскрытую ампулу между указательным и средним пальцами левой руки, чтобы вскрытая часть была обращена внутрь ладони. Ввести иглу в ампулу;
- переместить правую руку на поршень и набрать нужное количество лекарственного раствора, по мере надобности наклоняя её, при этом нужно следить, чтобы срез иглы был постоянно погружён в раствор;
- не изменяя положения рук, придать шприцу строго вертикальное положение. Нажать правой рукой на поршень и вытеснить воздух из шприца в ампулу (если она пустая);
- снять ампулу с иглы и поместить её в ёмкость для использованного материала;
- взяв пинцетом иглу для инъекций, надеть её на конус шприца. Не забыть повторно вытеснить воздух из иглы. Надавливать на поршень шприца, постепенно выталкивая из шприца воздух (до появления капель из просвета иглы). Если вводится масляная жидкость, ампулу следует предварительно подогреть, опустив в тёплую воду. На иглу однократного использования нужно надеть колпачок;
- положить в стерильный лоток шприц, стерильные ватные шарики, смоченные спиртом.
12.4.1.2. Разведение порошка во флаконе
Цель: выполнить инъекцию.
Показания: инъекционные способы введения лекарственных растворов. Оснащение:
- флакон с лекарственным порошком;
- растворитель (0,25%-ный раствор новокаина, 0,9%-ный раствор натрия хлорида, вода для инъекций);
- стерильный шприц с иглами;
- ватные шарики, смоченные 70%-ным раствором спирта;
- лоток;
- перчатки;
- пинцет;
- бикс со стерильными салфетками.
Алгоритм выполнения:
- вымыть руки и надеть стерильные перчатки;
- внимательно прочитать надпись на флаконе (наименование, доза, срок годности);
- вскрыть с помощью нестерильного пинцета алюминиевую крышку в центре флакона с антибиотиком;
- обработать ватным шариком, смоченным спиртом, резиновую пробку флакона;
- набрать в одноразовый шприц количество растворителя, необходимое для данного лекарственного средства. Если ампулы с растворителем прилагаются к флакону с порошком, следует использовать одну из них;
- взять шприц в правую руку. Проколоть иглой резиновую пробку флакона с порошком и ввести растворитель;
- снять флакон вместе с находящейся в нём иглой с конуса шприца и, встряхивая флакон, добиться полного растворения порошка;
- надеть иглу с флаконом на конус шприца;
- поднять флакон вверх дном и набрать в шприц необходимую дозу лекарственного препарата (это может быть как всё содержимое флакона, так и его часть);
- снять флакон вместе с иглой с конуса шприца;
- надеть и закрепить на конусе шприца иглу для инъекций;
- поднять шприц строго в вертикальное положение. Выпустить через иглу 1-2 капли раствора;
- положить в стерильный лоток шприц, ватные шарики, смоченные спиртом, накрыть лоток стерильной салфеткой.
Для каждой инъекции требуется две иглы, одна - для набора раствора в шприц, другая - непосредственно для инъекции. Желательно, чтобы первая игла была с широким просветом. Смена игл обеспечивает соблюдение стерильности. Этому же требованию отвечает предварительная обработка спиртом или йодом шейки ампулы или резиновой пробки флакона, в котором находится лекарство.
Очень большое значение имеет правильная подготовка шприца, иглы, рук медицинский сестры и кожи больного. Главное при этом - соблюдение всех правил асептики. Доставка шприца, готового к инъекции, в палату к больному производится в стерильном лоточке, на дне которого имеются стерильные марлевые салфетки.
Категорически запрещается надевать на иглу вату, смоченную спиртом, так как ватные волокна могут быть причиной подкожных инфильтратов и нагноений.
12.4.2. Внутрикожные инъекции
Внутрикожные инъекции применяют как в диагностических целях, так и для местного обезболивания.
Внутрикожное введение лекарственных веществ обычно производят на внутренней поверхности предплечья. Кожу на месте инъекции обрабатывают антисептиком. Тонкую иглу с малым просветом и длиной не более 2-3 см вкалывают в толщу кожи на незначительную глубину так, чтобы остриё вошло только под роговой слой. Направляя иглу параллельно поверхности кожи, продвигают её на глубину 0,5 см и вводят 1-2 капли жидкости, из-за чего в коже образуется беловатый бугорок в виде лимонной корки. Продвигая постепенно иглу и выдавливая из шприца по несколько капель жидкости, под кожу вводят необходимое её количество.
Показания:
- проба на чувствительность к антибиотикам;
- проба Манту;
- проба Кацуони;
- проба Бюрне;
- местное обезболивание («лимонная корочка»). Противопоказания:
- любые поражения кожи в месте предполагаемой инъекции;
- ранее имевшая место аллергическая реакция на препарат.
Оснащение:
- стерильные шарики;
- антисептик;
- шприц ёмкостью 1 мл с внутрикожной иглой (15 мм) или инсулиновый шприц;
- необходимый препарат;
- стерильные перчатки.
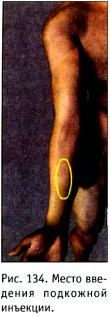
Место введения: средняя треть передней (внутренней, ладонной) поверхности предплечья (рис. 134).
Положение пациента: сидя, лёжа, стоя.
Алгоритм выполнения:
- уточнить, приходилось ли пациенту ранее встречаться с данной процедурой:
- если да, то по какому поводу и как он её перенёс? - если нет, то объяснить пациенту суть процедуры;
- получить согласие пациента на проведение процедуры;
- вымыть руки;
- придать пациенту удобное положение (лёжа на спине или сидя), при котором хорошо доступна предполагаемая область инъекции. Попросить пациента освободить её от одежды;
- путём осмотра и пальпации определить непосредственное место предстоящей инъекции;
- надеть маску;
- надеть перчатки (если они уже надеты - обработать их ватным шариком, смоченным спиртом);
- обработать место инъекции антисептиком. Обычно пользуются двумя или тремя шариками со спиртом или другим антисептиком. Мазки необходимо делать в одном направлении. Подождать, пока спирт высохнет;
- взять заправленный шприц с иглой, направленной срезом вверх под углом 0-5°, почти параллельно коже, так, чтобы срез иглы скрылся в толще эпидермиса;
- ввести препарат внутрикожно. На месте инъекции должен образоваться волдырь;
- извлечь иглу, не прижимая место инъекции шариком, смоченным спиртом. Объяснить пациенту, что на место инъекции не должна попадать вода в течение 1-3 суток (если проводилась одна из диагностических проб);
- спросить пациента о самочувствии. Удостовериться, что он чувствует себя нормально.
Возможные осложнения:
При внутрикожных введениях различных препаратов наиболее частым осложнением является инфицирование места инъекции или введение препаратов, не рассчитанных на внутрикожное введение. В обоих случаях развивается воспалительный процесс в ткани, требующий специальных лечебных процедур.
Первые действия при обнаружении возникшего осложнения - инфицирования:
- обработать данное место антисептиком, наложить «полуспиртовой» компресс;
- при развитии некроза участка кожи обработать его антисептиком (бриллиантовой зеленью или раствором перманганата калия). Наложить стерильную повязку. Если некроз развился в результате введения химического вещества (например, ввели раствор, который предназначен только для внутривенного введения из-за его высокой концентрации, что и вызвало некроз ткани), тогда необходимо быстро обколоть данное место дистиллированной водой, взятой из стерильной ампулы, физиологическим раствором или раствором новокаина (0,25%) для снижения концентрации введённого ранее раствора;
- необходима консультация врача, так как может понадобиться хирургическое вмешательство.
12.4.3. Подкожные инъекции
В связи с тем, что подкожно-жировой слой хорошо снабжён кровеносными сосудами, для более быстрого действия лекарственного вещества применяют подкожные инъекции.
Под кожу можно вводить до 2 л жидкости.
Показания:
- введение медикаментов;
- местная анестезия (инфильтрационная).
Противопоказания:
- любые поражения кожи в месте предполагаемой инъекции;
- ранее имевшая место аллергическая реакция на препарат.
Оснащение:
- антисептик;
- стерильные шарики;
- шприц 2-5 мл;
- необходимый препарат.
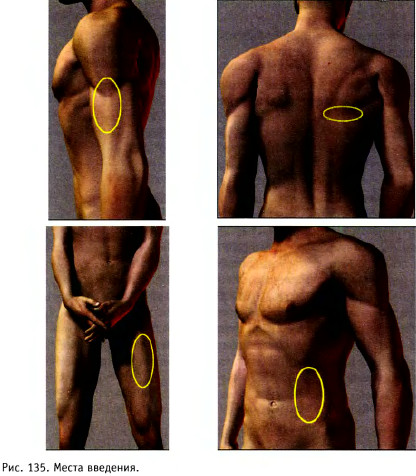
Подкожные инъекции производят иглой самого малого диаметра на глубину 15 мм и вводят до 2 мл лекарственных препаратов, которые быстро всасываются в рыхлой подкожной клетчатке и не оказывают на неё вредного воздействия.
Места введения (рис. 135):
- наружная поверхность плеча;
- подлопаточная область:
- передненаружная поверхность бедра;
- переднебоковая поверхность брюшной стенки.
В этих местах кожа легко захватывается в складку, и отсутствует опасность повреждения кровеносных сосудов, нервов и надкостницы.
Не рекомендуется производить инъекции:
- в места с отёчной подкожно-жировой клетчаткой;
- в уплотнения от плохо рассосавшихся предыдущих инъекций. Алгоритм выполнения:
- вымыть руки;
- надеть перчатки;
- последовательно обработать место инъекции двумя шариками со спиртом, дезинфицирующим раствором или водой с мылом: вначале большую зону, затем непосредственно место предстоящей инъекции;
- шарик со спиртом подложить под мизинец левой руки;
- взять в правую руку шприц (указательным пальцем правой руки держать канюлю иглы, мизинцем пальцем - поршень шприца, средним и безымянным пальцами держать цилиндр снизу, а большим пальцем - сверху);
- собрать левой рукой кожу в складку треугольной формы основанием вниз;
- ввести иглу под углом 45° в основание кожной складки на глубину 1-2 см (2/3 длины иглы), придерживая указательным пальцем канюлю иглы;
- перенести левую руку на поршень и ввести лекарственное средство (не перекладывая шприц из одной руки в другую);
- извлечь иглу, придерживая её за канюлю;
- прижать место укола шариком со спиртом;
- сделать лёгкий массаж места инъекции, не отнимая шарика от кожи;
- надеть на одноразовую иглу колпачок, сбросить иглу и шприц в ёмкость для утилизации игл (см. рис. 18), или погрузить шприц и иглу (многоразового использования) в емкость с дезинфицирующим раствором.
Возможные осложнения и их устранение:
- при попадании в сосуд прижать место инъекции шариком на 5-10 минут;
- инфицирование возможно при нарушении асептики. Обработать место инъекции антисептиком. Наложить «полуспиртовой» компресс;
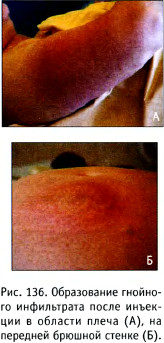
- при образовании флегмоны в месте инъекции (рис. 136) показано оперативное лечение.
12.4.4. Внутримышечные инъекции
Некоторые лекарственные средства при подкожном введении вызывают боли и плохо рассасываются, что впоследствии приводит к образованию инфильтратов. При использовании таких препаратов, а также в тех случаях, когда нужно получить более быстрый эффект, подкожное введение заменяют внутримышечным. Мышцы обладают более широкой сетью кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарств. Производить внутримышечные инъекции следует в определённых местах тела, где имеется значительный слой мышечной ткани и близко не проходят крупные сосуды и нервные стволы. При внутримышечной инъекции создается депо, из которого лекарственное средство медленно всасывается в кровеносное русло, что поддерживает его необходимую концентрацию в организме, что особенно важно, например, применительно к антибиотикам. Производить внутримышечные инъекции следует в определённых местах тела, где имеется значительный слой мышечной ткани и близко не подходят крупные сосуды и нервные стволы. Длина иглы зависит от толщины слоя подкожно-жировой клетчатки, т.к. необходимо, чтобы при введении игла прошла подкожную клетчатку и попала в толщу мышц. Так, при чрезмерно развитом подкожно-жировом слое следует отдать предпочтение игле длиной 60 мм, при умеренно развитом подкожно-жировом слое возможно воспользоваться иглой в 40 мм.
Показания: введение медикаментов.
Противопоказания:
- выраженная кахексия;
- воспалительный процесс кожных покровов.
Оснащение:
- антисептик;
- стерильные шарики;
- шприцы 5-10 мл;
- необходимый препарат.
Места введения:
- мышцы ягодицы;
- мышцы плеча;
- дельтовидная мышца;
- мышцы бедра.
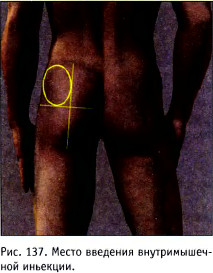
Для внутримышечных инъекций в ягодичную область используют толь-Рис. 137. Место введения внутримышеч- ко её верхненаружную часть (рис. 137). ной иньекции. Это обусловлено анатомическим строением тела человека. Именно данная область является максимально безопасным местом для выполнения внутримышечных инъекций. Следует помнить, что случайное попадание иглой в седалищный нерв может вызвать частичный или полный паралич конечности. Кроме того, рядом находятся кость (крестец) и крупные сосуды. У больных с дряблыми мышцами это место локализуется с трудом.

Внутримышечная инъекция в латеральную широкую мышцу бедра проводится в средней трети бедра.
Алгоритм выполнения:
- уложить больного. Он может лежать на:
- животе - пальцы ног повёрнуты внутрь (рис. 138),
-боку - нога, которая окажется сверху, согнута в бедре и колене, чтобы расслабить ягодичную мышцу.
В практике мы встречаемся с выполнением внутримышечных инъекций в положении пациента стоя. Этого делать не рекомендуется, так как больной может потерять сознание. Падая, он получает возможность травмирования различной степени тяжести.
- прощупать следующие анатомические образования:
- верхнюю заднюю подвздошную ость,
- большой вертел бедренной кости;
- провести одну линию перпендикулярно вниз от середины ости к середине подколенной ямки, другую - от вертела к позвоночнику (проекция седалищного нерва проходит несколько ниже горизонтальной линии вдоль перпендикуляра):
- определить место инъекции, которое локализуется в верхне-наружном квадранте приблизительно на 5-8 см ниже гребня подвздошной кости;
- расположить правую кисть на 1-2 см ниже вертела бедренной кости, левую - на 1-2 см выше надколенника, большие пальцы обеих кистей должны находиться на одной линии. Определить место инъекции, которое расположено в центре области, образованной указательными и большими пальцами обеих рук. При выполнении инъекции у маленьких детей и истощённых взрослых следует взять кожу и мышцу в складку, чтобы быть уверенным, что лекарственный препарат попал именно в мышцу;
- соблюдая все правила, набрать необходимый препарат в шприц;
- обработать место инъекции антисептиком;
Рис. 138. Положение пациента при выполнении внутримышечной инъекции.
- резким движением произвести вкол иглы, держа шприц перпендикулярно месту инъекции на глубину не менее 2/3 от длины иглы;
- потянуть поршень на себя, если в шприце не появилась кровь, ввести препарат;
- место инъекции обработать антисептиком.
Возможные осложнения:
- повреждение нервных стволов возможно при неправильно выбранном месте инъекции, в результате чего игла, а следовательно и вводимый препарат попадают в нерв. Оба фактора отрицательно воздействуют на нервную ткань, что приводит к развитию неврита различной степени тяжести. В этом случае необходимы срочная консультация врача и проведение новокаиновой блокады. Иногда - лечение у невропатолога;
- инфицирование развивается при несоблюдении правил асептики. Сначала нужно наложить полуспиртовой компресс, затем (после снятия полу-спиртового компресса) - грелку со льдом, рационально назначить физиотерапию (назначает врач). В случае нагноения прибегают к оперативному лечению (выполняет хирург);
- при попадании в сосуд - при аспирации в шприце появляется кровь - удалить иглу и прижать это место большим пальцем на 5-10 минут. Сделать инъекцию в другом месте;
- перелом иглы. Срочная консультация хирурга. Оставшуюся часть иглы в мягких тканях извлекают оперативным путем, что является отнюдь не простой манипуляцией, так как игла может перемещаться в тканях и не всегда визиализируется без дополнительных методик (рентген, УЗИ).
12.4.5. Внутривенные инъекции
12.4.5.1. Венепункция
Венепункция - процедура, которая проводится средним медицинским персоналом с лечебной и диагностической целью в большинстве медицинских учреждений. Это введение иглы в вену через кожу для взятия крови или введения лекарственных растворов, крови, кровезаменителей. Венепункция - наиболее распространённое из всех инвазивных вмешательств. Значительный процент от общего числа венепункций составляет взятие крови для лабораторных анализов. Показания:
- забор крови на исследование;
- введение медикаментов;
- переливание крови и её компонентов;
- внутривенная анестезия;
- введение контрастных препаратов;
- экстракорпоральная детоксикация.
Противопоказания:
- повышенная чувствительность к вводимому препарату;
- техническая сложность пункции периферических вен.
- наличие признаков фиброза вен;
- гематомы/отёк;
- местный очаг инфекции/воспаления;
Оснащение:
- одноразовые резиновые перчатки;
- стерильные шарики (рис. 139);
- антисептик;
- жгут, валик (рис. 140);
- соответствующие ёмкости для сбора крови;
- шприц необходимого объёма (для струйного введения);
- игла;
- необходимый препарат;
- ёмкость для использованных игл;
- гипоаллергенный пластырь или бинт (по необходимости);
- для капельного введения - заправленная система;
- штатив для крепления флаконов при капельном введении.

Этот список далеко не исчерпывающий, следует руководствоваться местными протоколами. В общей практике широко распространены системы вакуумной аспирации.
Шприцы применяются также достаточно часто, но при этом повышается риск повреждения сосуда.
Кроме того, в определённых специализированных подразделениях может использоваться аспирационная система типа «бабочки». Некоторые из этих систем снабжены возвратным клапаном, что немаловажно для пациентов с тонкими венами. По поводу необходимости обработки поверхности кожи перед венепункцией или периферической катетеризацией существуют разногласия, однако общепринята практика тщательной обработки кожи соответствующим раствором.
Места введения:
Наиболее часто для венепункции используют поверхностные вены верхних конечностей, особенно вены передней локтевой области, так как они многочисленны, легкодоступны и их пункция вызывает минимальный дискомфорт для пациента. К ним относятся:
- промежуточная вена локтя;
- латеральная подкожная вена руки (головная вена);
- медиальная подкожная вена руки.
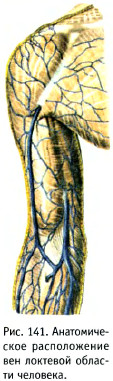
Таким образом, чаще всего используют вены локтевой ямки (рис. 141), поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются. Пястные вены в большинстве случаев хорошо визуализируются и легко пальпируются, однако их пункция противопоказана при сниженном тургоре кожи и истощённой подкожной клетчатке. В ряде случаев пястные вены предпочитают для уменьшения площади повреждения при возможной экстравазации у пациентов, в лечении которых используются цитотоксичные вещества или гипертонические растворы. Реже для венепункции используют вены нижних конечностей.
У новорождённых и маленьких детей для венепункции используют вены головы, которые у них хорошо контурируются, так как вены конечностей весьма тонкие и часто сложно их пунктировать. Необходимо помнить о получении согласия родителей при выполнении данной процедуры.
Места, нежелательные для венепункции:
- в месте сосудистого доступа;
- в месте шунта или сосудистого трансплантата.
После мастэктомии не следует проводить венепункцию на поражённой
стороне из-за возможного нарушения лимфооттока. Руководствоваться также следует выбором пациента и предшествующим опытом, что учитывается в ходе получения согласия пациента.
Положение пациента:
- сидя;
- лёжа.
При подготовке пациента к процедуре ему разъясняют особенности, по возможности успокаивают, получают его согласие на процедуру и выясняют, возникают ли у него аллергические реакции на вещества, которые предполагается использовать. Для стимуляции расширения сосудов и кровенаполнения вен можно пользоваться жгутом, однако при этом давление должно быть таким, чтобы блокировать венозный отток, не создавая препятствия артериальному кровотоку. Пациента просят сжимать и разжимать кулак. Нужно помнить, что обычная пункция вены может быть болезненной и у пациентов с хрупкими венами способствовать формированию гематомы (так как при интенсивном похлопывании по кожи в области расположения сосудов возможен выброс гистамина).
12.4.5.2. Забор крови
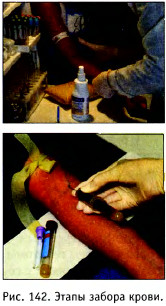
Алгоритм выполнения (рис. 142):
- подготовить оборудование и подготовиться к процедуре:
- уточнить данные пациента:
- разъяснить пациенту процедуру и получить его согласие:
- убедиться в том, что пациент принял удобную позу:
- обработать руки;
- собрать инструменты;
- расположить руку пациента на валике;
- наложить жгут на конечность (на 5-10 см выше места пункции);
- после пальпации и выбора вены для пункции обработать её область спиртом (антисептиком) и дать ему высохнуть;
- попросить пациента сжать и разжать кулак насколько раз;
- определить место введения иглы;
- взять иглу так, чтобы её срез был обращён вверх, и произвести введение иглы в вену одномоментно. Направление иглы - примерно 30° по отношению к вене;
- если из иглы появилась кровь, значит игла в полости вены;
- присоединить к игле шприц;
- снять жгут;
- начать введение препарата;
- после окончания процедуры обработать кожу антисептиком и туго забинтовать место инъекции на 30 минут, либо попросить пациента плотно прижать пальцем место инъекции, либо согнуть локоть, прижимая ватку, на 5-10 минут;
- немедленно прекратить проведение процедуры при образовании гематомы;
- при необходимости наложить пластырь/повязку;
- задокументировать процедуру;
- убедиться в правильном сборе материала для анализа;
Факторы, осложняющие венепункцию:
- возбуждение и страх пациента;
- холод;
- повторные пункции;
- склеротические изменения вен у пациентов пожилого и старческого возраста;
- «плавающие» вены у пациента;
- тонкие вены (женщины, дети);
- дегидратация;
- шок;
- хрупкие вены;
- длительный приём стероидов;
- кахексия.
Возможные осложнения и их устранение:
- попадание вводимых веществ в окружающие вену ткани. В этом случае необходимо прекратить введение препарата; если он имеет высокую концентрацию, то ввести в ткани физиологический раствор или раствор новокаина (0,25%) для разведения препарата;
- развитие флебита, обусловленное токсическим воздействием препарата на венозный эпителий. Показаны компрессы с соответствующими препаратами (гепарин, полуспиртовой компресс, физиотерапевтические процедуры);
- развитие флебита и тромбоза вены при многократной венепункции или длительном нахождении иглы в просвете вены. Компрессы с соответствующими препаратами (гепарин, полуспиртовой компресс, физиотерапевтические процедуры);
- воздушная эмболия. Развивается при наличии попадания в вену около 1 мл3 воздуха.
- могут встретиться осложнения в виде прокалывания двух стенок вены с образованием гематомы. В этом случае нужно наложить давящую повязку, а затем - компрессы с соответствующими препаратами (гепарин, полуспиртовой компресс, проводятся физиотерапевтические процедуры);
- может быть произведена ошибочная пункция артерии. Прекратить манипуляцию, наложить давящую повязку;
- возможно повреждение иглой срединного нерва в локтевой ямке.
Внимание! Необходимо контролировать наличие воздуха в шприце - воздушной эмболии быть не должно!
Профессиональная ответственность. Все медсестры, которые проводят венепункцию, предварительно проходят специальное обучение и практику под руководством опытного куратора, что должно быть надлежащим образом документировано. Их обязанность - постоянно повышать уровень не только своих теоретических знаний, так и практических навыков. Медперсонал должен действовать в соответствии с протоколом/рекомендациями, принятыми в данном лечебном учреждении.
12.4.5.3. Алгоритм выполнения внутривенной инъекции
Цель:
- введение лекарственных веществ при оказании экстренной помощи;
- введение препаратов, действие которых более эффективно при внутривенном введении.
Показания: назначение врача.
Противопоказания: определяет врач.
Места введения:
- вены локтевого сгиба;
- вены предплечья;
- вены тыльной поверхности кисти;
- вены височной области (у детей и младенцев).
Оснащение:
- шприц ёмкостью 20 мл;
- лекарственное вещество;
- игла - 40 мм;
- стерильные ватные шарики;
- 70%-ный раствор спирта во флаконе;
- стерильный лоток;
- стерильные перчатки;
- венозный жгут;
- клеёнчатая подушка;
- маска;
- стерильные салфетки;
- контейнеры с дезинфицирующим раствором;
- контейнер для утилизации игл и одноразовых шприцев;
- флакон с 0,5% раствором нашатырного спирта.
Возможные проблемы пациента:
Отказ от манипуляции обычно обусловлен предыдущим отрицательным личным опытом или информацией наличия развития различных осложнений, полученных от других людей или пациентов:
- психологический дискомфорт, связанный с чувством страха, обусловленным болезненностью инъекции;
- страх возможного инфицирования;
- страх возникновения аллергической реакции;
- страх возможного образования гематомы;
- страх ошибочного введения лекарственного препарата;
- страх развития ухудшения состояния пациента во время инъекции. Алгоритм выполнения:
- уточнить, приходилось ли пациенту ранее встречаться с данной процедурой: - если да, то по какому поводу и как он её перенёс?
- если нет, то объяснить пациенту суть процедуры;
- получить согласие пациента на проведение процедуры;
- вымыть руки;
- придать пациенту удобное положение (лёжа на спине или сидя), при котором хорошо доступна предполагаемая область инъекции. Попросить пациента освободить её от одежды;
- подготовить необходимое оснащение. Особое внимание следует обратить на отсутствие воздуха в шприце и проходимость иглы. Для этого следует расположить шприц строго вертикально, на уровне глаз. Нажимая левой рукой на поршень, необходимо вытеснить воздух до появления первой капли лекарственного раствора;
- путём осмотра и пальпации определить непосредственное место предстоящей инъекции;
- подложить под локоть пациента клеёнчатую подушку;
- надеть маску;
- надеть перчатки (если они уже надеты - обработать их ватным шариком, смоченным спиртом);
- наложить жгут в средней трети плеча (на рубашку или салфетку) так, чтобы его свободные концы были направлены вверх, а петля - вниз (пульс на лучевой артерии не должен изменяется!), при применении специальной венозной манжеты необходимо защелкнуть на ней клапан и потянуть за свободный конец до остановки венозного кровотока;
- попросить пациента несколько раз сжать и разжать кулак, а затем зажать его. Пропальпировать вену, определяя её ширину, глубину залегания, направление, подвижность, наличие уплотнений стенки;
- обработать область локтевого сгиба ватными шариками, смоченными спиртом. Движение шариком осуществлять в одном направлении - от периферии к центру. Первым шариком нужно обрабатывать площадь локтевого сгиба, вторым - непосредственно место инъекции;
- взять шприц в правую руку; указательный палец фиксирует канюлю иглы, остальные охватывают цилиндр шприца;
- по ходу выбранной вены большим пальцем левой руки натянуть кожу к периферии и прижать её. Не меняя положение шприца в руке и держа иглу срезом вверх под углом до 30°, пунктировать кожу и ввести иглу на ’/3 длины параллельно вене;
- продолжая левой рукой фиксировать вену, слегка изменить направление иглы и осторожно пунктировать вену, пока не возникнет ощущение «провали-вания в пустоту». Зафиксировать правую руку со шприцем в данном положении;
- убедиться, что игла в вене. Для этого нужно перенести левую руку на поршень и потянуть его на себя, если в шприце появилась кровь, следовательно игла находится в вене;
- распустить жгут левой рукой, потянув за один из свободных концов. Попросить пациента разжать кулак, при использовании венозной манжеты нажать левой рукой на клапан замка;
- не меняя положения шприца, перенести левую руку на поршень. Нажимая на него, медленно ввести лекарственный раствор. Во время давления левой рукой на поршень положение правой руки необходимо жёстко зафиксировать;
- во время выполнения процедуры необходимо постоянно следить за общим состоянием пациента и за состоянием места инъекции во время введения раствора;
- по окончании введения лекарственного препарата прижать к месту инъекции шарик, смоченный спиртом, извлечь иглу и согнуть руку пациента в локтевом суставе. Попросить пациента держать руку согнутой не менее пяти минут, затем убрать ватный шарик в контейнер с дезинфектантом или в пакет из-под одноразового шприца;
- положить шприц в лоток, закрыть одноразовую иглу колпачком, соблюдая универсальные правила предосторожности;
- поинтересоваться самочувствием пациента;
Оконгание процедуры:
- провести обеззараживание использованного инструментария:
-промыть шприц с иглой в дезинфицирующем растворе,
-замочить в отдельные ёмкости шприц, иглу, ватные шарики,
-снять перчатки и замочить в дезинфицирующем растворе;
- утилизировать соответствующий инструментарий;
- сделать необходимую запись в медицинской документации.
12.4.5.4. Внутривенное капельное введение лекарственных препаратов -
- введение лекарственных веществ при оказании экстренной помощи;
-введение препаратов, действие которых более эффективно при внутривенном введении.
Показания: назначение врача.
Противопоказания: определяет врач.
Места введения:
- вены локтевого сгиба;
- вены предплечья;
- вены тыльной поверхности кисти;
- вены височной области (у детей и младенцев).
Оснащение:
- стерильная одноразовая система для капельного введения жидкостей;
- лекарственное вещество;
- флаконы с инфузионными растворами;
- стерильные лотки;
- стерильные ватные шарики;
- 70%-ный раствор спирта во флаконе;
- венозный жгут;
- клеёнчатая подушка;
- стерильные перчатки;
- лейкопластырь;
- маска;
- бикс со стерильным перевязочным материалом;
- стойка для фиксации одноразовой системы;
- флакон с 0,5%-ным раствором нашатырного спирта;
- контейнеры с дезинфицирующим раствором;
- контейнер для утилизации игл, одноразовых шприцев, одноразовых систем.
Выполнения манипуляции:
См. начало алгоритма выполнения внутривенной инъекции. Далее:
- вскрыть пакет и выложить систему в стерильный лоток;
- снять колпачок с иглы воздуховода. Ввести иглу до упора в пробку флакона и закрепить свободный конец воздуховода вдоль флакона (это можно сделать аптечной резинкой). В некоторых системах отверстие для поступления воздуха находится непосредственно в капельнице. В этом случае нужно открыть заглушку, закрывающую это отверстие;
- закрыть зажим, снять колпачок с иглы на коротком конце системы и ввести её в пробку флакона;
- перевернуть флакон и закрепить его на штативе. Перевернуть капельницу-фильтр в горизонтальное положение, открыть зажим, далее медленно заполнить капельницу до половины объёма. Можно заполнить капельницу, не поворачивая её на 90°, а просто надавив на её корпус 2-3 раза, чтобы фильтр полностью погрузился в жидкость для вливания;
- закрыть зажим и возвратить капельницу в исходное положение. Фильтр должен быть полностью погружён в жидкость для вливания;
- снять колпачок с иглы для инъекций. Открыть зажим и медленно заполнить трубку до полного вытеснения воздуха и появления капель раствора из инъекционной иглы, закрыть зажим. Надеть колпачок на иглу. Если заполнять систему, не надевая иглу для инъекций, то капли жидкости должны показаться из соединительной канюли системы;
- проверить отсутствие пузырьков воздуха в трубке системы;
- положить в стерильный лоток ватные шарики, смоченные 70%-ным раствором спирта, стерильную салфетку. Приготовить и поместить на верхнюю часть стойки две полоски узкого (1 см) лейкопластыря длиной 4-5 см;
- помочь занять пациенту удобное положение, лёжа на спине. Подложить под локоть пациента клеёнчатую подушку;
- надеть маску;
- надеть перчатки (если они уже надеты, их необходимо обработать ватным шариком, смоченным спиртом);
- наложить жгут в средней трети плеча (на рубашку или салфетку) так, чтобы его свободные концы были направлены вверх, а петля - вниз (пульс на лучевой артерии не изменяется!);
- попросить больного несколько раз сжать и разжать кулак, а затем зажать его. Пальпировать вену, определяя её ширину, глубину залегания, направление, подвижность, наличие уплотнений стенки;
- обработать область локтевого сгиба ватными шариками, смоченными спиртом. Движение шариков осуществлять в одном направлении - от периферии к центру. Первым шариком обрабатывать площадь локтевого сгиба, вторым - непосредственно место пункции;
- взять иглу правой рукой за канюлю, левой снять колпачок. Срез иглы должен «смотреть» на медсестру;
- по ходу выбранной вены большим пальцем левой руки натянуть кожу к периферии и прижать её. Держа иглу срезом вверх под углом до 30°, пунктировать кожу и ввести иглу на */3 длины параллельно вене;
- продолжая фиксировать вену левой рукой, слегка изменить направление иглы и осторожно пунктировать вену, пока не возникнет ощущение «попадания в пустоту». Можно пользоваться одномоментным способом, одновременно пунктируя кожу и подлежащую вену;
- при появлении крови в системе левой рукой развязать жгут, потянув за один из свободных концов. Попросить больного разжать кулак. При использовании венозной манжеты нажать левой рукой на клапан замка;
- открыть зажим; отрегулировать скорость поступления капель винтовым зажимом согласно назначению врача;
- закрепить иглу лейкопластырем и прикрыть её стерильной салфеткой;
- снять перчатки, вымыть руки;
- наблюдать за состоянием пациента на протяжении всей процедуры капельного введения жидкости;
- надеть перчатки. Закрыть винтовой зажим, когда останется небольшое количество раствора. При введении лекарственных растворов из нескольких флаконов необходимо сделать следующее: когда в первом флаконе останется небольшое количество раствора, закрыть винтовой зажим, извлечь из флакона воздуховод и ввести в пробку второго флакона, заранее укреплённого на штативе. Быстро переставить иглу для присоединения к флакону на короткой части системы и открыть винтовой зажим. Отрегулировать скорость поступления капель;
- прижать к месту инъекции шарик, смоченный спиртом, извлечь иглу и согнуть руку больного в локтевом суставе. Попросить больного держать руку согнутой в суставе не менее 5 минут;
- закрыть иглу системы колпачком, соблюдая универсальные правила предосторожности;
- убедиться, что кровотечение остановилось, и поместить ватный шарик в контейнер с дезинфектантом или в лоток для использованного инструментария;
- спросить пациента о самочувствии. Удостовериться, что он чувствует себя удовлетворительно.
Оконгание процедуры:
- отсоединить иглу от системы. Поместить систему для внутривенного капельного вливания в дезинфицирующий раствор. Разрезать систему на несколько частей и провести их дезинфекцию и утилизацию. Продезинфицировать и утилизировать иглу и ватные шарики в отдельных ёмкостях;
- снять перчатки и замочить в дезинфицирующем растворе. Вымыть руки. Утилизировать перчатки;
- сделать запись о проведении процедуры и реакции пациента.
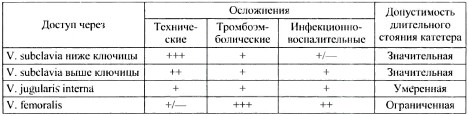
12.4.6. Уход за катетерами
При кавокатетеризации через подключичную или яремную вены:
А. Пункцию вены для постановки кавокатетера производят с соблюдением правил асептики при выполнении малого хирургического вмешательства:
- широкая обработка операционного поля: бетадин, йод + спирт или йодонат, хлоргексидин;
- работа в стерильных перчатках или после совершенной хирургической обработки рук.
Постановка катетера завершается его фиксацией лейкопластырными накладками или подшиванием (у беспокойных пациентов), с обязательным применением на место проведения катетера через кожу подложки из бактерицидного пластыря.
Б. Слежение за местом пункции и проведения катетера:
1. Подложка (бактерицидный пластырь) и фиксирующие лейкопластырные накладки должны быть обязательно сменены на следующий день после пункции.
2. Последующие смены фиксирующей наклейки с обязательным осмотром места пункции - не реже одного раза в три дня с обработкой антисептиком и местным применением антибиотиков широкого спектра действия (водорастворимая мазь).
3. В случае появления признаков инфекции на коже в месте пункции (гиперемия, осаднение кожи, гноевидное или даже серозное отделяемое) кавокатетер должен быть удалён. При необходимости продолжения высокообъёмной инфузионной терапии проводят повторную катетеризацию с противоположной стороны.
4. Удаление катетера и повторную катетеризацию проводят и в случаях немотивированных подъёмов температуры тела с размахами более 10 °С. Кончик асептично удаляемого катетера должен быть сразу помещён в стерильную среду и подвергнут экстренному бактериологическому исследованию.
5. В случаях появления инфильтрата в подключичной или надключичной области, связанного с кавокатетером, после его удаления необходимо провести короткий новокаиновый блок по ходу катетеризации с высшей разовой дозой антибиотика широкого спектра действия.
В. Поддержание проходимости кавокатетера:
1. При вливании гипертонических растворов моносахаридов, жировых эмульсий и переливании плазмы крови на фоне гиперкоагуляции обязательна гепаринизация сред из расчета 0,25-0,5 мл стандартного раствора среднемолекулярного гепарина на 0,5 л среды. Общая суточная доза вводимого таким образом гепарина не должна превышать 20 000 ЕД.
2. Без гепаринизации можно вливать через катетер изотонический раствор натрия хлорида, раствор Рингера, «Лактасол», «Ацесоль», «Мафусол» и другие сбалансированные солевые среды, кровезаменители на основе декстрана и гидрокиэтилироаанного крахмала, гемодез и полидез, аминокислотные смеси для внутривенного введения, растворы альбумина.
3. После окончания сеанса инфузии или парентерального питания обязателен «гепариновый замок» с промыванием катетера 5 мл физиологического раствора с 0,2 мл стандартного раствора гепарина. Лучшим вариантом является введение промывного раствора проколом торцевой заглушки: вначале - заглушка, а потом - введение раствора для гепаринового замка.
4. В тех случаях, когда кавокатетер временно не используют для инфузии, его промывание с гепариновым замком производят дважды в день.
5. При явном повреждении катетера и плохой проходимости, резком перегибе под ключицей и отсутствии признаков местной инфекции кавокатетер может быть сменён после введения в его просвет проводника с соблюдением всех условий кавокатетеризации (см. пункт А).
12.4.6.1. Алгоритм ухода за сосудистым катетером (центральным) - смена повязки
Подготовка к процедуре:
- убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата. В случае отсутствия такового, уточнить дальнейшие действия у врача:
- вымыть и осушить руки (с использованием мыла или антисептика);
- надеть маску;
- подготовить и доставить в палату манипуляционный столик с рнеобхо-димым оснащением;
- предложить пациенту занять или помочь ему занять удобное положение: лёжа на спине, без подушек, голову отвернуть в противоположную сторону;
- освободить от одежды место установки катетера;
- надеть нестерильные перчатки.
Выполнение манипуляции:
- снять повязку и положить в непромокаемый пакет/контейнер;
- снять использованные перчатки и положить в непромокаемый пакет/ контейнер;
- надеть стерильные перчатки;
- положить на кожу вокруг катетера стерильную пелёнку;
- осмотреть и пропальпировать место введения катетера. При наличии признаков воспаления организовать вызов врача;
- убедиться, что катетер закреплён;
- снять использованные перчатки, положить их в непромокаемый пакет/ контейнер;
- надеть стерильные перчатки;
- обработать кожу вокруг катетера кожным антисептиком: марлевым/ ватным шариком, с помощью пинцета от центра к периферии;
- наложить стерильную повязку и зафиксировать её бактерицидным пластырем, лейкопластырем или самоклеющейся повязкой. Закрепить катетер.
Завершение процедуры:
- снять использованные перчатки, положить их в непромокаемый пакет/ контейнер;
- доставить использованный материал в процедурный кабинет;
- вымыть и осушить руки (с использованием мыла или антисептика);
- сделать соответствующую запись о результатах выполнения в медицинскую документацию.
Таблица 8
12.4.6.2. Алгоритм ухода за сосудистым катетером (центральным) -промывание катетера
Подготовка к процедуре:
- убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата. В случае отсутствия такового уточнить дальнейшие действия у врача;
- вымыть и осушить руки (с использованием мыла или антисептика);
- подготовить и доставить в палату манипуляционный столик с необходимым оснащением;
- предложить пациенту занять или помочь ему занять удобное положение; лёжа на спине, без подушек, голову отвернуть в противоположную катетеру сторону;
- освободить от одежды место установки катетера;
- набрать в шприц объем 2 см 5,0 мл физиологического раствора;
- надеть нестерильные перчатки.
Выполнение процедуры:
- попросить пациента сделать вдох и задержать дыхание;
- снять заглушку и положить её на стерильную салфетку, находящуюся в стерильном лотке;
- соединить шприц с катетером, (пациент может дышать) и ввести раствор. До введения раствора убедиться, что катетер находится в сосуде: легко потянуть поршень на себя (появилась кровь), ввести содержимое шприца. При затруднении прохождения раствора при нажатии на поршень организовать вызов врача;
- обработать заглушку и конец катетера кожным антисептиком, попросить пациента сделать вдох-выдох, задержать дыхание и закрыть заглушкой катетер. Пациент может дышать;
- убедиться, что катетер закреплён.
Завершение процедуры:
- снять использованные перчатки и положить в непромокаемый пакет/ контейнер;
- доставить использованный материал в процедурный кабинет;
- вымыть и высушить руки (с использованием мыла или антисептика);
- сделать соответствующую запись о результатах выполнения в медицинскую документацию.
Промывание катетера производится два раза в сутки (утро и вечер) и после каждого введения лекарственного средства в катетер.
12.4.6.3. Дополнительные сведения об особенностях выполнения методики
При оказании процедуры с катетером, находящимся в периферической вене, пациент может сидеть или лежать на спине. Рука, в вене которой находится катетер, расположена вдоль туловища: если катетер расположен в вене предплечья - ладонью вверх, если в венах кисти - ладонью вниз. Снятие заглушки не связано с фазой дыхания.
При оказании процедуры с катетером, находящимся в бедренной вене, ножной конец кровати опущен на 25°. Снятие заглушки не связано с фазой дыхания.
Тестовые задания:
1. Преимущества инъекционного метода введения лекарственных средств:
a. Обеспечивается быстрота поступления лекарственных веществ в кровь.
b. Точность дозировки.
c. Возможность поддерживать необходимую концентрацию лекарственных средств в крови.
d. Лекарственные средства не подвергаются разрушению пищеварительными ферментами.
e. Отсутствуют побочные эффекты от введения лекарств.
2. Наиболее удобные места для подкожных инъекций:
a. Наружная поверхность плеча.
b. Передненаружная поверхность бедра.
c. Подлопаточная область.
d. Переднебоковая поверхность живота.
e. Верхненаружный квадрант ягодицы.
3. Возможные осложнения подкожных инъекций:
a. Развитие абсцесса, флегмоны.
b. Раздражение подкожной жировой клетчатки, некроз тканей.
c. Образование инфильтратов.
d. Воздушная эмболия.
e. Жировая эмболия.
f. Липодистрофия.
4. Колигество лекарственного препарата, однократно вводимого внутримышегно, не должно превышать:
а. 20 мл.
d. 3 мл.
5. В каких слугаях используют внутрикожные инъекции:
a. Введение малых доз лекарственных веществ (до 1 мл).
b. Постановка туберкулиновой пробы Манту.
c. Инфильтрационная анестезия кожи.
d. Постановка аллергических проб.
6. Наиболее удобные места для внутримышегных инъекций:
a. Трёхглавая мышца плеча.
b. Подлопаточная область.
c. Верхненаружный квадрант ягодицы.
d. Передненаружная поверхность бедра.
7. Возможные осложнения внутримышегных инъекций:
a. Разрыв мышцы.
b. Развитие абсцесса, флегмоны.
c. Образование инфильтратов.
d. Повреждения нервных стволов с развитием парезов, параличей.
e. Повреждение внутренних органов.
f. Образование свища.
8. Энтеральный путь введения лекарственных средств - это:
a. Пероральное введение.
b. Инъекции.
c. Распыление аэрозолей.
d. Сублингвальное введение.
e. Ректальное введение.
9. Парентеральный путь введения лекарственных средств - это:
a. Пероральное введение.
b. Инъекции.
c. Распыление аэрозолей.
d. Сублингвальное введение.
e. Ректальное введение.
| Назад | Оглавление | Далее |