Медицинская реабилитация
Клинические рекомендации по лечению острой осложненной и неосложненной травмы позвоночника у взрослых
Клинические рекомендации обсуждены и утверждены на заседании
Правления Ассоциации нейрохирургов России 20.09.2013 г - г. Нижний Новгород, на основании Устава АНР, утвержденного 17.06.1995 г., Свидетельство о регистрации № 0012010657 от 09.03.2011.
Авторский коллектив:
Крылов В.В.1,2, Гринь А.А.1,2, Луцик А.А.3, Парфенов В.Е.4, Дулаев А.К.4,
Мануковский В.А.4, Коновалов Н.А.5, Перльмуттер О.А.6, Сафин Ш.М.7,
Манащук В.И.8, Рерих В.В.9
1 - ГБУЗ «Научно-исследовательский институт скорой медицинской помощи им. Н.В. Склифосовского», г. Москва; - ГБОУ ВПО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Минздрава России, - ГБОУ ДПО «Новокузнецкий государственный институт усовершенствования врачей» Минздрава России; 4 - ГБУ «Санкт-Петербургский научноисследовательский институт скорой помощи имени М.И. Джанелидзе», г. Санкт-Петербург; 5 - ФГБУ «Научно-исследовательский институт нейрохирургии имени академика Н.Н. Бурденко» РАМН; 6 -ФГБУ «Нижегородский научно-исследовательский институт травматологии и ортопедии» Минздрава России; - Республиканский нейрохирургический центр, г.Уфа; - ФГБУ «Федеральный центр нейрохирургии» Минздрава России, г. Тюмень; 9 - ФГБУ «Новосибирский научно-исследовательский институт травматологии и ортопедии им. Я.Л. Цивьяна» Минздрава России.
Введение
Доля травмы позвоночника составляет 3-5% в структуре закрытой травмы и 5,5%-17,8% - среди повреждений опорно-двигательного аппарата. Пациенты с острой позвоночно-спинномозговой травмой (ПСМТ) составляют 2-3% от всех больных, госпитализируемых в нейрохирургические отделения. У 40-60% пациентов ПСМТ сочетается с повреждениями других органов и тканей.
1. Классификации повреждений позвоночника, спинного мозга и других нервно-сосудистых образований позвоночного канала
Различают три вида повреждений: 1) неосложненную травму позвоночника (без повреждения нервно-сосудистых образований позвоночного канала); 2) спинномозговую травму (без повреждения позвоночника), 3) позвоночно-спинномозговую травму (сочетание повреждений структур позвоночного столба и нервно-сосудистых образований позвоночного канала). Приводимая ниже классификация объединяет все виды травмы позвоночника и спинного мозга, за исключением огнестрельных повреждений.
Классификация позвоночно-спинномозговой травмы
по виду травмы
1. Изолированная ПСМТ
2. Сочетанная ПСМТ
3. Комбинированная ПСМТ
по срокам
1. Острейший период (первые 8 часов)
2. Острый период (от 8 часов до 3-х суток)
3. Ранний период (от 3 суток до 4 недель)
4. Промежуточный период (от 1 до 3 месяцев)
5. Поздний период (более 3 месяцев)
по степени нарушения целостности покровов
1. Закрытая
2. Открытая
3. Проникающая
по характеру повреждения позвоночника
1. Стабильная
2. Нестабильная
повреждения позвоночного столба - по механизму травмы
1. Компрессионные (тип А)
2. Дистракционные (тип В)
3. Ротационные (тип С)
4. Колото-резанные (тип К)
5. Огнестрельные и минно-взрывные (О)
по виду повреждения позвоночника
1. Ушиб позвоночника
2. Переломы позвонков
3. Вывихи позвонков
4. Самовправившийся вывих позвонка
5. Переломо-вывихи позвонков
6. Спондилоптоз
7. Частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента
8. Разрыв межпозвонкового диска
по наличию повреждения нервно-сосудистых образований позвоночного канала
1. Неосложненная (без повреждения спинного мозга и спинномозговых нервов)
2. Осложненная (с повреждением спинного мозга и\или спинномозговых нервов)
по видам повреждения невральных структур
1. Сотрясение спинного мозга
2. Ушиб спинного мозга и\или корешков спинномозговых нервов
3. Сдавление спинного мозга и\или корешков спинномозговых нервов
4. Частичный перерыв спинного мозга и\или спинномозговых нервов
5. Полный анатомический перерыв спинного мозга и\или спинномозговых нервов
по характеру компримирующего субстрата
1. Субдуральная гематома
2. Эпидуральная гематома
3. Внутримозговая гематома
4. Кости или костные отломки
5. Травматическая грыжа диска
6. Инородное тело
по локализации
1. Повреждения шейного отдела позвоночника
2. Повреждения грудного отдела позвоночника
3. Повреждения поясничного отдела позвоночника
4. Повреждения крестцового отдела позвоночника
5. Множественные повреждения позвоночника
6. Многоуровневые повреждения позвоночника
7. Множественные многоуровневые повреждения позвоночного столба
Для определения лечебной тактики большое значение имеет не столько оценка функционального состояния спинного мозга, сколько нозологический диагноз. Одни виды травмы спинного мозга лечат консервативно, другие (сдавление мозга, его магистральных сосудов и корешков) - хирургически.
Как правило, вид повреждения спинного мозга можно определить лишь ретроспективно из-за наличия спинального шока в остром периоде. Сдавление спинного мозга, его магистральных сосудов и корешков спинномозговых нервов подразделяется на острое, раннее и позднее.
Острое сдавление возникает в момент травмы внедрившимися в позвоночный канал костными фрагментами, травматической грыжей диска, поврежденной желтой связкой, структурами смещенных позвонков при вывихах и переломо-вывихах, инородными телами (фрагмент ножа, пуля и т.д.).
Раннее сдавление, наступающее в ближайшие 10 дней после травмы, может быть обусловлено эпидуральной или внутримозговой гематомой, прогрессирующим неуправляемым отеком мозга, вторичным смещением или усугублением смещения позвонков, костных или хрящевых фрагментов, субдуральной гидромой.
Позднее сдавление формируется через несколько недель, месяцев или даже лет после травмы вследствие присоединения костно-хрящевых разрастаний или рубцово-спаечного процесса в позвоночном канале, формирования напряженной кисты.
Повреждения двух и более смежных позвонков и\или межпозвонковых дисков относят к множественным повреждениям позвоночного столба. Повреждения двух и более не смежных позвонков и\или межпозвонковых дисков - к многоуровневым повреждениям позвоночного столба. Множественные переломы позвонков на одном уровне могут сочетаться с множественными повреждениями - на другом. Такую травму называют множественными многоуровневыми повреждениями позвоночного столба. Это деление важно для практической работы. Повреждения двух или трех соседних позвонков изменяют объем хирургического вмешательства в зоне повреждения, могут влиять на способы фиксации и вариант доступа. Повреждения позвонков на разных уровнях даже в пределах одного отдела позвоночного столба требуют совершенно других подходов лечения.
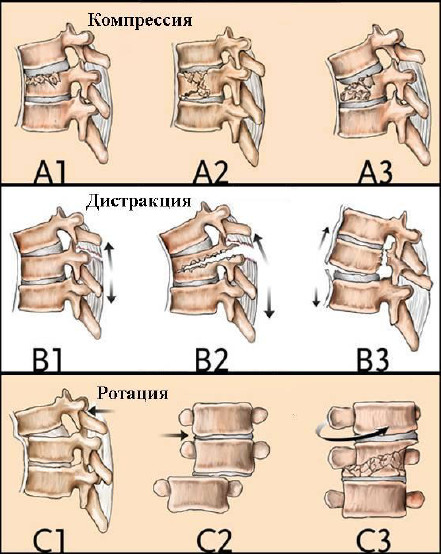
Классификация повреждений грудного и поясничного отделов позвоночника основывается на патоморфологических критериях и механизме травмы (F. Magerl, et al, 1994). Выделяют три типа повреждений - А, В и С. В каждый тип входят три подтипа, каждый из которых содержит три подгруппы повреждений с особенностями повреждения позвонков. Степень тяжести повреждений позвоночника возрастает, как от типа "А" к типу "С", так и внутри каждого типа и подгруппы. Типы повреждений зависят от основных механизмов травм, воздействующих на позвоночник: компрессии, дистракции (разрыв передних или задних отделов сегмента позвоночника при рычаговом упоре на противоположную часть позвонков) и осевого скручивания.
Повреждения типа "А" бывают при компрессионном механизме травмы, когда возникают стабильные компрессионные клиновидные переломы (А1), стабильные и нестабильные оскольчатые переломы (А2) и нестабильные взрывные (А3) переломы тел позвонков.
Повреждения типа "В" формируются при сочетании компрессии с насильственной дистракцией (разрывом) передних или задних отделов позвоночного сегмента; возникают сгибательные или разги-бательные переломо-вывихи, которые могут сопровождаться сдавлением спинного мозга.
Повреждения типа "С" возникают при сочетании насильственного скручивания (ротации) с компрессией и дистракцией элементов позвонка. Эти самые тяжелые повреждения позвоночника сопровождаются разрушением всех трех столбов позвоночника и разной степенью (от С1 до С3) деформации позвоночного канала (приложение 1).
Эта классификация, в известной мере, может быть применена и для повреждений шейного отдела позвоночника на субаксиальном уровне. Повреждения С1 и С2 позвонков необходимо клссифициро-вать отдельно. Так, повреждения зубовидного отростка С2 позвонка подразделяют на три типа (по Anderson and D’Alonzo, 1974) (рис. 2 в Приложении №3). Переломы 1-ого типа не требуют хирургического лечения. Переломы 2 и третьего типов, как правило, лечат хирургическим способом. Существуют переломовывихи С2 позвонка (перелом «Палача»), когда с двух сторон ломается дужка С2 позвонка и происходит разрыв диска С2-3 с той или иной дислокацией тела С2 позвонка кпереди. Такой перелом требует хирургического лечения. Варианты переломов и вывихов С1 позвонка представлены на рис. 1 и рис.3 Приложения №3.
Мы дополнили классификацию F. Magerl, et al, 1994 еще двумя типами повреждений позвоночного столба: колото-резаными повреждениями (тип К) и огнестрельными и минно-взрывными (тип О). В мирное время частота огнестрельных и колото-резанных повреждений (ножами, заточками, арбалетами и другими более редкими орудиями, ранения из боевого и так называемого нелетального оружия («Оса», «Макарыч» и т.д) составляет от 5 до 8% среди всех больных с ПСМТ.
Для определения стабильности повреждений используют классификацию F. Denis (1983), основанную на понятии о трех механических столбах. Передний опорный столб включает в себя переднюю продольную связку; передние 2/3 тела позвонка, фиброзного кольца и диска. Средний опорный столб состоит из задней трети тела позвонка, фиброзного кольца, диска и задней продольной связки. Задний опорный столб составляют ножки, дужки, суставные и поперечные отростки, остистый отросток, над-, межостистая, желтая связки и капсулы межпозвоночных суставов. При повреждении среднего столба или двух-трех столбов позвоночника повреждение считается нестабильным и требует обязательной стабилизации.
С учетом классификаций F. Magerl и F. Denis, а так же, принимая во внимание:
а) число поврежденных столбов; б) степень смещения позвонков друг относительно друга; в) поражение передних отделов позвоночника и степень угловой деформации; в) снижение высоты тела позвонка более 50% (в позднем периоде имеется высокий уровень риска развития неврологических расстройств); г) сдавление позвоночного канала (при сужении более 15-25% - показана декомпрессия); P. Mayer, et al, 1996 определили алгоритм хирургической тактики при переломах позвонков и повреждении спинного мозга (табл. 1):
Таблица № 1
Степень повреждения позвоночника
| Ранг повреждения позвоночника | Количество поврежденных столбов | Смещение позвонков | Угловая деформация позвоночного столба |
|---|---|---|---|
| 1 | 1 столб | нет | нет |
| 2 | 2 столба | менее 25 % |
|
| 3 | 3 столба | более 25 % |
|
Если нет ни одного параметра 3 ранга, но есть хотя бы один 2 ранга - то при таких повреждениях позвоночного столба требуется его стабилизация и, в ряде случаев, декомпрессия спинного мозга.
Если при повреждениях позвоночника нет ни одного критерия 2 или 3 рангов, то показано консервативное лечение.
2. Диагностика позвоночно-спинномозговой травмы
2.1 Диагностика позвоночно-спинномозговой травмы
Любого больного, поступающего с травмой в отделение реанимации следует расценивать и лечить, как пострадавшего с повреждением позвоночника до тех пор, пока не будет доказано отсутствие травмы позвоночника на всех уровнях.
Диагностический алгоритм включает следующие этапы:
а) опрос пострадавшего или свидетеля происшествия;
б) осмотр и пальпация больного;
в) определение неврологического статуса пациента;
г) инструментальные методы исследования (спондилография, поясничная пункция с ликвородинамическими пробами, КТ (и/или МРТ), миелография, КТ-миелография, вертебральная ангиография).
Для осуществления полноценной диагностики стационар должен быть оснащен круглосуточно работающим спиральным компьютерным томографом, высокопольным магнитно-резонансным томографом.
2.1.1 Сбор анамнеза
При сборе анамнеза необходимо выяснить механизм и время травмы, локализацию боли, двигательных и чувствительных расстройств и время их появления.
2.1.2 Осмотр и пальпация
Осмотр позволяет выявить локализацию следов травмы, видимых деформаций, определить уровень обязательного рентгенологического обследования для исключения сочетанных повреждений. Пальпацию позвоночника следует проводить очень осторожно, чтоб не нанести пострадавшему дополнительную травму. Врач должен производить пальпацию и осмотр всего больного, а не только «профильных органов», что позволит свести к минимуму диагностические ошибки. При тяжелой сочетанной травме, при повреждениях шейного отдела спинного мозга обследование больных необходимо проводить одновременно с лечением в реанимационном отделении.
2.1.3. Неврологическое обследование
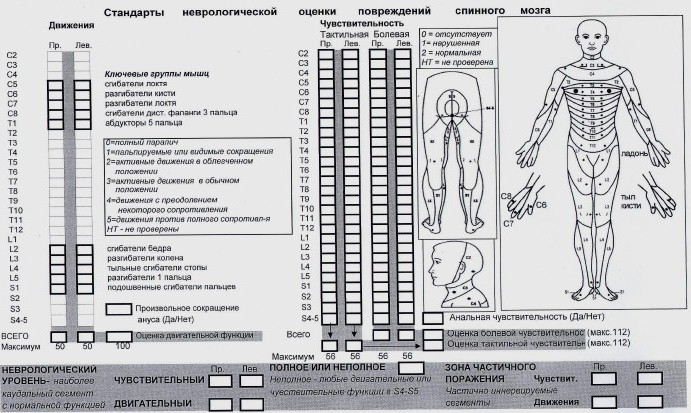
При оценке неврологического статуса у спинальных больных целесообразно использовать шкалу ASIA (ASIA\ISCSCI - American Spine Injury Assosiation\ International Standards for Neurological and Functional Classification of Spinal Cord Injury -международный стандарт неврологической и функциональной классификации повреждений спинного мозга), имеющую цифровое выражение для оценки неврологических нарушений (опция). В качестве критериев состояния спинного мозга использованы мышечная сила, тактильная и болевая чувствительность, рефлекторная активность в аногенитальной зоне. Двигательные функции оценивают проверкой силы 10 контрольных групп мышц, соотнесенных с сегментами спинного мозга. Выбрано 5 сегментов для верхних (С5-Т1) и 5 сегментов для нижних (L2-Si) конечностей (см. приложение 2 - карта осмотра).
Мышечную силу оценивают следующим образом: 0 - плегия, 1 - пальпируемые или видимые сокращения отдельных мышечных групп, 2 - активные движения в облегченном положении, 3 - активные движения в обычном положении (преодоление гравитационной тяги), 4 - активные движения с преодолением некоторого сопротивления, 5 - активные движения против полного сопротивления.
Силу мышц оценивают с 2 сторон и баллы, набранные в каждом сегменте, суммируют. Результаты вносят в карту осмотра. Если силу мышц по каким-то причинам проверить не удается (например, конечность в гипсе), то ставят значок НТ - не тестирована. Максимальная сумма баллов для 10 сегментов каждой стороны равна 50.
В карте осмотра отмечают наличие или отсутствие произвольного сокращения наружного анального сфинктера, которое проверяют пальцевым исследованием прямой кишки. Даже при отсутствии активных движений в конечностях, но при наличии произвольного сокращения сфинктера, поражение спинного мозга считается неполным.
Чувствительность проверяют в 28 сегментах с 2 сторон. Для определения чувствительности во всем сегменте достаточно проверить её в одной контрольной точке, привязанной к четкому анатомическому ориентиру. С2 - затылочный бугор, С3 - надключичная ямка, С4 - вершина акромиальноключичного сустава, С5 - латеральная сторона локтевой ямки, С6 - большой палец, С7 - средний палец, С8 - мизинец, Т1 - медиальная сторона локтевой ямки, Т2 - вершина подмышечной впадины, Т3 -третий межреберный промежуток, Т4 - уровень сосков, Т6-Т9 - соответствующие межреберные промежутки, Т10 - уровень пупка, Т11 - одиннадцатый межреберный промежуток, Т12 - паховая складка, L1 - половина расстояния между Т12 и L2, L2 - середина передней поверхности бедра, L3 - медиальный мыщелок бедра, L4 - медиальная лодыжка, L5 - тыльная поверхность стопы на уровне третьего плюснефалангового сустава, S1 - латеральная поверхность пятки, S2 - подколенная ямка по средней линии, S3 - седалищный бугор, S4-5 - перианальная зона.
Чувствительность оценивают по следующей шкале: 0 - отсутствие чувствительности, 1 - нарушенная чувствительность, 2- нормальная чувствительность. Если чувствительность не проверялась, то в соответствующей ячейке карты осмотра проставляют НТ.
Невозможность отличить острый укол иглой от тупого прикосновения оценивают как отсутствие болевой чувствительности. Тактильную чувствительность определяют касанием ваткой или волосками Фрея.
Результаты исследования вносят в карту. При проверке чувствительности в 28 сегментах с 2 сторон максимальное число баллов 56. Дополнительно определяют анальную чувствительность для определения степени повреждения - полное или нет.
При оценке чувствительности предполагается определение положения конечностей и ощущения глубокого давления, которые оценивают как отсутствующие, нарушенные и нормальные. Для оценки мышечно-суставного чувства предлагают тестировать пассивные движения в указательных пальцах кистей и больших пальцах стоп. Эти данные не вносят в карту, но дают дополнительную информацию о степени повреждения.
По степени повреждения спинного мозга всех больных разделяют на 5 типов: Тип А - полное повреждение: ни двигательные, ни чувствительные функции не выявляются. В S4-S5 сегментах отсутствуют признаки анальной чувствительности. Тип В - неполное повреждение: двигательные функции отсутствуют ниже уровня повреждения, но сохранены элементы чувствительности в сегментах S4-S5. Тип С - неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила менее 3 баллов. Тип D - неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила равна 3 баллам и более. Тип Е - норма: двигательные и чувствительные функции не нарушены.
В классификации используют следующие определения.
Тетраплегия - полная потеря функций (Тетрапарез - частичное нарушение функций) рук, ног, туловища, тазовых органов, возникшие в результате повреждения сегментов спинного мозга на шейном уровне.
Параплегия – полная потеря функций (Парапарез – частичное нарушение функций) туловища, ног, тазовых органов, возникшие в результате повреждения грудных, поясничных или крестцовых сегментов спинного мозга, конуса или корешков конского хвоста.
Представленная классификация позволяет снизить субъективность оценки неврологического статуса и делает результаты осмотра более достоверными. Контрольные группы мышц и точки проверки чувствительности выбраны так, что осмотр может быть проведен в положении больного на спине. Удается получить цифровую характеристику двигательных и чувствительных нарушений и четко определить уровень и степень поражения спинного мозга, что является принципиальным для определения тактики лечения и оценки эффективности лечения в динамике.
Повреждение спинного мозга может быть полным (анатомическим или функциональным за счет спинального шока) и неполным (сотрясение и ушиб спинного мозга). Сотрясение спинного мозга проявляется легкими неврологическими расстройствами, как правило, регрессирующими в течение первых 3-7 суток и не сопровождающимися морфологическими изменениями спинного мозга и его корешков. Ушиб спинного мозга - это его повреждение, возникающее в момент травмы и сопровождающееся полным или частичным анатомическим разрушением его вещества с кровоизлияниями, участками ишемии, некроза и регионарным отеком. Проявляется неврологическими расстройствами, длящимися более 7 суток. Спинальный шок: отсутствие функции спинного мозга в зоне травмы в течение 3-30 дней в результате его отека, ушиба и, возможно, запредельного защитного торможения деятельности нервных клеток. Поддерживается микро- и макротравматизацией спинного мозга при нефиксированных нестабильных переломах позвоночника и\или при продолжающейся его компрессии.
Неполные повреждения спинного мозга подразделяют на следующие клинические синдромы: центромедуллярный синдром - повреждение встречается только в шейном отделе, характеризуется сохранением чувствительности в крестцовых сегментах и преобладанием слабости в верхних конечностях над нижними; переднемедуллярный синдром - нарушение двигательных функций, болевой и температурной чувствительности при сохранении проприоцептивной чувствительности; синдром Броун-Секара - нарушение двигательных функций и проприоцептивной чувствительности на стороне повреждения и потеря болевой и температурной чувствительности на противоположной (половинное повреждение спинного мозга, более характерное для ножевых ранений и опухолей); синдром поражения конуса и конского хвоста - вялый паралич ног и арефлекторные мочевой пузырь и сфинктер прямой кишки.
2.2. Инструментальные методы диагностики ПСМТв остром периоде
Главная задача врача - отличить сдавление спинного мозга, его магистральных сосудов и корешков от других видов повреждений, которые лечат консервативно. Поэтому у каждого больного с ПСМТ нужно подозревать сдавление мозга до тех пор, пока оно не будет исключено энергичными целенаправленными диагностическими мероприятиями.
До операции необходимо получить максимально точную информацию не только об уровне и характере повреждения спинного мозга, но и о виде повреждения позвонков. Это можно достичь только при комплексном обследовании больного, при котором устанавливают:
I. Уровень повреждения позвоночника и спинного мозга.
II. Характер повреждения позвонка (позвонков):
а) количество поврежденных позвонков;
б) наличие и степень повреждения тела позвонка;
в) переломы дужек, суставных и\или поперечных отростков, локализацию смещенных отломков;
г) вид перелома (стабильный или нестабильный);
д) повреждение диска (дисков) и направление его (их) смещения;
е) наличие гематом в позвоночном канале, характер изменений в спинном мозге и его корешках.
III. Состояние позвоночного столба:
а) степень и вид деформации позвоночного столба (кифотическая, сколиотическая);
б) наличие и характер вывиха (двусторонний, односторонний, сцепившийся, «верховой» и т.д.);
в) наличие ротационного, поперечного или аксиального смещения позвоночного столба.
г) состояние связочного аппарата;
На основании полученных данных определяют:
1. Показания к оперативному или консервативному лечению.
2. Срок операции в зависимости от состояния больного и очередность хирургического вмешательства (при сочетанной спинальной травме);
3. Объем операции, ее стратегию и тактику (одно- или двухэтапное лечение, содержание каждого из этапов, сроки выполнения этапных операций; наиболее удобный для данного повреждения доступ, обеспечивающий наименьшую травматичность вмешательства и обеспечивающий его максимальную радикальность).
Решить эти задачи с помощью только клинического или неврологического осмотра больного, даже по отработанному алгоритму, невозможно, т.к. спинальный шок, а также медленное нарастание сдавления спинного мозга гематомой или его нарастающий отек препятствуют выявлению истинной картины повреждения. Для ответа на поставленные вопросы (кроме клинического осмотра) необходимо использовать весь имеющийся в распоряжении врача современный инструментальный диагностический комплекс.
Диагностический алгоритм комплекса инструментальных исследований в остром периоде позвоночно-спинномозговой травмы выполняют в следующей последовательности:
a) Спондилограммы в переднезадней и боковой проекциях для грудного и поясничного отделов и дополнительно через рот - для шейного отдела.
b) Спондилограммы в специальных укладках (косой проекции для исследования дугоотростча-тых суставов и межпозвонковых отверстий).
c) СКТ (стандарт).
d) Поясничная пункция с ликвородинамическими пробами.
e) Миелография восходящая или нисходящая.
f) КТ-миелография.
g) МРТ (опция).
h) Соматосенсорные вызванные потенциалы.
i) Вертебральная ангиография (при повреждении шейного отдела позвоночника).
Решение диагностических задач в ряде случаев не требует всего перечисленного комплекса инструментальных исследований. Наиболее оптимальным является выполнение СКТ и МРТ, которые позволяют у 95-98% больных установить правильный диагноз. В отделениях реанимации рентгенография позвоночника у 80-90% больных неинформативна, поэтому целесообразно производить сразу спиральную КТ всех отделов позвоночника, а больным с подозрением на сочетанную травму - СКТ всего пациента.
2.2.1. Рентгенологическая диагностика повреждения позвоночника
Спондилография является доступным и обязательным методом исследования в диагностике повреждений позвоночника при отсутствии возможности выполнения СКТ.
Рентгенография позволяет выявить изменения оси позвоночника, нарушение контуров и деформацию тел и других элементов позвонков, смещение и вывихи позвонков, патологию краниовертебрального перехода и С2 позвонка, и в некоторых случаях, изменение тени паравертебральных мягких тканей. На обычных рентгенограммах возможно измерение размеров между различными костными структурами позвоночника, что дает представление о характере травмы.
Рентгенография позвоночника в ряде случаев не в состоянии выявить все необходимые сведения о компрессии спинного мозга, переломе позвонка или его дужки и, как правило, не дает полного представления об объеме повреждения и характеристики перелома, и не позволяет выбрать оптимальную тактику лечения. Поэтому во всех случаях травмы позвоночника (при имеющихся клинических данных повреждения спинного мозга или его корешков, при выраженном болевом синдроме) даже при отсутствии признаков повреждения позвонков на спондилограммах, показано проведение КТ (стандарт) или МРТ (опция) исследования. При КТ исследовании (без дополнительных сложных укладок) удается полностью выявить объем и характер костной травмы, причем время обследования занимает несколько минут.
Рентгенографию шейного отдела позвоночника можно не выполнять пациентам в ясном сознании, без интоксикации, у кого нет болей в шее, напряжения паравертебральных мышц и нет сочетанной травмы (стандарт). Иммобилизацию шейного отдела позвоночника у пациентов в ясном сознании с болью в шее или с напряжением шейных мышц, при норме по данным рентгенографии и КТ, можно прекратить при а) отсутствии патологии на функциональных рентгенограммах или б) отсутствии повреждений на МРТ, которая получена в пределах 48 часов после травмы (опция).
Иммобилизацию шейного отдела позвоночника у пациентов в бессознательном состоянии и без повреждений позвоночника по данным рентгенографии и КТ можно прекратить а) после выполнения адекватных функциональных рентгенограмм под ЭОПом, или б) отсутствии патологии при МРТ, которая получена в пределах 48 часов после травмы, или в) по усмотрению лечащего врача (опция).
2.2.2. Миелография
Миелография является дополнительным методом исследования, позволяющим определить нарушение проходимости субарахноидального пространства, выявить уровень деформации позвоночного канала, сдавления спинного мозга, наличие разрывов твердой мозговой оболочки. Показанием для миелографии служит наличие неврологической симптоматики при отсутствии рентгенологических и КТ данных о повреждении костных структур позвоночника и при невозможности произвести МРТ. Для определения нижней границы блока субарахноидального пространства производят восходящую миелографию (вводят раствор омнипака с концентрацией 300мг/мл в промежутке L4.5 или L5-S1 позвонков) с наклоном головного конца рентгеновского стола вниз. Для определения верхней границы блока производят нисходящую миелографию (введение контрастного вещества в большую или боковую затылочные цистерны) с подъемом головного конца рентгеновского стола. При травме шейного отдела позвоночника на уровнях С3-7 нисходящую миелографию необходимо делать путем пункции боковой цистерны, т.к. поворачивать пациента, а тем более наклонять ему голову нельзя. При травме С1-2 позвонков проведение миелографии нецелесообразно, т.к. субарахноидальное пространство на этом уровне достаточно большое и даже при значительном смещении позвонков С1, С2 или их фрагментов блока может не быть.
2.2.3 КТ в диагностике травмы позвоночника
Спиральная компьютерная томография (стандарт) и КТ-миелография (рекомендация) являются методом выбора при диагностике позвоночно-спинномозговой травмы. Пациентам с сочетанной травмой показана спиральная КТ всех отделов позвоночника (опция). КТ позволяет с большей, чем спондилография, точностью характеризовать перелом: установить его уровень, количество поврежденных позвонков, выявить переломы дужек, суставных отростков, различных частей тел позвонков, определить протяженность линий переломов и диастаз между костными фрагментами сломанных позвонков. Очень важным является возможность увидеть сместившиеся костные отломки в просвет позвоночного канала, которые на рентгенограммах могут быть не видны, будучи скрытыми дужками позвонков.
При КТ-миелографии удается выявить локализацию и протяженность компрессии спинного мозга, проходимость субдурального пространства, размеры спинного мозга и позвоночного канала.
В тех случаях, когда имеются сомнения в трактовке проведенных исследований, когда клиническая картина не укладывается в имеющуюся рентгенологическую и КТ картину, при необходимости визуализировать спинной мозг целесообразно проведение МРТ исследования.
2.2.4 МРТ в диагностике спинальной травмы
МРТ позволяет видеть мягкотканные структуры позвоночника: связки, межпозвонковые диски, оболочки спинного мозга и сам спинной мозг с имеющимися в нем изменениями (ишемия, отек, кровоизлияние, киста, экстра- и интрадуральные кровоизлияния), а также изменения в телах позвонков.
В диагностике посттравматических грыж дисков МРТ занимает ведущее место. При наличии у пациента компрессионной радикулярной или миелорадикулярной симптоматики, при отсутствии на рентгеновских снимках костной патологии на МР-томограммах может выявиться посттравматическая грыжа диска.
У некоторых больных после травмы позвоночника в остром периоде рентгенологических признаков повреждения позвонков не выявляется. А через 3-6-8 месяцев внезапно или после незначительной физической нагрузки в спине, в месте прежней травмы возникает резкая боль и при рентгенографии позвоночника выявляется компрессионный перелом позвонка (болезнь Вернея-Кюммеля, посттравматический спондилит). Объясняется это тем, что в момент травмы происходит кровоизлияние в тело позвонка, нарушается его кровоснабжение и возникает асептическое воспаление, переходящее в асептический некроз костных балок, в результате чего позвонок через несколько месяцев под действием осевой нагрузки «проседает». МРТ позволяет видеть эти кровоизлияния в тела позвонков (ушиб позвонка) в остром периоде спинальной травмы. Диагностика таких внутрипозвонковых кровоизлияний важна не только для прогноза травмы и определения объема операции или сроков консервативного лечения, но и для выработки тактики ранней реабилитации больных.
2.2.5.Электрофизиологическая диагностика
Регистрация соматосенсорных вызванных потенциалов и определение Вызванного моторного ответа (ВМО) при транскраниальной магнитной стимуляции в остром и подостром периодах спинальной травмы при частичном повреждении спинного мозга может помочь определить уровень повреждения и свидетельствовать о сохранности проводниковой функции спинного мозга при клинической картине его функционального перерыва. Но при отсутствии проведения сигнала по проводящим путям спинного мозга мы не можем точно сказать: имеется ли в это время анатомический перерыв спинного мозга или только функциональный.
3. Лечение больных с острой позвоночно-спинномозговой травмой
3.1. Оказание первой медицинской помощи больным с подозрением на травму позвоночника на догоспитальном этапе
1. Для оказания квалифицированной помощи на догоспитальном этапе пострадавшим с подозрением на травму позвоночника необходимо каждой бригаде «скорой медицинской помощи» (СМП) иметь жесткий головодержатель, метилпреднизолон и жесткие или вакуумные носилки (опция).
2. Любой пациент с подозрением на травму позвоночника, в том числе больные в бессознательном состоянии, после дорожно-транспортного происшествия, падения с высоты, избиения, ныряния на мелководье должен быть иммобилизирован на месте обнаружения и во время транспортировки (опция). Наиболее эффективной считается комбинация жесткого головодержателя и жесткого щита под спиной с пристегиванием пациента ремнями. Возможна комбинация жесткого головодержателя и вакуумных носилок (опция). Пациент считается с поврежденным позвоночником, пока не будет доказано обратное.
3. На месте происшествия, перед началом транспортировки пациента в машину и далее в стационар необходимо фиксировать голову жестким головодержателем всем пострадавшим в ДТП, после падения с высоты, ныряльщикам и после избиений. В случае выявления грубых неврологических нарушений показано болюсное введение 30мг\кг метилпреднизолона в вену с последующим его введением (уже в стационаре) в течение 23 часов в дозировке 5,4 мг\кг\час. В первые минуты и часы после травмы спинного мозга метилпреднизолон стабилизирует клеточные мембраны, уменьшает степень вторичного повреждения, отек и воспаление нервных структур. Начало лечения метилпреднизолоном в течение первых 8 часов после повреждения спинного мозга рекомендуется как опция, но с учетом большой вероятности побочных эффектов.
4. При подозрении на травму грудного или поясничного отделов позвоночника необходимо транспортировать больного на жестких носилках. Перекладывание таких пострадавших должны осуществлять 3-4 человека с подкладыванием рук под все отделы позвоночника и без рывков.
5. Необходима осторожная и быстрая транспортировка пациента с ПСМТ в ближайший многопрофильный стационар, обладающий возможностями круглосуточно принимать и лечить пострадавших с тяжелой сочетанной травмой, имеющий нейрохирургическое или спинальное (вертеброло-гическое) отделение, возможности оказания высокотехнологичной нейрохирургической помощи, а также специалистов, сертифицированных по современным технологиям в спинальной хирургии.
6. Замену жесткого головодержателя бригады СМП на головодержатель из стационара производят в стационаре после перекладывания больного на каталку в приемном отделении или койку - в реанимации.
3.2. Госпитальный этап
3.2.1. Лечение больных с острой позвоночно-спинномозговой травмой
Для лечения больных с позвоночно-спинномозговой травмой стационар должен быть оснащен следующим оборудованием: операционной с многофункциональным и рентген прозрачным столом, электронно-оптическим преобразователем (ЭОПом), желательно с функцией 3 D-моделирования позвоночного столба, набором микрохирургического инструментария, высокооборотными дрелями, набором кусачек “Kerrison” и конхотомами, микроскопом или бинокулярными лупами, наборами для фиксации шейного отдела позвоночника (пластинами) и ламинарными скобами, гало-аппаратами, транспедикулярными фиксаторами и передними пластинами для грудного и поясничного отделов позвоночника.
Основные задачи хирургического лечения больных с позвоночно-спинномозговой травмой:
1) ранняя полноценная декомпрессия спинного мозга и других нервно-сосудистых образований позвоночного канала;
2) восстановление оси позвоночника в 3-х плоскостях;
3) фиксация и стабилизация позвоночного столба с целью ранней иммобилизации больного, ускорения образования костной мозоли, профилактики развития поздней деформации, предотвращения нарастания неврологической симптоматики и профилактики развития болевого синдрома.
3.2.2. Показания и противопоказания к хирургическому лечению больных с позвоночноспинномозговой травмой
З.2.2.1. Показания к экстренному хирургическому лечению:
a) Появление и (или) нарастание неврологической спинальной симптоматики, что характерно для тех видов раннего сдавления, которые не сопровождаются спинальным шоком.
b) Деформация позвоночного канала рентгенпозитивными (костными отломками, структурами вывихнутых позвонков или вследствие выраженной угловой деформации: свыше 11° - в шейном, 40° - в грудном и 25°- в поясничном отделах позвоночника) или рентгеннегативными (гематомой, травматической грыжей диска, поврежденной желтой связкой, инородным телом) компрессирующими субстратами.
c) Изолированная гематомиелия в сочетании с блоком ликворных путей.
d) Клинико-ангиографические признаки сдавления магистрального сосуда спинного мозга (операция показана максимально срочно).
e) Гипералгическая и паралитические формы компрессии корешков спинномозговых нервов.
f) Нестабильные повреждения позвоночных двигательных сегментов, представляющие угрозу смещения позвонков или их отломков и вторичного сдавления спинного мозга.
g) - наличие инородных тел в позвоночнике или непосредственной близости;
h) - ликворея;
i) - осложненный характер травмы с повреждением ТМО (при колото-резанных и огнестрельных ранениях позвоночника);
3.2.2.2. Противопоказания к хирургическому лечению острой позвоночно-спинномозговой травме:
A. Травматический или геморрагический шок с нестабильностью гемодинамики.
B. Сопутствующие повреждения внутренних органов (при внутреннем кровотечении, опасности развития перитонита, ушибе сердца с признаками сердечной недостаточности, множественных повреждениях ребер с гемопневмотораксом и явлениями дыхательной недостаточности (sO2 при инсуфляции кислорода менее 85%)).
C. Тяжелая черепно-мозговая травма с нарушением уровня сознания по Шкале Комы Глазго менее 10-11 баллов, при подозрении на внутричерепную гематому.
D. Тяжелые сопутствующие заболевания, сопровождающиеся анемией (гемоглобин менее 80-90 г/л), сердечно-сосудистой, почечной (анурия, олигоурия, мочевина >20 мМоль\л, креатинин > 180 мМоль\л) и/или печеночной (общий белок < 50 г\л, повышение ферментов более чем в три-четыре раза) недостаточностью.
E. Жировая эмболия, тромбоэмболия легочной артерии (ТЭЛА), пневмония, нефиксированные переломы конечностей (при операциях задним доступом).
F. Огнестрельное или минно-взрывное повреждение спинного мозга на уровне С1-С4 сегментов с клинической картиной полного функционального перерыва спинного мозга.
3.2.3. Лечение пациентов с повреждением спинного мозга при отсутствии костной травмы
Необходима наружная иммобилизация позвоночника до подтверждения стабильности повреждения путем выполнения функциональных проб под контролем врача (сгибание, разгибание и осевое вытяжение). Неоправданна жесткая наружная фиксация позвоночника головодержателем на уровне повреждения спинного мозга свыше 12 недель. Нецелесообразно ограничивать активность такого пациента более 6 месяцев с момента травмы (опция).
3.2.4 Лечение больных с острой позвоночно-спинномозговой травмой в отделениях реанимации или интенсивной терапии. Подготовка к операции
a) Всех пациентов с острой осложненной или с неосложненной многоуровневой травмой шейного отдела позвоночника, травмой верхнегрудного отдела позвоночника (до позвонка Th7), пациентов с позвоночно-спинномозговой травмой и сочетанными повреждениями необходимо госпитализировать в отделения реанимации или палаты интенсивной терапии. Обязателен мониторинг сердечной и дыхательной деятельностей для своевременной диагностики сердечно-сосудистых и дыхательных нарушений (опция).
b) Необходимо поддержание среднего артериального давления на уровне 85-90 мм рт ст в течение первых 7 суток после острой травмы для увеличения перфузии спинного мозга. При выявлении гипотензии (систолическое давление <90 мм рт ст) необходимо ее скорейшее устранение (опция).
c) Лечение метилпреднизолоном (5,4мг\кг\час) в течение первых 24 часов оставлено на усмотрение врача в связи с высокой степенью риска возникновения побочных эффектов (желудочнокишечного кровотечения). Целесообразно введение ганглиозида GM-1 (опция).
d) Хирургическое лечение больных со сдавлением нервно-сосудистых образований позвоночного канала при отсутствии противопоказаний к операции необходимо производить в возможно ранние сроки, т.к. на первые 4-8 часов приходится 70% от всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому, имеющиеся противопоказания к оперативному лечению, должны устраняться активно, в максимально короткие сроки в палате интенсивной терапии или в реанимационном отделении.
e) Базовая терапия включает: регуляцию функции дыхания и сердечно-сосудистой деятельности, коррекцию биохимических показателей гомеостаза, борьбу с отеком мозга, профилактику инфекционных осложнений, пролежней, гиповолемии, гипопротеинемии; регуляцию функции тазовых органов путем установки приливно-отливной системы Монро или катетеризации мочевого пузыря не реже 5 раз в сутки; коррекцию нарушений микроциркуляции; нормализацию реологических параметров крови; введение антигипоксантов, ангиопротекторов, цитопротекторов и др.
f) Относительная гиповолемия, характерная для спинальных больных, может быть причиной постуральных коллапсов и рефлекторной остановки сердца. Поэтому таким больным показано восполнение объема циркулирующей крови под контролем ЦВД и осмолярности плазмы (в пределах 280-310 мосм/л), особенно при гипергликемии, почечной недостаточности, неконтролируемом введении осмотических диуретиков и салуретиков, при алкогольной интоксикации.
3.2.5 Методы лечения больных с позвоночно-спинальной травмой на верхнешейном уровне (уровни Сг - С2)
Госпитальный этап лечения пострадавщих с ПСМТ на верхне-шейном уровне следует осуществлять в специализированных спинальных центрах, имеющих опыт лечения данной патологии.
При атланто-окципитальной дислокации пациентам показана ранняя репозиция методом краниоцервикальной тракции или одномоментным рычаговым способом Рише-Гютера (как крайняя мера). Методом выбора при атланто-окципитальной дислокации являются галотракция и внутренняя фиксация - окципитоспондилодез с использованием современых имплантатов для стабильной фиксации верхне-шейного уровня (в один или два этапа). Вытяжение у пациентов с атланто-окципитальной дислокацией связано 10% риском возникновения неврологических осложнений (опция).
При изолированном переломе атланта без разрыва поперечной связки необходима только наружная фиксация, с разрывом связки (при атланто-аксилярной дислокации) - или наружная фиксация или окципитоспондилодез (опция). При переломе Ci позвонка («Джефферсона») необходима фиксация с помощью аппарата Галло или окципитоспондилодез (опция) (приложение 3).
Передние чреззубовидные и чрезсвязочные и задние чреззубовидные вывихи атланта в остром периоде травмы вправляют одним из двух способов: 1) путем скелетного вытяжения; 2) открытого (хирургического) вправления. После вправления вывиха атланта производят атланто-аксиальный спондилодез, либо внешнюю фиксацию Гало-аппаратом, ортопедическим корсетом или торако-краниальной гипсовой повязкой на протяжении 10-12 месяцев. В случаях сдавления спинного мозга необходима декомпрессивная ламинэктомия и задний окципитоспондилодез или внешняя фиксация сроком на 3 - 6 месяцев (опция).
При переломе зубовидного отростка 1 типа показана наружная фиксация сроком на 1 месяц (опция).
При переломе зубовидного отростка (типы 2,3) пациентам старше 50 лет показано хирургическое лечение (трансдентальная фиксация одним или двумя канюлированными винтами, фиксация Г ало аппаратом или задний атлантоаксиальный спондилодез - по методу Магерла или крючками и костным трансплантатом) (рекомендация). Пациентов моложе 50 лет изначально можно лечить жесткой наружной иммобилизацией сроком от 3 до 6 месяцев (опция).
Хирургическое лечение у пациентов с переломами зубовидного отростка 2,3 типов необходимо: при смещении зубовидного отростка более, чем на 5 мм, раздроблении зубовидного отростка (Тип 2А), и\или невозможности достичь и удержать репозицию путем наружной иммобилизации (опция). Показано - наложение гало-аппарата, репозиция, фиксация одним из способов: транспедикулярная С1-2-3, крючками С1-С3 с костным спондилодезом, комбинированый транспедикулярно-крючковой и костный спондилодез.
При вывихе С2 позвонка с разрывом диска производится открытая репозиция С2 позвонка, дискэктомия С2-3 и передний спондилодез (оптимально - костью или кейджем и титановой пластиной). При повреждении и задних структур - необходима также задняя фиксация (опция). Наружная фиксация возможна при изолированных переломах тела С2 позвонка, без смещения (опция).
Лечение больных с комбинированными атланто-аксиальными переломами базируют на особенностях перелома С2 позвонка. В большинстве случаев переломов Ci-2 позвонков показана наружная иммобилизация. Сочетание перелома С1 позвонка с переломом С2 позвонка 2 типа с атлантозубовидным интервалом 5 мм и более; перелома С1 позвонка в сочетании с переломом С2 позвонка по типу «перелома палача» с угловым смещением в сегменте С2-3 110 и более необходим один из трех вариантов хирургического лечения:
A) открытая передняя репозиция С2 позвонка, передний спондилодез С2-3 аутокостью или аллокостью, возможно кейджем с дополнительной фиксацией пластиной или без неё в комбинации с гало-аппаратом или наружной фиксацией в послеоперационном периоде;
Б) окципитоцервикальный спондилодез,
B) комбинированный передний и задний спондилодезы.
В случаях значительного раздробления Ci позвонка, при невозможности с помощью Гало аппарата восстановить кольцо атланта показан окципитоцервикальный спондилодез (опция).
3.2.6 Методы лечения больных с повреждениями шейного отдела позвоночника и спинного мозга на уровнях С3 — С7 (переломы)
1). В случаях неосложненной травмы (опция):
При нестабильных переломах тел позвонков показаны корпорэктомия сломанного\ых позвонка\ов, передний спондилодез аутокостью или аллокостью и титановой шейной пластиной. При отсутствии компрессии спинного мозга и его корешков костными отломками, в ряде случаев, возможно удаление смежных со сломанным позвонком дисков и замещение их костными трансплантатами и фиксация пластиной. При переломах задних отделов позвонков с внедрением костных отломков в просвет позвоночного канала и компрессией спинного мозга или его корешков показано удаление внедрившегося отломка из позвоночного канала и только при нестабильном характере повреждения показан задний спондилодез с использованием систем на основе ламинарных крючков или винтов для транспедикулярной фиксации или проведения их через боковые массы позвонков.
При изолированных переломах дужек позвонков или одного суставного отростка необходима наружная фиксация сроком 1,5 месяца (опция).
2). В случаях осложненной травмы (опция):
A. При компрессионном переломе тел позвонков - передняя декомпрессия и спондилодез с фиксацией (спондилодез аутокостью и пластиной).
Б. При переломе задних структур - задняя декомпрессия и фиксация (винтовой транспедикулярной, за боковые массы или ламинарной системой).
B. При повреждении всех трех опорных столбов - передняя декомпрессия и стабилизация (спондилодез аутокостью и шейной пластиной).
Г. При повреждении более двух позвонков (соседних) - передняя декомпрессия, спондилодез аутокостью (или аллокостью) и пластиной и задняя стабилизация транспедикулярной, за боковые массы позвонков или ламинарной системами. В ряде случаев бывает достаточно только передней декомпрессии и спондилодеза костью и пластиной.
3.2.7 Лечение больных с вывихами шейных позвонков на уровне С3-С7
Необходима максимально ранняя репозиция позвонков и стабилизация: удаление разорванного диска, открытое вправление вывихнутого позвонка и спондилодез аутокостью (кейджем с костной крошкой, алло- или гетеротрансплантатом) и титановой шейной пластиной (опция).
В ряде случаев (при отсутствии по данным МРТ грыжи диска на уровне вывиха) возможна открытая задняя репозиция и задний спондилодез винтами за боковые массы позвонков, транспедикулярной системой или ламинарными крючками (опция).
Лечение длительным вытяжением в постели возможно в тех случаях, когда более современные методы лечения недоступны или при тяжелом состоянии больного и отсутствии в просвете позвоночного канала травматической грыжи диска (по данным МРТ грыжа диска бывает у 1\3 пациентов). После наложения скелетного вытяжения за теменные бугры необходимы последующая коррекция положения головы, коррекция весовой тяги и рентгенконтроль. После вправления вывиха и стабилизации состояния больного производят операцию: удаление разорванного диска, передний спондилодез аутокостью (кейджем с костной крошкой, аллотрансплантатом) и титановой шейной пластиной (опция).
3.2.8 Лечение больных с повреждением позвоночной артерии при непроникающей шейной травме
При повреждении позвоночной артерии с клинической картиной ишемического инсульта в бассейне задней мозговой артерии необходимо внутривенное введение антикоагулянтов (опция).
При явлениях вертебробазилярной недостаточности вследствие повреждения позвоночной артерии показаны наблюдение или лечение антикоагулянтами (опция).
При повреждении позвоночной артерии без клинических проявлений показано 3 месячное клиническое наблюдение за пациентами (опция).
3.2.9 Методы лечения повреждений позвоночника и спинного мозга на грудном и поясничном уровнях
1. Без неврологического дефицита.
Стабильные компрессионные переломы тел грудных и поясничных позвонков типов А1 и А2 (особенно множественные) с кифотической деформацией более 25°, но не более 400 для грудного отдела и более 10-150 - для поясничного отдела позвоночника, при отсутствии сдавления спинного мозга, возможно лечить одномоментной закрытой реклинацией на валике или с помощью различного типа реклинаторов. Рекомендуется постельный режим сроком на 2-4 недели и тораколюмбосакраль-ная наружная фиксация сроком на 1-3 мес. МРТ контроль через 3, 6 и 12 месяцев для исключения нарастания кифотической деформации и поздней компрессии спинного мозга. Альтернативой может служить вертебропластика, кифопластика и стентирование позвонков, особенно у лиц с остеопорозом. При переломах позвонков типа А2 и снижением высоты тела позвонка 50 и более градусов показано: а) передняя реклинация с помощью лифтовых систем (протезов тела позвонка) и спондилодез аутокостью и титановой пластиной или передней системой на основе стержней; или б) в течение первых 3-х- 7 суток у молодых и 3-х - 12 суток у пожилых - задний транспедикулярный спондилодез с реклинацией сломанного позвонка и, возможно, комбинация с одним из вариантов кифопластики.
Нестабильное повреждение позвоночника: При неосложненных (вид Е) или малоосложненных (вид D, ASIA) компрессионных переломах грудного и поясничного отделов позвоночника (типы А2, А3) -нужна передняя реклинация (желательно с применением лифтовых систем - протезов тела позвонка), передний спондилодез ауто- или аллокостью и пластиной или передней системой на основе стержней. При наличии костных отломков или фрагментов межпозвонкового диска в позвоночном канале обязательно выполнение передней декомпрессии. При переломе типа А3.2 - необходим задний бисегментарный транспедикулярный спондилодез с одномоментной реклинацией сломанного позвонка.
При неосложненных (вид Е) или малоосложненных (вид D, ASIA) нестабильных дистракционных переломах (типы B1,B2,B3) показан перкутанный (или открытый) тренспедикулярный спондилодез (или задняя стабилизация крючковой или гибридной (транспедикулярно-крючковой) системами). При разрушенной передней колоне операцию дополняют эндоскопическим или малоинвазивным передним спондилодезом с использованием видеоассистенции или специальных ранорасширителей. Рекомендуется постельный режим сроком до 1-3-х дней и тораколюмбосакральная наружная фиксация сроком на 1-3 мес.
При неосложненных (вид Е) или малоосложненных (вид D, ASIA) нестабильных ротационных повреждениях грудного или поясничного отделов позвоночника (типы С) необходимо применять заднюю открытую репозицию и фиксацию (транспедикулярную, ламинарную, гибридную), а при компрессии структур позвоночного канала - декомпрессию. Вторым этапом одномоментно или через некоторое время - эндоскопический или минимально инвазивный передний спондилодез.
2. С неврологическим дефицитом.
Стабильное повреждение позвоночника: рекомендуется ляминэктомия, ревизия спинного мозга с проведением локальной гипотермии (опция). При наличии кифотической деформации - в сочетании с реклинацией и задней стабилизацией крючковой, транспедикулярной или гибридной (транспедикулярно-крючковой) системами. Необходим постельный режим сроком до 1-3-х дней и тораколюмбо-сакральная наружная фиксация сроком на 1-3 мес.
Нестабильное повреждение позвоночника: показана ляминэктомия (или ляминэктомия с расширенной односторонней костотрансверзэктомией) с передней транспедикулярной декомпрессией позвоночного канала, ревизия спинного мозга, его локальная гипотермия (опция), открытая реклинация (и\или репозиция) и задний транспедикулярный, крючковой или гибридный (транспедикулярнокрючковой) спондилодез. Передний спондилодез костным трансплантатом, протезом тела позвонка, и, возможно, пластиной илил передней системой на основе стержней - производят одномоментно или через 2-3 недели после стабилизации состояния больного. Необходим постельный режим сроком на 1-3 дня и применение тораколюмбосакральной наружной фиксации сроком на 1-2 мес.
При нестабильном переломе L5 позвонка (типы А2, А3, В1-В3, С1-С3) показан транспедикулярный спондилодез L3-4-S1, дополненный при разрушении тела L5 передним минимально инвазивным корпородезом L4-S1 лифтовым протезом тела позвонка и аутокостью. При возможности сохранения тела L5 позвонка, удаляют диски L4-5 и L5-S1 и замещают эти диски костными трансплантатами. При выполнении корпорэктомии нецелесообразно использовать изолированный костный трансплантат или МЭШ без концевых пластин - высокий риск развития несостоятельности спондилодеза, перелома костного трансплантата, прорезания МЭШем замыкательных пластин смежных позвонков, нарастания кифоза и перелома винтов.
Примечания: У всех больных с сопутствующим остеопорозом необходимо производить фиксацию (переднюю или заднюю) с использованием канюлированных винтов и одномоментной вертебропластикой через эти винты.
У всех больных проведение заднего транспедикулярного спондилодеза необходимо производить, по возможности, с использованием малоинвазивных технологий - чрезкожной фиксации.
Проведение переднего спондилодеза целесообразно производить эндоскопически или с помощью миниторакотомии и эндоскопической ассистенции.
У пострадавших с тяжелой сочетанной травмой в первые 72 часа рекомендуется хирургическая коррекция и стабилизация позвоночника с использованием перкутанных транспедикулярных, крючковых или гибридных (винтовых и крючковых) систем и задний спондилодез. При наличии показаний к переднему спондилодезу его выполнение возможно через 1-2 недели после полной стабилизации пострадавшего до состояния средней тяжести или удовлетворительного и компенсации функций основных систем жизнеобеспечения.
При изолированной травме позвоночника возможно проведение хирургического лечения из переднего, заднего или комбинированного (переднего и заднего) доступов в один или в два этапа.
3.2.10 Тактика лечения больных с колото-резанными, огнестрельными и минно-взрывными ранениями позвоночника
• Выполняют тщательную ПХО входного ( и выходного) отверстий;
• удаляют инородные тела и берут посевы из раны и инородных тела на микрофлору и чувствительность к антибиотикам;
• производят менингомиелорадикулолиз;
• восстановливают просвет позвоночного канала и целостность ТМО;
• при нестабильном повреждении позвоночника выполняют его стабилизацию;
• при загрязнении раны и возможной ликворее - устанавливают дренаж на пассивный отток через контраппертуру;
• при повреждении ТМО устанавливают поясничный дренаж в послеоперационном периоде до 2-5 суток (в зависимости от воспалительной реакции);
• с первых минут после госпитализации назначают антибактериальную терапию широкого спектра в комбинации с профилактикой анаэробной инфекции;
• целесообразно назначение ГБО, ЛФК, массажа с первых суток с момента операции.
3.2.11 Тактика лечения больных с множественными и многоуровневыми повреждениями позвоночника
Вариантов сочетания множественных повреждений позвоночника несколько:
1. Один или несколько позвонков имеют осложненный характер перелома, и еще один или несколько - неосложненный.
2. Один или несколько позвонков имеют неосложненный нестабильный характер повреждения и один или несколько позвонков - стабильные повреждения.
3. Многоуровневые повреждения позвоночника могут быть в следующих сочетаниях:
4. Один уровень - осложненная травма, второй - неосложненная, повреждение позвоночника -стабильное.
5. Один уровень - осложненная травма, другой - неосложненная нестабильная.
6. Оба уровня - осложненная травма позвоночника.
7. Оба уровня неосложненная нестабильная травма позвоночника.
8. Один уровень - неосложненная нестабильная травма, второй - неосложненная стабильная.
При определении очередности хирургического вмешательства на разных уровнях целесообразно руководствоваться следующими приоритетами. В первую очередь хирургическому вмешательству подвергают уровень осложненной травмы, потом - уровень нестабильного неосложенного повреждения. При прочих равных условиях первым следует оперировать более краниальный уровень. При хирургическом лечении соблюдают следующие принципы:
1. При близлежащих уровнях повреждения операцию делают из одного доступа (если между поврежденными позвонками 3 и менее неповрежденных позвонков).
2. При наличии между поврежденными позвонками 4 и более интактных позвонков доступ к каждому поврежденному позвонку целесообразно выполнять из разных разрезов, избегая соединения ран. В случае нагноения одной раны это поможет избежать нагноения второй.
3. При наличии полного повреждения спинного мозга на различных уровнях (клинически или по данным КТ, МРТ), необходимо оперировать оба уровня и на каждом из них, производить полную декомпрессию позвоночного канала, восстановление ликвороциркуляции (при повреждении ТМО -выполнять ее пластику) и заканчивать операцию транспедикулярной (или в сочетании с ламинарной) фиксацией. Обязательно стабилизацию дополнять передним спондилодезом.
3.3 Осложнения и методы их профилактики и лечения у пациентов с острой травмой позвоночника и спинного мозга
Осложнения, возникающие при лечении спинальных больных, отягощают течение болезни, увеличивают сроки пребывания в стационаре, а порой приводят к летальному исходу. Различного рода осложнения возникают у 54%-82% спинальных больных. Все осложнения можно разделить на 2 группы: связанные с особенностями травматической болезни позвоночника и спинного мозга (объективные) и связанные с операцией и хирургической техникой и тактикой (технические). Знание этих осложнений и применяемые профилактические и лечебные меры (табл. 2) позволяют сократить их количество в 2-3 раза.
Таблица 2
Осложнения и меры по их профилактике и лечению у больных с повреждением позвоночника и спинного мозга.
| Осложнения | Лечебно-профилактические меры | |
| Уроинфекция |
|
|
| Пневмония |
|
|
| Парез кишечника |
|
|
| Пролежни |
|
|
| ТЭЛА и тромбоз глубоких вен ног |
|
|
| Сепсис |
|
|
| Желудочнокишечное кровотечение |
|
|
| Нагноение послеоперационной раны |
|
|
| Ликворея, по- врждение ТМО |
|
|
| Неудовлетворительная установка пластины |
|
|
| Дислокация винта (-ов), Дислокация пластины |
|
|
| Поломка винтов, Перелом пластины |
|
|
| Повреждение спинного мозга |
|
|
| Повреждение нервных корешков, ради- кулопатия |
|
|
| Повреждение сонной артерии |
|
|
| Повреждение внутренней яремной вены |
|
|
| Повреждение позвоночной артерии |
|
|
| Повреждение возвратного нерва |
|
|
| Преходящая дисфония |
|
|
| Повреждение пищевода, Повреждение трахеи |
|
|
| Синдром Горнера |
|
|
| Повреждение грудного лимфатического протока |
|
|
| Пневмоторакс |
|
|
| Гематома в месте взятия трансплантата |
|
|
| Стойкие боли в месте взятия трансплантата |
|
|
| Нагноение в зоне взятия трансплантата |
|
|
| Перелом, рассасывание, коллапс костного трансплантата |
|
|
| Анестезия, ги- перэстезия, хроническая боль по боковой поверхности бедра |
|
|
| Гематома послеоперационной раны |
|
|
3.4 Исходы
Функциональные исходы у пациентов с острой травмой позвоночника и спинного мозга целесообразно оценивать по шкале FIM (приложение 4) (рекомендация). Так же возможно применение шкалы Карновского (приложение 5).
Для прогнозирования исхода травмы у пациентов при повреждении спинного мозга и отсутствии инструментальных признаков повреждения костных структур необходима МРТ поврежденного отдела спинного мозга в динамике для оценки объема повреждения спинного мозга и прогноза лечения (опция).
Литература
1. Басков А.В., Гринь А.А., Яриков Д.Е. Хирургическое лечение при травме шейного отдела позвоночника //Нейрохирургия. М.- 2003., № 1. С.6-13.
2. Басков А.В., Шевелев И.Н., Яриков Д.Е. Новые возможности хирургического лечения повреждений нижнегрудного и поясничного отделов позвоночника. //Вопр. нейрохир.- 1999.- №3.- С.6-9.
3. Верховский А.И. Осложнения повреждений позвоночника и спинного мозга. //Военная нейрохирургия: Учебник. / Под ред. Б.В. Гайдара.,-СПб.-1998.- Гл.7.-С.205-215.
4. Волков П.В., Гринь А.А. Тактика хирургического лечения больных с огнестрельными и колото-резаннымиранениями позвоночника и спинного мозга. //Нейрохирургия. М.- 2010.-№ 2. С. 72-79.
5. Гелли Р.Л., Спайт Д.У., Симон Р.Р. Неотложная ортопедия. Позвоночник. Пер. с англ.-М.: Медицина, 1995.- 432 с.
6. Гринь А.А. Хирургическое лечение больных с повреждением позвоночника и спинного мозга при сочетанной травме. //Дис. ... д-ра мед. наук.-М.,- 2008г. 320с.
7. Гринь А.А. Проблемы организации и лечения больных с позвоночно-спинномозговой травмой. // Нейрохирургия. М.- 2011.- № 3. С. 79-81.
8. Гринь А.А., Григорьева Е.В. Лучевая диагностика позвоночно-спинномозговой травмы. Часть 1. // Нейрохирургия. М.- 2012.-№ 4. С.8-16.
9. Гринь А.А., Григорьева Е.В. Лучевая диагностика позвоночно-спинномозговой травмы. Часть 2. // Нейрохирургия. М.- 2013.-№ 1. С. 7-21.
10. Гринь А.А., Николаев Н.Н., Горохова Е.Н. Множественные и многоуровневые повреждения позвоночника (часть 1). //Нейрохирургия. М. - 2008.- № 3. С. 47-55.
11. Гринь А.А., Горохова Е.Н. Множественные и многоуровневые повреждения позвоночника (часть 2). // Нейрохирургия. М.- 2008.- № 4. С. 52-59.
12. Гринь А.А., Яриков Д.Е. О стандартизации оценки неврологических нарушений при изолированной травме позвоночника и спинного мозга. //Нейрохирургия. М. - 2000., № 4. С.37-39.
13. Дулаев А.К., Шаповалов В.М., Гайдар Б.В. Закрытые повреждения позвоночника грудной и поясничной локализации.- СПб.: МОРСАР АВ, 2000.- 144с.
14. Ермолов А.С., Крылов В.В., Гринь А.А., Иоффе Ю.С. Диагностика и тактика лечения пострадавших с травмой позвоночника и спинного мозга //Методические рекомендации (№ 42). М.- 2003.27 с.
15. Орлов В.П., Дудаев А.К. Закрытая травма позвоночника и спинного мозга. //Лекции по нейрохирургии. Под ред. В.Е. Парфенова, Д.В. Свистова.,-СПб.: ООО «Издательство Фолиант».-2004.-С.301-322.
16. Корж Н.А., Барыш А.Е. Стабилизация окципитоатлантоаксиального комплекса из заднего доступа. //Хирургия позвоночника.-2005.-№1.-С.8-15.
17. Косичкин М.М. Социально-гигиенические проблемы инвалидности вследствие поражения нервной системы, перспективы и пути развития медико-социальной экспертизы и реабилитации: Автореф. дис. ... д-ра мед. наук.-М.-1996.
18. Крылов В.В., Гринь А.А., Ощепков С.К., Daniel Rosental, Гуща А.О., Кайков А.К. Видеоэндоскопическая хирургия грудного и поясничного отделов позвоночника. // Под ред. В.В. Крылова.-М.: ООО «Принт-Студио».-2012.-152с.: с ил.
19. Лысиков А.В., Черкашина З.А., Костин, В.А., и др. Использование регионарного охлаждения спинного мозга в нейрохирургической практике. //Заболевания и повреждения позвоночника и спинного мозга: сб. науч. тр.- М., -1985. - С. 61-64.
20. Луцик А.А. Травма шейного отдела позвоночника и спинного мозга.-Ленинград.- 1981.- С33-36.
21. Луцик А.А. Позвоночно-спинномозговая травма (диагностика, лечение, реабилитация) // C6. Трудов кафедры нейрохирургии. - Новокузнецк.-1988.- С.84-96.
22. Луцик А.А. Алгоритм ошибок и осложнений при сдавлении спинного мозга. //Травма позвоночника и спинного мозга (опасности, ошибки, осложнения).: Материалы симпозиума. - Новокузнецк.- 1994.-С. 1-7.
23. Луцик А.А. Основные положения и нерешенные вопросы хирургического лечения позвоночноспинномозговой травмы //Повреждения позвоночника и спинного мозга. Вопросы диагностики и лечения: Материалы симпозиума.-Новокузнецк.-1995.- С3-10.
24. Луцик А.А. К вопросу о классификации и лечении позвоночно-спинномозговой травмы //Актуальные вопросы вертебро-медуллярной нейрохирургии. Балаково.: «Элита-Принт».-2003.-С.161-167.
25. Некрасов М.А., Львов И.С., Гринь А.А. Хирургическое лечение больных с переломами зубовидного отростка позвонка С2 позвонка в остром и подостром периодах травмы. // Нейрохирургия. М.-2012.- № 4. С. 17-24.
26. Перльмуттер О.А., Истрелов А.К., Шилов Л.Е. Хирургия позвоночника и спинного мозга. //Актуальные проблемы нейрохирургии: сб. науч. тр., посвященный 40-летию Нижегородского нейрохирургического центра.- Нижний Новгород, 2003.- С. 148-162.
27. Тагер И.Л., Дьяченко В.А. Рентгенодиагностика заболеваний позвоночника. М.: Медицина, 1971.344с.
28. Цивьян Я.Л. Повреждения позвоночника.-М.-Медицина.- 1971.- 312с.
29. Холин А.В. Магнитно-резонансная томография при заболеваниях центральной нервной системы.-СПб.: Гиппократ, 1999.- С.139-181.
30. Anderson L.D., D’ Alonzo R.T. Fractures of the odontoid process of the axis. //J. Bone Joint Surg. Am. -1974.-Vol.56.-P. 1663-1674.
31. Benzel Edvard C. Spine surgery: techniques, complication avoidance, and management // edited by Edvard C. Benzel.-2nd ed.-Elsevier ChurchillLivingstone.-2005.- 2205p.
32. Berne J.D., Velmahos G.C., El-Tawil Q., et al. Value of complete cervical helical CT scanning in identifying cervical spine injury in the unevaluable blunt trauma patient with multiple injuries: a prospective study. //J. Trauma.-1999.-V.47.-N.5.-P.896-903.
33. Chipman J.G., Deuser W.E., Beilman G.J. Early surgery for thoracolumbar spine injuries decreases complications. //J. Trauma.-2004.-Jan.-Vol. 56.-№1.-P.52-57.
34. Coleman W.P., Geisler F.H. Injury severity as primary predictor of outcome in acute spinal cord injury: retrospective results from a large multicenter clinical trial. // The Spine J.-2004.-Vol.4.-N.4.-P.373-378.
35. Denis F. The three column spine and its significance in the classification of acute thoracolumbar spinal injuries. //Spine.-1983.-Vol.8.-P. 817-831.
36. Effendi B., Roy D., Cornish B., et al. Fractures of the ring of the axis. A classification based on the analysis of 131 cases. // J. Bone Joint Surg. Br.- 1981.-P. 319-327.
37. Levine A.M., Edwards C.C. The management of traumatic spondylolisthesis of the axis. //J. Bone Joint Surg. Am.- 1985.-V. 67.-P. 217-226.
38. Fin Diering-Sorensen. Epidemiology, Assessment and General Rehabilitation, Including Functional Electrical Stimulation of Spinal Cord Lesioned Patients// Первая учредительная научно-практическая конференция Межрегиональной общественной медицинской организации «Спинной мозг». - Москва. - 2002. - С. 6-7.
39. Francis W.R., Fielding J. W., Hawkins R.J., et al. Traumatic spondylolisthesis of the axis. //J. Bone Joint Surg. Br.- 1981.-P. 313-318.
40. Guidelines for the management of acute cervical spine and spinal cord injuries. Neurosurgery. Suppl. 2002.-Vol. 50.,-N. 3. P. S1-S199.
41. Green R.A., Saifuddin A. Whole spine MRI in the assessment of acute vertebral body trauma. // Skeletal Radiol. -2004. -Mar. -Vol. 33.-N. 3.- P.129-135.
42. Hadley M.N., Browner C.M., Liu S.S., et al. New subtype of acute odontoid fractures (type IIA). //Neurosurgery.- 1988.-V. 22.-P. 67-71.
43. Hadlay M.N., Fitzpatrick B.C., Sonntag V.H.K. Brow facet fracture-dislocations injuries of the cervici //Neurosurgery.- 1992.- V. 30.-P. 661-666.
44. Howard S.An. Cervical spine trauma. //Spine.-1998.-Vol.23.-N.24.-P.2713-2729.
45. Howard S.An. Principles and techniques of spine surgery. //Williams and Wilkins.-1998.-799p.
46. Magerl F., Aebi M., Gertzbein S.D., at al. A comprehensive classification of thoracic and lumbar injuries./ Eur. Spine J. - 1994, № 3.- V.4., - P.184-201.
47. Maynard F.M., Bracken M.B., Creasy G., DitunnoJ.F., et.al. International Standards for Neurological and Functional Classification of Spinal Cord Injury. American Spinal Injury Association./Spinal Cord. -1997. - Vol.35. - May, - P.266-274.
48. McLain R Functional outcomes after surgery for spinal fractures: return to work and activity. //Spine.-2004.-Vol.29.-N. 4.-P.470-477.
49. Vaccaro A.R., Betz R.R., Zeidman S.M. Principles and practice of spine surgery. //Mosby.-2003.-864p.
Приложения
Приложение №1
Виды повреждений позвонков (в соответствии с классификацией F. Magerl и соавт, 1994)
Приложение №2
Шкала ASIA/ISCSCI
(American Spine Injury Assosiation/ International Standards for Neurological and Functional Clas-sification of Spinal Cord Injury) - Международный стандарт неврологической и функциональной классификации повреждений спинного мозга
Приложение №3
Виды повреждений верхних шейных позвонков
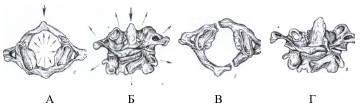
Рис. 1. Схематическое изображение лопающегося перелома атланта по Джеферсону. Стрелками показано направление травматических усилий, разрывающих кольцо атланта при осевой нагрузке (А, Б). После раздвигания половин атланта в стороны (В, Г) создаются условия для внедрения зубовидного отростка в большое затылочное отверстие.
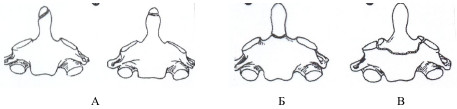
Рис. 2. Варианты перелома зубовидного отростка аксиса (Anderson and D’Alonzo): верхушечный - 1 тип (А), в области шейки – 2 тип (Б) и через тело аксиса – 3 тип (В).
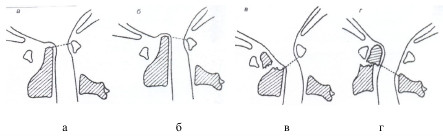
Рис. 3. Варианты вывихов атланта: передний чрезсвязочный (а, б); передний чреззубовидный (в) и задний чреззубовидный (г).
Приложение № 4
Мера функциональной независимости functional independence measure (FIM) (no С. Granger и соавт., 1979; Cook L. и соавт.,1994) 7-балльная шкала оценки пунктов:
7 — полная независимость в выполнении соответствующей функции (все действия выполняются самостоятельно, в общепринятой манере и с разумными затратами времени)
6 — ограниченная независимость (больной выполняет все действия самостоятельно, медленнее, чем обычно, либо нуждается в постороннем совете)
5 — минимальная зависимость (при выполнении действий требуется наблюдение персонала либо помощь при надевании протеза/ортезов)
4 — незначительная зависимость (при выполнении действий нуждается в посторонней помощи, однако более 75% задания выполняет самостоятельно)
3 — умеренная зависимость (самостоятельно выполняет 50 - 75% необходимых для исполнения задания действий)
2 — значительная зависимость (самостоятельно выполняет 25 - 50% действий)
1 — полная зависимость от окружающих (самостоятельно может выполнить менее 25% необходимых действий)
| Бланк для ответов | Баллы |
|---|---|
Самообслуживание
|
|
Контроль функций тазовых органов
|
|
Перемещение
|
|
Подвижность
|
|
Общение
|
|
Социальная активность
|
Приложение № 5
| Шкала Карновского | ||
|---|---|---|
| Врачебная оценка общего статуса больного (заполняется лечащим врачом 1 раз в 2 недели) | ||
| Сохранена нормальная ежедневная активность; медицинская помощь не требуется | Практически здоров: жалоб нет; признаков заболевания нет | 100 |
| Сохранена нормальная ежедневная активность; незначительная степень выраженности проявлений заболевания | 90 | |
| Нормальная ежедневная активность поддерживается с усилием; умеренная степень выраженности проявлений заболевания | 80 | |
| Утрата трудоспособности, возможно проживание в домашних условиях; большей частью способен себя обслужить; требуется уход в различном объеме | Способен себя обслужить; не способен поддерживать нормальную ежедневную активность или выполнять активную работу | 70 |
| Большей частью способен себя обслужить, однако в отдельных случаях нуждается в уходе | 60 | |
| Частично способен себя обслужить, частично нуждается в уходе, часто требуется медицинская помощь | 50 | |
| Не способен себя обслужить, требуется госпитальная помощь; возможна быстрая прогрессия заболевания | Не способен себя обслуживать, требуются специальный уход и медицинская помощь | 40 |
| Не способен себя обслуживать, показана госпитализация, хотя непосредственная угроза для жизни отсутствует | 30 | |
| Тяжелое заболевание: необходима госпитализация, необходима активная поддерживающая терапия | 20 | |
| Терминальный период: быстро прогрессирующий фатальный процесс | 10 | |
| Смерть | 0 | |