Медицинская реабилитация
4.2. Общие подходы к реабилитации больных пожилого возраста
Основные цели, формы и методы реабилитации пожилых принципиально не отличаются от общепринятых (глава 1), однако некоторые особенности их восстановительного лечения, безусловно, имеются.
Смысл реабилитации пожилых заключается в восстановлении нарушенной вследствие заболевания или травмы жизнедеятельности до уровня, соответствующего возрастной норме, в поддержании достойного качества жизни в рамках существующих возрастных изменений организма.
Существует значительное число барьеров к обеспечению пожилых больных полноценной реабилитационной помощью. Эти барьеры могут быть биологическими (наличие множественных сопутствующих заболеваний, ограничивающих возможность проведения активного восстановительного лечения; снижение толерантности организма к физическим нагрузкам; уменьшение адаптивных возможностей организма), психологическими (частое наличие депрессии и/или начальных проявлений деменции, снижение способности к обучению, отсутствие веры в успех реабилитации и, как результат — низкая мотивация к лечению), социальными (недостаток финансов, отсутствие в государственной системе здравоохранения соответствующих условий и средств для проведения реабилитации всех тех пожилых, которые в ней нуждаются). Тем не менее реабилитация пожилых не только обоснована соображениями гуманизма, но и оправдана с экономической точки зрения: так, по данным J. Magaziner [1989], на лиц старше 65 лет в США тратится около одной трети всех средств государственной системы здравоохранения; научно-обоснованная организация реабилитационной помощи этим больным способствует экономии государственных средств.
Экономический аспект реабилитации лиц пожилого возраста приобретает в последнее время все большее значение, поскольку во многих странах мира наблюдается тенденция к снижению государственного финансирования здравоохранения; восстановительное же леченйе пожилых является мероприятием весьма дорогостоящим. Поэтому реабилитация каждого конкретного больного должна не только учитывать желания и ожидания самого пациента или членов его семьи, но и предполагать достижение функционально значимого результата при разумных затратах времени и усилий больного и реабилитационной бригады. В связи с этил» особую важность приобретает вопрос о том, каких больных целесообразно направлять на реабилитацию в специализированные реабилитационные учреждения. Алгоритм отбора пожилык пациентов на реабилитацию, представленный на схеме 4.1, разработан нами на основании рекомендаций RBraddom [1996], адаптированных к условиям отечественной системы здравоохранения
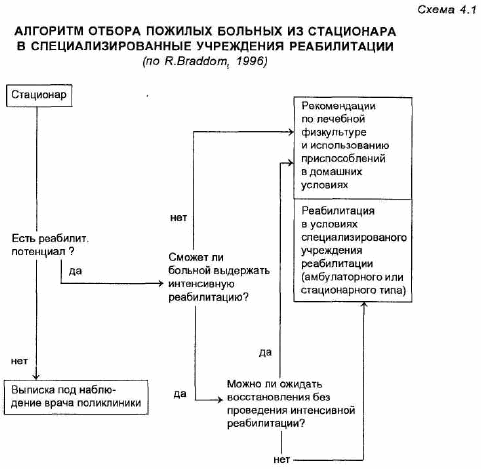
Противопоказания к реабилитации в целом соответствуют изложенным в главе 1; наиболее спорным всегда оказывается вопрос о целесообразности принятия на реабилитацию лиц с сопутствующими когнитивными нарушениями. В настоящее время доминирует точка зрения, отстаивающая эффективность реабилитации больных с начальными проявлениями деменции и, соответственно, целесообразность направления таких пациентов в специализированные учреждения восстановительного лечения [Felsenthal G., 1989]. Грубые же когнитивные нарушения являются противопоказанием к направлению пациента на реабилитацию. Точно так же строго индивидуально надо подходить к решению вопроса о принятию на реабилитацию пожилых больных с недержанием мочи. В случаях, когда больной осознает это явление и/или имеется возможность улучшить тазовые функции (путем лечения инфекции мочеполовой системы, либо снятия стресса, и т.д.), наличие недержания мочи не должно считаться противопоказанием к приему на реабилитацию.
В зависимости от мобильности больного, реабилитация может осуществляться как в стационарных, так и в амбулаторных условиях (см. главу 1).
Во всех реабилитационных учреждениях, где проходят лечение пожилые пациенты, должно бьггь усилено освещение, снижен уровень шума, рекомендуется также не использовать для покрытия полов скользкие покрытия.
Последовательность реабилитационных мероприятий в целом соответствует описанной в главе 2 (обследование, установление реабилитационного диагноза, определение целей и задач реабилитации, составление плана восстановительного лечения, проведение собственно реабилитационных мероприятий, оценка их эффективности, рекомендации при выписке).
При обследовании пожилых пациентов особое внимание уделяется оценке уровня их жизнедеятельности. В обязательном порядке определяется степень независимости больного в повседневной жизни, для чего применяются опросники типа шкалы Бартела (см. таблицу 2.1), шкала функциональной независимости FIM (таблица 2.2) либо аналогичные шкалы активности жизнедеятельности. Раннее выявление нарушений бьгговых навыков способствует более эффективной реабилитации пациентов.
В связи с частым наличием у пожилых интеллектуально-мнестических нарушений в дополнение к стандартным обследованиям, описанным в главе 2, необходима оценка состояния когнитивных функций. Для скринингового обследования пожилых весьма удобен тест «Mini-mental State» [Folstein М. et al, 1975], позволяющий проводить экспресс-оценку сохранности интеллекта. Адаптированный вариант этого опросника приведен в таблице 4.1.
Таблица 4.1
Экспресс-оценка состояния когнитивных функций по М. Folstein и соавт., 1975)
Инструкция: в баллах оцениваются основные показатели когнитивных функций (из максимально возможного для каждого задания бапла вычитают число сделанных больным ошибок), затем подсчитывается суммарный балл (может составлять от 0 до 30). Более высокий суммарный балл свидетельствует о более высокой сохранности когнитивных функций.
БЛАНК ДЛЯ ОТВЕТОВ


Очень важным является также своевременное выявление депрессивных состояний. Выполнение сложных психологических тестов типа MMPI для пожилых пациентов часто представляется весьма затруднительным. Предпочтение отдается более простым (хотя и менее достоверным) тестам — например, Гериартрической Шкале Депрессии, разработанной Т. Brink с соавт. [1982], которая содержит всего 30 вопросов. Описание теста можно найти в журнале Clin.Gerontology, 1982, № 1, с. 37—43. Мы сознательно не приводим здесь текста опросника, поскольку психологическая диагностика должна проводиться только специалистами-психологами, в контексте с клиническими данными.
При объективизации двигательных нарушений можно использовать весь спектр биомеханических исследований (глава 2). Однако, как показали исследования, проведенные в гериартрических клиниках [Tinetti М., Ginter S., 1988], у пожилых степень сохранности элементарных двигательных функций нередко не соответствует степени сохранности сложных двигательных актов (при относительной сохранности мышечной силы и объема движений больной может испытывать серьезные затруднения при ходьбе, выполнении простейших бытовых операций; объяснением этому могут служить частые апраксические и координаторные расстройства, а также отсутствие соответствующих мотиваций). Поэтому для оценки двигательных нарушений у пожилых необходимо сопоставление данных исследования элементарных двигательных функций и результатов тестирования навыков двигательной активности. Схема оценки двигательных навыков у пожилых аналогична общепринятой (глава 2, раздел 2.2), при этом особое внимание уделяется исследованию походки (сохранение равновесия при ходьбе по прямой и при поворотах, нуждаемость в посторонней поддержке либо клюшке, костылях), определению потребности во вспомогательных приспособлениях и средствах. M.Tinnetti разработал шкалу оценки двигательной активности у пожилых [1986], которая^позволяет определить выраженность двигательных нарушений в баллах (таблица 4.2).
Таблица 4.2
Шкала оценки двигательной активности у пожилых по М. Tinnetti, 1986
Инструкция: в баллах оцениваются основные показатели, характеризующие устойчивость и походку (максимальный для каждого задания балл соответствует норме, балп 0 — грубому нарушению), затем подсчитываются суммарные баллы по субшкалам устойчивости (могут составлять от 0 до 24) и походки (от 0 до 16), а также общий суммарный балл (может составлять от 0 до 40). Более высокие суммарные баллы свидетельствует о более высокой сохранности двигательной активности.

На основании результатов обследования реабилитационнная бригада составляет программу реабилитационных мероприятий. Важно не только оценить реальные возможности восстановления функций и адаптации больного к существующему дефекту, но и выяснить мотивации и ожидания самого больного и его родственников. Определив цель и программу реабилитации, надо обязательно обсудить их с пациентом и его семьей, выработав единую тактику действий. Взаимопонимание с больным и членами его семьи абсолютно необходимо для достижения положительных результатов восстановительного лечения. Нужно проинформировать больного о том, что улучшение функций, вероятно, будет происходить в медленном темпе.
Реабилитация пожилых больных с двигательными нарушениями включает в себя три основных составляющих [R.Braddom, 1996]:
1) Медикаментозное лечение существующих у больного заболеваний. Лекарственная терапия направлена, по возможности, на излечение болезни, либо, если это нереально — на стабилизацию патологического процесса.
2) Восстановление нарушенных вследствие заболевания функций до преморбидного уровня, соответствующего возрасту, либо, при невозможности достичь восстановления — выработка заместительных компенсаторных навыков; профилактика осложнений заболевания и предупреждение нарастания патологических проявлений старения. Для этого используются кинезотерапия, физиотерапия, психотерапия.
3) Приспособление пациента к изменившимся вследствие старения функциональным возможностям организма. Очень важно обучить больного и членов его семьи новым способам решения тех проблем, которые уже не могут быть решены привычным для пациента способом в силу возрастных ограничений.
НиЖе мы кратко остановимся на особенностях применения различных реабилитационных средств у пожилых.
Медикаментозному лечению и физиотерапии в реабилитации пожилых отводится весьма ограниченная роль.
Пожилые люди в связи с наличием у них множества различных заболеваний часто употребляют одномоментно большое число лекарственных средств. Возрастные изменения функции печени и почек вызывают повышенную чувствительность к лекарственным средствам и частому возникновению осложнений медикаментозной терапии. Кроме того, многие из лекарств обладают побочными действиями на центральную нервную системы, вызывая оглушение, гиперкинезы, апатию и прочие нежелательные при проведении восстановительного лечения явления. Поэтому медикаментозную терапию при реабилитации пожилых больных рекомендуют оіраничивать самым необходимым минимумом препаратов. На реабилитационную бригаду возлагается ответственная задача определения перечня тех препаратов, которые действительно требуются пациенту. Помимо этого, важно обучить больного и членов его семьи правильному приему лекарств. Иногда отмена или упорядочивание режима приема лекарств уже само по себе приводит к положительным сдвигам в состоянии больных [Parker В. Et al, 1994J.
Рекомендуется соблюдать следующие правила назначения медикаментов пожилым [R.Braddom, 1996]:
— тщательно собрать анамнез относительно тех лекарств, которые употреблял больной до поступления на реабилитацию;
— уточнить, какие точно лекарства принимает больной на момент поступления на реабилитацию;
— определить точный диагноз, в связи с которым больной принимает то или иное лекарство (особенно психотропные средства);
— постепенно отменить ненужные лекарственные средства;
— убедиться в корректности доз всех назначенных препаратов;
— максимально упростить режим приема препаратов;
— убедиться, что больной в состоянии принимать лекарство согласно назначенным способу и частоте приема;
— проинформировать больного и членов его семьи о причинах назначения каждого из препаратов, и о возможных побочных действиях медикаментов, обучить пациента и его семью правилам приема назначенных лекарств.
Физиотерапия у пожилых обычно также сводится к назначению лишь крайне необходимых процедур (например, тепловые процедуры для уменьшения спастики мышц, электрофорез анальгетиков при болевых синдромах) при отсутствии противопоказаний к их назначению со стороны сердечно-сосудистой системы. Противопоказаниями к назначению электросветолечения являются сердечно-сосудистые заболевания с недостаточностью кровообращения II—III степени, водо- и теплолечения — нарушения кровообращения I—III степени, стойкая высокая артериальная гипертензия, частые приступы стенокардии [Демйденко Т.Д., 1989]. При сопутствующих нарушениях сердечного ритма особенно осторожно надо относиться к применению импульсных токов (диадинамических, синусоидальных модулированных, интерференционных, электростимуляции), ультразвуковых воздействий.
При наличии в анамнезе мозгового инсульта противопоказаны общая Д'арсонвализация, общая индуктотермия, процедуры УВЧ и МВТ на шейно-воротниковую зону.
Основным средством реабилитации у пожилых является кинезотерапия (в форме групповой и индивидуальной гимнастики, механотерапии). Толерантность к физическим нагрузкам, сила и выносливость мышц с возрастом существенно снижается, однако снижение функциональных возможностей у пожилых связано не только с процессами старения, но вомногом — и с гипоактивностью пациентов. Поэтому особенно актуальным для пожилых становится принцип поведения, сформулированный W.Bortz [1980]: «используй, или лишишься»; таким образом подчеркивается необходимость постояннной тренировки опорно-двигательного аппарата во избежании быстрого угасания функциональных возможностей костно-мышечной системы, даже при ее морфологической сохраннности. Тем более необходима кинезотерапия больным с двигательными нарушениями, обусловленными теми или иными травмами и заболеваниями. У пожилых больных рекомендуется повозможности избегать иммобилизации конечностей, особенно продолжительной. Упражнения в обязательном порядке назначаются как для больной, так и для здоровой конечности, причем в здоровых конечностях активные движения желательно выполнять в пределах не ниже следующих: сгибание и отведение в плечевом суставе — 90°, внутренняя ротация в плечевом суставе — достать тылом ладони поясницу, наружняя ротация в плечевом суставе — ладонь положить на затылок, пронация и супинация предплечья 45°, сгибание кисти 45°, разгибание кисти 30°, сгибание в тазобедренном суставе 90°, разгибание — до нейтрального положения, сгибание в коленном суставе 110°, разгибание — до нейтрального положения, дорсофлексия стопы — до нейтрального положения.
Необходимо помнить, что абстрактные задачи кинезотерапии (типа «увеличить подвижность в суставах», или «улучшить выносливость мышц») обычно плохо воспринимаются пожилыми больными. Целесообразнее определить более конкретные цели выполняемых упражнений («научиться одевать рубашку», или «научиться пользоваться ложкой», «самостоятельно садиться и вставать со стула» и т.д.) — при этом больные занимаются лечебной физкультурой более охотно и продуктивно.
В комплекс лечебной гимнастики всегда включаются упражнения на тренировку равновесия и вестибулярных функций, дыхательные упражнения, упражнения, тренирующие сердечно-сосудистую систему.
Осложнения кинезотерапии у пожилых могут быть связаны с травмой мышечно-суставного аппарата (при чрезмерной интенсивности упражнений либо при выполнении их в том объеме, который превышает функциональные возможности пациента), с возникновением кардиальных осложнений (вплоть до инфаркта миокарда или внезапной смерти); последние чаще наблюдаются у детренированных лиц с выраженным атеросклерозом сосудов при форсированном наращивании нагрузок [Astrand Р., 1997]. Риск развития осложнений кинезотерапии у абсолютного большинства больных может быть сведен к минимальному при проведении предварительного исследования состояния сердечно-сосудистой системы (электрокардиография, изучение анамнеза, при необходимости — нагрузочные пробы) и резервных возможностей опорно-двигательного аппарата. Нестабильные либо нелеченные заболевания сердечно-сосудистой системы должны рассматриваться как возможные противопоказания к назначению кинезотерапии. Изменения суставов по типу артрита или артроза могут потребовать модификации упражнений.
Достаточно широко в реабилитации пожилых применяется массаж (в зависимости от показаний — классический, сегментарный или точечный).
Особенности психотерапии и медико-социальных мероприятий будут изложены ниже, при рассмотрении отдельных болезненных состояний старения.
| Назад | Оглавление | Далее |