Медицинская реабилитация
2.12. Методика обследования суставов
Сложность технического выполнения диагностических и лечебных приемов на суставах конечностей с помощью МТ находится в прямой зависимости от сложности их строения. Суставы различаются по числу суставных поверхностей (простые, сложные, комплексные, комбинированные), форме соединяющихся поверхностей (шаровидные, эллипсовидные, блоковидные, мыщелковые, цилиндрические, седловидные, плоские), числу осей, определяющих функцию сустава (одноосные, двуосные, многоосные).
Движения в суставах совершаются вокруг трех осей. Если сустав подвижен вокруг двух или трех осей, то в нем возможны круговые движения. Между числом осей и формой сочлененных поверхностей имеется полное соответствие: форма суставных поверхностей определяет характер движения сустава и, наоборот, характер движений данного сочленения обусловливает его форму.
Подвижность сустава зависит не только от формы сустава, но и от мышц, приводящих его в движение, от величины суставной щели, расположения связочного аппарата и строения суставной сумки.
Исследование функции суставов включает определение активного и пассивного объема движений. Активный объем является результатом работы мышц,- ответственных за его выполнение. Исследование силы мышц как активной части двигательной системы выполняется с преодолением сопротивления (см. раздел 2.3). Выявленное при этом ограничение движения может быть связано с болезненным гипертонусом мышц, нейро-дистрофическими их изменениями или снижением мышечной силы (парезом). Однако для исключения суставного фактора в происхождении нарушения подвижности необходимо исследовать пассивный объем движений.
Пассивные суставные движения обследуют двумя методами. Первый представляет собой результат приложения внешних сил (рук врача) согласно физиологическим направлениям исследуемого движения, как бы искусственно воспроизводящий возможные для данного сустава активные (естественные) движения. С помощью второго метода проводится «суставная игра» («joint play»). При исследовании «игры суставов» врач руками осуществляет пассивные движения в суставах конечностей в направлениях, не воспроизводимых в обычных условиях из-за отсутствия необходимой мышечной тяги. Этот метод может использоваться как для диагностики, так и для лечения больного.
Пассивный объем движения несколько больше активного в физиологических условиях. Сопоставление активного и пассивного объемов движения помогает исключить ряд причин нарушения движения, не связанных с патологией суставов, позволяет получить дополнительные данные о воспалительных процессах, рефлекторном мышечном напряжении или отсутствии обеспечения полного объема движения, соответствующего мышечным усилиям. При сравнении максимально возможных пассивных движений в парном здоровом суставе можно выявить не только ограничение функции сустава (блокирование), но и наличие в нем гипермобильности или патологической подвижности, наблюдающейся при отдельных заболеваниях (сифилитическая, сирингомиелитическая артропатия) и повреждениях (разрыв крестовидных, коллатеральных связок коленного сустава).
Ограничение движения в суставе может быть вызвано нарушениями в периартикулярных образованиях и тканях (связки, сухожилия и их влагалища, сумки) и носить не только внесуставной характер, но и быть связанным с изменениями внутри суставной капсулы (в полости сустава). Для первого варианта характерно ограничение движения только в определенном направлении, когда происходит болезненное натяжение или сдавление патологически измененных структур. Болезненные изменения мест прикрепления мышц (энтезиты) в области суставов помогают выявить изометрическое напряжение с преодолением сопротивления обычно в исходном (нейтральном) положении. При втором варианте ограничены все движения в суставе, хотя не во всех направлениях одинаково, но в постоянном соотношении, что имеет название «модель капсулы» (capsular pattern). Для суставной диагностики важно, что для каждого сустава имеется своя характерная модель нарушения подвижности.
Исследование объема движений выполняется с помощью угломера. Одно, неподвижное, плечо прикладывают соответственно продольной оси проксимальной части, которая неподвижна, а подвижное плечо — вдоль продольной оси дистальной части, выполняющей движение. Проксимальная часть должна быть хорошо обездвижена, в результате чего становится невозможной во время исследования передача выполняемого движения соседним суставам. Проксимальные части врач фиксирует, прижимая их к кушетке рукой или кожаными широкими ремнями. Технику исследования «суставной игры» см. в главе 5.
Плечевой сустав является многоосным шаровидным синовиальным суставом. Его подвижность, большая, чем у любого другого сустава, достигается за счет уменьшения стабильности. Суставная сумка его слабая и тонкая, стабильность сустава в основном зависит от мышц и связок вращающей манжеты плеча.
Каждое из отдельных движений в плечевом суставе исследуют по очереди, сравнивая одну сторону с другой.
Исследование поднятия руки в сгибании (движение вперед) с Участием лопатки производится в сагиттальной плоскости. Плечевой сустав функционально тесно связан с ключично-акромиальным и ключично-грудинным. Одновременное движение в этих трех суставах, дополненное соответствующим движением лопатки по отношению к туловищу, обеспечивает поднятие руки. Исходное положение больного — сидя с выпрямленным туловищем. Плечо свободно свисает. Стабилизация туловища с помощью поддержки спины на возможно большей поверхности. Ось угломера совпадает с поперечной осью плечевого сустава и приложена вблизи большого бугорка. Шкала угломера направлена вперед, оба плеча прибора располагают вдоль продольной оси плеча обследуемого и нацеливают на латеральный надмыщелок плечевой кости. Во время измерения подвижное плечо угломера двигается вместе с конечностью, а неподвижное — остается в исходном положении (рис. 207). Величины нормальных показателей гониометрии для плечевого сустава приведены в табл. 4.
Таблица 4. Объем движения в плечевом суставе

Исследование сгибания до уровня плечевого сустава (без участия лопатки): техника производится как в предыдущем тесте. Врач дополнительно выполняет стабилизацию плечевого пояса с обследуемой стороны.
Исследование отведения руки в плечевом суставе с участием лопатки. Исходное положение как при предыдущем исследовании. Движение в суставе осуществляется во фронтальной плоскости. Исходное положение обследуемого — сидя с выпрямленным туловищем. Плечо свободно свисает. Стабилизации туловища достигают путем поддержки с противоположной стороны. Ось угломера соответствует сагиттальной оси плечевого сустава. Шкала угломера направлена в сторону, оба плеча прибора направлены вдоль продольной оси туловища или плеча сзади и вниз. Подвижное плечо прибора во время обследования движется вместе с рукой (рис. 208).
Исследование отведения до уровня плечевого сустава (без участия лопатки). Исходное положение и манипулирование угло-
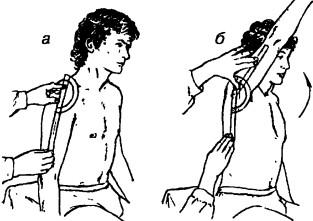
Рис. 207. Исследование объема движения поднятия руки при сгибании: а — исходное положение, б — исследование объема активного движения
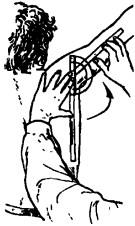
Рис. 208. Исследование объема активного движения отведения руки
мером такие же, как в предыдущем тесте. Врач выполняет стабилизацию плечевого пояса с исследуемой стороны.
Исследование разгибания плечевого сустава. Исходное положение больного лежа на животе, плечо расположено вдоль туловища и опирается на кушетку. Движение выполняется в сагиттальной плоскости. Стабилизация плечевого пояса с исследуемой стороны. Ось угломера совпадает с поперечной осью плечевого сустава (оси шейки головки плечевой кости) и приложена вблизи большого бугорка. Шкала направлена вверх. Оба плеча прибора установлены в соответствии с продольной осью плеча обследуемого, с которым во время исследования двигается подвижное плечо угломера. Неподвижное плечо остается параллельным продольной оси тела.
Исследование наружного вращения в плечевом суставе. Исходное положение обследуемого лежа на животе, плечо с исследуемой стороны отведено в сторону на 90°, предплечье свободно свисает за пределами кушетки. Движение предплечья выполняется в сагиттальной плоскости. Для стабилизации плеча прижимают его к кушетке (для предупреждения его движения вверх или вниз). Ось угломера накладывают в соответствии с поперечной осью плечевого сустава и устанавливают на уровне локтевого отростка локтевой кости. Шкала направлена кра-ниапьно. Оба плеча прибора направлены вниз в соответствии с продольной осью предплечья. Движение предплечья проводится вверх, в сторону головы обследуемого (рис. 209).
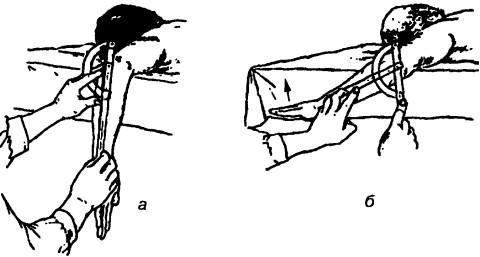
Рис. 209. Исследование объема активного движения наружного вращения в плечевом суставе: а — исходное положение, б — измерение объема при отведении предплечья в краниальном направлении
Исследование внутреннего вращения в плечевом суставе. Исходное положение как при исследовании наружного вращения. Шкала угломера направлена каудапьно. Во время исследования предплечье выполняет движение вниз и вместе с ним двигают подвижное плечо угломера (рис. 210).
Для быстрого выявления нарушений в плечевом суставе и определения состояния егб вращающей манжеты можно попросить больного выполнить два сложных активных движения:
1) заложить руки за голову (оценивается отведение, наружная ротация и сгибание в плечевом суставе, а также функция надостной, подостной и малой круглой мышц);
2) заложить руки за спину (оценивается внутренняя ротация, отведение и разгибание в плечевом суставе, а также функция подлопаточной мышцы). Если больной выполняет оба движения, то плечевой сустав и вращающая манжета плеча в норме.
Болезненное ощущение при изометрическом напряжении с преодолением сопротивления в отведении (при полностью приведенной руке) будет указывать на повреждение надостной мышцы, болезненное напряжение при наружной ротации — на повреждение подостной. Подъем слегка согнутого в локте предплечья вместе с пальпацией дает возможность обследовать сухожилие длинной головки двуглавой мышцы плеча.
Для пассивных движений при нарушении суставной капсулы характерна суставная модель: вначале ограничивается наруж-
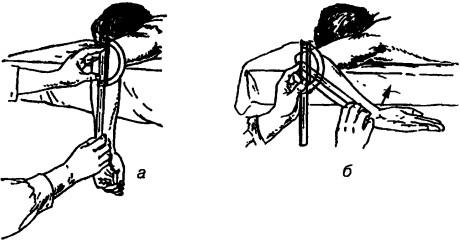
Рис. 210. Исследование объема активного движения внутреннего вращения в плечевом суставе: а — исходное положение, б — измерение объема при движении предплечья вниз в направлении нижних конечностей (каудально)
ная ротация, затем отведение и в последнюю очередь внутренняя ротация.
Исследование пассивной наружной ротации. Исходное положение — больной сидит, врач находится сзади него. Руки больного приведены, локти согнуты под прямым углом и вентрально направлены. Одновременно оба предплечья врач поворачивает кнаружи и наблюдает, чтобы локоть оставался прижатым к туловищу (рис. 211). Для исследования внутренней ротации врач тянет большие пальцы больного за его спину. Наконец, оценивая двигательную функцию плечевого сустава, можно определить вариант поражения.
В результате неконгруэнтности суставной впадины лопатки и головки плечевой кости плечевой сустав имеет выраженную «суставную игру», которую можно исследовать в положении больного сидя при отведенной на 90° руке путем давления сверху на головку плечевой кости. При этом головка плечевой кости пружинисто сдвигается вниз (рис. 212). Обращает на себя внимание изолированное ограничение отведения, что чаще связано не с ригидностью при патологии суставной капсулы, а с нарушениями поддельтовидно-акромиальной сумки.
Функциональные возможности грудиноключичного сустава позволяют двигаться лопатке во всех направлениях. Болезненность в зоне сустава и пружинящую «суставную игру» обследуют папьпаторно.
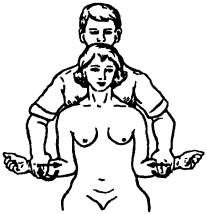
Рис. 211. Исследование объема пассивной наружной ротации в плечевых суставах
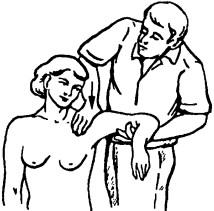
Рис. 212. Исследование «суставной игры» в плечевом суставе при надавливании на головку плеча в каудальном направлении в положении больного сидя. Во время отведения выявляется даже небольшое нарушение проскальзы-, вания головки плеча под клювовидно-акромиальную связку
Исследование акромиально-ключичного сустава в приведении плеча с согнутым предплечьем. Врач перемещает локоть пациента медиально по направлению к противоположному плечу. Затем сравнивает амплитуду и болезненность движения с двух сторон. При этом учитывают локальную пальпаторную болезненность припухлость сустава.
Локтевой сустав. Основной задачей локтевого сустава является обеспечение точного положения руки в пространстве. На локте берут начало сильные мышцы — сгибатели и разгибатели кисти, а если плечо обеспечивает большой объем движений руки, то локоть отвечает за точную коррекцию высоты и длины руки. Ротация предплечья позволяет поместить руку в наиболее функционально эффективное положение.
Локоть является сложным суставом, состоящим из трех суставов: плечелоктевого, плечелучевого (позволяющих сгибание и разгибание) и проксимального лучелоктевого, который вместе с плечелучевым и нижним лучелоктевым позволяет ротацию. Все три сустава имеют общую капсулу.
При исследовании подвижности в суставе больного просят согнуть локоть, оценивая наличие ограничения активного сгибания и разгибания, а также возникновения боли. Затем просят совершить супинацию и пронацию при согнутых под прямым углом и прижатых к туловищу локтях. Если есть какое-либо поражение проксимального или дистального лучелоктевого сустава (или плечелоктевого), то эти движения будут болезненны и (или) ограниченны. Больной часто предпринимает вспомогательный маневр, приводя локоть к центру живота, чтобы ротировать локтевую кость и таким образом увеличить супинацию.
Исследование сгибания в локтевом суставе. Исходное положение обследуемого лежа на спине, исследуемая конечность направлена каудально параллельно туловищу. Стабилизация осуществляется прижатием лопатки и плеча к кушетке. Ось угломера помещают на наружный мыщелок плечевой кости в соответствии с поперечной осью локтевого сустава. Шкала направлена вверх. Неподвижное плечо прибора расположено вдоль продольной оси плеча больного и нацелено на большой бугорок, подвижное плечо расположено вдоль предплечья и нацелено на шиловидный отросток лучевой кости. Предплечье в положении супинации (табл. 5).
Таблица 5. Объем движения в локтевом суставе

Исследование разгибания предплечья. Все условия проведения такие же, как при исследовании сгибания, но движение выполняется из позиции максимального сгибания в направлении разгибания.
При оценке переразгибания плечевой сустав находится в согнутом под углом 30° положении, под плечо подведена подпорка, и шкала угломера направлена вниз.
Исследование супинации предплечья. Исходное положение больного сидя, плечо свободно свисает вдоль туловища. Локтевой сустав согнут под прямым углом, предплечье установлено в средней позиции между супинацией и пронацией, I палец направлен вверх. Соответствующая стабилизация должна обеспечить невозможность отведения и приведения плеча в плечевом суставе. Кисть сжата в кулак. Ось угломера установлена в соответствии с продольной осью предплечья обследуемого на уровне головки III пястной кости (рис. 213).
Исследование пронации предплечья. Исходное положение и стабилизация такие же, как при исследовании супинации предплечья (рис. 214).
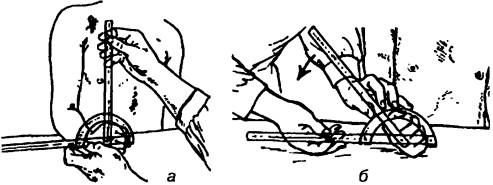
Рис. 213. Исследование объема супинации предплечья: а — исходное положение, б — измерение объема
Оценивая объем пассивного сгибания и разгибания, обращают внимание на ограничение движения и наличие болезненности. Одинаковое ограничение активного и пассивного движения будет указывать на синовит, больший объем пассивных движений свидетельствует о нейромышечной, а не о суставной патологии. При нарушениях локтевого сустава всегда ограничиваются сгибание и разгибание, причем сгибание — больше.
Большая нагрузка на мышцы предплечья и плохая защита его мягкими тканями делает локоть особо подверженным развитию энтезопатий и бурситов, тогда как артриты встречаются реже.
Исследование функции проксимального лучелоктевого сустава проводят, положив большой палец на область головки лучевой кости с выполнением пассивной супинации и пронации другой рукой (большой палец располагается над шиловидным отростком локтевой кости; рис. 215).
Для определения «локтя теннисиста» необходимо пальпировать область начала разгибателей на латеральном надмыщелке. Болезненность может определяться несколько выше или ниже надмыщелка. Наличие эпикондилита подтверждается болью при выполнении активного разгибания кис-
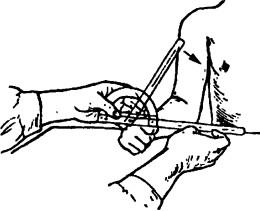
Рис. 214. Исследование объема пронации предплечья

Рис. 215. Исследование пассивных движений проксимального лучелоктевого сустава во время супинации-пронации
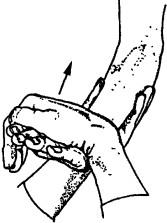
Рис. 216. Выявление болезненности в зоне латерального надмыщелка при изометрическом напряжении разгибателей кисти и пальцев
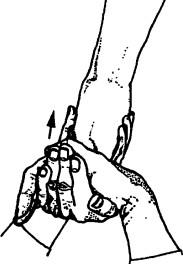
Рис. 217. Выявление болезненности в зоне медиального надмыщелка при изометрическом напряжении сгибателей кисти и пальцев
ти против сопротивления в положении пронации (рис. 216). При медиальном эпикондилите пальпируется болезненный участок над медиальным надмыщелком в месте прикрепления группы сгибателей кисти и пронаторов (круглый пронатор, лучевой сгибатель кисти, длинная ладонная мышца, локтевой сгибатель кисти). Активное сгибание кисти в положении супинации вызывает боль (рис. 217).
Лучезапястный сустав. Запястье и кисть состоят из множества маленьких суставов, которые действуют как одна функциональная единица. Они выполняют захват и манипуляцию.
Лучезапястный сустав сочленяет лучевую кость (и треугольную связку со стороны локтевой кости) и проксимальный ряд костей запястья (ладьевидная, полулунная и трехгранная), имеет отдельную синовиальную полость. По форме суставных поверхностей он относится к эллипсоидным суставам с двумя осями вращения (сагиттальной и фронтальной). Сустав позволяет производить сгибание, разгибание, боковое движение (приведение, отведение).
Межзапястный (среднезапястный) сустав имеет отдельное синовиальное пространство (часто сообщающееся с запястнопястными суставами) и соединяет проксимальный и дистальный ряды костей (трапеция, трапециевидная кость, головчатая и крючковидная). В этом суставе допускаются только минимальные движения (сгибание, разгибание, некоторая ротация).
При исследовании функции кисти больного просят крепко сжать кисть в кулак и оценивают при кистевом хвате возможность пальцев плотно заворачиваться в ладонь. Для определения силы больного просят крепко сжать два пальца врача. Затем исследуют пальцевой щипок: просят больного дотронуться кончиком каждого пальца до кончика большого пальца этой же руки. Для более точного определения слабости мышц больному предлагают повторить щипок при сжатии пальца врача.
Исследование сгибания кисти. Исходное положение больного сидя со свободно свисающим плечом, локтевой сустав согнут под прямым углом, предплечье в положении супинации, тыльной стороной лежит на столе. Осуществляется стабилизация нижней части предплечья. Ось угломера расположена на уровне шиловидного отростка локтевой кости в соответствии с поперечной осью данного сустава. Шкала угломера направлена вверх, а неподвижное плечо установлено в соответствии с продольной осью предплечья и нацелено на внутренний мыщелок плечевой кости. Подвижное плечо расположено в соответствии с продольной осью V пястной кости. Движение проводится в ладонном направлении в сагиттальной плоскости (табл. 6).
Таблица 6. Объем движения в лучезапястном суставе

Рис. 218. Исследование объема движения разгибания в лучезапястном суставе: а — исходное положение, б — измерение объема активного разгибания
Исследование разгибания кисти. Исходное положение больного как в предыдущем тесте, однако предплечье находится в положении пронации. Неподвижное плечо угломера нацелено на локтевой отросток локтевой кости, ось и подвижное плечо располагаются как в предыдущем исследовании (рис. 218).
Исследование приведения кисти. Исходное положение и стабилизация пациента такие же, как при предыдущих видах исследования. Предплечье в положении пронации, кисть ладонной поверхностью лежит на столе. Неподвижное плечо угломера расположено вдоль продольной оси предплечья и направлено на наружный надмыщелок плечевой кости, подвижное плечо — вдоль продольной оси III пальца. Ось прибора установлена в соответствии с сагиттальной осью сустава посередине между шиловидными отростками обеих костей предплечья.
(рис. 219). Движение проводится в локтевом направлении во фронтальной плоскости.
Исследование отведения кисти осуществляется аналогично определению отведения, однако шкала угломера в этом
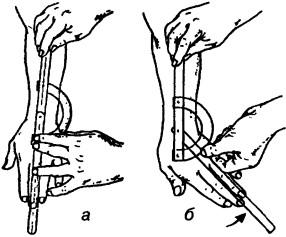
Рис. 219. Исследование объема движения приведения в лучезапястном суетаве; а — исходное положение, б — проведение измерения
случае направлена в лучевую сторону (внутрь) и в этом же направлении выполняется движение.
Движения в лучезапястном суставе сопровождаются определенным смещением проксимальных костей запястья. Так, при разгибании дистальный ряд костей запястья смещается относительно проксимального в ладонную сторону. При сгибании проксимальный ряд костей скользит дорсально относительно радиальной кости. Приведение сопровождается смещением проксимального ряда в сторону лучевой кости, отведение — приближением первых пястных костей к лучевой кости с некоторым смещением в ладонную сторону. Трапеция и трапециевидная кость также движутся к ладонной поверхности. Таким образом, отведение сопровождается легким разгибанием кисти, в то время как при сгибании отведения не происходит. Отведение и приведение также зависят от функции лучелоктевых суставов: максимальное отведение при сохраненной плоскости кисти всегда сопровождается одновременной пронацией предплечья, а приведение — его супинацией. Диагностическое значение имеет болезненная пальпация шиловидного отростка лучевой кости.
Второй и третий запястно-пястные суставы практически неподвижны. Вторая и третья пястные кости вместе с дистальным рядом костей запястья образуют фиксированное L-образное соединение (если смотреть на кисть с тыльной стороны), вокруг которого, с точки зрения функции, выстроены остальные элементы. Наиболее подвижным является I запястно-пястный сустав. Пястная кость сидит верхом на трапеции (седловидный сустав) и обращена в локтевую сторону. Четвертая и пятая пястные кости менее подвижны, чем I, но могут двигаться по головчатой кости, позволяя формировать полую ладонь.
Пястно-фаланговые и межфаланговые суставы. Пястно-фаланговые суставы по форме приближаются к эллипсоидным суставам. На ладонной поверхности их положение проецируется на дистальную ладонную складку. Основание каждой проксимальной фаланги II—V пальцев имеет хрящевой ладонный вырост (ладонная связка или пластинка). В пястно-фаланговых суставах движения возможны во всех плоскостях (сгибание, разгибание, отведение, приведение), но отсутствует активная ротация. Пястно-фаланговый сустав большого пальца менее подвижен, чем суставы других пальцев.
Проксимальные и дистальные межфаланговые суставы являются блоковыми сочленениями. Они также имеют ладонные пластинки. Активные движения в них возможны только в виде сгибания и разгибания.
Исследование сгибания пястно-фаланговых и межфаланговых суставов. Исходное положение больного такое же, как при сследовании сгибания в лучезапястном суставе. Осуществляется стабилизация ладони. Ось угломера устанавливают в соответствии с поперечной осью данных суставов. Неподвижное плечо угломера располагают вдоль ближайшего участка, которым может быть V пястная кость (при измерении пястно-фаланговых суставов), проксимальная или средняя фаланга (при измерении в межфаланговых суставах). Подвижное плечо устанавливают вдоль необходимого участка пальца. Усредненное движение сгибания во всех этих суставах определить не удается. Рекомендуется проводить исследование по частям и суммировать результат (сумма достигает 280°).
Исследование выпрямления. Исходное положение такое же, как при предыдущем обследовании. Проводят стабилизацию ладони с тыльной стороны. Если все пальцы от II до V прилегают ладонной поверхностью к столу, то это означает, что выпрямление полное. Если какой-либо из пальцев не прилегает к столу, то это указывает на ограниченность движения. В таком случае следует отыскать сустав с неполным объемом движения. В этом же положении обследуют разгибание в пястно-фаланговом суставе. В норме разгибание не превышает 45°.
Исследование отведения в запястно-пястных и пястно-фаланговых суставах во фронтальной плоскости. Исходное положение больного как в предыдущем тесте. Пальцы от II до V соединены. Обследуемому предлагают раздвинуть пальцы максимально, и это же движение он выполняет пассивно. Расстояние, измеренное лентой между раздвинутыми пальцами, определяет объем движения. В случае необходимости можно выполнить исследование между произвольно выбранными пальцами.
Исследование приведения. Исходное положение больного как в предыдущем тесте. Если выпрямленные пальцы от II до V, лежащие ладонной поверхностью на столе, соприкасаются друг с другом, то приведение является нормальным. Если этого не происходит, то величину ограничения определяют как в предыдущем случае.
Исследование сгибания пястно-фалангового и межфалангового суставов большого пальца. Кисть больного лежит тыльной стороной на столе, осуществляется стабилизация проксимального участка. Ось вращения угломера соответствует сагиттальной линии сустава. Неподвижное плечо угломера располагают вдоль продольной оси участка, выполняющего движение. В пястно-фаланговом суставе сгибание составляет 60°, а в межфаланговом — 90°. Если продольную ось I пястной кости и обеих фаланг удается установить на одной прямой, то это означает, что разгибание полное.
Пассивную подвижность пястно-фаланговых суставов можно проверить при супинированном положении руки. Врач левой рукой фиксирует кисть (большой палец на верхней части ладони), в то время как другая рука держит проксимальную фалангу и производит полное сгибание и разгибание в пястно-фаланговом суставе IMV пальцев.
При исследовании пассивной подвижности каждого межфалангового сустава левой рукой фиксируют проксимальную фалангу (большой палец над сухожилием сгибателя), а правой рукой максимально сгибают и разгибают дистально расположенную фалангу.
Объем движения противопоставления, отведения и приведения определить трудно, так как они выполняются во многих плоскостях. При отмеченных ограничениях необходимо индивидуально, в зависимости от характера дефекта выбрать методику измерения и последовательно пользоваться ею до момента завершения лечения. Величину движения следует всегда измерять в сопоставлении со здоровой конечностью.
Тазобедренный сустав образован со стороны тазовой кости полушаровидной вертлужной впадиной, точнее ее facies lunata, в которую входит головка бедренной кости. По форме он является крупным шаровидным суставом, играющим основную роль в поддержании массы, осанки и передвижения тела. В связи с такой функцией он должен обладать большой стабильностью и подвижностью. Стабильность обеспечивается сильными мышцами, действующими через сустав, прочной фиброзной капсулой и глубоким проникновением головки в суставную впадину. Подвижность обеспечивается формой и удлиненной шейкой головки бедренной кости, которая отодвигает ось конечности от головки, а также дает большой рычаг мышцам, действующим на проксимальный конец бедра.
Тазобедренный сустав относится к шаровидным сочленениям ограниченного типа (чашеобразный сустав), поэтому допускает движения, хотя и не столь обширные, как в свободном шаровидном суставе, по трем главным осям: фронтальной, сагиттальной и вертикальной. Возможно также круговое движение (circumductio). На движения в этом суставе влияет положение поясничного отдела позвоночного столба, колена и противоположного тазобедренного сустава: сгибание увеличивается при одновременном сгибании колена и позвоночного столба, разгибание увеличивается при разгибании колена, а отведение увеличивается, если оба тазобедренных сустава слегка согнуты.
Исследование сгибания бедра. Исходное положение больного лежа на спине. Врач осуществляет стабилизацию таза. Ось угломера прикладывают в соответствии с поперечной осью сустава на большой вертел. Подвижное плечо направлено на головку большеберцовой кости, неподвижное — вдоль туловища и нацелено на подкрыльцовую впадину (рис. 220). Плечи угломера находятся приблизительно на 10 см над уровнем кушетки (считается ошибкой, если они расположены на поверхности кушетки). Осуществляется движение в сагиттальной плоскости. При выпрямленном коленном суставе объем движения сгибания меньше и составляет около 90”. Согнутый коленный сустав увеличивает сгибание в тазобедренном суставе, так что нижняя конечность может быть прижата к животу (табл. 7).
Таблица 7. Объем движения в тазобедренном суставе
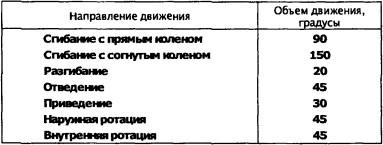
Сгибательная контрактура тазобедренного сустава может компенсироваться усилением поясничного лордоза и таким образом быть маскированной. В такой ситуации для выявления сокращения сгибателей с уменьшением объема сгибания применяют тест Томаса. Он заключается в максимальном притягивании согнутой в коленном суставе неисследуемой конечности к грудной клетке (убирают поясничный лордоз). В результате соединения с тазом сгибание тазобедренного сустава приводит к приподниманию обследуемой конечности над кушеткой. Величина угла между кушеткой и бедром является размером ограничения движения выпрямления (разгибания). При нормальной функции сустава бедро исследуемой конечности свободно лежит на кушетке.
Исследование разгибания бедра. Исходное положение больного лежа на животе. Стабилизация таза осуществляется рукой врача. Ось угломера устанавливают как при обследовании сгибания. Плечи прибора направлены на те же топографические точки. Во время движения нужно контролировать, переносится ли движение через таз на поясничный отдел (рис. 221).
Исследование отведения бедра. Исходное положение больного лежа на спине. Стабилизацию таза лучше проводить посредством отведения обследуемой ноги. Угломер устанавливают в сагиттальной оси сустава, ось прикладывают в верхней передней ости подвздошной кости. Подвижное плечо угломера располагают вдоль про-
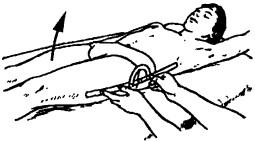
Рис. 220. Исходное положение при исследовании объема сгибания бедра
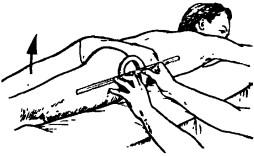
Рис. 221. Исходное положение при исследовании объема разгибания бедра
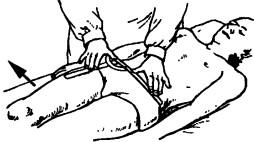
Рис. 222. Исходное положение при исследовании отведения бедра
дольной оси бедра и нацеливают на надколенник. Неподвижное плечо перпендикулярно к продольной оси тела и лежит на обеих передних верхних остях подвздошной кос (рис. 222). Отмечается движение во фронтальной плоское.
Исследование приведения бедра. Исходное положение больного, стабилизация таза и установка угломера такие же, как в предыдущем тесте. Другую ногу придерживают в согнутом положении.
Исследование наружного вращения. Исходное положение больного сидя со свешенными голенями. Стабилизация бедра осуществляется путем прижая его к кушетке рукой врача. Ось угломера устанавливают в сагиттальной оси и прикладывают к надколеннику. Неподвижное плечо прибора расположено в параллельной плоское, на которой сидит обследуемый. Подвижное плечо направлено вниз вдоль продольной оси голени. Шкала угломера направлена вниз, голень выполняет движение внутрь (рис. 223).
Исследование внутреннего вращения. Исходное положение пациента, стабилизация, установка угломера такие же, как в предыдущем исследовании. Отличие только в том, что неподвижное плечо прибора направлено в противоположную сторону (внутрь). Голень выполняет движение наружу, при котором происходит вращение бедра внутрь (рис. 224).
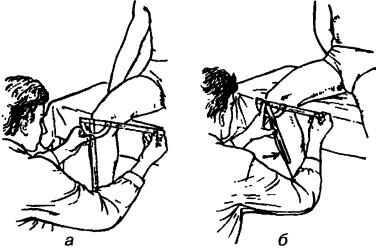
Рис. 223. Определение объема ротации бедра: а — исходное положение, б — проведение измерения (наружное вращение)
Для исследования объема пассивных движений необходимо пользоваться техникой фиксации, которая изложена при описании мышечного тестирования с учетом необходимого направления движения и стабилизации проксимального участка.
Исследование пассивной наружной и внутренней ротации. Больной лежит на спине, нога на стороне исследования согнута под прямым углом в тазобедренном и коленном суставах. Врач находится сбоку на стороне согнутой ноги. Одной кистью фиксирует колено согнутой ноги, а другой — пятку. Двигают стопу латерально, за счет чего осуществляется внутренняя ротация, а затем перемещают медиально — наружная ротация (рис. 225). Ротацию также можно оценивать и при полностью выпрямленной и вытянутой ноге. Для этого перекатывают стопу по кушетке сначала в одну сторону, а затем в другую (рис. 226).
«Модель капсулы» при патологии сустава имеет следующую характери-
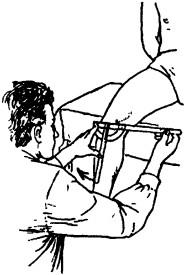
Рис. 224. Исходное положение при иссле довании внутреннего вращения
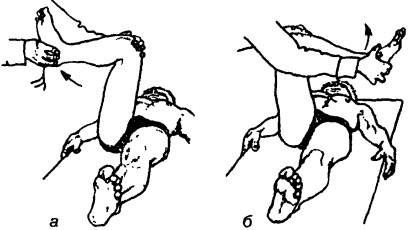
Рис. 225. Исследование пассивной ротации бедра: а — внутренняя ротация, б — наружная ротация
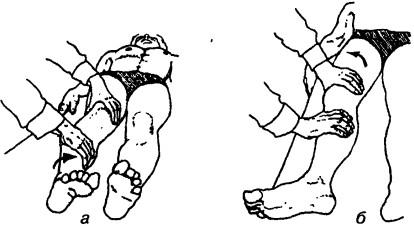
Рис. 226. Исследование пассивной ротации бедра при выпрямленной ноге: а — внутренняя ротация, б — наружная ротация
стику: в первую очередь и наиболее отчетливо ограничивается внутренняя ротация, а затем разгибание, отведение, наружная ротация и, наконец, сгибание.
Кроме того, проводят пробу Патрика. При положении больного на спине пальпируют переднюю суставную щель латеральнее места пульсации бедренной артерии, ниже среднепаховой связки. Болезненность точек над краем вертлужной впадины является ранним признаком коксалгии. Припухлость в этой зоне может свидетельствовать о синовите. Болезненность места прикрепления приводящих мышц бедра вдоль верхнего или нижнего краев лонной кости у симфиза и на «гусиной лапке» на большеберцовой кости может отражать энтезопатию аддукторов, а активное приведение против внешнего сопротивления, осуществляемого врачом (в виде изометрического напряжения обследуемых мышц), может вызвать боль. При бурсите боли обычно нет. Затем пальпируют большой вертел (в положении больного на боку) для выявления болезненности мест прикрепления отводящих мышц и малый вертел — мест прикрепления подвздошно-поясничной мышцы. Болезненная пальпация бугристости седалищной кости (также в положении больного на боку) указывает на седалищно-ягодичный бурсит.
Характерно положение больного с коксартрозом: таз располагается косо, отмечается сгибательная контрактура, которая хорошо видна в положении стоя, на стороне поражения колено не вытягивается, поясничный отдел в положении гиперлордоза, ягодица смещается назад, нарушается отведение в суставе.
Коленный сустав — самый большой и сложный из всех суставов, содержащий большую сесамовидную кость — надколенник. Как и локтевой, он состоит из двух суставов: коленного и сустава между мало- и большеберцовой костями.
Три отдела сумки (медиальный и латеральный большеберцово-бедренные и надколенниково-бедренный) формируют общую полость коленного сустава. Сочленяемые кости бедра и голени совершают наибольший размах движений при ходьбе. Коленный сустав является типично мыщелковым. Возможно сгибание и разгибание вокруг фронтальной оси, проходящей через мыщелки бедра (до 150°). Разгибание возможно до расположения бедра и голени на одной линии (180°), далее оно останавливается, так как мыщелки бедра плотно упираются в большеберцовую кость. Мениски сжимаются, связки натягиваются, и голень вместе с бедром превращаются в одно неподвижное целое. При сгибании голени до 120° (когда «разблокировано» колено) объем возможных ротационных движений голени по отношению к бедру в среднем равен 40° наружу и 30° внутрь. Это происходит потому, что при сгибании мениски расправляются, коллатеральные связки расслабляются и появляется возможность вращения вокруг продольной оси. Устройство и расположение связок коленного сустава способствуют длительному пребыванию человека в вертикальном положении.
Исследование сгибания голени. Исходное положение больного лежа на животе, стопа обследуемой конечности находится за пределами кушетки. После стабилизации бедра неподвиж-

Рис. 227. Исследование объема сгибания в коленном суставе: а — исходное положение, б — проведение измерения
ное плечо угломера устанавливают вдоль его продольной оси (нацелено на большой вертел бедренной кости). Подвижное плечо расположено вдоль голени и направлено на лодыжку. Ось прибора расположена в районе головки большеберцовой кости в соответствии с поперечной осью сустава. Движение осуществляют в сагиттальной плоскости (рис. 227).
Исследование разгибания голени. Исходное положение и расположение угломера остаются прежними. Измеряют объем движения от максимального сгибания до полного разгибания.
Особенности «модели капсулы» — сгибание ограничивается раньше и сильнее, чем разгибание, однако клинически экстензия проявляется больше. Поэтому всегда при этом исследуется максимальное сгибание.
В первую очередь имеет значение определение болезненности медиальной и латеральной коллатеральных связок. Часто встречающаяся патология коленного сустава у людей среднего и пожилого возраста — воспаление «гусиной сумки» и энтезо-патия в этой зоне — проявляется диффузной болезненностью и припуханием ниже медиального отдела суставной щели. Эта синовиальная сумка названа так потому, что она напоминает контур перепончатой лапки гуся. «Гусиная сумка» расположена между медиальной коллатеральной связкой и сухожилиями портняжной, грациозной и полусухожильной мышц, непосредственно возле места их прикрепления на медиальном мыщелке большеберцовой кости.
Частым нарушением в области коленного сустава является также синдром медиальной жировой подушки. Это состояние характеризуется широкой областью болезненности и тестообразным припуханием подкожножировой клетчатки над суставной щелью и часто — по медиальной стороне ее. Синдром может выявляться также у нетучных пациентов. Иногда фиброми-
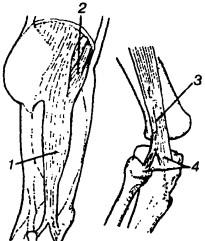
Рис. 228. Синдром подвздошно-большеберцового тракта: 1 — подвздошно-большеберцовый тракт, 2 — мышца, напрягающая широкую фасцию бедра, 3 — область максимальной болезненности, 4 — место прикрепления на больше- и малоберцовых костях
алгии сопровождаются болезненностью медиальной жировой подушки.
Синдром подвздошно-большеберцового тракта дает линейную болезненность, которая идет по переднебоковой поверхности большеберцовой кости, через суставную щель вверх по бедру (рис. 228). Сильная боль обычно отмечается над латеральным мыщелком бедра. Для синдрома характерно формирование болезненной дуги при угле сгибания около 30°. Боль может быть воспроизведена при надавливании на латеральный мыщелок бедра и пассивном разгибании коленного сустава из состояния полного сгибания, при этом боль появляется при угле сгибания 30° (компрессионный тест Нобля).
Тибиофибулярный сустав обеспечивает синкинезию при наружном и внутреннем вращении голени при согнутом колене. Пассивную ротацию обследуют в положении больного лежа на животе с вертикально расположенными голенями одновременно с обеих сторон (для сравнения). Ограничение вращения будет свидетельствовать о блокировании этого сустава.
Голеностопный сустав. Нижняя часть ноги, голеностопный сустав и стопа приспособлены к сохранению стабильности при поддержании массы тела и передвижении его по поверхности. Большое количество костей, их форма и суставы позволяют обеспечивать как подвижность, так и стабильность сустава.
Различают верхний и нижний голеностопные суставы.
Верхний (истинно голеностопный) сустав является блоковидным (шарнирным) синовиальным суставом между медиальной лодыжкой (большеберцовой кости), латеральной лодыжкой (малоберцовой кости) и таранной костью. Большеберцовая и малоберцовая кости посредством лодыжек создают «вилку», которая очень плотно охватывает боковые поверхности таранной кости. Тяжесть тела передается с нижней суставной поверхности tibia почти исключительно на блок таранной кости, которая плотно удерживается лодыжечной «вилкой». В суставе возможны движения только вокруг фронтальной оси (сгибание и разгибание). Чрезмерное разгибание ограничивает с одной стороны лодыжечная «вилка», а с другой — ахиллово сухожилие и напряжение задней группы мышц. Чрезмерное сгибание ограничивают сухожилия разгибателей вместе с передней большеберцовой мышцей и напряжение боковых связок. Малоберцовая кость усиливает стабильность сустава, хотя на нее приходится лишь незначительная часть массы тела. Нижний большеберцово-малоберцовый сустав является синдесмозом, обеспечивающим лишь небольшое увеличение щели голеностопного сустава в лодыжечной «вилке» во время тыльного сгибания. Так как блок таранной кости шире спереди, то сустав более прочен и стабилен при разгибании — тыльном сгибании (при ходьбе вгору), чем при подошвенном сгибании (спуске). Физиологическое разъединение между костями в синдесмозе едва превосходит 1—2 мм и обеспечивает эластичность боковых движений стопы.
Исследование разгибания стопы. Исходное положение больного лежа на спине со стопой за пределами кушетки. Ось голени установлена под прямым углом по отношению к продольной оси стопы. Ось угломера расположена в соответствии с поперечной осью обследуемого сустава и приложена к лодыжке. Неподвижное плечо прибора направлено вдоль продольной оси голени и нацелено на головку большеберцовой кости, подвижное плечо — вдоль V кости плюсны параллельно внутреннему краю стопы. Осуществляется движение в сагиттальной плоскости. Нормальный объем — около 20°.
Исследование сгибания стопы. Методика аналогична предыдущей. Стопа при этом осуществляет движение в противоположном направлении — в сторону подошвы. Нормальный объем— около 45*.
Исследование пассивной подвижности в голеностопном суставе. При умеренно согнутом коленном суставе и расслабленной икроножной мышце поддерживают нижний отдел ноги одной рукой, а второй проводят пассивное разгибание и сгибание (рис. 229). Тест осуществляют одновременно с двух сторон (для сравнения).
«Модель капсулы» проявляется в более сильном ограничении разгибания, чем сгибания. Поэтому исследование разгибания имеет большое значение.
Нижний голеностопный (подтаранный) сустав состоит из подвижных сочленений таранной кости с пяточной (задний отдел) и ладьевидной костями (передний отдел). В этом суставе прежде всего происходит вращение пяточной кости вместе с ладьевидной и передним концом стопы вокруг сагиттальной оси с объемом движений 50°. Ось этого движения идет косо, вступая на тыльной стороне в головку таранной кости и выходя со стороны
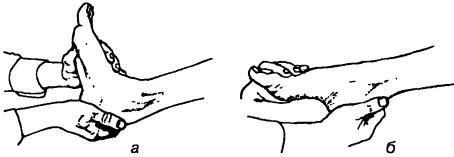
Рис. 229. Исследование пассивной подвижности в голеностопном суставе: а — разгибание стопы, б — сгибание стопы
подошвы на боковой поверхности пяточной кости. При вращении стопы внутрь (пронация) приподнимается латеральный край стопы, а тыл последней обращается в медиальную сторону. При вращении кнаружи (супинация), наоборот, приподнимается медиальный край с обращением тыла стопы в латеральную сторону. Кроме того, здесь вместе с участием межпредплюсневых суставов возможны приведение и отведение по вертикальной оси, когда кончик стопы отклоняется от средней линии медиально и латерально.
В целом голеностопный сустав с межпредплюсневыми суставами дает возможность большой свободы движений стопы по типу многоосного сустава.
Исследование супинации стопы. Исходное положение больного сидя со свешенными голенями, стопа легко упирается в пол. Стабилизация голени сзади осуществляется таким образом, чтобы она была установлена идеально вертикально. Ось угломера соответствует продольной оси V пальца, оба плеча прибора направлены внутрь и лежат на полу (рис. 230). Пациенту предлагают приподнять от пола внутренний край стопы, вместе с которым перемещают подвижное плечо угломера. Угол между плоскостью пола, на котором лежит неподвижное плечо прибора, и приподнятым внутренним краем стопы является результатом измерения.
Исследование пронации стопы. Исходное положение больного и стабилизация аналогичны таким при предыдущем обследовании. Угломер устанавливают в противоположную сторону с осью, приложенной к оси I пальца. Плечи угломера направлены наружу. Следует максимально приподнять наружный край стопы.
Исследование пассивной подвижности в подтаранном суставе. Осуществляют стабилизацию голени одной рукой, а второй, плотно обхватив пятку, вращают стопу кнаружи, то есть супиниру-

Рис. 230. Исследование объема супинации в подтаранном суставе: а — исходное положение, б — проведение измерения
ют (приводят кнутри, в норме около 30"), затем вращают кнутри, то есть пронируют (отводят наружу, в норме около 20"; рис. 231).
Межпредплюсневые, плюснефаланговые и межфаланговые суставы. Пяточно-кубовидный сустав вместе с соседним с ним таранно-ладьевидным описывают под общим названием поперечного предплюсневого сустава (art. tarsi transversa), или сустава Шопара. Общая линия сустава Шопара на разрезе напоминает поперечно расположенную латинскую букву S, причем медиальный изгиб ее, соответствующий выпуклости головки таранной кости, более выгнут, чем латеральный, соответствующий более слабой вогнутости пяточной кости.
Предплюсне-плюсневые суставы соединяют кости второго ряда предплюсны (клиновидные и кубовидная кости) с основаниями плюсневых костей и известны как сочленение Лисфранка. Это типично тугие суставы, незначительная подвижность которых служит для придания эластичности стопному своду.
Ориентировочным тестом для всей стопы (преимущественно для межпредплюсневых суставов) является ротационное исследование: в нейтральном положении стопы стабилизируют пяточную кость одной рукой, а другой, взявшись за передний отдел стопы над головками I—V плюсневых костей, вращают ее вокруг продольной оси наружу (до 30°) и внутрь (до 40"; рис. 232). При этом происходит вращение с центральной точкой в области головки таранной кости. При блокировании, особенно частом во II, III и IV предплюсне-плюсневом суставах, это вращение нарушается.
Отдельные движения в суставах Шопара и Лисфранка, а также экскурсии отдельных плюсневых костей у их основания можно исследовать только в виде пассивной «суставной игры».
Плюснефаланговые суставы образуются между головками плюсневых костей и основаниями первых фаланг пальцев стопы. По своей форме они походят на аналогичные суставы кис-
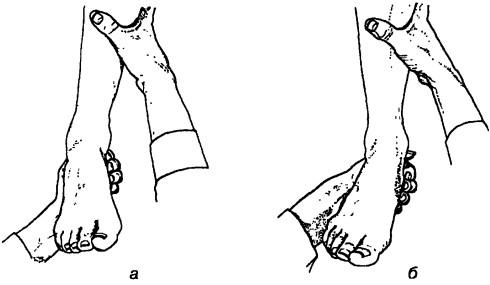
Рис. 231. Исследование пассивной подвижности в подтаранном суставе: а — супинация, б — пронация
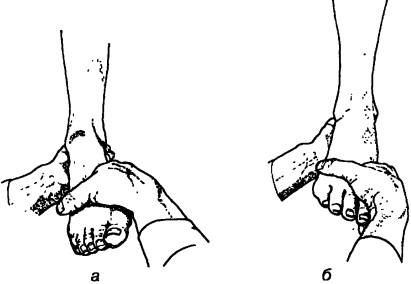
Рис. 232. Исследование пассивной подвижности в межпредплюсневых суставах: а — вращение вокруг продолы ной оси наружу, б — аращение вокруг продольной оси внутрь
ти. Если не считать легкого отведения пальцев в стороны и обратно, то существуют только тыльное и подошвенное сгибание всех пальцев сразу, причем тыльное сгибание совершается в больших размерах, чем подошвенное, в противоположность тому, что наблюдается на кисти.
Исследование каждого плюснефалангового сустава: зажав головку плюсневой кости между большим и указательным пальцами Одной руки, второй двигают проксимальную фалангу в положение сгибания и разгибания. Первый плюснефаланговый сустав имеет около 80” разгибания и 30’ сгибания. Другие плюснефаланговые суставы могут сгибаться и разгибаться приблизительно на 40”.
Межфаланговые суставы не отличаются по своему устройству от подобных суставов на руке.
В связи с опорной функцией пальцев стопы, в сравнении с верхней конечностью, измерение объема движения пальцев ноги не играет такой роли. Из-за более коротких рычагов точность измерения здесь намного меньше.
Пассивная подвижность межфаланговых суставов определяется при фиксировании более проксимально расположенной фаланги и движении более дистальной фаланги. Проксимальные межфаланговые суставы сгибаются приблизительно на 50°, дистальные — на 40”; разгибание варьирует до 30”.
Височно-нижнечелюстной сустав. Существует три точки соединения нижней челюсти с черепом, образующие как бы трехсуставной комплекс: два височно-нижнечелюстных сустава и зубы. Каждый височно-нижнечелюстной сустав состоит из фиброзного хряща и фиброзно-хрящевого диска, разделяющего полость на два синовиальных отдела. Верхний отдел действует как скользящий сустав, обеспечивая нижней челюсти переднезаднее и некоторое боковое движение. Нижний отдел действует как шарнирный сустав. При открывании рта мыщелки головок вращаются, затем происходит соскальзывание мыщелков и дисков вперед по височной поверхности. Свободная капсула и форма суставной поверхности позволяют легко изменять положение при прикусе, напряжении мышц и изменении положения, а также при травме.
Исследование активных движений в суставе проводят во время открывания и закрывания рта, смещения нижней челюсти вперед, назад и вбок. Больного просят также оскалить зубы и оценивают наличие глубокого, перекрестного прикуса и латерального смещения челюсти. Движения должны быть плавными и безболезненными.
Больной должен широко открывать рот и закрывать его по вертикальной линии. Гипомобильность одного из суставов приводит к отрывистости движения с отклонением челюсти в эту сторону при открывании и отклонении в противоположную при закрывании рта. В норме челюсть открывается на 3 — 6 см, что достаточно, чтобы ввести между резцами две или три фаланги согнутых пальцев.
Во время выдвигания челюсти вперед нижние зубы должны легко располагаться перед верхними, при этом не должно быть бокового смещения.
Во время движений челюсти из стороны в сторону она перемещается в норме на 1—2 см.
Поражение височно-нижнечелюстного сустава в большей степени приводит к уменьшению латеральных движений, чем вертикальных.
Пальпаторно выявляют болезненность в проекции суставной щели: в области суставной головки перед козелком (боковая поверхность сустава) или у наружного слухового прохода (задний отдел). Для пальпации заднего отдела сустава следует расположить кончики мизинцев в каждый наружный слуховой проход (ногти обращены назад), и надавливать ими вперед, в то время как пациент открывает и закрывает рот. При синовите болезненность во время закрывания рта более четко определяется на задней стороне, чем на боковой.
Проверку изометрического напряжения мышц при движениях нижней челюстью необходимо выполнять для разграничения дисфункции мышц от заболевания самого сустава. Челюсть при этом должна быть в расслабленном (слегка открытом) положении. Вначале просят больного осуществить давление подбородком на руку врача, которая фиксирует его снизу, вторая же рука в это время удерживает голову, не позволяя ей отклониться назад. Затем то же самое выполняют в противоположном направлении — преодолевают сопротивление во время надавливания одной рукой врача на подбородок по направлению вниз, одновременно придерживая другой рукой лоб больного для предотвращения сгибания шеи. И наконец, обследуют латеральную девиацию, попросив пациента двигать нижней челюстью в направлении, противоположном усиливающемуся давлению руки врача.
| Назад | Оглавление | Далее |