Медицинская реабилитация
2.6. Исследование объема движений
Важным этапом определения состояния двигательного аппарата является исследование функции движения позвоночного столба и суставов конечностей. Обследование проводят в два этапа: вначале устанавливают объем активных движений, а затем пассивных. Суставная или сегментная пассивная подвижность изучается с помощью специальных приемов мануального обследования. Соответствующим диагностическим приемам подвергается каждая кинематическая цепь. Этап исследования пассивной суставной подвижности можно назвать пальпацией движения.
Подвижность позвоночного столба исследуют при сгибании, разгибании, боковых наклонах и поворотах туловища. Для оценки нарушения подвижности существуют нормы амплитуды (в градусах). Сгибание позвоночного столба происходит главным образом в шейном, нижнегрудном и поясничном отделах. Общая амплитуда при сгибании его достигает приблизительно 90' (шейный — 40’). Во время флексии позвоночный столб образует плавную дугу, а при патологии обычно происходит ограничение подвижности, то есть соответствующий отдел его не участвует в Движении. Обращают внимание на изменение естественных изгибов: при сгибании — выпрямление лордозов и усиление кифоза, а при разгибании — наоборот.
При исследовании сгибания врач, находясь сзади, наблюдает по мере увеличения наклона расширение межостистых промежутков и распространение сверху вниз (из грудного в пояснич-ный отдел) так называемой двигательной волны. В момент достижения максимального сгибания в сегменте происходит расслабление мышц-разгибателей (антагонистов сгибателей), что сопрово>кдается появлением этого зрительного феномена. При олокаде движения в сегменте происходит как бы перескакива-
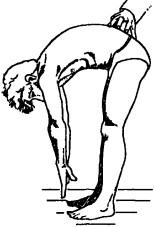
Рис. 124. Исследование сгибания позвоночного столба (грудо-поясничный отдел)
ние двигательной волны через эту зону.
Важно обратить внимание на симметричность «двигательной волны» в правой и левой половине спины, на отклонение позвоночного столба в сторону при сгибании. Для контроля за объемом движения замеряют расстояние между кончиками пальцев и полом при выпрямленных коленях. Следят, чтобы больной сгибался за счет позвоночного столба, а не тазобедренных суставов. При гипермобильности больной может согнуться таким образом, что свободно достает пол ладонями. Нестабильность сегмента может проявляться следующим: во время сгибания больной отмечает в определенный момент нарастание боли, после чего наступает сдвиг позвонка с уменьшением болезненности и возможностью закончить наклон вперед. Выпрямление позвоночного столба в обратном направлении сопровождается более равномерной болезненностью в ходе движения. Пациент продолжает стоять, врач кладет свои пальцы на остистые отростки поясничных позвонков и просит больного согнуться и достать пальцами пол (это также приводит к сгибанию в тазобедренных суставах). Если смотреть сбоку, то поясничный лордоз должен смениться плавной дугой, уровень под-
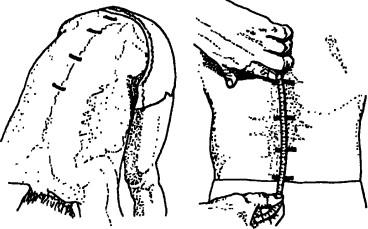
Рис. 125. Проведение модифицированного теста Шобера
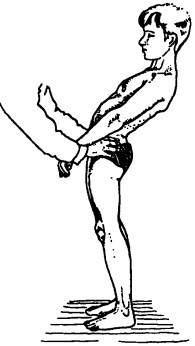
Рис. 126. Исследование разгибания в грудо-поясничном отделе
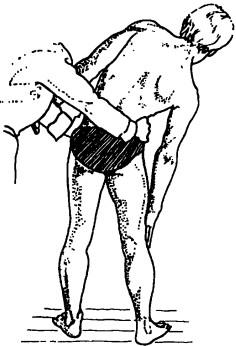
Рис. 127. Исследование бокового наклона в грудо-поясничном отделе
вижности оценивается по расхождению пальцев врача, установленных на остистые отростки поясничных позвонков (рис. 124). Сгибание в пояснично-грудном отделе может быть оценено также с помощью модифицированного теста Шобера. Пациента просят максимально нагнуться вперед, затем отмечают три Ю-сантиметровых отрезка на позвоночном столбе, начиная с верхнего остистого отростка крестца. Затем просят больного разогнуться и снова замеряют расстояние между отметками. Нижний отрезок должен уменьшиться как минимум на 50%, средний— на 40% и верхний — на 30% (большее укорочение наблюдается у высоких людей). Альтернативой является измерение расстояния Суп—Thxn и Thxii—S| в вертикальном положении и состоянии максимального сгибания. Расстояние в грудном отделе в норме увеличивается на 2—3 см, в поясничном — на 7— 8 СМ (рис. 125).
Затем, стабилизировав таз обеими руками, просят больного прогнуться назад (осуществить разгибание), в это время отмечают степень углубления лордоза (рис. 126). Амплитуда экстен-
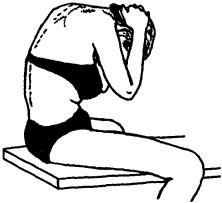
Рис. 128. Исследование сгиба ния в грудном отделе
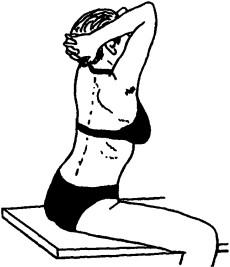
Рис. 129. Исследование разгибания в грудном отделе
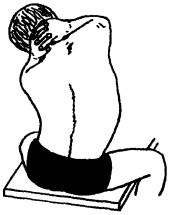
Рис. 130. Исследование бокового сгибания в грудном отделе
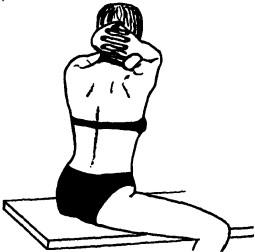
Рис. 131. Исследование ротации в грудном отделе
зии позвоночного столба в норме равняется примерно 30°. Боковые наклоны позвоночного столба (поясничные и грудные сегменты) также исследуют при фиксированном тазе в положении
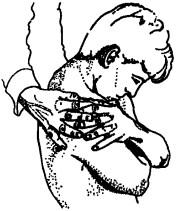
Рис. 132. Исследование сгибания в шейном отделе
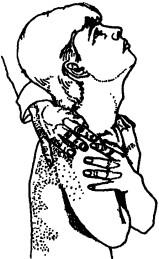
Рис. 133. Исследование разгибания в шейном отделе
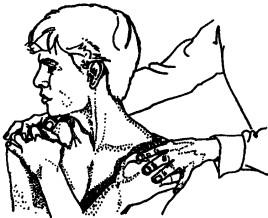
Рис. 134. Исследование ротации в шейном отделе
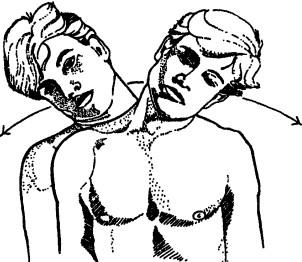
Рис. 135. Исследование сгибания в стороне разгибания в шейном отделе
больного стоя, ноги его должны быть на ширине плеч. Больного просят скользить обеими руками попеременно по боковым поверхностям ног (рис. 127). При боковых наклонах позвоночный столб образует угол, достигающий примерно 60°. При латерофлексии отмечают образование из линии остистых отростков плавной (равномерной) дуги, В зоне блокированных сегментов образование дуги нарушается. Паравертебральные мышечные валики с противоположной стороны от наклона расслабляются, чего не наблюдается при блокировках. Замеряют экскурсию среднего пальца на стороне наклона и сравнивают с противоположной стороны. Ротационные движения позвоночного столба в стороны возможны на 90°, причем в поясничном отделе ротация практически отсутствует.
Указанные цифры амплитуды движений всего позвоночного столба являются усредненными для лиц молодого возраста и изменяются в зависимости от возраста больного и его физического развития.
Для выявления ограничения подвижности и болезненности движений в реберно-позвоночных, поперечнореберных суставах больного просят глубоко дышать и в это время проверяют экскурсию ребер.
Активные движения в шейном и грудном отделах исследуют в положении больного сидя.
Для определения объема активных движений в грудном отделе позвоночного столба больной должен сидеть на кушетке (для фиксации таза), руки согнуты в локтевых суставах, кисти его рук на шее со сплетенными в замок пальцами (для фиксации плечевого пояса). Из этого положения больного просят приблизить локти к бедрам (сгибание, рис. 128), максимально посмотреть вверх (разгибание, рис. 129), до предела наклониться плечевым поясом поочередно вправо и влево (латерофлексия, рис. 130) и развернуться в стороны (ротация, рис. 131). Подвижность при латерофлексии и ротации сравнивают с обеих сторон.
При обследовании шейного отдела больного просят, обхватив себя руками перед грудью, зафиксировать плечевой пояс. Затем, удерживая зафиксированные плечи больного, просят его дотронуться подбородком до грудины (сгибание, рис. 132), взглянуть максимально вверх (разгибание, рис. 133), посмотреть вокруг, максимально поворачивая голову (ротация, рис. 134) и, наконец, прикоснуться попеременно ухом к соответствующему плечу (латерофлексия, рис. 135). Во время сгибания в сторону боль, ощущаемая на стороне, в которую происходит сгибание, будет указывать на поражение межпозвонковых суставов, но если она ощущается на противоположной стороне, то более вероятно, что это мышечный спазм.
При исследовании подвижности всегда обращают внимание на объем движений, локализацию и направление двигательных нарушений в кинематических цепях, степень болезненности движений.
| Назад | Оглавление | Далее |