Физкультура
Глава 2. Основные принципы лечебной физкультуры при ранней стадии детского церебрального паралича
Начинать лечебную физкультуру можно только после затихания острых явлений, следующих за черепно-мозговой травмой, к которым относятся: температура, повторные приступы асфиксии, тремор, судороги, прогрессирующий рост головки в первые дни и недели жизни и др.
Патология моторики в ранней стадии детского церебрального паралича проявляется бедностью движений, общей гипертонией мышц (реже — гипотонией). У детей, У которых в дальнейшем развивается двойная гемиплегия, спастическая диплегия, нередко уже в период новорожденности отмечаются: ригидность мышц-разгибателей преимущественно нижних конечностей, гиперпронация предплечий и кистей рук, приведение первых пальцев к ладоням и укорочение кожномышечной складки между I и II пальцами, более или менее четко выраженная кривошея, гипотония и гипотрофия ягодичных мышц, возможен «перекрест» ног, даже в положении лежа, возникающий под влиянием напряжения больших приводящих мышц бедер, вследствие чего и начинает формироваться приводящая установка нижних конечностей.
Нередко можно отметить недоразвитие и высокое стояние пяточных костей. В тех случаях, когда наблюдается гемипарез или спастическая диплегия с преимущественным поражением одной из сторон, пятка на одноименной стороне развита слабее. Уже со 2 — 3го месяца жизни следует обращать внимание не только на характертонуса мышц, наличие физиологического сгибательного тонуса в мышцах нижних и верхних конечностей, но и на развитие характерных для данного возрастного периода физиологических синергии, определяющих статику, локомоцию, все произвольные движения.
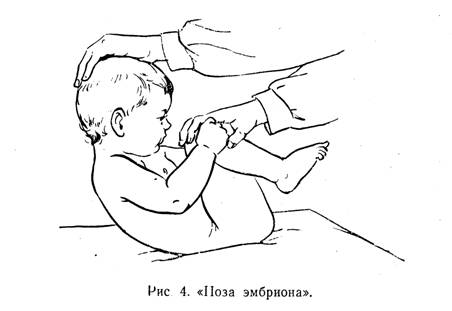
В связи с нарушением регуляции мышечного тонуса прежде всего прибегают к полному расслаблению мышц тела с помощью «позы эмбриона», предложенной Б. и К. Бобат (1956). Для этого методист складывает руки ребенка на груди, ноги приводит к животу, голову к груди и слегка сгибает тело. Затем он производит легкие покачивающие движения тела ребенка, удерживая его в созданном положении (рис. 4).
Помимо «позы эмбриона», устранения или же значительного снижения патологического нарастания тонуса мышц можно добиться с помощью работы на мяче. Для этого ребенка укладывают животом и грудью на мяч и начинают медленно раскачивать вперед—назад. Через некоторое время, когда наступает расслабление сгибательного тонуса мышц, ребенка поворачивают и укладывают спиной на мяч, снова производя несколько качательных движений.
Иногда движение вперед-назад оказывается недостаточным для полного расслабления и тогда производят качательные движения вправо—влево и по диагонали.
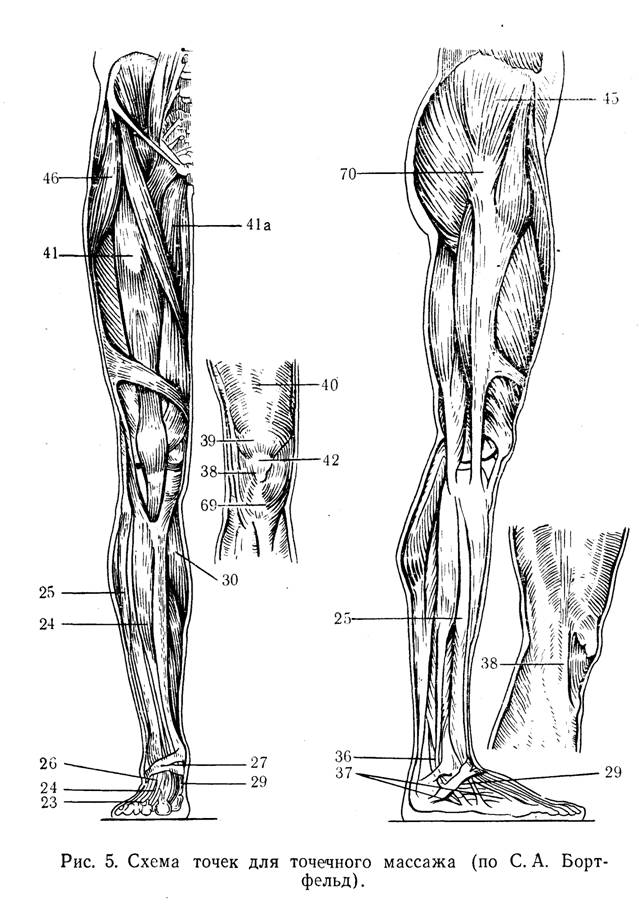
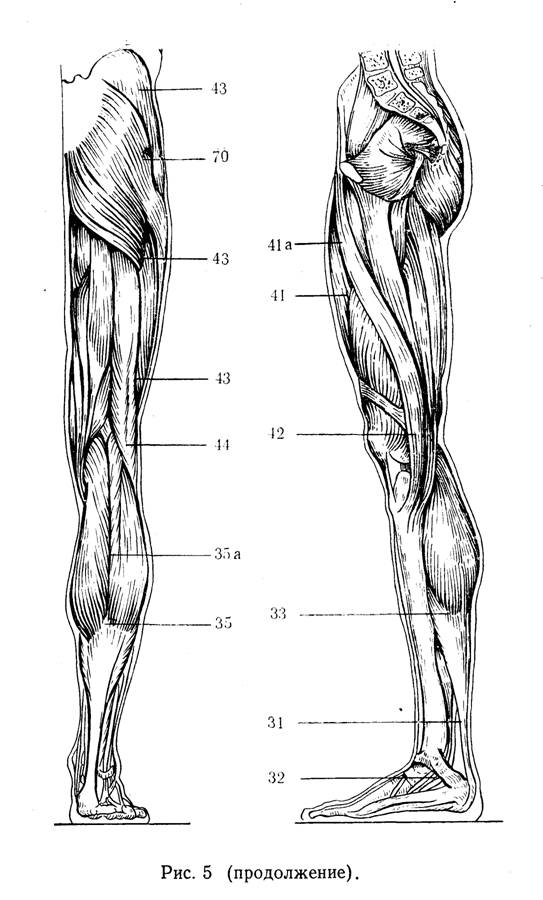
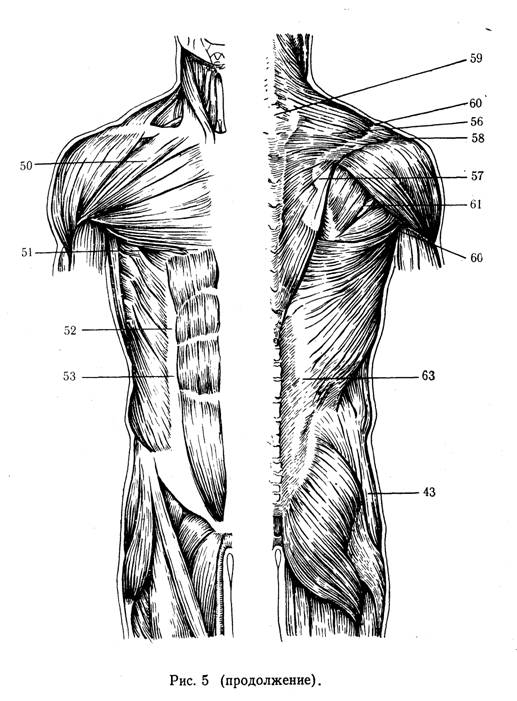
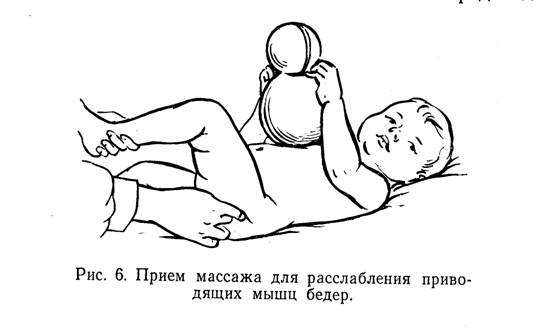
Если сгибательная установка в тазобедренных суставах очень велика и препятствует укладке таза ребенка на мяч, следует произвести точечный массаж в области больших вертелов (точка 70 или 45 на рис. 5)(Далее точки массажа приведены по рис. 5)— вибрирующие, давящие движения пальцем в течение 1 — 2 мин (Приемы точечного массажа и основные теоретические концепции, на которых он основан, подробно описаны в книгах С. А. Бортфельд (1971), Э. И. Тыкочинской (1973), в методических письмах И. И. Мирзоевой, С А Брртфельд с соавторами (197?), 3. П Мухиной (1973).) (рис. 6).
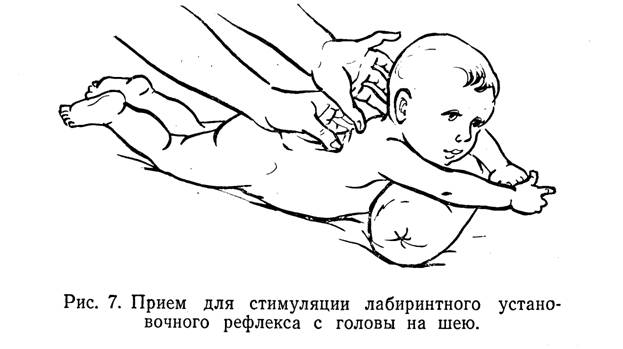
Добившись, таким образом, угасания лабиринтных тонических рефлексов и полного расслабления мышц, методист может перейти к стимуляции развития отсутствующих или ослабленных врожденных рефлексов. Так, для стимуляций развития защитного рефлекса — поворота головы в сторону при положении тела ребенка на животе методист прежде всего пассивно создает нужный поворот головы и шеи, затем добивается оживления защитного рефлекса с помощью глубокого массажа трапециевидной мышцы и других мышц на той стороне, куда должно быть повернуто лицо ребенка, а также точечного массажа в точке, расположенной по внутреннему краю одноименного же плечевого сустава.
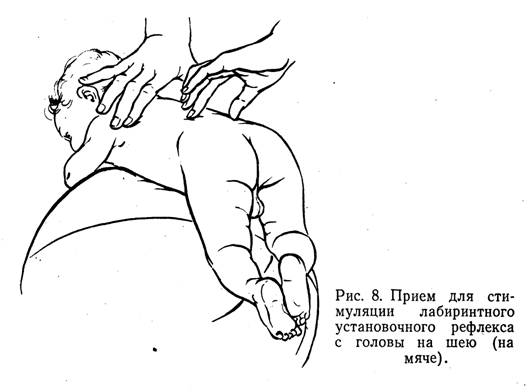
Лабиринтный рефлекс с головы на шею методист развивает с помощью точечного массажа в паравертебральных точках на уровне II—VII шейных, I—VI грудных позвонков, помогая свободной рукой ребенку приподнять голову. Для облегчения этого движения под грудь ребенка подкладывают плоский валик (рис. 7). Однако этим далеко не всегда удается достигнуть желаемого эффекта.
В таких случаях ребенка укладывают грудью и животом на мяч и после нескольких качательных движений производят точечный массаж в паравертебральных областях грудного и поясничного отдела позвоночника (рис. 8).
Кифотические выпячивания могут намечаться в обоих этих отделах и более интенсивный и длительный точечный массаж надо делать в точках, наиболее близких к локализации искривлений. Так, например, при кифотическом выпячивании в поясничных отделах, отступя 0,5— 1 см от остистых отростков поясничных позвонков; при левостороннем лордозировании и кифотическом выпячивании в среднегрудном отделе точечный массаж производят в паравертебральных отделах от D7 до D12 но справа он должен быть более интенсивным, благодаря чему происходит более сильное сокращение мышц правой половины грудной клетки, нивелирующих искривление позвоночника влево. При относительно стойких явлениях кифоза в поясничном отделе, точечный массаж проводят не только паравертебрально на уровне D12-L5, но и на уровне D8-L4 такой массаж вызовет глубокое лордозирование в поясничном отделе, таз приподнимется вверх, возникнет легкое сгибание ног в тазобедренных суставах.
Уже на 2—3-й неделе жизни внимание ребенка в тот момент, когда голова его приподнимается, начинают привлекать яркими, озвученными игрушками для подкрепления оптическими и слуховыми ориентировочными реакциями напряжения мышц-разгибателей, необходимого для удержания головы (рис. 9).
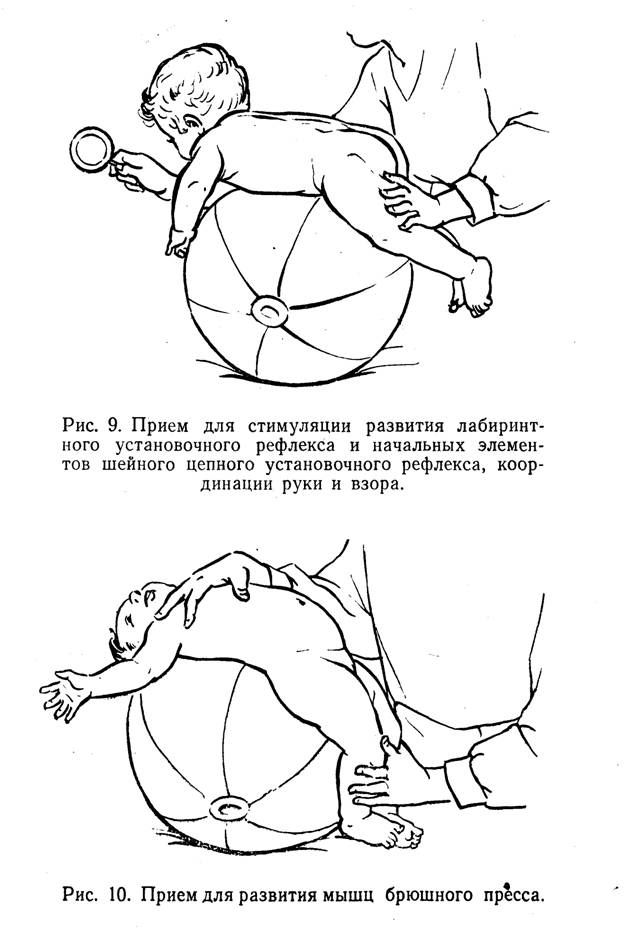
Точечный массаж должен все время сопровождаться покачиванием ребенка на поверхности мяча. Когда методист убедится в том, что на какое-то время деформация позвоночника устранена, ребенка переворачивают «а мяче спиной вниз, животом вверх и производят глубокий массаж косых и прямых мышц живота, мышц, напряжение которых помогает удерживать туловище в вертикальном положении (рис. 10). Одновременно, заведя руки под 12-ю пару ребер, методист старается произвести массаж диафрагмы, перемежая это упражнение с упражнениями дыхательной гимнастики: отведение рук в стороны, причем руки массажиста обхватывают грудную клетку ребенка, дополнительно выводя воздух из его легких. Такое сочетание активации грудных мышц, мышц диафрагмы, косых и прямых мышц живота укрепляет и объединяет всю систему передних опорных мышц туловища, что не может не сказаться и на состоянии задней опорной группы — мышц спины.
Эти упражнения следует начинать с первых недель жизни ребенка в тех случаях, когда у него нет защитного рефлекса, так как этот симптом указывает на то, что лабиринтный установочный рефлекс будет неполноценным, задержится в своем развитии или вообще не возникнет. Следовательно, будет происходить и неправильное формирование позвоночника во всех его отделах, и неправильное развитие функции мышц, обеспечивающих дыхание, движение и форму грудной клетки и пр. В тех случаях, когда имеется поражение лабиринта лишь на одной стороне или поражение обоих лабиринтов неоднозначно по интенсивности, возникает кривошея. Для устранения кривошеи производят точечный массаж в области прикрепления напряженной мышцы sterno-cleido-mastoideus, на сосцевидном отростке, на ключице и I ребре. Помимо того, делают длительный расслабляющий массаж этой мышцы, верхних частей трапециевидной, широчайшей и ромбовидной мышц спины, а в тяжелых случаях — длинной круглой мышцы лопатки. Последнее необходимо потому, что рефлекторное синергичное сокращение этой мышцы и грудино-ключично-сосцевидной мышцы нередко ведет к тому, что к явлениям кривошеи присоединяется приведение плеча.
При исходном положении на животе стимулируется и развитие рефлекса ползания. Для этого производится тактильное раздражение, а затем глубокий массаж подошв; затем методист подводит руку под подошвы ребенка и ритмично надавливает на них. Помимо того, методист производит поочередное сгибание и разгибание правой и левой ноги ребенка, опять-таки с упором подошвы очередной сгибаемой ноги о ладонь своей руки. В более легких случаях этого оказывается достаточным, чтобы вызвать движения отталкивания ногами от руки методиста, о которую опираются подошвы ребенка. В более тяжелых случаях следует предварительно перед массажем и вызыванием пассивных движений ног ребенка производить глубокий массаж мышц спины, живота и нижних конечностей. Последний чередуется затем снова с пассивным сгибанием и разгибанием ног в тазобедренных и коленных суставах. В процессе этой работы следует производить подошвенное сгибание пальцев, вызвав рефлекторное тройное укорочение, которое и является основным первичным элементом рефлекса ползания.
Для выработки рефлекса ползания можно применять ряд упражнений, предложенных для этого Voita.
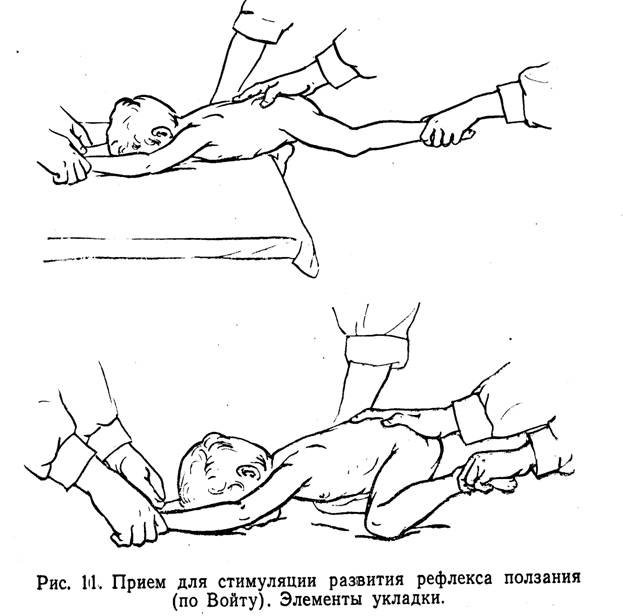
Одним из предложенных для этого упражнений является следующее: лежа на животе, ребенок жестко фиксирован в области головы и туловища. Стопу методист захватывает сверху четырьмя пальцами. Первый, большой палец методист устанавливает на пятке для стимуляции движений путем надавливания на пятку.
Захватив таким образом стопу, методист сильно сгибает ее в дорсальном направлении и разворачивает несколько кнаружи, создавая этим дополнительно стимуляцию движения сгибания во всех трех суставах. Из этого положения ребенок делает рефлекторное движение — подтягивает ногу к животу по поверхности стола, на котором он лежит, затем, отталкиваясь, выпрямляет ее, т.е. совершает основные элементы движения ползания (рис. 11). При этом движении преодолевается повышенный тонус приводящих мышц бедер, включаются в деятельность ягодичные мышцы, устраняется эквиноварусная установка стопы. Постепенно по мере освоения ребенком этих движений вырабатывается схема движений ползания. Это упражнение можно выполнять на краю стола, в положении на коленях на полу и т.д.
Одним из важнейших рефлексов периода новорожденности, подготавливающих организм ребенка к освоению вертикального положения тела, являются рефлекс опоры и шаговые движения новорожденного, хотя в этот период жизни они по своей сущности, по характеру контролирующих их структур резко отличаются от стояния и ходьбы ребенка в возрасте 11—12 мес. Контроль этих рефлекторных движений осуществляется преимущественно структурами спинного мозга.
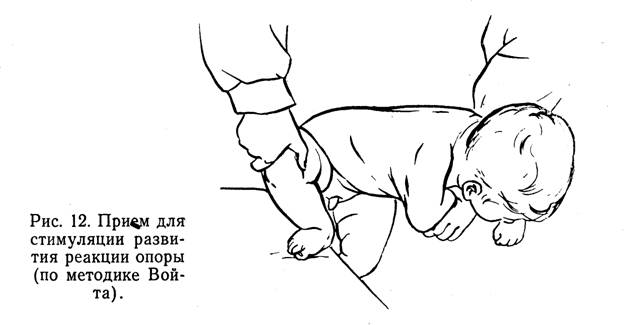
Рефлекс или реакция опоры и шаговые движения стимулируются при исходном положении тела стоя с поддержкой: руки методиста обхватывают ребенка на уровне груди, ноги опираются о круглую палку диаметром 5—б см, перекатывающуюся под ногами ребенка, или о твердую шероховатую поверхность. Этим приемом вызывают кратковременное вначале рефлекторное напряжение разгибателей нижних конечностей и упор ног. Такого же эффекта можно добиться, производя глубокий массаж подошв, а также раздражая кожу подошв отрывистыми прикосновениями щетки (щеточным массажем) перед тем, как поставить ребенка на ноги.
Voita (1972) предложил для этого следующее упражнение: ногу ребенка устанавливают на краю стола так, чтобы пятка свешивалась. Согнутую в колене ногу удерживает в этом положении методист. Большой палец методист устанавливает на внутренней поверхности бедра ребенка. Ребенка методист наклоняет вниз за одноименную с коленом руку, а туловище его резко поворачивает. Ребенок рефлекторно делает обратный поворот туловища и, выпрямляя, его и ногу, поднимается, на. столе (рис.12).
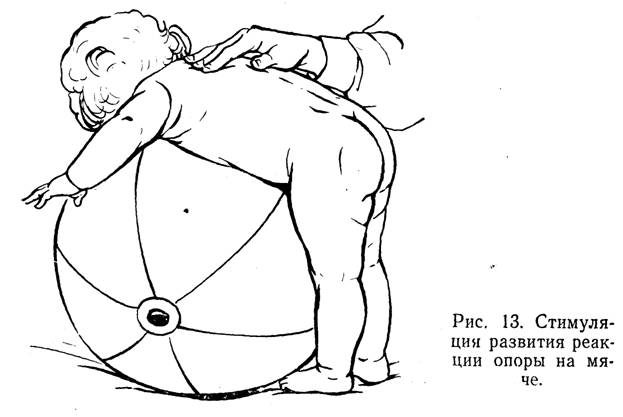
У некоторых детей уже в возрасте 1—2 мес при вертикальной установке тела наблюдается напряжение аддукторов бедер. В подобных случаях для создания правильной опоры следует прежде всего вывести в нормальное положение большие пальцы стоп, производя массаж у их основных фаланг. Иногда этого бывает достаточно, чтобы нормализовать положение стопы, что в свою очередь может повлечь за собой уменьшение тонуса аддукторов бедер. Если этого не произойдет, то уменьшение тонуса аддукторов может быть достигнуто точечным массажем больших вертелов или быстрым приведением бедра с одновременным сгибанием в тазобедренном и коленном суставах. Первоначально производится сгибание и приведение бедра той ноги, аддукторы которой менее напряжены, а затем уже приводится и сгибается нога с более выраженным напряжением тонуса аддукторов. Следует и для выработки реакции опоры применять гимнастику на мяче: ребенка укладывают животом на мяч, левой рукой методист удерживает его за ножки, правой производит стимулирующий массаж по точкам в паравертебральной области. Затем, придерживая левой рукой верхнюю половину туловища ребенка, опускает его ноги вниз для создания упора и стимуляции реакции опоры (рис. 13).
В тех случаях, когда развитие реакции опоры идет замедленно, следует перед укладкой ребенка на мяч проделать глубокий массаж подошв, опустить стопы на шершавую поверхность, применять одновременно с работой на мяче щеточный массаж. Работу по развитию реакции опоры в ногах следует чередовать со стимуляцией напряжения мышц живота и спины.
Для этого наряду с работой по развитию реакции опоры на мяче в исходном положении на спине периодически производят точечный массаж и глубокий массаж прямых и косых мышц живота для укрепления мышц брюшного пресса, точечный расслабляющий массаж большой грудной мышцы в верхнем ее крае для устранения патологических сгибательных синергии в мышцах плечевого и тазового пояса и т.д.
Работа над развитием движения рук. Особое внимание должно быть уделено работе над развитием функциональных возможностей рук. У детей первых недель жизни с церебральной патологией в тех случаях, когда впоследствии обнаруживается двойная гемиплегия, тяжелая спастическая диплегия, очень рано, часто с рождения, отмечаются парезы кистей рук. Они обусловливаются врожденной гипотонией и гипотрофией разгибателей пальцев и кисти при сохранности сухожильных и периостальных рефлексов или же гиперрефлексии. При легких проявлениях детского церебрального паралича, если ребенок родится с парезами кистей, движения экстензии кисти восстанавливаются в течение 2—4 нед (особенно при условии систематической восстановительной терапии). Обычно при наличии парезов большие пальцы оказываются приведенными к ладони, кожно-мышечная складка между I—II пальцами укорочена и утолщена, нередко все фаланги I пальца короче, чем в норме.
Если в подобных случаях работа не проводится с первых недель жизни, вскоре формируется сначала сгибательная установка в лучезапястных суставах, затем под влиянием тонических рефлексов (преимущественно шейного симметричного) сгибательная установка в пальцах рук, сгибательно-приводящая — в больших пальцах рук. Нарушается развитие физиологических синергии и движений рук ребенка. Даже типичные для этого периода жизни хаотичные движения, помимо того, что они беднее, чем у здорового, имеют несколько другой характер: выявляется наклонность к гиперпронации, ульнарной флексии, разгибание кисти отсутствует или ослаблено или осуществляется рывками. Ряд движений в лучезапястном суставе осуществляется с трудом. Эти нарушения движения могут быть больше выражены с одной стороны.
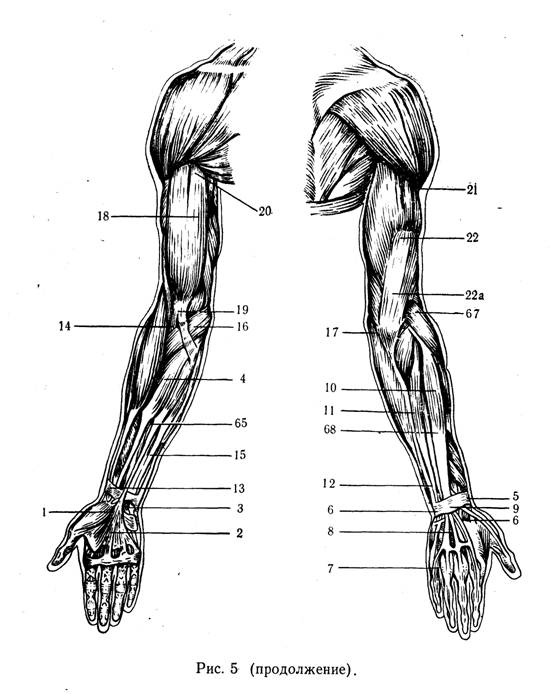
Работа методиста над развитием движения руки должна начинаться после полного расслабления мышц всего тела с помощью «позы эмбриона» или движений на мяче. Ребенка укладывают в исходное положение на спине, методист захватывает левой рукой руку ребенка, укладывая его ладонь на свою, и начинает проводить точечный массаж в точке на середине тыльной стороны и лучезапястного сустава (точка 9) (см. рис. 5). После того как станет возможно рефлекторное разгибание кисти, если тонус мышц остается достаточно низким, ручку ребенка переводят в положение супинации и вибрирующими давящими движениями проделывают массаж в точках 1, 19, 5 (см. рис. 5) для отведения и разгибания I пальца. Если рефлекторное разгибание кисти производится с относительной легкостью, то отведения пальца обычно добиться значительно труднее и между приемами точечного массажа приходится прибегать иногда к приему Фелпса — легкому потряхиванию кисти для расслабления мышц предплечья. Для этого методист захватывает предплечье в его средней части и делает 3—5 потряхивающих движений кистью. После этого отведение I пальца под влиянием точечного массажа происходит с большей легкостью.
Иногда и этот прием оказывается малодейственным и отведение и разгибание I пальца наступает лишь после того, как точечный массаж проделывается в основании первых фаланг всех остальных пальцев и наступает их разгибание. По-видимому, в этих случаях I палец включается рефлекторно в создающуюся разгибательную синергию.
Стимулирующий массаж по точкам в области основания фаланги I пальца, помимо активации рефлекторных разгибательных движений в нем, устраняет и тенденцию к ульнарной флексии кисти, которая всегда имеет место при детском церебральном параличе и отмечается уже с первых недель или месяцев жизни.
Массаж следует производить одновременно и в точках 17, 22, 61 (см. рис. 5) на заднее-наружной поверхности локтевых суставов, так как при наличии тонического шейного рефлекса тонус сгибателей повышается и поддерживаемый патологической сгибательной синергией, организуемой сгибательной установкой кисти и пальцев, формирует такую же сгибательную установку в локтевых суставах. В дальнейшем на этой основе формируется сгибательная контрактура в локтевых суставах.
Очень рано может обнаружиться, иногда значительное, напряжение тонуса большой грудной мышцы. Синергистом этой мышцы являются другие приводящие мышцы плеча и, что особенно важно, подвздошно-поясничная мышца. В результате рано может развиться приводящая установка плеча и рекурвация его внутрь, приведение и сгибание бедра.
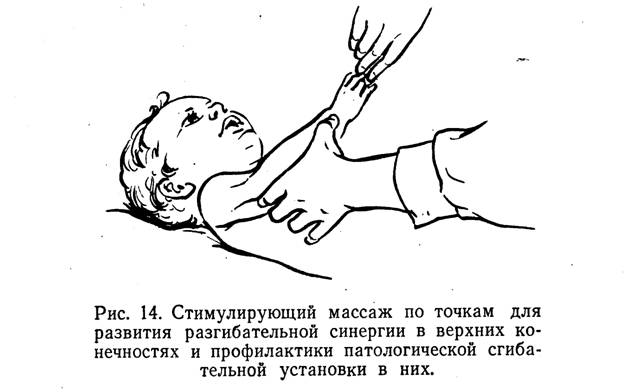
Для профилактики, а также для устранения этих положений следует проводить массаж одновременно в точках 21 (см. рис. 5) на наружной поверхности плеча, в точках 22а — на передней его поверхности, в точках 67 — в области наружно-задней поверхности локтевого сустава, на тыле кисти — точки 9, 6, 5 (рис. 14). В тех случаях, когда наблюдается ульнарная флексия или наклонность к ней, массаж производят в точках 5, 66 и 6.
Если отведение и разгибание руки ребенка хотя бы несколько ограничено, необходимо особое внимание уделить положению лопатки относительно позвоночника и исследовать высоту ее стояния.
Массаж производят в точках 62, 61, 57 в тех случаях, когда лопатка отходит кнаружи (к задней подмышечной линии) и вверх (в результате более интенсивного синергичного напряжения тонуса трапециевидной, ромбовидной и широчайшей мышц спины на одной стороне), а также паравертебрально, в верхнее- и среднегрудных отделах. Одновременно производят глубокий массаж подлопаточных мышц.
Ортопедические укладки. Лечебную физкультуру и точечный массаж производят обязательно на фоне специального ортопедического режима. Компенсацию той или другой недостаточности двигательной функции изменениями положения тела методист лечебной физкультуры должен производить и закреплять с помощью специальных укладок.
Для закрепления положения головы, достигаемого точечным массажем мышц шеи, при односторонней недостаточности лабиринтного установочного рефлекса (или при неравномерной недостаточности его справа и слева) голову ребенка укладывают между двумя валиками с песком, соединенными между собой широкой прокладкой. В более тяжелых случаях на шею ребенка надевают на 2—3 ч специальный ошейник, сторона которого, соответствующая кривошее, больше чем противоположная, и подпирает слегка нижний край нижней челюсти.
Такие укладки следует проводить несколько раз в день и оставлять в тяжелых случаях на ночь. При подозрении на искривление позвоночника ребенка укладывают на деревянный щит с очень тонким матрасиком, туловище закрепляют в правильном, пассивно приданном ему положении, специальными мешочками с песком различных размеров. Эти мешки укладывают поверх пеленок, в которые завернут ребенок. С помощью тех же мешочков с песком поддерживается укладка плеча в положении отведения и рекурвации его кнаружи. Предплечье укладывают в среднефизиологическое положение.
Значительно сложнее работа по созданию правильного положения кисти и пальцев. Непосредственно после точечного массажа, влекущего за собой значительное расслабление тонуса мышц, обслуживающих лучезапястный сустав и суставы пальцев, методист придает кисти положение разгибания под углом 120—130° и пальцам — положение легкого сгибания во всех фалангах. Большой палец отводят в сторону максимально после предварительного расслабляющего массажа кожномышечной складки между I и II пальцами и основания I фаланги I пальца и точечного массажа, о котором указывалось выше. Затем в руку ребенка вкладывают слегка присыпанный тальком теннисный мяч (или тальком присыпают ладонь ребенка) и в таком положении руку ребенка свободно прибинтовывают к плоской или слегка выгнутой (по форме угла, на который разгибается кисть) полиэтиленовой лонгете. С ростом ребенка, при остающейся необходимости продолжать укладки, размеры мяча увеличивают.
Положение таза, как правило, оказывается неправильным у большинства детей. При спастической диплегии, двойной гемиплегии, астатически-атонической форме заболевания, реже при гиперкинетической его форме физиологический поясничный лордоз ни к тому времени, когда он должен появляться, т.е. в 2—3 мес, ни позже не формируется. У детей с гемипаретической формой он формируется содной стороны, а на другой формирование его задерживается или не происходит совсем.
В силу ряда причин, описанных выше, может начать развиваться кифоз в грудном или поясничном отделе позвоночника. Для профилактики кифоза, кифосколиоза и для стимуляции развития поясничного лордоза следует подкладывать тонкий плоский валик с песком под поясничный отдел позвоночника. В тех случаях, когда поясничный лордоз формируется, но медленно, можно заменить валик с песком поролоновой плотной прокладкой.
Нарастающий спазм аддукторов бедер, обнаруживаемый нередко уже с первых недель жизни, также следует компенсировать. Для этого раньше широко пользовались так называемыми шинками-штанишками, при надевании которых разведение ног достигало 20—30 см (между коленными суставами). Однако такое интенсивное разведение может иметь и часто имеет отрицательные последствия: после того как шинки снимают с ребенка, благодаря миотическому рефлексу происходит усиленное сокращение тех мышц, которые длительно находились в состоянии перерастяжения. Приведение бедер появляется вновь и даже в большей степени, чем до укладок.
Второе осложнение — это парез аддукторов из-за их постоянного длительного перерастяжения, стойкая неправильная установка головок бедренных костей в суставных впадинах вплоть до подвывиха. В таких случаях нормализовать в дальнейшем деятельность мышц бедер нередко оказывается сложно.
Шинки-штанишки следует применять очень осторожно, ограничиваясь лишь очень умеренным и, главное, постепенно нарастающим разведением бедер. Для этого между ножек, в проемы шинки, вкладывают не мешочки с песком и не плотно скатанные широкие пеленки, а мягкие, узкие; их не оставляют более чем на 11/2—2 ч.
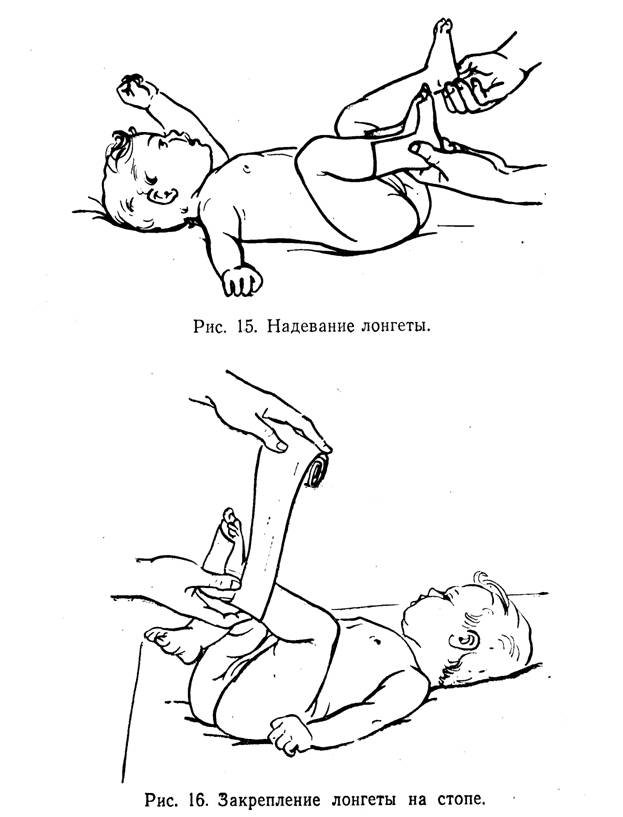
Формирование правильного положения стопы требует к себе такого же внимания, как и формирование правильного положения кисти. Оно также должно начинаться после того, как под влиянием точечного массажа, «позы эмбриона», работы на мяче произойдет максимальное снижение тонуса мышц бедра, голени и стопы. Затем стопу выводят в правильное среднефизиологическое положение с легкой гиперкоррекцией ее и укладывают в специальную картонную или пластиковую лонгету, с внутренней стороны имеющую поролоновые прокладки (рис. 15 и 16). Уже после укладки стопы в лонгету следует произвести дополнительный массаж в точках у корней первых фаланг пальцев стопы, для того чтобы устранить лабиринтный тонический рефлекс на пальцы стоп, влекущий за собой их подошвенное сгибание. Когда это будет проделано, стопу и голень мягкими бинтами закрепляют в лонгете.
Стопы оставляют в укладках 2—21/2 ч.
| Назад | Оглавление | Далее |